Фактори ризику і причини пневмонії у дітей
Частіше захворювання виникає як ускладнення після ГРВІ, бронхіту, ангіни. Запалення легенів у дитини заразливе, якщо воно викликано стрептококом, пневмококком, стафілококом, хламідіями, гемофільної паличкою та іншими бактеріальними збудниками.
Досить часто зараження відбувається в пульмонологічних та педіатричних відділеннях лікарні. Пневмонія, отримана в лікарняних стінах – найнебезпечніша, так як вона виробляє стійкість до багатьох антибіотиків.
Визначити, від кого малюк заразився, складно, тому що, перехворівши, людина стає безсимптомним носієм пневмонії і продовжує поширювати хвороботворні бактерії. Однак такий тип запалення легенів рідко буває у дітей.
Збудниками пневмонії найчастіше є бактерії:
- гемофільна паличка;
- кишкові палички;
- легионелла;
- мікоплазми;
- пневмококи;
- пневмоцисты;
- синьогнійна паличка;
- стафілококи;
- хламідії.
Примітно, що для кожного віку найбільш ймовірно зараження певним типом бактерії:
- У дітей до 5 років збудником найчастіше є гемофільна паличка або пневмококи.
- Дошкільнята та учні початкових класів у більшості випадків хворіють пневмонією в результаті попадання в організм мікоплазм.
- У підлітків і дорослих людей з пневмонією зазвичай виявляються хламідії.
Збудник може потрапляти в організм ззовні повітряно-крапельним шляхом, або проникати в легеневу тканину з інших вогнищ інфекції в організмі, наприклад, у результаті міграції бактеріальної флори з носоглотки. У дітей внутрішні осередки інфекції викликають зараження частіше, Чим у дорослих.
Крім бактерій, пневмонію можуть викликати віруси:
- краснухи;
- грипу;
- парагрипу;
- цитомегаловірусу.
Але статистично вірусна етіологія пневмонії зазвичай зустрічається у новонароджених.
Провокуючими факторами для виникнення пневмонії у дітей є фактори, що послабляють захисні сили організму:
- ГРЗ і ГРВІ, особливо часті і з неправильно проведеним лікуванням або його відсутністю;
- переохолодження;
- авітаміноз у результаті патологій і неправильного харчування;
- імунодефіцити;
- вроджені вади серцевого м’яза;
- рахіт;
- стреси;
- терапія антибіотиками.
 Причинами пневмонії у дітей можуть ставати різні інфекції
Причинами пневмонії у дітей можуть ставати різні інфекціїГоспітальні пневмонії у новонароджених дітей зазвичай викликають:
- клебсієли;
- кишкова паличка;
- золотистий стафілокок;
- гемолітичний стрептокок групи В.
У новонароджених (доношених і недоношених) у розвитку пневмонії важливу роль відіграють віруси кору, парагрипу, грипу, респіраторно-синцитіальний вірус. У дітей першого року життя в 70-80% випадків позалікарняна пневмонія викликається пневмококком. Значно рідше в якості збудників захворювання виступають моракселла, гемофільна паличка.
У дітей дошкільного віку традиційними патогенами служать:
- золотистий стафілокок;
- синьогнійна паличка;
- энтеробактер;
- клебсієла;
- протей;
- кишкова паличка;
- гемофільна паличка.
У структурі захворюваності на пневмонію у дітей шкільного віку зростає частка атипових форм захворювання, зумовлених хламідійною або мікоплазменну інфекцію.
Інфекція проникає в легені, як правило, аерогенним шляхом, тобто під час вдихання інфікованого патогенною мікрофлорою повітря. До виникнення внутрішньоутробної пневмонії призводить аспірація навколоплідних вод в поєднанні з внутрішньоутробною інфекцією.
Пневмонія у дітей може викликатися, в числі іншого, занесенням патогенної флори в легені течією крові з якого-небудь іншого вогнища інфекції в організмі (гематогенний шлях).

Сприятливими факторами виникнення госпітальної пневмонії стають штучна вентиляція легенів, бронхоскопія, інгаляції, бронхоальвеолярный лаваж, трахеальна аспірація.
Розвитку бактеріальної інфекції в легенях нерідко передує вірусне інфікування з ураженням слизових оболонок органів дихального тракту, порушенням їх бар’єрних функцій, зниженням місцевого імунітету, збільшенням секреції слизу і порушенням мукоциллиарного кліренсу.
В результаті створюються сприятливі умови для проникнення патогенних бактерій у термінальні бронхіоли. Саме тут і починається запальний процес, який зі стінок бронхіол поширюється на легеневу паренхіму, тобто власне тканину легенів.
В уражених бронхіолах накопичується мокротиння, що містить значну кількість патогенів. Під час кашлю вона через великі бронхи потрапляє в інші термінальні бронхіоли, викликаючи запальний процес і в них.
Запальний процес в легенях супроводжується порушеннями мікроциркуляції, інфільтрацією паренхіми, освітою інтерстиціального набряку. Це викликає порушення газообміну, що, в свою чергу, призводить до гіперкапнії, гіпоксемії та респіраторного ацидозу. Клінічно дані зміни проявляються гострою дихальною недостатністю.
Запалення легенів у дітей викликають різні мікроорганізми. В залежності від того, де і як виникло зараження, пневмонії поділяють на позалікарняні, госпітальні і внутрішньоутробні. Внебольничную форму найчастіше викликають пневмококи (вид стрептококів), рідше – гемофільна паличка, хламідії і мікоплазми, віруси – збудники гострих респіраторних інфекцій.
Гемофільна паличка – частий збудник пневмонії
Якщо пацієнт захворів через 2 доби після надходження в стаціонар (по будь-якої причини) або після виписки з нього, говорять про госпітальної формі хвороби. Вона викликана мікроорганізмами, що живуть в даному лікувальному закладі і приспособившимися до багатьох антибіотиків: ентеробактеріями, синьогнійною паличкою, золотистим стафілококом.
Внутрішньоутробна пневмонія виникає у перші три доби життя новонародженого при зараженні його до народження або під час пологів. Її викликають віруси, хламідії, стрептококи, золотистий стафілокок, ентеробактерії.
Збудники потрапляють в легені з повітрям, що вдихається. Цьому сприяє перенесена вірусна інфекція, що руйнує захисні бар’єри легенів. Бактерії потрапляють в кінцеві відділи бронхіол, де розмножуються і викликають запалення, захоплююче прилеглі ділянки легеневої тканини.
Як вчасно розпізнати пневмонію у дітей з характерними ознаками?
При високій активності збудника інфекції, або при слабкому імунній відповіді організму на нього, коли навіть найбільш ефективні профілактичні лікувальні заходи не блокують запальний процес і стан дитини погіршується, батьки можуть за деякими симптомами здогадатися, що дитина потребує більш серйозного лікування і терміновому огляді лікаря.
При цьому, ні в якому разі не варто починати лікування яким-небудь народним методом. Якщо це дійсно пневмонія, це не тільки не допоможе, але може погіршитися стан і буде втрачено час для адекватного обстеження і лікування.
Як визначити уважним батькам при простудному або вірусному захворюванні, що варто терміново викликати лікаря і запідозрити пневмонію у дитини? Симптоми, які вимагають проведення рентгенологічної діагностики:
-
Після грві, грипу протягом 3-5 днів немає поліпшення стану або після незначного покращення знову з’являється скачок температури і посилення інтоксикації, кашлю.
- Відсутність апетиту, млявість дитини, порушення сну, примхливість зберігаються протягом тижня після початку хвороби.
-
Головним симптомом хвороби залишається сильний кашель.
- Температура тіла висока, але у дитини задишка. При цьому кількість вдихів в хвилину у дитини збільшується, норма вдихів в хвилину у дітей у віці 1-3 років 25-30 вдихів, у дітей 4-6 років — норма 25 вдихів в хвилину, якщо дитина перебуває в спокійному розслабленому стані. При пневмонії кількість вдихів стає більше цих цифр.
- При інших симптомів вірусної інфекції — кашлі, температурі, нежиті спостерігається виражена блідість шкірних покривів.
- Якщо висока температура тримається більше 4 днів і при цьому не ефективні жарознижуючі засоби, такі як Парацетамол, Еффералган, Панадол, Тайленол.
Початок захворювання мама може помітити зміни поведінки малюка. Якщо дитина постійно хоче спати, стає млявою, апатичною або навпаки, багато вередує, плаче, відмовляється від їжі, при цьому може незначно підвищуватися температура — мамі слід терміново звернутися до педіатра.
У дітей до трирічного віку початок пневмонії можна розпізнати за такими основним ознаками:
- примхливість, млявість, плач;
- прискорене поверхневе дихання;
- підвищена температура.
Після 6 років ознаки пневмонії залишаються колишніми, плюс до них додаються:
- задишка;
- блідість шкіри;
- синюшність шкіри в області над верхньою губою;
- прагнення зайняти положення сидячи.
На відміну від дорослих, діти із запаленням легенів можуть не кашляти і не страждати від лихоманки.
Іноді у них спостерігаються відносно слабкі ознаки інфікування. Через слабо розвиненою імунної системи, діти ризикують заразитися.
Отже, ознаки запалення легенів у дітей можуть бути не такими, як у дорослих.
Симптоми пневмонії у дітей відрізняються залежно від віку і типу патогенного організму, який заразив легені.
Таку пневмонію провокують патогенні мікроорганізми, в тому числі мікоплазми і хламідії, гемофільна паличка, стафілокок, паличка, Клебсиелла пневмонії (Klebsiella pneumoniae).
Симптоми слабкі, тому захворювання не завжди можна запідозрити на ранній стадії. Цей тип запалення легенів поширений серед дітей шкільного віку.
Хворий дитина, яка ходить в школу, через деякий час може спостерігати у себе наступні симптоми:
- Підвищення температури тіла вище 38 градусів;
- Сухий кашель;
- Головний біль;
- Втома.
Микоплазменная пневмонія з’являється у 15-50% заражених дорослих, серед школярів цей показник вищий. Патогенні бактерії поширюються влітку або восени.
Спалах захворювання може відбутися всередині груп, де відбуваються тісні контакти – в таборі, на гуртках, тренуваннях. Діти часто приносять цю хворобу з колективів додому, піддаючи ризику всіх членів сім’ї.
Віруси часто є збудниками пневмонії у дітей віком від 4 місяців до 5 років.
У хворих дітей з’являються симптоми, що нагадують застуду або грип:
- болить горло,
- з’являється кашель,
- піднімається температура тіла до 39проС і вище,
- закладає ніс.
Також діти втрачають апетит, у них буває пронос, відчувається брак енергії та втому.

Важку форму пневмонії можуть спровокувати бактерії Pseudomonas aeruginosa. Хвороба частіше зустрічається у дітей середнього шкільного віку і підлітків.
Важка форма пневмонії розвивається швидше, Чим запалення легенів від застуди чи грипу, і характеризується більш складними ознаками симптомами:
- Високою температурою;
- Кашлем з жовтуватим або зеленим гноєм;
- Інтенсивним потінням або ознобом;
- Рефлекторної гіперемією шкіри;
- Голубуватим відтінком губ та нігтів;
- Хрипами;
- Утрудненим диханням.
Немовлята не в змозі розповісти про своє самопочуття. З-за цього важче визначити хворобу.
Тим не менш, такі ознаки і симптоми можуть вказувати на те, що дитина захворіла на запалення легенів:
- Блідість шкіри;
- Апатія, млявість;
- Малюк плаче більше, Чим звичайно;
- Погано їсть;
- Стає дратівливим і неспокійним;
- У дитини блювота.
Ознаки і симптоми пневмонії часто є неспецифічними і змінюються в залежності від віку дитини та інфекційних організмів, які беруть участь у зараженні.
Спостереження за дихальними зусиллями дитини під час медичного обстеження, є важливим кроком у діагностиці пневмонії.
Всесвітня організація охорони здоров’я (ВООЗ) визначила граничні значення частоти дихання для визначення пневмонії у дітей:
- Діти віком до 2-х місяців: більше або дорівнює 60 вдихів/хв;
- Діти у віці 2-11 місяців: більше або дорівнює 50 вдихів/хв;
- Діти у віці 12 місяців-5 років: більше або дорівнює 40 вдихів/хв
Оцінку насичення киснем за допомогою пульсоксиметрии слід проводити на початку діагностування, коли присутні респіраторні симптоми.
Ціаноз може бути присутнім у важких випадках.

Капнографії може бути корисна при лікуванні дітей з потенційною дихальною недостатністю.
Також можуть бути використані і інші діагностичні дослідження:
- Аускультація з допомогою стетоскопа;
- Серологічний аналіз;
- Бакпосів мокротиння;
- Загальний аналіз крові;
- Рентгенографія грудної клітки;
- Ультразвукова ехографія.
Нові дані показують, що ультразвукове дослідження точно ставить діагноз у більшості випадків пневмонії у дітей.
Ультразвук може в кінцевому підсумку замінити рентген для діагностики.
Єдиний спосіб, щоб дізнатися достовірно, чи є у дитини пневмонія, це викликати лікаря. Педіатр або лікар загальної практики може перевірити наявність рідини в легенях дитини, застосовуючи стетоскоп або рентген-діагностику.
Звертаючи увагу на ранню симптоматику пневмонії у дитини, батьки можуть уникнути його госпіталізації.
Запалення легенів часто починається як звичайна респіраторна інфекція, нерідко з’являється як ускладнення грипу та ГРВІ. Є ряд характерних ознак, за якими можна запідозрити пневмонію:
- висока температура (39-40 °С);
- безперервний кашель, сильний, з наростаючою глибиною;
- прискорене дихання, задишка;
- розлад ЦНС;
- симптоми інтоксикації, втрата апетиту, як наслідок – зниження маси тіла;
- синюшність носогубного трикутника;
- втягування шкіри на ребрах під час вдиху.
Якщо виникла підозра на пневмонію у малюка, потрібно терміново викликати лікаря, а при гострих симптомах – швидку допомогу. В деяких, особливо важких випадках рахунок йде на годинник.
У новонароджених і грудних дітей не завжди підвищується температура. У недоношених дітей вона навіть знижується. Це пов’язано зі станом імунної системи, яка ще не сформована остаточно і не може забезпечити досить сильний захист дитини від вірусів.
Перебіг хвороби без температури значно ускладнює правильну постановку діагнозу. При найменших симптомах потрібно терміново звернутися в поліклініку.
Бронхіт і пневмонія мають дещо схожу симптоматику, проте і відмінностей у цих захворювань багато. Для лікуючого лікаря їх диференціювання не складе великої праці. Нижче наведено порівняльну таблицю цих двох захворювань.

| Симптоми | Бронхіт | Запалення легенів |
| Температура | Незначна гіпертермія або повна відсутність температури. | 38°С, іноді доходить до 39-40°С. |
| Характер кашлю | На початку захворювання сухий кашель, по мірі розвитку хвороби з’являється жовтувата або зеленувата мокротиння. | З перших же днів активне вироблення мокротиння, можливо кровохаркання. Кашель постійний і болючий. |
| Характер хрипів | Хрипи зі свистом. | Хрипи сухі та вологі. |
| Загальні симптоми | Нежить, закладеність носа, головний біль, озноб, слабкість і підвищена стомлюваність. | Утруднене дихання, задишка, блідість і синюшність носогубного трикутника, болі в грудях. Частішає дихання і частота серцевих скорочень аж до 100 ударів в хвилину. Зниження апетиту і працездатності, слабкість. |
| Рентгенологічне дослідження | Без патології. | На знімку видно затемнення на легенях. |
| Найбільш часта причина | Вірусна інфекція. | Бактеріальна інфекція. |
| Локалізація | Дихальні шляхи. | Альвеоли. |

У недоношених дітей у порівнянні з народженими в строк ризик зараження зростає. Це відбувається з різних причин, проте їх все погіршує стан недорозвиненою імунного захисту.

Пневмонія у таких діток протікає вкрай важко, так як важко піддається діагностиці та лікуванню. Це може бути внутрішньоутробне інфікування через плаценту або заражені води через пошкодження навколоплідного мішка.
Початок хвороби менш гострий, температура може опускатися до 35°С, дихання слабке. Дитина стає вередливою, плаксивою з хворобливих відчуттів в м’язах, з’являється кашель. Може бути сильна інтоксикація.
Розпізнати запалення легень, особливо у дітей, досить складно. Повинна бути проведена ретельна оцінка стану дитини та всіх супутніх симптомів. Вчасно виявлене захворювання дає великі шанси на успішне лікування, допомагає зберегти малюкові здоров’я і навіть життя. Іноді діагноз можна поставити при прослуховуванні і простукуванні легенів.
Симптоми
Запалення легенів у дитячому віці проявляється в основному симптомами інтоксикації і дихальної недостатності. Клінічні ознаки пневмонії у дітей:
- висока температура тіла;
- відсутність апетиту;
- зменшення кількості сечі, що виділяється;
- кашель;
- прискорене дихання;
- синюшність шкіри;
- зригування та блювання;
- втягнення міжреберних проміжків при диханні, роздування крил носа.
Всі ці симптоми непостійні.
Ціаноз у дитини
При прослуховуванні (аускультації) лікар може визначити зміну дихання, в подальшому можуть приєднатися вологі хрипи. Однак у маленьких дітей нерідко асиметрії дихання немає. Це пов’язано з частим розвитком хвороби на тлі бронхіту, що супроводжується розсіяними сухими або вологими хрипами.
Запалення легенів у дітей необхідно запідозрити у будь-якому разі, якщо на тлі лихоманки і ознак респіраторної інфекції (кашель, нежить) з’являється хоча б один з перерахованих симптомів:
- задишка, часте дихання;
- синюшність шкіри;
- інтоксикація (відмова від їжі і пиття, зменшення сечовиділення, сонливість, млявість);
- зміна подиху і хрипи в одному з легких.
При цьому слід виконати рентгенографію легень. Пневмонія у дітей повинна бути підтверджена рентгенологічно. При виявленні однорідних вогнищевих, зливних або сегментарних тіней діагностують форму хвороби, викликану типовими мікроорганізмами, насамперед пневмококами.
У діагностиці використовують також аналіз крові. Бактеріальну природу хвороби слід припустити при кількості лейкоцитів більше 15 х 109/л, абсолютній кількості нейтрофілів понад 10 х 109/л і паличкоядерних лейкоцитів більше 1,5 х 109/л Однак ці показники бувають перевищені при вірусної етіології і не досягнуті при бактеріальної.
Швидке визначення збудника за аналізом крові поки недоступно, тому що практично всі збудники можуть бути присутніми в легенях і у здорових носіїв. Діагностичне значення має лише наростання вмісту антитіл у динаміці, але цей метод не можна використовувати для швидкої діагностики причини хвороби.
Найчастіші ускладнення пневмонії у дітей – утворення гнійників (абсцесів) і плеврит.
Існує певний набір ознак, за якими можна однозначно діагностувати пневмонію. До них відносяться:
- підвищена температура тіла (38 градусів і вище) більше 3 діб;
- задишка;
- втягнення низу грудної клітини.
Але типова симптоматична картина притаманна лише дітям старшого віку. Чим молодша дитина, тим більш спотворена у нього симптоматична картина.
Ознаки захворювання можуть відрізнятися в залежності від того, яка саме форма пневмонії наявна в даному випадку.
Крупозній пневмонії більше схильні школярі, Чим діти молодшого віку. Провокатор патології потрапляє в організм ззовні, після чого відбувається розвиток захворювання.
| Тривалість | Процеси | |
| Стадія 1 | 1-3 доби | Відбуваються судинні порушення в місці запалення, прилив крові, альвеоли заповнюються ексудатом. |
| Стадія 2 | 1-3 доби | Легке ущільнюється, капіляри здавлюються, харчування тканин органу порушується. |
| Стадія 3 | 2-6 діб | Легке набуває сірого відтінку, лейкоцити перестають накопичуватися в ексудаті. |
| Стадія 4 | 2-5 діб | Фібринозний ексудат розріджується і відкашлюється. |

Захворювання починається різко, у дитини з’являється поверхневе часте дихання, загальмованість. Кашель викликає біль, тому дитина стогне. Температура піднімається до високих значень, розвивається тахікардія, а артеріальний тиск падає. В мокроті відзначаються сліди крові.
Стафілококовий тип пневмонії частіше є внутрішньолікарняною інфекцією. Для її розвитку характерна наявність передумов у вигляді зниженого імунітету і загального ослаблення організму. У зв’язку з цим у стафілококової пневмонії високий рівень летального результату (до 40 %).
- Хвороба розвивається гостро, нерідко після перенесеної застуди.
- Температура піднімається до 40 градусів, при цьому жарознижуючі препарати чинять слабкий вплив.
- В мокроті виявляється кров і гній.
- Під час хвороби відзначається сильна інтоксикація, біль у грудях, можливий сепсис.
- Як ускладнення може розвинутися сепсис в легкому або в іншому місці за перенесення бактерій кровотоком.
Інтерстиціальна пневмонія характеризується додаванням до симптомів запального процесу ознак ураження нервової та серцево-судинної системи.
- Під час патології дитина погано спить, у міру прогресування хвороби стає байдужою, млявою.
- Розвивається тахікардія перетікає в аритмію.
- Температура тіла рідко перевищує 39 градусів, знижується і підвищується довільно, а у дітей старше 10 років пневмонія може протікати з субфебрилітетом.
- Для цього типу патології найбільш характерна пінна мокротиння.
Інтерстиціальна пневмонія частіше інших перетікає в хронічну форму.
Клінічна картина пневмонії у дітей визначається формою захворювання. Вогнищева пневмонія зазвичай є ускладненням ГРВІ і розвивається на 5-7 добу від початку ГРВІ. В даному випадку ознаками пневмонії у дітей є:
- підвищення температури тіла до 38-39 °С;
- порушення сну;
- млявість;
- загальна слабкість;
- відсутність апетиту;
- блідість шкірних покривів;
- вперте зригування або блювання (у грудних дітей);
- задишка;
- кашель (спочатку захворювання сухий, а потім вологий).
Для вогнищево-зливної форми пневмонії характерний більш важкий перебіг. У дітей з’являється ціаноз періоральній області, в акті дихання бере участь допоміжна мускулатура. Нерідко захворювання супроводжується розвитком плевриту, токсичного синдрому і дихальної недостатності.
 Основними симптомами пневмонії у дітей є слабкість, задишка, висока температура і кашель
Основними симптомами пневмонії у дітей є слабкість, задишка, висока температура і кашельДля сегментарних пневмоній у дітей характерні лихоманка, різного ступеня вираженості дихальна недостатність та інтоксикаційний синдром. Цей тип пневмонії схильний до затяжного перебігу з формуванням бронхоектазів і фиброателектазов.
Крупозна пневмонія у дітей починається раптово і протікає з швидким наростанням симптомів:
- підвищення температури тіла до гарячкових значень (вище 38 °С), що супроводжується приголомшливим ознобом;
- болі в грудній клітці, що посилюється при глибокому вдиху і кашлю;
- виражена дихальна недостатність;
- відкашлювання мокротиння іржавого кольору, що обумовлено домішкою крові.
У дітей перших років життя крупозна пневмонія може супроводжуватися розвитком абдомінального синдрому, для якого характерні болі в животі, нудота, блювання, слабко виражені симптоми подразнення очеревини.
В клінічній картині інтерстиціальної пневмонії у дітей переважають:
- ослаблення дихання;
- тяжкий, приступоподібний кашель з трудноотделяемой мокротою;
- ціаноз носогубного трикутника;
- задишка.
При тяжкому перебігу пневмонії можуть з’явитися ознаки правошлуночкової серцевої недостатності (зниження артеріального тиску, почастішання серцебиття, акроціаноз, набухання яремних вен і їх пульсація і т. д.).
Класифікація пневмонії
Існує чотири основних класифікації запалення легенів у дитини.
По ступені: легка, середня, важка і деструктивна (некроз і запальні гнійні процеси).
Насамперед пневмонію потрібно класифікувати на два типи:
- внебольничную;
- лікарняне.
При позалікарняної зараження відбувається вдома, при лікарській формі пневмонія розвивається під час перебування в стаціонарі, не менш Чим через 3 дні після госпіталізації. Лікарняне пневмонію у свою чергу підрозділяють на:
- вентилятор-асоційовану (ВАП);
- вентилятор-неассоциированную (ВнАП), якщо дитина підключений до апарату штучної вентиляції легенів (ШВЛ).
По тяжкості протікання патологію підрозділяють на:
- неосложненную;
- ускладнену (з розвитком дихальної недостатності, абсцесу, гангрени, плевриту, набряку легенів).
По етіології пневмонії поділяють на:
- вірусну;
- бактеріальну;
- грибкову;
- паразитарну;
- змішану.
В залежності від ступеня ураження органу розрізняються:
- часткова (вражена одна частка легені);
- сегментарна (уражений один сегмент легені);
- полисегментарная (уражено більше 1 сегменту);
- вогнищева (вражені альвеоли);
- інтерстиціальна (хвороба поширена на інтерстиціальну тканину);
- бронхопневмонія (патологією порушені тканини бронхів).
Ступінь ураження дихальної системи виявляється за допомогою рентгенологічного дослідження.
Неправильне лікування грипу та ГРВІ може привести до пневмонії у дитини
Коли дитина захворіла на звичайну застуду, ГРВІ, грип — запальний процес локалізується тільки в носоглотці, трахеї і гортані. При слабкому імунній відповіді, а також якщо збудник досить активний і агресивний, а лікування у дитини проводиться неправильно, процес розмноження бактерій опускається з верхніх дихальних шляхів на бронхи, тоді може виникнути бронхіт. Далі, запалення може зачіпати і легеневі тканини, викликаючи пневмонію.
Що відбувається в організмі дитини при вірусному захворюванні? У більшості дорослих і дітей в носоглотці завжди присутні різні умовно-патогенні мікроорганізми — стрептококи, стафілококи, не завдаючи шкоди для здоров’я, оскільки місцевий імунітет стримує їх зростання.
Однак, будь-яке гостре респіраторне захворювання призводить до їх активного розмноження і при правильному дії батьків під час хвороби дитини, імунітет не допускає їх інтенсивного росту.
Що не слід робити під час ГРВІ у дитини, щоб не виникли ускладнення:
- Не можна використовувати протикашльові засоби. Кашель — це природний рефлекс, який допомагає організму очистити трахею, бронхи і легені від слизу, бактерій, токсинів. Якщо для лікування дитини, з метою зниження інтенсивності сухого кашлю, використовувати протикашльові засоби, що впливають на кашльовий центр в головному мозку, такі як Стоптусин, Бронхолитин, Либексин, Пакселадин, то може статися скупчення мокротиння і бактерій у нижніх дихальних шляхах, що в кінцевому рахунку призводить до запалення легенів.
- Не можна проводити ніякої профілактичної терапії антибіотиками при застуді, при вірусній інфекції (див. антибіотики при застуді). Проти вірусу антибіотики безсилі, а з умовно-патогенними бактеріями повинен впоратися імунітет, і тільки при виникненні ускладнень за призначенням лікаря показано їх використання.
- Те ж стосується використання різних назальних судинозвужувальних засобів, їх застосування сприяє більш швидкому проникненню вірусу в нижні дихальні шляхи, тому Галазолін, Нафтизин, Санорин використовувати при вірусної інфекції не безпечно.
- Рясне питво — одним з найбільш ефективних методів зняття інтоксикації, розрідження мокроти і швидкого очищення дихальних шляхів служить рясне пиття, навіть якщо дитина відмовляється пити, батькам варто бути дуже наполегливими. Якщо не наполягати на тому, щоб дитина випивала досить великої кількості рідини, до того ж в кімнаті буде сухе повітря — це буде сприяти висушуванню слизової оболонки, що може призвести до більш тривалого перебігу захворювання або ускладнення — бронхіту або пневмонії.
- Постійне провітрювання, відсутність килимів і килимових покриттів, щоденне вологе прибирання кімнати, в якій знаходиться дитина, зволоження і очищення повітря за допомогою зволожувача і повітроочисника допоможуть швидше впоратися з вірусом і не дати розвинутися пневмонії. Оскільки чистий, прохолодний, вологий повітря сприяє розрідженню мокротиння, швидкому виведенню токсинів з потом, кашлем, вологим диханням, що дозволяє швидше видужає дитині.
Як лікувати пневмонію у дітей? Основу терапії запалення легенів складають антибіотики. У часи, коли в арсеналі лікарів не було антибіотиків при бронхіті й запаленні легень, дуже частою причиною смерті дорослих і дітей була пневмонія, тому ні в якому разі не можна відмовлятися від їх застосування, ніякі народні засоби при запаленні легенів не ефективні.
- Прийом антибіотиків обов’язково слід здійснювати строго по часу, якщо призначений прийом препарату 2 рази на день, це означає, що між прийомами слід перерва до 12 годин, якщо 3 рази в день, то перерва 8 годин (див. 11 правил як правильно приймати антибіотики). Призначаються антибіотики – пеніциліни, цефалоспорини 7 днів, макроліди (азитроміцин, джозамицин, кларитроміцин) – 5 днів. Ефективність препарату оцінюється протягом 72 годин – поліпшення апетиту, зниження температури, задишки.
- Жарознижуючі засоби застосовуються, якщо температура вище 39С, у грудних дітей вище 38С. Спочатку лікування антибіотиками жарознижуючі не призначаються, оскільки ускладнюється оцінка ефективності терапії. Слід пам’ятати, що під час високої температури в організмі виробляється максимальна кількість антитіл проти збудника хвороби, тому якщо дитина може переносити температуру 38С, краще її не збивати. Так організм швидше впоратися з мікробом, що викликала запалення легенів у малюка. Якщо у дитини був хоч один епізод фебрильних судом, температуру потрібно збивати вже при 37,5 С.
- Харчування дитини при пневмонії – відсутність апетиту у дітей під час хвороби вважається природним і відмова дитини від прийому їжі пояснюється підвищеним навантаженням на печінку при боротьбі з інфекцією, тому насильно годувати дитину не можна. По-можливості слід готувати для хворого легку їжу, виключити будь-які готові хімізовані продукти, смажені і жирні, намагатися годувати дитину простий, легкозасвоюваною їжею – каші, супчики на слабкому бульйоні, парові котлети з нежирного м’яса, відварну картоплю, різні овочі, фрукти.
- Оральна гідратація – у воду, натуральні свіжовичавлені розбавлені соки – морквяний, яблучний, слабозаваренний чай з малиною, настій шипшини додається водно-електролітні розчини (Регідрон та ін.).
- Провітрювання, щоденне вологе прибирання, використання зволожувачів повітря – полегшують стан малюка, а любов та турбота батьків творить чудеса.
- Ніякі загальнозміцнюючі (синтетичні вітаміни), антигістамінні, імуномодулюючі засоби не застосовуються, оскільки часто призводять до побічних ефектів і не покращують перебіг і результат пневмонії.
Прийом антибіотиків при пневмонії у дитини (неускладнена) зазвичай не перевищує 7 днів (макроліди 5 днів), і якщо дотримуватися постільного режиму, виконувати всі рекомендації лікаря, при відсутності ускладнень, дитина швидко одужує, але протягом місяця ще будуть спостерігатися залишкові явища у вигляді кашлю, незначною слабкості. При атипової пневмонії лікування може затягнутися.
При лікуванні антибіотиками в організмі порушується мікрофлора кишечника, тому лікар призначає пробіотики – РиоФлора Імуно, Аципол, Біфіформ, Біфідумбактерин, Нормобакт, Лактобактерин (див. Аналоги Лінексу – список всіх препаратів пробіотиків).
При ефективності лікування на загальний режим і прогулянки можна переводити дитину з 6-10-го дня хвороби, загартовування відновлювати через 2-3 тижні. При нетяжкий перебіг пневмонії великі фізичні навантаження (спорт) можна через 6 тижнів, при ускладненій через 12 тижнів.
У гострому періоді дітям призначають строгий постільний режим, раціональну питну навантаження та дієтичне харчування. Їжу приймають 6-7 разів на добу. Рекомендуються рідкі або протерті страви. Раціон повинен містити достатню кількість білка, відповідне вікової потреби хворої дитини, і підвищений вміст вітамінів А, С і групи В.
- солі кальцію (молоко, кефір, кисле молоко, сир, негострий сир);
- вітамін Р (лимони, чорна смородина, шипшина, чорноплідна горобина);
- вітаміни групи В (м’ясо, риба, дріжджі, відвар пшеничних висівок);
- нікотинову кислоту (сир, яйця, біле куряче м’ясо);
- вітамін А і каротин (червоні і помаранчеві фрукти, ягоди та овочі).
 Прискорити одужання при пневмонії допоможе багате вітамінами харчування
Прискорити одужання при пневмонії допоможе багате вітамінами харчуванняПравильно організоване лікувальне харчування відіграє важливу роль в комплексному лікуванні пневмонії у дітей. Воно сприяє прискоренню регенерації епітелію дихальних шляхів, перешкоджає пригніченню антибіотиками нормальної мікрофлори кишечника і тим самим прискорює процес одужання дитини.
Відразу після встановлення діагнозу дитині призначають емпіричну антибіотикотерапію (використовуються антибактеріальні препарати широкого спектра дії). Після отримання результатів бактеріологічного дослідження та антибіотикограми проводять заміну антибіотика на найбільш ефективний для даного випадку.
Найчастіше в лікуванні пневмонії у дітей застосовують бета-лактами, цефалоспорини, макроліди, фторхінолони, имипенемы. Якщо проведена терапія не призводить до значного поліпшення стану протягом 36-48 годин, необхідно провести заміну антибіотика на інший, що належить до іншої фармакологічної групи.
Патогенетичне і симптоматичне лікування пневмонії у дітей полягає в застосуванні:
- антигістамінних препаратів;
- бронхолітиків;
- муколітиків;
- нестероїдних протизапальних засобів.
Дітям з вираженим ціанозом, задишкою, гіпоксією проводять оксигенотерапію.
Після нормалізації температури показані фізіотерапевтичні процедури (перкуторний і загальний масаж грудної клітки, інгаляції, електрофорез, індуктотермія, СВЧ), заняття лікувальною фізкультурою з метою уникнути застійних явищ у легенях.
Пневмонія може прогресувати дуже швидко серед дітей, особливо серед тих, хто перехворів інфекційними захворюваннями.
Якщо у дитини спостерігається лихоманка, утруднюється дихання (особливо якщо дитина швидко дихає), блювота – потрібно відразу викликати екстрену медичну допомогу.
Перша допомога
Початкові пріоритети при лікуванні дітей з пневмонією включають виявлення і лікування респіраторного розладу, гіпоксемії і гіперкапнії.
Дитина з важким диханням вимагає негайної респіраторної підтримки.
Діти, які страждають від важкої дихальної недостатності, повинні пройти інтубацію, оскільки вони не в змозі підтримувати оксигенацію або втратили свідомість.
Підвищені вимоги респіраторної підтримки, такі як збільшення концентрації вдихуваного кисню, вентиляції з позитивним тиском зазвичай потрібно до початку відновлення.
Більшість дітей з діагнозом пневмонії в амбулаторних умовах лікуються пероральними антибіотиками або ін’єкціями.
Високі дози Амоксициліну використовуються в якості препарату першої лінії для дітей з неускладненою формою пневмонії.
Лікування пневмонії у дитини
Вік дитини назад корелює не тільки ризику виникнення пневмонії, але й тяжкості її перебігу. Це обумовлено специфікою будови дихальної системи дитини.
- Дихальна система дітей ще не сформована остаточно, тому вони більше схильні до інфекційних процесів.
- Дитячі дихальні шляхи більш вузькі, Чим у дорослої людини, що також провокує запалення при попаданні патогенної мікрофлори.
- На слизовій органу розташовується велика кількість судин і капілярів, тому навіть незначне запалення провокує випіт рідини із судинного русла, який ми можемо ідентифікувати як набряклість.
- Імунна система у дітей є незрілою, несформованою, неспроможною ефективно боротися з різними антигенами, що потрапляють в організм із зовнішнього середовища.
- У дорослої людини на епітелії органів дихальної системи є війки, які швидко виводить мокротиння з організму, у дітей війки епітелію розвинені слабко, тому мокрота затримується, а запалення прогресує.
- Дітям властивий так званий черевний тип дихання, коли людина заковтує повітря, що негативно позначається на газообміні в організмі, і обтяжує перебіг пневмонії.
Діагностика пневмонії починається зі збору анамнезу (наявність хронічних патологій, встановлення терміну початку появи перших симптомів, динаміка процесу, наявність алергій).
Після цього проводиться огляд хворого, виявлення дихальної недостатності, встановлення факту присутності хрипів у легенях, постукування грудної клітки: у місці запалення звук коротше.
Діагностичні заходи включають в себе:
- рентген грудної клітки, що дозволяє встановити локалізацію запалення, обширність, наявність інфільтрації, випоту;
- клінічний аналіз крові, у якому на тлі пневмонії можуть відзначатися наступні відхилення: збільшення ШОЕ, рівня лейкоцитів, паличкоядерних лейкоцитів;
- бактеріологічний аналіз мокротиння, а при її відсутності – слизу з носоглотки;
- фибробронхоскопия – ендоскопічний метод дослідження бронхів і трахеї.
При наявності ускладнень список досліджень може бути збільшений: біохімічний аналіз крові, електрокардіограма та інші.
Пневмонія (від грец. pneumon — легені) — це гостре інфекційно-запальне захворювання легеневої тканини. Як правило, хвороба розвивається поступово. Спочатку з’являються загальні симптоми нездужання: блідість, занепокоєння, погіршення сну, зригування, іноді — порушення стільця, зниження апетиту.
Крім того, відзначаються ознаки інфекції дихальних шляхів: утруднення носового дихання, чхання, сухий, бентежний дитини кашель. У хворого може піднятися температура. Однак “підступність” пневмонії — у тому, що вона протікає при невисокій (до 38°С) або навіть при нормальній температурі тіла.
Через деякий час з’являється синюшність (ціаноз) шкіри в області носогубного трикутника, що підсилюється при крику і ссанні. Всі ці симптоми повинні насторожити батьків: при їх появі дитину слід терміново показати лікарю.
При подальшому розвитку захворювання у дитини частішає дихання, може валитися його ритм. Відзначається напруження крил носа, які стають як би нерухомими і блідими. З рота можуть з’явитися пінисті виділення (частіше у дітей перших трьох місяців життя).
Далі з’являється “охающая” задишка, а крила носа роздуваються. З’являються зупинки дихання (так звані апное), які у дітей перших місяців життя, особливо часті і тривалі. Шкіра дитини набуває сіруватий відтінок.
У патологічний процес втягується серцево-судинна система, порушується робота кишкового тракту. З’являються млявість, значне зниження рухової активності, може зберігатися занепокоєння.
В залежності від розміру вогнища запалення лікарі виділяють наступні види цього захворювання:
- Мелкоочаговая пневмонія у немовлят зустрічається найчастіше. Осередок має відносно невеликий розмір, запалення в легеневій тканині розвивається як продовження запалення у відповідному цього вогнища бронху.
- При сегментарній пневмонії запалення вражає один або кілька сегментів легені.
- При крупозній пневмонії запальний процес захоплює значні відділи легеневої тканини — одну або декілька часток. Ця форма захворювання протікає більш важко.
- Інтерстиціальна пневмонія зустрічається досить рідко. У даному випадку запалення вражає не стільки легеневу тканину, скільки перегородки із сполучної тканини навколо бронхів, альвеол.
Розрізняють гострі пневмонії (у цьому випадку захворювання триває до 6 тижнів) і затяжні, тривалість яких більше 6 тижнів.
|
Запалення легенів зазвичай починається на першому тижні гострої респіраторної інфекції. Хоча ГРЗ частіше мають вірусну природу, на їх тлі дуже швидко “піднімає голову” бактеріальна флора. Справа в тому, що вірусна інфекція порушує захисні бар’єри дихальних шляхів і легенів, тим самим сприяючи появі вогнищ бактеріальної інфекції;
Розвитку запалення легень у дітей першого року життя сприяє цілий ряд факторів.
Перш за все, це особливості органів дихання немовлят. Короткі і вузькі дихальні шляхи, ніжна й добре забезпечена кровоносними судинами слизова оболонка полегшують поширення запального процесу.
Слабкі рухи грудної клітки, горизонтальне положення ребер призводять до недостатньої вентиляції легень, особливо задніх і нижніх відділів. Застою крові в задненіжніх відділах легень сприяють також рясне кровопостачання цього відділу легень та лежаче положення дітей перших місяців життя.
Крім анатомічних особливостей, до факторів, що сприяють розвитку пневмонії у немовлят, можна віднести все, що так чи інакше послаблює захисні сили малюка: рахіт, неправильне раннє змішане і штучне вигодовування, умови життя, не враховують гігієнічні потреби немовляти, гострі респіраторні інфекції, шлунково-кишкові захворювання і т. д.
Сьогодні медицина має досить потужним арсеналом лікарських засобів, що дозволяють боротися з пневмонією. Основу лікування складають антибактеріальні препарати. Сучасна терапія також широко використовують препарати інтерферонів для підвищення противірусного імунітету.
А що можуть зробити батьки для якнайшвидшого одужання дитини? Якщо лікування відбувається в домашніх умовах, необхідно регулярно провітрювати приміщення, міняти положення тіла дитини, частіше брати малюка на руки, щоб уникнути застійних явищ у легенях.
Слід пам’ятати, що симптоми пневмонії зникають швидше, Чим сам запальний процес в легенях. Тому незавершене лікування може призвести до рецидивів, загострень хвороби, а в деяких випадках — до переходу гострого запального процесу в хронічний, до формування хронічних бронхолегеневих захворювань.
В клінічній практиці при класифікації пневмоній у дітей враховують причину захворювання, його тривалість і тяжкість, рентгеноморфологические особливості, умови інфікування.
Згідно з умовами інфікування пневмонії у дітей поділяються на такі види:
- вроджені (внутрішньоутробні) – симптоми захворювання виникають в перші 72 години життя немовляти;
- неонатальні – розвиваються у дітей першого місяця життя, але не раніше Чим через 72 години після народження;
- госпітальні (лікарняні) – до цієї групи відносять пневмонії, які розвинулися в момент перебування дитини в стаціонарі (не раніше 72 годин від моменту госпіталізації) або протягом 72 годин від моменту виписки;
- домашні (позалікарняних) – розвиваються поза стінами лікувального закладу, найчастіше як ускладнення ГРВІ.
Для госпітальних пневмоній характерно тяжкий перебіг і частий розвиток ускладнень, що пояснюється стійкістю викликала їх мікрофлори до більшості антибактеріальних препаратів.
Залежно від причини пневмонії у дітей поділяються на бактеріальні, вірусні, паразитарні, грибкові, хламідійні, мікоплазмові і змішані.
На підставі рентгеноморфологических особливостей виділяють наступні форми пневмонії у дітей:
- Вогнищева (вогнищево-зливна). В одному або кількох сегментах легені присутні вогнища інфільтрації діаметром до 1 див. Запалення носить катаральний характер і супроводжується утворенням серозного ексудату в альвеолах. У тих випадках, коли кілька окремих запальних вогнищ зливаються між собою, говорять про вогнищево-зливної формі захворювання. У цьому випадку вогнище може стати значного розміру, іноді навіть зайняти цілу долю легені.
- Сегментарна. Запалення охоплює відразу цілий сегмент легені і стає причиною його ателектазу (спадання). Захворювання часто приймає затяжний або хронічне протягом, результатом якого стає деформуючий бронхіт або легеневий фіброз.
- Крупозна. Характерно інфекційно-алергічне запалення з бурхливим перебігом, яке у своєму розвитку послідовно проходить кілька стадій (приплив, червоне опеченение, сіре опеченение, дозвіл). При крупозній пневмонії у дітей патологічний процес локалізується сублобарно або лобарно і зачіпає плевру, приводячи до розвитку плевропневмонії.
- Інтерстиціальна. Її збудниками є гриби, віруси, пневмоцисты. У хворого спостерігається проліферація і інфільтрація сполучної (інтерстиціальної тканини легень, що носить або вогнищевий або дифузний характер.
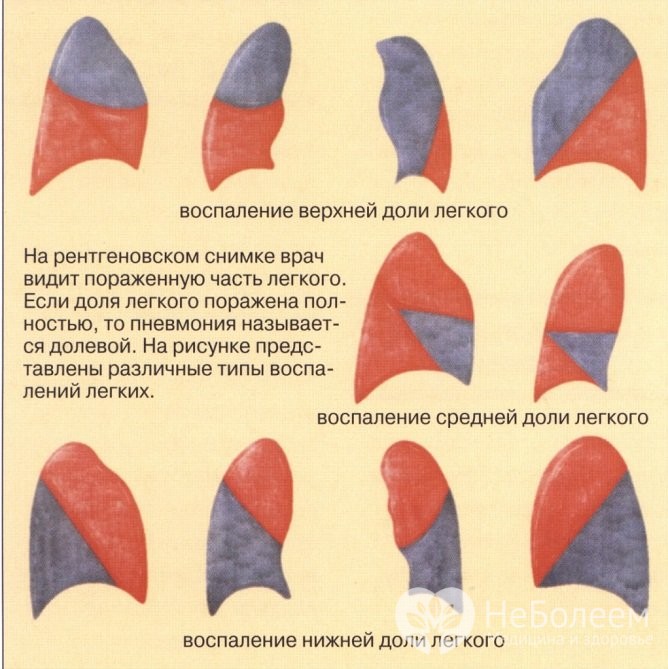 Види пневмоній у дітей залежно від локалізації ураження
Види пневмоній у дітей залежно від локалізації ураженняПерша допомога
- Антибіотики (Сульфаметоксазол, Амоксицилін, Зефтера, Кларитроміцин, Моксифлоксацин, Левофлоксацин). Якщо через 2 дні поліпшення не настає, лікарський препарат змінюється на інший. Точно визначити тип збудника можна тільки після отримання результатів бакпосіву.
- Противірусні засоби (Таміфлю, Кагоцел). Їх використовують, коли встановлено, що природа запалення легенів – вірусна.
- Протигрибкові препарати (Дифлюкан, Флуканозол). Борються з грибковими збудниками пневмонії.
- задишка, синюшність шкіри, частий пульс та інші прояви дихальної або серцево-судинної недостатності;
- судоми;
- лихоманка, що не піддається лікуванню в домашніх умовах, з вираженою інтоксикацією;
- поява синців та висипи на шкірі;
- лікарська алергія;
- важкі супутні захворювання;
- немовлята у віці до 1 року;
- малюки з неблагополучних сімей, вихованці будинків дитини та інших груп «соціального ризику».
Відновлення після хвороби
Пневмонія у дітей здатна призводити до розвитку цілого ряду серйозних ускладнень:
- абсцес легені;
- гангрена легені;
- емпієма плеври;
- інфекційно-токсичний шок;
- плеврит;
- респіраторний дистрес-синдром;
- серцево-судинна недостатність;
- ДВЗ – синдром;
- сепсис;
- поліорганна недостатність.
Ускладнення при пневмонії можна підрозділити на дві категорії: легеневі і позалегеневі.
| Легеневі ускладнення | Позалегеневі ускладнення |
| Абсцес – утворення гнійника в легеневій тканині | Інфекційно-токсичний шок |
| Деструкція легеневої тканини – утворення порожнини в органі | Запалення серцевого м’яза (ендокардит, міокардит, перикардит) |
| Плеврит – запалення плевральних листків | Сепсис |
| Набряк легені | Менінгіт |
| Бронхообструктивный синдром — звуження дихальних шляхів або їх опірність вдыхаемому повітрю | Анемія |
Легеневі ускладнення частіше розвиваються на тлі зараження стафілококом, синьогнійною паличкою, пневмококами. Ускладнення звичайно виникають після 7 днів протікання захворювання, діагностичними ознаками є:

Ще одним ускладненням пневмонії є хронізація патологічного процесу.
Пневмонія – небезпечне захворювання, на нього припадає 15% усієї дитячої смертності. Вчасно почате адекватне лікування значно знижує ризик ускладнень:
- загострення хронічних захворювань серцево-судинної системи, емфіземи та інших;
- плевропневмонія – запальний процес зачіпає відразу кілька часток легені, стан хворого оцінюється як гостре і важке;
- плеврит викликає накопичення рідини в плевральній порожнині, часто виникає при двосторонньої пневмонії;
- абсцес легенів характеризується появою гною в порожнинах;
- зараження крові;
- бронхіальна астма.
Відновний період після перенесеного запалення легень досить довгий – до 1,5 років. В цей час дитина перебуває на диспансерному обліку. При необхідності повторно призначають рентген-діагностику та аналізи. Довгий час зберігаються ознаки сухого кашлю.

У реабілітації допоможуть:
- масаж;
- фізіопроцедури;
- повноцінне харчування і прийом вітамінів;
- прийом лужної рідини без газів;
- повноцінний відпочинок, денний сон;
- уникнення фізичних та психологічних навантажень;
- помірна ЛФК;
- часте перебування на свіжому повітрі;
- лікувальна гімнастика для дихання;
- курортно-санаторне лікування;
- відвідування соляних кімнат і вдихання морського повітря.
Пневмонія наносить серйозний удар по імунній системі дитини. Йому знадобиться консультація імунолога, який підкаже, як відновити втрачені захисні сили. Після аналізу результатів імунограми лікар призначає імуномодулятори (Віферон, Кагоцел).
Профілактика пневмонії
Крім запобігання інфекційних контактів (хоча це важко для багатьох сімей), вакцинація є основним способом профілактики. Дуже часто запалення легенів з’являється як ускладнення після грипу.
Вакцина проти грипу рекомендовано для дітей у віці від 6 місяців і старше. Пневмококова кон’юговані вакцина рекомендується для всіх дітей у віці до 5 років.
23-валентна пневмококова полисахаридная вакцина рекомендується для дітей 24 місяців і старше, які піддаються високому ризику пневмококових захворювань.
Перед вакцинацією слід обов’язково обстежитися у лікаря.

Запорукою здоров’я дитини є грудне вигодовування, профілактика рахіту, загальнозміцнюючі масаж і гімнастика, загартовування (повітряні ванни, обтирання). У період епідемій респіраторних інфекцій особливо важливо обмежити контакт немовляти з сторонніми людьми, навіть з родичами.
Дорослим, які живуть в одній квартирі з малюком, доцільно зробити щеплення від грипу. У разі захворювання матері респіраторною вірусною інфекцією необхідно продовжувати годування грудьми, бо з молоком дитина отримає противірусні антитіла.
Єдиною умовою при цьому є використання захисної маски. Навіть прийом матір’ю антибіотиків не є протипоказанням для грудного вигодовування, просто вибираються препарати, найбільш безпечні для дитини.
Розроблена специфічна профілактика пневмококової пневмонії. Вона полягає в постановці щеплення від пневмонії дітям, особливо входять у групу ризику, яка здатна захистити їх від інфікування пневмококком.
Дана вакцина захищає від цілого ряду захворювань, що викликаються пневмококової інфекцією (Streptococcus pneumoniae), до яких належать не тільки пневмонії, але і ендокардити, отити, менінгіти, гнійні артрити.
Неспецифічна профілактика пневмонії полягає у проведенні спільних заходів, спрямованих на підвищення імунітету дитини:
- хороший догляд за дитиною;
- проведення загартовуючих процедур;
- правильне харчування, що відповідає віковим потребам;
- своєчасне і адекватне лікування будь-яких захворювань.
Після перенесеної пневмонії діти повинні протягом року перебувати на диспансерному обліку у педіатра. Зняття з обліку проводиться тільки після проведення обстеження (рентгенографія органів грудної клітки, загальний аналіз крові), огляду дитини отоларингологом, імунологом, алергологом і пульмонологом.