Як проходить видалення аденоїдів у дітей?
Операція може проводитися як в стаціонарному відділенні, так і в амбулаторії. Від ступеня запального процесу та інших особливостей організму хворого, залежить методика лікування. Процедуру проводять під загальною або місцевою анестезією.
Основні операційні методики та особливості їх проведення:
- Класична операція – видалення мигдалин відбувається через ротову порожнину з використанням спеціального скальпеля. Процедура проводиться під місцевою анестезією. Її головний недолік – це відсутність візуалізації операційного поля. Тобто видалення проходить наосліп і є високий ризик рецидивування.
- Лазерне видалення – для висічення тканин використовується лазерний промінь. Він коагулює запалені тканини або поступово пошарово їх випарює. Плюс даної процедури у відсутності кровотеч. До мінусів можна віднести її тривалість, яка складає більше 20 хвилин.
- Микробридер – з допомогою шейвера (апарат з обертовим скальпелем) лікар уривається аденоїди. Під час процедури довколишні слизові не зачіпаються. Якщо є кровотеча, то рану обробляють за допомогою лазера або радіохвиль.
- Електрокоагуляція – видаляють мигдалини, накидаючи на них спеціальні петлі електрода. Даний метод абсолютно безкровний, так як судини запаюються під час видалення.
- Холодноплазменная аденотомія – на тканини впливаю з допомогою плазмового променя. Даний метод найчастіше застосовується при аномальному розташуванні мигдалин. Лікар може регулювати глибину проникнення променя.
Незалежно від обраного методу, операція триває не більше півгодини, після чого пацієнт починає відходити від наркозу. Протягом 3-4 годин лікар спостерігає за його станом, потім відправляє додому. Якщо під час хірургічного втручання або після виникла кровотеча або інші ускладнення, то хворого залишають на 1-3 дня в стаціонарі.
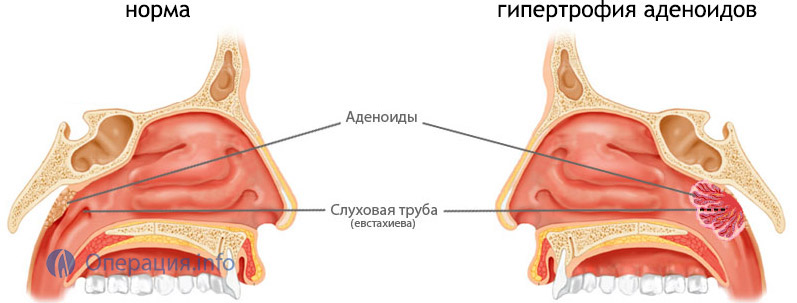
Що таке аденоїди і причини їх виникнення у дітей
Аденоїдна мигдалина разом з піднебінними та іншими мигдалинами (мовна, трубна) – це органи імунного захисту, які активно функціонують у всіх дітей до перших 10-12 років. Вони захоплюють і знищують віруси та бактерії і збільшуються майже у всіх дітей до 2-3 років, досягаючи максимальних розмірів до 5-6 років.
У процесі функціонування мигдалини піддаються атакам величезної кількості вірусів і бактерій, які потрапляють туди з вдихуваним повітрям.
В той момент, коли поверхня мигдалини повністю засипана вірусами і бактеріями, вона починає збільшуватися щоб «працювати краще» за рахунок збільшення тканини. Зазвичай це відбувається у 2-3 роки, коли діти потрапляють в садок і часто хворіють.
Ступінь збільшення аденоїдів не дуже пов’язана з тяжкістю її проявів (тому одні діти з аденоїдами 3 стадії не мають ніяких проявів, а інші з 1-2 стадією мають виражені прояви) і відіграє незначну роль в ухваленні рішення про лікувальній тактиці. Головний орієнтир-самопочуття дитини!
Коли ж це пройде? У більшості дітей (але не у всіх) процес зменшення аденоїдів відбувається приблизно в 6 років. Характерні прояви збільшених аденоїдів спостерігаються у 25-40% дітей з гіпертрофією аденоїдів залежно від індивідуальної схильності.
Досить часто збільшення аденоїдів поєднується з алергічним ринітом, що ускладнює діагностику. Запам’ятайте, лікар на огляді не може їх побачити. Він може лише запідозрити за непрямими ознаками. Остаточний діагноз ставиться при спостереженні дитини достатній час і з допомогою рентгенівського знімка.
Найхарактернішими ознаками, при яких треба звертатися до лікаря є постійно відкритий рот, наявність постійно будь-якого відокремлюваного з носа, хропіння уві сні, порушення носового дихання, зниження слуху.
Аденоїди практично не піддаються консервативному лікуванню, взагалі не піддаються фізіотерапевтичного лікування і в більшості випадків лікуються хірургічним шляхом. У будь-якому випадку, дитина з аденоїдитом повинен спостерігатися лікарем, так як дуже часто виникають ускладнення.
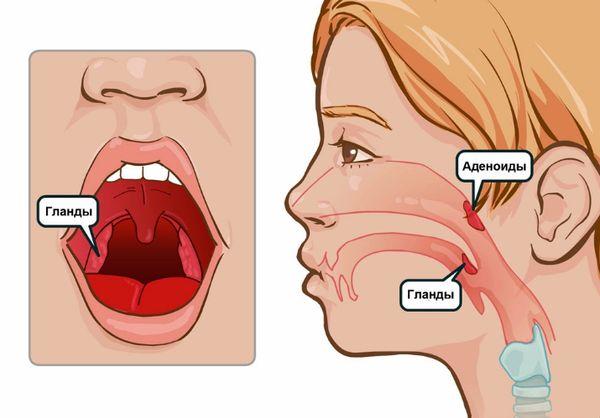
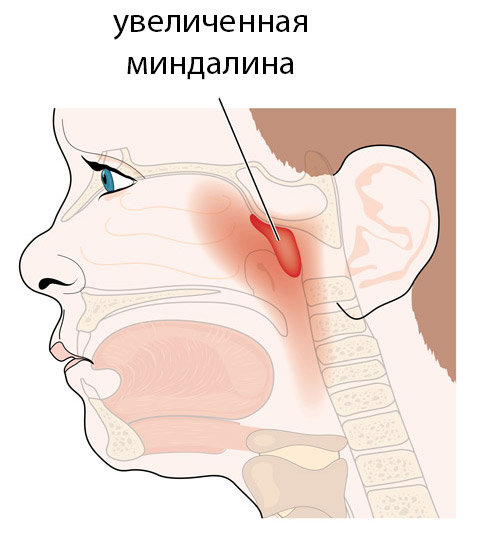
Аденоїди, незважаючи на те, що величають їх у множині — це мигдалина. Розташована вона в носоглотці, негайно позаду носа. Треба сказати, що мигдалина у нас така не одна — є ще піднебінні мигдалики (їх іноді називають гландами і ось їх-то якраз і легко побачити, якщо дитина відкриє рот), є тубарные мигдалини — вони прикривають вхід в гирлі євстахієвих труб, щоб інфекція не проскакувала за цим самим трубах з носоглотки в вухо і не викликала б отитів.
Є ще кілька мигдалин, і всі разом їх називають лімфоїдних кільцем глотки. Це саме кільце контролює вхід в організм на предмет попадання в нього всяких там мікробів, вірусів та іншої нечисті.
Лімфоїдна тканина складається з основи (сполучної тканини) і прибули туди з усіх куточків організму лімфоїдних клітин — лейкоцитів.
Коли організм росте, більша частина непростої роботи по боротьбі з вхідною інфекцією валиться саме на аденоїди (з-за цього вони і збільшуються). А оскільки організм ще маленький і імунна система у нього незріла, які зібралися з усього організму лімфоцити тільки навчаються розпізнавати чужорідні клітини — антигени.
Приблизно до 6-7 років аденоїди передають естафету піднебінним миндалинам (які гланди) і починають потихеньку зменшуватися. Саме на цьому засноване переконання, що дитина може аденоїди просто перерости.
Зовні аденоїди розділені на три часточки, вони рожеві, а в центрі їх розташована неглибока лакуна — саме в цій лакуне і збираються слиз і гній, коли починається запалення.
Самі по собі аденоїди кровоснабжаются досить бідно — до них йдуть тільки капілярні судини. Саме тому — через погане кровопостачання — лікарі так легко пропонують видалити аденоїди і як раз тому лікування антибіотиками найчастіше не робить ніякого впливу на запалення власне аденоїдів.
А ще аденоїди не мають чіткої межі з навколишніми тканинами (як, наприклад, піднебінні мигдалики, мають капсулу), тому видалити їх повністю неможливо фізично. Все одно залишаються невеликі скупчення лімфоїдних клітин, з яких потім за відповідних умов — аденоїди із задоволенням виростають до колишніх розмірів.
Якщо лікар поставив вам діагноз “аденоїди”, дуже важливе питання, яким чином він це зробив.
Типовий огляд виглядає так: лікар оцінює стан дитини (якщо лікар відпрацював у поліклініці більше п’яти років, для цього досить одного погляду), потім вислуховує скарги, потім швидко мацає лімфовузли і заглядає дитині у вуха, горло і ніс.
Ми з вами пам’ятаємо, що аденоїди, ось так просто заглянувши в ніс і горло, побачити не можна. І якщо лікар після такого огляду поставив вам діагноз “аденоїди другого ступеня”, то він не бачив їх і не встановив їх розмір. Висловлюючись вульгарним мовою, вас просто розвели.
Так що ж насправді повинен зробити лікар, щоб аденоїди побачити?
- Найдавніший спосіб — пальцеве дослідження носоглотки. Лікар вводить палець дитині в рот і намагається тримаючи палець в носоглотку, обмацати аденоїди. При промацуванні аденоїдів ступінь їх збільшення встановити легко, але висока ймовірність травми — запалені аденоїди на найменший дотик відповідають кровотечею.
- Дослідження носоглотки за допомогою дзеркала (задня риноскопія). Лікар бере дуже маленьке кругле дзеркало на довгій ручці і намагається втиснути його в горло дитині як можна глибше. Такий огляд дозволяє не тільки оцінити ступінь збільшення аденоїдів, але й побачити на них запальні зміни. Проте єдиний спосіб задокументувати побачене лікарем — це запис у картці. Так що доведеться вірити лікареві на слово.
- Рентген носоглотки. Довгий час лікарі, не обтяжуючи себе оглядом носоглотки, мовчки відправляли дітей з утрудненням носового дихання на рентген. Однак рентгенівські промені однаково “бачать” як м’які тканини (аденоїди), так і накопичене на поверхні слиз або гній — у вигляді сірої тіні, що закриває просвіт носоглотки. А значить, рентген запросто може додати вашій дитині ступінь-іншу збільшення аденоїдів. І навіть якщо дитина просто часто хворіє, а в носоглотці у нього скупчилися соплі, вас все одно спрямують на операцію з діагнозом “аденоїди третього ступеня”.
- У наш час лікарі все частіше замість рентгена або огляду носоглотки дзеркалом проводять ендоскопічне обстеження носоглотки. Це самий сучасний, найбільш інформативний і, якщо так можна висловитися, престижний метод діагностики. Лікар оглядає ніс дитини спеціальної трубочкою — дуже довгою і тонкою, з ліхтариком на кінці.
Але! Ендоскоп дає збільшення аж у 50 разів. Носові ходи у дитини вузькі, а час на дослідження обмежено. І в якийсь момент лікар, проводячи ендоскоп через ніс, просто упреться в аденоїди, які при тому самому 50-кратному збільшенні здадуться лікаря (та й вам теж) неймовірно величезними. Результат — все той же додавання одного-двох ступенів до не так щоб уже й разросшимся аденоидам.
Це дуже простий тест на те, чи потрібно видаляти аденоїди вашій дитині, або проблему можна вирішити методами консервативного лікування (про них ми поговоримо наступного разу).
Тест складається всього з семи питань, які базуються на Європейських рекомендаціях з лікування аденоїдів. Для проходження тесту достатньо тієї інформації, яку батьки можуть отримати, просто спостерігаючи за дитиною.
1. Скільки років дитині?До 3 років — 0 балловОт 3 до 5 років — 1 баллОт 5 до 6 років — 2 бали
2. Як часто дитина хворіє?Від 6 раз в півроку і більше — 0 балловОт 4 до 6 разів на півроку — 1 баллМеньше трьох разів — 2 бали

3. Коли у дитини закладений ніс?Дихає і в денний час, і під час сну — 0 балловЗаложен тільки вночі — 1 баллДыхания через ніс немає ні вдень, ні вночі — 2 бали
4. Стає дихання легше влітку?Так, після поїздки на море дитина дихає носом вільно — 0 балловДа, але хворіє і влітку, і тоді ніс знову закладає — 0 балловНет, навіть на море дитина не дихає носом — 2 бали
5. Є кашель вранці?Так — 0 балловНет — 1 бал
6. Перепитує чи дитина, коли ви до нього звертаєтеся?Дитина не перепитує ніколи — 0 балловПереспрашивает зрідка або коли хворіє — 1 баллПереспрашивает завжди і часто не чує, коли до нього звертаються — 2 бали
7. Збільшені у дитини піднебінні мигдалини або шийні лімфовузли?Завжди; збільшені лімфовузли видно неозброєним оком — 0 балловУвеличиваются тільки коли дитина хворіє — 1 баллНе збільшені — 2 бали
Лікарі, ледь побачивши аденоїди у дитини, зазвичай в один голос заявляють: видаляти (деякі лікарі ще додають при цьому — “терміново!”). Мотив у них в загальному-то простий: немає аденоїдів, немає і проблеми.
Але проблема в тому, що видалення аденоїдів — це повноцінна операція, зі своїми ризиками (між іншим, досить серйозними), ускладненнями (та ще якими). В останні 20 років ця операція проводиться лише в умовах стаціонару і все частіше — під загальним знеболенням. Тобто під наркозом. Який, до речі кажучи, сам по собі є неабияким ризиком.
Це означає, що перш Чим говорити, що треба видаляти аденоїди терміново, лікар у поліклініці (сам-то він їх видаляти не буде) повинен зважити всі “за” і “проти”, а кажучи медичною мовою, всі показання і протипоказання до цієї операції у вашої дитини.
Ще 20 років тому (коли аденоїди суцільно і поруч видаляли в поліклініках або денних стаціонарах) у графі “показання до операції” лікарі писали: “аденоїди другого ступеня”. І цього, уявіть собі, було достатньо!
Насправді є абсолютні показання до операції — тобто ситуації, коли можна оперувати тільки і більше проблему аденоїдів вирішити не можна ніяк, і є відносні показання, коли можна намагатися лікувати аденоїди консервативно, а операцію розглядати як одні з варіантів лікування.
У ротовій порожнині і носоглотці розташовується 6 мигдаликів, кожна з яких виконує захисну функцію, не даючи інфекційним агентам проникати в організм. Часті простудні захворювання здатні призводити до зниження цієї функції і одночасного розростання мигдалини. Аденоїдами називають розростання єдиною мигдалини, розташованої в носоглотці.
Лікування аденоїдів 1 ступеня у дітей
Істотне збільшення тканин мигдаликів із закриттям 2/3 носової порожнини – це друга стадія аденоїдів. Патологічний процес проявляється порушеннями носового дихання. Дитині складно дихати вдень і вночі, що призводить до порушень сну.
Запалені гланди здатні викликати симптоми, які на перший погляд не пов’язані з носоглоткою:
- Ургентне нетримання сечі.
- Бронхіальна астма.
- Порушення слуху.
- Висока температура тіла.
- Кров’янисті виділення з носа.
- Синдром апное і нічний хропіння.

Крім перерахованих вище симптомів, аденоїди викликають порушення мови. Хворий починає говорити в ніс, тобто невиразно.
Видалення аденоїдів 2 ступеня у дітей – це один з методів лікування. Виділяють такі показання до операційного втручання:
- Відставання в психічному і фізичному розвитку.
- Часті загострення аденоїдиту і гаймориту.
- Бронхіальна астма, нетримання та інші хворобливі симптоми.
- Зупинки дихання під час сну.
Основна мета операції – відкриття носових ходів із збереженням лімфоїдної тканини носових мигдалин для підтримки нормального стану імунітету. Операція проводиться з частковим або повним видаленням деформованих тканин.
Лікування найчастіше проходить під загальним наркозом з використанням ендоскопічних методів. Хірургія протипоказана поза фази загострення запалення. В інших випадках проводяться профілактичні заходи, пригнічують ріст аденоїдних тканин.
Якщо розрослися аденоїдні тканини повністю перекривають носовий прохід і пацієнт дихає тільки через рот, то це вказує на 3 ступінь аденоїдиту, яка є найбільш небезпечною. Найбільше даному захворюванню схильні пацієнти дитячого віку.
Видалення аденоїдів 3 ступеня у дітей проводиться при відсутності позитивних результатів медикаментозної терапії та при наростанні хворобливої симптоматики. Операція проходить з використанням загальної анестезії і займає не більше 20 хвилин. Повне відновлення відбувається протягом 1-2 місяців.
Без своєчасного хірургічного лікування, аденоїдит призводить до таких ускладнень:
- Порушення фізіологічних особливостей середнього вуха.
- Хронічні інфекційні процеси в організмі.
- Часті простудні захворювання.
- Запальні ураження дихальних шляхів.
- Деформації кісток обличчя.
- Зниження працездатності.
Перераховані вище ускладнення небезпечні для дитячого організму. Але своєчасно проведена операція дозволяє звести до мінімуму ризик їх розвитку.

Як правило, збільшення аденоїдів на цій стадії помітити непросто. Але для досвідченого лікаря з відповідним інструментом не складе праці відзначити деяку гіпертрофію мигдаликів, що вказує на розростання лімфоїдної тканини. При цьому педіатр або ЛОР не завжди говорять про патологічне збільшення аденоїдів.
Багато що залежить від часу відвідування лікаря. Якщо дитина застуджений або нещодавно переніс одне з інфекційно-запальних захворювань верхніх дихальних шляхів, збільшення мигдаликів не вважається патологією. Це нормальна реакція, і розмір мигдалин з часом повинен прийти в норму.
Інша справа, якщо невелике збільшення обсягу лімфоїдної тканини лікар наголошує на тлі абсолютного здоров’я малюка. Це вже тривожний симптом для фахівця. А які ж симптоми мали б стурбувати батьків?
Отже, аденоїди 1 ступеня можуть проявлятися наступним чином:
- Відзначається у першу чергу порушення носового дихання. З цієї причини дитина починає дихати ротом у сні, хоча в період неспання дихання дитини здається нормальним. Батьків має насторожити постійно відкритий рот у малюка під час нічного або денного відпочинку.
- Якщо навіть рот закритий, дихання у дитини стає шумним і він періодично відкриває рот для вдиху або видиху.
- На носі починає з’являтися слиз, яка внаслідок набряку тканин або виділяється назовні (нежить), або стікає в носоглотку, і дитина її ковтає.
- Незвичне сопіння під час сну, якого раніше не спостерігалося.
В принципі, при аденоїдах 1 ступеня відзначається лише незначне збільшення мигдалин. Всі вищеописані симптоми пов’язані з тим, що в аденоїди дещо збільшуються і зверху перекривають близько ¼ просвіту носових ходів в області сошника (кость задніх відділів носа).
Порушення носового дихання уві сні робить нічний відпочинок неповноцінним, в результаті чого малюк відчуває себе втомленим і розбитим, у нього сповільнюються пізнавальні процеси, погіршується успішність.

Підбираються лікарем методи лікування першого ступеня аденоїдів у дітей залежать від віку маленького пацієнта. Якщо дитині 10-11 років можна зайняти вичікувальну позицію, як радять деякі лікарі, і не робити ніяких лікувальних заходів.
Для дітей молодшого віку такий підхід недопустимий. Злегка збільшені аденоїди довго будуть залишатися такими. Приєднання будь-респіраторної інфекції сприятиме зростанню лімфоїдної тканини і переходу хвороби на новий рівень.
Поки батьки будуть чекати кілька років, щоб аденоїди атрофувалися, у дитини з’являться різні відхилення, він буде відставати від однолітків і стане мішенню для жартів з приводу зовнішності (постійно відкритий рот обличчя робить дитину більш витягнутим, таку форму обличчя, іноді навіть називають аденоїдної).
У разі збільшення аденоїдів у маленьких дітей лікарі рекомендують консервативне лікування, яке передбачає використання як медикаментозних, так і народних засобів. Ефективними заходами в цьому випадку будуть:
- загартовування, зарядка, активний відпочинок на свіжому повітрі,
- промивання носика водно-сольовим розчином або спеціальними спреями на основі морської води з метою очищення його від слизу і бактеріального фактора,
- застосування судинозвужувальних засобів у вигляді крапель і спреїв,
- з 3 років використання гормональних протизапальних засобів у вигляді спреїв, купирующих запальний процес в гландах і носі.
- прийом полівітамінних комплексів та рослинних препаратів для підвищення імунітету,
- при необхідності прийом антигістамінних препаратів,
- інгаляції з ефірними маслами евкаліпта або туї,
- фізіотерапевтичні процедури: інгаляційне лікування, магніто – і лазеротерапія.
Зупинимося докладніше на інноваційний метод консервативного лікування аденоїдів на ранніх стадіях їх розвитку – лікування за допомогою лазера. Лазерний промінь в цьому випадку допомагає ефективно зняти набряк в області носоглотки, а також виявляє бактерицидний ефект, що перешкоджає розвитку запальних реакцій, що зачіпають слизову верхніх і нижніх дихальних шляхів.
Процедури потрібно проходити кожен день протягом 1,5-2 тижнів. Оскільки аденоїди мають схильність до рецидивів (навіть після видалення), профілактичний курс лазеротерапії рекомендується проходити раз в 6 місяців.
[1], [2], [3], [4]
До симптомів, характерних для 1 ступеня патології додаються й інші, більш серйозні:
- дитина постійно дихає відкритим ротом (як вночі, так і вдень), що стає причиною проникнення в нижні дихальні шляхи інфекції, яка тепер не затримується в носі, частішають випадки респіраторних захворювань, включаючи запалення нижніх дихальних шляхів, хвороба триває довше і протікає важче;
в носових ходах повинно відбуватися зволоження і очищення надходить в організм повітря, однак повітря тепер йде в обхід,
- уві сні дитина не тільки сопе, але і чітко хропе, оскільки аденоїди перекривають дихальні шляхи,
- набряк носа посилюється, тому малюк дихає через рот, для зручності залишаючи його постійно відкритим (це надає обличчі специфічні форми і вираз),
- змінюється тембр голосу, він стає глухуватим або злегка хрипким, гугнявим,
- в результаті нестачі кисню і порушення нічного сну з-за проблем з диханням погіршується загальне самопочуття дитини, що робить його примхливим,
- починаються постійні проблеми з вушками: відмічається закладеність вух, погіршення слуху, часті рецидиви отиту,
- починаються проблеми з прийомом їжі, за відсутності апетиту малюк або взагалі відмовляється від їжі, або їсть мало і неохоче.
Симптоми хвороби у різних дітей можуть відрізнятися, але в будь-якому випадку вони не кращим чином позначаються на здоров’я і розвиток дитини. Тому батькам дуже важливо звертати увагу на найменші прояви аденоїдів 2 ступеня у дітей, поки хвороба не перейшла в стадію, що вимагає негайного хірургічного лікування.
Як і у випадку з аденоїдами 1 ступеня гіперплазію лімфоїдної тканини на наступній стадії хвороби, визначити досить складно. Це є причиною того, що патологія залишається непоміченою тоді, коли її ще можна вилікувати консервативним шляхом, не вдаючись до операції.
У лікувальну схему консервативної терапії входять наступні заходи:
- ретельне промивання мигдалин і носа сольовими розчинами (це можуть бути як аптечні препарати, так і самостійно приготовані суміші),
- інгаляційне лікування з використанням ефірних масел, відварів лікарських трав, фізіологічного розчину (інгаляції краще проводити за допомогою спеціального апарата-інгалятора, який називається небулайзером),
- закапування крапель в ніс і зрошення слизової спреями з протизапальною, антибактеріальною і підсушують дією,
- гомеопатичне лікування, спрямоване на зняття набряку і запалення мигдаликів, а також на підвищення загального та місцевого імунітету,
- вітамінотерапія для стимуляції роботи імунної системи,
- прийом імуностимулюючих препаратів на рослинній основі
- фізіотерапія.
Історія появи
Спадковість — принаймні, якщо батьки страждали аденоїдами, дитина в тій чи іншій мірі теж з цією проблемою зіткнеться.
Запальні захворювання носа, горла, глотки — та респіраторні вірусні інфекції, і кір, і коклюш, і скарлатина, і ангіни і т. д.
Порушення харчування — особливо перегодовування і надлишок солодкого.
Схильність до алергічних реакцій, вроджена і набута недостатність імунітету.
Порушення оптимальних властивостей повітря, яким дихає дитина — дуже тепло, дуже сухо, багато пилу, домішки шкідливих речовин (екологічна обстановка, надлишок побутової хімії).
Таким чином, дії батьків, спрямовані на профілактику аденоїдів, зводяться до корекції, а ще краще, до початкової організації способу життя, сприяє нормальному функціонуванню системи імунітету — годування по апетиту, фізичні навантаження, загартовування, обмеження контактів з пилом і побутовою хімією, оптимізація фізичних властивостей повітря.
Але якщо аденоїди є, лікувати треба — аж надто небезпечні і непередбачувані наслідки, якщо не втручатися. У той же час головне — корекція способу життя і тільки потім лікувальні заходи.
Не можна сказати, що інфекції, викликані вірусом Коксакі, досконало досліджені. Люди давно стикалися з захворюваннями, що мають характерні ознаки. В кінці IXX століття в Іспанії була відзначена епідемія міалгія – м’язової і суглобного болю.
А на початку XX століття в США, Франції спостерігалися спалахи серозного менінгіту. Віруси Коксакі в цей час ще не були виявлені. І тільки успішні дослідження в області вірусології в середині XX століття дозволили виділити вірусні частинки з фекальних мас хворих людей.
В останні роки з’ясували, що багато вірусів Коксакі викликають у дітей (рідше у дорослих) великі епідемії серозного менінгіту — запалення м’яких оболонок мозку та захворювання, що нагадують ящур тварин.
Тут картина більш важка: не тільки піднімається температура, але спостерігаються і судоми, і тимчасові проходять паралічі, і цілий «набір» симптомів ушкодження периферичної нервової системи, а також запалення м’язів.
Як виявляється збільшення аденоїдів?
Головним, найбільш суттєвим і найбільш небезпечним наслідком аденоїдів є постійне порушення носового дихання. Відчутну перешкоду для проходження повітряного струменя призводить до дихання через рот, а, отже, до того, що ніс не може виконувати свої функції, які, в свою чергу, дуже важливі.
Наслідок очевидний — в дихальні шляхи потрапляє необроблений повітря — не очищений, не зігрітий і не зволожений. А це багаторазово збільшує ймовірність запальних процесів в глотці, в гортані, у трахеї, бронхах, в легенях (ангіни, ларингіти, трахеїти, бронхіти, пневмонії).
Постійно утруднене носове дихання позначається і на роботі самого носа — виникають застійні явища, набряк слизової оболонки носових ходів, непроходящие нежить, нерідко виникають гайморити, змінюється голос стає гугнявим.
Діти сплять з відкритим ротом, хропуть, скаржаться на головні болі, часто хворіють респіраторними вірусними інфекціями.
Зовнішній вигляд дитини з аденоїдами гнітючий — постійно відкритий рот, соплі густі, роздратування під носом, хусточки у всіх кишенях… Лікарі навіть придумали спеціальний термін – «аденоїдне обличчя».
Збільшені аденоїди проявляють себе в 25-40% випадків від усіх гіпертрофованих аденоїдів.
Ці прояви виникають із-за особливого розташування аденоїдів у носоглотці як перехресті кількох доріг, де:
- Проходить повітря
- Відкриваються слухові труби
- Виникає скупчення і застій слизу після ГРВІ
- Виконується резонаторна функція мови
Впевнені аденоїди порушують прохідність дихальних шляхів, частково (рідко – повністю) перекриваючи носові ходи. Тому збільшені аденоїди можуть порушувати механізми дихання, слуху, голосоутворення та прикусу, що проявлятися як:
- хропіння і гучне дихання уві сні;
- постійна/періодична закладеність носа з нежиттю або без (виділення з носа або стікання по задній стінці);
- затяжні нежить після ГРВІ ({a}gt; 10-14д) і часті отити, зниження слуху;
- постійне дихання через рот і зміна прикусу (формування «аденоидного обличчя», гугнявість мови).
Ряд досліджень показали, що порушення дихання уві сні може призводити до кисневого голодування з порушенням роботи серця/легенів і виникненню неспокійного сну (нічні кошмари, рясне потовиділення, атипові позиції у сні, нічні сечовипускання). Після відновлення прохідності дихальних шляхів на фоні операції всі ці прояви минають.
Стікання слизу по задній стінці на тлі затяжного нежитю може викликати роздратування голосових зв’язок і нижніх дихальних шляхів, у результаті чого виникає кашель.
Однак, кашель уві сні і стікання слизу по задній стінці не є специфічними симптомами так як можуть зустрічатися при великій кількості інших патологій (наприклад, ГРВІ або рефлюксної хвороби): при наявності таких симптомів потрібна детальна оцінка ситуації.
Поняття «аденоїдит» у всьому світі вже не використовується, так як у дітей рідко спостерігається ізольоване запалення того чи іншого відділу носа. Частіше при запальному процесі в носі у дітей задіяні кілька відділів носа одночасно і майже кожне запалення в носі буде супроводжуватися і синуситом, і заднім ринітом і стіканням слизу по задній стінці глотки.
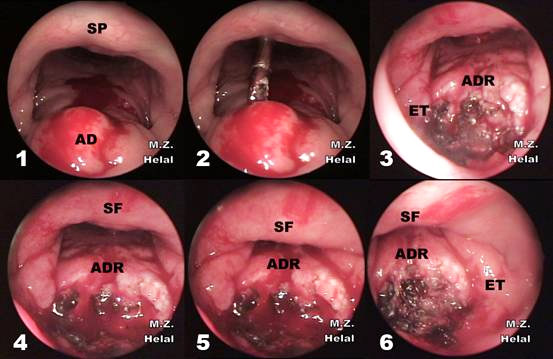
Ендоскопічна аденотомія
Ендоскопічне видалення аденоїдів — один з найбільш сучасних та перспективних методів лікування патології. Застосування ендоскопічної техніки дозволяє ретельно оглянути область глотки, безпечно і радикально видалити глоткових мигдалин.
Операція проводиться під загальним знеболенням. Ендоскоп вводиться через один із носових ходів, хірург оглядає стінку глотки, після чого проводить висічення аденоїдної тканини аденотомом, щипцями, микродебридером, лазером.
Ендоскопія дає можливість найбільш повно видалити разросшуюся лімфоїдну тканину, а у разі рецидиву вона просто незамінна. Особливо показано ендоскопічне видалення аденоїдів тоді, коли розростання відбувається не в просвіт глотки, а по її поверхні.
Операція більш тривала, Чим класична аденотомія, але і більш точна, адже хірург діє прицільно. Посічена тканина витягується частіше через носовий хід, вільний від ендоскопа, але можливо і через ротову порожнину.
Варіантом ендоскопічного видалення аденоїдів є шейвернаятехника, коли тканина вирізають спеціальним приладом — шейвером (микродебридером). Це пристрій являє собою микрофрезу з головкою обертається, вміщену в порожнисту трубку.
Перевага шейверной техніки — мала травматичність, тобто здорова тканина глотки не пошкоджується, ризик кровотечі мінімальний, рубців не залишається, при цьому ендоскопічний контроль дає можливість повністю висікти мигдалину, попередивши рецидив. Метод вважається одним з найбільш сучасних і ефективних.
Обмеженням до видалення мигдалини микродебридером можуть стати занадто вузькі носові ходи у маленької дитини, через які неможливо ввести інструментарій. Крім того, необхідне дороге обладнання може собі дозволити не кожна лікарня, тому частіше цей спосіб пропонують приватні клініки.
Один із способів лікування гіпертрофованих тканин глоткових мигдалин – це ендоскопічне видалення аденоїдів. У дітей така операція може проводитися в будь-якому віці. Процедуру проводять в умовах стаціонару під загальним наркозом.
Переваги ендоскопії:
- Під час операції пацієнт перебуває в медикаментозному сні, тому не відчуває дискомфорту.
- Видалення тканин проходить з допомогою видеоэндоскопического обладнання, тому весь процес контролюється лікарем.
- Для попередження рецидиву, аденоїдні тканини повністю січуться.
Ендоскопічна аденотомія є малоінвазивною процедурою. Вона особливо ефективна при мигдалинах, які распластываются уздовж стінок слизової, а не ростуть у просвіт дихальних шляхів. Така будова тканин не заважає дихального процесу, але істотно порушує вентиляцію слухової труби. На цьому тлі виникають часті отити, а в запущеному випадку і кондуктивна приглухуватість.
Особливості процедури:
- Пацієнту вводять загальний наркоз, що робить операцію абсолютно безпечною і безболісною. Анестезія вводиться і в носову порожнину.
- По нижньому носовому ходу лікар вводить ендоскоп і оглядає операційне поле.
- Видалення гіпертрофованих глоткових тканин проводиться за допомогою різних ендоскопічних інструментів: електроніж, резекційних петля або щипці. Вибір інструменту залежить від особливостей будови глоткових мигдалин.
[14], [15], [16], [17], [18]
Протипоказання для видалення аденоїдів
У певний момент, коли аденоїди повністю покриті бактеріями, вони втрачають свою захисну функцію і, на жаль, стають джерелом хронічного запалення в організмі. Збільшені аденоїди порушують носове дихання, що призводить до дихання через рот і внаслідок цього повітря починає тиснути на мову, а щоки-на щелепу, відбувається деформація верхньої щелепи і її звуження, а в подальшому – до порушення механізму жування і ковтання, що призводить до пошкодження скронево-нижньощелепного суглоба.
Операція рекомендована у випадку відсутності ефекту від консервативного лікування при збереженні симптомів, що порушують стан дитини:
- Затяжний нежить (більше 3 місяців) на тлі інших симптомів збільшених аденоїдів
- 3 і більше гострих середніх отитів за півроку, 4 і більше за рік незалежно від ступеня збільшення аденоїдів
- Ексудативний середній отит (наявність рідини за барабанною перетинкою без ознак гострого запалення) протягом 3 і більше місяців і з достовірним зниженням слуху та/або затримкою мовного розвитку, а також при наявності структурних змін в середньому вусі у дітей старше 4 років
- Зупинки дихання уві сні (може бути 3 ступенів тяжкості, встановити які можна на полісомнографії)
- Порушення прикусу
Стандартом на сьогодні є аденотомія під контролем ендоскопа (коли хірург бачить аденоїди через камеру)
За даними деяких досліджень, аденотомія полегшує перебіг бронхіальної астми.
Після аденотомії ймовірність рецидиву низька, але все ж є, особливо у дітей раннього віку (до 3 років). Якщо виникає повторне розростання це не значить, що знову потрібна буде операція – часто буває досить консервативної терапії.
Багато батьки чекають від операції дива. З операцією дійсно «йдуть» такі симптоми, як часті нежиті і отити. Але корекція прикусу і порушення дихання уві сні можуть не пройти швидко. Також, незначно знижується частота стандартних ГРВІ.
У будь-якому разі рішення має приймати лікар.
Суть операції — видалення збільшеної глоткової мигдалини.
Операція можлива і під місцевою, так і під загальною анестезією.
Операція за тривалістю одна з найкоротших — одна-дві хвилини, а сам процес «відрізання» — кілька секунд. Спеціальний кольцевидный Чим (аденотом) вводиться в область склепіння носоглотки, притискається до нього і в цей момент аденоїдна тканина входить в кільце аденотома. Один рух руки — і аденоїди видалені.
Нескладність операції не є свідченням безпеки операції. Можливі ускладнення у зв’язку з наркозом, і кровотечі, і пошкодження неба. Але все це буває не часто.
Аденотомія не є невідкладної операцією. До неї бажано підготуватися, пройти нормальне обстеження і т. д. Небажана операція під час епідемій грипу, після перенесених гострих інфекційних хвороб.
Відновний період після операції протікає швидко, ну хіба що один-два дні бажано не дуже «скакати» і не є твердого та гарячого.
Звертаю увагу на той факт, що, незалежно від кваліфікації хірурга, видалити глоткових мигдалин повністю неможливо — хоч щось та залишиться. І завжди є ймовірність того, що аденоїди з’являться (виростуть знову.
Повторне поява аденоїдів є приводом для серйозних батьківських роздумів. І зовсім не про те, що «попався» поганий лікар. А про те, що всі лікарі, разом узяті, не допоможуть, якщо дитину оточують пил, сухе і тепле повітря, якщо дитя годують з умовляннями, якщо телевізор важливіше прогулянок, якщо немає фізичних навантажень, якщо…
- тяжкі алергічні реакції на білок курячого яйця;
- температура
- тяжкі реакції або ускладнення на попереднє введення вакцини.
Після введення інактивованої вакцини, у перші 1-3 дні, можливі постпрививочные реакції. Це нормальні реакції, вони не є ускладненням або побічною дією:
- нездужання, підвищення температури тіла;
- болючість, ущільнення та / або почервоніння в місці уколу.
Зазвичай ці реакції слабко виражені і проходять самостійно.
До абсолютних показань Войта-терапії відносять:
- периферичні паралічі і парези;
- ДЦП;
- м’язова кривошия;
- центральні координаційні порушення;
- вроджені міопатії;
- синдром поперечного ушкодження спинного мозку.
Відносні показання:
- синдром Дауна;
- затримка стато-кінетичного розвитку;
- порушення постави;
- проблеми з функціями дихання, жування, ковтання;
- функціональні порушення суглобів (клишоногість, дисплазія кульшового суглоба).
Проведення Войта-терапії протипоказане в наступних випадках:
- температура тіла понад 38,5 С;
- гідроцефалія (стадія декомпенсації);
- 10 днів після щеплення;
- загострення хронічних соматичних хвороб;
- серійні епілептичні напади;
- афективно-респіраторні стани;
- захворювання серця;
- психологічна непідготовленість батьків до процедури;
- наявність особливих захворювань (хвороба скляних кісток).
Підводячи підсумок, потрібно сказати, що ДЦП – це складне захворювання, повністю вилікуватися від якого в даний момент не можна. Можна тільки полегшити життя з допомогою реабілітації, перевести хворобу в більш легку форму, щоб дитина в майбутньому зміг жити самостійно – ходити в школу, вчитися в університеті, піклуватися про себе.
Абсолютних показань до видалення аденоїдів залишилося всього три (це між іншим, той самий світовий досвід, на який останнім часом так люблять посилатися наші медичні світила):
- синдром обструктивного апное сну (тобто затримки дихання уві сні, викликані розрослися аденоїдами);
- виражене порушення розвитку лицевого скелета (тобто те саме “аденоїдне обличчя” з підручників минулого і позаминулого століття);
- підозра на злоякісне утворення в носоглотці (вибачте, тут я обійдуся без коментарів)
Всі інші показання — рецидивуючі гайморити, рецидивуючі отити, наявність запалення в носоглотці — показання відносні. Тобто в цих ситуаціях варіант з видалення аденоїдів можна розглядати тільки тоді, коли консервативне лікування не дало ніякого ефекту. Так що в переважній більшості випадків можна хоча б спробувати обійтися без операції.

Саме по собі збільшення глоткової мигдалини не є приводом до операції. Фахівці будуть робити все можливе, щоб допомогти хворому консервативними шляхами, адже операція — це травма і певний ризик.
Багато батьків знають, що лімфоїдне глотковий кільце — найважливіший бар’єр на шляху інфекції, тому бояться, що після операції дитина позбудеться цього захисту і стане частіше хворіти. Лікарі їм пояснюють, що аномально набула лімфоїдна тканина не тільки не виконує свою безпосередню роль, але і підтримує хронічне запалення, заважає дитині правильно рости і розвиватися, створює ризик небезпечних ускладнень, тому в цих випадках ні міркувати, ні баритися не можна, і єдиним шляхом позбавити дитину від страждань буде хірургічне втручання.
Показаннями для аденотомії служать:
- Аденоїди 3 ступеня;
- Часті рецидивуючі респіраторні інфекції, погано піддаються консервативної терапії і викликають прогресування аденоїдиту;
- Рецидивуючі отити та зниження слуху на одне або обидва вуха;
- Порушення мови та фізичного розвитку у дитини;
- Утруднене дихання з нічних апное;
- Зміна прикусу і формування специфічного «аденоидного» обличчя.
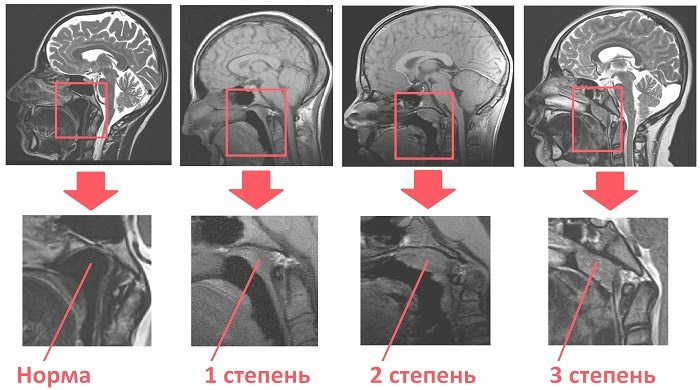
ступеня аденоїдиту
Основним приводом для втручання вважається третя ступінь аденоїдиту, манлива і утруднення дихання носом, і постійно загострюються інфекції верхніх дихальних шляхів та ЛОР-органів. У маленької дитини порушується правильне фізичний розвиток, обличчя набуває характерні риси, виправити які потім практично неможливо.
Головними симптомами важкого аденоїдиту вважаються утруднене носове дихання і часті інфекції ЛОР-органів. Дитина дихає ротом, з-за чого шкіра губ стає сухою і тріскається, а обличчя набуває одутлість і витягується.
Звертає на себе увагу постійно відкритий рот, а вночі батьки з занепокоєнням чують, як важко дихати малюкові. Можливі епізоди нічних зупинок дихання, коли мигдалина повністю перекриває своїм обсягом повітроносні шляхи.
Важливо, щоб операція з видалення аденоїдів була проведена до того, як з’являться незворотні зміни і серйозні ускладнення, здавалося б, невеликий проблеми, обмеженою глоткою. Несвоєчасне лікування і, тим більше, його відсутність може стати причиною інвалідності, тому ігнорувати патологію неприпустимо.
Кращий вік для аденотомії у дітей 3-7 років. Необґрунтоване відкладання операції веде до серйозних наслідків:
- Стійкий розлад слуху;
- Хронічний отит;
- Зміна лицьового скелета;
- Стоматологічні проблеми — неправильний прикус, карієс, порушення прорізування постійних зубів;
- Бронхіальна астма;
- Гломерулопатии.
Аденотомія, хоч і набагато рідше, але проводиться і дорослим пацієнтам. Приводом можуть стати:
- Нічний хропіння і розлад дихання уві сні;
- Часті респіраторні інфекції при діагностованому аденоидите;
- Рецидивуючі синусити, отити.
Протипоказання до видалення аденоїдів теж визначені. У їх числі:
- Вік до двох років;
- Гостра інфекційна патологія (грип, вітряна віспа, кишкові інфекції та ін) до моменту її повного лікування;
- Вроджені вади лицьового скелета і аномалії будови судин;
- Проведена менше місяця тому вакцинація;
- Злоякісні пухлини;
- Тяжкі порушення згортання крові.
Наявність запалених мигдаликів – не привід вирізати аденоїди в носі. Потрібно пройти ретельне обстеження, і лише після цього лікар прийме рішення про необхідність операції.
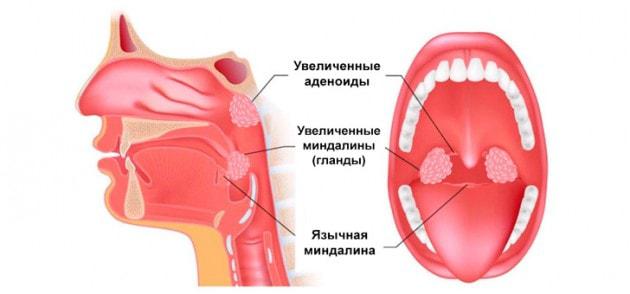
Отже, перерахуємо основні показання до хірургічного втручання, коли проводять видалення аденоїдів у дітей:
- ГРЗ і ГРВІ. Слиз, захищає організм від запалень і розмноження мікробів, зустрічає перешкоду у вигляді аденоїдів, з-за чого носова порожнина стає сприятливим середовищем для появи інфекцій.
- Фарингіт, ларингіт, трахеїт хвороби дихальних шляхів. В них потрапляє гній, впливаючи на слизову, і в результаті починається запальний процес.
- Багаторазовий отит. Мигдалина збільшується в розмірах і порушує нормальне функціонування середнього вуха.
- Аденоїдні кашель. Він з’являється, коли дратуються нервові закінчення глотки і носоглотки, і якщо бронхи не запалені, то це ознака не застуди, а аденоїдів. Після операції цей кашель усувається.
- Пневмонія, бронхіт.
- Формування неправильного прикусу.
- Погані результати від консервативного, традиційного лікування.
- Головні болі, хропіння, труднощі з диханням і як наслідок – порушення сну.
- Погіршення слуху. Аденоїди не дозволяють повітрю проникнути до середнього вуха, за рахунок чого барабанна перетинка втрачає своєї рухливості.
- Порушення мовленнєвої діяльності – ще одне показання для видалення.
Видалення аденоїдів у дітей шейвером
Одна з різновидів ендоскопічної аденотомії – це видалення гіпертрофованих тканин шейвером.
- Операція проводиться за допомогою микрофреза, який схожий на свердло і розташований в порожнистої трубки.
- На бічній стороні трубки є отвір, через яке фреза обертаються, захоплюють і відрізають тканини.
- Шейвер з’єднаний з відсмоктуванням, який відводить видалені тканини і не допускає їх потрапляння в дихальні шляхи, істотно знижуючи ризик аспірації.
Хірургічне втручання проводиться під загальною анестезий з штучною вентиляцією легенів. Для контролю за операційним полем через ротову порожнину або носовий хід вводиться ендоскоп.
Післяопераційний період триває протягом 1-3 днів. У наступні 10 днів хворому показано обмежені фізичні навантаження та дієтотерапія. Нормальне носове дихання з’являється на 2-3 день після операції. Для прискорення відновлення показані спеціальні дихальні вправи і курс фізіотерапії.
Лікування аденоїдів протарголом у дітей
Найбільш поширені способи видалення глоткової мигдалини допомогою фізичної енергії — використання лазера, радіохвиль, електрокоагуляція.

лазерне лікування
Видалення аденоїдів лазером полягає у впливі на тканину випромінювання, яке викликає місцеве підвищення температури, випаровування води з клітин (вапоризація) і руйнування гіпертрофічних розростань. Метод не супроводжується кровотечею, в цьому його плюс, але є і суттєві мінуси:
- Неможливість контролю глибини впливу, з-за чого є ризик пошкодження здорових тканин;
- Операція тривала;
- Необхідність наявності відповідного обладнання і висококваліфікованого персоналу.
Радіохвильове лікування проводять апаратом Сургитрон. Глоткова мигдалина видаляється насадкою, яка генерує радіохвилі, одночасно судини коагулюють. Безсумнівна перевага методу — мала ймовірність кровотечі і низька крововтрата під час операції.
Плазмові коагулятори і коблационные системи також застосовуються деякими клініками. Ці способи дозволяють істотно знизити болючість, яка виникає в післяопераційному періоді, а також практично безкровні, тому показані пацієнтам з порушеннями згортання крові.
Коблация — це вплив «холодної» плазмою, коли тканини руйнуються або коагулюють без опіків. Переваги — висока точність і ефективність, безпека, короткий відновлювальний період. Серед недоліків — висока вартість обладнання та навчання хірургів, рецидив аденоїдиту, ймовірність рубцевих змін в тканинах глотки.
Як видно, способів позбавитися від глоткової мигдалини чимало, а вибір конкретного — завдання не з легких. До кожного пацієнта необхідний індивідуальний підхід, який враховує вік, анатомічні особливості будови глотки і носа, психоемоційний фон, супутню патологію.
У приблизно 30% дітей симптоми аденоїдної гіпертрофії можуть значно зменшуватися або зовсім проходити від правильного лікування.
Самий ефективний спосіб консервативного лікування аденоїдів сьогодні – інтраназальні стероїди у вигляді спреїв. Вони створюються на основі власних гормонів людини, не мають побічних ефектів і безпечні для дітей навіть при тривалому застосуванні.
Ці ліки місцевого застосування, активні речовини всмоктуються в слизову всього лише на 20%. Головне — не переривати лікування і правильно використовувати спреї. Терапія триває від 4 тижнів до 3 місяців.
Другий найважливіший момент – регулярне спостереження ЛОРа.
Збільшення аденоїдів – нормально для всіх дітей. А лікування залежить від клінічних проявів, пов’язаних з збільшеними аденоїдами.
Спочатку необхідно:
- переконатися, що прояви пов’язані саме з аденоїдами
- оцінити вираженість проявів
Що ж можна вдіяти з такими проявами аденоїдів, як часті отити, затяжні нежить, хропіння, порушення прикусу?
- Затяжні нежить (більше 2 тижнів від початку ГРВІ) лікуються:
- сольовими розчинами
- протизапальними препаратами (назонекс, авамис – можна з 2 років)
- системними антибіотиками
Інші засоби (фізіотерапія, антигістамінні, місцеві антибіотики, протаргол, деринат, гомеопатичні засоби) не входять в стандарти лікування, так як немає доказів їх ефективності.
- Для зниження хропіння і поліпшення сну (саме грізне прояв, так як може приховувати за собою зупинки дихання уві сні) ефективні:

Спреї на гормональній основі (Авамис і Назонекс, курсом на 1-3 місяці) – стандарт консервативного лікування порушення дихання уві сні достовірно знижують хропіння і зупинку дихання уві сні.
Монтелукаст (сингуляр), Зафиролукаст: антилекотриеновые препарати покращують дихання уві сні і зменшують розміри аденоїдів, особливо у дітей з алергічними захворюваннями.
- При наявності повторних гострих середніх отитів рекомендовані:
Вакцинація від пневмококу (превенар-13, пневмовакс-23) і гемофільної палички (Хіберікс, Акт-хіб, у складі Пентаксима): доведено зниження кількості отитів та їх тяжкості.
Шунтування барабанних перетинок окремо або в комбінації з аденотомией.
- Порушення прикусу (високе стояння твердого неба, звуження верхньої щелепи, скупченість зубів, перехресний прикус у бічному відділі): консультація ортодонта.
На жаль, зазвичай частота ГРВІ після консервативного лікування або аденотомії знижується незначно. Вважається нормальним, якщо дитина хворіє до 8-12р/рік навіть без збільшених аденоїдів!
Захворювання це найчастіше виникає восени, рідше навесні. Яких-небудь особливих профілактичних заходів по боротьбі з ним не існує, і ступінь зараження в період епідемії досить висока, особливо якщо дитина не хворіла вірусом Коксакі жодного разу.
Єдине, що можна рекомендувати батькам у якості профілактичних заходів — не допускати відвідування дитиною місць великого скупчення дітей у періоди епідемій (театрів, дитячих поліклінік тощо).
Також потрібно частіше мити дитині руки і провітрювати приміщення, в якому він знаходиться протягом дня, а також купувати бутильовану фільтровану воду, стежити за чистотою овочів і фруктів, які їсть дитина.
Лікування вірусу Коксакі, як такого, немає. Тому лікувати його варто симптоматично: рясне питво для найкращого виведення з організму токсинів і зниження температури, жарознижуючі засоби, спреї для горла та порожнини рота, якщо висип викликає свербіж — антигістамінні засоби.
Як говорилося вище, особливого лікування цього вірусу не існує, хвороба самостійно проходить через 10-14 днів. Ускладнень зазвичай після неї не буває, проте було відмічено декілька випадків менінгіту, спровокованого вірусом Коксакі.
При появі у дитини одного або декількох ознак цього захворювання його потрібно ізолювати від інших дітей (не водити в дитячий сад або школу) і викликати дільничного педіатра.

Аденоїди можна лікувати як консервативними, так і радикальними методами. Консервативні методи передбачають використання медикаментозних засобів, фізіотерапії. В склад комплексної терапії може бути включено лікування гомеопатичними і народними засобами. Можуть призначатися вітаміни і гормональні засоби при необхідності.
Радикальні методи передбачають хірургічне втручання. При наявності показань до операції, аденоїди видаляються. Видаляти їх можна різними способами, наприклад, застосовується традиційний метод аденотомії, ендоскопічні операції або видалення лазером.
Сьогодні багато фахівців віддають перевагу саме лазерному видаленню, оскільки цей метод практично не має протипоказань і не тягне за собою серйозних наслідків і ускладнень. Практикується санаторне лікування, яке особливо добре допомагає дітям з хронічною патологією.
Тому основне лікування повинне бути етіологічним: досить усунути причину появи кашлю, і він піде самостійно. Тому застосовується переважно комплексна терапія, специфічного протикашльову лікування не проводиться.
Лікування звичайно включає застосування сусодосуживающих крапель або спрея. При необхідності призначають підсушуючі засоби. Застосовують переважно виброцил, отривин. Тривалість курсу в середньому коливається в межах від 5 до 7 днів.
Для промивання носових ходів застосовують переважно розчин морської солі, різні антисептики. Препаратами вибору є фурацилін, хлоргексидин. Промивають очі над умивальником і ванною. Голову нахиляють вперед, акуратно вводять наконечник спринцівки у носовий хід і повільно вливають розчин. Струмінь поступово збільшують. Розчин повинен виливатися з мови через відкритий рот.
Досить ефективним вважається полоскання ротової порожнини і глотки рослинними відварами, лікарськими препаратами. Ті ж препарати, які застосовують для промивання, можна використовувати і для полоскання.
Для полоскання застосовують в основному протизапальні та антисептичні засоби. Після промивання і полоскання, горло чи ніс зрошують препаратом, наприклад, биопароксом, мірамістином.
Проходять такі порушення відразу ж після того, як причина буде усунута. Ступінь зниження може бути різною. Часто розвивається приглухуватість середнього ступеня тяжкості. Зазвичай перевіряють слух в кабінеті у лікаря, але його можна також перевірити і в домашніх умовах.

Для цього застосовується шепотная мова. Дитина в нормі чує шепіт через всю кімнату, тобто через 6 і більше метрів. Коли дитина зайнятий грою, його потрібно покликати на відстані 6 метрів і більш, пошепки.
При нормальному слуху дитина почує і обернеться. Якщо ж він не обернувся, варто підійти ближче і покликати ще раз, і так до тих пір, поки дитина точно не дізнається відстань, на якому він чує. Доцільно перевірити кілька разів, як мінімум три, щоб упевнитися, в тому, що відстань визначено правильно і не випадково.
Лікування переважно етіологічне. Застосовуються різні лікарські препарати, гомеопатичні засоби. При сильної закладеності вуха лікарем проводиться така процедура, як продування. Ніс промивають.
Необхідно полоскати Горло. При неефективності такого лікування призначають препарати системної дії, місцеві гормональні засоби. Слух відновиться відразу ж після того, як буде усунена причина патології, а саме – запалення та аденоїдні розростання. Іноді доводиться вдаватися навіть до хірургічних методів лікування.
У загальному вигляді схему лікування можна представити наступним чином: місцеве лікування, системний вплив, альтернативні методи при відсутності ефекту від перших двох методів.
Для місцевого впливу застосовують краплі в ніс, промивання носа, полоскання ротової полоти і носоглотки. Для змазування і промивання використовують рослинні олії з додаванням ефірних масел. Добре зарекомендували себе сольові розчини.
Лазерне видалення аденоїдів у дітей
Сучасний метод лікування запаленої тканини глоткових мигдалин – це лазерне видалення аденоїдів. У дітей лазерна технологія є малоінвазивною процедурою з мінімальними ускладненнями.
Переваги лазерного лікування:
- Мінімальна травматизація оперованого ділянки.
- Висока точність дій хірурга.
- Мінімальні крововтрати і повна стерильність.
- Короткий відновлювальний період.
Лазерна аденотомія може проводиться такими способами:
- Валоризация – верхні шари аденоїдної тканини обпікаються пором, розігрітою вуглекислим газом. Даний метод використовується на ранніх стадіях хвороби, коли аденоїди мають не дуже великі розміри.
- Коагуляція – проводиться при аденоїдах 3 ступені, для впливу на тканини використовують сфокусований лазерний промінь.
Процедура проводиться під незначною часткою знеболюючого, що істотно знижує ризик розвитку ускладнень від анестезії, полегшує вихід з наркозу. Незважаючи на всі переваги лазерного лікування, деякі хірурги не рекомендують його використовувати.
Режим сну
Варто пам’ятати, що дитина, що живе по режиму з 7:00 до 21:00, не зможе дочекатися бою курантів. Краще не ламати малюкові режим з-за однієї ночі, так як потім його буде складніше повернути у звичний ритм.
Ось декілька порад:
- Поважайте біологічний ритм дитини і не ламайте звичний графік. Повернутися до сформованому режиму може бути непросто. Якщо вашій дитині менше 10-12 років, краще, щоб Новий рік він зустрів в ліжку.
- Якщо ви все ж хочете, щоб дитина перебувала за новорічним столом разом з вами, подбайте про його денному сні. Укладіть дитину в 5 годин дня, розбудіть в 7 – 8 вечора, і тоді він зможе дочекатися президентської промови і бою курантів.
- Ні в якому разі не давайте дитині алкоголь. Навіть легкий, навіть понюхати, навіть на дні чарочки. Перше січня буде зіпсовано отруєнням, яке в деяких випадках може потребувати госпіталізації.
- Будьте готові до того, що, якщо дитина відзначить Новий рік, він буде змушений спати близько години. Шум вибухають феєрверків не дасть йому заснути.
Видалення аденоїдів у дітей радіохвилями
Ще один популярний метод лікування аденоїдиту – це радіохвильової спосіб. Процедура проводиться в умовах стаціонару з допомогою спеціального апарата – Сургітрону. Гіпертрофовані носоглоточные мигдалини січуться насадкою з радіохвилями.
Переваги видалення аденоїдів у дітей радіохвилями:
- Мінімальні крововтрати завдяки коагуляції кровоносних судин.
- Використання загального наркозу для дітей віком до 7 років та місцевої анестезії для пацієнтів старшого віку.
- Відновлювальний період з мінімальними ускладненнями.
Радіохвильове лікування показане у таких випадках: зниження гостроти слуху, утруднене носове дихання, часті вірусні захворювання, хронічний отит, відсутність ефекту від медикаментозної терапії. Операція рекомендована при виражених патологічних процесах, які зачіпають верхні дихальні шляхи, а також при деформації лицьового скелета і неправильному прикусі з-за аденоїдів.
Для того щоб лікування було ефективним, проводиться спеціальна підготовка. Пацієнта оглядає педіатр і отоларинголог, призначається комплекс лабораторних та інструментальних досліджень. За пару днів до операції рекомендовано дієтичне харчування.
Безпосередньо перед операцією вводиться знеболювальне. Як тільки анестезія подіє, лікар починає лікування. Висічення уражених тканин здійснюється з допомогою радіохвиль. Процедура триває не більше 20 хвилин. Після видалення гланд, пацієнта переводять в загальну палату і спостерігають за його станом.

Протипоказання до радіохвильової аденотомії:
- Вік молодше 3 років.
- Онкологічні захворювання.
- Виражені порушення згортання крові.
- Деформація лицьового скелета.
- Недавня профілактична вакцинація (менше 1 місяця).
Після операції пацієнтові призначають рясне пиття і при необхідності лікарські препарати для симптоматичної терапії. Особлива увага приділяється харчуванню і мінімальним фізичним навантаженням. Заборонено приймати гарячу ванну і засмагати під прямими сонячними променями.
Переїдання
Якщо малюк якийсь час буде знаходитися за святковим столом разом з дорослими, уважно слідкуйте за тим, що він їсть. Малюк може сам схопити зі столу щось з того, що є йому абсолютно ні до чого.
А буває, і дорослі пропонують дитині те шматочок ковбаски, то олів’є, «щоб він теж відчув свято». Незвична, не підходить за віком їжа може призвести до серйозних порушень травлення малюка.
Те, що свято буде зіпсовано, – це півбіди. Набагато страшніше проблеми зі здоров’ям у маленького чоловічка. Краще взагалі не садити дитину за стіл з дорослими, а накрити для нього та інших дітлахів окремий дитячий стіл із смачними, корисними та безпечними стравами.
Під час застілля малюк не повинен залишатися без нагляду дорослих, ні на хвилину! Посуд, келихи зі спиртними напоями, запалені свічки – все це може становити небезпеку для дитини. Нехай новорічні свята принесуть вам тільки приємні миті.
Профілактика: слідкуйте за тим, щоб дитина не обжирався за святковим столом вдома і в гостях. Ласощі пропонуйте в обмеженому обсязі, окремо, дотримуючись інтервали між прийомами їжі.

Перша допомога при болях в животі від переїдання: Зрозуміти, у чому причина. Зводити дитину в туалет. Напоїти водою. Якщо болі не пройшли після відвідування туалету, і продовжуються тривалий час, то викликати лікаря.
Який наркоз вибрати?
Як робиться операція під наркозом або без використання седації? Це завжди був предметом спору. Загальний наркоз – це сильний стрес навіть для організму дорослої людини, а тим більше для дитини.
Тим не менш лікарі пропонують нові щадні способи анестезії. Зрештою, загальний наркоз буде краще: це позбавить малюка від негативних спогадів і дасть лікарю можливість працювати, не відволікаючись. Однак місцева анестезія теж застосовується.
Цей типу наркозу найчастіше пропонують дітям більш старшого віку, оскільки вони володіють розвиненою витримкою і самоконтролем. Крім цього, враховується больовий поріг дитини, її індивідуальні особливості.
- відносно низька ціна в порівнянні з іншими видами наркозу;
- відсутність побічних ефектів після операції.
Мінус полягає в тому, що ніколи не можна вгадати, як дитина відреагує на операцію, адже він стикається з подібним вперше. Маючи спокійний характер, малюк все одно може впасти в паніку.
Як відбувається вирізання збільшених органів? Разросшуюся тканина заморожують за допомогою Лідокаїну або Ультракаїну. Хворобливих відчуттів практично не буде, але, як вже було сказано вище, є ризик, що дитина не зможе витримати випробування з психологічної точки зору.
У це складно повірити, але раніше такі операції проводилися зовсім без анестезії. Зараз, звичайно, лікарі радять батькам загальний (ендотрахеальний) наркоз. В Європі його використовують вже дуже давно з ряду причин:
- це полегшить психологічне навантаження на маленького пацієнта;
- забезпечить лікаря необхідні умови для адекватного проведення операції.
У більшості випадків видалення аденоїдів у дітей проходить під загальним наркозом. Це пов’язано з тим, що місцеву анестезію дуже складно провести якісно, щоб пацієнт не відчував дискомфорту.
Після внутрішньовенного введення анестетика рот хворого відкривають за допомогою спеціального інструменту і застосовують вибраний хірургічний метод. Хворий знаходиться без свідомості протягом 30 хвилин. Вихід із анестезії тривалий і супроводжується неприємними відчуттями. Можливий розвиток побічних реакцій.
Переваги загального наркозу:
- Відсутність хворобливих відчуттів під час процедури.
- Зниження ризику психологічних проблем після операції.
- Низький ризик розвитку післяопераційних ускладнень.
- Видалення триває не більше 30 хвилин.
Що стосується недоліків, то до них можна віднести 1% ризик розвитку ускладнень, які проявляються у вигляді носових кровотеч. Ризик розвитку інфекційних наслідків, пошкодження зубів або аспірація зведені до мінімуму.
Відразу після виходу з наркозу у дитини можуть спостерігатися порушення слуху, мови і сну, головні бої, галюцинації. Також можливе тимчасове відставання у розвитку. Стан нормалізується протягом 1-2 місяців.
Ще один спосіб знеболення при видаленні аденоїдів у дітей – це місцевий наркоз. Така анестезія використовує вкрай рідко і тільки для пацієнтів старше 7 років.
Особливості місцевого наркозу:
- Для зниження чутливості операційного поля, слизові оболонки обробляються спеціальними засобами. Для цього використовують інгаляційні анестетики у вигляді спреїв або розчини для закапування у носові ходи. Внутрішньовенні і внутрішньом’язові ін’єкції не застосовуються.
- Ефект знеболювання залежить від рівномірності нанесення анестезуючого препарату. При рівномірному розпиленні місцевий наркоз не поступається загальним. Але деякі тканини навіть при дії анестетика можуть зберігати свою чутливість.
- Недолік місцевого наркозу в тому, що діти спостерігають за ходом операції. Хірургічні інструменти і вигляд крові можуть стати причиною сильного стресу. Для того щоб уникнути негативних явищ, пацієнтам вводять заспокійливі препарати.
Головний плюс місцевої анестезії у тому, що операцію можна проводити в умовах амбулаторії, так як спеціальне обладнання не потрібно. Відразу після процедури хворого відпускають додому, оскільки після такого знеболювання спеціальне спостереження не вимагається.
Інтубаційної або ендотрахеальний наркоз у дітей після видалення аденоїдів – це стан глибокого медикаментозного сну з повним розслабленням мускулатури і відсутністю самостійного дихання.
Анестезія складається з декількох етапів:
- Премедикація – це підготовка для занурення в медикаментозний сон. На цьому етапі проводиться профілактика розладів серцевої діяльності.
- Інтубація трахеї – для штучної вентиляції легень в просвіт трахеї вводиться интубационная трубка.
- Внутрішньовенне введення знеболюючих: наркотичні анестетики, седативні препарати, транквілізатори.
- Застосування міорелаксантів для блокування нервово-м’язової передачі і повного розслаблення дихальної і поперечнополосатой мускулатури.
- Додаток наркотичного сну інгаляційними препаратами.
- Штучна вентиляція легенів. Газообмін здійснюється за допомогою спеціального апарату.
- Пробудження – це поступове повернення свідомості і відновлення дихання.
Ендотрахеальний наркоз є багатокомпонентним, тому вимагає дотримання етапності при проведенні. Даний вид знеболювання доцільний при великих і складних операційних втручаннях.
Крім аденотомії, ендотрахеальна анестезія показана при абдомінальній хірургії, кардіохірургії та торакальної, лапароскопії, втручаннях на головному мозку та інших тривалих операціях. Такий складний спосіб анестезії може стати причиною побічних реакцій. Найчастіше ускладнення пов’язані з лікарськими похибками і тяжкістю стану пацієнта.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Ось ми і підійшли до головного питання, яке хвилює багатьох батьків, дітям яких належить аденоэктомия. Під яким наркозом видаляють аденоїди? За яким принципом можуть призначати той чи інший вид анестезії?
Почнемо з того, що під час проведення аденоэктомии лікарі можуть використовувати 2 види анестезії: місцеву і загальну. У вітчизняних клініках найчастіше проводять місцеву анестезію, в той час, як за кордоном давно прийнято видаляти аденоїди під загальним наркозом.
Правда, наркоз (і тим більш загальний) підходить не всім діткам, в цьому випадку операція проводиться або взагалі без наркозу, або застосовують засоби для місцевої анестезії, які не вимагають внутрішньовенного введення, а наносяться безпосередньо на слизову в районі задньої стінки глотки і мигдаликів.
Як не дивно, у спогадах дорослих людей, яким в минулому видаляли аденоїди (природно без наркозу), практично не фігурує згадки про сильної болі, все-таки мова йде про висічення живих тканин.
Причиною випадання в спогадах такого симптому є його повне або часткове відсутність. Справа в тому, що лімфоїдна тканина практично не містять нервових закінчень, завдяки яким ми відчуваємо біль, тепло, холод і інші дотикові відчуття.
Через відсутність чутливості тканин аденоїдів операцію з видалення прийнято вважати практично безболісною. Стає незрозумілим питання, навіщо ж лікарі в такому випадку наполягають на знеболюванні?
Причиною такої наполегливості лікарів є зовсім не бажання «збити» з пацієнтів побільше грошей (все-таки анестезія вимагає окремої оплати). Вона має психологічні причини. Адже скільки дитини не налаштовуй на те, що боляче не буде, вид застосовуються в хірургії інструментів і синдром білого халата» все одно будуть наганяти страх.
Найменший необережний дію хірурга і можуть бути зачеплені довколишні тканини, які мають набагато більше нервових закінчень. Їх пошкодження навряд чи принесе малюкові багато шкоди, а от біль при цьому може виявитися досить сильною. Чи зможе малюк далі сидіти спокійно під час операції в таких умовах?
Навіть незначні больові відчуття стануть здаватися більш відчутними, якщо вони підкріплюються спогляданням виду власної крові. І невідомо, що сильніше травмує психіку дитини: біль або вид крові.
Всі ми батьки, і бажаємо своїм дітям тільки кращого. Кожен хоче, щоб операція з видалення аденоїдів у його дитини пройшла успішно, і дитя не відчували дискомфорту і болю, про які не з чуток знають дорослі.
Безсумнівно, коли розмова заходить про дітей, то на перший план виходить питання безпеки процедури знеболення для здоров’я і життя маленького чоловічка. Зрозуміло, що будь-анестетик, потрапляючи в кров або в дихальну систему людини, принесе більше шкоди, Чим місцевий засіб, який всмоктується в кров в менших кількостях.
Видалення аденоїдів під місцевим наркозом передбачає нанесення анестезуючих засобів на тканини, які згодом будуть видалені, і прилеглу область. Це помітно знижує чутливість слизової, і при якісно проведеної анестезії ніякого дискомфорту і болю під час операції малюк не відчуває.
Місцеву анестезію можна проводити за допомогою інгаляційних засобів, що випускаються у вигляді спреїв, обробляти поверхню глотки розчинами анестетиків (наприклад, лідокаїном, тайленолом та ін) або закопувати їх у носові ходи.
Кишкові інфекції
У новорічні свята у багатьох сім’ях страви готуються у великих кількостях і вживаються протягом декількох днів. Але навіть при зберіганні в холодильнику, в продуктах, що містять майонез, сметану, крем, можуть накопичуватися патогенні бактерії.
Профілактика: не давати дітям продукти, приготовані добу і більше тому. Обов’язково мити всі фрукти!
Перша допомога: забезпечити спокій, сувору дієту (рясне питво, виключити вживання молока, фруктів, грубої клітковини), дати ентеросорбенти. Питання про необхідність призначення антибіотиків вирішує тільки лікар!
Піротехніка
Температура горіння бенгальського вогню – 1100-2000С, цього достатньо, щоб розплавити метал.
- Не використовуйте бенгальські вогні поблизу ялинок, фіранок, горючих предметів і над їжею.
- Кольорові бенгальські вогні можна використовувати тільки на вулиці (у зв’язку з що виділяються при горінні речовинами), при використанні звичайних бенгальських вогнів необхідно добре провітрити приміщення.
- Рекомендується, щоб бенгальський вогонь тримав дитина не молодше 5-6 років, на відстані витягнутої руки під кутом 30-45градусов
- Ні в якому разі не можна торкатися до згаслого бенгальському вогню. Необхідно відразу ж забрати у дитини стрижень від бенгальського вогню і загасити його, заливши водою.
- Хлопавка не повинна бути спрямована в обличчя, їжу і в бік легкозаймистих предметів.
- Іскристі фонтани рекомендується використовувати на відкритому повітрі (за винятком зовсім маленьких фонтанів, у яких на упаковці написано, що їх можна використовувати в приміщенні), їх не можна брати в руки і направляти в бік людей, одягу, ялинок і фіранок, вони повинні бути міцно закріплені.
- НІКОЛИ не залишайте без нагляду дитини з запаленим бенгальською свічкою в руці
- Завжди майте при собі вогнегасник або ємність з холодною водою напоготові, якщо Ви використовуєте піротехнічні вироби вдома.
— опіки в результаті впливу відкритого полум’я;
— травми, отримані від фрагментів піротехнічного виробу в результаті впливу вибухової хвилі.
Опіки, пов’язані з використанням піротехніки, найчастіше мають локалізацію на обличчі і кистях, носять комбінований характер внаслідок впливу відкритого вогню і горючих хімічних речовин. Найбільшу небезпеку становлять опіки очей.
Травми від вибухової хвилі можуть бути різної тяжкості: від легких ударів до травматичної ампутації пальців.
Профілактика: використовувати піротехнічні вироби строго по інструкції в присутності дорослих, не підпускати дітей до піротехніки.
Перша допомогу: зупинити кровотечу, знеболити (паралельно викликати швидку допомогу). При використанні джгута покласти записку в якій зазначено час, коли він був накладений.
При ураженні очей необхідно промити їх холодною проточною водою. Слід пам’ятати, що при термічних опіках фосфором частки даної речовини продовжують горіти в будь-якому місці, навіть під водою, тому їх необхідно терміново видалити зі конъюктивального мішка механічним шляхом або вимити струменем води.
Кашель після видалення аденоїдів у дитини
Будь-яке оперативне втручання – це стрес для організму. Тому температура після видалення аденоїдів у дітей є нормальною реакцією. Як правило, спостерігається незначна гіпертермія від 37 до 38 ГРАДУСІВ.
Температура підвищується ближче до вечора, але збивати її препаратами, до складу яких входить аспірин не рекомендується. Такі медикаменти впливають на структуру крові, розріджує її. Навіть одна таблетка може спровокувати сильну кровотечу.
Для зниження температури після аденотомії рекомендовані такі препарати:
- Ібупрофен – найбезпечніше жарознижуючий засіб для дітей.
- Парацетамол – ефективно знімає жар, але спричиняє гепатотоксичний ефект.
- Метамізол – використовується для зниження підвищеної температури і купірування больового синдрому.
Якщо підвищена температура зберігається довше трьох днів, то слід негайно звернутися до лікаря. У цьому випадку гіпертермія може вказувати на розвиток інфекційного захворювання/ускладнення.
Температура після операції може вказувати на не пов’язані з дихальними шляхами проблеми: патології ендокринної системи, інфекційно-вірусні хвороби, запальні реакції. Неприємне стан може бути обумовлено такими дитячими захворюваннями, як скарлатина або коклюш.
Період після аденотомії небезпечний розвитком різних клінічних симптомів. Кашель після видалення аденоїдів пов’язаний в першу чергу з відтоком гнійної рідини з приносових пазух після звільнення носового проходу. Як правило, кашлевые напади проходять самостійно протягом 10-14 днів.
Тривалий післяопераційний кашель може вказувати на рецидив, тобто нове розростання мигдаликів і набряк навколишніх тканин. Для попередження цього стану слід звернутися до отоларинголога для ретельного огляду.
[1], [2], [3]
Такий симптом як хропіння у дитини після аденотомії є нормальним явищем. Як правило, він зберігається протягом 1-2 тижнів. Неприємне стан пов’язаний з набряком носоглотки і звуженням носових ходів через хірургічного втручання. Але якщо дискомфорт спостерігається протягом 3-4 тижнів, то слід показати малюка отоларинголога.
У деяких випадках після операції у дітей виникає вторинний хропіння, розглянемо його причини:
- Розростання мигдаликів (рецидив).
- При тривалому перебуванні у горизонтальному положенні слизові виділення стікають до задньої стінки гортані, викликаючи хропіння.
- Запальні процеси в період відновлення.
- Алергічні реакції.
- Закладеність носа і хронічні патології носоглотки.
- Анатомічні особливості будови органів: нерівна перегородка носа, підвішений язичок піднебіння, вузькі дихальні шляхи.
- Порушення гігієни носоглотки.
Крім перерахованих вище факторів, що хропіння може бути пов’язаний зі збереженою звичкою дихати через рот. Це істотно порушує якість сну, негативно позначається на розумових здібностях і фізичної активності.
У деяких випадках нічний хропіння викликає короткочасні зупинки дихання. Якщо такий стан зберігається протягом тривалого періоду часу, тобто ризик кисневого голодування головного мозку і порушення функціонування з боку ЦНС.
Рекомендації для запобігання нічного хропіння у дітей:
- Останній прийом їжі повинен складатися з м’якої їжі, яка не подразнює слизову гортані.
- Щоденна дихальна гімнастика нормалізує носове дихання і зміцнює стінки гортані.
- Судинозвужувальні краплі знижують набряк слизової, також рекомендовані спреї в ніс з антибіотиком.
- Для знезараження ротової і носової порожнини використовують промивання з гіпертонічними розчинами і трав’яними настоями.
Крім перерахованих вище рекомендацій, дітей слід берегти від переохолоджень, які можуть призвести до простудних і вірусних інфекцій. Також необхідно частіше проводити вологе прибирання і провітрювати дитячу кімнату.
Найбільш поширені ознаки аденоїдів – це тривалий нежить і постійна закладеність носа. При розростанні носоглоткової мигдалини дані симптоми посилюються. Якщо консервативна терапія виявилась неефективною, то пацієнту призначають хірургічне лікування.
Багато батьків помилково вважають, що нежить після видалення аденоїдів у дитини проходить. Але це далеко не так, оскільки слизові виділення можуть зберігатися протягом 10 днів, і це є нормою. Також слід враховувати, що нежить безпосередньо пов’язаний з післяопераційним набряком носової порожнини.
Погане відходження слизу з приносових пазух може вказувати на приєднання вторинної інфекції. У цьому випадку, крім соплів з’являється додаткова симптоматика:
- Підвищена температура тіла.
- Неприємний запах з рота.
- Зелені соплі густі.
- Загальна слабкість.
Якщо патологічні симптоми зберігаються протягом 2 і більше тижнів, то це явна ознака важкої бактеріальної інфекції, прояв вірусного або загострення хронічного захворювання, яке потребує лікування.
Поява нежитю після аденотомії може бути пов’язано з такими патологіями:
- Деформація носової перегородки.
- Гіпертрофічні процеси в носоглотці.
- Імунологічна реактивність організму.
- Бронхолегеневі порушення.
Для того щоб слизові виділення з носової порожнини в післяопераційному періоді не зберігалися протягом тривалого часу, необхідно виконувати лікарські рекомендації. Насамперед заборонено зловживати таблетками з антисептичними та антибактеріальними речовинами, які здатні розріджувати слизову носоглотки і викликати стійкість інфекції.
Видалення гіпертрофованої аденоїдної тканини глоткових мигдалин може викликати ряд хворобливих симптомів у післяопераційний період. Багато батьків стикаються з такою проблемою, коли у малюка болить горло після аденотомії.
Дискомфорт може бути пов’язаний з такими факторами:
- Травматизація горла під час операції.
- Інфекційно-запальний процес.
- Рецидив хронічних захворювань ротоглотки.
- Ускладнення після анестезії.
Болі в горлі можуть віддавати у вуха і в скроні, також часто спостерігається скутість при русі нижньої щелепою. Як правило, подібна проблема проходить протягом 1-2 тижнів. Для полегшення хворобливого стану лікар призначає лікарські аерозолі, інгаляції і пероральні препарати.
Ще одне можливе ускладнення, що виникає після видалення аденоїдів у дітей – це головні болі і запаморочення. Хворобливий стан носить тимчасовий характер і найчастіше виникає в таких випадках:
- Побічна реакція застосовуваної анестезії.
- Зниження артеріального та внутрішньочерепного тиску під час операції.
- Зневоднення організму.
Дискомфорт з’являється у першу добу після операції і може зберігатися протягом 2-3 днів. Також при пробудження після наркозу можливе легке запаморочення. Головні болі носять ниючий, розпираючий характер і підсилюються при гучних звуках, різких поворотах голови.
Для лікування показано рясне пиття і повноцінний відпочинок. При болісних болях лікар призначає безпечні знеболюючі препарати.
[4], [5], [6], [7], [8]
Один з побічних симптомів аденотомії – це блювота. Після видалення аденоїдів вона виступає реакцією на використовувану анестезію і частіше всього протікає з таким симптомокомплексом:
- Напади нудоти.
- Болі в животі.
- Погіршення загального самопочуття.
Іноді в блювотних масах є домішки крові, які зникають через 20 хвилин після операції при нормальної згортання крові у пацієнта.
Крім блювотних нападів у дітей може підвищуватися температура. Гіпертермія з болями в животі не повинні триває більше 24 годин. Якщо симптоми зберігаються протягом більш тривалого часу, то показана термінова консультація отоларинголога і педіатра.
Багато лікарі відзначають, що після видалення аденоїдів у дітей може змінюватися голос. Подібні зміни носять тимчасовий характер і зберігаються протягом перших днів після операції. У деяких малюків голос стає гугнявим, хрипким і може нагадувати мультяшний.
По мірі відновлення носового дихання (близько 10 днів) нормалізується і голос. Він стає чистим і дзвінким. Якщо патологічними симптоми зберігаються довше 2 тижнів, то слід показати малюка лікаря.
[9], [10], [11]
Післяопераційний період при хірургічному лікуванні гіпертрофованих тканин глоткових мигдалин дуже часто супроводжується змінами голосу. Цей симптом викликаний набряком носоглотки і неба, має тимчасовий характер.
Згідно з медичною статистикою у 5 з 1000 пацієнтів зміни голосу є такою патологією, як піднебінно-глоткова недостатність. Вона проявляється глухим гугнявим голосом, невиразним вимовою слів, особливо приголосних звуків.
Подібне ускладнення розвивається із-за того, що м’яке піднебіння не повністю закриває носові ходи. При розмові повітря потрапляє в носову порожнину, звук резонує і набуває гугнявість. Для лікування використовують дихальну гімнастику і комплекс фізіопроцедур. В особливо важких випадках можлива хірургія м’якого неба.
Як правило, нервовий тик у дитини після аденотомії пов’язаний з такими факторами:
- Психоемоційна травма.
- Ускладнення загального наркозу.
- Виражені післяопераційні болі.
- Травматизація нервових тканин під час операції.
Ускладнення можуть виникати із-за видалення аденоїдів при місцевій анестезії. У цьому випадку нервовий тик пов’язаний з переляком маленького пацієнта, який спостерігав всі хірургічні маніпуляції.
Ще одна можлива причина порушення пов’язана з тим, що рухи, які здійснював хворий, закріпилися у вигляді тика. Із-за порушеного носового дихання, нежиті або болю в горлі діти часто ковтають слину, сильно напружуючи м’язи шиї глотки. Після операції сглатывания проявляються тиками і зберігаються на протязі певного часу.
Якщо розлад зберігається протягом тривалого періоду часу, то слід звернутися до педіатра. В особливо важких випадках необхідно консультація невролога. Для лікування можуть бути призначені протисудомні та психотропні препарати.
Переохолодження
Новий рік — зимове свято. У морози завжди зберігається ймовірність отримання обмороження різного ступеня, а також загального переохолодження. Можливі обмороження при тривалому перебуванні на вулиці. Найчастіше страждають пальці рук, ніг, кінчик носа, мочки вух.
Профілактика: одягайте дитину відповідно погоді. Контролюйте час його перебування на повітрі, в сильний мороз не стійте на місці і намагайтеся рухатися.
Перша допомога: увести дитину в тепле приміщення, змінити мокрий одяг на сухий і теплий, дати тепле пиття. Розтирання снігом, зігріваючими мазями протипоказані!
Новорічна ялинка
Яке свято без новорічної ялинки? Жива чи штучна, ялинка завжди була головним атрибутом Нового року. Як же ми любили в дитинстві чіпати пальчиком її колючі голочки, розглядати висять на гілках іграшки, милуватися мерехтливими вогниками гірлянд. Тепер вона буде точно так само радувати малюків, як коли-то радувала нас самих.
Почнемо з того, що ялинка повинна бути завжди зволожена. Кожен день необхідно поливати ялинку, якщо вона стоїть у відрі з піском, в ідеалі ствол повинен перебувати у відрі з водою, але перед цим обрізати стовбур.
Свіжий стовбур і регулярний полив ялинок в рази знижує ймовірність загоряння ялинки. Щоб перевірити, чи достатньо свіжа і зволожена ялинка, спробуйте зігнути голку – голки у зволоженою ялинки будуть легко згинатися, голки не повинні обсипатися
Для безпеки дитини, насамперед, потрібно обрати для новорічної ялинки підходяще місце. Краще в кутку кімнати, щоб вона не загороджує прохід. Якщо ялинові гілки всякий раз потрібно буде обходити боком, одного разу це може стати причиною дитячої травми.
Маленькі чоловічки з дому не ходять, вони бігають. І місця для біганини з кімнати в кімнату завжди повинно бути достатньо. Якщо у вас маленька ялинка, яку ви плануєте поставити на височину (наприклад, на тумбочку), ставте її таким чином, щоб малюк не зміг дотягнутися до неї.

Нехай милується з боку або разом з вами. Є ризик, що, потягнувши ялинку за гілку, крихітка звалить її на себе. У будь-якому випадку, приділіть підвищену увагу закріпленню лісової красуні, хоч живий, хоч штучною.
Особливо, якщо ялинка велика, під саму стелю. Не обмежуйтеся тільки стандартною підставкою або відром з піском. Обов’язково прив’яжіть стовбур у двох місцях міцним шпагатом до батареї, плінтусу, карнизу. Так ви будете впевнені, що ялинка не звалиться на малюка, якщо він надумає її потрясти.
пластика, дерева, тканини, паперу і т. п. Скляні іграшки занадто крихкі: малюк трохи стисне їх, і вони можуть розсипатися прямо у нього в руках. Так і при падінні вони майже завжди розбиваються на дрібні, гострі осколки.
А ще стежте, щоб дитина не пробував на зуб новорічну мішуру. Попадання шматочків «дощику» в шлунок навряд чи піде на користь маленькому «гризуна».
Ретельно перевірте, в якому стані знаходяться ялинкові гірлянди. Якщо вони вже старі, з проводами, перемотаними ізолентою, якщо погано працюють і викликають хоч найменші сумніви у своїй безпеці, безжально замініть їх на нові, хороші і якісні!
Ви повинні бути впевнені, що якщо дитина добереться до гарячих лампочок, якщо надумає взятися за них ручкою, це буде для нього абсолютно безпечно. Крім того, несправна гірлянда може стати причиною пожежі!
Продумайте, яким чином ялинкова гірлянда буде включатися в розетку. Якщо раніше ми могли собі дозволити всякі подовжувачі та розетки-перенесення валяються на підлозі під ялинкою, то тепер, коли поруч малюк, це просто неприпустимо!
Відключайте на ніч гірлянду. Не дозволяйте дітям її включати без вашого дозволу. Тримайте поруч з ялинкою вогнегасник (якщо вмієте користуватися) або відро води. Якщо ялинка спалахне, то часу набрати її вже не буде.

Не затягуйте з розбором і виносом ялинки, навіть якщо діти проти. Вже через тиждень вона стає дуже сухою, тому будь-яка іскра може призвести до займання. З урахуванням того, що зараз випускаються в основному пластикові іграшки, у разі пожежі дим буде дуже токсичним і потребує негайної евакуації з квартири. Прибирайте ялинку відразу після Різдва, не чекаючи Старого Нового року.
Очікування свята, крім радісного передчуття, несе з собою ще й побутову суєту. Нікуди від цього не дітися. Ми поспішаємо приготувати святкові страви, навести в квартирі порядок, вигладити скатертину і одяг, накрити стіл, зробити зачіску та макіяж.
Насправді, суєта ця приємна. Головне, не надто розслаблятися, забуваючи про те, що поруч крутиться спритний і цікавий малюк. Погладили святкове плаття? Тут же вимкніть праску і приберіть туди, де малюк до нього не добереться.
всі друзі і близькі поспішають привітати з наступаючим Новим роком. Мама кидає праска, біжить до телефону, а малюк – тут як тут. То ручкою за гарячу поверхню схопиться, то за шнур потягне. І щоб свято не омрачался опіками та іншими неприємностями, постарайтеся ні на секунду не випускати малюка з поля зору і уважно стежити за своїми власними діями.
Те ж стосується і кухні. У святкові дні тут необхідно ввести особливий режим бойової готовності. Всі звичайні заходи безпеки повинні не тільки суворо виконуватися, але ще й посилитися. Тому що людина, що знаходиться в звичайному, спокійному стані, і метушився людина – це не зовсім одне і те ж.
Було б добре, поки мама готує, взагалі не пускати дитину на кухню. Якщо є хтось з близьких, хто може зайняти його грою, читанням новорічної книжки, переглядом зимового мультика, святковими розмальовками та наклейками – це був би найкращий варіант.
Але якщо дитина все-таки крутиться поблизу, стежте, щоб він не підходив до плити з працюючою духовкою, прибирайте подалі від краю столу всю посуд, особливо з гарячим вмістом, розгортайте каструльки і сковорідки ручками до стіни, а краще користуйтеся тільки дальніми конфорками.
Не забувайте відразу витирати розлилася на підлогу воду, щоб дитина не послизнувся, не кладіть гарячі кришки від каструль туди, куди малюк зможе до них дотягнутися, будьте обережні з парою. До речі сказати, за статистикою медиків, найбільше святкових травм пов’язано саме з опіками (в тому числі і парою). Так що будьте гранично уважними, бережіть себе та своїх малюків.
Громадські місця
- Використовуйте правило «Два великих кроку» – це означає, що Ваші діти ніколи не можуть перебувати далі двох великих кроків від вас. Це веселий і простий спосіб для маленьких дітей, побудований в формі гри, який допоможе дітям не загубитися.
- Поясніть дітям, що якщо вони раптом все ж загубилися, вони повинні попросити про допомогу «безпечних дорослих», наприклад, у мами з дітьми або касира в магазині. Зі старшими дітьми призначте «місце зустрічі» на той випадок, якщо ви втратите один одного.
- Скажіть дитині, що якщо він випадково залишиться один, то він ніколи не повинен покидати торговий центр, магазин або ресторан, де ви були, що б йому не говорили сторонні люди (наприклад, «мама чекає тебе в іншому залі і просила мене привести тебе до неї»). Нагадайте дитині, що Ви ніколи не залишите його, і він повинен спокійно чекати, поки Ви його не знайдете.
- Одягніть дитину в яскравий одяг, щоб його можна було легко побачити в натовпі. Обов’язково запам’ятайте, у що він одягнений.
- Встановіть правило: показати мамі. Якщо хтось пригощає дитини солодощами (вони повинні бути загорнуті і опечатані), тобто їх можна тільки після того, як батьки перевірили їх у першу чергу. Не довіряйте чужим!
- В жвавих місцях, таких, як аеропорт або торговий центр, розгляньте можливість використання спеціальних ремінців для малюків, які схильні до убеганию. Скажіть їм, що це весело, і виглядають як левовий хвостик або хобот слоника. Безпека Вашої дитини є найбільш важливим, так що не турбуйтеся про те, що думають інші.
- Встановіть правило «Поговорити з батьком в першу чергу» – для дорослих дітей. Вони завжди повинні поговорити в першу чергу з Вами, перш Чим іти в громадське місце, в тому числі, в інший магазин, ігрову зону або навіть в туалет.
- Не ставтеся до громадських місць як до «зон безпеки». Не залишайте дітей одних в кафе, кінотеатрах, ігрових майданчиках або в інших громадських місцях. Мисливці за дітьми, як відомо, шукають дітей, які не під наглядом дорослих.
- Завжди беріть маленьких дітей в туалет з Вами. Відвідуйте лише добре освітлені туалети в місцях з високою відвідуваністю, де це можливо.
- За статистикою чоловічий туалет не найбезпечніше місце для дитини, тому дитині не слід відвідувати його поодинці. Якщо Ви відчуваєте, що можете дозволити Вашій дитині старшого віку (принаймні, 9 років) піти в чоловічий туалет одному, стійте за дверима і говоріть голосно, коли дитина туди входить: «Я тут, якщо я потрібна тобі». Це чіткий сигнал для тих, хто може перебувати там, що батьки поруч. Це знижує ризик нападу на дитину, так як злочинець розуміє, що він може бути спійманий. Якщо Ви вважаєте, що Ваша дитина занадто довго не виходить з туалету, відкрийте двері і запитайте «У тебе все в порядку?». Якщо Ви не отримаєте відповіді або не впевнені, увійдіть в туалет і відразу ж переконаєтеся, що дитина знаходиться в безпеці.
- Обговоріть відповідні віком питання безпеки з дитиною спокійно, не лякаючи його. Замініть слово «чужий» або «педофіл» на «небезпечні люди». Нехай Ваша дитина знає, що чужа людина може бути небезпечним. Діти, як відомо, йдуть з незнайомцем, тому що він здавався добрим чи вона не виглядала як чужий.
- Поговоріть зі своїми дітьми, перш Чим ви йдете святкувати Новий рік в людне місце. Зробіть це правилом, яке має виконуватися неухильно. Ви повинні завжди бачити їх, і вони завжди повинні бути в змозі бачити Вас. Це може здатися простим, але необхідно нагадувати їм про це періодично, особливо, якщо Ви думаєте, що вони відволікаються.
- Не залишайте дітей одних в машинах, коли Ви йдете в супермаркет!
- Багато батьків в Новий рік йдуть до новорічної ялинки з дітьми вночі. Намагайтеся одягати дитину в світлий одяг. Додайте якийсь предмет, прикраса, яка світиться в темряві або відбиває світло.
- Переконайтеся, що Ваша дитина знає номер Вашого мобільного телефону.
- Переконайте дітей, що якщо до них підходить Дід Мороз або Снігуронька у відсутність батьків, то їх також варто віднести до розряду «Чужий». Не варто нікуди з ними йти або підходити до них близько, навіть вони обіцяють подарунок. Скажіть, що за маскою Діда Мороза може ховатися інший небезпечний персонаж, який тільки одягнув маску Діда Мороза. Можете нагадати дитині казку «Семеро козенят», де вовк прикинувся мамою, це допоможе дитині правильно зрозуміти ситуацію.
Можливо, ці заходи здадуться Вам зайвими і громіздкими. Не піддавайтеся легковажному святкового настрою, що нібито в свята нічого поганого статися не може.
Пам’ятаєте! Ваша дитина може веселитися і відпочивати безтурботно тільки за умови, що його батьки будуть пильно стежити за його безпекою. Життя і благополуччя Вашої дитини у Ваших руках!
«Дітям — спати, не наливати. Як зустрічати Новий рік з маленькою дитиною» – https://goo.gl/mPWo6L
Рекомендації для батьків «Про безпеку дітей у новорічні свята» – https://goo.gl/nU5iro
«Іграшки, вогні та хлопавки: Безпека дитини в Новий рік» – https://goo.gl/hvaLzh
Принцип Війти
Війта-терапія – важкий, але вірний шлях до руху