Наслідки гнійних запалень носоглотки
Неправильне і несвоєчасне лікування можуть привести до деяких небажаних ускладнень.
- Гайморит може призвести до фарингіту, тонзиллиту і ларингіту. Не пролікований тонзиліт у свою чергу небезпечний тим, що може призвести до ревматизму, патології серця.
- Не варто розглядати тонзиліт як невинне захворювання. Звичайно, це не смертельно, але наслідки можуть бути дуже серйозними. Наприклад, захворювання нирок, дерматози та різні захворювання очей. Запущена форма тонзиліту може спровокувати ускладнення в роботі репродуктивної системи жінок, а також захворювання жовчовивідної системи.
У людей, що перехворіли хронічним тонзилітом (у важкій формі), підвищується ризик захворіти червоний вовчак, ревматизм.
Гайморит небезпечний тим, що може перерости у менінгіт або ж ангіну. Гайморові пазухи розташовані близько до мозку, тому при хронічному гаймориті і при неправильному лікуванні бактерії можуть проникати в мозок. Це, мабуть, найстрашніше наслідок гаймориту, не виключає летального результату.
Існує статистика, яка вказує на те, що молоді жінки, які мають в анамнезі багаторазові гнійні ангіни, частіше стикаються з проблемою викиднів.
- Фарингіт сам по собі не небезпечний. Якщо вчасно зайнятися його лікуванням, він пройде необразливо. Однак якщо хворобу запустити, він може призвести таким гнійних ускладнень, як абсцеси. Під загрозою знаходяться також нирки і суглоби.
- Дифтерійна ангіна особливо небезпечна для дітей від року до 5 років, так як вони сприйнятливі до такого заразному захворювання, як дифтерія. Дифтерійна паличка чинить руйнівну дію на нирки, серце, нервову систему. Одним із найстрашніших наслідків захворювання є параліч дихальних м’язів.
Найчастіше такі виділення з’являються на тлі захворювань верхніх дихальних шляхів вірусної або бактеріальної природи, які нерідко супроводжуються ускладненнями і тривалим лікуванням. При появі гною з носа потрібно негайно звернутися до лікаря, який після обстеження поставить точний діагноз і призначить відповідне лікування.
Причиною гнійного нежитю є інфекції, наприклад:
- гнійний риніт;
- гнійний синусит;
- фурункул в носовій порожнині.
До розвитку цих інфекцій можуть призвести такі сприятливі чинники:
- поліпи в носі;
- аденоїди;
- ГРЗ, ГРВІ (грибкові інфекції);
- викривлення носової перегородки;
- чужорідне тіло в носі;
- переохолодження;
- спадковість;
- слабка імунна захист;
- травми носової порожнини;
- верхньощелепні патології;
- алергія.
Наявність у носових пазухах гною свідчить про те, що настав серйозний запальний процес. Це стан небезпечно тим, що в першу чергу вогнище запалення знаходиться досить близько до тканин головного мозку, органів зору, слуховий трубі.
Гній з вогнища запалення здатне прорватися не тільки назовні, але і в довколишні глибокі тканини обличчя і порожнину черепа. В результаті це може обернутися розвитком набряку і хворобливих відчуттів в області щік, губ, повік. У цьому випадку хірургічного лікування не уникнути.
Гнійний риніт називається запальне захворювання слизової носової порожнини. Основним симптомом є гнійні виділення з носа. Процес запалення, що локалізується на слизовій носа, може стати причиною небезпечних ускладнень.
Наприклад, він нерідко призводить до атрофічних змін слизової оболонки, яка в цьому випадку перестає виконувати свої природні функції, починає повільно руйнуватися і відмирати. Ці патологічні зміни, якщо не помітити їх вчасно, зазвичай носять необоротний характер, наприклад, чоловік більше не зможе розрізняти запахи.
Також запальний процес слизової носової порожнини цілком може перейти на придаткові пазухи, викликаючи в них запалення – синусит, з подальшими ускладненнями.
Якщо не лікувати гнійний нежить або лікувати неправильно, інфекція поширюється за межі придаткових пазух носа, викликаючи наступні патології:
- отит;
- бронхіт і пневмонію;
- менінгоенцефаліт;
- септичне ураження всього організму, яке діагностується дуже рідко, але при цьому воно може стати причиною загибелі людини.
Щоб цього уникнути, гнійний риніт потрібно обов’язково лікувати. При запущеній формі захворювання в більшості випадків призначається антибактеріальна терапія. При більш легкому перебігу хвороби лікар може обмежитися менш сильнодіючими лікарськими засобами, наприклад, Протарголом.
Причиною виникнення абсцесу є проникнення в тканини гноєтворні мікробів (через садна, уколи, рани). Мікроорганізми можуть потрапити у результаті випадкових поранень або заносяться при лікувальних маніпуляціях (ін’єкції, підшкірні введення), вироблені без дотримання правил асептики.
Гнійник може розвинутися при гострому гнійному запаленні якого-небудь органу (легке), шкіри та підшкірної клітковини, зокрема при фурункульозі, карбункул, флегмоні, лімфаденіті та ін. Він може сформуватися на місці крововиливу або гематоми (нагноєння гематоми).
Часті абсцеси внаслідок гематогенного метастазування при загальної гнійної інфекції (метастатичні абсцеси). При попаданні в тканини речовин, що викликають некрози, наприклад скипидару, гасу та ін. виникає “асептичний” гнійник.
Абсцеси, які можуть бути викликані усіма видами мікрофлори, за розмірами та локалізації бувають найрізноманітніші. Зазвичай виникають в центрі запального інфільтрату, тільки метастатичні абсцеси розташовані далеко від основного запального вогнища.
Форма їх порожнини – від простої закругленої до складної з численними кишенями і сліпими ходами. Над гнійників видно припухлість і гіперемія (почервоніння) шкіри, що не спостерігається тільки при його глибокому розташуванні.
При гострому запаленні дуже важливий симптом флуктуації, або зыбления. Він пояснюється наявністю рідини (гній), укладеної в порожнині з еластичними стінками, які передають поштовх у вигляді хвиль по всіх напрямах.
Симптом відсутній, коли стінка дуже товста, а абсцес невеликий і знаходиться в глибині. Підтвердити діагноз можна пробним проколом порожнини товстою голкою на наявність гною. При хронічному абсцесі перераховані вище ознаки гострого запалення можуть майже повністю відсутні.
При метастатичних абсцесах важкість стану обумовлена основним стражданням.
Гнійники підшкірної клітковини зазвичай протікають сприятливо.
Прорив гнійника в яку-небудь порожнину (суглоб, плевра та ін) є серйозним ускладненням. Особливо небезпечні цим абсцеси, розташовані у внутрішніх органах (печінка, легені) та поблизу великих вен. Можливі наслідки їх прориву – гнійний плеврит, перитоніт або перехід запалення на стінку вени з розвитком прогресуючого тромбофлебіту.
Гнійне запалення – це одна з і перш Чим почати розбиратися з його видами, нам необхідно зрозуміти, що воно собою являє. Ще стародавні лікарі визначили, що це захисна реакція організму на подразник.
В ролі подразника може виступати як вірус, так і заноза. Є безліч термінів, що характеризують цей процес, але самим основним є фагоцитоз, про який говорив знаменитий Мечников, тобто процес знищення дратівної агента всередині клітини.
В медицині відомо кілька можливих причин, коли починається гниття. Серед найбільш поширених варіантів можна назвати:
- попадання інфекцій та їх токсину в організм людини;
- наслідки впливу зовнішніх факторів, таких як опіки, опромінення, обмороження;
- наслідки травм або іншого роду поранень;
- потрапляння хімічних подразників;
- внутрішні процеси в організмі, ніби або відкладення солей.
Що відбувається в той момент, коли починається гнійне запалення тканин? Щоб зрозуміти суть, візьмемо найпростіший приклад: попадання занози. Коли вона потрапила на шкіру, то витягнути її буває абсолютно неможливо, але ж через деякий час ми легко можемо витягти її з шкіри разом з гноєм, який встигає за цей час зібратися.
Що ж відбулося, і чому зібрався гній, як розпочалося гнійне запалення? Потрапила в шкіру скалка сприймається організмом як чужорідне тіло і загроза. Як реагує тіло? Воно збільшує приплив крові на ураженій ділянці, кров приносить з собою багато корисних елементів, які працюють як годинник, і кожен з них виконує своє завдання:
- тромбоцит склеюється з собі подібними і формує, таким чином, захисний шар на рані;
- еритроцит постачає уражену ділянку шкіри або органу киснем;
- плазма приносить поживні елементи для якнайшвидшого загоєння рани;
- білі тільця (лейкоцити) вступають в бій з безпосередньо чужорідним тілом.
Звідки ж береться гній? Справа в тому, що в процесі боротьби білі тільця крові гинуть, їх роль полягає в тому, щоб обхопивши чужорідне тіло, поглинути його й зруйнувати. Але, руйнуючи ворога, лейкоцит руйнується і сам, набуваючи при цьому жовтуватий колір, це і є гній.
Якщо в процесі боротьби з подразником відбувається відмирання певних частин шкіри або органу, то лейкоцит також обхоплює відмерлі частини, щоб не дати їм розвинути процес в організмі. Таким чином, лейкоцити прокладають гною вихід нагору.
Якщо у вас є біль при натисканні на гнійне запалення, значить, тут були зачеплені нервові закінчення, яких безліч в організмі. У такому випадку потрібно уважно дослідити уражену ділянку, щоб не отримати ускладнення.
Враховуючи, де розпочався процес, і наскільки сильний або слабкий імунітет людини, ми можемо виділити такі форми гнійного запалення:
- Абсцес – так називають гнійне утворення, яке утворюється в тканини, при цьому воно виділено в окрему капсулу. Утворення абсцесу вказує на хороший Навколо нього відразу починає утворюватися захисна кірка, що не дозволяє поширюватися інфекції. Часто так характеризується гнійне запалення зуба.
- Флегмона – характеризується більш пухкою консистенцією освіти, яке найчастіше виникає у просторі між м’язами. Вона є показником, що у людини не дуже хороший імунітет. Найчастіше пацієнта поміщають в лікарню для вирішення проблеми.
- Емпієма – це збирання гною в органах з порожнистої структурою. В даному випадку кордонами гнійника є природна тканину органу.
- Піодермія – з’являється внаслідок неправильного поводження з укусами комах, маленьких розрізів шкіри і т. д. На шкірі виглядає як маленькі бульбашки навколо ранки.
- Фолікул – в даному випадку під загрозою опиняється волосяний мішок, він починає гноїтися.
- Фурункул – це розплавлення волосяного фолікула. Небезпечним фактором є те, що він дуже легко переростає в захворювання фурункульоз, коли спостерігається вже багато таких утворень.
- Карбункул – але також великого розміру, зазвичай лікують із застосуванням хірургічних методів, після чого залишається велика порожня порожнину в шкірі, потім на місці рани з’являються рубці.
- Гідраденіт – гнійне освіта в області паху або пахви в місці, де знаходяться сальні залози.
- травматичне ушкодження тканин внутрішніх органів, слизових оболонок або шкірного покриву;
- потрапляння гноєтворних патогенних організмів під час недотримання правил антисептики і асептики при лікарських маніпуляціях;
- не в повному обсязі або несвоєчасно виконане лікування запального захворювання (наприклад, пневмонії або ангіни).
- комп’ютерну томографію та рентгенографію (при купі гною в легенях);
- діагностичну пункцію і фарингоскопию (при заковтувальному абсцес);
- комп’ютерну томографію та УЗД під час підозри на абсцес печінки.
- закладеність носа;
- притуплена або відсутній нюх;
- сухість слизової оболонки в носі. У деяких випадках вона покривається сухими болючими кірками;
- підвищена температура. Вона тримається більше двох тижнів;
- сльозотеча;
- загальне ослаблене стан, аж до важкого;
- головний біль. Її локалізація залежить від того, яка пазуха вражена;
- сильний сухий кашель, що посилюється в нічний час;
- хворий відчуває тиск в області носової пазухи.
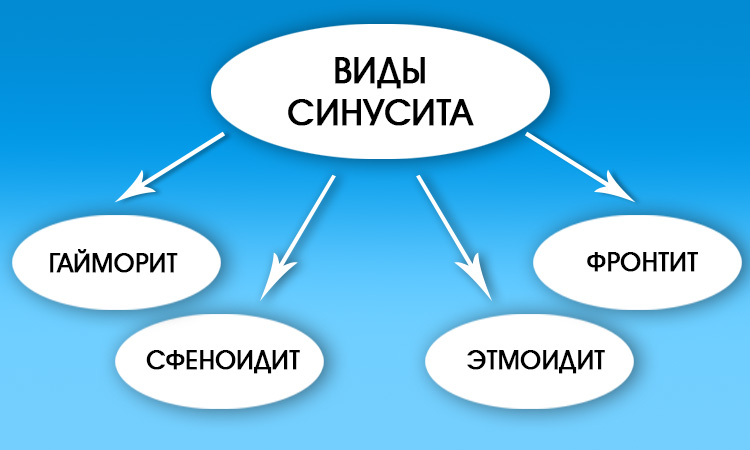
- гайморит – запалення гайморових пазух. Це найпоширеніший вид синуситу, в гайморові пазухи інфекція потрапляє швидше всього, так як вони сполучаються з носовою порожниною. Біль локалізується в області чола, за очима;
- етмоїдит – запалення гратчастого лабіринту. Біль виникає в області за очима і в перенісся;
- фронтит – запалення лобової пазухи, біль в цьому випадку локалізована в лобовій області, над переніссям. У більшості випадків поєднується з этмоидитом;
- сфеноидит – найнебезпечніший вид синуситу. Клиноподібна пазуха розташована в безпосередній близькості від сонної артерії, гіпофіза і зорових нервів. Розвиток інфекції в цій області може призвести до дуже тяжких наслідків. Симптоми сфеноидита – біль у центрі голови, що віддають у потилицю, але часто хворий не може точно вказати, де виникає біль.
Гнійні виділення при синуситі
- в першу чергу гнійний синусит охоплює сусідні гайморові пазухи;
- бронхіт і пневмонію;
- отит;
- менінгоенцефаліт – запалення оболонок мозку;
- найсерйозніше з можливих наслідків – сепсис, загальне зараження організму, може закінчитися летально.

Лікування гнійного нежитю може бути не самим приємним, але наслідки поширення інфекції завжди дуже небезпечні. Тому за професійною допомогою слід звернутися відразу після того, як з носа почав виділятися гній. У цьому випадку лікування займе не більше місяця.
Крім місцевих змін у горлі, у хворих виникає загальна реакція. Вона пов’язана з поширенням мікробів і токсичних продуктів відповіддю імунної системи.
Інтоксикація з’являється у вигляді:
- високої температури вище 38 0 С;
- лихоманки;
- ознобу;
- загальної слабкості;
- головного болю.
При наявності гною в горлі може виникнути запалення лімфатичних вузлів, розташованих у зоні вогнища.
Першими набухають ті, які розташовані найближче до джерела інфекції. Регіональними фільтрами для горла є лімфовузли поблизу кута нижньої щелепи і по бічній поверхні шиї.
Симптоми гострого риніту в початковій стадії:
- Сухість у носі.
- Часте чхання.
- Свербіж і печіння.
- Першіння в горлі.
При цьому загальний стан хворого задовільний. Але вже на наступний день з носа починає рясно витікає слиз, яка в подальшому стає густою і гнійної.
При гострому катаральному риніті з носа можуть виділятися згустки крові. Це обумовлено тим, що дрібні запалені ушкоджуються судини, тому може навіть виникнути носова кровотеча. Якщо лікування гострого риніту не настає, він може перейти в гайморит.
Ознаки вазомоторного риніту:
- рясні слизові виділення з носа;
- закладеність;
- чхання;
- відсутність носового дихання.
При вазомоторний риніті хворі без судинозвужувальних крапель дихати носом не можуть. Причини цього захворювання – стреси, переохолодження, різкі перепади тиску. Лікування повинно наступити негайно, в іншому разі виділення стають коричневими, засохлий гній утворює товсті палітурки.
Симптоми алергічного риніту:
- з обох носових ходів випливає водяниста слиз;
- часте нападоподібне чхання;
- сильний свербіж і печіння в носі;
- гучне сопіння;
- сльозотеча;
- свербіж глотки і неба;
- свербіж шкіри, висип.
- головний біль;
- кашель;
- висока температура тіла.
Лікування гнійного синуситу нерідко буває хірургічним, оскільки іншим шляхом вивести гнійний вміст з носових пазух неможливо. Після видалення гною носові пазухи промивають лікарським розчином і встановлюють дренаж, який служить для вентиляції.
Операція значно полегшує стан хворого, зникають і інші симптоми синуситу. Після операції хворому призначають курс антибактеріальної та імуномоделюючої терапії.
Лікування синуситу повинно проводитися обов’язково. Ця хвороба дуже небезпечна своїми ускладненнями, які можуть навіть торкнутися головний мозок і зоровий нерв.
- виникнення закладеності носа;
- підвищення температури тіла вище 38°C;
- поява хворобливих відчуттів в області пазухи;
- утруднене носове дихання;
- постійна присутність нежиті;
- поява з носа жовто-зелених виділень;
- ниючий головний біль;
- втома і слабкість;
- відсутність апетиту;
- порушення сну.
Якщо скупчення гною будуть дуже об’ємними, вони можуть зруйнувати кістку і тоді вміст поширитися на інші тканини і спровокує нові і більш важкі запальні процеси.
Синуситом називається запальний процес придаткових пазух, носової порожнини.
Фахівці виділяють наступні його види:
- гайморит;
- етмоїдит;
- сфеноидит;
- фронтит;
- комбінація цих патологій.
Скупчення гною в пазухах носа при синуситі супроводжується наступними симптомами:
- періодичні головні болі;
- патологічне тиск в області чола, носа і щік;
- відсутність сприйняття запахів;
- набряклість обличчя;
- напади кашлю, особливо в нічні години;
- зубний біль.
Носові виділення з вмістом гною при синуситі означають, що захворювання знаходиться в запущеній стадії, у навколоносових пазухах розвинувся хронічний хвороботворний процес вірусної, бактеріальної або грибкової природи. Цей висновок нескладно зробити на підставі неприємного запаху, що розповсюджується від носових виділень.
Лікування синуситу повинно бути комплексним. Щоб впоратися із захворюванням, важливо відновити нормальний відтік вмісту пазух. Зазвичай курс лікування входить антибактеріальна терапія. Але антибіотик не можна призначати собі самостійно.
Справа в тому, що універсальних препаратів від усіх видів патогенних мікроорганізмів не буває, тому лікування інфекційного процесу має проводитися індивідуально, залежно від характеру збудника інфекції.
Також лікування синуситу проводиться з допомогою фізіотерапевтичного впливу, яке в даний час базується на промиванні порожнини носа і навколоносових пазух специфічними лікувальними розчинами, наприклад, на основі морської води і розчинів антисептиків, а також електрофорезу, УВЧ і діатермії.
Для усунення больових відчуттів призначаються анальгетики. Щоб уникнути сухості в порожнині носа, лікар може підібрати зволожуючі або судинозвужувальні краплі і мазі. Іноді застосовується гормональна терапія, якщо проведене лікування не дає очікуваних результатів.
У цьому випадку вдаються до призначення кортикостероїдів. Препарати, що містять гормони мають виражену протинабрякову та протизапальну властивість. При необхідності призначається лікування ротової порожнини – гінгівіту, карієсу.
Якщо консервативна терапія не дає належного результату, лікар може запропонувати провести пункцію. За допомогою цієї маніпуляції безпосередньо нейтралізується вогнище запалення придаткових пазух носа і відновлюється її прохідність – область поразки пунктируется голкою, і з неї відкачується гнійний вміст, замість якого вводиться лікарський засіб.
При поверхневій локалізації абсцесів у хворих зазвичай відзначається гіперемія шкірних покривів у місці абсцесу, виражена припухлість, болючість, місцеве, локальне підвищення температури. Загальні клінічні симптоми абсцесу включають підвищення температури тіла до субфебрильних показників або до високої температури, виражене загальне нездужання, загальну слабкість, зниження і втрату апетиту, головні болі.
Риніти
- Гострий риніт проявляється чханням, сухістю, свербінням і палінням в носі, саднением в горлі. Стан хворих залишається задовільним. На наступний день з’являються рясні слизові виділення з носа, які з часом стають гнійними та помірними. Гострий риніт часто супроводжується виділенням не тільки слизу з носа, але і крові, часто зі згустками. Запалені дрібні судини слизової оболонки легко пошкоджуються, що призводить до розвитку носової кровотечі. Одужання настає через десять днів. Якщо захворювання вчасно не почати лікувати, може розвинутися гайморит або фронтит.
- Симптомами вазомоторного риніту є: чхання, закладеність носа, рясні слизові виділення з носа. Хворі часто не можуть дихати самостійно, без використання судинозвужувальних крапель. Відокремлюване з носа рідке, водянисте. Причинами розвитку вазомоторного риніту є різкі перепади тиску, переохолодження, стрес. Затяжний нежить проявляється виділеннями коричневого кольору, які містять засохлий гній і кірки.
- Для алергічного риніту характерно поява водянистих виділень з обох половин носа, постійне, часто нападоподібне чхання, сльозотеча, сопіння, печіння і сильний свербіж у носі, а також свербіж глотки і неба. Фахівці звертають увагу і на інші ознаки алергії — свербіж шкіри, висип, відсутність температури.
У дитини виділення з носа доставляють масу проблем і клопоту дорослим. Діти стають неспокійними, примхливими, погано сплять, відмовляються від їжі.
Синусити
Жовті, гнійні виділення з носа — ознака запалення придаткових пазух носа, найчастіше гаймориту. Захворювання є ускладненням ГРВІ і виникає в результаті приєднання бактеріальної інфекції.
Гайморит проявляється рясними гнійними, жовто-зеленими виділеннями з носа та інтенсивної болем у проекції пазух, посилюється при нахилі голови вниз. Серед неспецифічних симптомів патології виділяють кашель, закладеність носа, головний біль, лихоманку.
Хворі скаржаться на ознаки інтоксикації: ниючий головний біль, втома, нездужання, підвищену стомлюваність, слабкість, зниження апетиту, порушення сну. Щека і око на стороні поразки набрякають.
Озена — смердючий нежить. Це хронічна патологія, при якій атрофуються структури носа. Етіологія озени до кінця не вивчена. Існує кілька теорій походження захворювання — генетична, анатомічна, фізіологічна, інфекційна, нейрогенна, ендокринна.
Клінічними ознаками озени є: в’язке виділення з носа з гнильним запахом, велика кількість кірок у носі, порушення нюху. Хворі озеной мають характерний зовнішній вигляд: у них недорозвинений лицевий череп, потовщені губи, розширені ніздрі і носові ходи.
Сухість в носі — проблема, що доставляє не менше клопоту, Чим виділення з носа. Це ознака рідкісного аутоімунного захворювання, що уражає залози, які продукують носовий слиз. Суха носова слиз являє собою скоринки, від яких досить складно позбутися. Слизова оболонка носа синтезує в’язка речовина, яка блокує і видаляє бруд.
Клінічна картина захворювання визначається багатьма факторами і, насамперед, місцем локалізації гнійного процесу, причиною абсцесу, його розмірами, стадією формування.
Симптомами абсцесу, локалізованого в поверхневих м’яких тканинах, є:
- набряклість;
- почервоніння;
- різка болючість;
- підвищення місцевої, а в деяких випадках і загальної температури;
- порушення функції;
- флуктуація.
Лікування гнійного запалення носових пазух
Фурункул в носовій порожнині утворюється на тлі активності бактеріальної інфекції, проникнувшей у волосяний мішечок – фолікул.
Симптомами фурункула в носі є біль, що посилюється при натисканні на крила носа, набряк носової порожнини в місці локалізації вогнища запалення, і поява гнійних виділень безпосередньо після дозрівання і прориву самого фурункула.
Лікувати фурункул також рекомендується спільно з отоларингологом. Це допоможе уникнути ускладнень захворювання. Іноді фурункул проходить самостійно, без будь-якого втручання, і у цьому випадку людина може навіть не здогадатися про те, що причиною невеликого дискомфорту був фурункул.
Але якщо з’являється присмак гною при ковтанні і гнійні виділення з носа – треба негайно йти до лікаря. Курс лікування фурункулів зазвичай класичний – призначається антибактеріальна терапія у відношенні стафілококової інфекції.
Якщо це не допоможе, і фурункул продовжить зростати або будуть з’являтися нові гнійники в носі, лікар може провести хірургічне лікування. Під час нього спеціаліст робить місцеве знеболювання і розкриває фурункул.
Не варто зробити це самостійно, в домашніх умовах, навіть при дотриманні правил стерильності. Гній з вогнища запалення може потрапити в кров, і тоді інфекція пошириться по всьому організму. Також не лікують фурункули зігріваючими процедурами.
Гнійні виділення з’являються носа через різних факторів і є ознакою серйозного захворювання. Патології, пов’язані з виділенням гною з носової порожнини, лікуються медикаментозно, а в разі необхідності – хірургічно.
Під час лікування важливо виконувати всі приписи лікаря. Якою б не була причина гнійних виділень з носа, не можна зволікати з візитом в поліклініку. Своєчасна постановка діагнозу й адекватно проведена терапія є запорукою успішного одужання.
Діагноз ставиться на підставі:
- скарг хворого;
- симптоматичної картини;
- лабораторних досліджень;
- рентгенографія придаткових пазух носа;
- комп’ютерної томографії.
Якщо діагноз підтвердився, лікар призначає хворому судинозвужувальні краплі та антигістамінні препарати. Антисептичними розчинами слід кілька разів на день промивати носові пазухи.
При необхідності призначають курс фізіотерапії. Якщо консервативне лікування не дає результатів, хворому роблять прокол гайморової пазухи і відкачування гнійної слизу з наступним промиванням. Відео цієї статті продемонструє, як проводиться промивання носа при великій кількості гною.
Корисне відео про лікування гаймориту
Патоген може проникнути в гайморову порожнину трьома шляхами:
- через ніс;
- через свищ у верхній щелепі;
- з током крові.
Незважаючи на те, що гайморових пазух дві і вони розташовані симетрично, запалитися може тільки одна з них. Найчастіше гайморит є ускладненням простудного захворювання (скарлатина, кір).
Коли бактерії починають активно розмножуватися на слизовій оболонці, це викликає її набряк. Носові протоки, що з’єднують пазухи з носовими ходами звужуються, і відтік патогенної слизу припиняється. Скупчується гній сильно тисне на стінки пазух, внаслідок чого хворий відчуває сильний біль.
Тяжкість перебігу хвороби та її прояви залежать від форми гаймориту. Гнійного гаймориту передує катаральний.
Симптоми ексудативного гаймориту:
- рясні виділення з носа;
- сохнуть кірки в носі;
- стікання слизу по стінці ротоглотки.
Спочатку виділення слизові і прозорі, але після того як приєднається бактеріальна інфекція, вони стають гнійними і гнильними. Гнійні виділення завжди супроводжуються неприємним запахом. Іноді у них можна помітити прожилки крові. Гній настільки смердючий, що оточуючі мимоволі цураються хворого.
https://www.youtube.com/watch?v=sF_FkQ55LYQ
Скупчення гною в тканинах або органах, відокремлене від
здорових ділянок тканини або органу грануляционным валом або піогенною
сполучнотканинною оболонкою. У початковій стадії під впливом
запального процесу, викликаного життєдіяльністю гноєтворних бактерій,
виникає інфільтрація тканини. Надалі настає її некроз і гнійне
розплавлення, формується порожнина, яка містить гній.
біль різко посилюється при
пальпації, припухлість і напруження тканин, почервоніння шкіри, місцеве, а
іноді й загальне підвищення температури. Спочатку утворюється ущільнення
(запальний інфільтрат), а в подальшому розм’якшення (флуктуація) в
центральній частині припухлості.
Якщо мікроби мають великий вірулентністю,
то розвиваються явища інтоксикації: слабкість, розбитість, головний біль,
гарячковий стан з вечірнім ранковим підйомом і зниженням температури.
При глибокому розташуванні абсцесу, а також при абсцесах внутрішніх
органах (печінка, нирки та ін) розпізнавання їх можливо тільки на підставі
загальних клінічних проявів захворювання і спеціальних досліджень:
зміни в крові, рентгеноскопія, рентгенографія.
Лікування. При появі перших клінічних ознак
поверхнево розташованого абсцесу необхідно насамперед забезпечити
повний спокій ураженої ділянки тіла. На самому початку захворювання (стадія
інфільтрації), коли є тільки болючість, гіперемія і припухлість,
корисно застосування холоду, а потім, якщо біль не вщухає і з’являються інші
місцеві симптоми (лімфангіт), слід перейти до застосування тепла – грілки,
зігріваючих компресів, фізіотерапію (УВЧ).
Рекомендується застосування
антибіотиків (пеніцилін – від 600 000 до 1 000 000 ОД), сульфаніламідів
(стрептоцид – по 0,5-1 г 3-4 рази на добу), жарознижуючих засобів
(ацетилсаліцилова кисло-i та, амідопірин і т. д.).
При наявності флуктуації необхідно оперативне
втручання: розріз з подальшим лікуванням рани за загальними правилами.
Профілактика. Необхідно суворо дотримуватися правил особистої
гігієни та ретельно обробляти кожне, навіть найменше, пошкодження
шкірних покривів: змазування йодною настойкою, накладення липкопластырной,
колоїдної, клеоловой пов’язки.
Апендикулярний абсцес. Іноді при гострому апендициті
запальний процес переходить з червоподібного відростка на Навколишні
тканини (пристінкові очеревина, великий сальник, сліпа кишка). У цих випадках у
правій здухвинній ямці утворюється запальний інфільтрат з розташованим в
центрі нього червоподібним відростком,в якому розвивається гнійне
запалення.
При стиханні запального процесу (самостійно або під
впливом лікування) цей інфільтрат може поступово розсмоктатися. Однак частіше
він піддається гнійного розплавлення з утворенням апендикулярного
абсцесу.
Розплавлення інфільтрату починається в його глибині і поступово
поширюється до периферії. У той же час в периферичних ділянках
інфільтрату утворюється грануляционный вал, а навколо нього виникають спайки
між приле–гающими кишковими петлями, сальником і пристінною очеревиною.
Симптоми і течія. Через кілька днів після початку
напади болю в животі посилюються, температура ще більше підвищується і
приймає інтермітуючий характер з вечірніми підвищеннями і ранковими
зниженнями.
При пальпації правої клубової області хворий відчуває
різкий біль, в центрі інфільтрату іноді визначається більш або менш ясно
виражене розм’якшення, загальний стан хворого погіршується, лейкоцитоз
наростає.
У рідкісних випадках апендикулярний абсцес розкривається в прилеглу
кишкову петлю або назовні і настає благополучний результат. Звичайно ж, якщо не
зроблена операція, гній проривається в вільну черевну порожнину і розвивається
перитоніт.
Тому при найменшій підозрі на апендикулярний абсцес
фельдшер зобов’язаний негайно організувати транспортування хворого найближчим
хірургічне відділення. Перевозити хворого треба в положенні лежачи на спині.
чай з великою кількістю
цукру, бульйон, кисіль. Одночасно терміново повідомляють на найближчу станцію
санітарної авіації про стан хворого. До огляду хворого хірургом
застосування проносних і анальгетиків протипоказано.
Профілактика – ранній діагноз гострого апендициту і раннє
оперативне втручання.
Абсцес легені див. розділ «Внутрішні хвороби».
Абсцес мозку розвивається внаслідок перенесення в головний
мозок гноєтворні мікробів з наявного у хворого гнійного вогнища. Частіше
джерелами інфекції є запалення середнього вуха, фурункул верхньої губи,
запальні процеси в лобових і щелепних придаткових пазухах носа,
відкриті переломи і вогнепальні поранення черепа. Іноді гноєтворні мікроби
заносяться в речовину мозку з віддалених гнійних вогнищ.
Симптоми і течія. Клініка абсцесів мозку дуже
різноманітна. Вона складається з загальномозкових явищ і симптомів, які залежать від
локалізації абсцесу (порушення функції того чи іншого мозкового центру).
Найбільш частими симптомами є головний біль, неспокійний стан
або, навпаки, пригнічений настрій, апатія, нудота і блювота, з’являються
незалежно від прийому їжі, уповільнення пульсу, особливо під час нападу
головний біль, підвищений тиск спинномозкової рідини.
При локалізації гнійника в руховій зоні головного
мозку з’являються судоми, парези та паралічі, при розташуванні в мозочку
бувають сильні запаморочення* порушення координації рухів,
скроневій частці – слухові і зорові галюцинації, розлади
мови
Лікування. Трепанація черепа, розтин гнійника або видалення
його разом з капсулою. Іноді роблять тільки пункцію абсцесу з
наступним відсмоктуванням гною і введенням в порожнину антибіотиків. Хворі з
абсцесом мозку потребують дуже уважного догляду і постійному спостереженні,
особливо під час марення.
При неспокої призначають анальгетики Хворому..
забезпечують повний спокій, його укладають в ліжко в горизонтальному
положенні з трохи піднятою головою. На голову кладуть міхур з льодом.
Призначають діуретики, антибіотики.
Необхідно уважно стежити за функцією
кишечника і сечового міхура. При запорах дають проносні або ставлять клізми,
при затримці сечі призначають катетеризацію сечового міхура, при нетриманні
сечі і мимовільної дефекації – ретельний туалет тіла, введення
постійного катетера в сечовий міхур.
Абсцес печінки. Первинні абсцеси печінки зустрічаються
рідко. Зазвичай в ній розвиваються вторинні абсцеси внаслідок перенесення
гноєтворні мікробів з запальних вогнищ, розташованих в інших органах
черевної порожнини.
Найбільш часті причини абсцесу печінки – амебна
дизентерія, запалення жовчного міхура і холангіт, черевнотифозні виразки
кишечнику, гострий апендицит, септичні та інфекційні захворювання.
Спостерігаються як поодинокі гнійники печінки, так і множинні.
Симптоми і течія. Клінічна картина відрізняється
значним поліморфізмом. Часто симптоми маскуються проявами основного
захворювання. У типових випадках скаржаться на болі в області печінки, що віддають у
праву лопатку та плече, нудоту, блювоту, незручність при лежанні на лівому боці
(зазвичай вони лежать на правому боці з приведеними до живота колінами).
При
огляді відзначається своєрідна забарвлення шкіри з землистим, злегка жовтуватим
відтінком. При пальпації і перкусії в області печінки визначається різка
болючість, межі печінкової тупості збільшені.

При рентгенографії
рух діафрагми справа обмежена, в плевральному синусі – випіт. В крові
високий лейкоцитоз. Гарячковий стан з ознобом. У діагностиці;
абсцесів печінки все більшого значення набуває скеннирование печінки,
дозволяє визначити розташування гнійника, що полегшує тактику хірурга
при розтині абсцесу.
Лікування. Без своєчасного оперативного втручання
абсцес печінки зазвичай призводить до смерті. При абсцесах амебного походження
сприятливий вплив робить застосування еметіна.
Профілактика – своєчасне і правильне лікування
захворювань органів черевної порожнини
Ускладнення
З урахуванням локалізації може бути кілька видів абсцесів
і у кожного існують свої ознаки.
Холодний абсцес
Як правило, виражається скупченням гною на невеликій ділянці
без загальних або місцевих проявів запалення (почервоніння шкіри, біль, висока температура тіла), що властиво звичайним абсцесу. Зазвичай даний вид гнійників найчастіше спостерігається під час кістково-суглобового туберкульозу або актиномікозу.
Це скупчення під діафрагмою гнійної рідини
. З’являється в органах черевної порожнини як ускладнення гострих процесів запалення (апендицит, холецистит, проривна виразка шлунка або кишечнику, панкреатит) або травм органів порожнини черева, які супроводжуються перитонітом.
Ускладнення захворювання
:
- некроз тканин;
- ангіна Людвіга;
- медіастиніт;
- інфекційно-токсичний шок;
- поява сепсису.
З’являється внаслідок нагноєння клітковини лімфатичних вузлів і заглоточного простору. Хвороботворні організми потрапляють в цю частину з носової порожнини, носоглотки, слухової труби і середнього вуха по лімфатичних шляхах.
Характерні ознаки:
- поперхіваніе;
- різкий біль під час ковтання;
- порушення дихання носом;
- поява гугнявості;
- попадання їжі в ніс.
Коли гній переходить на нижні відділи глотки, то може з’явитися задишка
, яка супроводжується хрипінням. Найчастіше спостерігається припухлість біля переднього краю грудинно-ключично-соскоподібного м’яза.
Основними ускладненнями абсцесу є: гостра набряклість входу в гортань або прорив абсцесу з задухою (через проходження гною в гортань), гній може проходити в порожнину грудей і викликати гнійний медіастиніт або перетискання трахеї.
Це множинні або поодинокі гнійно-некротичні порожнини дихальної системи, які часто є ускладненням перенесеної пневмонії. Імовірний занедбаність патогенних організмів одночасно з інфікованим вмістом мигдалин, придаткових носових пазух, а також лімфогенний спосіб попадання інфекції: з фурункула верхньої губи, флегмони дна ротової порожнини.
Множинні вогнища вірогідні під час інфікування з потоком крові, що, як правило, трапляється в ін’єкційних наркоманів. Ознаки гострого абсцесу відрізняються такими симптомами:
- кашель (основна ознака);
- підвищена температура, яку неможливо збити за допомогою жарознижуючих препаратів;
- виражена інтоксикація;
- озноб;
- нудота.

Нав’язливий Кашель до дренування порожнини, можливі прожилки крові, відокремлюване гнійне убога і мокротиння. З кашлем виділяється після дренування гнійна багато мокротиння з неприємним запахом, яка може бути з домішкою невеликої кількості крові.
Хронічний абсцес
Якщо не лікувати гострий абсцес протягом двох місяців, то він характеризується субфебрилітетом, виснаженням організму, стомлюваністю
. Ознаки наявності абсцесу легені помітно різняться з урахуванням того, дренирована чи порожнину чи ні. Крім цього, важлива і тривалість перебігу хвороби.
Даний абсцес може проявитися такими ускладненнями: прорив гною в плевральну порожнину, заповнення його і поява важкого запального процесу – емпієми плеври. В даному випадку прогноз хвороби погіршується.
Коли абсцес легенів з’явився близько великої судини, то ймовірно руйнування його стінки і виникнення кровотечі, яке може бути небезпечно для життя.
У разі, коли гній переходить з легким після дренування порожнини, може з’явитися важка пневмонія, результатом якої є респіраторний дистрес-синдром, який призводить до летального результату.
Дане освіта обмеженого в пародонті капсулою вмісту гною. Ця хвороба може бути хронічної
або гострої
. Під час гострого абсцесу може відзначатися пульсуюча, гостра або ниючий біль в районі одного або декількох зубів.
Їх рухливість підвищується, відбувається біль під час їх посмикування. Добре можна помітити припухлість ясен (як правило, овальної форми). Ясна стає гіперемована, під час пальпації вона болюча.
При натисканні на неї, можна з-під ясенного краю побачити виділення гнійного вмісту. Хронічний же абсцес виражається свищевым ходом близько проекції кореня зуба. Періодично з десни виходить гнійний ексудат.
Зубний абсцес
Дане захворювання локалізується між зубом і яснами або біля кореня зуба. Причиною цього абсцесу може бути травма зуба, гінгівіт або запущений карієс. Від зубного кореня запальний процес може перейти на кісткову тканину.
При встановленні цього діагнозу необхідна термінова допомога стоматолога, яка полягає в ліквідації вогнища запалення. Намагаються по можливості зберегти зуб, не допустивши ускладнення. Природно, на запущених етапах зуб видаляють.
Дане захворювання може бути хибним
та справжнім
. Справжнє захворювання з’являється найчастіше з-за гонококів, в результаті гнійного розплавлення навколишнього клітковини безпосередньо залози і її тканин.
Помилковий ж абсцес з’являється при утворенні кісти або запаленні протоки бартолиновой залози. Дане захворювання відрізняється вираженим болем, який посилюється в сидячому положенні, при дефекації, ходьбі. Знеболюючі засоби приносять лише тимчасове полегшення.
Те, чим закінчиться процес гниття, залежить від кількох важливих факторів:
- ступінь агресії дратівної елемента;
- глибина проникнення зараження;
- якість імунітету потерпілого.
Після того, як лікування закінчилося і порожнину з гноєм опустошилась, на її місці залишається м’яка тканина, яка потім змінюється свіжою шкірою, але можливо поява рубців. Якщо лікування не було проведено правильно, то може початися процес ускладнення, що не дуже добре позначається на стані людини:
- гній може поширитися на інші тканини і органи;
- в процесі гниття інфекція може потрапити в кровоносну потік, і, як наслідок, може початися сепсис, кровотеча, тромбоз;
- відмирання шкірних покривів і тканин органів;
- ослаблення імунітету і загального стану організму людини, що може призвести до недорозвиненості органів.
Холодний абсцес
Антибіотики
Застосування антибіотиків допускається тільки під суворим наглядом лікаря. Не допускається самолікування, так як це може значно погіршити стан хворого. Перш Чим почати приймати ліки, потрібно визначити чутливість людини до його компонентів.
Звичайно, не рекомендується застосовувати антибіотики, якщо у них немає гострої необхідності. Важливо пам’ятати, що застосування антибіотиків, особливо безконтрольне, може зашкодити нормальній роботі організму.
Після того як у вас з’явилася підозра на наявність гнійного запалення, терміново зверніться до фахівця за допомогою. Якщо ж ви перенесли хірургічне втручання і залишилися рубці, то сучасна пластична хірургія може виправити будь-які недоліки.
Гній в носоглотці може з’являтися по безлічі причин. Поставити діагноз самостійно практично неможливо. Тільки лікар-отоларинголог може точно назвати захворювання після ретельного огляду. Але в будь-якому випадку при появі цього тривожного симптому потрібно якомога швидше звертатися за допомогою.
До основних причин появи гною в носоглотці можна віднести наступні захворювання:
- Гнійний фарингіт. Це одна з найбільш небезпечних форм гострого фарингіту, що вимагає негайного лікування. Гнійний фарингіт являє собою запалення слизової оболонки глотки, яке супроводжується болем при ковтанні, виділенням гною, іноді підвищенням температури. Це захворювання може виникнути внаслідок тяжкого перебігу гострого риніту, збудниками можуть бути також бактерії або віруси. Крім гнійних виділень з носоглотки може спостерігатися набряк язика, головні болі, виразки на мигдалинах, збільшення лімфовузлів.
- Назофарингіт. Це запалення слизових оболонок носоглотки бактеріальної або вірусної природи, що супроводжується гнійними виділеннями, а також утворенням слизу в носоглотці. Найбільш часта причина виникнення назофарингіту – інфекція. Це захворювання може бути наслідком риніту або ринореї, аномалії будови носоглотки, часті застуди.
- Тонзиліт. Тонзиліт – це запалення піднебінних мигдалин, виникає найчастіше як наслідок ангіни. При цьому захворюванні спостерігається хворобливі відчуття в горлі, відчуття стороннього тіла, утруднене ковтання, гнійні пробки в горлі. Тонзиліт може сприяти поширенню інфекції з кров’ю в інші органи. Тому при появі перших ознак цього захворювання необхідно звернутися до лікаря і почати лікування.
- Дифтерійна ангіна. Це запальне інфекційне захворювання, збудником якого є паличка Клебса-Лефлера. При дифтерійної ангіні спостерігається гостра біль у горлі, млявість, знижена температура тіла, поява виразок і гнійних утворень на мигдалинах.
- Гайморит. При гаймориті гній накопичується в гайморових пазухах, але при запущеній формі гній може потрапляти і в горло і навіть в легені й мозок. Іноді після гаймориту з’являється ангіна як ускладнення цього захворювання.
Методи лікування абсцесу
При абсцесі в показниках периферичної крові визначається лейкоцитоз з нейтрофилезом і вираженим зсувом лейкоцитарної формули вліво. Відзначається повещенная ШОЕ.
При проведенні УЗД зазвичай визначається наявність ізольованого скупчення рідини, капсули. Велике значення при діагностики абсцесу має проведення діагностичної пункція: крім встановлення діагнозу у сумнівних випадках можливо проведення бактеріологічного дослідження отриманого з пунктату гною, а також виділення з нього патогенного збудника бактеріального та подальше визначення його чутливості до антибиототерапии.
Лікування абсцесів полягає у їх хірургічному розтині, подальшому спорожнення і дренуванні їх порожнини. Не розкриваються т. н холодні абсцеси (скупчення гною без проявів запальної реакції) туберкульозного походження внаслідок виникаючої при цьому ускладнення у виді суперінфекції, викликаної гноєродной мікрофлорою.
Сформувався абсцес невеликих розмірів з добре вираженою капсулою видаляється хірургічно повністю. При розтину абсцесів вибирається найкоротший оперативний доступ, при якому враховують анатомічні особливості і топографію органів.
Часто спочатку роблять пункцію абсцесу, а потім по голці виробляють розсічення тканин. При розтині абсцесів по можливості підходять до нижнього полюсу для створення хороших умов для дренування.
Наведена інформація не є рекомендацією до лікування абсцесу, а є коротким описом проблеми з метою ознайомлення. Не забувайте, що самолікуванням можна нашкодити своєму здоров’ю. При появі ознак хвороби або підозрі на неї необхідно негайно звернутися до лікаря. Будьте здорові.
Абсцес. Обмежене скупчення гною в тканинах або органах внаслідок їх запалення з розплавленням тканин і утворенням порожнини.
Поверхнево розташовані абсцеси м’яких тканин труднощів в діагностиці не викликають. При більш глибокому розташуванні може виникнути необхідність у виконанні УЗД і/або діагностичної пункції. Отриманий під час пункції матеріал відправляють на бактеріологічне дослідження, що дозволяє виявити збудника захворювання і визначити його чутливість до антибіотиків.
Абсцеси ротоглотки виявляють під час проведення отоларингологічного огляду.
Значно складніше діагностика абсцесів головного мозку, черевної порожнини, легенів. В цьому випадку проводиться інструментальне обстеження, яке може включати:
- УЗД органів черевної порожнини та малого таза;
- магниторезонансную або комп’ютерну томографію;
З лабораторних методів діагностики призначається клінічний аналіз крові, дослідження гнійного вмісту на чутливість бактеріальної флори до антибіотиків. При підозрі на синусит обов’язково проведення інструментальних методів: диафаноскопия, рентгенографія, УЗД, комп’ютерна томографія, МРТ.
Лікувати гнійні виділення з носової порожнини необхідно, грунтуючись на їх причини. При виявленні стороннього тіла в носі проводиться його обережне видалення з подальшим призначенням медикаментозних засобів для регенерації слизової оболонки.
Лікування нежиті або синуситу повинно бути комплексним. Необхідні судинозвужувальні, протимікробні препарати, промивання носової порожнини, відновлення епітелію. При синуситах обов’язкові курси антибіотиків. Можливо і хірургічне втручання.
Гнійний риніт є ознакою розвитку в організмі серйозною і небезпечної інфекції. Тому звернутися до Лора слід у той же день, коли звичайний риніт переріс в гнійну форму, а з носа з’явилися неприємно пахнуть виділення.
Етіологія та патогенез
Основним збудником гнійної інфекції є стафілокок у вигляді монокультури або в асоціації з іншими мікробами (кишкова паличка, протей, стрептокок і ін).
Найчастіше збудник інфекції проникає ззовні (екзогенна інфекція), хоча мають місце і випадки ендогенної інфекції. Можливий занос інфекції із сусідніх чи віддалених органів: одонтогенні АБСЦЕСИ;
пара – і перитонзиллярные АБСЦЕСИ; поддіафрагмальние АБСЦЕСИ – при наявності вогнищ гнійного запалення в органах грудної порожнини; метастатичні АБСЦЕСИ легенів, головного мозку, нирок і ряд інших. Потрапляння деяких хімічних речовин (напр.
, гасу) в тканини призводить до розвитку так званих асептичних АБСЦЕСІВ, якщо в зону виник некрозу не впроваджується інфекція. Причиною АБСЦЕСУ може бути введення в тканини концентрованих розчинів лікарських речовин – 25% розчину сульфату магнію, кордіаміну і т. д.
Відомі випадки розвитку Абсцесу в дітей після введення дифтерійного, скарлатинозного анатоксинів, вакцини поліомієліту і навіть антибіотиків. Патогенетичним фактором розвитку АБСЦЕСІВ різних локалізацій, як правило, є гнійне запалення (див.
), яке призводить до розплавлення тканин і іноді до некрозу і відторгнення відмерлих тканин – секвестрація. Утворилися тканинні секвестри знаходяться в порожнині А. і можуть піддаватися надалі ферментативному розплавлення (див. Секвестр, секвестрація).
Особливістю Абсцесу як відокремленого гнійного процесу є наявність піогенною мембрани – внутрішньої стінки гнійника, вислана грануляційною тканиною. Пиогенная оболонка відмежовує гнійно-некротичний процес і продукує ексудат.
Здатність оточуючих тканин створювати грануляційну оболонку є проявом нормальної захисної реакції організму, спрямованої на ізолювання гнійного процесу. Це прояв неспецифічної реактивності, яка визначається нормальним станом фізіологічних систем здорового організму.
При наявності тяжких захворювань (аліментарна дистрофія, авітаміноз, цукровий діабет, злоякісні пухлини і ін) здатність організму відмежовувати гнійне запалення шляхом створення грануляційного валу порушується і пиогенная мембрана носить переривчастий характер або зовсім не утворюється (В. В.
Патологічна анатомія
Абсцес завжди виникає або вже загиблих тканинах, в яких наростають мікробно-хімічні процеси аутолізу (наприклад, при травмі), або в живих тканинах, що піддаються сильному мікробного впливу (наприклад, при інфекціях). За характером перебігу АБСЦЕС може бути гострим і хронічним.
У початковому періоді формування Абсцес інфільтрується запальним ексудатом та лейкоцитами обмежений ділянку тканини. Поступово під впливом ферментів лейкоцитів тканина піддається розплавлення і утворюється порожнина, заповнена гнійним ексудатом. Форма порожнини може бути як простий округлої, так і складною, з численними кишенями.
Рис. 1. Гострий абсцес. Ділянка тканини, инфильтрированный гнійним ексудатом. Скупчення лейкоцитів по периферії абсцесу (1).
Рис. 2. Хронічний абсцес легені. Стінка порожнини утворена піогенною мембраною, що складається з двох шарів: 1 – внутрішній шар (грануляції і обривки некротизованої тканини); 2 – зовнішній шар (зріла сполучна тканина).
Стінки Абсцесу в ранній стадії його формування покриті гнійно-фибринозными нашаруваннями і обривками некротизованих тканин. Надалі по периферії Абсцесу розвивається зона демаркаційного запалення, що становить її інфільтрат служить основою для формування піогенною мембрани, утворює стінку порожнини (рис. 1).
Пиогенная мембрана являє собою багатий судинами шар грануляційної тканини. Поступово в тій її частині, яка звернена в бік оточуючих Абсцес тканин, відбувається дозрівання грануляцій. Таким чином, якщо Абсцес набуває хронічного перебігу, в піогенною мембрани утворюються два шару:

У різних органах Абсцеси володіють деякими особливостями, які відображають своєрідність будови і функції цих органів. Так, при АБСЦЕСІ печінки вміст є домішка жовчі; виникають ділянки епітелізації піогенною мембрани.
Якщо повідомлення АБСЦЕСУ з поверхнею тіла недостатньо або є інші причини, що перешкоджають спаданню стінок порожнини АБСЦЕСУ, то після його випорожнення формується свищ (див.) – вузький канал, вистелений грануляційною тканиною або епітелієм, який з’єднує порожнину А.
При деяких захворюваннях внаслідок особливостей гною він може активно розплавляти навколишні тканини, поширюватися по межтканевым щілинах і накопичуватися в місцях, віддалених від первинної локалізації АБСЦЕСУ, наприклад так звані холодні АБСЦЕСИ (набряки), характерні для туберкульозу, які також можуть спорожнятися через свищева ходи.
Причини появи виділень з носа з гноєм, клінічна картина захворювань
Носові виділення рясного і прозорого характеру в перші дні захворювання можуть початися як при вірусному нежиті, так і при вазомоторной або алергічної його формі. Поява соплів з носа жовтого кольору свідчить про інфекційній природі запалення – такого не трапляється при алергії або нейрогенном риніті.
Крім того, нежить інфекційної природи, з рясними гнійними виділеннями, завжди супроводжується симптомами інтоксикації, вираженими в різному ступені (підвищення температури тіла, погіршення апетиту, нездужання, головний біль).
При переході гострого запалення в хронічну форму, клінічна картина нежитю розгортається при загостреннях. З носа так само тече слизисто-гнійне відокремлюване, але симптоми інтоксикації згладжені. Крім того, при гіпопластичний або медикаментозної формі риніту, коли підвищена ранимість слизової оболонки, виділення можуть бути як з гноєм, так і з кров’ю у вигляді окремих червоних прожилок.
Інша причина виділень з носа з гноєм – це синусити, або запалення приносових пазух, реєструються в ЛОР-практиці не набагато рідше, Чим риніт. У дорослих пацієнтів це можуть бути гайморити, фронтити, етмоїдити, сфеноидиты або їх поєднання.
Гній в пазухах
Освіта гною в придаткових порожнинах можливо тільки при проникненні в них бактеріальної мікрофлори. Це може статися, якщо мікроорганізми з запаленої слизової оболонки носа потрапляють всередину пазух через їх природні протоки.
Пацієнт відчуває сильний біль і тиск в пазусі, що підсилюється при рухах головою і віддає в око або зуби, наростають симптоми інтоксикації. При відновленні дренажу гною з синуса, біль значно зменшується, а стан людини поліпшується. Він відзначає посилення відходження густого гнійного вмісту через ніс і по задній стінці глотки.
Інший шлях проникнення інфекції – це перфорація дна гайморової пазухи при стоматологічних маніпуляціях і, як наслідок, розвиток одонтогенного гаймориту. Клінічна картина цього захворювання завжди розгортається на стороні перфорації і вимагає швидкого лікування, у більшості випадків хірургічного.
При цій формі гаймориту в гнійних виділеннях може бути кров, причиною якої є сторонні тіла в пазусі (зубні і кісткові осколки, пломбувальний матеріал). Але гній змішується з кров’ю у вигляді прожилків, а частіше набуває коричневий відтінок через зміни гемоглобіну.
При хронічних синуситах, причиною яких може стати ослаблення імунітету, неправильне лікування або зовсім небажання людини лікувати хворобу, гнійні виділення часто мають домішка крові. Причому відходження коричневого вмісту пазух може бути мізерним, але постійним, посилюючись під час загострень запального процесу.
У дитячому віці причиною появи гнійних виділень з носа, часто з кров’ю, стає чужорідне тіло. Цей діагноз актуальне для дітей раннього віку, активно вивчає навколишній світ. Травматизація слизової оболонки чужорідним тілом призводить до локального запалення, утворення гнійних виділень з домішкою крові із зруйнованих капілярів. Цей симптом завжди односторонній і супроводжується порушенням дихання через одну ніздрю.
Утворилися в результаті гнійного або асептичного запалення Абсцеси мають різний результат: спонтанне розтин з проривом назовні (АБСЦЕС підшкірної клітковини, м’язовий АБСЦЕС, мастит, парапроктит та ін);
прорив і спорожнення в закриті порожнини (черевну, плевральну, в порожнину суглобів тощо); прорив гнійника в порожнину органів, сполучених із зовнішнім середовищем (у порожнину кишки, шлунка, сечового міхура, бронхів і ін).
Опорожнившаяся порожнину Абсцесу при сприятливих умовах зменшується в розмірах, спадается і завдяки активним проліферативним явищ піддається рубцюванню. При неповному спорожнення і поганому дренуванні порожнини АБСЦЕСУ.
процес може перейти в хронічний з утворенням тривало не заживающего свища на місці прориву АБСЦЕСУ. Прорив гною в закриті порожнини призводить до розвитку поширених гнійних процесів (перитоніт, плеврит, перикардит, менінгіт, артрит тощо) з тяжким перебігом і прогнозом.
При поверхнево розташованих гострих Абсцесів місцеві прояви характеризуються класичними ознаками запалення (почервоніння, припухлість, біль, місцеве підвищення температури, порушення функції), можна визначити зыбление (див.).
смердючий запах, брудно-сірий колір гною характерні для гнильної флори; густий жовто-зелений гній – для стафілокока; синьо-зелений колір і солодкуватий запах – для палички синьо-зеленого гною і т. д. При хронічних Абсцесах загальні і місцеві симптоми мало виражені.
Абсцес туберкульозної етіології характеризуються стертостью загальних проявів і малою вираженістю місцевої тканинної реакції (холодні Абсцеси). При Абсцесах туберкульозного походження гній нерідко поширюється по межтканевым щілинах далеко від місця первинного виникнення (напр.
Загальні клінічні прояви Абсцесу не мають специфічних ознак і типові для гнійно-запальних процесів будь-якої локалізації. Вираженість загальних симптомів визначається станом макроорганізму, вірулентність мікрофлори, просторістю місцевих запальних явищ, глибиною і розповсюдженістю некротичних змін у вогнищі запалення.
В периферичної крові відзначається лейкоцитоз – до 20 000 і більше з нейтрофилезом і зрушенням лейкоцитарної формули вліво. ШОЕ, як правило, прискорена. Ступінь цих змін залежить від тяжкості перебігу патологічного процесу.
При тяжкому перебігу АБСЦЕСУ з переважанням явищ інтоксикації іноді виникають труднощі у з’ясуванні причин, що визначають тяжкість стану хворого. Такий стан може бути обумовлено як всмоктуванням токсичних продуктів з осередку ураження (див.
Гнійно-резорбтивних лихоманка), так і генералізацією інфекції. Питання зазвичай вирішується шляхом зіставлення місцевих і загальних явищ. Відповідність температурної реакції та гематологічних зрушень вираженості місцевого гнійно-некротичного процесу вказує на гнійно-резорбтивную лихоманку;
у цих випадках загальні розлади зникають з усуненням вогнища інфекції. При сепсисі важка інтоксикація та зміни з боку внутрішніх органів зазвичай не адекватні місцевим змін, а симптоми тяжкої інтоксикації не зникають з усуненням вогнища.
Клінічні прояви Абсцесів різних органів мають свої, обумовлені локалізацією, специфічні ознаки (Абсцес легені, печінки, позадиглоточный, поддіафрагмальний, міжкишкових та ін). Абсцес необхідно диференціювати від гематоми (див.), кісти (див.
), що розпадаються пухлин. Велике значення має діагностична пункція. Отримання гною при пункції, крім встановлення діагнозу в сумнівних випадках, дозволяє провести бактеріологічне дослідження – виділення збудника та визначення його чутливості до антибіотиків.
Це особливо важливо в сучасних умовах при великій частоті антибиотикорезистентных форм мікрофлори, т. к. раціональна етіотропна терапія неможлива без знання виду збудника і його чутливості до антибіотиків.
При наявності газообразующей флори в порожнині Абсцесу може утворюватися і накопичуватися газ – газовий АБСЦЕС. Наявність газу полегшує як клінічну діагностику – поява тимпанического звуку при перкусії над областю Абсцесу (tympanitis apostematica), так і рентгенологічну;
на знімках в порожнині Абсцесу визначається бульбашка газу і горизонтальний рівень гною під ним (найбільш часто в А. навколо сторонніх тіл і вогнепальних ранах, ускладнених гнильної інфекції). Інші рентгенологічні ознаки Абсцесу – патологічний затемнення і зміщення або деформації сусідніх анатомічних утворень.
Апендикулярний абсцес
Обмежене гнійне запалення очеревини, яке розвивається в результаті процесу в червоподібному відростку як ускладнення гострого апендициту. Може розташовуватися в правій здухвинній ямці (межкишечной) або в дугласовому просторі (порожнини малого таза).
Сильні болі в правій здухвинній ділянці або внизу живота, розвиток болючого інфільтрату тугоэластичной консистенції, іноді з явищами його розм’якшення в центрі, підвищення температури, блювота, порушення стільця і т. д. В діагностиці значно допомагає пальцеве дослідження через пряму кишку або піхву.
Утворився гнійник може прорватися в просвіт кишки, що закінчується зазвичай самовилікування, в черевну порожнину – веде до розлитого перитоніту, в заочеревинний простір – розвитку флегмони.
Спочатку консервативне: антибіотикотерапія, спокій, дієта, боротьба з інтоксикацією. При чітко обмеженому абсцесі показано хірургічне втручання: розтин гнійника. При абсцесі дугласова простору розтин проводять через заднє склепіння піхви або через передню стінку прямої кишки (після пункції гнійника – по голці).
Абсцес легені
При безуспішності терапевтичних заходів протягом 6-8 тижнів показано радикальне хірургічне втручання.
Післяопераційне лікування
включає тактику боротьби з інфекцією, зменшенню інтоксикації та посилення захисних сил організму, а також щодо поліпшення діяльності серця і дихання. Хворому забезпечують спокійне напівсидяче положення протягом 10-14 днів, різноманітну, живильну, багату вітамінами дієту і рясне смачне питво.

Велике значення мають періодичні (через 5-6 днів) переливання невеликих кількостей крові (по 100-150 мл), дача кисню і введення серцевих засобів. Важливе значення має регулярно проводиться рентгенологічний контроль.
Профілактика
гострих абсцесів легень тісно пов’язана з попередженням запалень легень (крупозне, грипозний), а також своєчасним і повноцінним лікуванням цих захворювань.
Абсцеси печінки
Розвиваються як ускладнення амебної дизентерії, після загальної гнійної інфекції, пілефлебіту, гнійного холангіту. Розрізняють три основних види абсцесів печінки: амебні, бацилярні і гнійні. Травми, захворювання і інтоксикація, порушення функції печінки, привертають до виникнення абсцесів.
У початкових стадіях захворювання зазвичай недостатньо чіткі і ясні. По мірі розвитку абсцесу ознаки стають більш помітними, але клінічна картина затемнюється важким загальним станом. Як правило, абсцеси печінки розвиваються повільно, тому і симптоматика виявляється поступово.
Хворі скаржаться на болі в правому підребер’ї, які бувають сильними, постійними. По мірі збільшення абсцесу болі посилюються, носять болісний розпираючий характер. Хворі відчувають тиск і напруга в правій половині живота та грудної клітки, які з часом наростають.
Людина щадить хвору сторону, тому змінюється його хода, положення в ліжку. Кожен поштовх, рух викликають посилення болю в області печінки. У хворих з пиогенными абсцесами або при вторинній інфекції є всі ознаки важкої гнійної інтоксикації.
При пальпації відзначається невелике напруження м’язів черевної стінки в області печінки. Особливо сильна болючість спостерігається в області абсцесу. Пульс слабкого наповнення, 120-140 ударів на хвилину, артеріальний тиск знижується. Клінічна картина нагадує важку форму сепсису.
У діагностиці значну допомогу надають рентгенологічне дослідження, сканування печінки, ультразвукове эхопокация, а також лапароскопія. Для уточнення діагнозу використовується пункція абсцесу тонкою голкою.
 https://www.youtube.com/watch?v=ZgqjCEvULJg
https://www.youtube.com/watch?v=ZgqjCEvULJg
При амебних абсцесах печінки – консервативні або консервативно-хірургічні методи. Піогенні абсцеси печінки підлягають операції.