Загальні відомості
Гайморит може протікати гостро або набувати хронічну форму. За даними міжнародної медичної статистики, гострим гайморитом та іншими синуситами щорічно захворює близько 10% населення розвинених країн.
Захворювання вражає людей різного віку. У дітей до 5 років гайморит майже не зустрічається, оскільки в цьому віці придаткові пазухи ще недостатньо розвинені. Своєчасно розпочате лікування гаймориту дозволяє уникнути серйозних ускладнень: отиту, менінгіту, абсцесу мозку, флегмони очниці, остеомієліту, уражень міокарду та нирок.
Гайморит
Синусит – запальний процес в одній або декількох придаткових пазухах носа. Синусити діагностуються у 0,02% дорослого населення; у дітей-інфекції верхніх дихальних шляхів ускладнюються розвитком синуситу у 0,5% випадків.
В отоларингології до синуситів відносяться запалення: верхньощелепної пазухи – гайморит, лобових пазух – фронтит, клиноподібної пазухи – сфеноидит, лабіринту гратчастої кістки – етмоїдит. За перебігом виділяють гострий і хронічний синусити.
Відзначається підвищена температура, головний біль, закладеність і гнійні виділення з носа, набряк обличчя в зоні запалення пазухи. При відсутності лікування розвиваються серйозні ускладнення: запалення зорового нерва і оболонок ока, остеомієліт, абсцес мозку, менінгіт.
Синусит
Чим небезпечний синусит?
Дуже важливо не пропустити симптоми синуситу! Синусит небезпечний швидким поширенням інфекції далі по організму. Ускладнення, які може спричинити за собою синусит, по-справжньому небезпечні для здоров’я і життя пацієнта – отит, менінгіт (запалення оболонок головного мозку), пневмонія, ревматизм.
Причини гаймориту
Носова порожнина сполучається з сімома додатковими (параназальными) пазухами: двома лобовими, двома верхньощелепними, двома гратчастими і однієї клиноподібної. Пазухи з’єднані з носовою порожниною вузькими ходами. Через ці ходи здійснюється постійне дренування (очищення) пазух. Якщо пазухи з якоїсь причини перестають очищатися, в них застоюється секрет і створюються сприятливі умови для розвитку синуситу.
Соустья носових пазух можуть блокуватися при різних деформаціях внутриносовых структур (гіпертрофічні риніти, викривлення носової перегородки, аномалії будови гратчастого лабіринту і носових раковин). Вірусна інфекція є ще одним фактором ризику виникнення синуситів. В результаті запалення слизова оболонка придаткових пазух та носової порожнини набрякає. Слизові залози починають виробляти велику кількість секрету. Соустья параназальних пазух ще більше звужуються із-за набряку слизової і забиваються густим патологічним секретом.
Порушення вентиляції, застій відокремлюваного і дефіцит кисню в тканинах пазух стають поштовхом для інтенсивного розвитку умовно-патогенної флори. До вірусної інфекції приєднується бактеріальна. Ступінь вираженості проявів синуситу залежить від вірулентності викликали запалення мікробів. Широке застосування антибіотиків призводить до того, що бактеріальна флора, яка стала причиною розвитку синуситу, нерідко відрізняється підвищеною резистентністю (стійкістю) до більшості антибіотиків.
В останні роки синусити все частіше викликаються грибками. Причина цієї тенденції також криється в невиправданому використанні антибіотикотерапії, яка негативно впливає на стан імунної системи, порушує нормальний склад мікрофлори і створює сприятливі умови для розвитку микозной інфекції. Синусити на початковій стадії не обов’язково провокуються мікробами. Набряк слизової оболонки, що приводить до закриття соустий параназальних пазух, може бути викликаний вдиханням холодного повітря і ряду хімічних речовин.
Однак, найбільш частою причиною розвитку синуситів є імунодефіцитні стани та алергічні реакції. Алергія викликає вазомоторний риніт, одним з проявів якого є набряк слизової оболонки носової порожнини. Процес повторюється. В результаті хронічні синусити розвиваються приблизно у 80% хворих на вазомоторний риніт.
Гайморит можуть викликати стрептококи, стафілококи, хламідії, гемофільна паличка, грибки, віруси і мікоплазма. У дорослих людей гайморит найчастіше викликається вірусами, Haemophilus influenzae та Streptococcus pneumoniae. У дітей збудниками гаймориту нерідко є хламідії і мікоплазма. У ослаблених хворих і пацієнтів з порушенням імунітету гайморит може викликатися грибкової і сапрофітної мікрофлорою.
Фактори ризику
В якості факторів ризику виступають захворювання і стани, що ускладнюють нормальну вентиляцію гайморової пазухи і сприяють проникненню інфекції в порожнину пазухи:
Ризик розвитку гаймориту збільшується взимку і восени внаслідок природного сезонного зниження імунітету.
Симптоми синуситу
Симптоми гострого гаймориту
Захворювання починається гостро. Температура тіла хворого підвищується до 38-39С, виражені ознаки загальної інтоксикації, можливий озноб. В окремих випадках температура тіла пацієнта може бути нормальною або субфебрильною. Хворого гайморитом турбують болі в області ураженої верхньощелепної пазухи, виличної кістки, лоба і кореня носа. Біль посилюється при пальпації. Можлива іррадіація в скроню або відповідну половину обличчя. У деяких пацієнтів з’являються розлиті головні болі різної інтенсивності.
Носове дихання на боці ураження порушується. При двосторонньому гаймориті закладеність носа змушує пацієнта дихати через рот. Іноді внаслідок закупорки слізного каналу розвивається сльозотеча. Виділення з носа спочатку серозні, рідкі, потім стають в’язкими, каламутними, зеленуватими.
Симптоми хронічного гаймориту
Як правило, хронічний гайморит є наслідком гострого процесу. В період ремісії загальний стан пацієнта не порушено. При загостренні з’являються ознаки загальної інтоксикації (слабкість, головний біль, розбитість) можливе підвищення температури до фебрильної або субфебрильної.
Для экксудативных форм хронічного гаймориту характерно виділення, кількість якого збільшується в період загострення і стає незначним при поліпшенні стану пацієнта. При катаральному гаймориті відокремлюване рідке, серозне, з неприємним запахом. При гнійній формі захворювання виділення густі, жовтувато-зелені. з’являються рясні тягучі слизові виділення, які підсихають і утворюють кірки в носовій порожнині.
Головний біль, як правило, з’являється лише в періоди загострень хронічного гаймориту або при порушенні відтоку відокремлюваного з верхньощелепної пазухи. Головний біль давить або розпирає, за словами хворих часто локалізується «за очі», посилюється при підніманні століття і тиску на подглазничные області. Зменшується під час сну і в положенні лежачи (полегшення пояснюється відновленням відтоку гною в горизонтальному положенні).
Нерідко хворі хронічним гайморитом пред’являють скарги на нічний кашель, який не піддається звичайному лікуванню. Причиною появи кашлю у даному випадку стає гній, що стікає з гайморової пазухи по задній стінці глотки.
У пацієнтів з хронічним гайморитом часто виявляються шкірні ушкодження напередодні носової порожнини (тріщини, припухлості, мацерації, мокнутия). У багатьох хворих розвивається супутній кон’юнктивіт і кератит.
Клінічні прояви гаймориту докладно описані в статті «Гайморит».
Симптоми етмоїдиту
Як правило, запальний процес в передніх відділах гратчастого лабіринту розвивається одночасно з фронтитом або гайморитом. Запалення задніх відділів гратчастого лабіринту нерідко супроводжує сфеноидит.
Хворий этмоидитом пред’являє скарги на головний біль, що давить біль в області перенісся і кореня носа. У дітей болі часто супроводжуються гіперемією кон’юнктиви, набряком внутрішніх відділів нижнього і верхнього століття. У деяких пацієнтів виникають болі неврологічного характеру.
Температура тіла звичайно підвищується. Виділення в перші дні захворювання серозне, потім стає гнійним. Нюх різко знижений, носове дихання утруднене. При бурхливому перебігу синуситу запалення може поширитися на очну ямку, викликаючи випинання очного яблука та виражений набряк повік.
Симптоми фронтиту
Фронтит, як правило, протікає важче інших синуситів. Характерна гіпертермія, утруднене носове дихання, виділення з половини носа на стороні поразки. Пацієнтів турбують інтенсивні болі в області чола, більше виражені вранці. У деяких хворих розвивається зниження нюху і світлобоязнь, з’являється біль в очах.
Інтенсивність головних болів знижується після спорожнення ураженої пазухи і наростає при утрудненні відтоку вмісту. В окремих випадках (зазвичай при гриппозном фронтиті) виявляється зміна кольору шкіри в області чола, набряк надбрівної області і верхнього століття на боці ураження.
Хронічний фронтит часто супроводжується гіпертрофією слизової оболонки середнього носового ходу. Можлива поява поліпів. Іноді запалення поширюється на кісткові структури, приводячи до їх некрозу і утворення нориць.
Симптоми сфеноидита
Сфеноидит рідко перебігає ізольовано. Зазвичай розвивається одночасно із запаленням гратчастої пазухи. Пацієнти скаржаться на головний біль в очниці, області тімені і потилиці або глибині голови. При хронічному сфеноидите запалення іноді поширюється на перехрест зорових нервів, що призводить до прогресуючого зниження зору. Нерідко хронічний сфеноидит супроводжується стертою клінічною симптоматикою.
Виділяють гостру і хронічну форми синуситу, які відрізняються своїми симптомами.
- Нежить, що триває більше 7-10 днів, без ознак поліпшення стану;
- закладеність носа, слизові або гнійні виділення з носа;
- стікання слизу по задній стінці глотки, рясне виділення гнійної мокроти вранці;
- головний біль, тяжкість і біль в області запалення пазухи. Іноді біль у ділянці зубів, очі, вилиці, щоки;
- підвищена чутливість шкіри в проекції ураженої пазухи;
- підвищення температури тіла (до 38°С і вище). Як правило, цей симптом спостерігається в гострому випадку. При хронічному процесі температура тіла підвищується рідко або тримається на субфебрильних відмітках (37-37,50°С);
- слабкість, швидка стомлюваність, дратівливість. Світлобоязнь, сльозоточивість, погіршення апетиту, порушення сну;
- ослаблене нюх чи його відсутність;
- набряклість щік і очей.
Симптоматика при хронічному синуситі залежить від форми захворювання. Поза загострення симптоми можуть бути дуже невеликим або відсутнім. Найчастіше турбують наступні прояви:
- закладеність носа, утруднення носового дихання;
- убоге слизові або гнійні виділення з носа, може бути у вигляді насыхающих кірок;
- постійне підтікання з носа, провокує виникнення тріщин і садна біля входу в ніс;
- стікання слизу по задній стінці глотки;
- сухість в горлі;
- головний біль;
- неприємний запах з рота.
При загостренні захворювання можуть з’являтися симптоми, характерні для гострого синуситу.
Класифікація
Гайморит може бути катаральним або гнійним. При катаральному гаймориті виділення з верхньощелепної пазухи має асептичний характер, при гнійному – містить мікрофлору. Залежно від шляху проникнення інфекції виділяють гематогенний (частіше у дітей), риногенних (зазвичай у дорослих), одонтогенний (мікроби потрапляють в гайморову пазуху з розташованих поруч корінних зубів) і травматичний гайморит.
Залежно від характеру морфологічних змін виділяють наступні форми хронічного гаймориту:
- Ексудативні (катаральний і гнійний хронічний гайморит). Переважаючий процес – освіта гною.
- Продуктивні (гнійно-поліпозний, поліпозний, некротичний, атрофічний, пристеночно-гіперпластичний гайморит тощо). Переважаючий процес – зміна слизової оболонки гайморової пазухи (поліпи, атрофія, гіперплазія і т. д.).
Через закупорки слизових залоз при хронічному гаймориті часто утворюються справжні кісти і дрібні псевдокисты гайморової пазухи.
Широко поширені полипозная і полипозно-гнійна форми хронічного гаймориту. Рідше зустрічаються пристеночно-гіперпластичних і катаральна алергічна форми, дуже рідко – казеозна, холестеатомная, озеозная і некротична форми хронічного гаймориту.

КТ ППН. Хронічний гнійний лівобічний гайморит. Гній в пазусі (червона стрілка) на тлі остеосклеротического потовщення стрілок (синя стрілка).
В залежності від локалізації процесу виділяють наступні види синуситів:
- Гайморит. Запальний процес вражає гайморову (верхньощелепної) пазуху.
- Етмоїдит. Запалення розвивається в решітчастому лабіринті.
- Фронтит. Патологічний процес охоплює лобову пазуху.
- Сфеноидит. Запалення виникає в клиноподібної пазух.
Перше місце за поширеністю займає гайморит, друге – етмоїдит, третє – фронтит і четверте – сфеноидит. Можливо одно – або двостороннє ураження. У процес може втягуватися одна або кілька пазух. Якщо запалення охоплює всі придаткові пазухи, захворювання називають пансинуситом.
Всі синусити можуть протікати гостро, підгостро або хронічно. Гострий синусит, як правило, провокується нежиттю, грипом, скарлатиною, кором і іншими інфекційними захворюваннями. Захворювання триває 2-4 тижні. Підгострий синусит найчастіше є наслідком неправильного або недостатнього лікування гострого синуситу. Симптоми захворювання при підгострому перебігу синуситу зберігаються від 4 до 12 тижнів. Хронічний синусит стає результатом повторних гострих синуситів інфекційної етіології або розвивається як ускладнення алергічного риніту. Критерієм хронізації процесу є наявність симптомів синуситу протягом 12 і більше тижнів.
В залежності від характеру запалення виділяють три форми синуситу:
- набряково-катаральна. Уражаються тільки слизова оболонка параназальних пазух. Процес супроводжується виділенням серозного відокремлюваного;
- гнійна. Запалення поширюється на глибокі шари тканин придаткових пазух. Відокремлюване набуває гнійний характер;
- змішана. Є ознаки набряково-катарального і гнійного синуситу.
Синусит у дітей
Іноді синусит у дітей побачити складніше, Чим синусит у дорослих. Захворювання розвивається зазвичай після перенесених інфекцій: грипу або ангіни, часто супроводжується отитом. Симптоми носять як би «розмитий» характер і проявляються слабше, Чим у дорослих. Ось основні з них:
- гнійні або слизові виділення з носа;
- загальна слабкість, нездужання;
- різкий запах з рота.
При синуситі у дітей частіше запалюється одна сторона обличчя. Якщо синусит у дорослих часто супроводжується головним болем, то у дітей головний біль зустрічається вкрай рідко.
Остаточно гайморові пазухи сформировываются тільки до 7 років. У маленьких дітей в основному спостерігаються етмоїдит або фронтит. Іноді при великому запаленні у старших дітей розвивається полисинусит ( запалення всіх пазух ).
Недоліком всіх пазух є те, що, будучи досить об’ємними, вони мають дуже невеликі вивідні отвори – соустья (1-3 мм), якими пазухи відкриваються в носову порожнину. При набряку слизової оболонки протоки закриваються, порушується відтік слизу з пазух, чого поступово починається запалення.
Причини синуситів
Найчастіша причина синуситів – недолікований до кінця нежить або перенесений на ногах ГРВІ (грип, кір тощо). Можуть мати місце і стани, що порушують носове дихання: викривлення носової перегородки, хронічний (алергічний або вазомоторний) нежить.
Отже, спочатку в пазуху потрапляють хвороботворні мікроби, а організм через зниження імунітету, охолодження або алергії не може дати необхідний опір інфекції. Із-за набряку припиняється вентиляція пазухи.
Вона ізолюється від порожнини носа, але в ній поступово виділяється слиз, поступово заповнює пазуху. Виникають ідеальні умови для розмноження мікробів. Пазуху починає заповнювати гній, він посилено всмоктується в кров, отруюючи весь організм.
Хронічний синусит
Якщо синусит не лікувати, хвороба переходить у хронічну форму. Здавалося б, синусит відступає: головний біль поступово припиняється, переходячи в почуття тяжкості, ніс закладає не постійно, а частіше – в лежачому положенні.
Іноді цей процес протікає безсимптомно і виявляє себе лише через роки, коли дитина вже навчається в школі. Стаючи хронічним, синусит нерідко викликає ускладнення з боку внутрішніх органів – серця, нирок, печінки, легенів.
Зазвичай отоларинголог ставить діагноз після рентгена. На сьогоднішній день найбільш інформативний метод діагностики – проведення комп’ютерної томографії придаткових пазух носа. Як допоміжний метод іноді застосовується диафаноскопия (просвічування придаткових пазух носа за допомогою спеціального джерела світла, що вводиться в рот досліджуваного).
Ускладнення синуситу

Найчастіше, гайморит у дорослих, і у дітей має інфекційну природу. Його провокують віруси, грибки і бактерії. Як тільки з’являються перші симптоми захворювання, вогнище інфекції локалізується в самих верхньощелепних пазухах.
- Людина не розпізнав гайморит. Його симптоми іноді дуже схожі на симптоми звичайного риніту. А от лікування повинно бути принципово іншим. Запалення гайморових пазух діагностується в запущеній стадії, коли негативні для організму наслідки вже настали.
- Діагноз «гайморит» вже поставлений, але причина його виникнення встановлена помилково. Лікування може бути неадекватним (наприклад, запалення гайморових пазух вірусної етіології лікують антибіотиками).
- Хворий нехтує призначеннями, зробленими лікуючим лікарем.
- Хворий не доводить курс лікування до кінця. Симптоми гаймориту можуть згаснути, при цьому вогнище інфекції ще не погашений.
- Хворий знаходиться в стані імунодефіциту, навіть у разі правильного лікування його організм не в змозі впоратися з недугою.
Взагалі ускладнення при запаленні верхньощелепних пазух виникають досить рідко. Але якщо вони з’явилися, то це може бути дуже небезпечно для життя і часто вимагається ґрунтовне медичне або хірургічне лікування. Гострий хворобливий гайморит може призвести до зараження сусідніх органів.
Одне з найбільш серйозних захворювань, що виникають при поширенні інфекції в порожнині черепа – менінгіт. Однак подібне загострення гаймориту спостерігається дуже рідко. Значно частіше запалення гайморових пазух переходить на очну ямку, що проявляється в набряку повік і деякою выпученности очей, що супроводжується сильними болями.
Але найбільш часті ускладнення гаймориту – це запалення легенів, ангіна, ураження інших ЛОР-органів, зубів, а також посилення симптомів астми. Правильно підібрана терапія гаймориту може допомогти контролювати симптоми астми.
При синуситах у патологічний процес може залучатися очницю і внутрішньочерепні структури. Поширення запалення вглиб може призводити до ураження кісток і розвитку остеомієліту. Найпоширенішим ускладненням синуситів є менінгіт. Захворювання частіше виникає при запаленні гратчастого лабіринту і клиноподібної пазухи. При фронтиті може розвинутися епідуральний абсцес або субдуральный (рідше) абсцес мозку.
Своєчасна діагностика ускладнень при синуситах іноді ускладнена через слабо вираженої клінічної симптоматики. Запущені внутрішньочерепні ускладнення синуситів прогностично несприятливі і можуть стати причиною летального результату.
Етмоїдит
Етмоїдит – гостре або хронічне запалення слизової оболонки осередків гратчастого лабіринту (анатомічного лабіринту в переніссі). Етмоїдит має бактеріальну або вірусну природу.
Розрізняють гострий і хронічний етмоїдит. Гострий етмоїдит супроводжує грипу,риніту і доповнюється запалення навколоносових пазух.
Етмоїдит у дорослих вражає одночасно лобні і гайморові западини. При слабкому імунітеті гостра форма етмоїдиту переходить у тривалий хронічний етмоїдит з періодами загострення і ремісії.
Поліпозний етмоїдит відрізняється появою поліпів у слизовій оболонці гратчастого лабіринту лоба. Поліпозний етмоїдит може з’явитися після хронічного,алергічного риніту.
Катаральний етмоїдит виникає внаслідок діяльності вірусів. Відрізняється підвищеним сльозотечею, слабкістю, нудотою, запамороченням, набряком в області перенісся, температурою.
Етмоїдит у дітей – дуже серйозне захворювання. Інфекція поширюється дуже швидко внаслідок анатомічної будови гратчастого лабіринту. При розвитку етмоїдиту у дітей потрібна термінова госпіталізація.
Симптоми етмоїдиту
Діагностика гаймориту
Діагноз виставляється на підставі скарг пацієнта, даних зовнішнього огляду (визначається рефлекторне розширення шкірних судин подглазничной області), огляду слизової носової порожнини (запалення, набряк, гнійні виділення з отвору пазухи). На рентгенограмі гайморової пазухи виявляється затемнення. При недостатній інформативності інших методів дослідження виконується пункція гайморової пазухи.
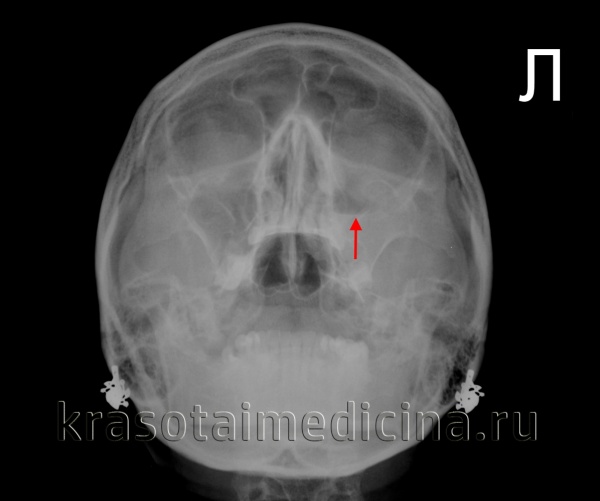
Рентгенограма придаткових пазух носа. Рівень «рідина-газ» у лівої в/щелепної пазусі
Діагноз синуситу виставляється на підставі характерної клінічної картини, об’єктивного огляду, даних додаткових досліджень. У процесі діагностики використовується рентгенографія приносових пазух у двох проекціях, ультразвукове дослідження, ядерно-магнітний резонанс і КТ приносових пазух. За свідченнями для виключення ускладнень проводиться КТ або МРТ головного мозку.
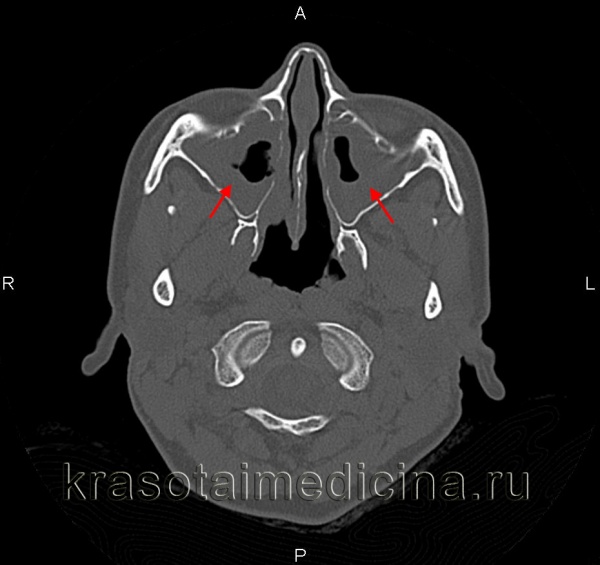
КТ придаткових пазух носа. Гострий катаральний верхньощелепної синусит
Для підтвердження діагнозу «синусит» застосовуються наступні види огляду:
- Відеоендоскопія порожнини носа і носоглотки для виявлення особливостей анатомічної будови та визначення факторів для розвитку синуситу;
- рентгенографія навколоносових пазух;
- УЗД-дослідження приносових пазух – безпечний, не має протипоказань метод, застосовується для діагностики синуситу і контролю над процесом лікування;
- КТ, МРТ – за показаннями;
- лабораторна діагностика за показаннями в повному обсязі.
Для того щоб зрозуміти як лікувати гострий гайморит необхідно для початку встановити правильний діагноз. Лікарі, як правило, ставлять його на підставі скарг пацієнта і подальшого огляду порожнини носа.
Якщо гній в середньому носовому ході після його витирання і нахилу голови вперед з’являється знову, то це вказує на запальний процес у верхньощелепних пазухах. Однак для підтвердження діагнозу потрібно провести ряд додаткових досліджень:
- диафаноскопию – просвічування придаткових пазух носа;
- рентгенологічне обстеження;
- пробну пункцію і подальше промивання гайморової пазухи.
Для диафаноскопии застосовується лампочка Герінга, яку вводять у рот пацієнта в темному приміщенні. При змиканні губ обидві половини обличчя просвічуються червоним кольором рівної інтенсивності. У разі наявності у верхньощелепної пазусі змін, на ураженій стороні обличчя буде затемнення, в оці не виникне відчуття світла, і зіниця не прийме яскраво-червоний відтінок.
Також за допомогою цього методу можна довідатися стан лобової пазухи. У цьому випадку на лампочку надівається металевий ковпачок-гільза з збиральної лінзою, і потім прикладається до внутрішнього кута очниці.
Рентгенівський знімок, насамперед, показує наявність пазух (бувають випадки, коли вони повністю відсутні), їх об’єм і розміри. При патологічних змінах на рентгенограмі видно затемнення, що обумовлено різною щільністю повітря і гною.
Якщо за підсумками попередніх досліджень не вдалося встановити діагноз, то необхідно провести пробну пункцію і промивання гайморової пазухи. Наявність патологічного вмісту дозволяє переконатися в характері захворювання.
Лікування синуситів
Терапія гострого синуситу спрямована на купірування больового синдрому, усунення причини запального процесу і відновлення дренування пазух. Для нормалізації відтоку отоларингологи використовують судинозвужувальні препарати (нафазолин, оксиметазолін, ксилометазолин і т. д.), що усувають набряк слизової носової порожнини і порожнини пазух.
Практичне застосування при синуситах знаходить метод синус-евакуації. Процедура здійснюється наступним чином: у різні носові ходи вводять два катетера. Антисептик подається в один катетер і відсмоктується через інший. Разом з антисептиком з носової порожнини і порожнини пазух видаляється гній і слиз.
При синуситах бактеріальної природи застосовують антибіотики. Для звільнення пазухи від гною проводять її розкриття (гайморотомія та ін). При вірусних синуситах антибіотикотерапія не показана, оскільки антибіотики в даному випадку неефективні, можуть погіршити порушення імунного статусу, порушити нормальний склад мікрофлори у ЛОР-органах і стати причиною хронізації процесу.
Пацієнтам з гострими синуситами призначають антигістамінні засоби і розсмоктуючі препарати (щоб попередити утворення спайок в запалених пазухах). Хворим з синуситами алергічної етіології показана антиалергійна терапія. Лікування загострення хронічного синуситу проводиться за принципами, аналогічними терапії гострого запалення. В процесі лікування використовуються фізіотерапевтичні процедури (діадинамічні струми, УВЧ і т. д.).
При неефективності консервативної терапії хронічних синуситів рекомендується хірургічне лікування. Операції, що проводяться пацієнтам з хронічними синуїтами, спрямовані на усунення перешкод для нормального дренування параназальних пазух. Виконується видалення поліпів у носі лазером, усунення викривлення носової перегородки і т. д. Операції на пазухах проводяться як за традиційною методикою, так і з використанням ендоскопічного обладнання.
Після встановлення правильного діагнозу захворювання, необхідно намітити адекватну терапію. Лікування гострого гаймориту спрямоване в першу чергу на позбавлення від набряку слизової оболонки носових проходів і забезпечення хорошого відтоку виділень з пазух.
До основних принципів неоперативного лікування гострого гаймориту відносяться:
- відновлення вентиляційної та дренажної функцій проходу, що з’єднує верхньощелепні пазухи з носовими ходами;
- застосування антигістамінних (противоалергенных), антибактеріальних та симптоматичних засобів;
- використання методів активного видалення патологічного вмісту з пазух і введення в них лікарських препаратів (прокол);
- практика фізіотерапевтичних методик;
- застосування способів підвищення імунної резистентності організму;
- створення для пацієнта комфортних умов та ліквідація факторів ризику щодо утворення різного роду ускладнень;
- видалення вогнищ інфекції, які можуть послужити джерелом підтримання в пазухах запального процесу.
Як правило, загострення гаймориту лікується амбулаторно. При цьому призначаються місцеві процедури, такі як використання інгаляторів, спреїв, крапель. Також хороший ефект дають фізіопроцедури: УВЧ на придаткові пазухи, УФ-опромінення порожнини носа і т. д.
Медицина не дрімає
Сьогодні існує чимало способів боротьби з гайморитом: народні засоби, гомеопатія, антибіотики, фізіотерапія, препарати для позбавлення від окремих симптомів, пункція та ін Це пов’язано з тим, що немає єдиного методу лікування.
Як правило, при первинному запаленні верхньощелепних пазух для остаточного позбавлення від хвороби досить коректно і грамотно підібраного проведеного курсу терапії.
Навіть при такому захворюванні як загострення хронічного гаймориту лікування подібного роду дасть швидкий позитивний ефект.
Але в будь-якому разі використовуючи медикаменти, кожен пацієнт повинен пам’ятати наступне:
- довжина прийому антибіотиків залежить від типу вживаного препарату, загального стану здоров’я і ступеня складності хвороби;
- при відсутності поліпшення після 3-5 днів прийому ліків, необхідно перейти на інші види;
- існує можливість застосування протинабрякових засобів, муколітиків (засобів для розрідження мокроти) або інгаляційних кортикостероїдів для поліпшення звільнення пазух;
- використання антибіотиків найчастіше знижує імунітет, спричиняє побічні дії, що може призвести до загострення захворювання.
Сьогодні народна медицина має чимало вельми ефективних способів, що допомагають вилікувати гострий гайморит. Серед них можна виділити промивання теплою водою з додаванням в неї невеликої кількості йоду, марганцю або морської солі.
Відмінний результат спостерігається від закапування розтопленого вершкового масла або соку ріпчастої цибулі, однак слід дотримуватися обережності, оскільки можна пошкодити слизову носа. Крім цього, дуже дієві прогрівання пазух звареними круто яйцями або сіллю.
Робити прокол?
Часто, незважаючи на сильні болі і виражене нездужання багато пацієнти відмовляються від пункції. Причому більшість вважає, що після проколу верхньощелепної пазухи процес перейде в хронічну форму і наступного разу забезпечений гострий двосторонній гайморит, який неможливо вилікувати без хірургічного втручання. У цьому вони глибоко помиляються.
Незважаючи на те, що процедура супроводжується вельми неприємними відчуттями, прокол швидко нормалізує загальний стан хворого і пацієнт повністю одужує.
Втім, прокол все ж може послужити причиною деяких ускладнень, таких як:
- абсцес або флегмона орбітальної клітковини;
- емфізема клітковини очей і повік або м’яких тканин щік;
- повітряна емболія, що утворюється як наслідок, потрапляння повітря між окістям і слизовою оболонкою під розкриті кровоносні судини. Причому залежно від конкретного місця ураження, а також від кількості повітря і швидкості його виведення можуть з’явитися порушення зору, судоми, втрата свідомості, параліч.
У зв’язку з цим показання до проколу повинні бути обґрунтовані загальним ходом попередніх досліджень.
- Перше, що потрібно зробити, – зняти набряк з соустья, щоб слиз могла вийти природним шляхом. Для цього 3-4 рази в день хворій дитині капають судинозвужувальні краплі ( нафтизин, санорин, галазолін ). Краплі повинні потрапити безпосередньо в середній носовий хід, тому покладіть малюка на ліжко, закинувши йому голову назад. Якщо запалення пазух одностороннє, нахиліть голову дитини в хвору сторону.
- Паралельно використовують протизапальні (протаргол, коларгол), антибактеріальні та протиалергічні препарати.
- Якщо час згаяно і запалення пазух стало гнійним, призначаються антибіотики.
Прокол гаймориту
- Пункцію, або прокол, проводять в особливо важких випадках. Але зробити його можна тільки при гаймориті. Інші пазухи недоступні для промивання. На жаль, психологічно діти сприймають цей метод лікування досить важко, хоча пункція робиться під місцевою анестезією.
- Безкровний дренаж пазух проводять катетером «ЯМИК». Він складається з 2 тонких трубочок і 2 гумових балончиків. Одну трубку вставляють в ніс хворого і «працюють» балончиками. Раздуваясь вище і нижче соустий пазух, вони перекривають виходи з порожнини носа в глотку і ніздрю.
- Промивання пазух під тиском здійснюється за допомогою вакуумного приладу. Негативний тиск допомагає викачати гній, а потім ввести ліки.
Сам по собі затяжний нежить – не привід для паніки, але якщо при своєчасному лікуванні у дитини ніс закладений довше 7-10 днів і малюк не відчуває ніякого полегшення, є ризик, що в пазухах почалося запалення. Зверніть увагу на такі симптоми:
- тривалий нежить з гнійними слизовими або водянистими виділеннями;
- утруднення носового дихання, можлива поперемінна закладення правої і лівої половини носа;
- сухість глотки;
- часте відхаркування, рясні виділення слизової або слизисто-гнійної мокроти вранці;
- тяжкість і біль в області запалення пазухи. Іноді біль у ділянці зубів, очі, вилиці, щоки;
- загострена чутливість частини обличчя;
- підвищена температура тіла (до 38 градусів і вище). Як правило, цей симптом спостерігається в гострому випадку. При хронічному процесі температура тіла підвищується рідко або тримається на субфебрильних відмітках (37-37,5 С);
- нездужання: ослаблення пам’яті, швидка стомлюваність, дратівливість. Світлобоязнь, сльозоточивість, відмова від їжі, порушення сну;
- ослаблене нюх чи його відсутність;
- припухлість щоки і повік.
Всі симптоми посилюються при нахилі вперед (симптом зав’язування шнурків). Поступово біль втрачає локалізацію, і у дитини починає боліти голова.
Щоб не допустити переходу захворювання в хронічну стадію, не тягніть час. Якщо у малюка є хоча б кілька з цих симптомів, проконсультуйтеся з лікарем. Тільки він може правильно діагностувати захворювання і призначити відповідне лікування.
1.Не варто захоплюватися народною медициною ( капати в ніс соки, накладати компреси на перенісся ). При гнійному гаймориті співустя набухає настільки сильно, що відтік гною стає неможливим. Щоб уникнути ускладнень ( сепсис, менінгіт ) лікування синуситів має бути повністю під контролем лікаря і здійснюватися тільки в поєднанні з традиційним лікуванням.
2.Утримайтеся від прогрівань в домашніх умовах. Як правило, це призводить тільки до погіршення стану. Не пробуйте самостійно промивати ніс. Неправильно зроблене, промивання принесе скоріше всього шкоду, Чим користь.
Гостра форма
Для зменшення набряку слизової і відновлення нормальної вентиляції пазухи застосовують судинозвужувальні препарати місцевої дії (нафазолин, нафазолин, ксилометазоліну гідрохлорид) строком не більше 5 днів. При значній гіпертермії призначають жарознижуючі препарати, при вираженій інтоксикації – антибіотики. Уникнути несприятливих побічних ефектів і домогтися високої концентрації препарату у вогнищі запалення можна, застосовуючи антибіотики місцевої дії. Після нормалізації температури рекомендовано фізіолікування (солюкс, УВЧ).
Хронічний гайморит
Для досягнення стійкого ефекту терапії при хронічному гаймориті необхідно усунути причини, що сприяють розвитку запалення в верхньощелепної пазусі (аденоїди, хронічні захворювання ЛОР-органів, викривлення носової перегородки, хворі зуби тощо). У період загострення застосовують місцеві судинозвужувальні засоби короткими курсами (щоб уникнути атрофії слизової).
Проводять дренування гайморової пазухи. Промивання пазухи здійснюють методом “зозуля” або синус-евакуації. Для цього використовують дезінфікуючі розчини (фирацилином, перманганатом калію). В порожнину вводять протеолітичні ферменти і розчини антибіотиків. Застосовують фізіотерапевтичні методики (інгаляції, діатермію, ультрафонофорез з гідрокортизоном, УВЧ). Пацієнтам з гайморитом корисна спелеотерапія.
При гнійно-полипозной, полипозной, казеозної, холестеатомной та некротичній формі хронічного гаймориту показано хірургічне лікування. Роблять розтин гайморової пазухи – гайморотомію.