Причини виникнення ексудативного середнього отиту
Головною причиною появи подібної проблеми може стати поширення бактеріальної інфекції ЛОР-органів.
Проникнення інфекції в порожнину вуха при різних патологіях носоглотки призводить до появи набряку і характерних змін слизової оболонки. Найбільш часто з’являються набряки євстахієвої труби. З-за цього звужується її просвіт. Її колір змінюється на яскраво-червоний.
Цей процес призводить до того, що накопичується при запальному процесі рідина з порожнини не може бути відведена. Якщо патологічний процес набуває рецидивуючий характер, поступово ексудат, який постійно знаходиться в порожнині вуха, густіє.
Надалі в’язкий ексудат може бути заражений патогенною мікрофлорою, що стає причиною початку гнійного процесу. Захворювання може бути як лівобічним, так і правостороннім. Рідше зустрічається двосторонній варіант перебігу ексудативного отиту.
Підвищений ризик розвитку цього захворювання у пацієнтів, які мають схильність до алергічних реакцій. Поява проблеми може бути результатом вроджених аномалій, в тому числі викривлення носової перегородки і вовчої пащі.
У дорослих
У дорослих людей патологія частіше розвивається при наявності вроджених аномалій будови ЛОР-органів. В цьому випадку вище ризик появи отиту при інфекціях верхніх дихальних шляхів.
Привертає до появи отиту у дорослих людей критичне зниження імунітету на тлі Сніду. Підвищує ризик появи патології барометричний травматичне ушкодження вуха.
У дітей
У немовлят часто поява патології спостерігається після потрапляння у вуха прохолодної води при купанні. У дітей отит частіше діагностується до 7 років.
Симптоми захворювання залежать від його стадії. На початковій стадії захворювання ознаки патології виражені слабо або відсутні повністю. Особливо складно виявити розвивається отит у дітей молодшого віку. На наявність цього захворювання можуть вказувати:
- відчуття закладеності у вусі;
- закладеність носа;
- зниження слуху.
Температура тіла при цьому захворюванні залишається в межах норми, незважаючи на місцевий запальний процес. У деяких пацієнтів спостерігається субфебрильна температура.
Надалі при різких нахилах голови може відчуватися плескіт. Нерідко з’являється відчуття наявності води у вусі. Деякі пацієнти скаржаться на наявність відлуння власного голосу в голові, з’являється при розмові.
У середньому вусі постійно виділяється рідина, навіть серед повного здоров’я. В нормальному стані вона своєчасно видаляється і проблем зі здоров’ям не створює.
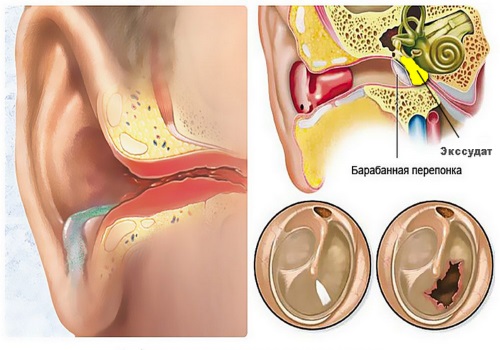
Захворювання може виникнути при порушенні прохідності слухового проходу. Такі стани можуть виникнути при хворобах дихальних шляхів: синусити, аденоїди, гострий отит, алергічний риніт, СНІД, збільшення носових раковин, викривлення перегородки, розщеплення піднебіння, мукополісахаридоз, синдром Дауна, пухлини голови або носових пазух, променева терапія, баротравма у льотчиків і аквалангістів.
ЕСО має дуже багато синонімів — все залежить від того, який із термінів прийнятий в тій чи іншій медичній школі.
Точно обіцяти, що дитина або ви самі ніколи не захворієте на ексудативний середній отит, не стане ні один лікар. Не дарма так багато дітей переносять це захворювання. Якусь надію вселяє те, що в більшості випадків хвороба проходить без важких наслідків. Найчастіше хворий одужує повністю, і слух відновлюється.
Але сподіватися на самовилікування, користуватися тільки народною медициною або починати лікуватися самостійно небезпечно. Встановлення діагнозу і проведення потрібного лікування повинні проводитися тільки ЛОР-лікарем або (якщо у вашій поліклініці ЛОРа немає) терапевтом.
Якщо дитина застудилася, то батькам потрібно бути особливо уважними. Необхідно звертати увагу не тільки на нежить або кашель, але й інші симптоми, які можуть підказати уважним батькам, що з дитиною не все гаразд.
Найголовніший перший симптом ексудативного середнього отиту — погіршення слуху. Дитина починає голосніше звичайного включати телевізор або музику, часто перепитує, коли до нього звертаються, стає розсіяним, менш уважним, погіршується навчання.
Дуже часто дитина намагається уникати активних ігор, віддає перевагу більш спокійні — сидячи за столом або лежачи на животі. Якщо батьки вчасно звернуть увагу на ці зміни в поведінці, то можливість обійтися без операції і одужати без ускладнень зростає у багато разів.

Причинними факторами початку процесу виступають інфекційні хвороби явища в області носоглотки і ЛОР органах. Вони супроводжуються надмірною набряком слизової оболонці, наприклад, ГРВІ, синуситом, гайморитом.
З цієї причини стартує активний розвиток хвороби, а якщо відсутнє адекватне лікування, спостерігається безпосередній перехід в ексудативну стадію. У маленьких дітей цей процес відбувається украй швидко.
Ексудат поступово накопичується і тягне за собою ще більше звуження елемента. Створена середовище створює сприятливі умови для розмноження бактерій або вірусів, які постійно поширюються, а рідина набуває форму слизу.
Якщо в рамках даного етапу лікування ексудативного отиту не буде зроблено, слизова рідина стане гноєм, і почне розвиватися гнійна форма отиту.
Є кілька причинних обтяжливих факторів, які чинять вплив на загальний перебіг патології:
- захворювання запального характеру, що формуються в області носа і носоглотки;
- травматичні явища органу нюху і викривлення перегородок всієї порожнини;
- запальний процес в області аденоїдів;
- серйозні захворювання в області євстахієвої труби;
- загальні патологічні процеси, частіше – тиф, туберкульоз;
- скорочення імунної организменной функції;
- зміни в плані температурного режиму і тиску;
- проникнення води в порожнину вуха і її скупчення.
Грамотний підхід до визначення причинного фактора дозволить зайнятися терапією максимально своєчасно і раціонально.
Профілактика ексудативного середнього отиту
Для недопущення розвитку захворювання у дитини її батькам потрібно ретельно стежити за чистотою вушних раковин і дотримувати правила проведення гігієнічних процедур. Крім того, потрібно своєчасно лікувати будь-ЛОР-інфекції.
Необхідно активно боротися з гіподинамією, регулярно виконувати фізичні вправи. Крім того, для зниження ризику отиту необхідно дотримуватись правил здорового харчування. В період міжсезоння бажано приймати полівітамінні комплекси.
Профілактика ексудативного середнього отиту полягає у своєчасній санації верхніх дихальних шляхів.
Профілактичні заходи повинні бути спрямовані на підвищення імунітету і включати в себе:
- Фізичну активність
- Правильне харчування
- Вживання вітамінів
- Відмова від куріння, що знижує місцевий імунітет носоглотки
При індивідуальній схильності до простудних захворювань необхідно уникати переохолодження, не виходити на вулицю після відвідування лазні, прийому ванни, плавання в басейні.
Класифікація ексудативного середнього отиту
• гострий (до 3 тижнів);
• підгострий (3-8 тижнів);
• хронічний (понад 8 тижнів).
Оскільки важко розпізнати початок захворювання у дітей дошкільного віку та тактика лікування при гострій і підгострій формі ексудативного середнього отиту ідентична, вважають за доцільне виділяти тільки дві форми – гостру і хронічну.
• первинний, або стадію початкових метапластических змін слизової оболонки (на тлі функціональної оклюзії слухової труби);
• секреторний (посилення активності келихоподібних клітин і метаплазія епітелію);
• дегенеративний (зменшення секреції і розвиток адгезивного процесу в барабанній порожнині).
О. В. Стратиева і співавт. (1998) виділяють чотири стадії ексудативного середнього отиту.
• Початкова ексудативна (початкового катарального запалення).
– серозну;
– мукозную (мукоидную);
– серозно-мукозную (серозно-мукоидную);
• Продуктивну секреторну (з переважанням секреторного процесу).
– фіброзно-мукоидную;
– фіброзно-кістозна;
– фіброзно-адгезивних (склеротичну).
• катаральну (до 1 міс);
• секреторну (1-12 міс);
• мукозную (12-24 міс);

• фіброзну (більше 24 міс).
Діагностика
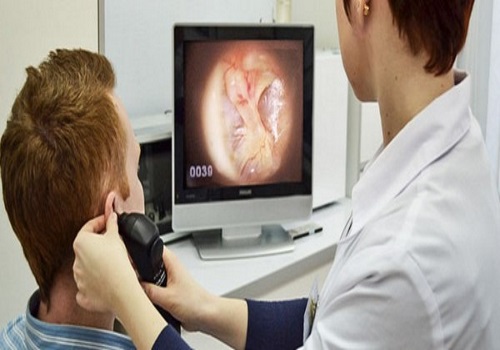
Діагноз ексудативний середній отит ставиться на основі скарг дитини та огляду пацієнта з допомогою отоскоп. Також показано проведення рентгенографії, КТ вуха, ендоскопії – вибір методу діагностики визначається лікуючим лікарем.
Виявлення отиту повинно проводитися лікарем-отоларингологом. Самостійно визначити наявність даного захворювання не представляється можливим. Спочатку фахівець збирає анамнез і оцінює наявні у пацієнта скарги.
https://www.youtube.com/watch?v=H7239xJg3YE
Для визначення рухливості барабанної перетинки призначається тимпанометрія. Часто цього достатньо для постановки діагнозу. Додатково може призначатися комп’ютерна томографія вуха або рентгенографія. У процесі діагностики цього захворювання може використовуватися і ендоскопія.
Рання діагностика можлива у дітей. У віці 6 років і старше при широкому використанні тимпанометрії вірогідні скарги на закладеність вуха, плаваючий слуху. Больові відчуття відзначаються рідко і, як правило, короткочасні.
При огляді колір барабанної перетинки варіабельний – від білястого, рожевого до ціанотичний на тлі підвищеної васкуляризації. Можна виявити бульбашки повітря чи рівень ексудату за барабанною перетинкою.
Остання, як правило, втягнута, світловий конус деформований, короткий відросток молоточка різко виступає в просвіт зовнішнього слухового проходу. Рухливість втягнутою барабанної перетинки при ексудативному середньому отиті різко обмежена, що досить легко визначити з допомогою пневматичної воронки Зигле. Фізикальні дані варіюють залежно від стадії процесу.
При отоскопії в катаральній стадії виявляють втягнення і обмеження рухливості барабанної перетинки, зміна її кольору (від мутного до рожевого), вкорочення світлового конуса. Ексудат за барабанною перетинкою не видно, однак тривалий негативний тиск з-за порушення аерації порожнини створює умови для появи вмісту у вигляді транссудату з судин слизової оболонки.
При отоскопії в секреторної стадії виявляють потовщення барабанної перетинки, зміна її кольору (до синюшного), втягнення у верхніх і вибухання в нижніх відділах, що вважають непрямою ознакою наявності ексудату в барабанній порожнині.
У слизовій оболонці з’являються і наростають метапластичні зміни у вигляді більшої кількості секреторних залоз і келихоподібних клітин, що призводить до утворення та накопичення слизового ексудату в барабанній порожнині.
Для мукозной стадії характерне стійке зниження слуху. При отоскопії виявляють різке втягнення барабанної перетинки у ненатянутой частини, її повну нерухомість, потовщення, ціаноз і вибухання в нижніх квадрантах.
При отоскопії в фіброзній стадії барабанна перетинка стоншена, атрофична, блідого кольору. Внаслідок тривалого перебігу ексудативного середнього отиту формуються рубці і ателектази, вогнища мирингосклероза.
Основний діагностичний прийом – тимпанометрія. У відсутність патології середнього вуха при нормально функціонуючої слуховий трубі тиск у барабанній порожнині дорівнює атмосферному, тому максимальну податливість барабанної перетинки реєструють, коли в зовнішньому слуховому проході створюється тиск, рівний атмосферному (приймають за вихідне). Отримана крива відповідає тимпанограмме типу А.
При дисфункції слухової труби в середньому вусі тиск негативне. Максимальної податливості барабанної перетинки досягають, створюючи в зовнішньому слуховому проході негативний тиск, таке ж, як у барабанній порожнині.

Тимпанограмма в подібній ситуації зберігає нормальну конфігурацію, але її пік зміщується в бік негативного тиску, що відповідає тимпанограмме типу С. При наявності ексудату в барабанній порожнині зміна тиску в зовнішньому слуховому проході не тягне за собою істотної зміни податливості.
При діагностиці ексудативного середнього отиту враховують дані тональної порогової аудіометрії. Зниження слухової функції у хворих розвивається за кондуктивному типу, пороги сприйняття звуку лежать в межах 15-40 дБ.
Порушення слуху носить флюктуирующий характер, тому при динамічному спостереженні хворого ексудативний середній отит необхідно повторне дослідження слуху. Характер кривої повітряного проведення на аудіограмі залежить від кількості ексудату в барабанній порожнині, його в’язкості та величини интратимпанального тиску.
При тональної порогової аудіометрії у катаральній стадії пороги повітряного звукопроведенія не перевищують 20 дБ, пороги кісткового залишаються нормальними.
При тональної порогової аудіометрії в секреторної стадії виявляють кондуктивну приглухуватість I ступеня з підвищенням порогів повітряного звукопроведенія до 20-30 дБ. Пороги кісткового звукопроведенія залишаються нормальними.
Для мукозной стадії характерне підвищення порогів повітряного звукопроведенія до 30-45 дБ при тональної порогової аудіометрії. У деяких випадках пороги кісткового звукопроведенія підвищуються до 10-15 дБ в високочастотному діапазоні, що свідчить про розвиток вторинної НСТ, переважно за рахунок блокади вікон лабіринту в’язким ексудатом.
У фіброзній стадії прогресує змішана форма приглухуватості: пороги повітряного звукопроведенія підвищуються до 40-50 дБ, пороги кісткового – до 15-20 дБ у високочастотному діапазоні (4-8 кГц). При імпедансометрії реєструють тимпанограмму типу В і відсутність акустичних рефлексів.
При ендоскопії глоткового отвору слухової труби можна виявити гіпертрофічний грануляционный обструктивний процес, іноді в поєднанні з гіперплазією нижніх носових раковин. Саме це дослідження дає найбільш повну інформацію про причини ексудативного середнього отиту.
За допомогою ендоскопії вдається виявити вельми різноманітні патологічні зміни і порожнини носа та носоглотки, що приводить до дисфункції слухової грубі і сприяє перебігу захворювання. Дослідження носоглотки необхідно проводити при рецидиві захворювання з метою уточнити причини виникнення ексудативного середнього отиту і виробити адекватну лікувальну тактику.
КТ скроневих кісток – високоінформативний метод діагностики; її необхідно проводити при рецидиві ексудативного середнього отиту, а також у III і IV стадії захворювання (за класифікацією Н.С. Дмитрієва і співавт.).
КТ скроневих кісток дозволяє отримати достовірну інформацію про легкості всіх порожнин середнього вуха, стан слизової оболонки, вікон лабіринту, ланцюга слухових кісточок, кісткового відділу слухової труби, при наявності патологічного вмісту в порожнинах середнього вуха – його локалізацію і щільність.
• аномалії розвитку слухових кісточок, при яких іноді реєструють тимпанограмму типу В, значне підвищення порогів повітряного звукопроведенія (до 60 дБ), зниження слуху з народження. Діагноз підтверджують остаточно після проведення мультичастотной тимпанометрії;
• отосклероз, при якому отоскопическая картина відповідає нормі, а при тимпанометрії реєструють тимпанограмму типу А з сплощенням тимпанометрической кривої.
Інколи виникає необхідність диференціювати ексудативний середній отит від гломусной пухлини барабанної порожнини і розриву ланцюга слухових кісточок. Діагноз пухлини підтверджують рентгенологічними даними, зникненням шуму при здавленні судинного пучка шиї, а також пульсуючої картиною тимпанограммы. При розриві ланцюга слухових кісточок реєструють тимпанограмму типу Е.
Етіологія ексудативного середнього отиту

Середній отит з виділенням ексудату з’являється внаслідок потрапляння в порожнину інфекції з розташованих поруч ЛОР-органів. Наприклад, інфекція може проникати в барабанну порожнину при запальних процесах носоглотки, викликають набряк слизової.
Спочатку, відбувається набряк євстахієвої труби, що призводить до звуження її просвіту і порушення відтоку ексудату, який в нормі виробляється в середньому вусі. Застояне ексудат стає в’язким і його відтік ще більш ускладнюється, в результаті чого розвивається катаральний отит, приймає з часом ексудативну форму.
Якщо не лікувати патологію на даному етапі розвитку, ексудативний середній отит розвивається, тому найменші порушення слуху і відчуття дискомфорту в ділянці вушних проходів вимагають звернення до лікаря для обстеження.
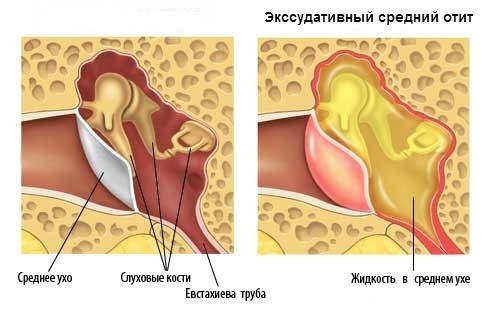
Ексудативний середній отит
Із-за розвитку запалення в середньому вусі, рідина, яка там завжди продукується, починає вироблятися швидше, однак через порушення відтоку вона не виводиться, а застоюється. Застояне ж ексудат – прекрасне середовище для розмноження бактерій та вірусів.
З часом рідина набуває гнійний характер, що призводить до стійкої приглухуватості, адже через гнійний ексудат звуки не можуть проникати в порожнину вуха. Одним словом, будь-які хвороби носоглотки слід своєчасно лікувати, щоб уникнути розвитку ексудативного отиту та інших ускладнень.
Крім того, частою причиною розвитку такого захворювання, як ексудативний отит у дітей, стає фізичний тиск, наприклад, потрапляння у вухо води.

• «hydrops ex vacuo», запропонована A. Politzer (1878), згідно з якою в основі захворювання лежать причини, що сприяють розвитку негативного тиску в порожнинах середнього вуха;
• ексудативна, яка пояснює утворення секрету в барабанної порожнини запальними змінами слизової оболонки середнього вуха;
• секреторна, заснована на результатах вивчення факторів, що сприяють гіперсекреції слизової оболонки середнього вуха.
Лікування
Тактика лікування хворих на ексудативний середній отит: усунення причин, що викликали порушення функцій слухової труби, а потім проведення лікувальних заходів, спрямованих на відновлення слухової функції та запобігання стійких морфологічних змін у середньому вусі.
• Необхідність хірургічного втручання.
• Неможливість консервативного лікування в амбулаторних умовах.
• катетеризація слухової труби;
• продування по Політцеру;
• досвід Вальсальви.
При лікуванні хворих ексудативним середнім отитом широко застосовують фізіотерапію – внутрішньовушний електрофорез з протеолітичними ферментами, стероїдними гормонами. Воліють эндауральный фонофорез ацетилцистеїну (8-10 процедур на курс лікування в I-III стадії), а також на соскоподібний відросток з гиалуронидазой (8-10 сеансів на курс лікування в II-IV стадії).
• Антибактеріальна терапія (амоксицилін клавуланова кислота, макроліди). Однак питання про включення антибіотиків в схему терапії ексудативного середнього отиту залишається діскутабельним.
• Антигістамінні препарати (дифенгідрамін, хлоропірамін, хіфенадин).
• Протизапальна (фенспірид), протинабрякова, неспецифічна комплексна гипосенсибилизирующая терапія, використання судинозвужувальних засобів.
• Ферментна терапія (дітям з IV стадією ексудативного середнього отиту паралельно з фізіотерапевтичним лікуванням вводять гіалуронідазу по 32 ОД протягом 10-12 днів).
• Муколітична терапія у вигляді порошків, сиропів і таблеток (ацетилцистеїн, карбоцистеїн) для розрідження ексудату в середньому вусі. Курс лікування становить 10-14 днів.
Хірургічне лікування
При неефективності консервативної терапії хворому на хронічний ексудативний середній отит проводять хірургічне лікування, мета якого – видалення ексудату, відновлення слухової функції і запобігання рецидиву захворювання.
• Миринготомия.
• Тимпаностомия з введенням вентиляційної трубки.
• Тимпанотомія.
Подальше ведення
Аудіологічній контроль проводять через місяць після хірургічного лікування (отоскопія, отомикроскопия, при показаннях – оцінка прохідності слухової труби). Після нормалізації гостроти слуху і функції слухової труби через 2-3 міс вентиляційну трубку видаляють.
У випадках рецидиву захворювання перед повторним хірургічним втручанням рекомендують провести КТ скроневих кісток з метою оцінити стан слухової труби, верифікувати наявність ексудату у всіх порожнинах середнього вуха, зберегти цілісність ланцюга слухових кісточок, виключити рубцевий процес в барабанної порожнини.
Динаміка в I стадії захворювання та адекватне лікування сприяють повному виліковуванню пацієнтів. Первинна діагностика ексудативного середнього отиту у II і в більш пізніх стадіях і, як наслідок, запізніле початок терапії ведуть до проградиентному збільшення числа несприятливих наслідків.
Негативний тиск, перебудова слизової оболонки барабанної порожнини зумовлюють зміни структури барабанної перетинки і слизової оболонки. Первинні їх зміни створюють передумови до розвитку ретракций і ателектазу, мукозита, іммобілізації ланцюга слухових кісточок, до блокади лабіринтових вікон.
• Ателектаз – втягнення барабанної перетинки внаслідок тривалої дисфункції слухової труби.

• Атрофія – витончення барабанної перетинки, що супроводжується ослабленням або припиненням її функції внаслідок перенесеного запалення.
• Мирингосклероз – найбільш частий результат ексудативного середнього отиту; характеризується наявністю білих утворень на барабанній перетинці, розташованих між епідермісом і слизовою оболонкою останньої, розвивається внаслідок утворення ексудату в фіброзному шарі.
• Ретракція барабанної перетинки. З’являється внаслідок тривалого негативного тиску в барабанній порожнині, може локалізуватися як в ненатянутой (pars flaccida), так і в натягнутої частини (pars tensa), буває обмеженою і дифузної.
• Перфорація барабанної перетинки.
• Адгезивний середній отит. Характеризується рубцюванням барабанної перетинки і проліферацією фіброзної тканини в барабанної порожнини, іммобілізацією ланцюга слухових кісточок, що веде до атрофічних змін в останніх, аж до некрозу довгого відростка ковадла.
• Тимпаносклероз – освіта тимпаносклеротических вогнищ в барабанної порожнини, яке частіше розташовуються в эпитимпануме, навколо слухових кісточок і в ніші вікна присінка. При хірургічному втручанні тимпано-склеротичні вогнища відшаровуються від оточуючих тканин без виділення крові.
• Приглухуватість. Проявляється кондуктивної, змішаної і нейросенсорної формами. Кондуктивна і змішана форми, як правило, обумовлені іммобілізацією ланцюга слухових кісточок рубцями і тимпаносклеротическими вогнищами. НСТ – наслідок інтоксикації внутрішнього вуха і блокади вікон лабіринту.
Перераховані ускладнення можуть бути ізольованими або зустрічається в різних поєднаннях.
Лікування даної патології у дитини або дорослого буває консервативним або хірургічним. Консервативне лікування полягає в застосуванні певних медикаментозних препаратів:
- судинозвужувальних крапель для полегшення дихання через ніс;
- муколітичних засобів для розрідження слизу;
- протиалергічних препаратів, що дозволяють зняти набряклість;
- антибіотиків, для усунення приєдналася інфекції.
Також лікування передбачає прийом вітамінів для відновлення і посилення захисних функцій організму.
Хірургічне лікування здійснюється двома способами: за допомогою проведення одноразової процедури миринготомии (для відтоку ексудату) або за допомогою установки багаторазового катетера для дренажу барабанної порожнини і введення всередину її антибактеріальних засобів.
Другий спосіб застосовується частіше і є більш ефективним. Також лікування вимагає проведення фізіотерапевтичних процедур, таких як магнітотерапія, ультразвук, електрофорез і продування по Політцеру.
Лікування повинно проводитися відразу в декількох напрямках. В першу чергу необхідно виявити причину захворювання і відновити роботу вуха. Для цього проводиться ретельне обстеження і вычищение глотки, носа, приносових пазух.
Для відновлення дихальної функції проводиться відповідне лікування (часто — операція). Часто звичайного лікування буває достатньо, щоб полегшити стан хворого і призвести до його повного одужання.
В просвіт труби через катетер вводяться лікарські препарати. Одночасно проводиться промивання вуха лікувальними розчинами. Призначаються краплі в ніс на короткий час.
У разі виникнення ексудативного середнього отиту під час загострення алергії, то лікар одночасно починає лікувати і алергію, призначає необхідні лікарські препарати.
Якщо протягом найближчих двох тижнів відновлення нормальної роботи домогтися не вдається, приглухуватість зберігається, слиз в достатній мірі не віддаляється, то потрібно робити операцію.
Проводиться невеликий розріз в перетинки, через який у порожнину вводиться спеціальна трубка. Видів таких трубок випускається велика кількість і остаточний вибір залежить від перебігу та стадії захворювання і переваг хірурга-отоларинголога.
Закріплену трубку залишають до часу, поки не відбудеться одужання або значне поліпшення в стані хворого. Зазвичай дренування проводиться протягом декількох тижнів, але може тривати і на більш тривалий час.
У деяких пацієнтів навіть установка трубки і лікування вуха через неї не призводить до одужання. Це може бути пов’язано з тим, що запалення не обмежене тільки середнім вухом, а зачіпає і більш глибокі відділи черепа, головного мозку, глотки.
Не лікований вчасно ексудативний середній отит може привести до виникнення ускладнень з боку головного мозку — абсцесу або менінгіту. Враховуючи ці ризики лікування необхідно починати якомога раніше.
Пацієнтам з отитом потрібне комплексне лікування, спрямоване на усунення первинного захворювання, відновлення втрачених функцій та недопущення появи морфологічних змін у структурі тканин.
Терапія може проводитися як в умовах стаціонару лікарні, так і амбулаторно. Госпіталізація проводиться при відсутності позитивного ефекту від консервативного лікування і необхідності виконання оперативного втручання. Госпіталізація потрібна при наявності ознак ускладнень.
Ефективно лікувати це патологічний стан можна тільки за допомогою лікарських препаратів. Підбираються антибіотики широкого спектру дії для усунення патогенної мікрофлори. В схему консервативного лікування вводяться антигістамінні засоби, що сприяють зменшенню набряку. Можуть призначатися судинорозширювальні і протизапальні медикаменти.
Дітям при лікуванні цього стану можуть призначатися ферментні препарати. Часто використовуються при терапії муколітичні медикаменти, що дозволяють розрідити ексудат. Для поліпшення прохідності слухового проходу і прискорення відведення ексудату часто призначаються процедури електростимуляція м’якого піднебіння, а також електрофорез лідази.
Патогенез ексудативного середнього отиту
Ексудативний середній отит починається з утворення вакууму в барабанної порожнини (hydrops ex vacuo). В результаті дисфункції слухової труби кисень всмоктується, тиск у барабанній порожнині падає і, як наслідок, з’являється транссудат.
Згодом кількість келихоподібних клітин збільшується, слизової оболонки барабанної порожнини формуються слизові залози, в результаті чого збільшується обсяг секрету, який легко видалити з усіх відділів через тимпаностому.
Велика щільність келихоподібних клітин та слизових залоз сприяє більшої в’язкості і щільності секрету, перетворенню його в ексудат, який вже важче або взагалі неможливо евакуювати через тимпаностому.
У фіброзній стадії в слизовій оболонці барабанної порожнини переважають дегенеративні процеси: келихоподібні клітини і секреторні залози піддаються дегенерації; продукція слизу зменшується, потім припиняється повністю, настає фіброзна трансформація слизової оболонки з залученням в процес слухових кісточок.
Пусковий механізм, як було згадано вище, – дисфункція слухової труби, нерідко обумовлена механічною обструкцією її глоткового гирла. Частіше це відбувається при гіпертрофії глоткової мигдалини, юнацької ангиофиброме.
Можливі ускладнення
При відсутності лікування отиту запальний процес призводить до утворення тяжів, спайок та інших дефектів. Це веде до формування мастоидита, який тягне за собою порушення функцій слухової труби. Запальне ураження призводить до зниження імунітету слизової оболонки вуха.
При тривалому перебігу отиту нерідко спостерігається розвиток приглухуватості. Особливо часто це ускладнення розвивається у дітей. При формуванні гнійного ексудату в порожнині вуха може спостерігатися розплавлення навколишніх м’яких тканин. Патогенна мікрофлора може проникати в кровотік. Можливий менінгіт і сепсис.