Етіологія
Однією з основних, і часто зустрічаються причин обструктивного бронхіту у дітей, є зараження дитини на грип або ГРВІ. Серед інших причин появи цього захворювання виділяють:
- велика різноманітність і несвоєчасне лікування захворювань, збудниками яких є віруси;
- алергія;
- глисти;
- нездоровий спосіб життя жінки під час вагітності, зловживання алкоголем і нікотином, що дуже сильно позначається на дитині, і призводить до вроджених вад будови органів;
- вдихання дитиною тютюнового диму;
- забрудненість навколишнього середовища;
- чужорідний невеликий предмет або частинка їжі в дихальні шляхи;
- ослаблений імунітет;
- недоношеність дитини і передчасні пологи.
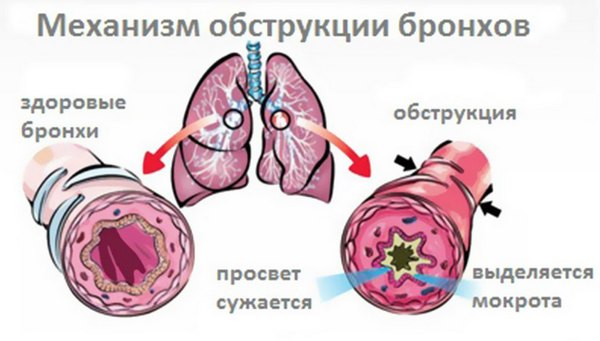
Механізм обструкції бронхів
Загальні відомості
На жаль, хронічну форму захворювання у дітей нерідко виявляють лише в запущеній стадії. Дихальні шляху до цього моменту настільки вузькі, що повністю вилікувати обструкцію бронхів практично неможливо.
Залишається лише стримувати запалення, полегшувати дискомфорт, що виникає у маленьких пацієнтів. Застосовуються з цією метою протимікробні препарати, глюкокортикостероїди, відхаркувальні та муколітичні засоби.
Масаж і посильні заняття гімнастикою підвищують життєву ємність легенів, допомагають сповільнити процес розвитку хвороби, покращують загальне самопочуття хворої дитини.
Рекомендації батькам, як вилікувати в домашніх умовах обструктивний бронхіт у дітей:
- Робити інгаляції з фізіологічним розчином, лужною мінеральною водою, бронхорозширювальними засобами через паровий інгалятор або скористатися небулайзером.
- Підібрати за допомогою лікаря і фармацевта відхаркувальні препарати.
- Давати частіше трав’яний чай та інше тепле питво.
- Забезпечити дитині гіпоалергенну дієту.

При лікуванні гострого обструктивного бронхіту у дітей необхідно враховувати, що терапію не завжди проводять тільки амбулаторно. При відсутності ефективності малюків з бронхоспазмом госпіталізують. Часто у маленьких дітей гострий обструктивний бронхіт супроводжується блювотою, слабкістю, поганим апетитом або його відсутністю.
Також показаннями для госпіталізації служить вік до 2 років і підвищений ризик ускладнень. Батькам краще не відмовлятися від стаціонарного лікування, якщо у дитини дихальна недостатність прогресує, незважаючи на лікування в домашніх умовах.
Бронхіт у дітей – запалення слизової бронхіального дерева різної етіології. На кожну 1000 дітей припадає щорічно 100-200 випадків захворювання бронхітом. Гострий бронхіт становить 50% всіх уражень респіраторного тракту у дітей раннього віку.
Особливо часто захворювання розвивається у дітей перших 3-х років життя; найбільш важко протікає у грудних дітей. Зважаючи на розмаїття причинно значущих факторів, бронхіт у дітей є предметом вивчення педіатрії, дитячої пульмонології та алергології-імунології.
Різновиди
За перебігом запального процесу, обструктивний бронхіт буває:
- гострим – після одужання не відбувається повторного вираження хвороби;
- хронічний – з повторною ремісією, яка може наступати декілька разів протягом року.
По прояву симптомів хвороба ділиться на три стадії:
- легку. Ознаками прояву виступають: несильний кашель і загальна слабкість організму;
- середньої тяжкості – симптомами виступають незначний головний біль та підвищення температури;
- дуже важку – при якій спостерігаються ознаки задушення і втрата свідомості. До такого виду відносять алергічний обструктивний бронхіт у дітей.
Причини бронхіту у дітей
Для немовлят характерно слабкий розвиток верхніх дихальних шляхів, бронхів і легенів. Залозиста тканина внутрішніх стінок бронхіального дерева — ніжна, схильна до подразнення і пошкодження. Часто при захворюваннях в’язкість слизу підвищується, вії не можуть евакуювати густу мокроту.
Усе це слід враховувати перед тим, як лікувати обструктивний бронхіт у дитини медикаментами і домашніми засобами. Необхідно пам’ятати, що на тяжкість захворювання у малюків впливають перенесені ними внутрішньоутробні інфекції, ГРВІ в грудному віці, недостатня маса тіла, наявність алергії.
Найважливіші причини виникнення бронхіту у дітей з обструкцією:
- віруси — респіраторно-синтициальные, аденовіруси, парагрипу, цитомегаловірус;
- аскаридоз та інші гельмінтози, міграції гельмінтів в організмі;
- аномалії будови носової порожнини, глотки і стравоходу, рефлюкс-езофагіт;
- мікроорганізми — хламідії, мікоплазми;
- слабкий місцевий імунітет;
- аспірація.
Запальний процес при обструктивному бронхіті викликає набряк слизової оболонки, в результаті накопичується густа мокротиння. На цьому тлі просвіт бронхів звужується, розвивається спазм.
Найбільший вплив на виникнення обструктивного бронхіту у дітей всіх віків надає вірусна інфекція. Також негативна роль належить факторам навколишнього середовища, кліматичних аномалій. Розвиток обструктивного бронхіту у немовлят може відбуватися на тлі раннього відмови від грудного молока, переходу на змішане або штучне вигодовування.
Серед причин погіршення стану слизової бронхів лікарі називають погану екологічну обстановку в місцях проживання дітей, куріння батьків. Вдихання диму порушує природний процес очищення бронхів від слизу й сторонніх часточок.

Смоли, вуглеводні та інші компоненти диму підвищують в’язкість мокротиння, руйнують епітеліальні клітини дихальних шляхів. Проблеми з функціонуванням слизової бронхів також спостерігається у дітей, батьки яких страждають від алкогольної залежності.
Обструктивний бронхіт – стан, при якому простежується спазм бронхів. На тлі подібного захворювання скупчилася всередині слиз не може вийти назовні і провокує різні розлади дихання.
Перелік основних причин, здатних спровокувати розвиток бронхіту у дитини можна представити в наступному вигляді:
- алергічне запалення бронхів;
- впровадження вірусів;
- переохолодження організму;
- сильний перегрів;
- пасивне куріння;
- проживання у регіоні з неблагополучною екологічною обстановкою;
- постійний плач, що порушує нормальне дихання;
- отримані родові травми;
- порушення стану здоров’я, що проявилися в період новонародженості;
- підвищена вологість повітря в приміщенні проживання;
- утворення грибка в житловому приміщенні.
Батьки повинні пам’ятати про те, що кашель, тривалість якого перевищує 3 дні – привід для звернення до педіатра. Ігнорувати такий симптом – не можна, він може вказувати на розвиток бронхіту у дитини.
Даний час не існує активної вакцини, яка забезпечує профілактику розвитку бронхіту у дитини. Найбільш простим і дієвим методом профілактики появи хвороби є правильний спосіб життя.
- Дитина повинна щодня гуляти на свіжому повітрі.
- На користь піде посильна фізична активність, виключає перевтома організму.
- В меню дитини повинні бути присутніми фрукти і овочі.
- Корисний щорічний відпочинок на морі та в горах. Тривалість зміни клімату повинна становити не менше 21 дня.
- Показаний регулярний прийом комплексів, у складі яких містяться вітаміни і мікроелементи.
- Регулярні санації ротової порожнини, своєчасне лікування каріозних порожнин навіть у молочних зубах.
- Лікування і профілактика хвороб ЛОР системи.
Батьки повинні пам’ятати, що прояв захворювання завжди вказує на те, що необхідно звернутися на консультацію до лікаря. Не повноцінне лікування суттєво підвищує ймовірність розвитку небезпечних ускладнень.
При частих обструктивних бронхітах у дитини батькам слід знати, що робити. Ведуча причина хвороби – патогенні мікроорганізми. Провокуючими факторами виступають зниження імунітету, контакт з хворою людиною, схильність до алергічних реакцій.
Основними причинами розвитку гострого і рецидивуючого обструктивного бронхіту є:
- Потрапляння в організм вірусних інфекцій. На тлі цього починають розвиватися захворювання – ангіна, грип, тонзиліт. При ураженні бронхів виникає бронхіт.
- Наявність бактеріальної інфекції. Причиною захворювання можуть стати стафілококи, стрептококи, клебсієли, протеї, пневмококи, гемофільні палички.
- Присутність чужорідного тіла. Діти часто тягнуть дрібні предмети в рот. Крім цього, залишки пиши, що потрапили в дихальні шляхи, також можуть стати причиною розвитку захворювання.
- Алергічні реакції. На сьогоднішній день багато дітей страждають від різних видів алергії. У дитини спочатку розвивається звичайний бронхіт, після чого він переростає в алергічну обструктивну форму.
- Неправильно сформувалася дихальна система під час вагітності, в результаті чого розвиваються різноманітні патології.
- Інфекція, яка потрапляє в організм через паразитів або укуси комах.
Обструктивним бронхітом, що протікає в гострій формі, найчастіше хворіють діти до 3 років. Поява цього захворювання в них найчастіше відбувається при інфікуванні вірусом грипу, РС-вірусом, цитомегаловірусом, аденовірусами.
Інші віруси, що викликають обструкцію бронхів, становлять 20% випадків зараження. У дітей старше 3 років поява захворювання обумовлюється микоплазменным або хламідійним вірусами.Причини виникнення обструктивного бронхіту у дітей можуть бути пов’язані з такими негативними факторами:
- вроджені вади органів дихання;
- влучення в дихальні органи чужорідного тіла. Дуже часто при неправильному вдиху під час прийому їжі в бронхи дітей потрапляють крихти або інші дрібні частинки. Чужорідне тіло подразнює слизову, травмуючи її. Роздратована слизова може запалитися і послужити причиною виникнення патології;
- алергії. Різного роду алергени, що подразнюють слизову бронхів, сприяють виникненню алергічного бронхіту, ускладнюється, обструктивним бронхітом;
- вірусні та аденовірусні інфекції. Спускаючись з носоглотки в бронхіальне дерево, віруси уражають слизову. Може виникнути як наслідок синдром обструкції, ускладнений бронхіт;
- бактеріальні інфекції. Стафілокок, пневмокок, стрептокок, гемофільна паличка можуть зіграти важливу роль у виникненні захворювання;
- несприятливі умови зовнішнього середовища – загазованість, велика концентрація диму, парів бензину.
Варто відзначити, що виникнення патології пов’язане з уже протікають інфекційними процесами в організмі дитини. Нерідко такого роду бронхіт може бути і ускладненням ГРВІ, ГРЗ, грипу, ангіни. Через 2-3 доби після початку захворювання або переохолодження дитини з’являються перші симптоми хвороби. Ознаки, що говорять про початок обструктивного бронхіту у першу добу можна виявити у немовлят і дітей зі зниженим імунітетом.
У більшості випадків бронхіт у дитини розвивається слідом за перенесеними вірусні захворювання – грип, парагрип, риновірусною, аденовірусній, респіраторно-синцитіальної інфекції. Дещо рідше бронхіт у дітей викликається бактеріальними збудниками (стрептококом, пневмококком, гемофільної паличкою, моракселлой, синьогнійної та кишкової паличками, клебсиелл), грибками роду аспергіл та кандида, внутрішньоклітинної інфекцією (хламідією, мікоплазмою, цитомегаловірусом). Бронхіт у дітей нерідко супроводжує протягом кору, дифтерії, кашлюку.
Бронхіт алергічної етіології зустрічається у дітей, сенсибілізованих інгаляційними алергенами, які надходять в бронхіальне дерево з вдихуваним повітрям: домашнім пилом, засобами побутової хімії, пилком рослин і ін У ряді випадків бронхіт у дітей пов’язаний з подразненням слизової бронхів хімічними або фізичними факторами: забрудненим повітрям, тютюновим димом, парами бензину та ін.
Схильність до бронхіту є у дітей з обтяженим перинатальним фоном (родовими травмами, недоношеністю, гіпотрофією та ін), аномаліями конституції (лімфатико-гипопластическим і ексудативно-катаральним діатезом), вродженими вадами органів дихання, частими респіраторними захворюваннями (риніт, ларингіт, фарингіт, трахеїт), порушенням носового дихання (аденоїдами, викривленням носової перегородки), хронічної гнійної інфекцією (синуситами, хронічний тонзиліт).
В епідеміологічному плані найбільше значення мають холодну пору року (переважно осінньо-зимовий період), сезонні спалахи ГРВІ та грипу, перебування дітей в дитячих колективах, несприятливі соціально-побутові умови.
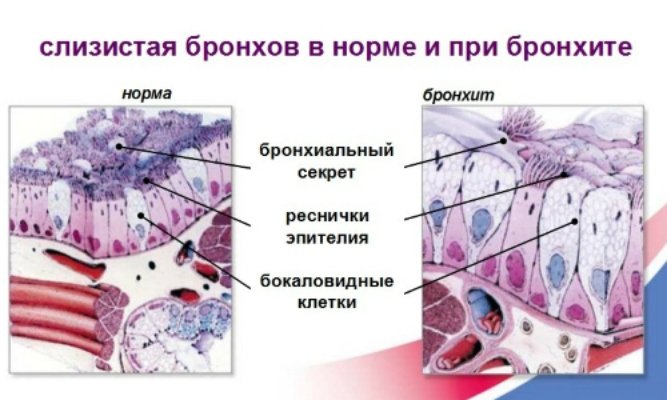
Зміни слизової при бронхіті викликаються розмноженням на ній збудників захворювання
Обструктивний бронхіт найчастіше виникає внаслідок потрапляння в організм дитини вірусів. При цьому він може бути викликаний безпосередньо мікроорганізмом, який розмножується на слизовій бронхів, що призводить до набряку і утворення слизу (РС-вірус, аденовірус, вірус парагрипу).
Другий варіант виникнення обструктивного бронхіту — наслідок ГРВІ. Закладеність носа, характерна для вірусних інфекцій, не дає можливості природним чином очистити і зволожити повітря, що надходить у легені. Це веде до накопичення і загущення мокротиння, яка зменшує просвіт бронхів.
Симптоми обструктивного бронхіту у дітей
Бронхіальне дерево здорової людини зсередини вкрите слизом, яка видаляється разом з сторонніми частинками під впливом мініатюрних виростів клітин епітелію (вій). Типовий обструктивний бронхіт починається з нападів сухого кашлю, для гострої форми характерне утворення густої, важко відокремлюваної мокроти.
Прояви синдрому бронхообструкції у дітей:
- спочатку розвиваються катаральні процеси — горло стає червоним, болючим, виникає риніт;
- втягуються при диханні міжреберні проміжки, ділянка під грудною кісткою;
- утруднюється вдих, виникає задишка, шумне, часте, свистяче дихання;
- мучить сухий кашель, не переходить у продуктивний (вологий);
- тримається субфебрильна температура (до 38°С);
- періодично розвиваються напади задухи.
Хрипи і свисти в легенів у дитини, хворої обструктивним бронхітом, можна почути навіть на відстані. Частота вдихів становить до 80 у хвилину (для порівняння — середня норма в 6-12 місяців — 60-50, від 1 року до 5 років — 40 вдихів/хвилину).
Відмінності в протіканні такого різновиду бронхіту пояснюються віком маленьких пацієнтів, особливостями метаболізму, наявністю гіпо – та авітамінозів. Важкий стан у ослаблених малюків може зберігатися до 10 днів.
При рецидивуючому перебігу захворювання можливе повторне загострення симптомів. На тлі ГРВІ відбувається подразнення слизового шару, пошкоджуються вії, порушується прохідність бронхів. Якщо мова йде про дорослій людині, то лікарі кажуть про хронічному бронхіті з обструкцією.
Головний симптом бронхіту — непродуктивний кашель, що посилюється в нічний час. Крім цього, спостерігається:
- утруднене свистяче дихання, яке чути і без спеціальних інструментів;
- втягування міжреберних западин при диханні;
- задишка, яка з’являється при активних фізичних навантаженнях, а у важких випадках — в спокійному стані;
- посиніння губ і пальців, що говорить про дихальної недостатності;
- підвищення температури тіла;
- слабкість;
- зниження апетиту;
- розлад травлення.
Обструктивний бронхіт у новонароджених і немовлят має ряд особливостей.
- Захворювання протікає стрімко, погіршення стану дитини може відбутися за кілька годин.
- Підвищення температури тіла новонародженого веде до перегрівання організму, оскільки малята не здатні регулювати теплообмін.
- Спазм бронхів може спричинити дихальну недостатність, що загрожує гострою гіпоксією.
Обструктивний бронхіт у новонародженого — показання до госпіталізації. Необхідність у стаціонарному лікуванні для дітей до року встановлюється після огляду пульмонологом.
Хоча обструктивний бронхіт характерний для дітей перших 3-4 років життя, він також може виникати в підлітковому віці і супроводжуватися бактеріальними інфекціями, підключаються симптоми таких захворювань, як:
- ангіна;
- шийний лімфаденіт;
- фарингіт.
Дослідження мокротиння часто виявляють присутність в бронхах хламідій.
Розвитку гострого бронхіту у дітей в більшості випадків передують ознаки вірусної інфекції: біль в горлі, подкашливание, захриплість голосу, нежить, явища кон’юнктивіту. Незабаром виникає кашель: нав’язливий і сухий на початку захворювання, до 5-7 дня він стає більш м’яким, вологим і продуктивним з відділенням слизової або слизисто-гнійної мокроти. При гострому бронхіті у дитини відзначається підвищення температури тіла до 38-38,5°З, (тривалістю від 2-3 до 8-10 днів залежно від етіології), пітливість, нездужання, біль у грудній клітині при кашлі, у дітей раннього віку – задишка. Перебіг гострого бронхіту у дітей зазвичай сприятливий; захворювання закінчується одужанням в середньому через 10-14 днів. У ряді випадків гострий бронхіт у дітей може ускладнитися бронхопневмонией. При рецидивуючому бронхіті у дітей загострення трапляються 3-4 разів на рік.
Гострий бронхіоліт розвивається переважно у дітей першого року життя. Протягом бронхіоліту характеризується лихоманкою, тяжким загальним станом дитини, інтоксикацією, вираженими ознаками дихальної недостатності (тахіпное, експіраторной задишкою, ціанозом носогубного трикутника, акроцианозом). Ускладненнями бронхіоліту у дітей можуть з’явитися апное і асфіксія.
Обструктивний бронхіт у дітей маніфестує зазвичай на 2-3-му році життя. Ведучий ознакою захворювання служить бронхіальна обструкція, яка виражається нападоподібний кашлем, гучним свистячим диханням, подовженим видихом, дистанційними хрипами. Температура тіла може бути нормальною або субфебрильною. Загальний стан дітей зазвичай залишається задовільним. Тахіпное, задишка, участь в диханні допоміжної мускулатури виражені менше, Чим при бронхіоліті. Важкий обструктивний бронхіт у дітей може призвести до дихальної недостатності і розвитку гострого легеневого серця.
Алергічний бронхіт у дітей зазвичай має рецидивуючий перебіг. В періоди загострень відмічається пітливість, слабкість, кашель з відділенням слизистої мокроти. Температура тіла залишається нормальною. Алергічний бронхіт у дітей досить часто поєднується з алергічним кон’юнктивітом, ринітом, атопічним дерматитом і може перейти в астматичний бронхіт або бронхіальну астму.
Хронічний бронхіт у дітей характеризується загостреннями запального процесу 2-3 рази в рік, що виникають послідовно впродовж як мінімум двох років поспіль. Кашель є найбільш постійною ознакою хронічного бронхіту у дітей в період ремісії він сухий, під час загострень – вологий. Харкотиння відкашлюється важко і в невеликих кількостях; має слизово-гнійний або гнійний характер. Відмічається невисока і непостійна гарячка. Хронічний гнійно-запальний процес у бронхах може супроводжуватися розвитком деформуючого бронхіту і бронхоектазів у дітей.
Щоб не приймати кожне покашлювання дитини за обструктивний бронхіт, спробує ідентифікувати характерні для цього захворювання симптоми.1. Дихання важке. Звуження проходів в бронхах ускладнює природний процес вентиляції легенів.
Потрапляння повітря в легені утруднено. При вдиху можна почути свист. З’являється задишка.2. Нав’язливий, гавкаючий, не приносить полегшення кашель, з мізерним відділенням мокротиння значно посилюється у вечірній і особливо нічний час.3.
У дитини виникають сонливість і млявість. Підвищення температури тіла до 38-39,5 градусів.4. Нежить, почервоніння і набряклість горла.Обструктивний бронхіт – досить серйозне захворювання. Тому при наявності перерахованих вище ознак у дитини, його слід негайно показати лікареві.Симптоматика у малюків в грудному віці трохи відрізняється:
- Дитина стає неспокійним;
- Безперервний, сильний кашель викликає блювоту;
- Дихання шумне, хрипке, чути присвист. Грудна клітина збільшується і здувається. В процес дихання втягуються м’язи міжреберного простору;
- З’являється нежить;
- Плач стає осиплым;
- Підвищується температура тіла.
У дітей старшого підліткового віку до перерахованих симптомів додається біль між лопатками. Досить гучний свист при диханні, можна почути в сусідній кімнаті, мокрота жовтого відтінку.
Захворювання має ряд специфічних ознак. Це допомагає педіатра швидко встановити діагноз і почати лікування. Обструктивний бронхіт — це спазм бронхів, який з’являється на тлі вірусної інфекції або алергії і прогресує.
Батьки повинні звернути увагу на наступні симптоми:
- Раптове погіршення стану дитини вночі. Особливо, якщо до цього в денний і вечірній час він активно грав.
- Поява необгрунтованого занепокоєння. У немовлят і у дітей до року це виражається в постійному плачі, у малюків старше 1 року – безсонням. Діти можуть сильно кидатися у сні.
- Дихання набуває клокочущий характер. Батьки іноді порівнюють подібний симптом зі звуками гармошки.
- Спостерігаються свистячі хрипи. Вони чутні на відстані, привертають увагу. При аускультації лікар вислуховує вологі хрипи.
- При бронхообструкції дитині важко видихнути. З’являється постійна задишка.
- Виникає кашель і починає відходити мокротиння.
Клінічна картина при обструктивному бронхіті досить яскрава. Це допоможе швидко звернутися до фахівця. Чим раніше буде встановлено правильний діагноз і розпочато лікування, тим менше ризик ускладнень.
Види захворювання
Якщо хвороба супроводжується звуженням дихальних шляхів, бронхіт називають обструктивним. Ураження дрібних відгалужень, бронхіол – це бронхіоліт. Він зустрічається у дітей до року.
Кожен тип відрізняється своїм плином, а також ступенем тяжкості і причинами появи. Перш, Чим почати лікувати хворобу, батьки обов’язково повинні звернутися до лікаря.
Бронхіт з обструкцією може бути декількох ступенів тяжкості. Серед них:
- легка;
- середньотяжка;
- важка.
Крім цього, розрізняють види бронхітів за течією. До них відносяться:
- гострий обструктивний;
- хронічний обструктивний.
Повторні і часті бронхіти у дитини з’являються і в тому випадку, коли їжа потрапляє в дихальні шляхи. Ця форма захворювання важко піддається лікуванню.
Спираючись на дані огляду та результати аналізів, доктор розробляє оптимальну схему лікування, враховуючи тип бронхіту, вік та індивідуальні особливості дитини.
Ознаки і симптоми бронхіту можна назвати специфічними, всі вони проявляються при багатьох захворюваннях верхніх і нижніх дихальних шляхів, тому поставити діагноз обструктивний бронхіт може тільки лікар, після розгляду симптомів захворювання.
Патогенез бронхіту у дітей
Специфіка розвитку бронхіту у дітей нерозривно пов’язана з анатомо-фізіологічними особливостями дихальних шляхів у дитячому віці: рясним кровопостачанням слизової, рихлістю подслизистых структур. Дані особливості сприяють швидкому поширенню ексудативно-проліферативної реакції з верхніх дихальних шляхів у глибину дихального тракту.
Вірусні та бактеріальні токсини пригнічують рухову активність миготливого епітелію. В результаті інфільтрації і набряку слизової оболонки, а також підвищеної секреції в’язкого слизу «мерехтіння» вій ще більше сповільнюється – тим самим вимикається основний механізм самоочищення бронхів. Це призводить до різкого зниження дренажної функції бронхів і утруднення відтоку мокротиння з нижніх відділів респіраторного тракту. На такому тлі створюються умови для подальшого розмноження і розповсюдження інфекції, обтурації секретом бронхів дрібного калібру.
Таким чином, особливостями бронхіту у дітей служать значна довжина і глибина ураження бронхіальної стінки, вираженість запальної реакції.
Діагностика
Для постановки діагнозу проводяться наступні дослідження:
- Індивідуальний огляд. Незамінний метод діагностики. Це найпростіший, але в той же час самий достовірний і інформативний спосіб оцінки стану дитини. Він супроводжується обмацуванням пацієнта, выстукиванием і вислуховуванням легенів. В результаті огляду педіатр бачить загальну картину захворювання і може призначити додаткові дослідження.
- Бронхоскопія. Один з методів ендоскопічних досліджень — дозволяє візуально обстежити бронхи зсередини за допомогою спеціальних пристосувань. Призначається при хронічному обструктивному бронхіті для оцінки стану дихальних шляхів та/або в лікувальних цілях для видалення слизу, чужорідного тіла, промивання дрібних бронхів, місцевого введення лікарських засобів.
- Рентген та бронхографія. При підозрі на запалення легенів діагностика обструктивного бронхіту не обходиться без рентгена. Важкі випадки захворювання можуть зажадати проведення бронхографії, яка допомагає докладно вивчити будову всього бронхіального дерева. Вона ефективніше і інформативніше бронхоскопії, але доставляє сильний дискомфорт, тому у дітей проводиться під загальним наркозом.
- Функціональні методи діагностики. Дозволяють оцінити ступінь дихальної недостатності, призначити правильне лікування, стежити за його ефективністю і при необхідності скорегувати. До них відноситься спірографія, пикфлоуметрия, бодиплетизмография та інші дослідження. Вони з допомогою спеціальної апаратури вимірюють глибину і частоту дихання, об’єм легенів, швидкість видиху та інші показники, що характеризують роботу органів дихання.
- Лабораторні аналізи крові, сечі та харкотиння. Визначається газового та кислотно-основний склад крові для встановлення ступеня дихальної недостатності. Бактеріологічне та мікроскопічне дослідження мокротиння і лаважній рідині допоможе виявити збудника хвороби.
Первинна діагностика бронхіту у дітей проводиться педіатром, уточнююча – дитячим пульмонологом і дитячим алергологом-імунологом. При встановленні форми бронхіту у дітей враховуються клінічні дані (характер кашлю і харкотиння, частота і тривалість загострень, особливості перебігу і т. д.), аускультативні дані, результати лабораторних та інструментальних досліджень.
Аускультативно картина при бронхіті у дітей характеризується розсіяними сухими (при обструкції бронхів – свистящими) і різнокаліберними вологими хрипами.
В загальному аналізі крові на висоті гостроти запального процесу виявляється нейтрофільний лейкоцитоз, лімфоцитоз, збільшення ШОЕ. Для алергічного бронхіту у дітей характерна еозинофілія. Дослідження газового складу крові показане при бронхіоліті для визначення ступеня гіпоксемії. Особливе значення в діагностиці бронхіту у дітей має аналіз мокротиння: мікроскопічне дослідження, бакпосів мокротиння, дослідження на КУБ, ПЛР-аналіз. При неможливості самостійного відкашлювання дитиною секрету бронхів проводиться бронхоскопія з парканом мокротиння.
Рентгенографія легень при бронхіті у дітей виявляє посилення легеневого малюнка, особливо в прикореневих зонах. При проведенні ФЗД дитині можуть фіксуватися помірні обструктивні порушення. У період загострення хронічного бронхіту у дітей при бронхоскопії виявляються поширеного явища катарального або катарально-гнійного ендобронхіта. Для виключення бронхоектатичної хвороби виконується бронхографія.
Диференціальна діагностика бронхіту у дітей також має проводитися з пневмонією, сторонніми тілами бронхів, бронхіальну астму, хронічну аспірація їжі, тубинфицированием, муковісцидоз і т. д.
Для досвідченого лікаря не складе особливої праці визначити хворобу. Консультування та діагностику проводять:
- педіатр;
- дитячий пульмонолог;
- алерголог;
- отоларинголог.
Під час діагностики лікар проводить огляд дитини, обов’язково прослуховує його дихання, вислуховує скарги про стан здоров’я і проявляються ознак хвороби від батьків малюка, і призначає аналізи:
- біохімічний аналіз крові;
- лабораторне дослідження харкотиння;
- алергічні проби для виявлення алергенів;
- рентгенографію, але тільки в тому випадку, коли дитині виповнився рік, до цього малюкам таку процедуру краще не проводити;
- спірометрію – для визначення роботи легенів.
На підставі отриманих результатів визначається ступінь протікання хвороби і призначається лікування. Під час діагностики обговорюються варіанти лікування та можливість застосування народних засобів терапії.
Класифікація бронхіту у дітей
За походженням розрізняють первинний і вторинний бронхіт у дітей. Первинний бронхіт спочатку починається в бронхах і зачіпається тільки бронхіальне дерево. Вторинний бронхіт у дітей є продовженням або ускладненням іншої патології респіраторного тракту.
Протягом бронхіту у дітей може бути гострим, хронічним та рецидивуючим. З урахуванням протяжності запалення виділяють обмежений бронхіт (запалення бронхів у межах одного сегмента або частки легені), поширений бронхіт (запалення бронхів двох і більше часток) і дифузний бронхіт у дітей (двостороннє запалення бронхів).
Залежно від характеру запальної реакції бронхіт у дітей може носити катаральний, гнійний, фібринозний, геморагічний, виразковий, некротичний і змішаний характер. У дітей частіше зустрічається катаральний, катарально-гнійний і гнійний бронхіт. Особливе місце серед уражень дихальних шляхів займає бронхіоліт у дітей (у т. ч. облітеруючий) – двостороннє запалення термінальних відділів бронхіального дерева.
За етіологією розрізняють вірусні, бактеріальні, вірусно-бактеріальні, грибкові, ирритационные і алергічні бронхіти у дітей. За наявності обструктивного компоненти виділяють необструктивные і обструктивні бронхіти у дітей.
Лікування
У гострому періоді дітям з бронхітом показаний постільний режим, спокій, рясне пиття, повноцінне вітамінізоване харчування.
Специфічна терапія призначається з урахуванням етіології бронхіту у дітей: вона може включати противірусні препарати (умифеновира гідрохлорид, ремантадин та ін), антибіотики (пеніциліни, цефалоспорини, макроліди), протигрибкові засоби. Обов’язковим компонентом лікування бронхіту у дітей є муколітики та відхаркувальні препарати, що підсилюють розрідження мокроти і стимулюють активність миготливого епітелію бронхів (амброксол, бромгексин, мукалтин, грудні збори). При сухому надсадному, виснажливої дитини кашлі призначають протикашльові препарати (окселадин, преноксдиазин); при бронхообструкції – аерозольні бронхолітики. Дітям з алергічним бронхіт показані антигістамінні засоби; при бронхіоліті проводяться інгаляції бронходилятаторов і кортикостероїдних препаратів.
З методів фізіотерапії для лікування бронхіту у дітей використовуються лікарські, олійні та лужні інгаляції, небулайзерна терапія, УФО, УВЧ і електрофорез на грудну клітку, мікрохвильова терапія та ін процедури. Як відволікаючої терапії корисні постановка гірчичників і банок, баночний масаж. При труднощах відходження мокротиння призначається масаж грудної клітки, вібраційний масаж, постуральний дренаж, санаційні бронхоскопії, ЛФК.
Лікування обструктивного бронхіту у дітей у віці до 1 року проводиться в умовах стаціонару. Така міра безпеки здійснюється через присутніх високих ризиків розвитку небезпечних ускладнень.
Діти у віці старше одного року можуть проходити лікування в домашніх умовах.
Перелік основних рекомендацій, дозволяють істотно прискорити процес одужання можна представити в наступному вигляді:
- дотримання постільного режиму;
- щоденні прогулянки на свіжому повітрі;
- легка, рослинна дієта;
- рясне пиття;
- регулярна прибирання житлового приміщення;
- зволоження повітря.
У разі якщо лікування проводиться в умовах стаціонару, повинно регулярно проводитися кварцування палати.
В домашніх умовах можна використовувати небулайзер.
У разі якщо лікування бронхолітиками виявляється неефективним можливе застосування кортикостероїдів. Для прискорення виведення мокротиння можуть використовуватися муколітики бронхроолитики. На користь підуть лужні інгаляції з використанням води “Боржомі”.
Істотно прискорити процес виведення скупчилася в бронхах слизу допомагає дихальна гімнастика і дренажний масаж. Основи проведення дренажного масажу батькам повинен пояснити фахівець з ЛФК. неправильне виконання процедури підвищує ризики розвитку ускладнень.
Лікування бронхіту антибіотиками можливе лише за умови приєднання вторинної інфекції. Найбільш відповідні засоби підбираються в індивідуальному порядку. Дози підбираються залежно від типу інфекції і тяжкості стану пацієнта. Тривалість курсу лікування встановлюється індивідуально.
Ймовірність повного одужання без небезпечних ускладнень за умови своєчасного звернення за лікарською допомогою досягає 100%. Причина розвитку небезпечних наслідків хвороби часто полягає в уважному ставленні батьків до здоров’я власної дитини.
Бронхіт не відноситься до розряду вкрай небезпечних захворювань за умови його своєчасної терапії. Відсутність лікування тягне за собою хронізацію запального процесу. Хронічний перебіг хвороби змусить дитину стикатися з виснажливим кашлем кілька разів на рік.
При перших проявах симптомів обструктивного бронхіту у немовляти, потрібно відразу ж звертатися за допомогою до лікарів. Будь-яка затримка в лікуванні, особливо гострої форми бронхіту, і усунення симптомів, може призвести до серцевої недостатності, захворювань дихальних шляхів, задухи і смерті дитини.
Лікування на початковій стадії можна проводити батькам самостійно, але тільки після консультації лікаря, якщо симптоми виражаються слабо. Воно полягає в:
- забезпечення рясного пиття;
- усунення сухості повітря в приміщенні (температура не повинна перевищувати двадцяти двох градусів);
- нормалізації температури тіла. Якщо вона підвищилася до тридцяти восьми градусів, тоді можна давати жарознижуючі засоби;
- теплих ваннах (але не більше п’ятнадцяти хвилин);
- гірчичники;
- масажі;
- інгаляціях з лікарськими речовинами;
- народні засоби лікування.
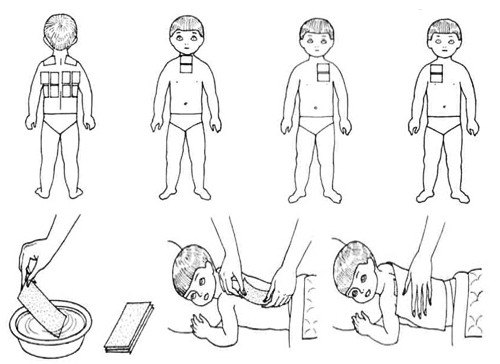
Схема накладання гірчичників
Лікувати обструктивний бронхіт медикаментами можна тільки тоді, коли у дитини спостерігається алергічний тип недуги. Також дозволено використовувати їх для ліквідації супутнього захворювання.
Для лікування стане сприятливим дотримання суворої дієти, яка складається з:
- вживання в їжу сирих фруктів і овочів;
- додавання в раціон харчування вітамінів;
- обмежити дитину від шоколаду, меду, цитрусових і всіляких гострих спецій;
- зниження інтоксикації організму за допомогою великої кількості пиття, такого як морси, узвари, трав’яні чаї, свіжовичавлені соки, мінеральна вода.
Народні методи лікування обструктивного бронхіту складаються з відварів і настойок:
- кореня первоцвіту весняного;
- оману;
- чорної редьки і меду;
- лука, настояного на меду;
- цедри мандарина;
- квітів гречки і брусниці;
- шавлії з молоком;
- фенхелю;
- мати-й-мачухи;
- алтеи;
- імбирного чаю;
- мигдалю і цикорію.
Народні засоби потрібно тільки поєднувати з іншими методами лікування, а не використовувати, як єдиний спосіб усунення недуги.
Успіх лікування обструктивного бронхіту у дітей залежить не тільки від правильно підібраних медикаментозних препаратів. Велику роль відіграють дотримання режиму і харчування хворої дитини.Якщо температура не підвищена, не потрібно вимагати від нього дотримання постільного режиму.
Досить, просто обмежити рухливість у хворого. Діти непомітно переносять захворювання, зайва рухливість може призвести до виникнення задишки. При високій температурі вимагається дотримання суворого постільного режиму.
Педіатри рекомендують забезпечити малюкові рясне пиття. Воно сприяє виведенню токсинів з організму і розрідженню застояної мокротиння у бронхах. Варто зупинити вибір на пиття у вигляді компотів і морсів приготованих зі свіжих або заморожених ягід, соках. Мінеральна вода і неміцний солодкий чай запобіжать підвищення ацетону в сечі. Пиття повинне бути не тільки добрим, але і теплим. Їжа повинна бути легкозасвоюваною і містити велику кількість вітамінів. Можна готувати супи на курячому бульйоні і пюре.
Особливо важливо з раціону малюка, щоб уникнути нападів обструкції, виключити продукти, що містять такі алергени, як: мед, апельсини, мандарини та інші цитрусові, шоколад. Так само не варто застосовувати прянощі в процесі приготування їжі.
Щодня потрібно проводити вологе прибирання приміщення з наступним провітрюванням. Не можна застосовувати для прибирання дезінфікуючі миючі засоби, особливо хлорвмісні.Захворювання досить просто і легко можна вилікувати будинку, користуючись рекомендаціями вашого педіатра. Але бувають такі ситуації, коли необхідна термінова госпіталізація хворого.
- при кашлі шкіра носогубного трикутника і кінчиків пальців, нігті стають синюшного кольору. Збільшується частота дихання. Це говорить про можливе виникнення дихальної недостатності;
- поява симптомів яскраво вираженої інтоксикації: слабкість, різке зниження апетиту, нудота, млявість, підвищення температури тіла;
- обструкція у дітей грудного віку.
Обов’язковими для призначення при обструктивному бронхіті, особливо в початковому періоді захворювання, є противірусні препарати. У лікуванні немовлят використовують такі лікарські форми: у вигляді свічок, крапель, сиропів.
Дітям більш старшого віку, від 3 років призначають препарати в таблетированном вигляді.Антибіотики застосовують тільки у випадках необхідності. Наявність запальних змін в результаті лабораторного дослідження аналізів сечі і крові, поява вологих хрипів і зміна кольору мокротиння (жовтого, жовто-зеленого відтінку), прояв симптомів сильно вираженої інтоксикації, тривалий період гіпертермії (більше 3-4 днів) можуть послужити причинами призначення антибактеріальної терапії.
При лікуванні обструктивного бронхіту у дітей мами повинні пам’ятати, що лікувати захворювання самостійно за допомогою антибіотиків є варварством. Антибактеріальна терапія призначається тільки в тому випадку, якщо хвороба викликана бактеріями.
Щоб уникнути сумнівів з цього приводу, треба зробити загальний аналіз крові. При наявності бактеріальної інфекції, обструкцію лікують у комплексі з прийомом антибіотиків, у всіх інших випадках ці препарати протипоказані малюкові.
Основний принцип лікування захворювання грунтується на виведенні застояної мокротиння. Для таких цілей до лікування підключають мукорегуляторные засоби. Речовини, що входять до їх складу, сприяють розрідженню мокротиння і полегшують її відділення. Тривалість курсу лікування від 7 до 10 днів.
Коли нападоподібний, болісний кашель зволожується, розріджена мокрота недостатньо добре відходить, мукорегуляторы замінюють відхаркувальними препаратами. Препарати цієї групи слід приймати протягом 5-10 днів.
З метою купірування обструкції використовують інгаляції або призначають бронхолітичні препарати. Дітям старшого віку рекомендують застосування інгаляторів аерозолів. До лікування рецидивуючого обструктивного бронхіту приєднують препарати теофіліну.
Схильним до алергічних реакцій призначають малюкам протиалергічні препарати. Гормональну терапію проводять тільки у випадках важкої і среднетяжелой обструкції. Вони дозволяють швидко купірувати напад.
Для прискорення процесу одужання можна скористатися віковим досвідом народної медицини. Потрібно обов’язково пам’ятати, перед застосуванням методів і лікарських засобів народної медицини потрібна обов’язкова консультація у лікаря.
Народна медицина
Причини і профілактика обструктивного бронхіту
Щоб попередити розвиток обструктивного бронхіту у маленької дитини, батьки повинні дотримуватися певні правила. Малюк ще не розуміє, що добре і що погано для його організму, дорослі несуть повну відповідальність за здоров’я малюка.
Профілактика полягає в наступному:
- гуляти на свіжому повітрі подалі від загазованих вулиць і автомагістралей;
- їздити з дитиною на море. Морське повітря дуже корисний для дихальної системи;
- регулярно проводити у квартирі вологе прибирання;
- забрати всі продукти з раціону, які можуть призвести до алергії;
- ні в якому разі не водити дитину в прокурені приміщення;
- забезпечити міцний і здоровий сон.
При появі перших симптомів не можна лікувати дитину сильнодіючими медикаментами, щоб швидше позбутися від хвороби. Це може призвести до розвитку ускладнень. Тільки лікар може призначати прийом лікарських препаратів.
На сьогоднішній день обструктивний бронхіт – часте захворювання, особливо у дитячому віці. Щоб не допустити ускладнень, потрібно завжди звертатися до кваліфікованого лікаря. Дитина швидко одужає, а рецидив буде відвернений.
Профілактика обструктивного бронхіту у дітей повинна виконуватися батьками. У першу чергу вона спрямована на усунення будь-яких факторів, які можуть сприяти прояву симптомів:
- підтримання вологості повітря в приміщенні, в якому перебуває дитина;
- відмовитися від шкідливих звичок;
- своєчасне лікування хвороб, які можуть сприяти виникненню бронхіту;
- захистити дитину від контакту з зараженими застудою людьми;
- зміцнення імунітету;
- загартовування;
- передчасну профілактику грипу та ГРВІ в зимовий період;
- проводити огляд дитини в клініці кілька разів на рік.
Профілактика бронхіту у дітей включає попередження вірусних інфекцій, раннє застосування противірусних препаратів, виключення контакту з алергічними факторами, оберігання дитини від переохолоджень, загартовування. Важливу роль відіграє своєчасна профілактична вакцинація дітейпроти грипу та пневмококової інфекції.
Діти із рецидивуючими та хронічними бронхітами потребують спостереження педіатра і дитячого пульмонолога до стійкого припинення загострень протягом 2-х років, проведення протирецидивного лікування в осінньо-зимовий період. Вакцинопрофілактика протипоказана дітям з алергічним бронхітом; при інших формах проводиться через місяць після одужання.
Здоровий сон дитини, щоденні прогулянки на свіжому повітрі, виключення у дітей алергетиків причин виникнення алергії, вологе прибирання і провітрювання приміщення, захист малюка від пасивного куріння, підвищення імунітету, вдаючись до процедур загартовування – основні методи профілактики виникнення захворювання.
Обструктивний бронхіт успішно лікується в переважній більшості випадків. Але у 30-50% дітей, хоча б раз його перенесли, є ймовірність повторення обструкції бронхів у перші 6-12 місяців при новому захворювання ГРВІ. Щоб уберегти дитину від цього, потрібно прийняти профілактичні заходи.
Попередити обструктивний бронхіт можна, якщо захистити малюка від факторів, які його викликають. Тому будь-яка профілактика вірусних інфекцій і бронхіальної астми також буде профілактикою обструктивного бронхіту. До профілактичних заходів відносять:
- зміцнення імунітету;
- загартовування;
- попередження пасивного куріння;
- щеплення від грипу;
- обмеження спілкування з хворими дітьми;
- виявлення джерел алергії;
- своєчасний прийом лікарських препаратів.
Євген Комаровський, відомий багатьом педіатр, детально розбирав тему обструктивного бронхіту. Основні рекомендації, дані їм для лікування і профілактики, звучать наступним чином:
- провітрювати приміщення і зволожувати повітря;
- рясно поїти дитину.
Ці прості заходи дозволять слизу не засихати в бронхах, а відкашлюватися. Вони легко здійсненні, не вимагають матеріальних витрат, але дуже ефективні.
Обструктивний бронхіт — серйозне і потенційно небезпечне захворювання. Але знаючи основні правила лікування цього стану, батьки зможуть надати потрібну допомогу в домашніх умовах. Це, в свою чергу, прискорить одужання, допоможе уникнути госпіталізації і вбереже від серйозних ускладнень.
Види захворювання
Обструктивний бронхіт може бути:
- Гострим. Гострий обструктивний бронхіт в самому початку схожий на ГРВІ, але його симптоми швидко наростають. Для цього виду запалення бронхів характерна задишка, яка може з’явитися вже в перший день хвороби.
Гострим обструктивним бронхітом частіше хворіють діти перших трьох років життя.
- Хронічним. Хронічний обструктивний бронхіт (ХОЗЛ) у дітей зустрічається рідко. Він може розвинутися не тільки в зв’язку з частими захворюваннями вірусними інфекціями, але і під впливом професійних факторів у дорослих.
- Рецидивуючим. Рецидивуючий обструктивний бронхіт має місце при повторюваних або недолікованих ГРВІ та може бути пов’язаний з анатомічними і фізіологічними особливостями будови дихальних шляхів дитини: вузькістю бронхів, рихлістю слизової оболонки, схильністю до набряків. Часто виникають обструкції можуть призвести до незворотних змін у бронхіальному дереві, що сприяє перетіканню хвороби в хронічну форму. Рецидивуючий обструктивний бронхіт нерідко супроводжується бактеріальними інфекціями, тому часто лікується антибіотиками. Повторного розвитку хвороби можуть сприяти такі фактори, як:
- знижений імунітет;
- гельмінтоз;
- алергії;
- погана екологія, пил і цвіль.
- Астматичним. Віруси мають здатність змінювати чутливість дихальних шляхів, тобто на тлі вірусної інфекції слизові починають інтенсивно виробляти слиз на ті речовини, які раніше не реагували: запахи, порошки, пил, шерсть і так далі. У такій ситуації природа хвороби з інфекційної стає інфекційно-алергічної і називається обструктивний бронхіт з астматичним компонентом. Його лікування в першу чергу полягає у встановленні та усунення алергену.