Гіперпластичний синусит: особливості захворювання у дорослих, дітей і вагітних
Форми перебігу гаймориту відрізняються один від одного. Захворювання можуть сприяти різні причини. І в кожному конкретному випадку симптоми і лікування будуть відрізнятися.
Точне визначення різновиду захворювання вкрай необхідно для того, щоб підібрати вірну методику терапії.
https://www.youtube.com/watch?v=bMFyjXztOkY
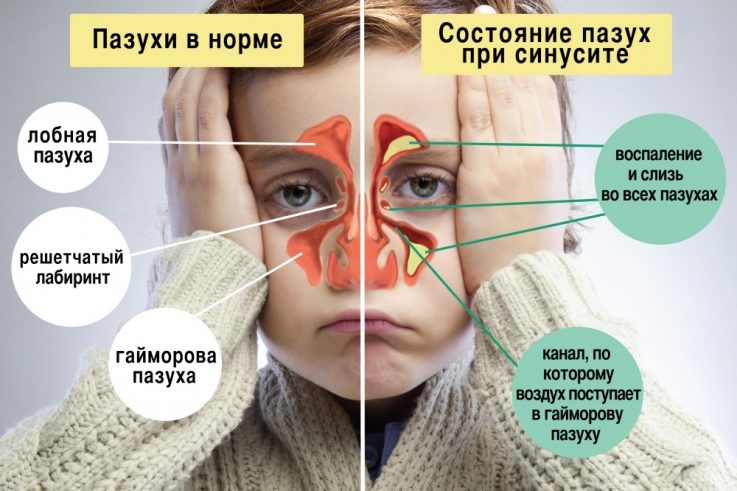
Гіперпластичний гайморит виділяють в якості особливої форми хронічного гаймориту, для якого характерне потовщення слизових оболонок.
Для даного типу захворювання властиво важкий перебіг, лікування підібрати вкрай важко, і хвороба не завжди піддається терапії.
Симптоми гіперпластичної форми схожі з ознаками гнійного гаймориту.
Слизові оболонки носових пазух в цьому випадку швидко розростаються, і це стає причиною звуження просвіту порожнини.

Захворювання в більшості випадків набуває хронічну форму при неадекватній терапії в момент гострої фази. Даний тип гаймориту може розвиватися на тлі проникнення в організм стрептококової і стафілококової інфекції.
[attention type=yellow]
Ці інфекції досить часто провокують хвороби ротової порожнини і планомірно призводять до виникнення тонзиліту.
[/attention]
Такий процес пов’язаний з тим, що в момент неправильного высмаркивания патогенні мікроорганізми проникають в гайморові порожнини і провокують початок патологічного процесу.
Симптоми
Гіперплазія в більшості випадків вражає тільки одну носову порожнину, в якій можливе утворення поліпів і кіст. Серед найбільш помітних симптомів виділяють закладеність носа і утруднене дихання.
Для патології притаманне досить тривалий перебіг. Може спостерігатися порушення або повна відсутність вентиляції.
Хворобливі відчуття в області зубів верхньої щелепи, лоба і щік можуть мати невираженний характер.
Нежить і набряк слизових оболонок носової порожнини може виникати періодично.
У нічний час може з’являтися дискомфорт в зоні очей, не виключено виникнення кон’юнктивіту. Можливо наявність субфебрильної температури, на фоні якої виникає хронічна втома.
Діагностика
Констатувати наявність хронічної патології може тільки досвідчений ЛОР. Первинний огляд починається зі збору анамнезу патології. Для встановлення діагнозу проводять рентген пазух (в особливо важких випадках МРТ або КТ).
Якщо діагностика хронічного гаймориту утруднена, виробляють пункцію гайморових пазух. Її часто доповнюють промиванням антисептиком і введенням антибактеріальних засобів. В ході пункції проводиться мазок на визначення характеру флори.
Його використовують для подальших діагностичних заходів, які дозволяють установити конкретний патогенний мікроорганізм і визначити його чутливість до антибіотиків. Призначити повноцінне лікування без повного обстеження неможливо.
[attention type=red]
[/attention]
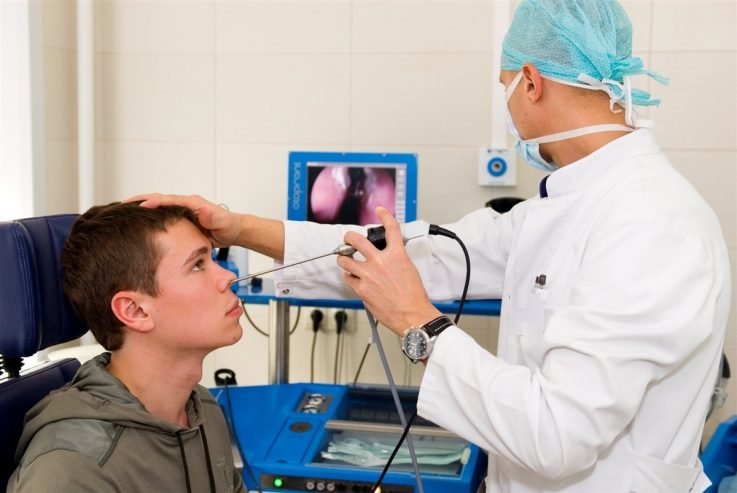
Риноскопія використовується досить часто, подібний метод спрямований на визначення стану слизової оболонки. Отоларинголог оглядає пацієнта з використанням носового і носоглоточного дзеркала при штучному світлі.
Банальна застуда далеко не завжди проходить без ускладнень. Неправильне лікування може сприяти збільшенню ситуації. Двосторонній гайморит — патологія, яка найчастіше проявляється після нежитю. Розвитку хвороби сприяють травми, інфекції ротової порожнини та інші фактори.
Захворювання характеризується запальним процесом, який зачіпає слизові оболонки гайморових пазух.
Часто буває так, що недуга починається з однієї пазухи розвивається односторонній гайморит.
Якщо вчасно не почати лікування, процес переходить на іншу сторону.
Двосторонній гайморит — це гостре або хронічне запалення слизової оболонки верхньощелепного синуса, на тлі якого відбувається набухання і набряк, продукція серозного, а потім гнійного ексудату.
У більшості випадків захворювання розвивається у дорослих і дітей на тлі зниження імунітету, переохолодження або гострої респіраторної вірусної інфекції.
Двосторонній гайморит розвивається на тлі гострого риніту бактеріальної або вірусної етіології в результаті попадання слизу в верхньощелепну пазуху.
На відміну від одностороннього процесу, симетричне ураження пазух переноситься важко, вимагає раннього початку лікування для попередження розвитку ускладнень.
Міжнародна класифікація ринітів дозволяє розрізняти форми синуситів за генезом, морфології патологічного процесу.
Використовується отоларингологи в клінічній практиці, враховує сучасні погляди на механізми реакцій, що відбуваються в слизовій оболонці носових пазух при різних формах верхньощелепного синуситу.
За течією процесу виділяють гострий, і хронічний вазомоторний синусит. По клінічній картині розрізняють легкий, середньо-важкий і важкий перебіг захворювання. Гострий і хронічний синусити діляться по етіології:
- інфекційний (бактеріальний, грибковий, вірусний);
- травматичний;
- одонтогенний.
Гострий синусит ділиться по патогенезу:
- ексудативний;
- серозний;
- катаральний;
- гнійний.
Хронічний гайморит з патогенезу поділяється на:
- гіпертрофічний (кавернозний, фіброзний, сосочковий, поліпозний);
- пристеночно-гіперпластичний;
- атрофічний.
Вазомоторний риніт виділяють алергічного і неалергічного генезу:
- сезонний;
- цілорічний;
- гиперсекреторный;
- набряковий;
- поліпозно;
- змішаний.
Причини двостороннього гаймориту обумовлені сукупністю декількох факторів зовнішньої агресії у вигляді інфекції верхніх дихальних шляхів, загального переохолодження і зниження імунного захисту організму.
Важливу роль у розвитку хвороби відіграє наявність аномалій будови навколоносових пазух, згідно з клінічними дослідженнями, аномалії носової перегородки до 39% підвищують частоту розвитку двостороннього синуситу.
Двосторонній гайморит нерідко розвивається на тлі закупорки гирла верхньощелепного каналу, по якому здійснюється відтік слизу з пазухи.
Порушення фізіологічного виділення гною і серозного секрету призводить до поширення інфекції в сусідні порожнини, відбувається уві сні, коли пацієнт лягає на здорову сторону.
Ознаки і симптоми двостороннього гаймориту виражені значно сильніше, Чим при односторонньому запаленні гайморова синуса.
[/attention]

Основні симптоми:
- загальна інтоксикація (висока температура, млявість, зниження працездатності, озноб);
- нежить (прозоре або жовто-зелене виділення);
- закладеність носа;
- біль при нахилі голови вперед;
- відчуття тиску (розпирання) в проекції пазухи;
- почервоніння шкіри від очниці до крил носа;
- світлобоязнь;
- порушення нюху;
- гугнявість голосу;
- запалення кон’юнктиви;
- набряк обличчя;
- зубний біль.
Діагностика двостороннього гаймориту проводиться під час огляду лікарем отоларингологом за допомогою риноскопа, який дозволяє побачити характерний набряк, почервоніння слизової і рясне відділення гною з верхніх носових ходів з двох сторін.
Якщо у нього є сумніви, рентгенодіагностика і КТ проводяться для визначення рівня рідини, ступеня заповнення пазухи гноєм.
При тотальному затемненні синуса на рентген знімок або фото зрізу КТ потрібне проведення термінової пункції для дренажу і промивання порожнини.
Пункція відноситься до хірургічних методів лікування, але в якості діагностичної маніпуляції є високоінформативною, застосовується у дорослих і дітей, у жінок під час вагітності та лактації.

Після діагностики двостороннього гаймориту потрібне термінове початок лікування із застосуванням антибіотиків, протизапальної терапії, фізіотерапевтичних процедур, масажу і народних засобів, вітамінів підвищення імунітету.
Наслідки двостороннього гаймориту залежать від якості проведеного лікування і обсягів медикаментозної терапії.
Комплексний підхід сприяє швидкому позбавленню від неприємних симптомів, підвищує швидкість одужання і попереджає перехід запалення в хронічну стадію.
Ускладненнями при тотальному заповнення пазухи гноєм є гнійне розплавлювання м’яких тканин і кісток лицьового скелета з ураженням мозкових оболонок. Гострий менінгіт і риногенних сепсис призводять до фатальних наслідків, лікування проводиться негайно в умовах стаціонару.
Підвищення тиску всередині верхньощелепної пазухи призводить до виникнення патогномонічною клінічної картини.
Вона дозволяє лікарю поставити правильний діагноз і своєчасно почати необхідне лікування.
Симптоми двостороннього гаймориту при легкому перебігу включають:
- температура до 37,8;
- зниження апетиту;
- закладеність носа;
- зниження нюху;
- нежить з відходженням прозорою слизу;
- тяжкість у проекції пазух при нахилі вперед.
При середньотяжкому перебігу:
- температура від 37,9 до 38,8;
- головний біль;
- зубний біль;
- відходження гнійної слизу;
- набряклість обличчя;
- гугнявість голосу;
- біль в проекції пазух при нахилі вперед.
При важкому перебігу:
- температура вище 38,9;
- сильний головний біль;
- ниючий біль в проекції пазухи без нахилу;
- гнійне відокремлюване з прожилками крові;
- почервоніння шкіри обличчя;
- набряк обличчя від очниці до крил носа;
- млявість, слабкість, втрата свідомості;
- лихоманка.
Лікування медикаментами двостороннього гаймориту включає комплексний підхід, спрямований на зняття набряку слизової оболонки, відновлення прохідності дихальних шляхів і запобігання розмноження патогенних клітин.
Лікування розпочинається із застосування крапель:
- судинозвужувальні краплі (Називин, Риностоп, Отривин;
- антибактеріальні краплі (Полидекса, Изофра, Биопарокс);
- краплі з ефірними маслами (Синуфорте, Піносол);
Безпосередній вплив на слизову оболонку підвищує швидкість одужання, вбиває мікробну флору, відновлює носове дихання.
Зміст:
- Усунення причин запалення.
- Терапія з застосуванням антибіотиків та протизапальних засобів.
- Висновок слизового вмісту за допомогою промивання.
- Закапування судинозвужувальних препаратів.
- Фізіопроцедури.
- Промивання антисептиками за допомогою пункції.
Хронічний гайморит, симптоми і лікування якого розглядаються в цій статті, належить до групи захворювань придаткових пазух (синусити) і, зокрема, представляє собою запалення гайморової пазухи.
Характерні симптоми
Захворювання локалізується в одній пазусі. При відсутності лікування запалення розвивається в обох носових областях. Слід знати основні симптоми захворювання:
- Хворому важко дихати. Причина: закладеність носа з однієї або двох сторін.
- Перенісся, верхня щелепа, крила носа періодично болять.
- Постійні мутні виділення з носа. Консистенція спочатку рідка, потім в’язка.
- З очей течуть сльози. Іноді розвивається світлобоязнь.
- Хворий втомлюється, сон стає неспокійним. Апетит знижується.
- Турбує сухий кашель. Вранці він посилюється.
- Повіки, ніс і щоки набрякають. На натискання відгукуються болем, що локалізується з боку запалення.
- Підвищується температура (не завжди).
При відсутності грамотної допомоги захворювання стає хронічним, розвивається кон’юнктивіт, мучать мігрені. У важких випадках уражається головний мозок (розвивається менінгіт).
Гіперпластичний гайморит — симптоми, діагностика і лікування
При появі перших ознак захворювання слід звернутися до лікаря. Отоларинголог проведе риноскопию. Огляд виявить: почервоніння слизової (гіперемію), витончення стінок судин, набряклість.
Рентгенографія призначається при ознаках хронічного характеру захворювання. Додатково використовується високоточний метод: МРТ. Комп’ютерна томографія досліджує з високою швидкістю і точністю. Цей метод призначають пацієнтам з гострими болями або дітям.
За відсутності лікувального ефекту отоларинголог рекомендує мікробіологічне дослідження. Береться вміст пазух для аналізу за допомогою пункції.
Наявність патологічного процесу встановлюється отоларингологом. В першу чергу відбувається збір анамнезу. Далі проводяться додаткові методи дослідження пазух носа.
Способи діагностики гаймориту:
- Рентгенографія – відіграє важливу роль у підтвердженні діагнозу. На основі знімка можна зібрати необхідну інформацію про стан гайморових пазух, а також про наявність у них ексудату.
- Комп’ютерна томографія досліджує стан внутрішніх органів за допомогою опромінення рентгеном.
Результати КТ:
- стан носових пазух;
- визначення гиперпластического гаймориту на ранніх етапах;
- наявність пухлин;
- виявлення хронічної форми гаймориту;
- наявність сторонніх тіл у пазухах.
- Магнітно-резонансна томографія дає більш широку інформацію про стан носової порожнини, пазух. Для точності і повноти дослідження знімки надаються в тривимірному зображенні.
- Ендоскопія застосовується, коли метод звичайного огляду безсилий. Ендоскоп являє собою апарат у вигляді трубки з камерою і світлом на кінці. Пристрій поміщається в носову пазуху, процес безболісний і не доставляє дискомфорту.
- уточнення діагнозу;
- усунення чужорідного тіла;
- взяття проб для аналізів;
- проведення лікувальних процедур.
- Пункція гайморових пазух відбувається відкачування гнійних і слизових виділень з носової порожнини. По закінченні процедури проводиться промивання носа протизапальні, болезаспокійливі і знімають набряки ліками.
- Бактеріологічна діагностика передбачає взяття слизового секрету з носа з використання голки. Матеріал піддається дослідженню для встановлення наявності в ньому грибкових або бактеріальних організмів.
- Шкірні тести на алергени проводяться для полегшення діагностування гиперпластического синуситу.
Перед маніпуляцією проводять пальпацію зовнішньої частини носа, крил, оглядають напередодні. Потім приступають до інструментального обстеження. На риноскопії визначають колір і стан слизової, її цілісність, структурні зміни.
Сучасний метод діагностики гаймориту – ендоскопія. Під час дослідження зображення проектується на монітор, що дозволяє з точністю визначити патологічні зміни епітелію, ступінь запального процесу, наявність поліпів та інших новоутворень в носі.
При гаймориті в обов’язковому порядку призначають рентгенографію. Розшифровка знімка при виявленні пристінкового гаймориту:
- зниження пневматизацію верхньощелепного синуса (наповнення повітрям);
- пристінкове затемнення гайморових пазух;
- аналіз стан лицьових кісток, орбіт очей.
Якщо є труднощі в постановці діагнозу, пацієнтові призначають комп’ютерну томографію. Це високоінформативний метод обстеження, який дозволить в найдрібніших подробицях розглянути структурні зміни слизової оболонки пазух, виявити деформацію, ущільнення, запалення.
МРТ носа і пазух при хронічному гаймориті показано тільки в тому випадку, якщо є підозри на наявність конституційних аномалій, наявність новоутворень.
У ході розвитку пристінкового гаймориту в пазухах носа накопичується слиз, в якій міститься велика кількість шкідливих бактерій. Унаслідок запального процесу вивідні канали набрякають і закупорюють пазуху, що порушує відтік рідини.
Захворювання буває одностороннім і двостороннім. Це означає, що в першому випадку всі самі неприємні відчуття зосереджені з одного боку обличчя, так як запалення протікає в лівої гайморової пазусі. У другому випадку запалені обидві пазухи, що суттєво погіршує ситуацію.
При двосторонньому гаймориті відбувається запалення обох гайморових пазух носа
Звичайно, ускладнення синуситу з’являються не відразу. Гайморит пристінковий формується поступово, поки не набуде загрозливий характер. В цілому його перебіг залежить від стану імунітету, типу збудника. Виділяють такі стадії розвитку хвороби:
- Початкова (підгостра). Визначити її складно, так як зовнішні прояви повністю повторюють симптоми застуди чи ГРВІ.
- Гостра. Починають турбувати болі в різних областях голови, але частіше у чолі і в носі, погіршується загальне самопочуття.
- Хронічна. З’являється з-за несвоєчасного або неправильного лікування. На цьому етапі чергуються періоди загострення захворювання і його ремісії.
В якості причин провокаторів виділяють:
- несприятливі кліматичні особливості регіону;
- роботу на шкідливих виробництвах або в місцях з підвищеним вмістом дрібнодисперсного пилу;
- переохолодження організму;
- схильність до алергічних реакцій;
- патологічні процеси в носоглотці;
- тютюнопаління;
- порушення роботи нервової системи.
Під дією перерахованих факторів відбувається потовщення слизових тканин носа. Як наслідок порушується мікроциркуляція крові в носових судинах. В результаті виникають патологічних процесів посилюється гіперпластичний риніт.
Діагностику риніту проводить лікар отоларинголог. Діагноз ставиться на основі збору даних анамнезу і вивчення скарг пацієнта. Крім візуального огляду лікар призначає:
- кров на аналіз;
- мазок з порожнини носа на визначення патогенної мікрофлори;
- ендоскопічне дослідження;
- диафаноскопию;
- проведення рентгенографії;
- тест з анемізації.
Гіперпластичний риніт діагностується, коли дослідження показали:
- збліднення оболонок носа;
- наявність плям або ділянок з незвичним кольором на внутрішніх тканинах носової порожнини;
- набряк;
- виділення інфекційного характеру;
- розростання клітин оболонок носа;
- западання ділянок носових ходів в область носоглотки.
Під час діагностики риніту часто виявляється гайморит, деформація носової перегородки, аденоїди.
Однією з форм запалення приносових пазух є пристінковий гайморит. Така форма синуситу має хронічний характер, лікування зазвичай включає в себе використання протимікробних, протизапальних препаратів і, як правило, радикальне хірургічне втручання.
Пристінкові форма гаймориту небезпечна не сама по собі, а своїми ускладненнями, при яких гнійні процеси поступово проникають у навколишні тканини, викликають руйнування кістки.
Запальні процеси у верхньощелепних пазухах при пристінковому гаймориті характеризуються потовщенням слизової. Соустья набрякають, дренаж рідини і газообмін порушуються, пазухи можуть швидко закупоритися вакуумній.
Гостра форма зазвичай дуже коротка, хворими вона ігнорується, так як нагадує звичайну застуду. Тому найчастіше лікарі стикаються з необхідністю лікування хронічної форми пристінкового гаймориту.
Причини захворювання
Гайморит є інфекційним захворюванням, причинами якого можуть стати:
- хламідії;
- стрептококи;
- золотистий стафілокок;
- гемофільна паличка;
- мікоплазми та інші.
Основною причиною переходу гострої форми в хронічну найчастіше є відсутність лікування в гострий період. Також пристінкові форма гаймориту може розвиватися на тлі наступних станів:
- алергічні реакції;
- травми придаткових пазух носа;
- наявність вазомоторного риніту;
- викривлення носової перегородки;
- звуження носових ходів;
- полиппоз;
- авітаміноз;
- різні хвороби зубів;
- ослаблений імунітет;
- прийом препаратів, які знижують захисні функції організму.
Основні симптоми
Пристінкові форма гаймориту може бути двох – або односторонньою, при цьому набряклість і болі спостерігаються з ураженої сторони. Ознаки гострої стадії схожі з ринітом або звичайною застудою, що призводить до відсутності або неправильного лікування, хронізації процесу. Симптомами такого гаймориту є:
- поперемінна закладеність носа з боку ураженої пазухи (постійної закладеності зазвичай немає);
- поява сильних головних болів, які погіршуються при різких поворотах і нахилах;
- періодичні болі в області перенісся, скронь, крил носа;
- наявність покашлювання, що викликано стіканням слизу по задній стінці глотки;
- наявність виділень з носа, вони рідкі і мають мутнувато-білий колір, якщо лікування відсутня, то виділення стають в’язкими, дуже густими;
- з’являються набряки в області століття, щоки (таке явище спостерігається з боку ураженої пазухи, зазвичай подібний симптом визначається на вкрай запущеній стадії хвороби);
- порушення загальної працездатності, з’являється стомлюваність (такі ознаки можуть з’являтися не завжди).
Найбільш небезпечним ускладненням є запалення мозкових оболонок, що може стати причиною смерті хворого. Тільки своєчасно вжиті терапевтичні заходи можуть допомогти позбавитися від захворювання.
Для призначення адекватного лікування необхідно спочатку пройти діагностику, щоб точно визначити причину хвороби, її форму. Найчастіше призначається риноскопія, яка може показати ступінь гіперемії слизової, її набряклості і потовщення, ступінь стоншування судин.
Якщо при огляді хворого визначаються симптоми, характерні для хронічної форми, призначається рентгенографія приносових пазух у двох проекціях. На рентгенограмі можна побачити, чи є поліпоз пазух і на якій він стадії, а також оцінити наявність пристінкового набряку.
- погіршення нюху;
- біль в області обличчя, лоба, вилиць;
- підвищення температури тіла доградусов;
- закладеність носа;
- гнійні виділення з носових проходів з неприємним запахом.
- Гайморит, розвинувся як наслідок розростання слизових структур, пов’язаний з ураженням гайморових синусів і медикаментозної термінології носить назву гіперпластичний верхньощелепної синусит. Така форма патологічного стану зустрічається найчастіше, а її відмітною ознакою є локалізація больових відчуттів в області вилиць, корінних зубів верхньої щелепи, очей і перенісся.
- Фронтит. При даній різновиди респіраторного недуги гіперплазія розвивається в лобових повітроносних порожнинах, що, відповідно, характеризується появою гострих болів в районі лоба, верхніх повік і середньої частини надбрівних дуг.
- Етмоїдит. Гіперпластичний запальний процес вражає пазухи, розташовані в решітчастої кістки. Болючість при ньому з’являється біля кореня носа і перенісся, а також може відчуватися і на внутрішньому краю очниці.
- Сфеноидит є самим рідкісним типом патології і полягає в гіперплазії слизової оболонки, що покриває клиноподібну пазуху. Його особливістю є поява ниючі головні болі, що не мають точного місця локалізації, а також не піддаються купіруванню з допомогою знеболюючих препаратів.
Види гаймориту в залежності від перебігу хвороби
- підвищення температури тіла;
- загальне нездужання;
- озноб;
- порушення носового дихання;
- головний біль.
Нерідко больові відчуття стають сильнішими при нахилах голови, що пов’язано зі збільшенням тиску на уражену пазуху. Також може з’явитися світлобоязнь і сльозотеча.
Для лікування гострої форми захворювання призначають консервативні методи – протизапальні препарати для зниження набряклості, промивання носа, засоби народної медицини. При цьому виконувати прогрівання категорично протипоказано.

Для хронічного гаймориту характерні періоди загострень, які змінюються ремісіями. У цьому випадку протягом восьми і більше тижнів можуть зберігатися симптоми захворювання – підвищена стомлюваність, загальна слабкість, нездужання. Вечорами може посилюватися головний біль і закладеність носа.
Постійний запальний процес може призводити до небезпечних ускладнень, серед яких менінгіт, абсцес мозку, набряк оболонок мозку і клітковини очниць, тромбоз вен. Для лікування хронічного гаймориту застосовують фізіопроцедури, інгаляції, прогрівання сухим теплом.
- Антибіотики широкого спектру дії.
- Судинозвужувальні краплі.
- Протиалергічні препарати.
- Теплові процедури на область пазух.
- Промивання носа методом «зозулі».
Якщо ці методи виявляються неефективними, необхідно робити прокол пазух, який дозволяє очистити їх від гною і промивання антисептичними розчинами. Завдяки цій процедурі вдається усунути тиск на стінки пазух і впоратися з вогнищем інфекції.
Щоб лікування гаймориту було справді ефективним, його потрібно здійснювати з урахуванням причин розвитку захворювання. У деяких випадках буде досить консервативної терапії, тоді як в інших – неможливо обійтися без операції.
Що таке гайморит, які види існують, як його лікувати і які заходи профілактики приймати. Про це розповідають провідні вебінару.
Всі матеріали, опубліковані на сайті носять ознайомлювальний характер. Перш Чим приступати до лікування, проконсультуйтеся з фахівцем.
- Диафаноскопия. Оцінка стану навколоносових повітроносних порожнин шляхом просвічування пазух введеної в рот лампочкою. Дану процедуру проводять в темному приміщенні.
- Синусоскопія. Ендоскопічне обстеження верхніх придаткових пазух для виявлення у важкодоступних для огляду традиційними методами задніх пазухах патологічних змін.
- Рентгенографія. Вона проводиться в трьох проекціях (носоподбородочной, лобово-носовий, бічний) і є найбільш інформативним, доступним і поширеним дослідженням.
- КТ та МРТ. Уточнюючі діагностичні заходи, що проводяться здебільшого в тих випадках, коли у фахівця з’являється підозра на розвиток гнійних ускладнень хвороби.
При виявленні форми і стадії захворювання в обов’язковому порядку виконують і ряд лабораторних досліджень, а саме вивчають кров, сечу і назальний ексудат. Всі результати проведених діагностичних заходів, що проводяться в залежності від того, які симптоми гиперпластического синуситу присутні у людини, допомагають фахівцю підібрати правильний курс терапії.
Він спрямований на те, щоб не тільки полегшити загальний стан пацієнта, купируя у нього всі негативні прояви патологічного стану, але і сприяє переходу хвороби в тривалий період ремісії.
Варто пам’ятати про те, що рентгенографія – недостатньо точний метод, і в деяких випадках для встановлення точного діагнозу потрібно вдаватися до нових методик, таких як КТ і МРТ.
При утрудненні діагностики хронічної форми гаймориту можуть проводити пункції гайморових пазух, яка, як правило, доповнюється промивання верхньощелепної порожнини і введенням в неї антимікробних і протизапальних препаратів.
При проведенні пункції береться мазок на виявлення патогенної мікрофлори, який використовується для подальших лабораторних досліджень. Біологічні дослідження, спрямовані на виявлення чутливості патогенної мікрофлори до антибіотиків.
Симптоми хронічного гаймориту, як правило, виражені досить слабо. Визначити наявність захворювання за його симптомами можна тільки в період загострення. У періоди ремісії хворий скаржиться на порушення нюху, закладеність носа, зміна тембру голосу, а також на ниючі болі в області перенісся.
Для хворих характерна загальна слабість, відчуття втоми, млявості, зниження працездатності, неуважність уваги. У періоди ремісії захворювання воно може не супроводжуватися больовими відчуттями.
При загостренні хронічного гаймориту, як правило, спостерігається погіршення самопочуття, сильний головний біль, підвищення температури тіла, поява набряків на щоках і століттях, посилюється витікання гною з носових ходів при нахилі голови.
У дітей хронічний гайморит протікає з вираженим набряком слизової оболонки верхньощелепної пазухи з порушенням носового дихання.
Наслідки хронічного гаймориту можуть бути найбільш серйозними, наприклад, виникають різні внутрішньочерепні ускладнення, такі як серозний або гнійний менінгіт, риногенних абсцес мозку, набряк оболонок мозку, менінгоенцефаліт.
Всі ускладнення, як правило, розвиваються в період сезонної епідемії грипу. В якості ускладнень захворювання може спостерігатися реактивний набряк клітковини століття, тромбоз вен очниці, ретробульбарний абсцес та інші. Ці ускладнення завдають непоправної шкоди здоров’ю людини.
- зупинення запального процесу;
- усунення викликають хворобу факторів;
- видалення симптомів.
Зняти набряк і ліквідувати закладеність допомагають краплі. Отоларингологи призначають препарати на основі олій. Їх дія м’якше, уражена слизова не дратується.
Звужують судини засоби слід застосовувати з обережністю. Забороняється перевищувати дозування. Використовувати довше призначеного строку не рекомендується. Препарати такого класу дітям призначає лікар. Самолікування неприпустимо.
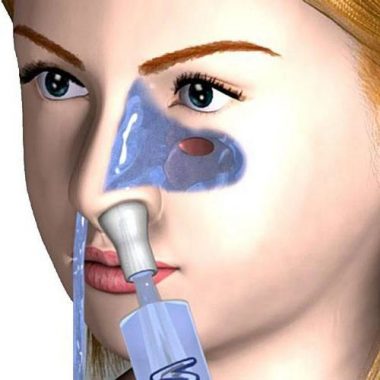
Полегшують стан промивання порожнин сольовими розчинами. Використовуються шприци без голки, спринцівки або балончики з розпилювачами. Препарат готують самостійно з повареної солі і охолодженої кип’яченої води або купують в аптеці.
Отоларингологи призначають антигістамінні препарати. Вони полегшують симптоми синуситу, зменшують набряки. Тривалість та дозування визначає лікар. Курс може тривати від семи днів до двох тижнів.
Систематичні болю полегшують протизапальні засоби. Хворі разом з призначеними препаратами приймають Ібупрофен і аналоги.
Пристінковий гайморит викликає діяльність мікроорганізмів. Промивання або зрошення порожнин здійснюють за допомогою антибактеріальних препаратів. В окремих випадках проводиться заміна протимікробного препарату простим антибіотиком.
При масштабних пристінкових набряках отоларингологи призначають кортикостероїди. Активізувати медикаментозне лікування допомагають фізіопроцедури. До них відносяться УВЧ і лазерна терапія. Лікування пристінкового гаймориту проводиться під наглядом лікаря.
Народній медицині відомі лікувальні властивості рослин. Але вилікуватися від такого серйозного захворювання тільки ними неможливо. Рецепти рекомендується застосовувати як додаткову терапію. Попередньо слід проконсультуватися з лікарем.
Захворювання формується в осінньо-зимовий період, коли організм людини ослаблений і часто приєднуються респіраторні вірусні інфекції.
На тлі тривалого запалення з’являється пристінковий набряк слизової оболонки верхньощелепної пазухи. Війчастий шар збільшується, його рельєфність згладжується. Поступово слизова оболонка потовщується і ущільнюється, покривається густою, важко відокремлюваної мокротою.
Характер патологічного ексудату – серозний. Рідко формується слиз з гноєм. Придаткові пазухи закупорені не повністю, тому у пацієнтів ознаки хвороби менш виражені, Чим при гострому гаймориті.
В області верхньої щелепи з’являється ниючий біль. Вона може іррадіювати в лобову частину голови, надбрівні дуги, віскі. Набрякає носа, верхні і нижні повіки, щоки.
При хронічному пристінковому гаймориті іноді розвивається сухий кашель, який набуває хронічного характеру. У ранковий час він посилюється через застійних процесів.
Закупорка носа призводить до дихальної недостатності функції, почуття тяжкості в гайморових пазухах, яке посилюється при нахилах голови. Можуть розвиватися симптоми ускладнень – запалення середнього вуха, закладеність в вушному проході, зниження слуху.
Захворювання погіршує загальний стан хворого. Це проявляється такими симптомами:
- втрата апетиту-за порушення нюху;
- занепад сил, швидка стомлюваність, зниження працездатності;
- головні болі;
- емоційна нестабільність.
У періоди загострення піднімається температура тіла до субфебрильних значень (37,5°C), збільшується секреція слизу в носі і пазухах, посилюються головні болі. З’являється світлобоязнь, посилюється сльозотеча. Закладення носових ходів виражена і стійка.
Варто розуміти, що односторонній і двосторонній пристінковий гайморит розвивається поступово, проходячи кілька стадій. Важливо зупинити запальний процес на початковому етапі, коли ще можна уникнути ускладнень.
- Початкова стадія. Досить складно за ознаками самостійно визначити наявність захворювання, оскільки симптоми аналогічні проявам простудних недуг.
- Гостра форма. Запальна реакція не припиняється, виникають яскраво виражені болі в області перенісся і чола, починаються рясні виділення з носа.
- Хронічна форма. Супроводжується хворобливими відчуттями, підвищенням температури, сильним нежитем, регулярними загостреннями хвороби.
Особливості терапії
Самий перший і явний симптом – складність з диханням через ніс. Захворювання характеризується тривалим перебігом. Виходячи з тяжкості, може бути повне або часткове відсутність можливості дихання через ніс.
Важливо! Небезпечніше всього гіперпластичний синусит у вагітних жінок у третьому триместрі, так як в цей час відбуваються природні гормональні збій, провокують поява на слизовій повітроносних пазух набряклості.
- контроль виникнення алергічних реакцій з допомогою усунення негативного впливу алергенів правильно підібраними для цієї мети медикаментозними препаратами;
- регулярне загартовування організму за допомогою водних та повітряних процедур;
- підвищення фізичної активності та тривалі прогулянки на свіжому повітрі;
- ведення здорового способу життя і повна відмова від шкідливих звичок.
Важливо! У зв’язку з тим, що гіперпластичних форма синуситу завжди протікає в хронічній формі і є практично невиліковним захворюванням, на заходи профілактики повинно звертатися підвищену увагу.
Вони дозволяють подовжити період ремісії на максимально тривалий термін. Для того, щоб не допустити виникнення частих загострень хвороби, рекомендується стежити за нормальним функціонуванням імунної системи, використовуючи у разі необхідності імуномодулюючі засоби, а також максимально посилити вітамінізацію раціону свіжими овочами та фруктами.
Якщо ви знайшли помилку, просто виділіть її та натисніть Shift Enter або клацніть тут. Велике спасибі!
З допомогою риноскопії доктор проаналізує зовнішній вигляд і стан слизової оболонки носа. Для цього використовується спеціальне дзеркало і велика кількість світла.
Рентген дає більше інформації, але він шкодить організму через випромінювання. Тому його проводять лише після риноскопії. На знімку у хворого буде чітко видна темна смужка. Якщо її структура на знімку має нечіткі межі, значить утворилися поліпи. Чим ширше смужка, тим більше сформувалося поліпів.
Захворювання в більшості випадків набуває хронічну форму при неадекватній терапії в момент гострої фази. Даний тип гаймориту може розвиватися на тлі проникнення в організм стрептококової і стафілококової інфекції.
Ці інфекції досить часто провокують хвороби ротової порожнини і планомірно призводять до виникнення тонзиліту. Такий процес пов’язаний з тим, що в момент неправильного высмаркивания патогенні мікроорганізми проникають в гайморові порожнини і провокують початок патологічного процесу.
Важливо пам’ятати про те, що подібні стани можуть проявлятися при наявності пухлин в ротоглотці. У цьому випадку хвороба буде супроводжуватися сильними головними болями.
Показано відвідування фізіотерапевтичних процедур, таких як електрофорез, УВЧ. Слід пам’ятати, що відвідування подібних сеансів часто рекомендують після повного одужання для підтримки імунітету.
[/attention]
Діагностика
[/attention]
Краплі на основі ксилометазоліну в дитячому віці використовуються суворо за інструкцією з урахуванням вікової дозування.
Для промивання носа використовуються:
- антисептичні розчини (Діоксидин, Фурацилін, Мірамістин, Проторгол);
- розчини бактеріофагів (Секстафаг, Пиобактериофаг);
- розчини на основі морської солі (Аквалор, Аквамаріс, Салін).
Регулярне зрошення слизової оболонки попереджає ріст бактерій, а при використанні бактеріофагів, надає потужний протимікробну дію. Соляні розчини витягує гній, відновлюють мукоциліарний кліренс епітелію.
Системна терапія двостороннього гаймориту включає:
- антибіотичні препарати (пеніциліни, макроліди, цефалоспорини, фторхінолони);
- антигістамінні препарати (Супрастин, Тавегіл, Зодак);
- протизапальні засоби (Аспірин, Ібупрофен, Парацетамол);
- гомеопатія з ефірними маслами (Синупрет, Геломиртол).
Антигістамінні засоби спрямовані на зниження набряку слизової, поліпшення відтоку гною і слизу з пазухи.
Протизапальні препарати знижують прояви запалення, знімають симптоми загальної інтоксикації. Незважаючи на те, що Геломиртол відноситься до гомеопатичних засобів, ефірне масло евкаліпта високоефективно в боротьбі з гострим гнійним синуситом.
Лікування двостороннього гаймориту у дітей проводиться з урахуванням вікових особливостей, при середньотяжкому і тяжкому перебігу дитина госпіталізуються в стаціонар для постійного спостереження. Після проведення системної антибіотикотерапії дітям потрібні препарати для відновлення нормальної мікрофлори кишечника, щоб попередити розвиток дисбактеріозу.
Лікування народними засобами двостороннього гаймориту допустиме після консультації лікаря.
В домашніх умовах проводиться прогрівання, але тільки на катаральній стадії при відсутності гнійного секрету або після серії проколів, коли в гайморовом синусі перестає утворюватися рівень рідини.
Прогрівання проводяться сухі, за допомогою соляних мішечків і яєць, або вологі шляхом парових інгаляцій.
Сухе тепло надає сильний розігріваючий ефект, підвищує швидкість одужання за рахунок стимуляції кровотоку в слизовій оболонці синусів.
[attention type=red]
Вологі інгаляції, прогріваючи носові ходи і порожнини зсередини, не тільки знімають неприємні симптоми, але і підвищують захисні властивості епітелію, перешкоджають появі набряку.
[/attention]
Профілактика двостороннього гаймориту починається з загальнозміцнюючих процедур (загартовування) організму, які підвищують імунітет і перешкоджають розвитку простудних захворювань. Застосування иммунопротекторных препаратів за призначенням лікаря актуально перед осіннім і весняним періодом, при епідемії грипу.
Профілактика полягає в ранньому початку лікування нежитю, застосуванні крапель і системних препаратів для попередження поширення інфекції в навколоносові пазухи. При хронічних ринітах і синуситах специфічне лікування перешкоджає рецидивів і загострень захворювань.
У літній час зрошення слизової оболонки соляними розчинами чи фізрозчином є відмінним методом профілактики пересихання і зараження вірусною або бактеріальною інфекцією.
Симптоми гаймориту
Найчастіше відзначається ураження однієї пазухи носа (лівобічний, правобічний), де велика ймовірність виникнення поліпів і кісти, двосторонній гіперпластичний гайморит зустрічається рідше. Одними з яскравих симптомів даної форми синуситу є закладення носових проходів і, як наслідок, ускладнення дихання. Також можуть спостерігатися біль у районі верхньощелепних зубів, лоба і щік.
Методи:
- хірургічна;
- медикаментозна.
Для лікування використовується комплексний метод лікування, що дозволяє успішно впоратися з симптомами хвороби.
Алергічна природа гиперпластического гаймориту передбачає прийом антигістамінних препаратів: Супрастин, Тавегіл.
При розвитку хвороби внаслідок зараження патогенними організмами, призначаються антибактеріальні препарати: Амоксиклав, Флемоксин Солютаб. Важливо не займатися самолікуванням, особливо це стосується дітей.
Додаткові лікувальні заходи:
- промивання носової порожнини для виведення слизового секрету з допомогою сольових розчинів, а також проведення інгаляційних процедур Інтерфероном, Хлорофіліптом;
- усунення набряку пазух носа за допомогою препаратів, що звужують судини: Тизин Кисло, Називин).
Особлива увага приділяється при призначенні терапії гиперпластического синуситу вагітній жінці, оскільки склад деяких медикаментів може негативно впливати на майбутню дитину і на матір.
Хірургічне втручання має місце при відсутності терапевтичного ефекту від традиційного лікування. Зазвичай проводяться щадні операції з використанням ендоскопа.
Спершу пацієнту призначають судинозвужувальні краплі для носа. Вони допомагають зняти набряклість, знизити вироблення слизу. Найпопулярнішими засобами є «Ксилен», «Називін», «Виброцил», «Санорин». Однак треба пам’ятати, що подібні ліки можна приймати довше встановленого часу лікарем.
Паралельно з використанням судинозвужувальних засобів носові проходи необхідно санувати сольовими розчинами. Їх можна приготувати самостійно або придбати препарати подібної дії на основі морської води.
Якщо нежить має алергічний характер, прописують антигістамінні ліки. Вони усувають ринорею, знімають набряки. Підбираються і призначаються дані засоби тільки лікарем. До цієї групи препаратів слід віднести «Кларитин», «Тавегіл», «Цетрин».
Риносинусит характеризується появою таких симптомів, як:
- біль у верхній частині обличчя і голови;
- носові виділення (колір може змінюватися в залежності від стадії захворювання і причини його появи);
- порушення нюху;
- утруднення дихання;
- почервоніння шкірних покривів в області ураженої пазухи.
Риносинусит є загальним поняттям. Він підрозділяється на види залежно від інфекції, що викликала запальний процес і локалізації запалення.
За типом інфекції фахівці виділяють синусит:
- вірусний;
- алергічний;
- бактеріальний;
- грибковий;
- травматичний.
В залежності від розташування вогнищ запалення, риносинусит підрозділяється на гайморит, фронтит, етмоїдит, сфеноидит.
Риносинусит вимагає своєчасного лікування. Для цього застосовуються антигістамінні препарати, краплі з судинозвужувальним ефектом, місцеві антибіотики або гормони. Високу ефективність показали фізіопроцедури.
Патологія відрізняється від інших форм риніту поруч симптомів:
- набряк носа;
- порушення нюху;
- температура до 39 градусів;
- головний біль з локалізацією на потилиці, лобових частках, верхніх щелепах;
- загальна слабкість;
- гнійні виділення з носових ходів.
Симптоми гаймориту
Лікувальні процедури
Найчастіше причиною супутніх захворювань, які в свою чергу стають причиною гаймориту є інфекція. Справитися з цим можна тільки двома шляхами:
- Здати необхідні аналізи, на основі яких фахівець підбере індивідуальний курс лікування.
- Пропити універсальний курс ліків широкого спектру дії.
Обов’язково необхідно підходити до лікування різнобічно, що буде вміщати в себе кілька етапів:
- Спочатку потрібно усунути самі причини запальних процесів. Для цих цілей використовується антибактеріальну та антигістамінну лікування.
- Далі проводиться видалення патологічної рідини з пазух і носових ходів. Це робиться за допомогою спеціальних препаратів, інгаляцій, фізіотерапевтичних процедур.
- Відбувається промивання гайморової пазухи за допомогою фурациліну або його аналогів.
- У разі відсутності ефекту від консервативного лікування, фахівець приймає рішення щодо початку хірургічного втручання заради видалення розрослася тканини.
Хронічні форми захворювання практично не піддаються повному вылечиванию, а сучасні препарати спрямовані на суживание судин дає лише тимчасовий ефект. Гайморит дуже важко піддається лікуванню. Основне завдання полягає у відновленні нормальної дихальної функції носа.
Для цих цілей, в комплексі застосовуються антибактеріальні засоби, хірургічне та фізіотерапевтичне лікування. У процедурах беруть участь магнітні хвилі, електрофорез, ультразвукові частоти і лазерне опромінення.
Точно також як і односторонній, почати лікувати двосторонній гіперпластичний гайморит необхідно з визначення джерела зараження. Спочатку треба з’ясувати природу захворювання: вірусна або бактеріальна. Для цього береться посів з носа, для визначення мікроорганізмів.
Як тільки будуть отримані необхідні аналізи, фахівець призначає курс антибіотиків, а далі починається курс фізіологічних процедур, з промивання пазух. Процедури повинні проводитися виключно в умовах лікарняного стаціонару.
Для промивання використовується спеціальне обладнання. В один носовий хід розчин надходить з протизапальних лікарських засобів, а з іншого носового ходу відсмоктуванням витягають залишки і слиз.
Дуже важливо проводити цю процедуру саме під наглядом спеціаліста, який зможе забезпечити правильність виконання так званої «зозулі», при якій важливо правильно розташувати голову.
Зараз широке розповсюдження отримали спеціальні синус-камери. Завдяки їх використанню, вдається доставити всі лікарські засоби і розчини, безпосередньо у вогнище запальних процесів.
Лікування двостороннього гаймориту повинно бути комплексним. Лікування ні в якому разі не можна зупиняти, навіть якщо була відзначена позитивна тенденція. Обов’язково необхідно закріплювати отриманий результат.
Разом з фізіотерапевтичним лікуванням, потрібно також дотримуватися особливого харчування і режиму сну. Тільки в цьому випадку, можна не тільки закріпити отриманий результат від лікування, але і сформувати правильне функціонування слизової оболонки носа.
У будь-якому випадку, при прояві перших симптомів, дуже важливо відразу звернутися до лікаря. Гіперпластичний гайморит неможливо вилікувати самостійно. Якщо запустити захворювання, можуть виникнути великі проблеми в якості ускладнень, що негативно позначаться на здоров’ї.
Довідник основних ЛОР захворювань та їх лікування
Вся інформація на сайті є популярно-ознайомчої і не претендує на абсолютну точність з медичної точки зору. Лікування обов’язково повинне проводитися кваліфікованим лікарем. Займаючись самолікуванням ви можете нашкодити собі!
Хронічний гайморит: причини виникнення, особливості перебігу, методи терапії
- стафілококи;
- стрептококи;
- мікоплазма;
- хламідії;
- гриби;
- гемофільна паличка.
Формування пристінкового гаймориту починається після перенесених гострих запальних процесів:
- риніт;
- синусит;
- тонзиліт;
- назофарингіт;
- аденоїдит.
До сприяючих чинників належать хронічні алергічні реакції – поліноз, затяжний нежить. Зміна стану внутрішньої стінки гайморової пазухи може розвинутися на тлі конституційних аномалій – звуження носових ходів, викривленні перегородки носа, розростання хрящової тканини, множинні поліпи слизової.
На розвиток хвороби впливає загальний стан пацієнта і такі фактори:
- імунодефіцитні стани – ВІЛ, СНІД;
- гіповітаміноз;
- механічні та баротравми;
- хронічні патологічні вогнища – карієс, аденоїди;
- тривале лікування хімічними препаратами, антибіотиками, імунодепресантами, гормонами;
- у малюків – при прорізуванні молочних зубів.
Тривалість таких етапів розвитку в кожному конкретному випадку різна і залежить від збудника інфекції, індивідуальних особливостей організму людини, його імунної системи. У будь-якому випадку, не потрібно затягувати з лікуванням, чекаючи моменту, коли захворювання пройде само собою.
Відмінна риса синуситу цього виду – відсутність в пазухах гною. Відділяється слиз надходить не назовні, а в носоглотку, стікаючи по задній її стінці. З носа ж виділення відзначаються вкрай мізерні, не нагадують про гаймориті.
Тому часто хворі просто не бачать сенсу звертатися до лікаря і проводять лікування своїми силами. Практично завжди воно неадекватне, а тому веде до розвитку ускладнень.
Ще одна група причин — патології, які були проліковані неправильно. Гайморит розвивається також унаслідок:
- викривлення перегородки носа;
- запалення в коренях зубів, які знаходяться недалеко від пазух;
- вузькість носових проходів;
- скарлатини, кору;
- простудного нежитю, який не долікували (особливо у дітей);
- хронічного фарингіту чи тонзиліту;
- алергічного риніту;
- сильного перепаду тиску навколишнього середовища при пірнанні або частих польотах на літаку.
Вищеперелічені хвороби, як і сам гайморит, можуть з’явитися на тлі зниження імунітету, зазвичай в міжсезоння. Тоді ослаблений організм, який відчуває нестачу вітамінів, часто не здатний впоратися навіть зі звичайною застудою. Тому його треба вчасно підтримувати.
1. Вірусний.
Такі запалення зазвичай розвиваються на тлі ГРВІ, оскільки патологічний процес зачіпає всі слизові оболонки органів дихання, і гайморові пазухи не є винятком. Ця форма захворювання супроводжується прозорими виділеннями з носа і вираженим набряком слизової оболонки.
2. Бактеріальний.
Це форма захворювання розвивається через 1-2 тижні після початку гострого риніту і пов’язана зі зниженням опірності організму. Зазвичай бактеріальний гайморит є наслідком заселення слизових оболонок стафілококами, стрептококами, пневмококами.
3. Грибковий.
Це захворювання викликають плісеневі або дріжджоподібні гриби. Такий гайморит зазвичай є наслідком імунодефіциту, частого прийому антибіотиків або гормональних препаратів. Нерідко він розвивається на тлі цукрового діабету.
4. Травматичний.
Ця форма гаймориту зазвичай є наслідком серйозних ушкоджень носової перегородки або кісток черепа. В результаті травми в пазухах нерідко накопичується кров. Якщо приєднується інфекція, може розвинутися запальний процес.
5. Алергічний.
Такий гайморит з’являється в результаті впливу алергенів на слизову оболонку. Зазвичай ця форма патології проявляється у вигляді сильного набряку пазух носа.
6. Аэросинусит.
Ця форма гаймориту найчастіше розвивається при авіаперельотах. Також вона може з’явитися у аквалангістів або водолазів при різких коливаннях тиску. Цей вид гаймориту супроводжується порушенням носового дихання, різкою ломотою у пазухах.
7. Змішаний.
Для такого гаймориту характерно поєднання різних форм захворювання.
Симптоми
При гиперпластическом гаймориті виділяють наступні симптоми:
- Закладеність носа;
- Зниження нюху;
- Підвищення температури тіла до 38-39 гр.;
- Поява хворобливих відчуттів в області верхньої щелепи, вилиці, чола;
- Гнійні виділення з неприємним запахом.
При цьому захворюванні гіперплазія зачіпає, як правило, тільки одну пазуху. В ній можуть з’являтися поліпи, виникає деформація слизової оболонки носа або кістозне розростання.
Самий основний і найбільш очевидний симптом – утруднене носове дихання. Хвороба характеризується тривалим перебігом, залежно від тяжкості гиперпластического гаймориту може спостерігатися порушення або повна відсутність носової вентиляції.
Діагностика
Діагноз підтверджується на основі риноскопії та рентгену. Риноскопія – це ендоскопічний метод дослідження, який дозволяє оцінити стан слизової носа. Проводиться з допомогою носоглоточного і носового дзеркала при штучному освітленні.
Лікування
- алергічні реакції, що супроводжуються набряком та появою подразнення слизової оболонки навколоносових пазух;
- недостатня або проводиться з допущенням порушень терапія респіраторних захворювань;
- патологічні стани, що виникають безпосередньо в лімфатичній системі;
- схильність до частих інфекційних уражень верхніх дихальних шляхів;
- проживання або робота в екологічно шкідливої зоні;
- схильність до такої згубної звички, як куріння;
- хронічні форми ринітів і синуситів;
- генетичний фактор (спадковість);
- серйозні порушення імунітету.
Перераховані причини виникнення гиперпластического синуситу сприяють активній підтримці хронічного запального процесу, що протікає в носоглотці, тому ще більше підсилюють гіперплазію епітеліальних структур, що покривають поверхню придаткових носових пазух.
[/attention]
[/attention]
Хронічна форма гаймориту може розвинутися внаслідок сильного удару голови, коли є пошкодження кісток черепа або їх сильний забій. Провокувати хвороба може також тривале перебування в носових ходах сторонніх тіл, наприклад, шматочка пломби або іншого дрібного предмета.
Причинами виникнення хронічного гаймориту стають також патологічні зміни носових структур, які можуть мати як вроджений, так і набутий характер. Найчастіше провокують розвиток хронічного гаймориту такі патології, як викривлення носової перегородки, занадто вузькі носові проходи або тісне зіткнення латеральної стінки носа з середньою носовою раковиною.
Причинами хронічного гаймориту також можуть бути поліпи, патологічне розростання слизової оболонки, що вистилає гайморові пазухи. Спровокувати хронічний гайморит можуть аденоїдні розростання.
Одонтогенна форма хронічного гаймориту – це захворювання, яке виникає в результаті наявності вогнища інфекції в організмі людини, провокувати її розвиток можуть каріозні зуби, пародонтит, гінгівіт та інші.
Одонтогенна форма гаймориту розвивається саме як хронічне захворювання, відмітною особливістю якого є млявий перебіг. За млявого перебігу захворювання хвора людина може протягом досить тривалого часу не помічати абсолютно ніяких його симптомів.
- некротична форма зустрічається досить рідко, супроводжуються некротичними змінами слизової оболонки гайморових пазух;
- гнійна форма захворювання – характеризується виділенням з носових ходів густих жовтувато-коричневі виділення з неприємним запахом;
- катаральна форма — характеризується рясними і рідкими виділеннями, крім цього при даній формі захворювання спостерігається яскраво виражений локальний набряк обличчя;
- хронічний поліпозний гайморит виникає внаслідок патологічних змін стану слизової оболонки, а також розростання поліпозних утворень;
- алергічна форма характеризується серозні або прозорими виділеннями і виникає внаслідок дії алергену на організм хворого;
- казеозна форма захворювання характеризується рясними виділеннями сирнистого характеру;
- змішана або полипозно-кістозна форма;
- одонтогенна форма, яку провокує запалення в області щелепи або захворювання зубів верхньої щелепи хворого;
- риногенная форма гаймориту починається запалення слизової оболонки носових ходів;
- гіперпластичний хронічний гайморит характеризується важкою формою перебігу та важко піддається терапії.
Найбільш широко відомий катаральний, хронічний гнійний гайморит, а також змішана форма хвороби. Крім того, у класифікації недуги можна виділити хронічний гіперпластичний гайморит, поліпозний і атрофічний варіанти захворювання.
Безпосередньою причиною розвитку в пазухах патологічного процесу, який згодом переходить у хронічну форму, найчастіше стають стрептококи, рідше віруси, анаеробні мікроби і гриби.
Однак на викликають хронічний гайморит причини можна подивитися і з іншого боку: не з позицій збудника інфекційного процесу, а з позицій хронізації сформувався запалення.
Насамперед переходу в хронічну форму сприяє неграмотна терапія гострого гаймориту. Має значення недотримання терапевтичної схеми: порушення дозування і термінів прийняття медикаментів та інші невідповідності призначеним заходів.
До хронізації описуваного захворювання призводить також постійна присутність вогнищ хронічної інфекції в носоглотці: ринітів, тонзилітів і т. д.
Хронічний гайморит може сформуватися і на тлі викривлення перегородки носа, і при таких утвореннях, як поліпи і кісти, які природним чином порушують нормальний рух повітря в пазухах, стимулюючи при цьому застій слизу і порушуючи її відходження.

На розвиток хвороби впливає і навколишнє середовище: чим більше загазоване і запылен повітря тим вище ризик захворіти.
Види гаймориту в залежності від перебігу хвороби
На ранніх етапах захворювання характеризується як гострий нежить. У міру розвитку, у пацієнтів з’являється ряд характерних для гіперпластичної форми симптомів.
Риніт супроводжується:
- утрудненим носовим диханням;
- тривалим хропінням під час сну;
- сухість у роті;
- погіршенням апетиту;
- порушенням пам’яті;
- дискомфортом в носових ходах;
- порушенням нюху;
- носовими кровотечами;
- погіршенням слуху;
- слизовими виділеннями із носа;
- болем у горлі.
Захворювання на пізніх стадіях супроводжується розвитком бактеріальної інфекції, загальним погіршенням самопочуття і послабленням захисних функцій організму.
Відсутність своєчасного лікування призводить до прогресування захворювання та розвитку ряду ускладнень.
Найбільш часто, в якості ускладнень виникають:
- носові кровотечі;
- хронічний запальний процес в носоглотці;
- втрата нюху;
- часткова або повна втрата слуху;
- головні болі.
В результаті недолеченного риніту та його хронічної форми бронхіт, синусит, гайморит, кон’юнктивіт. У дитячому віці основним ускладненням є хронічний аденоїдит.
Також фахівці відзначають порушення роботи серцево-судинної системи, печінки, нирок. Погіршується загальне самопочуття пацієнта, з’являється швидка стомлюваність, порушення апетиту, зниження працездатності.
- Внутрішньочерепні – менінгоенцефаліт, набряки мозкових оболонок, флегмони або абсцеси м’яких тканин мозку, гнійні або серозні форми менінгіту.
- Орбітальні – ретробульбарний абсцес (обмежений гнійний поразку глазничной клітковини), тромбоз очних вен, реактивний набряк тканинних структур століття.
Ці ускладнення, що виникли внаслідок розвитку гіперплазії та подальшого запалення приносових пазух досить серйозні і в більшості випадків закінчуються смертю пацієнта. Для їх усунення потрібна повноцінна і тривала терапія, яка часто проводиться за допомогою хірургічного втручання.
Операція при гаймориті: методи хірургічного лікування
В основному операція гайморової пазухи буває необхідна, якщо процес виявився надто запущеним або лікування виконувалося недобросовісно. Рекомендується пацієнтам постаратися ознайомитися не тільки з видами операцій на пазухах, але і з їх наслідками – це допоможе уникнути ускладнень.
Не всім пацієнтам, у кого уражені запаленням пазухи носа при гаймориті, потрібна операція. Це необхідно лише у випадках, коли медикаментозна терапія допомагає недостатньо або процес розвинувся далеко і чекати більше не можна. В основному показання до операції бувають такими.
- Може знадобитися хірургічне лікування гаймориту, якщо медичний працівник зазначив, що накопичився у великій кількості гній в синусової порожнини. Штучно видаляти шкідливе вміст може знадобитися у випадках, коли вивідні протоки виявилися повністю закупорені. Для гнійного запалення не рідкість ситуація, коли шкідливе речовина накопичується в замкнутому просторі. Поступово він буде надавати давящее вплив на стінки кісткової порожнини, це призводить до інтенсивним головним болем. У результаті з-за захворювання гайморитом серйозно погіршується загальне самопочуття, а при відсутності лікування обсяг гнійного вмісту наростає. Нерідко це закінчується проривом в структури по сусідству і разлитию гною по небу, глазницам, щелеп або мозкових оболонок.
- Хронічний гайморит, для якого характерним вважають тривалий перебіг і дуже часті загострення. Порожнину синуса сама по собі є закритою, вона оснащена невеликим вивідним відділом, тому будь-яке запалення не можна залишати без уваги, оскільки воно може стати поштовхом до прояву хронічної форми. Гайморит в хронічному вигляді є частим джерелом проблем для роботи ЛОР – органів. При постійному запаленні слизової оболонки пазух, навіть протікає мляво, можуть виявлятися різноманітні додаткові тканинні освіти, як-то: спайки, поліпи, кістозні порожнини. Вони посилюють перебіг хвороби, оскільки поступово розростаються до такої міри, що значно ускладнюють висновки непотрібних речовин з пазух. У цьому випадку оперативне лікування гаймориту буде, можливо, єдиним можливим виходом.
- Вроджені і заново утворилися аномалії в порожнині синуса. Під вродженими проблемами розуміють неправильне будова кісткових перегородок, наявність кіст і пухлин, гребені і виступи кісткового речовини. Всі вони є серйозною перешкодою на шляху відтоку з носових пазух, що ускладнює і вентиляцію. Видалення проблемних ділянок при гаймориті допомагає відновити нормальну роботу каналів. Придбаними утвореннями можна назвати все, що перераховано у попередньому пункті, до цього списку варто приєднати сторонні тіла. Приміром, у випадку з дітьми це можуть бути горошини і намистини, деталі від конструктора, які дитина засовує в ніс і не може потім витягнути назовні. Під час вдиху вони до того ж виявляються затягнутими в порожнину синуса. Також не рідкість варіанти, коли при лікуванні зубів на верхній щелепі пазухи виявилися закупореними з-за стрази і залишилися в проблемній області уламків зуба або шматочки пломб. Будь-яке чужорідне тіло, що потрапило в пазуху, автоматично стає причиною запалення.
Ендоскопічна операція при гаймориті, як і будь-яке інше втручання, без вагомих на те підстав медпрацівниками не призначається. Перед тим, як роблять операцію на гайморит, необхідно виконати деякі обстеження хоча б мінімального списку. Особливо вони важливі, якщо операція з видалення гаймориту передбачається у відкритому вигляді.
Процедури проводять такі.
- Рентген придаткових носових пазух. Якщо процес переходить у хронічну стадію, інформативним такий вид обстеження назвати складно. Можна охарактеризувати його як варіант попереднього визначення стану хворого для вибору методу лікування гаймориту. Також його застосовують в якості експрес-методу при гострому гнійному захворюванні.
- Для такої операції може використовуватися комп’ютерна томографія. Цей спосіб є більш інформативним і допомагає точніше змалювати картину хвороби. Можливе отримання пошарових знімків проблемної пазухи. Після використання комп’ютерної графіки фахівець отримує інформацію про найдрібніших нюансах ділянки, наявність чужорідних тіл, змін слизової.
- Проводяться також звичайні клінічні аналізи. Це дослідження сечі і крові, бактеріологічні посіви з пазух.
Для хірургічного лікування гаймориту необхідно виконання умов.
- Пацієнт не повинен мати перед оперативним втручанням захворювань начебто пієлонефриту, ангіни, не повинно бути загострених хвороб хронічного характеру. Протипоказаннями до операції стає бронхіальна астма, цукровий діабет в періоди загострень.
- Жінки в день, коли проводиться маніпуляція, не повинні менструювати.
- Під час вагітності планове втручання виконувати не слід. При крайньої необхідності можливе її перенесення на третій триместр.
Всі перераховані пункти не приймаються до уваги при гострому перебігу гнійних процесів. При такій ситуації все одно проводиться прокол верхньощелепної пазухи або виконують пункцію.
Багатьох хворих, у кого діагностовано гайморит, цікавить, як роблять операцію. Можна ознайомитися з основними методиками їх проведення.
Хірургічне лікування показане в першу чергу при змішаних, полиферативных та альтернативних формах хронічного гаймориту. Оперативне втручання може бути як внутриносовым (эндоназальным) так і вненосовым (экстраназальным).
Внутриносовое хірургічне втручання, як правило, проводиться з використанням сучасних оптичних систем і спеціальних хірургічних мікроінструментів. Экстраназальные методи вважаються більш радикальними, але дозволяють повністю видалити уражені тканини, санувати гайморову пазуху.