Фактори ризику
У Росії приблизно кожен третій чоловік старше 70, хворий хронічною обструктивною хворобою легенів.
- На першому місці серед ризиків для ХОЗЛ варто тютюнопаління.
- За ним ідуть шкідливі виробництва (у тому числі з високою запиленістю робочого місця) і життя в промислових містах.
- Також в групу ризику потрапляють обличчя старше 40 років.
До сприяючих чинників розвитку патології (особливо у молодих) стоять генетично обумовлені розлади формування сполучної тканини легень, а також недоношеність немовлят, при якій в легенях не вистачає сурфактанту, що забезпечує їх повноцінну розправлення з початком дихання.
Цікаві епідеміологічні дослідження відмінностей розвитку та перебігу ХОЗЛ у міських і сільських жителів РФ. Для селян більш характерні більш важкі форми патології, гнійні і атрофічні эндобронхиты.
У них хронічна обструктивна хвороба легень частіше поєднується з іншими важкими соматичними захворюваннями. Винуватцями цього, найімовірніше стають недостатня доступність кваліфікованої медичної допомоги в російській селі та відсутність скринінгових досліджень (спірометрії) серед широких верств курців старше 40 років.
При цьому психологічний статус у жителів села, хворих на ХОЗЛ, не відрізняється від такого у городян, що демонструє, як хронічні гіпоксичні зміни в ЦНС у хворих з даною патологією, незалежно від місця проживання, так і загальний рівень депресивності російського міста і села.
Сприяють розвитку ХОЗЛ наступні фактори:
- куріння, в тому числі і пасивне;
- часті пневмонії;
- несприятлива екологія;
- шкідливі виробництва (робота в умовах шахти, вплив цементного пилу у будівельників, обробка металів);
- спадковість (недолік альфа1-антитрипсину може сприяти розвитку бронхоектазів і емфіземи легенів);
- недоношеність у дітей;
- низький соціальний статус, несприятливі умови життя.
Ознаки і симптоми хронічного обструктивного захворювання легенів – як вчасно помітити?

ХОЗЛ розвивається поступово і довгий час тече без зовнішніх проявів. Першими симптомами хвороби є кашель зі світлою мокротою або задишка, особливо вранці, і часті простудні захворювання.
Кашель посилюється в холодну пору року. Задишка наростає поступово, з’являючись спочатку при навантаженні, потім при звичайній активності, а потім і в спокої. Вона виникає приблизно на 10 років пізніше кашлю.
Періодичні виникають загострення, що тривають кілька днів. Вони супроводжуються посиленням кашлю, задишки, появою хрипів, стискаючого болю в грудях. Знижується переносимість фізичного навантаження.
Кількість мокротиння збільшується або різко зменшується, змінюється її колір, в’язкість, вона стає гнійною. Частота загострень безпосередньо пов’язана з тривалістю життя. Загострення хвороби частіше бувають у жінок і сильніше знижують їх якість життя.
Іноді можна зустріти розподіл хворих за переважаючим ознакою. Якщо в клініці важливе значення має запалення бронхів, у таких хворих переважає кашель, брак кисню в крові, що викликає синій відтінок рук, губ, а потім і всієї шкіри (ціаноз). Швидко розвивається серцева недостатність з формуванням набряків.
Якщо більше значення має емфізема, що виявляється сильною задишкою, то ціанозу і кашлю зазвичай немає або вони з’являються на пізніх стадіях хвороби. Для таких пацієнтів характерне прогресуюче зниження ваги.
У деяких випадках є поєднання ХОЗЛ та бронхіальної астми. При цьому клінічна картина набуває риси обох цих захворювань.
На початкових етапах розвитку розглянута патологія часто ніяк не проявляє себе. Типова симптоматика проявляється на середньо стадіях.
На початковому етапі розвитку ХОЗЛ ніяк не проявляється. Клінічна картина захворювання виникає при тривалому впливі несприятливих факторів, наприклад, паління більше 10 років або робота на шкідливому виробництві.
Основними симптомами цього захворювання є хронічний кашель, особливо він турбує вранці, велика відходження мокроти при кашлі і задишка. Спочатку вона з’являється при фізичному навантаженні, а з розвитком хвороби – навіть при незначній напрузі.
Пацієнти втрачають вагу і фізично слабшають. Симптоми ХОЗЛ періодично посилюються і настає загострення. Хвороба протікає з періодами ремісії і загострення. Погіршення фізичного стану хворих в періоди загострення можуть бути від незначних до загрозливих для життя.
До ранніх проявів хвороби варто віднести скарги на кашель і (або) задишку.
- Кашель частіше з’являється вранці, при цьому відділяється те чи інше кількість слизового мокротиння. Є зв’язок кашлю і з періодами інфекцій верхніх дихальних шляхів. Так як пацієнт частіше пов’язує кашель з курінням або впливом несприятливих факторів повітряного середовища, він не приділяє цьому прояву належної уваги і більш детально обстежується рідко.
- Вираженість задишки можна оцінити за шкалою Британського медичного ради (MRC). Нормально відчувати задишку при сильному фізичному навантаженні.
- Легка задишка 1 ступеня – це форсоване дихання при швидкій ходьбі або підйому на пологий пагорб.
- Середня тяжкість і 2 ступінь – задишка, що змушує на рівній місцевості ходити повільніше, Чим здорова людина.
- Важкою задишкою 3 мірою визнається стан, коли пацієнт задихається при проходженні стометрівки або через декілька хвилин ходьби по рівній місцевості.
- Дуже важка задишка 4 ступеня виникає під час одягання або роздягання, а також при виході з будинку.
Інтенсивність даних проявів змінюється від стабільності до загострення, при якому збільшується вираженість задишки, наростає обсяг мокротиння та інтенсивність кашлю, змінюється в’язкість і характер відокремлюваного мокротиння.
Варіанти хвороби, стадії
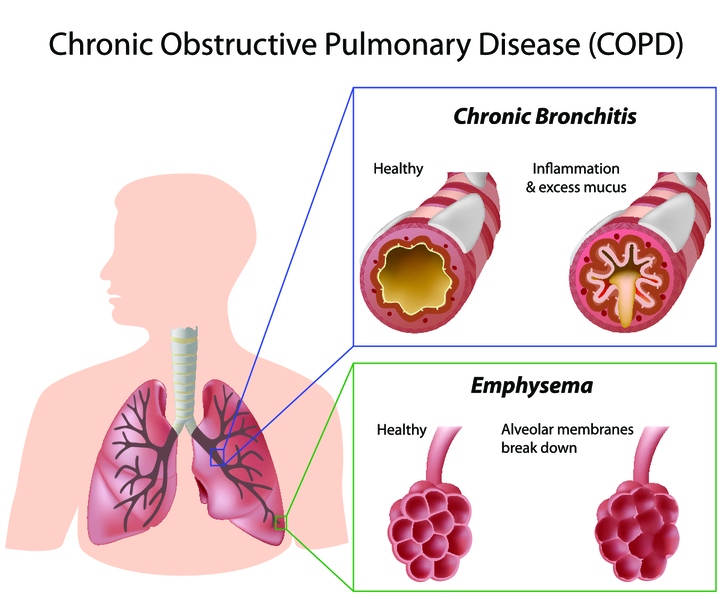
Розрізняють два основних типи хронічної обструктивної хвороби легень: бронхитический і эмфизематозный. Перший включає в себе переважно прояви хронічного бронхіту. Другий – емфізему. Іноді виділяють і змішаний варіант захворювання.
- При эмфизематозном варіанті відзначається підвищення повітряності легень за рахунок руйнування альвеол, більш різко виражені функціональні порушення, визначають падіння насичення крові киснем, зниження працездатності і прояви легеневого серця. При описі зовнішнього вигляду такого пацієнта користуються словосполученням “рожевий пыхтельщик”. Найчастіше це курящий чоловік у віці близько 60 років з дефіцитом ваги, рожевим обличчям і холодними руками, страждає вираженою задишкою і кашлем з мізерною слизової мокротою.
- Хронічний бронхіт проявляє себе кашлем з мокротою (протягом трьох місяців за останні 2 роки). Пацієнт з таким варіантом патології підходить під фенотип “синій отечник”. Це жінка або чоловік близько 50 років зі схильністю до повноти, з дифузною синюшністю шкіри, кашель з рясним слизово-гнійною мокротою, схильний до частих респіраторних інфекцій, часто страждає від правожелудочсковой серцевої недостатності (легеневого серця).
При цьому патологія досить довгий період часу може протікати без реєстрованих пацієнтом проявів, розвиваючись і прогресуючи повільно.
У патології виділяються фази стабільності і загострення. У першому випадку прояву незмінні протягом тижнів або навіть місяців, динаміка відстежується лише при спостереженні протягом року. Загострення знаменується погіршенням симптомів протягом не менше 2 доби.
Клінічно значущими вважаються часті загострення (від 2 за 12 місяців або загострення, що спричинили із-за тяжкості стану госпіталізацію), після яких пацієнт виходить з меншими функціональними можливостями легенів. У цьому випадку число загострень впливає на тривалість життя пацієнтів.
Окремим варіантом, виділеним в останні роки, стала асоціація бронхіальна астма/ХОЗЛ, що розвинулася у курців, які страждали астмою раніше (так звані оверлап-синдром або перехресний синдром).
Класифікація стадій даної хвороби була скасована комітетом експертів GOLD у 2011 році. Нова ж оцінка ступенів тяжкості об’єднала не тільки показники бронхіальної прохідності (за даними спірометрії см табл 3), але й клінічні прояви, реєструються у хворих, а також частоту загострень. Див табл 2
Для оцінки ризиків використовують опитувальники см табл 1
Існує всього 4 ступеня тяжкості даного захворювання. Симптоми проявляються не відразу. Часто хворі звертаються за лікарською допомогою пізно, коли вже в легенях розвивається незворотній процес і їм ставиться діагноз ХОЗЛ. Стадії захворювання:
- Легка – зазвичай не проявляється клінічними симптомами.
- Середньотяжка – може бути кашель вранці з мокротою або без неї, задишка при фізичних навантаженнях.
- Важка – кашель з великою відходженням мокротиння, задишка навіть при незначному навантаженні.
- Вкрай важка – загрожує життю хворого, пацієнт худне, задишка навіть у спокої, кашель.
Часто хворі на початкових етапах не звертаються за допомогою до лікаря, дорогоцінний час для лікування вже втрачено, в цьому і полягає підступність ХОЗЛ. Ступеня тяжкості перша і друга протікають зазвичай без виражених симптомів.
Турбує тільки кашель. Виражена задишка з’являється у хворого, як правило, тільки на 3-й стадії ХОЗЛ. Мірою від першої до останньої у хворих можуть протікати з мінімальними симптомами у фазу ремісії, але варто трохи переохолодитися або застудитися, стан різко погіршується, настає загострення хвороби.
Згідно міжнародної медичної класифікації, що розглядається хвороба у своєму розвитку проходить 4 стадії.
Діагностика
Діагностика ХОЗЛ здійснюється на підставі спірометрії – це основне дослідження для постановки діагнозу.
Спірометрія – це вимір функції зовнішнього дихання. Хворому пропонується зробити глибокий вдих і такий же максимальний видих у трубочку спеціального приладу. Після цих дій комп’ютер, підключений до приладу, оцінить показники, та у разі їх відмінності від норми дослідження повторюють через 30 хвилин після вдиху ліки через інгалятор.
Це дослідження допоможе пульмонолога визначити, чи є кашель і задишка симптомами ХОЗЛ або якоїсь іншої хвороби, наприклад, бронхіальної астми.
Для уточнення діагнозу лікар може призначити додаткові методи обстеження:
- загальний аналіз крові;
- вимірювання газів крові;
- загальний аналіз мокротиння;
- бронхоскопію;
- бронхографию;
- РКТ (рентгенівська комп’ютерна томографія);
- ЕКГ (електрокардіограма);
- рентген легенів або флюорографію.
Діагноз ХОЗЛ заснований на наступних принципах:
- підтвердження факту куріння, активного або пасивного;
- об’єктивне дослідження (огляд);
- інструментальне підтвердження.
Проблема полягає в тому, що багато курців заперечують у себе захворювання, вважаючи кашель або задишку наслідком шкідливої звички. Часто вони звертаються за допомогою вже у запущених випадках, коли стають непрацездатними. Вилікувати захворювання або уповільнити його прогресування в цей час вже неможливо.

На ранніх стадіях хвороби зовнішній огляд не виявляє змін. Надалі визначається видих через зімкнуті губи, бочкоподібна грудна клітка, участь в диханні додаткових м’язів, втягування живота і нижніх міжреберних проміжків на вдиху.
При аускультації визначаються сухі свистячі хрипи, при перкусії – коробковий звук.
З лабораторних методів обов’язково проводиться загальний аналіз крові. У ньому можуть бути ознаки запалення, анемії або згущення крові.
Цитологічне дослідження мокротиння дозволяє виключити злоякісне новоутворення, а також оцінити запалення. Для підбору антибіотиків можна застосовувати посів мокротиння (мікробіологічне дослідження) або аналізувати бронхіальне вміст, який отримують при бронхоскопії.
Проводиться рентгенографія органів грудної клітки, яка дозволяє виключити інші захворювання (пневмонію, рак легені). З цією ж метою призначають бронхоскопію. Для оцінки легеневої гіпертензії використовують електрокардіографію та ехокардіографію.
Основний метод діагностики ХОЗЛ і оцінки ефективності лікування – спірометрія. Вона проводиться в спокої, а потім після інгаляції бронхорозширюючих засобів, наприклад, сальбутамолу. Таке дослідження допомагає виявити бронхіальну обструкцію (зниження прохідності дихальних шляхів) та її оборотність, тобто здатність бронхів повернутися в нормальний стан після використання ліків. При ХОЗЛ часто спостерігається незворотна бронхіальна обструкція.
При вже підтвердженому діагнозі ХОЗЛ для контролю перебігу хвороби можна застосовувати пикфлоуметрию з визначенням пікової швидкості видиху.
За 10 років в клініці ИнтеграМед отримали допомогу 9,5 тисяч пацієнтів з ХОЗЛ. Знання і досвід, набуті під час роботи в НДІ пульмонології, допомагають нашим пульмонологам підібрати правильну схему лікування.
Під час прийому у лікаря ваші скарги уважно вислухають. Скарги і анамнез допомагають правильно оцінити розвиток хвороби і ступінь тяжкості. Ступінь тяжкості хвороби оцінюються за міжнародними рекомендаціями GOLD 2018.
Задишка вимірюється в балах за допомогою анкетування пацієнта, за шкалою MRC . Оцінка задишки необхідна для спостереження за лікуванням. У пацієнта оцінюється апетит, ріст і вага, форма грудної клітки і шкірних покривів. Обов’язково вимірюється рівень кисню в крові.
Після огляду проводяться дихальні тести. Лікарі виконують спірометрію самостійно. Результат тесту ставати точним при виконанні дихального тесту лікарем. При необхідності проведуть комплексне дослідження функції дихання і дифузійної здатності легень.
Ознаки і симптоми хронічного обструктивного захворювання легенів – як вчасно помітити?
Відмова від куріння є ефективним доведеним методом, здатним призупинити розвиток ХОЗЛ і зниження легеневих функцій. Інші методи можуть полегшити перебіг хвороби або відсунути загострення, прогресування захворювання зупинити не в змозі.
Профілактика грипу та пневмонії допоможе запобігти загостренню захворювання і подальший розвиток хвороби. Необхідно щорічно робити щеплення від грипу перед зимовим сезоном, краще в жовтні.
Кожні 5 років необхідна ревакцинація від пневмонії.
Нелегочные прояви
Як будь-яке хронічне запалення, хронічна обструктивна хвороба легень чинить системну дію на організм і призводить до ряду порушень, не пов’язаних з фізіологією легенів.
- Дисфункція скелетних м’язів, що беруть участь в диханні (міжреберних), м’язові атрофії.
- Поразка внутр6нней вистилки судин і розвиток атеросклеротичних уражень, збільшення схильності до тромбообрахованию.
- Випливає з попереднього обставини ураження серцево-судинної системи (артеріальна гіпертензія, ішемічна хвороба серця, в тому числі, гострий інфаркт міокарда). При цьому для осіб з артеріальною гіпертензією на тлі ХОЗЛ більш характерна гіпертрофія лівого шлуночка і його дисфункція.
- Остеопороз та пов’язані з ним спонтанні переломи хребта і трубчастих кісток.
- Ниркова дисфункція зі зниженням швидкості клубочкової фільтрації, оборотних зниження кількості відокремлюваної сечі.
- Емоційні і психічні порушення виражаються в розладах працездатності, схильності до депресій, зниженому емоційному фоні, тривожності. При цьому, чим більший ступінь тяжкості основної хвороби, тим гірше піддаються корекції емоційні розлади. Також у хворих реєструються порушення сну і нічні апное. Хворий на ХОЗЛ середньої і важкої ступені нерідко демонструє когнітивні розлади (страждають пам’ять, мислення, здатність до навчання).
- В імунній системі відзначається збільшення фагоцитів, макрофагів, у яких, тим не менш, падає активність і здатність до поглинання бактеріальних клітин.
- Задишка. Дві третини пацієнтів, які хворіють на ХОЗЛ, звертаються до лікаря при виникненні задишки. Утруднене дихання і задишка заважають жити і працювати, тому пацієнт приходить на прийом до лікаря. Між вперше виникли відчуттям задишки і візитом до пульмонолога проходить три або п’ять років.
- Кашель. Кашель турбує звично, як кашель курця. Кашлю не надають серйозного значення. Мокротиння при кашлі сірого, зеленого або бурого кольору. Мікроби, які живуть і розмножуються в бронхах, фарбують мокротиння в такі кольори.
- Свистяче дихання. Задишка та кашель супроводжується хрипами і свистом у грудній клітці. Звуження просвіту бронха викликає при диханні свистячі звуки. Мокрота всередині бронхів, посилює або змінює ці звуки.
Лікарські засоби, препарати
- Бронхорасширяющие призначаються або постійно, або в режимі потреби. Перевагу мають інгаляційні форми тривалої дії.
- Тривалі бета-2 агоністи: Формотерол (в аерозолі або порошковому інгаляторі), Индакатерол (порошковий інгалятор), Олодатерол.
- Агоністи короткої дії: аерозолі Сальбутамол або Фенотерол.
- Антихолінергічні дилятаторы короткої дії – аерозоль Іпратропію бромід, тривалі – порошкові інгалятори Тіотропію бромід і Гликопиррония бромід.
- Об’єднані бронходилятаторы: аерозолі Фенотерол плюс Іпратропію бромід (Беродуал), Сальбутамол плюс Іпратропію бромід (Комбивент).
- Глюкокортикостероїди в инагляторах володіють низьким системним і побічним ефектом, добре увеличсивают бронхіальну прохідність. Вони зменшують кількість ускладнень і підвищують якість життя. Аерозолі Бекламетазона дипропіонат та Флутиказона пропіонат, порошковий Будесонид.
- Комбінації глюкокортикоїдів та бета2-агоністів дозволяє знизити смертність, хоча і підвищує ризики розвитку пневмонії у пацієнтів. Порошкові інгалятори: Формотерол з Будесонидом (Симбикорт турбухаллер, Формисонид, Спиромакс), Салметерол, аерозолі: Флутиказон і Формотерол з Беклометазона дипропионатом (Фостер).
- Метилксантини Теофілін у низьких дозах знижує частоту загострень.
- Інгібітор фосфодіестерази-4 – Рофлумиласт урежает загострення важких форм бронхитического варіанту захворювання.
Наростаюче погіршення кисневого забезпечення тканин вимагає додаткової оксигенотерапії в постійному режимі при зниженні парціального тиску кисню від 55 мм. рт.ст і сатурація менше 88%. Відносними показаннями стають легеневе серце, згущення крові, набряки.
Тривалість лікування займає близько 15 годин на добу з перервами не довше 2 годин. Середня швидкість подачі кисню від 1-2 до 4-5 літрів за хвилину.
Альтернативою у пацієнтів з менш грубими порушеннями вентиляції стає тривала домашня вентиляція легенів. Вона передбачає використання кисневих респіраторів в нічні години і кілька годин вдень. Підбір режимів вентиляції проводиться в стаціонарі або респіраторний центрі.
Протипоказаннями до цього виду терапії стають низька вмотивованість, ажитація пацієнта, розлади ковтання, потреба в тривалій (близько 24 годин) киснетерапії.
До інших методів респіраторної терапії відносять перкусионный дренаж бронхіального вмісту (невеликі обсяги повітря подаються в бронхіальне дерево з певною частотою і під певним тиском), а також дихальна гімнастика з форсованим видихом (надування кульок, дихання ротом через трубочку) або дихальна гімнастика Стрельникової.
Легенева реабілітація повинна проводитись всім пацієнтам. починаючи з 2 ступеня тяжкості. Вона включає навчання дихальної гімнастики і фізичним вправам, при необхідності – навичкам киснетерапії.
Також оказыввается психологічна допомога хворим, проводиться мотивація їх на зміну способу життя, навчання розпізнаванню ознак погіршення захворювання і навичок швидкого звернення за медичною допомогою.
Таким чином, на сучасному етапі розвитку медицини хронічна обструктивна хвороба легень, лікування якого досить детально опрацьовано, – це патологічний процес, який можна не тільки коригувати, але і попереджати.
Якщо обрана лікарська терапія ХОЗЛ, лікування полягає в постійне (довічне) застосування інгаляторів. Ефективний препарат, що допомагає зняти задишку і поліпшити стан хворого, підбирає лікар-пульмонолог або терапевт.
Бета-агоністи короткої строку дії (інгалятори-рятувальники) здатні швидко зняти задишку, їх використовують тільки в екстрених випадках.
Антихолинолитики короткого терміну дії здатні поліпшити функцію легенів, знімають виражені симптоми хвороби і поліпшують загальний стан хворого. При нечітко виражених симптомах можуть застосовуватися не постійно, а тільки в міру необхідності.
Для хворих з тяжкою симптоматикою призначаються бронходилататори тривалої дії на останніх стадіях лікування ХОЗЛ. Препарати:
- Бета2-адреноміметики тривалої дії (Formoterol, Salmeterol, Arformoterol) здатні знизити кількість загострень, поліпшити якість життя хворого і полегшити симптоматику перебігу хвороби.
- М-холіноблокатори тривалої дії (Tiotropium) допоможуть поліпшити легеневі функції, знижують задишку і полегшують симптоми хвороби.
- Для лікування часто застосовують комбінацію препаратів бета-2-адреноміметиків і антихолінергічних – це набагато ефективніше, Чим застосування їх окремо.
- Теофілін (Teo-Dur, Slo-bid) знижує частоту загострень ХОЗЛ, лікування цим препаратом доповнює дію бронходилаторов.
- Глюкокортикоїди, що володіють потужною протизапальною дією, широко використовуються для лікування ХОЗЛ у вигляді таблеток, ін’єкцій або інгаляцій. Інгаляційні препарати, такі як “Флютиказон” і “Будисонин”, можуть знизити кількість загострень, збільшити період ремісії, але не поліпшать дихальні функції. Вони часто призначають у поєднанні з бронходилаторами тривалої дії. Системні глюкокортикоїди у формі таблеток або ін’єкцій призначаються лише в періоди загострення хвороби і нетривалий час, оскільки мають цілий ряд несприятливих побічних ефектів.
- Муколітичні препарати, такі як “Карбоцестеин” і “Амброксол”, значно покращують відходження мокротиння у пацієнтів і позитивно впливають на їх загальний стан.
- Антиоксиданти також використовуються для лікування даного захворювання. Препарат “Ацетилцестеин” здатний збільшити періоди ремісії і знизити кількість загострень. Даний препарат використовують у поєднанні з глюкокортикоїдами і бронходилататорамі.
Хворі з таким діагнозом часто страждають гипоксиями – це зниження кисню в крові. Тому страждає не тільки дихальна система, але і всі органи, оскільки вони недостатньо забезпечуються киснем. У хворих може розвиватися цілий ряд побічних захворювань.
Для поліпшення стану хворих і усунення гіпоксії і наслідків дихальної недостатності при ХОЗЛ лікування проводять з кислородотерапией. Попередньо у хворих вимірюють рівень кисню в крові.
Для цього використовують таке дослідження, як вимірювання газів крові в артеріальній крові. Забір крові проводить тільки лікар, оскільки кров для дослідження повинна бути взята виключно артеріальна, венозна не підійде.
Киснетерапії хворі повинні отримувати не тільки в умовах стаціонару, але і вдома.
Ускладнення
- Запалення легенів
- Пневмоторакс
- Гостра дихальна недостатність
- ТЕЛА
- Бронхоектази
- Легеневі кровотечі
- Легенева гіпертензія ускладнює до 25% середньо випадків легеневої обструкції і до 50% важких форм хвороби. Її цифри дещо нижче, Чим при первинній легеневій гіпертензії і не перевищують 50 мм. рт.ст. Часто саме підвищення тиску в легеневій артерії стає винуватцем госпіталізації та смертності хворих.
- Легеневе серце (у тому числі, декомпенсація його з вираженою недостатністю кровообігу). На формування легеневого серця (правошлуночкової серцевої недостатності) безсумнівний вплив має стаж і обсяг куріння. У курців із сорокарічним стажем легеневе серце – це майже обов’язковий супровід ХОЗЛ. При цьому формування даного ускладнення не розрізняється для бронхитического і емфізематозного варіантів ХОЗЛ. Воно розвивається або прогресує по мірі прогресу основної патології. Приблизно у 10-13 відсотків пацієнтів легеневе серце декомпенсіруются. Майже завжди легенева гіпертензія асоційована з розширенням правого шлуночка, лише у поодиноких хворих розміри правого шлуночка залишаються нормальними.
Зазначена легенева патологія неухильно прогресує з часом.
Це призводить до появи наступних ускладнень:
- Запалення легенів.
- Розрив вісцеральної плеври, що провокує проникнення повітря у плевральну порожнину.
- Дихальна недостатність (гостра/хронічна).
- Витіснення сполучною тканиною легеневої паренхіми, що впливає на якість газообміну і обмежує рухливість ураженої секції.
- Застійна серцева недостатність.
- Хвороба Вакеза, при якій спостерігає збільшення кількості еритроцитів, тромбоцитів і лейкоцитів у кровоносній системі.
- Порушення серцевого ритму.
- Підвищення тиску в легеневій артерії. Виникає на запущених стадіях ХОЗЛ — і може стати причиною смертельного результату.
- Легеневе серце.
Лабораторні та інструментальні методи дослідження
Аналіз крові
При стабільному перебігу захворювання (у фазі ремісії) ознак запального процесу не визначається. При загостренні ХОЗЛ часто спостерігається невеликий нейтрофільний лейкоцитоз з палочкоядерним зрушенням і помірним збільшенням
. Можуть виявлятися слабко виражені та інші гострофазові показники крові (С-реактивний білок, підвищення рівня
– і в
-глобулінів сироватки крові тощо).
У частини хворих з гіпоксемією і вираженою дихальною недостатністю розвивається компенсаторний еритроцитоз, збільшується рівень гемоглобіну. В цих випадках підвищуються гематокрит і в’язкість крові, спостерігається низька ШОЕ.
Дослідження мокротиння (цитологічне, бактеріоскопічне і культуральне) в умовах стаціонару також входить в необхідний обсяг досліджень.
При частих загостреннях і загостреннях із затяжним перебігом, по можливості, необхідно провести імунологічне дослідження для вирішення питання про призначення імунокоригуючої терапії.
Рентгенологічне дослідження не є вирішальним для постановки діагнозу, але воно обов’язково проводиться у хворих хронічною обструктивною хворобою легенів. Основною метою такого дослідження є виключення інших захворювань, які можуть мати подібну клінічну картину або поєднуватися з ХОЗЛ (туберкульоз і рак легені, інтерстиціальні захворювання легень).
При загостренні ХОЗЛ рентгенологічне обстеження дозволяє виключити пневмонію, абсцес легені, венозний застій і набряк легенів на ґрунті лівошлуночкової недостатності. Методом вибору є рентгенографія органів грудної порожнини в прямій і правій бічній проекціях. Переконливі зміни на рентгенограмі виявляються починаючи з II стадії захворювання.
Найбільш характерним для хронічної обструктивної хвороби легень є наявність ознак емфіземи легенів і зміни легеневого малюнка. За рахунок емфіземи виявляють підвищення прозорості легеневих полів, сплощення і низьке розташування діафрагми, збільшення ретростернального простору і передньозаднього розміру грудної клітини, іноді – тонкостінні повітряні порожнини (булли).
Зміна легеневого малюнка проявляється посиленням його і деформацією в прикореневих зонах і наддиафрагмальных відділах, потовщенням стінок крупних бронхів (рентгенолог часто зазначає ці зміни як «пневмофіброз»).
Вказані зміни характерні для переважно бронхитического типу захворювання. При переважно эмфизематозном типі посилення легеневого малюнка менш помітно, а при вираженої емфіземи може навіть спостерігатися його збіднення за рахунок судинного компонента.
Можуть виявлятися навіть великі ділянки легеневих полів, позбавлених легеневого малюнка. Разом з тим в прикореневих відділах зберігається кілька посилений легеневий малюнок за рахунок ущільнення стінок бронхів і перибронхиального фіброзу.
Виникає питання — Чи можна на рентгенологічному знімку виявити загострення ХОЗЛ? При загостренні захворювання часто розвивається перибронхиальная і периваскулярная інфільтрація у вигляді муфт, однак пов’язати ці морфологічні зміни з загостренням можна лише після оцінки динаміки цих змін під впливом лікування (не раніше, Чим через 3-4 тижні).
При розвитку легеневої гіпертензії та хронічного легеневого серця виявляються додаткові рентгенологічні зміни, які висвітлені в спеціальній главі цієї книги.
Комп’ютерна томографія не є обов’язковою при ХОЗЛ, але в ряді випадків рекомендується для уточнення патологічних змін в легенях. Комп’ютерна томографія дозволяє уточнити характер емфіземи (центролобулярная, панлобулярная, парасептальная), чітко виявити булли, їх локалізацію та розміри;
Електрокардіографія при хронічної обструктивної хвороби легень дозволяє виявити ознаки перевантаження і гіпертрофії правих відділів серця. Поряд з цим ЕКГ сприяє виключенню серцевих захворювань, які можуть супроводжуватися задишкою, вторинним бронхіт з обструктивним синдромом, кашлем.
Дослідження функції зовнішнього дихання займає провідне місце серед параклінічних методів. Воно використовується для постановки діагнозу, визначення ступеня тяжкості (стадії) захворювання, підбору медикаментів, оцінки ефективності лікування, для експертизи непрацездатності та уточнення прогнозу захворювання.
При дослідженні ФЗД виявляється обструктивний тип порушення вентиляції. Найбільше практичне значення має визначення двох параметрів: ОФВ1 і його відносини до форсованої життєвої ємності легень (ФЖЕЛ).
Найбільш чутливим показником обструктивних порушень (обмеження повітряного потоку) є зниження відношення ОФВ1/ФЖЕЛ менше 70 % від належної величини, яке виявляється вже в I стадії захворювання (при легкому перебігу), у той час як зниження ОФВ1 нижче норми ({a}lt; 80 % від належної величини) спостерігається лише починаючи з II стадії захворювання.
Разом з тим визначення ОФВ1 має перевагу для оцінки тяжкості захворювання, ефективності лікування, прогнозу і при проведенні функціональних проб. Якщо зниження ОФВ1 реєструється протягом одного року як мінімум 3 рази, незважаючи на проведену терапію, то обструкція вважається хронічною.
В якості скринінгового методу діагностики обструкції, а також для орієнтовної оцінки ефективності лікування використовується визначення пікової швидкості видиху (ПСВ) з допомогою пикфлоуметра.
Як вже зазначалося, для ХОЗЛ характерна необоротна (або частково оборотна) обструкція дихальних шляхів. У зв’язку з цим проведення бронходилатационного тесту входить в число обов’язкових діагностичних критеріїв.
а) в2-агоністи короткої дії (наприклад сальбутамол 2-4 дози — 200-400 мкг (доза залежить від тяжкості перебігу хронічної обструктивної хвороби легень) з оцінкою бронходилатационного відповіді через 15-30 хвилин;
б) антихолінергічні препарати, наприклад атровент (іпратропію бромід) 4 дози (80 мкг) з оцінкою бронходилатационного відповіді через 30-45 хвилин.
Всі бронхорозширювальні препарати повинні бути скасовані з урахуванням тривалості їх дії: в2-агоністи короткої дії — за 6 годин до початку тесту, пролонговані теофиллины — за 24 години і т. д.
ОФВ1 = (ОФВ1, дилат. (мл) – ОФВ1, вих. (мл))/(ОФВ1, вих. (мл)) x 100%
Про позитивну відповідь, тобто про наявність зворотної бронхіальної обструкції, свідчить величина приросту ОФВ1 {amp}gt; 15 % від належного значення і {a}gt; на 200 мл Такий приріст ОФВ1 характерний для бронхіальної астми.
При ХОЗЛ бронходілатаційний тест негативний, тобто приріст ОФВ1 {amp}lt; 15 % і {a}lt; 200 мл Необхідно мати на увазі, що при динамічному вимірі спостерігаються і спонтанні коливання ОФВ1, невелика динаміка показника під впливом бронхолітиків є і у здорових осіб.
Ехокардіографію проводять для виявлення легеневої гіпертензії та хронічного легеневого серця.
Бронхоскопію призначають, як правило, з метою диференціальної діагностики з іншими захворюваннями, які можуть дати подібну симптоматику (насамперед з раком і туберкульозом легені), рідше — для оцінки стану слизової оболонки бронхів і проведення бронхоскопической санації.
Саперів В. Н., Андрєєва В. І., Мусалимова Р. Р.
У поєднанні з лікарськими препаратами для лікування захворювання широко використовують і немедикаментозні методи. Це киснева терапія та реабілітаційні програми. Крім того, хворі на ХОЗЛ повинні розуміти, що необхідно повністю відмовитися від куріння, т. к.
Особливу увагу слід звернути на якісне і повноцінне харчування пацієнтів з ХОЗЛ. Лікування та покращення якості життя хворих з подібним діагнозом багато в чому залежить від них самих.
- Скринінгової методой виявлення патології стає спірометрія. Відносна дешевизна методу і простота виконання діагностики дозволяє охопити їм достатньо широкі маси пацієнтів первинної лікувально-діагностичного ланки. Діагностично значущими ознаками обструкції станоятся труднощі з видихом (зниження відношення об’єму форсованого видиху до форсованої життєвої ємності легенів менше 0,7).
- У осіб без клінічних проявів захворювання можуть насторожувати зміни експіраторної частини кривої “потік-об’єм”.
- Додатково при виявленні труднощів з видихом проводяться лікарські тести з використанням інгаляційних бронхорозширюючих засобів (Сальбутамолу, Іпратропію броміду). Це дозволяє відокремити пацієнтів з оборотними порушеннями бронхіальної прохідності (бронхіальною астмою) від пацієнтів з ХОЗЛ.
- Рідше користуються добовим моніторуванням дихальної функції з метою уточнити варіабельність розладів в залежності від часу доби, навантаження, наявності шкідливих факторів у вдихуваному повітрі.
Якість життя
Для оцінки даного параметра використовуються Опитувальники SGRQ і HRQol, тести Pearson χ2 та Fisher. Враховується вік початку куріння, кількість викурених пачок, тривалість симптомів, стадія захворювання, ступінь задишки, рівень газів крові, кількість загострень і госпіталізацій за рік, наявність супутніх хронічних патологій, ефективність базисного лікування, участь в програмах реабілітації,
- Одним з факторів, який необхідно враховувати при оцінці якості життя пацієнтів з ХОЗЛ стає стаж куріння і кількість викурених сигарет. Дослідження підтверджують. Що зі збільшенням стажу паління у пацієнтів ХОЗЛ істотно знижується соціальна активність, і наростають депресивні прояви, відповідальні за зниження не тільки працездатності, але і соціальної адаптованості і статусності хворих.
- Наявність супутніх хронічних патологій інших систем знижує якість життя за рахунок синдрому взаємного обтяження і збільшує ризик летальних випадків.
- Більш старші пацієнти мають гірші функціональні показники і можливості компенсації.
Харчування
Близько 30% хворих з ХОЗЛ відчувають труднощі в прийомі їжі, це пов’язано з вираженою задишкою. Часто вони просто відмовляються від їжі, і відбувається значна втрата ваги. Хворі слабнуть, імунітет знижується, і в такому стані можливе приєднання інфекції. Відмовлятися від прийому їжі не можна. Для таких хворих запропоновано дробове харчування.
Харчуватися пацієнти з ХОЗЛ повинні часто і невеликими порціями. Вживати в їжу їжу, багату білками і вуглеводами. Перед прийомом їжі бажано трохи відпочити. У раціон обов’язково повинні бути включені полівітаміни та харчові добавки (вони є додатковим джерелом калорій і поживних речовин).
Реабілітація
У нашому пульмонологічному відділенні розроблена «Програма легеневої реабілітації для пацієнтів з хронічною обструктивною хворобою легень».
Курс комплексної терапії дозволяє замінити бронхоскопические санації у пацієнтів з бронхоектазами.
- мокрота стає легко откашливаемой, відкашлювання відбувається природним шляхом, проводиться заливка в найдрібніші бронхи лікарські препарати, включаючи антимікробні засоби.
- введення препаратів всередину бронха і видалення мокротиння не носить інвазивний і травматичний характер.
- за рахунок позитивного ефекту від дренажних технік і спеціальних вправ, що входять в курс, поліпшується лімфодренаж бронхів, їх кровопостачання. Як наслідок посилюються захисні властивості слизової пошкоджених бронхів і навколишнього легеневої тканини.
- відсутні ризики притаманні бронхоскопії: ризик кровотечі, пошкодження і алергічної реакції на анестезію.
Зателефонуйте нам і запишіться на прийом:
8 800 555-03-82 – безкоштовно
8 495 662-99-24
Тек ж у Вас є можливість обійтися без телефону і записатися онлайн через сайт. Пізніше, наш менеджер зв’яжеться з Вами для уточнення деталей прийому.
Натискаючи на кнопку “ЗАПИСАТИСЯ НА ПРИЙОМ”, Ви погоджуєтеся на обробку ваших персональних даних!
Політика конфіденційності
Пацієнтам з цим захворюванням рекомендовано щорічне курортне лікування та спеціальні легеневі програми. У кабінетах лікувальної фізкультури їх можуть навчити спеціальної дихальної гімнастики, яку необхідно проводити вдома.
Такі заходи можуть значно покращити якість життя, знизити потребу в госпіталізації пацієнтів з діагнозом ХОЗЛ. Симптоми і лікування традиційне обговорили. Ще раз загостримо увагу, що багато чого залежить від самих пацієнтів, ефективне лікування можливе тільки при повній відмові від куріння.
Лікування ХОЗЛ народними засобами також може принести позитивні результати. Це захворювання існувало й раніше, тільки назва його з часом змінювалося і народна медицина досить успішно справлялася з ним.
У народній медицині для лікування ХОЗЛ з успіхом пименяют наступні трави: шавлія, мальву, ромашку, евкаліпт, квітки липи, буркун, корінь солодки, корінь алтею, насіння льону, ягоди анісу та ін. З цього лікарського сировини готують відвари, настої або використовують для інгаляцій.
Схеми та режими дозування
- Для легкого та середньотяжкого перебігу ХОЗЛ при невираженою симптоматикою і рідкісних загостреннях кращі Сальбутамол, Фенотерол, Іпратропію бромід в режимі “на вимогу”. Альтернатива – Формотерол, Тіотропію бромід.
- При тих же формах з яскравими клінічними проявами Форотерол, Индакатерол або Тіотропію бромід, або їх комбінації.
- Середньотяжкий і тяжкий перебіг з істотним зниженням об’єму форсованого видиху при частих загостреннях, але невираженою клініці потребує призначення Формотероли илил Индакатерола в поєднанні з Будесонидом, Бекламетоазоном. Тобто частіше користуються комбінованими інгаляційними препаратами Симбикорт, Фостер. Можливо і ізольоване призначення Тіотропію. Альтернатива – призначення тривалих бета-2 агоністів і Тіотропію броміду в поєднанні або Тіотропію броміду і Рофлумиласта.
- Середньотяжкий і тяжкий перебіг при вираженій симптоматиці – це Формотерол, Будесонид (Бекламетазон) і Тіотропію бромід або Рофлумиласт.
Загострення ХОЗЛ вимагає не тільки збільшувати дози основних препаратів, але також підключати глюкокортикостероїди (якщо раніше вони не гназначались) і проводити антибіотикотерапію. Тяжкелых больлных нерідко доводиться переводити на киснетерапії або штучну вентиляцію легенів.
ХОЗЛ – історія хвороби
Звернемося до історії даного захворювання. Саме поняття – хронічна обструктивна хвороба легень – з’явилося лише наприкінці 20-го століття, а такі терміни, як “бронхіт” і “пневмонія” вперше прозвучали тільки в 1826 році.
Далі, через 12 років (1838 р) відомий лікар-клініцист Григорій Іванович Сокільський описав інше захворювання – пневмосклероз. У той час більшість вчених медиків припускали, що причина більшості хвороб нижніх дихальних шляхів – саме пневмосклероз. Таке ураження легеневої тканини отримало назву “хронічна інтерстиціальна пневмонія”.
У наступні кілька десятиліть вчені всього світу вивчали протягом і пропонували методи лікування ХОЗЛ. Історія хвороби нараховує десятки наукових праць медиків. Так, наприклад, неоціненні заслуги у вивчення даного захворювання вніс великий радянський учений, організатор паталого-анатомічної служби в СРСР, Іполит Васильович Давидовський.
У 2002 році кандидат медичних наук Олексій Миколайович Кокосів оприлюднив свою роботу про історію ХОЗЛ. У ній він вказав, що в довоєнний період і під час ВВВ відсутність правильного і своєчасного лікування укупі з величезними фізичними навантаженнями, переохолодженнями, стререссом і недоїданням призвело до зростання серцево-легеневої недостатності у ветеранів-фронтовиків.

Цьому питанню було присвячено багато симпозіумів і робіт медиків. Тоді ж професор Володимир Микитович Виноградов запропонував термін ХНЗЛ (хронічне неспецифічне захворювання легень), але ця назва не прижилася.
Трохи пізніше з’явилося поняття ХОЗЛ і воно трактувалося як збірне поняття, що включає в себе кілька захворювань дихальної системи. Вчені всього світу продовжують вивчати проблеми, пов’язані з ХОЗЛ, і пропонувати все нові методи діагностики і лікування.