Перфоративный отит: етапи виникнення
- Прокол перетинки
- Перетинка при отиті
- Перфорація перетинки
Гострим гнійним середнім отитом (перфоративний отит) називається запальний процес, що протікає у слизовій оболонці барабанної порожнини. Відмітною ознакою захворювання є наявність гнійної рідини в середньому вусі. Воно дуже часто зустрічається у дітей у віці до трьох років.
У малюків порожнину середнього вуха може бути легко заражена шляхом проникнення мікроорганізмів з носоглотки за євстахієвої труби.
Захворюваність такими запальними захворюваннями (наприклад, гайморит) досягає піку в ранньому дитинстві до дозрівання імунної системи. Однак це не означає, що підлітки і дорослі позбавлені від ризику виникнення гнійного отиту середнього вуха.
Існує три стадії гнійного середнього отиту:
- Доперфоративная. Характеризується розвитком запалення порожнини середнього вуха і накопиченням рідини з подальшим перетворенням її в гній. При огляді видно почервоніла (гіперемована) барабанна перетинка.
- Перфоративна. При перфоративного отиті відбувається прорив барабанної перетинки, і скупчується гній починає виливатися з вуха. При цьому пацієнт зазвичай відзначає зниження больових відчуттів і почуває себе краще. Гнійні виділення з вуха спочатку рясні, іноді в них є кров. При медичному огляді лікар може спостерігати гній, видимий через перфорацію і пульсуючий «в такт» пульсу.
- Репаративна. Відбувається загоєння та рубцювання пошкоджених тканин.
Що таке перфорація барабанної перетинки? Поява розриву в перетинці (тонкій мембрані, яка відокремлює зовнішній слуховий прохід від середнього вуха) називається перфорацією (проколом) барабанної перетинки. Прокол барабанної перетинки при отиті часто супроводжується зниженням слуху, а іноді і закінченням рідини (гною).
Симптомами та ознаками розриву барабанної перетинки можуть бути:
- хворобливі (іноді нестерпно) відчуття у вухах;
- закінчення гнійної рідини (можливо з кров’ю) з вуха;
- часткова або повна втрата слуху;
- дзвін у вусі (вухах);
- відчуття запаморочення і пов’язані з ним нудота або блювання.
Як виглядає розрив барабанної перетинки, ви можете побачити на фото, розташованому вище.
Зверніться до отоларинголога, це ЛОР, якщо виникло будь-якої з вищеописаних ознак або симптомів прокол барабанної перетинки при отиті. Середнє і внутрішнє вухо дуже чутливі до пошкодження або інфекції. Швидке і правильне лікування допоможе зберегти слух.
Якщо ви думаєте, що у вас виник прокол барабанної перетинки, то не мочіть вуха, щоб уникнути виникнення інфекції.
- Не купайтеся.
- Щоб оберегти вухо, при прийнятті душу або ванни використовуйте шапочку для душу або вкладіть у зовнішнє вухо ватний тампон, покритий вазеліном.
- При проколі барабанної перетинки деякі краплі, а також народні засоби (наприклад, алое при отиті) можуть лише нашкодити і посилити больові відчуття.
Діагностика пошкодження барабанної перетинки здійснюється шляхом огляду вуха за допомогою отоскоп.
- Візуально перфорація виглядає як щілина у формі трикутника з рваними краями.
- Перфорація найчастіше виникає у нижньому квадранті барабанної перетинки.
Зазвичай розмір перфорації визначає рівень втрати слуху – більший отвір викликає велику втрату слуху, Чим маленький отвір.
- Якщо барабанна перетинка при отиті була пошкоджена в результаті важкої травми (наприклад, перелому кісток черепа) і це супроводжується порушенням роботи внутрішнього вуха, то втрата слуху може бути серйозною, аж до глухоти.
- Результатом хронічної інфекції внаслідок ушкодження барабанної перетинки при отиті може стати тривале погіршення або втрата слуху.
Основною причиною розвитку захворювання є вплив на середнє вухо патогенного стафілокока, що впливає на лікування хронічного гнійного отиту. Деякі фахівці вважають, що саме він є однією з причин, які сприяють переходу гострого отиту в хронічну форму.
По локалізації запального процесу розрізняють наступні форми захворювання, що визначають хронічний отит середнього вуха — лікування, діагностику:
- мезотимпаніт;
- епітимпаніт.
При хронічному гнійному мезотімпаніте патологоанатомічна картина залежить від того, в якій стадії знаходиться запальний процес: ремісії або загострення. В стадії ремісії спостерігається перфорація барабанної перетинки, яка може бути в її натягнутої частини не крайової чи центральної.
У разі якщо розміри перфорації значні, рукоятка молоточка вільно висить над барабанної порожниною. Краю перфорації можуть бути истонченными або у вигляді потовщеної рубця. Збережена частина перетинки має звичайний колір. У медіальної стінки барабанної порожнини слизова оболонка в області мису волога і бліда.
При загостренні картина дуже сильно змінюється. Як правило, в зовнішньому слуховому проході спостерігається багато гнійної слизу. Збережена частина барабанної перетинки гіперемована (має різке почервоніння) і потовщена, а слизова оболонка барабанної порожнини стає набряклою, і теж гиперемированной. Дуже часто в цей період утворюються грануляції і дрібні поліпи.
слухові кісточки, вхід у печеру (антрум) та сама печера, а також стінки надбарабанного простору. Саме тому під назвою епітимпаніт розуміють патологічні процеси, які відбуваються в аттико-антральной області.
При цій формі захворювання перфорація барабанної перетинки крайова і розташовується в розслабленій (ненатянутой) частини барабанної перетинки. У цій частині перетинки відсутня сухожильну барабанне кільце, і запальний процес практично відразу переходить на кістку, провокуючи виникнення остеита (ущільнення) кісткової тканини.
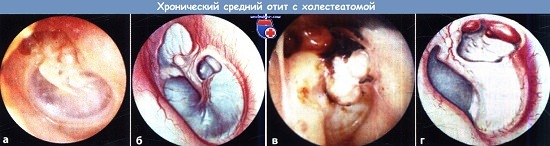
Холестеатомой називають біле щільне утворення, яке зазвичай має сполучно-тканий оболонку, звану матрикс, яка покрита декількома шарами плоского епітелію. Кістка руйнується під дією деяких хімічних компонентів холестеатоми та продуктів розпаду.
Раніше такий процес називали костоїда. Зростаюча холестеатома нерідко викликає значні руйнування в області скроні, які досить часто стають причиною так званої радикальної операції і призводять до різних внутрішньочерепних ускладнень.
В залежності від того, наскільки розповсюдився патологічний процес, виділяють обмежену і розповсюджену форму гнійно-каріозного епітімпаніта.
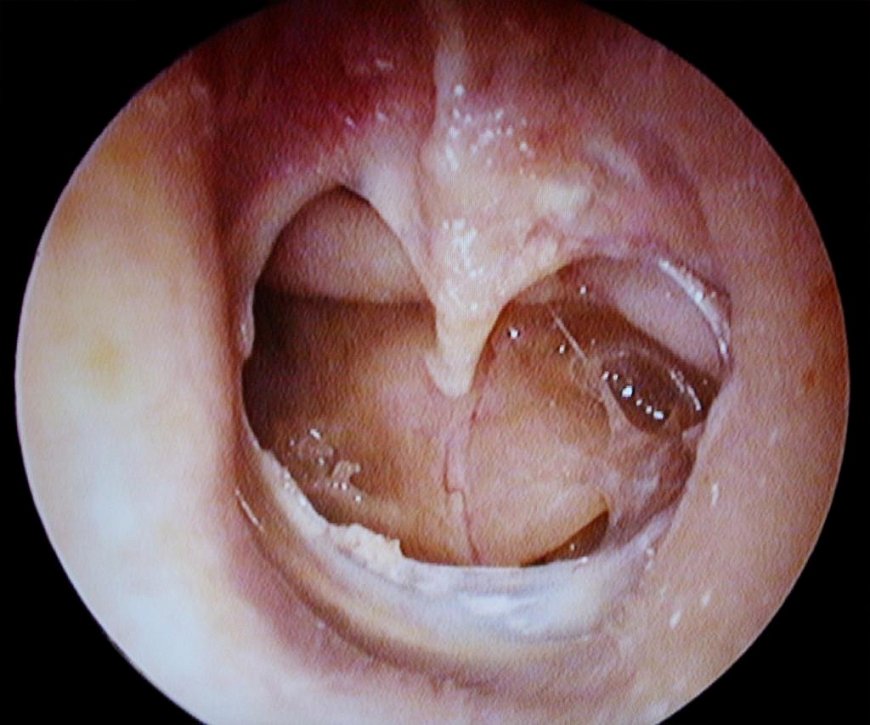
При поширеній формі епітімпаніта перфорація захоплює практично всю розслаблену частина барабанної перетинки. В цьому випадку починає свій розвиток карієс латеральної стінки аттика, а також задньо-верхньої стінки зовнішнього слухового проходу в його кісткової частини.
Досить часто через перфорацію в барабанної перетинки помітні грануляції, а при зондуванні кісткового краю виникає відчуття шорсткості. Як наслідок каріозного процесу відбувається руйнування кістки в наковально-молоточковом зчленуванні, що помітно погіршує слух.
Якщо розвивається обмежена форма гнійно-каріозного епітімпаніта, то спостерігається незначна перфорація в розслабленої частини барабанної перетинки і остеіт латеральної стінки аттика у млявій формі.
Хронічний гнійний середній отит вуха.
Для розвитку хронічного отиту необхідний ряд обставин і насамперед ослаблення резистентності організму, при хворобах крові, обміну речовин, хронічних інфекціях, аліментарної дистрофії і т. д.
Є думка, що гострий отит здатний переходити у хронічну форму, особливо часто, внаслідок неправильного лікування та наявності патології дихальних шляхів. Згадані несприятливі умови і присутність ексудативного діатезу сприяють початку хронічного отиту в дитинстві.
Інфекційні агенти можуть бути присутніми у вусі при хронічному отиті, але не відіграють провідної ролі. Має значення будова середнього вуха, пневматизация скроневої кістки, наявність тяжів, кишень, що утруднюють відтік. Частота отиту серед населення становить близько 2 %.
Симптоми запалення виражені нерізко, хвороба найчастіше триває роками. Слизова оболонка середнього вуха помірно гіперемована, потовщена, є клітинна інфільтрація, є запальна ексудація;
порушена дренажна функція слухової труби, тому утруднений відтік гноевидного ексудату в носоглотку. В ускладнених випадках з’являються грануляції, поліпи, остеомієліт слухових кісточок, стінок надбарабанного простору, верхньої стінки аттика.
Епітимпаніт — хронічний отит з важким перебігом з явищами остеомієліту кісткових утворень середнього вуха, виникненням холестеатоми. Відтік ексудату з середнього вуха утруднений. При ускладненому епітимпаніті може мати місце вушна холестеатома — своєрідне білувате шарувату освіта з епідермісу.
Холестеатома росте повільно, досягає розмірів лісового горіха і більше, руйнує кісткову тканину, оголює мозкові оболонки, у зв’язку з чим близько 90 % ускладнень отиту (менінгіт, абсцеси мозку) розвиваються саме при наявності холестеатоми.
Вушну холестеатому відносять до вторинних (хибним) холестеатомам, на відміну від вродженої (первинної) холестатомы, яка виникає на будь-якій ділянці кісткового скелета з вроджених зачатків (в плоских кістках, тілах хребців, крила клубової кістки).
Мезоэпитимпанит. Запалення охоплює всі три розділу середнього вуха.
Загальними симптомами для всіх форм отиту є зниження слуху і оторея. Оторея буває мінливою. Зниження слуху прогресує повільно і слух може тривало залишатися на постійному рівні.
Радикальна операція вуха. Тимпанопластика
Хірургічні втручання при хронічному гнійному середньому отиті переслідують дві мети:1) видалення патологічних вогнищ з скроневої кістки і усунення небезпеки внутрішньочерепних ускладнень; 2) поліпшення слуху шляхом відновлення функціональних структур звукопровідного апарату.
Здійснення першого завдання досягається за допомогою радикальної операції, вперше виробленої в 1899 р. Кюстером і Бергманном.
Етапи радикальної операції включають:1) трепанацію соскоподібного відростка — антротомию (техніка її виконання розглядалася на попередній лекції); 2) видалення кісткової частини задньої стінки зовнішнього слухового проходу і латеральної стінки аттика;
3) видалення патологічного вмісту (гною, грануляцій, поліпів, холестеатоми, каріозно змінених кісткових структур) з середнього вуха; 4) пластику, спрямовану на створення широкого повідомлення утвореної післяопераційної порожнини з зовнішнім вухом і поліпшення епідермізаціі її стінок.
https://www.youtube.com/watch?v=S1QlEQ5jJq8
Таким чином, сутність радикальної операції вуха полягає в тому, що барабанну порожнину (всі три її відділу), соскоподібний печеру і зовнішній слуховий прохід з’єднують в загальну порожнину. Тому операцію називають ще й общеполостной.
Абсолютним показанням до радикального общеполостной операції є:1) карієс кісткових структур середнього вуха; 2) холестеатома; 3) хронічний мастоїдит; 4) парез лицьового нерва; 5) лабіринтит; 6) отогенні внутрішньочерепні ускладнення.
Необхідно пам’ятати, що при появі симптомів внутрішньочерепного ускладнення хірургічне втручання повинно бути вироблено в терміновому порядку, оскільки зволікання може загрожувати життю пацієнта. Якщо в районі, де ви будете працювати, немає оториноларинголога, слід терміново зв’язатися з санітарною авіацією і вирішити питання про виклик консультанта або транспортуванні хворого в чергове ЛОР-відділення, де йому буде надана своєчасна кваліфікована допомога.
Тимпанопластика
Друга група хірургічних втручань, що застосовуються при хронічному гнійному середньому отиті, має функціональну спрямованість; основне завдання їх, як вже зазначалося, полягає поліпшення слухової функції.
Ця група операцій об’єднується під назвою «тимпанопластика» і передбачає пластичне відновлення (повне або часткове) в тій чи іншій мірі пошкодженого або втраченого звукопровідного апарату.
Очевидно, що термін «слуховосстанавливающая» операція не тільки найбільш правильно відображає суть питання, але і граматично вірно позначає його порівняно з застосовуваним іноді в клінічній практиці терміном «слухоулучшающая» операція.
Слід пам’ятати, що тимпанопластика не замінює радикальну операцію вуха, а доповнює її. Мікрохірургічні втручання на барабанній порожнині з реконструкції звукопровідного апарату проводяться після елімінації патологічних вогнищ в середньому вусі, коли післяопераційну порожнину знаходиться в хорошому стані.
Ефективність будь-якого виду тимпанопластики у чому залежить від стану слухової труби, і насамперед — її вентиляційної та дренажної функцій. Прогноз визначають також особливості порушення слуху: у міру залучення в процес звуковосприпимающего апарату кількість позитивних результатів відповідно зменшується.
Тому при вираженому порушенні звукосприйняття, як і при невосстановленной функції слухової труби, тимпанопластика не показана. Протипоказаннями до тимпанопластике є отогенні внутрішньочерепні ускладнення, дифузні лабиринтиты, хронічні алергічні середні отити, а також загострення запального процесу в середньому вусі.
Основні завдання тимпанопластики:1) освіта вільно коливається мембрани, що герметично закриває барабанну порожнину; 2) забезпечення передачі звукових коливань на стремено; 3) досягнення хорошої рухливості лабіринтових вікон;

В якості трансплантата застосовують шкіру (у вигляді вільного клаптя, викроєні з завушної області, або на ніжці з зовнішнього слухового проходу), фасцію (частіше скроневої м’язи), стінку вени і інші біологічні тканини.
Широке впровадження тимпанопластики почалося з 40-х років нашого століття, коли німецьким отиатром Вульштейном були розроблені певні типи цього хірургічного втручання (і здебільшого 5 типів).
Надалі методики операції постійно видозмінювалися і пропонувалися нові модифікації. Доцільно розрізняти три варіанти створення нової тимпанальной порожнини в залежності від локалізації і поширеності патологічного процесу в середньому вусі.
Перший варіант — створення великої тимпанальной порожнини — виробляють при схоронності слухових кісточок і незначних руйнування в барабанної порожнини. Після ревізії барабанної порожнини рукоятку молоточка резецирують і трансплантат укладають на ковадлі-молоточковий суглоб.
Другий варіант—створення малої тимпанальной порожнини — проводиться при каріозних зміни молоточка н ковадла. Змінені кісточки видаляють й клапоть укладають на голівку стремена, яке не змінено і рухливо.
Виходить звукопровідні система, аналогічна тій, яка існує у птахів (вони мають лише одну слухову кісточку — колюмеллу). Такий вид тимпанопластики з створенням «колюмелла-ефекту» є поширеним в клінічній практиці.
Третій варіант — створення редукованої барабанної порожнини — виробляють при каріозних зміни і в дузі при стремені збереження і хорошої рухливості його заснування. Трансплантатом у таких спостереженнях прикривають барабанний отвір слухової труби і вікно равлики, залишаючи відкритим вікно передодня для створення різниці тиску на вікна.
Звернемося до одного з наших спостережень.
Хворий В. В. К-ов, 40 років, поступив в клініку зі скаргами на зниження слуху на праве вухо, періодично з’являється генетично з цього вуха і відчуття шуму в ньому. Гноєтеча з вуха зазначає зі шкільних років, причину вказати не може.
5-7 років тому різко знизився слух і з’явилося відчуття шуму у вусі низької тональності, що нагадує шум водоспаду. Лікувався амбулаторно за місцем проживання промываниями вуха дезінфікуючими розчинами, отримував електрофорез з введенням розчину тетрацикліну, курси ін’єкцій екстракту алое і вітамінів групи В. протягом останніх 5 міс гноетечения з вуха не зазначає.
https://www.youtube.com/watch?v=cVQfuvXGtrM
вушна раковина і область соскоподібного відростка не змінені, при пальпації безболісні, зовнішній слуховий прохід вільний, барабанна перетинка сірого кольору, крайова перфорація овальної форми у задніх квадрантах, доходить попереду до рукоятки молоточка.
Під мікроскопом при збільшенні у 12,5 разів видно розташовані на окремих ділянках білі лусочки холестеатоми. Гострота слуху: шепотная мова — 0,5 м, розмовна — 1,5 м. При комплексній аудіометрії виявляється басова приглухуватість.
Прохідність слухових труб I ступеня. Проба з ваткою позитивна: при закритті перфорації барабанної перетинки грудочкою вати, змоченим вазеліновим маслом, слух помітно поліпшується до сприйняття шепітної мови з відстані 4 м, розмовної — більше 6 м.
Хворому проведена радикальна операція правого вуха з тимпанопластикой (другий варіант) — створення малої тимпанальной порожнини. Під час операції виявлено каріозно змінені ковадло і молот, лусочки холестеатоми, потовщення слизової оболонки барабанної порожнини і соскоподібної печери, розширений з каріозно зміненими стінками вхід у печеру.
Кістки соскоподібного відростка різко склерозірована. Всі патологічні утворення видалені, порожнину неодноразово промита теплим розчином фурациліну і трипсину. Під мікроскопом оглянуті область лабіринтових вікон та слухової труби.
Стремено збережено, рухливо, барабанний отвір слухової труби зяє. Приготований трансплантат, викроєний на ніжці зі шкіри кісткового відділу зовнішнього слухового проходу і доповнений фасцією скроневого м’яза, який сформував зовнішню стінку неотимпанальной порожнини. Трансплантат покладений на голівку стремена.
Після операції гострота слуху покращилася до сприйняття шепітної мови з відстані 5 м, розмовної — 8 м. Відчуття шуму у оперованого вусі зникло. Сьогодні виповнилося майже два роки після операції, і, як ви переконуєтеся, досягнутий функціональний результат зберігається.
Велику роль у зниженні захворюваності хронічним гнойны середнім отитом покликана зіграти диспансеризація, сутність якої полягає у виявленні факторів ризику та попередження переходу гострого гнійного середнього отиту у хронічний, ранньому виявленні та лікуванні останнього, а також профілактики пов’язаних з ним ускладнень.
Диспансерному нагляду підлягають всі хворі хронічним запаленням середнього вуха. Вони повинні оглядатися оториноларингологом 1 раз в 3 міс. Якщо захворювання протікає сприятливо, загострень процесу не спостерігається, гноєтеча з вуха припиняється, то кількість оглядів можна скоротити до 2 разів на рік (бажано до і після купального сезону).
Як уже зазначалося в першій лекції, значно знизилася захворюваність хронічним гнійним середнім отитом в яслах, дитячих садах і школах р. Куйбишева. Домогтися цього вдалося шляхом раціоналізації диспансерної роботи, яка проводиться у нас оториноларингології спільно з педіатрами при активній участі середнього медичного персоналу.
Всім дітям, які перебувають на диспансерному обліку з приводу хронічного гнійного середнього отиту і нужденним в консервативному лікуванні, воно здійснюється безпосередньо в дошкільних установах і школах.
Клінічна картина
Основними скаргами пацієнтів з хронічним гнійним мезотимпанитом, є скарги на виділення з вуха і зниження слуху. Виділення, як правило, не мають запаху і носять слизово-гнійний або гнійний характер.
Перфорація барабанної перетинки як правило центральна і в дуже рідкісних випадках крайова. Вона може мати різний розмір і форму. При огляді барабанної порожнини слизова оболонка медіальної стінки має подушкоподібне потовщення. Досить часто постійне гноєтеча з вуха викликається патологією слухової труби.
Основною скаргою хворих з хронічним гнійним эпитимпанитом є скарга на приглухуватість (зниження слуху). При цій формі генетично або відсутня, або має дуже обмежений характер. При проведенні отоскопического, або отомикроскопического, або видеоотоскопического дослідження часто виявляється перфорація, розташована в області надбарабанного поглиблення, яке заповнене білими (холестеатомными) масами.
Приглухуватість в основному кондуктивна, тобто коли зниження слуху обумовлена порушенням механізму звукопроведенія. Набагато рідше зниження слуху має змішаний характер, коли страждають обидва механізму: звукопроведенія і звукопередачі.
Хворі з холестеатомой часто скаржаться на головні болі і запаморочення, а також хиткість при ходьбі, що пояснюється утворенням в лабіринтній капсулі свища (маленького отвору), розташованого найчастіше в області ампули горизонтального напівкружного каналу.
Якщо холестеатома, що знаходиться в барабанної порожнини, має значне поширення, то відбувається руйнування практично всіх слухових кісточок, виникає блокада вікна передодня равлики. При цьому значною мірою обмежується рухливість барабанної перетинки, що призводить до різкого зниження слуху, аж до повної глухоти.
Діагностика
При діагностиці хронічного епітімпаніта важливу роль відіграє отомикроскопия або видеомикроскопия — дослідження вуха з використанням спеціальних приладів — отоскопов і мікроскопів, тобто діагностичної і хірургічної ЛОР-оптики.
При діагностиці гнійно-каріозного процесу і холестеатоми велику роль відіграють: рентгенограма скроневої кістки, яка виконується в проекції за Щюллеру і Майєру, і комп’ютерне томографічне дослідження скроневих кісток, що на сьогоднішній день набагато інформативнішою порівняно з рентгенівськими знімками.
Діагноз – отит середнього вуха.
Хронічний гнійний середній отит — гнійний запальний процес в порожнині середнього вуха, що має хронічний перебіг. Хронічний гнійний середній отит характеризується кондуктивної або змішаною приглухуватістю, гноетечением з слухового проходу, болем і шумом у вусі, іноді запамороченням і головним болем.
Хронічний гнійний середній отит діагностується за даними отоскопії, досліджень слуху, бактеріологічного посіву вушних виділень, рентгенологічних та томографічних обстежень скроневої кістки, аналізу вестибулярної функції та неврологічного статусу пацієнта.
Хірургічне лікування такого ЛОР-захворювання, як хронічний гнійний середній отит переслідує своєю метою відновити порушені функції середнього вуха і запобігти подальше проникнення інфекції.
Таким чином, операція може поєднувати в собі реконструктивний, слухоулучшающий і санирующий етапи. В залежності від конкретної клінічної ситуації пацієнтам призначають роздільну аттикоантротомию з тимпанопластикой, аттикотомию, адитотомию або радикальне втручання з облітерацією слухової труби або з формуванням малої барабанної порожнини.
Негативний момент радикальної операції вуха — це неминуче зниження слуху (приблизно на 30 дБ) внаслідок резекції каріозних слухових кісточок і залишків перфорованої барабанної перетинки, яке, однак, меркне на тлі ризику розвитку отогенних внутрішньочерепних ускладнень.
Консервативну терапію хронічного гнійного середнього отиту фахівці розглядають тільки в якості передопераційної підготовки до проведення операції на середньому вусі. Як показує практика, маніпуляції на «сухому» після попереднього курсу відповідної протизапальної антибактеріальної терапії є більш щадними, так як в більшості випадків дозволяють уникнути мастоидотомии, завдяки чому дають більш високі результати.
Причому незалежно від наявності/відсутності гноєтечі, в середньому у кожного п’ятого хворого виділяють мікроорганізми, слабо реагують на банальну системну антибіотикотерапію. Ось чому зазначені хірургічні втручання вважають умовно-обсемененными і вимагають обов’язкової передопераційної підготовки і після операційної антибіотикопрофілактики.
Вибір хірургічного доступу в чому визначається наявністю при хронічному процесі у вусі в області периантральных клітин вираженого склеротичного процесу, на тлі якого розміри антрума, як правило, зменшуються, тому, щоб підійти до нього завушним шляхом, доктору доводиться розкривати досить великий масив патологічно зміненої кістки.
У зв’язку з цим лікарі воліють користуватися эндауральным підходом (за винятком ситуацій, пов’язаних з наявністю великих холестеатом в поєднанні з парезом лицевого нерва або фистулой латерального напівкружного каналу лабіринту), так як при цьому вони можуть вчасно зупинитися в момент досягнення меж холестеатоми, зберігши кісткові структури, не залучені в патологічний процес.
Це, в свою чергу, набагато полегшує інтраопераційну реконструкцію латеральної стінки аттика, а також задньої стінки зовнішнього слухового проходу і адитуса за допомогою аутохряща, вилученого з козелка вуха або викроєні з задньої поверхні вушної раковини.
Дуже важливим елементом для створення найбільш раціональної стратегії хірургічного втручання при хронічному гнійному середньому отиті вважається проведення комп’ютерної томографії скроневих кісток. Хоч дане дослідження і малоінформативно щодо холестеатоми, зате воно є хорошою картою анатомічних особливостей конкретного хворого. Постоперационное ведення пацієнтів полягає у щоденному туалеті вуха і його промиванні.
(495) 506-61-01 — де краще оперувати захворювання вуха, горла і носа
Хронічного отиту характерно наявність стійкого виду прориву в барабанної перетинки, а також тривалих виділень гною з області вуха, які або постійні або часом відновляються.
Гнійний отит приносить хворому людині багато неприємностей і страждань.
Що ж робити в такій ситуації, куди звернутися, як лікувати гнійний отит?
Багато людей відразу ж почнуть давати поради, як вилікувати гнійний отит:
- не ходити на вулицю (там протяг!);
- прогрівати вухо;
- ставити компреси і так далі.
https://www.youtube.com/watch?v=QYvBk5fQ0s0
Однак, ці поради, в кращому випадку, будуть просто непотрібними.
Давайте спробуємо ближче розібратися з усіма цими питаннями, з’ясуємо, яке лікування гнійного отиту сьогодні в запасі в арсеналі сучасної медицини.
До основних причин виникнення цього захворювання можна віднести поширення запального процесу з порожнини носоглотки в порожнину середнього вуха, куди інфекція проникає з слухової труби. Цей процес називається ринотубарный шлях.
Інфекція проникає в порожнину середнього вуха й іншими шляхами:
- в результаті удару;
- внаслідок перенесеного менінгіту;
- після захворювання на туберкульоз;
- після кору.
Сепсис теж здатний викликати гострий гнійний середній отит.
Симптоматика, звичайно, багато в чому залежить від стадії розвитку хвороби.
Ознаки гнійного отиту постійно нагадують про захворювання:
- гнійні виділення з вуха (іноді з домішкою крові);
- неприємний запах їх вуха;
- при сякання в вухах чути шум вітру»;
- зниження слуху;
- підвищення температури тіла;
- запаморочення;
- головний біль;
- біль у вусі.
Будь-які гнійні процеси мають властивість прориватися назовні, оскільки при запаленнях вуха, гній виробляється достатньо довго. Гнійний отит середнього вуха здатний розтопити барабанну перетинку, провокуючи генетично.
На цій стадії хвороби є правомочним встановлення діагнозу: хронічний гнійний середній отит вуха.
Двобічний гнійний отит – досить грізне захворювання, особливо для найменших пацієнтів. Майже 90% отитів бувають двосторонніми, а решта 10% припадає на односторонній отит.
По закінченні декількох років загальна кількість двосторонніх отитів у дитини зменшується, що пов’язано з розвитком слухового апарату. Досить часто різні форми отиту вражають грудних немовлят, що безпосередньо пов’язано з особливостями анатомічної будови дитячого вуха. Слухова труба у грудних немовлят трохи коротші і ширші, Чим у дорослої людини.
Результатом такої будови часто є гнійний отит у немовляти.
Зовнішній гнійний отит – запальний процес у зовнішньому вусі, характерний подразненням тканин і їх інфікуванням.
Гнійний процес може захопити навіть кісткову частину слухового проходу. Нерідко інфекція може пошириться на барабанну перетинку.
Якщо дитина скаржиться на біль у вусі, його слід одразу ж показати лікарю.
Гнійний отит у дитини може бути хронічної або гострої формі.
Правда, у дітей існує ще і зовнішній отит, виникає:
- від расчесов;
- укусів комах;
- ударів та інших пошкоджень.
1— початок розвитку запального процесу;
2 – період після перфорації перетинки;
3 – одужання.
Кожна стадія триває приблизно близько тижня.
1-я стадія характеризується:
- зниженням слуху;
- високою температурою;
- болем у вусі;
- загальною інтоксикацією.
На 2-ой стадії відзначається наступна симптоматика:
- біль знижується;
- інтоксикація і температура зменшується;
- з вуха починають йти виділення;
- триває зниження слуху.
На 3-й стадії відбуваються наступні зміни:
- інтоксикація зникає;
- температура спадає;
- виділення припиняються;
- болі припиняються;
- слух відновлюється;
- перфорація зарубцьовується.
Лікування хронічного гнійного середнього отиту вимагає чимало терпіння і праці і від хворого, і від лікаря. Лікар, який виявив терпіння, отримує прекрасні результати: хворі у нього одужують значно частіше.
Запалення вуха або отит – поширена патологія в практиці ЛОР-лікаря. Захворювання може виникати не тільки у дорослих, але і дітей. Досить часто хвороба супроводжується ускладненнями: поширенням інфекції на структури головного мозку, погіршенням або повною втратою слуху.
Тому вкрай важливо вчасно почати лікувальну корекцію. І в багатьох випадках доводиться виконувати ті чи інші операції на вусі. Що вони з себе представляють, навіщо потрібні і як проводяться такі питання задають пацієнти, які потребують хірургічного втручання. Але компетентну відповідь дасть лише фахівець.
Загальна інформація
Найчастіше виконують операції на середньому вусі при гнійних отитах. Запальний процес має два різновиди клінічного перебігу: гострий і хронічний. Перший розвивається під впливом бактеріальної флори, яка пошкоджує слизову оболонку і провокує утворення гною.
Гострий процес нерідко трансформується в хронічний (у вигляді мезо – або епітімпаніта). А він, у свою чергу, характеризується стійкими порушеннями: розривом барабанної мембрани, закінченням гною (постійним або періодичним), прогресуючим падінням слуху.
Хронічний гнійний отит часто супроводжується деструкцією анатомічних структур барабанної порожнини. Її стінки і слухові кісточки уражаються карієсом або холестеатомой (специфічної епідермальної пухлиною).
До допомоги хірургів найчастіше вдаються при хронічному отиті. Але і гострий процес іноді вимагає лікування з використанням інвазивних технологій. Такі операції повинні переслідувати кілька цілей:
- Ліквідація патологічних вогнищ.
- Збереження і поліпшення слуху.
- Реконструкція анатомічних утворень.
- Запобігання внутрішньочерепних ускладнень.
Це найважливіші моменти, дотримання яких забезпечує високу ефективність хірургічного лікування отитів. Вони можуть враховуватися в одній операції (поетапно) або в кількох.
Підготовка
Будь інвазивне втручання повинно проводитися після відповідної підготовки, тим більше така відповідальна, як операція на вусі. Пацієнт попередньо обстежується лікарем з визначенням точного діагнозу. Цей процес не обходиться без інструментально-лабораторних досліджень:
- Загальні аналізи крові і сечі.
- Біохімія крові.
- Аналіз на групу і резус-фактор.
- Аналіз виділень з вуха (мікроскопія, посів).
- Отоскопія.
- Аудіограма.
- Рентгенографія скроневої кістки.
- Комп’ютерна томографія.