Як і чим лікувати одонтогенний синусит у дорослих і дітей?
Фахівці відзначають типи синусів
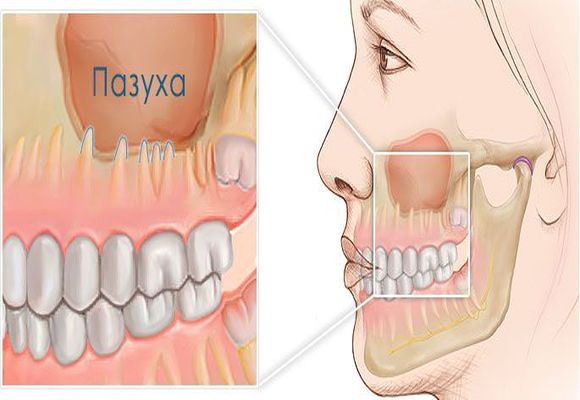
Ця різновид запального процесу, що розвивається виключно в одній з повітроносних порожнин, що знаходяться в безпосередній близькості з верхньою щелепою. Він завжди є вторинним і здебільшого носить хронічний характер, так як виникає як наслідок запалення ясен з-за глибокого каріозного ураження корінних зубів і подальшого проникнення інфекції в гайморову повітреносної порожнину.
Одонтогенний синусит верхньощелепної пазухи має прямий зв’язок з особливостями її анатомічної будови і взаємовідносин з корінними зубами верхньої щелепи.
Фахівці відзначають 3 типи цих синусів:
- Пневматичний. Її повітряна порожнина впроваджується в піднебінний, виличної і альвеолярний відростки і відрізняється досить великими розмірами. Кісткові структури, стінки, що оточують цю пазуху, дуже тонкі.
- Склеротичний. Характеризується відсутністю можливості впровадження в відростки щелепи і невеликими розмірами. Простір між зубними лунками і навколоносових синусів поділяється губчастим речовиною і товстим кістковим шаром.
- Проміжний. Середня форма між двома вищеназваними.
Тип будови гайморових синусів повністю пов’язаний з обсягом і формами лицьовій частині черепної коробки. Розвитку цієї патології найбільше схильні люди з пневматичним будовою верхньощелепної пазухи, причому виникнення даного різновиду гаймориту не має ніякого зв’язку з статевим фактором, але залежить від віку пацієнта.
Лікування одонтогенного синуситу в першу чергу пов’язано з усуненням стоматологічної проблеми, що спричинила захворювання. Воно передбачає видалення зуба, з-за якого почався процес запалення, так як ендодонтична (безпосередньо кореневих каналів) терапія не здатна повністю припинити негативний вплив локализовавшейся в них патогенної мікрофлори.
Після стоматологічної допомоги починається медикаментозне лікування. У дітей, так само як і у дорослих пацієнтів, воно проводиться практично за одним сценарієм, відмінністю в якому є медикаментозні препарати. Маленькій дитині зазвичай призначається більш щадна терапія.
Комплексні терапевтичні заходи полягають у наступному:
- Введення всередину навколоносовій пазухи антисептичних розчинів, купирующих запальний процес. При їх призначенні фахівці в обов’язковому порядку враховують результати бактеріологічного дослідження взятого з неї під час пункції ексудату.
- Усунення набряклості за допомогою введення в носову порожнину спреїв або крапель. Найчастіше для цієї мети використовують такі місцеві лікарські засоби, як Снуп, Вікс актив синекс, Отривин, але застосування їх допустиме тільки короткий термін, так як ці назальні засоби місцевої дії швидко викликають звикання.
- Десенсибілізуюча (знижує чутливість організму до певних антигенів) терапія. Вона проводиться такими лікарськими препаратами, як Діазолін, Дипразин, Гістаглобулін, Димедрол. Їх приймають перорально, а внутрішньовенно для цієї мети рекомендується вводити 10% розчин хлориду кальцію.
- Імунокорекція. Призначається для нормалізації функціонування імунної системи. Одним з ефективних імуномодулюючих фармацевтичних препаратів вважається Рибомуніл. Не меншою популярністю користуються і керовані за допомогою ін’єкцій біогенні стимулятори Фібс і екстракт алое.
- Антибіотикотерапія. Будь-який антибіотик при одонтогенних синуситі повинен призначатися виключно лікарем, з урахуванням чутливості внутрипазуховой мікрофлори. Найчастіше фахівці радять використовувати для пригнічення патогенних бактерій Аугментин, Сумамед, Цефтріаксон.
Коли у хворого людини відсутні виражені зміни стану здоров’я і не відзначається поява ускладнень, проведення комплексної терапії припустимо в амбулаторних умовах. У всіх інших випадках лікувальні заходи виконуються виключно в стаціонарі.
Стадії розвитку і основні симптоми хвороби
Одонтогенний верхньощелепної синусит провокують:
- Відсутність або недолік гігієни порожнини рота (рідкісна чищення зубів, нерегулярне відвідування стоматолога, ігнорування виникають захворювань зубів або самолікування).
- Сторонні тіла (матеріал пломб, вата, шматочки коренів зубів, дрібні елементи інструментів стоматолога) і інфекція, проникаючі при стоматологічному втручанні. Бувають випадки, коли лікар неякісно вилікував або видалив зуб, що послужило причиною виникнення проходу між гайморової пазухою і ротовою порожниною, через який вільно проходять хвороботворні мікроби. Майте на увазі, що в даному випадку синусит може розвинутися не відразу, а через 5-6 місяців.
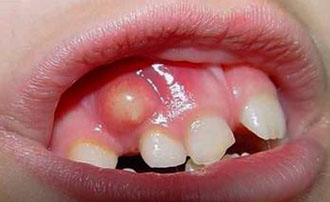
- Зубні хвороби — карієс, гранульома біля кореня (гнійний мішечок), пародонтоз, пульпіт, періодонтит, кіста і інші.
Ослаблений імунітет сприяє поширенню та розвитку одонтогенного синуситу.
Головні причини появи хвороби такі:
- хронічний або гострий періодонтит верхньої щелепи;
- розвиток кісти у верхній десні;
- щелепні травми;
- якщо в пазуху носа проникає корінь зуба;
- в пазуху носа потрапляє стоматологічний матеріал.
Верхньощелепної Синусит виникає головним чином за певних особливостей будови носових пазух. Як правило, інфікування верхньощелепної пазухи відбувається при так званому пневматичному типі її будови.
В такому випадку слизова оболонка верхньої пазухи прилягає до верхівки зубів, або ж між ними залишається тільки зовсім невелика тонка кісткова перегородка. Запальний процес в тканинах зуба поступово поширюється на верхньощелепну носову пазуху. Інфекція може поширюватися і гематогенним шляхом.
При запаленні відділу носа відбуваються грубі порушення функціонування миготливого епітелію синусової пазухи. У той же час порушується нормальний хід потоків повітря в носовій порожнині, відтік рідини.

Ці фактори сприяють активному розмноженню патогенної мікрофлори. Велике значення у розвитку цієї недуги має стан імунітету: у випадку його падіння ймовірність запалення різко збільшується.
Хронічний одонтогенний гайморит – запалення слизової оболонки, а також підслизового простору гайморових приносових пазух. Перші симптоми з’являються після зараження синуса від хворого зуба.
Як показує досвід, у більшості випадків розвиток одонтогенного гаймориту пов’язано з деякими захворюваннями задніх верхніх зубів. Це пояснюється анатомічними особливостями даної галузі. Справа в тому, що премоляри і моляри (задні зуби) розташовані дуже близько до гайморові пазухи і нерідко служать джерелом їх інфікування.
Найчастіше одонтогенний гайморит вражає тільки одну порожнину ліворуч або праворуч в залежності від місця розташування хворих зубів. Але запальний процес може переходити на здоровий синус. Якщо імунітет пацієнта ослаблений, патогенні бактерії створюють великі вогнища інфекції в інших пазухах – лобних, клиновидних і так далі. В якості збудників одонтогенного гаймориту виступають мікроби ротової порожнини:
- ентерококи;
- диплококки;
- стрептококи;
- стафілококи;
- палички.
Клінічна практика свідчить про те, що захворювання зазвичай викликає змішана мікрофлора, тобто одночасно кілька збудників.
Отже, ми встановили, що інфекція потрапляє з зуба в гайморову пазуху. Але чому тоді далеко не у всіх людей з ураженими зубами виникає така недуга? Дана патологія діагностується лише у тих, хто має схильність або високу чутливість верхнього шару гайморових синусів до хвороботворним мікробам.
Крім того, зубний гайморит швидше розвивається в організмі зі зниженим імунітетом.
В яких випадках може з’являтися зубний одонтогенний гайморит? До цього спонукають такі ситуації:
- сильний карієс верхніх задніх зубів;
- нагноєння кісти зуба;
- пародонтоз з наступною деструкцією кістки;
- перфорація стінки синуса при видаленні зубів;
- остеомієліт (нагноєння м’яких тканин);
- періодонтит (запалення тканин навколо кореня зуба);
- неправильна установка імплантатів і так далі.
Посилюють ризик виникнення хвороби деякі соматичні захворювання, які знижують опірність організму. Також в групу ризику входять люди з надмірно близьким розташуванням зубних коренів до верхнещелепними синусам.
Основна роль в появі верхньощелепної патології відводиться патогенних мікроорганізмів, проникаючим з ротової або назальної порожнини в навколоносову пазуху. Головні причини одонтогенного синуситу криються в виникає з-за їх активного розмноження запальному процесі.
Відзначаються наступні фактори, що провокують розвиток хвороби:
- прорив дна синуса під час лікування зуба. Що потрапив в нього пломбувальний матеріал провокує розвиток грибкового одонтогенного хронічного синуситу типу;
- проникаюче поранення воздухоносной порожнини стоматологічним інструментом (зазначається у виключно рідкісних випадках);
- пародонтоз, кісти, гранульоми, пульпіт або карієс верхніх корінних зубів;
- патології кісткової структури щелепи – періостит (флюс, спровокований запалення окістя) або остеомієліт.
При впливі на організм людини будь-якої з цих передумов швидко з’являються негативні симптоми одонтогенного синуситу. Ризик їх розвитку значно збільшується, якщо у людини ослаблена імунна система, за анатомічною будовою коріння зубів розташовуються в безпосередній близькості від стінок придаткових носових пазух або ж у нього в анамнезі присутня велика кількість стоматологічних операцій.
Будь-які ЛОР-захворювання вважаються небезпечними, і можуть нанести життю і здоров’ю людини непоправної шкоди.
Профілактичні заходи по недопущенню розвитку недуги не представляють особливої складності і полягають в наступному:
- своєчасне виявлення та адекватне усунення всіх інфекційних вогнищ;
- купірування передумов, що сприяють розвитку гаймориту;
- загартовування організму і підвищення фізичної активності;
- відмова від згубних звичок, особливо паління;
- уникання будь-яких переохолоджень і протягів;
- регулярна санація ротової порожнини.
Крім проведення загальноприйнятих заходів, пов’язаних зі стоматологічної диспансеризацією, необхідно дотримуватися обережності при видаленні та пломбуванні зубів. Варто пам’ятати, що дотримуватися правильну техніку при їх виконанні може тільки кваліфікований досвідчений стоматолог, тому до вибору фахівця слід підходити з особливою увагою.
Одонтогенний синусит – це запальний процес слизових оболонок придаткових камер носа, що розвивається внаслідок переходу інфекції від хворого зуба верхньої щелепи. Причин може бути декілька:
- Помилка стоматолога при установці пломби. Коріння жувальних зубів верхньої щелепи часто розташовані близько від гайморової пазухи, іноді навіть виступаючи в неї. Іноді недосвідчений лікар, чистячи і пломбуючи зубний канал, може через нього занести в воздухоносный кишеню частина пломбувального матеріалу. Пломба, опинилася поза зуба, ідентифікується організмом в якості стороннього тіла, і запускається захисний механізм, який провокує запальний процес.
- Невдале видалення хворого зуба. Під час видалення зуба частина кореня може відколотися і проникнути в придатковий кишеню. Якщо ж корінь виступає в пазуху, то після видалення утворюється свищ, який стає воротами для розповсюдження патогенів з ротової порожнини. Тим же може закінчитися і неякісна установка імплантату.
- Недостатній догляд за ротовою порожниною. Більшість людей не приділяють догляду за зубами достатньо уваги, обмежуючись лише їх щоденним чищенням. З-за цього розвиваються хвороби зубів, які можуть загостритися в будь-який момент. Бажання при появі неприємних симптомів відтягнути похід до стоматолога до останнього може закінчитися синуситом, особливо якщо уражений нерв.
Хворобами зубів, які можуть стати причиною одонтогенного синуситу:
- глибокий запущений карієс або пульпіт верхніх премолярів і молярів;
- нагноєння зубний кісти;
- періодонтит;
- пародонтоз;
- остеомієліт;
- пухлина, що руйнує стінку синуса.
Збудником в основному є змішана мікрофлора порожнини рота (стрептококи, ентерококи, стафілококи, диплококки, різні палички). Недуга може носити гострий, підгострий і хронічний характер.
Хвороба може розвиватися не відразу після невдалого втручання стоматолога, процес здатний запуститися як через кілька днів, так і через півроку після видалення зуба або установки імплантату.
Стоматологічним гайморитом хворіють дорослі люди, оскільки зубні коріння у дітей невеликі і не дістають до нижньої стінки синуса. Найчастіше цей вид синуситу носить односторонній характер, уражається лише порожнину, що стикається з хворим зубом.
Ця різновид верхньощелепного синуситу проходить через дві стадії розвитку:
- серозну, при якій йде гостре запалення, розширення судин, набряк тканин і наповнення рідиною клітин;
- гнійну, коли слиз накопичується, з’являється гній та інтоксикація організму.
Недуга в гострій формі відрізняється такими характерними симптомами:
- Закладеність (частіше одностороння) і ускладнене носове дихання.
- Виділення з носа спочатку водянисті і прозорі, пізніше – з домішкою гною, мають неприємний запах.
- Біль може охоплювати як всю голову, так і окремі її частини (десну, око, зуб, щоку), носить ниючий тупий характер.
- Лихоманка, висока температура (до 39 градусів), іноді світлобоязнь, сльозотеча.
- Загальна слабкість, порушення сну, відсутність апетиту.
- Болючість зубів при пережовуванні їжі.
- Запалення ясен, наявність на них невеликих ранок.
- Гнильний запах з ротової порожнини.
- Запалені лімфатичні вузли.
- Порушення нюху.
- Припухлість щоки в районі ураженої камери.
Класифікація одонтогенного синуситу
Одонтогенні процеси запалення, що вражають верхньощелепну пазуху, в медичній клінічній практиці прийнято поділяти за кількома критеріями, що полегшує їх діагностику і підбір адекватного курсу терапії, що дозволяє повністю позбавити людину від патологічного стану.
Застосовується наступна класифікація синуситів одонтогенного природи:
- Закрита форма недуги. До неї відносять захворювання, пов’язані з нагноєнням врослих у гайморову пазуху кіст або виникли на грунті хронізації наявних в анамнезі людини періодонтитів.
- Відкрита. Її провокують перфоративні, провоковані попаданням в повітреносної порожнину чужорідного тіла, так і розвинулися внаслідок ускладнення остеомієліту синусити.
За характером виникли у верхньощелепних пазухах змін підрозділяється на катаральне, полипозное і гнійне. Але найчастіше фахівцями використовується така класифікація, яка ґрунтується на тривалість і характер перебігу хвороби.
Тут в першу чергу виділяється гострий одонтогенний синусит. Даний вид захворювання характеризується коротким періодом протікання, становить менше трьох тижнів, і яскраво вираженою, несподівано виниклої симптоматикою.
Якщо людина проігнорує лікування, що розвинулася у нього хвороба в досить короткі терміни може хронизироваться. Також хронічний одонтогенний синусит здатний виникнути і як самостійне захворювання, минаючи гострий період.
Різновид зубного гаймориту залежить від декількох факторів. Класифікація, створена всесвітньою організацією охорони здоров’я, чітко розмежувала форми хвороби.
- Розрізняють одонтогенний гайморит характер перебігу: гострий, підгострий і хронічний.
- Відкритий – з проривом, і закритий, тобто без перфорації.
- За морфологічними особливостями:
- серозний – у результаті гострого запалення;
- гнійний – для нього характерні виражений больовий синдром і яскрава клінічна картина хвороби;
- катаральний – залучена слизова оболонка носових шляхів.

Особливе місце займають гострий і хронічний типи патологій. Вони різняться між собою характером перебігу захворювання та методами лікування.
Гострий перебіг захворювання спостерігається протягом трьох тижнів. Мінімальний термін патології займає 2-3 дні. Причиною гаймориту стає проникнення інфекції через відкрите чи закрите простір.
У більшості випадків джерелом служить пошкоджений зубний корінь. Запальний процес стосується серозної оболонки пазухи і поширюється вище. Чим пізніше проведена діагностика, тим виражене клінічна картина.
Біль накопичується в області передбачуваної перегородки і поширюється майже на всю половину обличчя. Клінічна картина виражена, нерідко хворі скаржаться на утруднене носове дихання і не проходять головні болі.
Хронічна форма захворювання може бути первинною або вторинною:
- первинний тип є передумовою для гострого прояву хвороби, тобто запальний та інфекційний процеси накопичуються, супроводжуються помірними або непомітними болями.
- вторинний тип розвивається після перенесеного зубного синуситу при відсутності лікування або несвоєчасною діагностикою.
Хронічний гайморит зубного патогенезу відрізняється клінічною картиною і інтенсивністю больового синдрому від гострої форми хвороби. Пацієнти скаржаться на зміну консистенції виділеної слизу з носових шляхів.
Етапи запалення
Сильний островоспалітельний процес синусів стартує з серозного запалення типу зсередини пазушной вистилки. Вона складається з 2-ух шарів: слизова і підслизова. Капіляри 2 покриву стають більшими в обсягах, що вони заповнені кров’ю. Це призводить до набряклості слизового шару, а виділення стає активнішим.
Набряклість перекриває висновок вмісту пазух, призводить до явища застою. Виникає відмінна сфера для формування хвороботворної мікрофлори, примикає інфекція энтеробактериального виду.
Життєдіяльність мікробіоти здатна послужити причиною трансформації одонтогенного гаймориту в гноистый хронічний одонтогенний гайморит.
Хвороба протікає роками і дає про себе знати у період зниження імунітету організму.
Лікування одонтогенного синуситу складається з двох основних обов’язкових етапів: усунення первинного джерела інфекції і подальше лікування запальних явищ в воздухоносном кишені. При цьому потрібна постійна співпраця фахівців отоларингологічного та стоматологічного відділень лікарні.
Спочатку проводиться санація ротової порожнини, яка може включати в себе:
- Висічення кісти або гранульоми з зубного кореня.
- Витяг імплантату.
- Видалення або лікування хворого зуба. Найчастіше, незважаючи на бажання пацієнта зберегти зуб, він видаляється, оскільки навіть найсучасніше лікування не може гарантувати повного знищення хвороботворних мікроорганізмів в кореневих каналах, нервах і навколишніх тканинах. Невдале лікування буде викликати нові спалахи інфекції і тривалий переліковування.
- Розтин абсцесу та забезпечення необхідного дренажу при остеомієліті або періоститі.
Симптоматика
Симптоми даного різновиду хвороби лише в малому відрізняються від ознак простого гаймориту, який не спровокований стоматологічними проблемами.
Спостерігаються такі ознаки, властиві всім формам запалення верхньощелепних пазух:
- Проблема може викликати біль у голові.
- Біль у ділянці проекції верхньої щелепи.
- Закладений ніс.
- Складності дихання.
- Виділення з гноєм.
- Погане самопочуття.
- Інтоксикація.
Під час гнійної форми захворювання підвищується температура, ознаки інтоксикації організму стають яскравішими. З’являється слабкість. Хворий розуміє, що з його рота неприємно пахне. Дихання здійснюється через рот.
До додаткових симптомів, характерних для даного типу хвороби можна зарахувати біль в зубах, яка розпізнається, як стоматологічна. Найчастіше біль зачіпає п’яті і шості зуби, а також зуби мудрості.
Зубний біль може з’являтися і при катаральному типі гаймориту. В даній ситуації болять четверті і п’яті зуби.
Іноді біль такого типу призводить до того, що лікар ставить неправильний діагноз. Ставиться пломба, зуб видаляється. Це трапляється досить часто.
Симптоми і ознаки одонтогенного синуситу
Ознаки зубного синуситу не має великої різниці від звичайної форми гаймориту. Клінічна картина залежить від форми та характеру перебігу хвороби. Загальними симптомами є:
 підвищення температури тіла;
підвищення температури тіла;- озноб;
- інтенсивні головні болі;
- набряклість обличчя;
- закладеність носа;
- збільшення слизистих виділень;
- болючість при пальпації області щік з можливим запаленням;
- болючість зубів і підвищення їх чутливості до зовнішніх факторів.
Симптоматика гострого і хронічного процесу різна. Скарги пацієнтів та клінічна картина має невелику схожість:
- при гострому періоді притаманні такі скарги:
- нездужання і слабкість;
- пульпіт і внутрішній тиск на верхню десну;
- відсутність носового дихання і світлочутливість;
- набряклість обличчя і зміна його форми.
- хронічний тип недуги:
- нежить, виділення з носа з неприємним запахом;
- інтенсивність болю припадає на першу половину доби;
- хронічна мігрень і запаморочення;
- погіршення працездатності і сну.
При об’єктивному дослідженні встановити діагноз не складе особливої праці. Не останню роль відіграє риноскопія, з допомогою якої можна виявити джерело інфекційного процесу.
Інтенсивність проявів патологічного стану такого типу має безпосередню залежність від стадії захворювання.
По цьому фактору виділяються наступні ознаки одонтогенного синуситу:
- Гостра форма. На початковому етапі хвороби спостерігається яскраво виражена закладеність носа, не піддається повного купірування судинозвужувальними засобами, висока, найчастіше досягає критичних позначок температура тіла, віддають у вилиці, очі або вуха сильні болі, озноб і ломота в тілі. Нерідко пацієнтами відзначається поява інтенсивного сльозотечі і світлобоязні.
- Хронічна. Клінічна картина в цьому випадку схожа з проявами гострої фази захворювання. Єдиною відмінністю є розмиття симптоматики під час періоду ремісії та посилення її при виникненні рецидиву. Загострення патологічного стану зазвичай провокується скупченням в ураженому синусі великої кількості ексудату, а також погіршенням його відтоку.
- Гнійна. Також має схожі з вищезазначеними формами ознаки, але виділяється однією відмінною рисою – появою з носових ходів слизово-гнійного ексудату.
Симптоми одонтогенного синуситу мають безпосередній зв’язок з впливом на розвиток патології першопричини, а саме стоматологічних захворювань. Характеризується це появою в першу чергу зубних болів або явно відчутною хворобливості пародонтальних (з’єднують зуб з щелепою) тканинних структур. Але варто відзначити, що дані ознаки є не завжди.
Синусит верхньої щелепи буває гострим і хронічним. Крім того, розрізняється перфоративный і неперфоративный. Хронічне ж захворювання може перебувати у стадії загострення або ремісії. Симптоми одонтогенного генезу при такому захворюванні наступні:
- біль одного або декількох зубів, значно посилюється під час надкусывания;
- біль, що виникає в результаті постукування зуба, викликав запалення;
- виникнення відчуття оніміння зубів;
- збільшення лімфатичних вузлів.
При одонтогенних процесі завжди уражається тільки 1 сторона пазухи, на якій проявляються наведені нижче ознаки:
- закладеність носа і утруднене носове дихання;
- наявність великої кількості гнійного вмісту, який виділяється з пазух носа;
- головний біль, який іррадіює у вилицю і в скроню;
- слабкість;
- субфебрильна температура.
При огляді тканин звертає на себе увагу рожево-жовтий відтінок поверхні пазухи носа. По мірі розвитку запальних явищ відбувається набряк слизової і її почервоніння. При хронічному запальному процесі патологічне зміна відзначається по всій тканині. Можливе утворення дрібних поліпів.
Картина будь-якого синуситу включає в себе місцеві та загальні симптоми. До загальним ставляться:
- Озноб;
- Підвищення температури;
- Загальна слабкість;
- Безсоння;
- Зниження апетиту.
Ці симптоми викликані загальною інтоксикацією організму. Місцеві ознаки пов’язані з збудником зараження, його локалізацією. Виділяють:
- Закладеність носа;
- Зниження нюху;
- Біль розпираючого характеру під оком;
- Набряк обличчя зі сторони ураження;
- Біль при пальпації області.
Такі симптоми вказують на гнійний процес:
- Неприємний запах з рота;
- Посилення болю, при натисканні на верхню частину зуба.
Також може утворитися отвір, крізь який рідина з гноєм з пазухи буде затікати в ніс.
Діагностика синуситу
Діагноз ставить отоларинголог на основі скарг пацієнта, огляду (риноскопії), а також за результатами.
- Рентгенографії, лінійної, комп’ютерної чи магнітно-резонансної томографії, і ортопантомограммы (панорамного знімка) зубів;
- Загального аналізу крові.
- Діагностичної пункції (проколу пазухи з парканом слизового вмісту). У лабораторії досліджують отриманий матеріал, встановлюючи інфекційний збудник хвороби.
- Відео-ендоскопічне дослідження. Через прокол вводиться ендоскоп (оптичний прилад), за допомогою якого лікар дивиться, що відбувається всередині.
Виявити ознаки синуситу, що є наслідком проблем в ротовій порожнині, може як отоларинголог, так і стоматолог, який виявляє ознаки періодонтиту, кісту кореня зуба або наявність запаленої тканини близько імплантату.
Після опитування пацієнта і збору анамнезу ЛОР здійснює ряд дій для встановлення точного діагнозу. При цьому він вибирає процедури, виходячи з показань і наявності необхідного обладнання в лікарні.
- Пальпація щоки в районі ураженої пазухи викликає різкий біль.
- Риноскопія показує опухлість нижній і середній частині назальної порожнини з боку ураженого придаткового кишені, іноді помічається гній упереміш зі слизом.
- Рентгенографія (прицільна або панорамна) показує затемнення в ураженій камері і хворий зуб.
- Комп’ютерна томографія дозволяє розгледіти наявність в пазусі сторонніх предметів.
- Ендоскопія застосовується у випадках, коли комп’ютерні способи не дозволяють розпізнати справжню картину захворювання. Тонкий ендоскоп вводиться через співустя або перфороване дно синуса і дає детальну інформацію про перебіг процесу.
- Пункція (лікувально-діагностична або діагностична) з подальшим направленням вмісту камери на бактеріологічний аналіз.
- Аналіз крові (загальний) свідчить про підвищену ШОЕ і нейтрофильном лейкоцитозі.
До якого лікаря варто звернутися? Лікування проводиться відразу у двох лікарів: ЛОРа і стоматолога.
В першу чергу, необхідно точно встановити захворювання. Це можна зробити самостійно без візиту до лікаря.
Порядок діагностичних дій лікаря:
- Ретельний огляд пацієнта.
- Опитування на наявність скарг.
- Додаткові інструментальні обстеження.
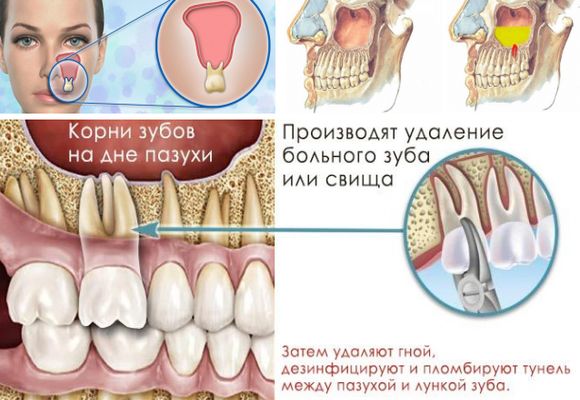
Серед інструментальних методів діагностики виділяють:
- Рентгенографія. Дає можливість знайти вогнище запалення і визначити його рівень.
- Ендоскопія. Визначає характер процесу запалення.
- Комп’ютерна томографія. Найбільш інформативний метод обстеження. Дає можливість визначити форму хвороби і стадію її розвитку.
Всю діагностику повинен виконувати кваліфікований фахівець. Важливо поставити чіткий і правильний діагноз. Виходячи з клінічної картини, призначається повноцінне лікування.
Рентгенографія
Рентген-апарат дає можливість зробити різні знімки, які покажуть рівень розвитку гаймориту:
- Панорамний знімок верхньої щелепи.
- Точний знімок конкретного зуба.
- Томограма конусно-променевого типу.
Відбувається обстеження пазух, визначається їх стан. Застосування томограми потрібно для того, щоб зрозуміти щільність конкретної тканини. Разом з цим є ризик здійснення помилки.
Ендоскопія
Дана діагностика надійніша, Чим рентгенографія. Її використання дає можливість:
- Розширити соустья.
- Провести через даний просвіт невеликий ендоскоп. Його діаметр не більше трьох міліметрів.
У тих ситуаціях, коли запальний процес починається після того, як зуб був видалений. Приміщення пристрою відбувається через отвір, що залишився після зуба.
Ендоскоп може збільшити зображення, що допоможе лікарю детально розглянути стан пазухи, розпізнати поліп. Лікарі вважають за краще віддавати перевагу цьому методу діагностики.
Діагностичні заходи проводяться отоларингологом.
ЛОР лікар діагностує і займається лікування одонтогенного гаймориту. Для лікування зубного патології необхідно звернутися за допомогою до пародонтолога.
Для встановлення причини синуситу необхідно:
 провести рентгенографію верхньої щелепи;
провести рентгенографію верхньої щелепи;- просканувати верхньощелепні пазухи рентгенівськими променями;
- провести комп’ютерну томографію на виявлення стороннього предмета (наприклад, кореня зуба) в порожнині носової пазухи.
Додатковими діагностичними процедурами є риноскопія і пункція пазухи. Нерідко отоларингологи проводять диафаноскопию. Всі діагностичні заходи спрямовані на виявлення стану слизової оболонки для проведення противогайморитной терапії.
Діагностують хворобу на підставі сукупності рентгенологічних і клінічних ознак, а також даних анамнезу. При виявленні патологічного стану широко застосовуються лабораторні (цитологічні, бактеріологічні і біохімічні) методи, а саме дослідження крові, сечі і виділень з навколоносових пазух ексудату.
Також проводиться інструментальна діагностика одонтогенного синуситу, яка полягає в наступному:
- Риноскопія. Широко застосовувана при гайморитах візуальна методика, що дозволяє зробити об’єктивну оцінку загального стану і зовнішнього вигляду назальної порожнини.
- Пункція верхньощелепної пазухи. Використовується не тільки для діагностики, але і первинного лікування захворювання. Завдяки їй вражений навколоносовій синус звільняється від патологічного вмісту, яке досліджується, і заповнюється антисептичну лікарським розчином.
- Рентгенографія. Широко використовуваний метод, що дозволяє виявити наявність в воздухоносной порожнини рідкого вмісту.
- Внутрішньоротовою рентген зубів. З його допомогою визначається стан кісткових структур в периапикальной (з’єднує зубні коріння з яснами) області, та наявність в ній сторонніх тел.
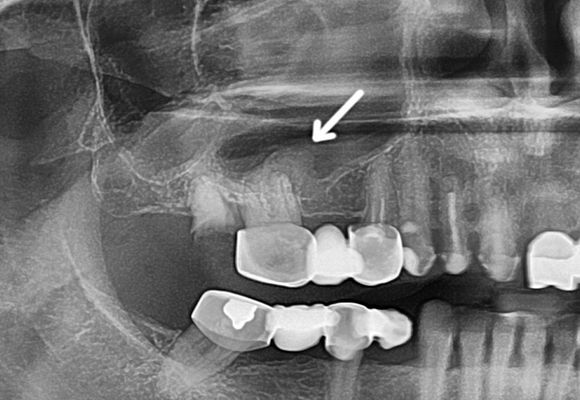
Необхідна при цій різновиди патологічного запального процесу, що вразила гайморову пазуху, та диференціальна діагностика. Її проводять з риногенной (істинної) формою захворювання, а також онкологічними патологіями навколоносових порожнин.
Тільки після отримання усіх результатів дослідження фахівець зможе підібрати адекватне лікування одонтогенного синуситу. Слід згадати і те, що даний діагноз вважається підтвердженим виключно в тому випадку, коли зазначається повна сукупність рентгенологічних і клінічних ознак хвороби.
Діагностика даного захворювання проводиться на підставі скарг хворого, вивчення історії хвороби, зовнішнього огляду, риноскопії. Найбільш точний і поширений спосіб діагностики одонтогенного синуситу — рентгенографія носових пазух.
Комп’ютерна томографія дає уявлення про всіх деталях патологічного процесу, що протікає в пазухах носа. Таке дослідження треба проводити у всіх випадках диференціальної діагностики, щоб виключити ті чи інші захворювання, що мають схожі симптоми. Іноді цей метод вивчення стану носових пазух може замінити оглядову рентгенографію.
Гаймороскопия проводиться за допомогою фіброскопа. За результатами даного обстеження можна говорити про спосіб лікування хвороби і можливого хірургічного втручання. Мікробіологічне обстеження полягає у вивченні вмісту пазух носа.
Госпіталізація пацієнта для діагностики (та подальшого лікування) проводиться тільки у разі виражених змін слизової оболонки носа.
Наслідки несвоєчасного лікування
Людина з такою хворобою відчуває себе погано, проте навіть сильні болі і слабкість не завжди змушують звернутися до лікаря.
Пам’ятайте, що зволікання із лікуванням має небезпечні для життя наслідки:
- абсцес (скупчення гною) десни;
- поліпи (нарости на слизовій пазухи);
- остеомієліт (інфекційне запалення кісткової тканини);
- поширення на інші пазухи (наприклад, на лобові);
- абсцеси і флегмони (розлите гнійне запалення) в області ока;
- рак слизової оболонки пазухи;
- інтоксикація (отруєння) організму з ускладненням на внутрішні органи: серце, печінку, нирки та інші;
- менінгіт (запалення оболонок мозку).
Три останні пункти можуть призвести до інвалідності і летального результату.
Коли прогресування захворювання не припиняється тривалий час, патологічний процес може перейти з гайморових пазух на інші тканинні і кісткові структури, що знаходяться всередині черепа. У цьому випадку розвиваються певні ускладнення одонтогенного синуситу.
Найчастіше діагностуються наступні захворювання:
- Отит середнього вуха. Він виникає внаслідок наявності прямої зв’язку з назальною порожниною допомогою верхньощелепної пазухи.
- Кон’юнктивіт. Таке захворювання органу зору супроводжується набряками повік і підвищеної слезоточивостью.
- Гнійне запалення м’яких структур ока і подальший їх некроз.
- Тромбоз очних вен.
Найбільш неприємні і небезпечні наслідки одонтогенногоо синуситу пов’язані з ураженням запальним процесом головного мозку, внаслідок чого в його м’яких оболонках може з’явитися абсцес або розвинутися гнійна форма менінгіту.
Якщо інфекція вражає кісткові структури, у людини діагностують остеопериостит, для позбавлення від якого потрібно приміщення пацієнта у відділення щелепно-лицьової хірургії та проведення термінової операції.
З ймовірних ускладнень від одонтогенного гаймориту можна виділити:
- Ураження верхньої щелепи.
- Ураження очей.
- Сепсис.
- Кіста.
- Менінгіт.
- Запалення зубних лунок.
- Остеомієліт.
При відсутності якісно лікування ризик ускладнень зростає.
Пізня діагностика або відсутність лікування може призвести до серйозних ускладнень. Найменшу небезпеку представляє нагноєння синодального свища. В інших ситуаціях ускладнення більш плачевні:
 висока ймовірність порушення мозкового кровообігу;
висока ймовірність порушення мозкового кровообігу;- збільшується ризик потрапляння інфекції в кров’яне русло, що призводить до сепсису;
- нагноєння очниці;
- розрив м’яких тканин;
- поразка верхньої щелепи в ротовій порожнині.
Невралгія трійчастого нерва і збільшення лімфовузлів часті супутники зубного синуситу. а при розвитку ускладнень посилюють відновний процес.
Пізня діагностика передбачає відсутність лікування або застосування неприйнятною терапії. Все це ускладнює усунення проблеми і обтяжує лікування одонтогенного гаймориту. При запущеній формі хвороби відбувається розмноження бактерій, які проникають у кров.
Формуються кісти з гнійним вмістом, з’являються нориці через зруйнованої тканини. Зона ураження поширюється на області очниці, що не виключає розвиток сліпоти. Бактеріємія може призвести до летального результату.
Заходи профілактики
Щоб бути повністю здоровим і впевненим в нормальному стані гайморових пазух, необхідно постійно дотримуватися гігієни ротової порожнини – своєчасно лікувати хворі ясна і зуби. Ми рекомендуємо не рідше одного разу в 6 місяців відвідувати кабінет стоматолога.
По можливості слід відмовитися від механічного видалення зубів. Така операція нерідко стає головною причиною розвитку одонтогенного гаймориту типу. Крім того, вона негативно позначається на жувальній здібності щелепи.
Намагайтеся не відвідувати місця великого скупчення людей в періоди епідемій грипу та ГРВІ. Не забувайте періодично пити імуномодулюючі препарати і вітаміни для посилення захисних функцій організму. Не завершуйте курс медикаментозного лікування при перших ознаках поліпшення.
Якщо в організм надходить зараження, то шар кісток між верхніми елементами коренів зубів і пазухи верхньої щелепи стає дуже вузьким. В деяких випадках він цілком руйнується. Це надає можливість попадання зарази область пазух, що призводить до формування запального процесу.
Причини виникнення одонтогенного гаймориту:
- Періодонтит. Тканина на яснах страждає від запалення. Патологія переходить в пазушну область.
- Остеомієліт. Некроз вражає верхньощелепну порожнину. Він може переходити в пазухи.
- Після заходи з видалення зуба може початися перфорація пазух. Найчастіше це відбувається при видаленні шостого зуба. Коли зубний корінь потрапляє в порожнину верхньої щелепи, то після його усунення може залишитися свищ. Іншими словами, це прохід для інфекції. Під час цього ускладнення варто звернутися до челюстному хірурга, який може позбутися від проблеми.
- В пазухи може потрапити матеріал для пломбування зубів. Це трапляється, коли лікар має мало досвіду і береться за пломбування каналів другого премоляра зверху. Чужорідне тіло починає відторгатися і трапляється запалення. Причиною хвороби може стати неякісно встановлена пломба.
- Іноді захворювання проявляється з-за неправильного будови щелепи, яке може бути вродженим або спадковим.
- Найчастіша причина виникнення такого гаймориту – наслідок запущеного карієсу, який призводить до розпаду зубного нерва. Починається некроз, продукція якого призводить до запалення. Це запалення перетікає на пазухи.
Для того щоб уникнути прояви гострого одонтогенного гаймориту, необхідно дотримуватися ряду правил профілактики:
- Необхідно негайно звертатися за лікарською допомогою, якщо є ознаки запального процесу.
- Регулярно проходити огляди у стоматолога. Вчасно заліковувати карієс, як тільки почав боліти зуб.
- Займатися зміцненням захисних функцій організму, правильно харчуватися.
- Використовувати антисептичні засоби для полоскання порожнини рота.
Поширенню одонтогенного гаймориту завжди сприяє слабкий імунітет. Захисні функції організму мають тісний взаємозв’язок зі станом зубів. Тому будь-яке лікування одонтогенного гаймориту повинно починатися з походу до стоматолога. Ризик розвитку даної хвороби можна запросто оцінити за допомогою діагностичних інструментів.
Профілактика полягає в декілька правил:
 Відвідувати стоматолога для профілактичного огляду, а при появі болю зуба – проводити його лікування.
Відвідувати стоматолога для профілактичного огляду, а при появі болю зуба – проводити його лікування.- Стежити за станом здоров’я, приймати вітаміни і ШСЗ в епідсезон.
- При появі перших ознак гаймориту звертатися за кваліфікованою допомогою, а не використовувати «бабусині» рецепти.
- Дотримуватися гігієни порожнини рота, що знижує ризик стоматологічних проблем.
- В стадії хронізації виконувати всі лікарські призначення.
Одонтогенний гайморит – той вид патології, який можна попередити.
Гайморит зубний етіології – небезпечне захворювання. Його небезпека полягає у високій імовірності розвитку ускладнень, небезпечних для здоров’я пацієнта. Своєчасне лікування патології виключає несприятливі наслідки.
Відео по темі:
Одонтогенний гайморит: симптоми і лікування. Консультація ЛОРа
02:57
Стоматологія. Одонтогенний гайморит
44:16
Одонтогенний гайморит
03:20
Одонтогенний синусит
04:17
Хірургічні методи лікування
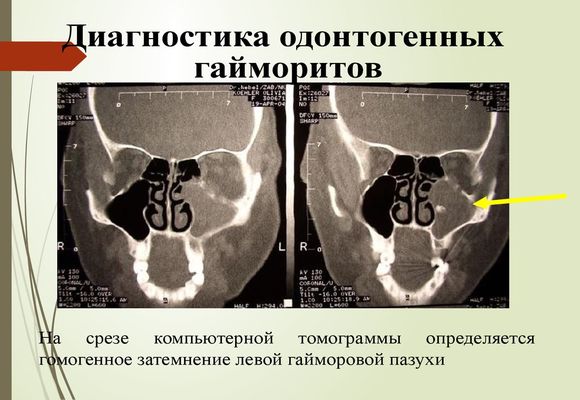
Показаннями до оперативного втручання служать безрезультатність консервативної терапії, наявність свища, що з’єднує ротову порожнину з верхньощелепної пазухи або виявлення в ній стороннього тіла. Крім цього необхідність в операції виникає при запальних внутрішньочерепних або орбітальних ускладненнях.
Застосовуються наступні види хірургічного лікування:
- Радикальний класичний метод. Він виконується за допомогою розрізу верхньої губи і подальшого проникнення через нього відкрився верхньощелепної синус. Така операція призначається вкрай рідко у зв’язку з її високою травматичністю і великим ризиком виникнення ускладнень.
- Ендоскопічний спосіб. Він є малоінвазивним (безкровним і не травмуючим) і має на увазі під собою використання для введення ендоскопа, за допомогою якого будуть проводитися хірургічні маніпуляції, назального ходу або зубної лунки. Даний метод впливу на гайморову пазуху практично не супроводжується ускладненнями і переноситься пацієнтом дуже легко.
Після того, як операція по усуненню одонтогенного синуситу була проведена, пацієнту призначається обов’язковий реабілітаційний курс. Для якнайшвидшого одужання хворої людини застосовується атибиотикотерапия. Як доповнення до неї використовуються судинозвужувальні та протизапальні засоби.
Часто консервативна терапія при зубному синуситі не дає належного ефекту. Саме для цієї форми гаймориту властиво оперативне втручання для очищення слизових оболонок і видалення сторонніх предметів.
Прокол гайморової пазухи при стоматологічному синуситі потрібен в більшості випадків. Пункція забезпечує відведення накопичився гнійного ексудату і доставку необхідного лікувального розчину антибіотика, антисептика і ферментів безпосередньо за адресою.
Незважаючи на погану славу, прокол з використанням голки Куликовського під місцевою анестезією практично безболісний. Пацієнт відчуває лише короткочасне неприємне відчуття розпирання зсередини камери під час нагнітання в неї рідини. Рідина зі слизовими накопиченнями видаляється через рот.
У більшості випадків декількох пункцій у поєднанні з медикаментозною терапією достатньо для того, щоб перемогти хворобу. Однак прокол має і свої слабкі сторони, тому ряд фахівців скептично ставиться до його можливостей.
При ньому неможливо видалити з синуса змінені тканини (кісти, поліпи), грибкові маси або чужорідні тіла (відкололися частини кореня, пломбувальний матеріал). Пункція з наступним промиванням допомагає, тільки якщо механізми природного очищення пазухи збережені, в іншому випадку доводиться робити більш серйозну операцію.
Радикальне хірургічне втручання. Видалення патологічних тканин і сторонніх предметів проводиться за допомогою операції з боку ротової порожнини. Такий метод в різних варіаціях використовується вже більше століття, проте він дуже болісний і має багато ускладнень. Пацієнт при цьому надовго випадає із звичного ритму життя.
Під верхньою губою робиться розріз від другого моляра до латерального різця. Після розкриття слизових оболонок видаляється частина стінки синуса. Через отвір, що проводиться вилучення стороннього тіла, і спеціальними хірургічними інструментами выскабливается патологічно змінена слизова оболонка.
Через ніс в передній стінці камери пробивається отвір для відводу вмісту, в нього вставляється марлева турунда, змочена в антисептику. Після завершення всіх маніпуляцій доктор накладає шви.
Ендоскопічна операція має ряд переваг перед радикальним методом. Вона здійснюється через природний з’єднувальний канал (співустя) або через отвір, що утворився після видалення ураженого зуба.
Може використовуватися як місцева анестезія, так і загальний наркоз. Тонкі ендоскопи та спеціальні інструменти дають можливість очистити пазуху, практично не ушкоджуючи здорові тканини, через крихітні доступи.
Завдяки цьому вони безпечніше відкритих операцій і набагато легше переносяться пацієнтами. Госпіталізація при ендоскопічної операції триває один день, після чого хворий тільки регулярно спостерігається у лікаря.
Відмова від оперативного втручання при одонтогенних гаймориті може загрожувати важкими ускладненнями, такими як:
- запалення лобової і клиноподібної пазухи;
- абсцес десни;
- поява в м’яких тканинах гнійників;
- флегмона орбіти ока;
- розростання тканин (поліпів і кіст) в придатковому кишені з можливим відродженням їх на злоякісні новоутворення;
- менінгіт;
- гнійне ураження мозку.