Причини виникнення одонтогенного гаймориту
На відміну від риногенного, одонтогенний гайморит виникає виключно з причини захворювання зубів і запальних процесів, що протікають в ротовій порожнині. Через уражені мікробами коріння верхнього ряду зубів інфекція проникає в гайморові пазухи, викликаючи запалення слизової оболонки. У числі основних причин виділяють:
- Гігієна ротової порожнини. Неправильне чищення сприяє розвитку патогенної флори в ротовій порожнині і стає причиною багатьох захворювань. А навіть один хворий зуб здатний спровокувати одонтогенний гайморит.
- Найбільш часто причиною цього різновиду гаймориту стають захворювання тканин, що утримують зуб в альвеоле, ‒ пародонтоз, пародонтит.
- Карієс. Ні в якому разі не можна нехтувати його лікуванням. Карієс руйнує емаль зуба і «розчищає» шлях мікробів, що проникають в гайморові пазухи через канали кореня.
- Запалення м’яких тканин в роті, що викликають нагноєння.
- Непрофесійне пломбування.
- Часткове видалення коренів зубів верхньої щелепи.
- Неправильно імплантований імплантат.
У деяких випадках провокує розвиток гаймориту елементарне видалення зуба, якщо воно відбувається на тлі протікають запальних процесів. Через простір, що утворився інфекція безперешкодно проникне в гайморові пазухи.
https://www.youtube.com/watch?v=4DdYvs9fryE
Як говорилося раніше, одонтогенні синусити виходять з зубів. Причиною одонтогенного гаймориту може бути:
- невдале лікування або видалення зубів (особливо першого і другого верхнього моляра і першого премоляра);
- періодонтит і інші типи пародонтозу;
- остеомієліт щелепи;
- кісти;
- карієс;
- периимплантит (запалення після імплантації).
Майже в половині випадків у виникненні одонтогенного гаймориту у дорослих винні медичні працівники, що проводять стоматологічні операції. Наприклад, під час пломбування матеріал може потрапити в пазуху.
Також траплялися ситуації, коли в десні залишали шматок видаленого зуба, перев’язувальні матеріали або сторонні предмети. Завжди є ймовірність випадкового травмування слизової оболонки або неправильної установки імплантату.
Сприятливі і обтяжливі фактори:
- анатомічні обструкції синуса (можуть виникати при відхиленої носової перегородки);
- алергічний риносинусит;
- розлад мукоциліарного кліренсу;
- поганий імунологічний статус.
Патологічними агентами, які викликають гайморит – це бактерії, віруси та грибки, але частіше виявляють змішану інфекцію. У розвитку гострого одонтогенного синуситу найчастіше грають роль α-гемолітичні стрептококи, золотистий стафілокок, грамнегативні бацили. При хронічному синуситі в 50% випадків виявляють суміш анаеробних бактерій.
Грибкові інфекції, такі як аспергільоз і мукормикоз, більш поширені у хворих зі зниженим імунітетом.
Хвороба буде провокуватися інфекцією, яка вражає ротову порожнину або причина полягає в проблемі з корінними зубами.
- Неправильний догляд або відсутність догляду за ротовою порожниною. Подібна проблема одна з найбільш часто зустрічаються, адже мало хто виконує приписи стоматологів з чищення зубів і догляду за ротом. Сюди відноситься і несвоєчасне звернення до стоматолога. Не варто боятися візиту до цього лікаря, адже ранній прихід допоможе швидко впоратися з проблемою, а після доведеться мати справу з неприємними наслідками. Найбільше ризикують ті, хто має запущений карієс і вже починається некроз нерва зуба. Подібна ситуація передбачає запалення тканин, що знаходяться поблизу нерва і прохід інфекції до гайморової пазусі.
- Некоректна інсталяція та вибір пломби. Буває і так, що недостатньо стежити за своїм здоров’ям, адже труднощі можуть з’явитися по незалежним причинам. У ряді випадку цією причиною виступають не дуже добре розбираються у своїй роботі стоматологи. Так влаштовано, що на верхніх задніх зубах корені знаходяться на незначній відстані від пазух. Може знадобитися пломбування та чищення каналу, при якій стоматолог, якщо він не досвідчений, занесе частина пломбування в гайморову пазуху, провівши її із зубного каналу. Знаходить поза межі зуба пломба буде визначена організмом, як чужорідне тіло і починається відповідна реакція.
- Видалений зуб. У деяких ситуаціях спостерігається потрапляння зубного кореня в раніше описану пазуху. У випадку зі здоровим зубом він знаходиться на тому місці, яке йому відведено і труднощів не виникає. Після видалення буде утворений так званий свищ і через нього інфекція проходить до гайморової пазусі.
Основна причина розвитку хвороби – потрапляння інфекції з ураженого зуба. Це може відбутися в наступних випадках:
- Поганий догляд за зубами, рідкісне відвідування стоматолога. Це призводить до того, що починає розвиватися карієс, а якщо все зовсім погано, то і некроз нерва. Запалення починає поступово поширюватися і виявляється в гайморової пазусі.
- Пломба. Є корені зубів, які можуть знаходитися дуже близько до гайморової пазусі, з-за чого при лікуванні глибоко розташованих ділянок, матеріал пломби може в неї потрапити.
- Чи можна видаляти зуб. Після видалення зуба, на його місці утворюється якийсь канал, який пропускає інфекції. За умови, що корінь знаходиться не далеко від пазухи, запалення – лише питання часу.
- Патології. Не рідко дане захворювання утворюється з-за кісти, особливо якщо відбувається її нагноєння.
При цьому, є кілька типів пацієнтів, які ризикують отримати одонтогенний синусит:
- Ті, у яких проводилася велика кількість операцій, пов’язаних з верхньою щелепою.
- Люди зі слабким імунітетом.
Одонтогенний синусит – це запальний процес слизових оболонок придаткових камер носа, що розвивається внаслідок переходу інфекції від хворого зуба верхньої щелепи. Причин може бути декілька:
- Помилка стоматолога при установці пломби. Коріння жувальних зубів верхньої щелепи часто розташовані близько від гайморової пазухи, іноді навіть виступаючи в неї. Іноді недосвідчений лікар, чистячи і пломбуючи зубний канал, може через нього занести в воздухоносный кишеню частина пломбувального матеріалу. Пломба, опинилася поза зуба, ідентифікується організмом в якості стороннього тіла, і запускається захисний механізм, який провокує запальний процес.
- Невдале видалення хворого зуба. Під час видалення зуба частина кореня може відколотися і проникнути в придатковий кишеню. Якщо ж корінь виступає в пазуху, то після видалення утворюється свищ, який стає воротами для розповсюдження патогенів з ротової порожнини. Тим же може закінчитися і неякісна установка імплантату.
- Недостатній догляд за ротовою порожниною. Більшість людей не приділяють догляду за зубами достатньо уваги, обмежуючись лише їх щоденним чищенням. З-за цього розвиваються хвороби зубів, які можуть загостритися в будь-який момент. Бажання при появі неприємних симптомів відтягнути похід до стоматолога до останнього може закінчитися синуситом, особливо якщо уражений нерв.
Хворобами зубів, які можуть стати причиною одонтогенного синуситу:
- глибокий запущений карієс або пульпіт верхніх премолярів і молярів;
- нагноєння зубний кісти;
- періодонтит;
- пародонтоз;
- остеомієліт;
- пухлина, що руйнує стінку синуса.
Збудником в основному є змішана мікрофлора порожнини рота (стрептококи, ентерококи, стафілококи, диплококки, різні палички). Недуга може носити гострий, підгострий і хронічний характер.
Хвороба може розвиватися не відразу після невдалого втручання стоматолога, процес здатний запуститися як через кілька днів, так і через півроку після видалення зуба або установки імплантату.
Основна причина хвороби — проникнення інфекції в верхньощелепні пазухи з вогнищ, розташованих в ротовій порожнині. Патологія розвивається лише при підвищеній сенсибілізації слизової оболонки пазух до бактерій або продуктів їх життєдіяльності, тому діагностується далеко не у кожної людини з хворими зубами.
Як відображає реферат по темі, тривале існування нелікованих стоматологічних проблем викликає деструкцію кісткової тканини, стоншення кісткового шару, тому проміжок між коренями зубів і гайморові пазухи сильно зменшується.
З цієї причини може відбутися перфорація дна пазухи, що нерідко трапляється і при травматичном видалення хворих зубів. В результаті інфекція отримує вільний доступ до тканин пазухи, і розвиваються симптоми такої хвороби, як одонтогенний гайморит.
Факторами, що збільшують ризик появи хвороби, є:
- Занадто близьке розташування коренів зубів від гайморових пазух;
- Дефект анатомічної будови, коли верхівки коренів проникають в пазуху;
- Раніше проведені операції з видалення кіст зубів;
- Перфорація верхньої щелепи з-за росту пухлин.
Нерідко одонтогенний гайморит розвивається після попадання в пазухи пломбувального матеріалу, елементів імплантатів, інструментів.
Симптоми одонтогенного синуситу: біль, виділення, закладеність носа та інші
Пацієнт довгий час може приймати одонтогенний гайморит за звичайний пульпіт. Існує ряд симптомів, які дозволять виявити недугу набагато раніше. Чим швидше буде розпочато правильне лікування, тим більше шансів на позитивний результат.
В першу чергу пацієнт повинен зрозуміти, чому виникла зубний біль. Якщо до цього додається підвищена температура тіла, біль у ділянці гайморових пазух, зміна голосу, варто викликати лікаря додому.
Досить часто закладеність носа може не супроводжуватися слизовими виділеннями. Але дихати виявляється досить важко. Погіршення носового дихання може бути викликана набряком слизової внаслідок запального процесу.
Пацієнт, що страждає захворюванням, швидко стомлюється. Він не може повноцінно справлятися з повсякденними обов’язками. Порушення сну також нерідко супроводжує одонтогенний гайморит. Це може бути пов’язано з больовими відчуттями і погіршення носового дихання.
Варто звернутися до фахівця, як тільки з’являються перші ознаки захворювання. У подібному випадку можна уникнути тривалого лікування та небажаних наслідків. Одонтогенний гайморит може мати наступні симптоми:
- проблеми з нюхом;
- загальна слабкість;
- головні болі;
- хворого може морозити або піднімається температура;
- є проблеми зі сном;
- в районі гайморової пазухи можуть спостерігатися болючі відчуття.
Якщо має місце перфоративный гайморит, то відбудеться повідомлення ротової порожнини, пазухи і носа. Крім цього в носовій порожнині може з’являтися частина рідкої їжі, але тоді, коли голова знаходиться у вертикальному положенні. При відхиленні тому протягом рідини зупиняється.
Симптоми зубного гаймориту практично не відрізняються від симптоматики синуситів. Потрібно негайно звернутися до лікаря, якщо:
- нюх різко погіршилося;
- знижена працездатність, відчувається слабкість і млявість;
- стали турбувати головні болі;
- з’явився озноб або висока температура;
- сон став переривчастим і неспокійним.
В деяких випадках виявляються незначні больові синдроми в районі гайморових пазух. Як правило, на ранній стадії захворювання всі перераховані ознаки виражені не яскраво і посилюються з часом при відсутності лікування.
Стоматологічним гайморитом хворіють дорослі люди, оскільки зубні коріння у дітей невеликі і не дістають до нижньої стінки синуса. Найчастіше цей вид синуситу носить односторонній характер, уражається лише порожнину, що стикається з хворим зубом.
Ця різновид верхньощелепного синуситу проходить через дві стадії розвитку:
- серозну, при якій йде гостре запалення, розширення судин, набряк тканин і наповнення рідиною клітин;
- гнійну, коли слиз накопичується, з’являється гній та інтоксикація організму.
Недуга в гострій формі відрізняється такими характерними симптомами:
- Закладеність (частіше одностороння) і ускладнене носове дихання.
- Виділення з носа спочатку водянисті і прозорі, пізніше – з домішкою гною, мають неприємний запах.
- Біль може охоплювати як всю голову, так і окремі її частини (десну, око, зуб, щоку), носить ниючий тупий характер.
- Лихоманка, висока температура (до 39 градусів), іноді світлобоязнь, сльозотеча.
- Загальна слабкість, порушення сну, відсутність апетиту.
- Болючість зубів при пережовуванні їжі.
- Запалення ясен, наявність на них невеликих ранок.
- Гнильний запах з ротової порожнини.
- Запалені лімфатичні вузли.
- Порушення нюху.
- Припухлість щоки в районі ураженої камери.
У разі, коли лікування було недостатньо кваліфікованим, а джерело інфекції (уражений зуб, пломбувальний матеріал) не був видалений, то розвивається хронічна форма синуситу. Вона характеризується частою болем в інфікованому зубі, підвищеною стомлюваністю, зниженням працездатності.
Іноді виявляються головні болі, гнійні виділення з назальних ходів, погіршення нюху, відчуття закладеності. Цей вид хвороби може рецидивувати від переохолодження, респіраторних захворювань, інших патологій. Часто хронічна форма стоматологічного гаймориту протікає практично безсимптомно.
Виявити ознаки синуситу, що є наслідком проблем в ротовій порожнині, може як отоларинголог, так і стоматолог, який виявляє ознаки періодонтиту, кісту кореня зуба або наявність запаленої тканини близько імплантату.
Після опитування пацієнта і збору анамнезу ЛОР здійснює ряд дій для встановлення точного діагнозу. При цьому він вибирає процедури, виходячи з показань і наявності необхідного обладнання в лікарні.
- Пальпація щоки в районі ураженої пазухи викликає різкий біль.
- Риноскопія показує опухлість нижній і середній частині назальної порожнини з боку ураженого придаткового кишені, іноді помічається гній упереміш зі слизом.
- Рентгенографія (прицільна або панорамна) показує затемнення в ураженій камері і хворий зуб.
- Комп’ютерна томографія дозволяє розгледіти наявність в пазусі сторонніх предметів.
- Ендоскопія застосовується у випадках, коли комп’ютерні способи не дозволяють розпізнати справжню картину захворювання. Тонкий ендоскоп вводиться через співустя або перфороване дно синуса і дає детальну інформацію про перебіг процесу.
- Пункція (лікувально-діагностична або діагностична) з подальшим направленням вмісту камери на бактеріологічний аналіз.
- Аналіз крові (загальний) свідчить про підвищену ШОЕ і нейтрофильном лейкоцитозі.
Після завершення процесу санації порожнини рота подальше лікування проводить отоларинголог. Якщо запальний процес в придатковому кишені обмежується набряком слизових покривів, то при такому одонтогенних гаймориті лікування проводиться за допомогою антибіотиків, впорскування ліків і регулярних промивань.
- Антибіотикотерапія. Антибіотики підбираються лікарем на підставі даних бактеріологічного посіву або ж емпіричним шляхом з урахуванням даних про основні збудники, зазначених у регіоні. Найчастіше вибір зводиться до респіраторних фторхінолонів або захищених пеніцилінів. Призначаються такі препарати загальної дії, як Амоксицилін, Аугментин, Сумамед, Цефтріаксон. Місцеві антибіотики вводяться зазвичай при проведенні пункції.
- Деконгестантів. При закладеності носа прописуються місцеві судинозвужувальні засоби у вигляді крапель і спреїв (Галазолін, Нафтизин, Риназолін, Тизин, Оксиметазолін). Вони вводяться тільки в той назальний хід, який закладений.
- Антигістамінні препарати. Застосовуються при системній терапії для зменшення набряку слизової оболонки (Лоратадин, Супрастин, Діазолін).
- Антисептичні та антибактеріальні засоби у вигляді крапель і зрошень носових ходів (Мірамістин, Биопарокс, Изофра, Полидекса).
- Промивання назальної порожнини і повітроносних кишень з застосуванням методу перемежованого тиску (ЯМИК-катетирование) або переміщення рідин (“зозуля”). Ці процедури проводяться в медичних установах під контролем фахівців. Виняток становить лише наявність у пазусі стороннього предмета. Звичайні домашні полоскання не приносять належного ефекту.
- Фізіотерапевтичні процедури сприяють прискореному та більш ефективного відновлення епітеліальних тканин. Застосовуються УВЧ-терапія, електрофорез, сольова і фототерапія.
Часто консервативна терапія при зубному синуситі не дає належного ефекту. Саме для цієї форми гаймориту властиво оперативне втручання для очищення слизових оболонок і видалення сторонніх предметів.
Прокол гайморової пазухи при стоматологічному синуситі потрібен в більшості випадків. Пункція забезпечує відведення накопичився гнійного ексудату і доставку необхідного лікувального розчину антибіотика, антисептика і ферментів безпосередньо за адресою.
Незважаючи на погану славу, прокол з використанням голки Куликовського під місцевою анестезією практично безболісний. Пацієнт відчуває лише короткочасне неприємне відчуття розпирання зсередини камери під час нагнітання в неї рідини. Рідина зі слизовими накопиченнями видаляється через рот.
У більшості випадків декількох пункцій у поєднанні з медикаментозною терапією достатньо для того, щоб перемогти хворобу. Однак прокол має і свої слабкі сторони, тому ряд фахівців скептично ставиться до його можливостей.
При ньому неможливо видалити з синуса змінені тканини (кісти, поліпи), грибкові маси або чужорідні тіла (відкололися частини кореня, пломбувальний матеріал). Пункція з наступним промиванням допомагає, тільки якщо механізми природного очищення пазухи збережені, в іншому випадку доводиться робити більш серйозну операцію.
Радикальне хірургічне втручання. Видалення патологічних тканин і сторонніх предметів проводиться за допомогою операції з боку ротової порожнини. Такий метод в різних варіаціях використовується вже більше століття, проте він дуже болісний і має багато ускладнень. Пацієнт при цьому надовго випадає із звичного ритму життя.
Під верхньою губою робиться розріз від другого моляра до латерального різця. Після розкриття слизових оболонок видаляється частина стінки синуса. Через отвір, що проводиться вилучення стороннього тіла, і спеціальними хірургічними інструментами выскабливается патологічно змінена слизова оболонка.
Через ніс в передній стінці камери пробивається отвір для відводу вмісту, в нього вставляється марлева турунда, змочена в антисептику. Після завершення всіх маніпуляцій доктор накладає шви.
Ендоскопічна операція має ряд переваг перед радикальним методом. Вона здійснюється через природний з’єднувальний канал (співустя) або через отвір, що утворився після видалення ураженого зуба.
Може використовуватися як місцева анестезія, так і загальний наркоз. Тонкі ендоскопи та спеціальні інструменти дають можливість очистити пазуху, практично не ушкоджуючи здорові тканини, через крихітні доступи.
Завдяки цьому вони безпечніше відкритих операцій і набагато легше переносяться пацієнтами. Госпіталізація при ендоскопічної операції триває один день, після чого хворий тільки регулярно спостерігається у лікаря.
Одонтогенний гайморит
Симптоми одонтогенного гаймориту
Пізніше з-за набряку тканини слизової повністю або частково перекривають шлях відтоку рідини з пазухи — співустя. Якщо не почати лікування, на цій стадії приєднуються гнійні процеси. Як відображає реферат і показують статистичні дані, основні симптоми в цей період:
- Неприємний (гнильний) запах з рота;
- Підвищення температури тіла;
- Головний біль;
- Слабкість, зниження працездатності;
- Сильна біль в «інтимному» зубі;
- Відсутність або значне утруднення носового дихання;
- Витікання слизу жовто-зеленого кольору з носа;
- Відчуття розпирання у верхній щелепі і в області пазухи;
- Сльозотеча, фотобоязнь;
- Набряк і припухлість щоки.
При хронічному одонтогенних гаймориті хвороба протікає хвилеподібно: рецидиви трапляються після переохолодження, після загострення хвороб носа і ясен. Симптоми в цьому випадку аналогічні вищеописаним, і найпоширеніші з них — поява слизу з домішкою гною з носових ходів і головний біль.
У період ремісії у хворого може спостерігатися субфебрильное підвищення температури тіла, а вранці ніс сильно закладає.
Небезпека хронічного одонтогенного гаймориту полягає в його часті ускладнення — абсцесах і флегмонах очниці і ясен, а також у розростання поліпів у пазусі. Є і більш тяжкі наслідки, які можливі лише при тривалому перебігу хронічного гаймориту, наприклад, рак верхньощелепної пазухи.
Класифікація
Гайморит може бути двох типів: риногенних і одонтогенний. Останній, у свою чергу, також поділяється на два підвиди залежно від форми перебігу: гострий і хронічний одонтогенний гайморит.
При гострому одонтогенних гаймориті присутні наступні симптоми:
- слабкість;
- важкість у носовій порожнині;
- знижений нюх;
- ніс закладений з одного боку;
- виділення з носової порожнини мають зеленуватий (гнійний) колір;
- у місці запалення виразно відчувається біль під оком або в області щоки;
Дискомфорт під час пережовування їжі також вважається ознакою одонтогенного гаймориту. У рідкісних випадках у хворого з гострою формою захворювання спостерігається місцевий набряк обличчя. Триває стадія гострого захворювання не довше трьох тижнів.
Хронічний одонтогенний гайморит, навпаки, не відрізняється яскраво вираженою симптоматикою. Захворювання протікає в спокійній формі і частіше практично не турбує хворого. Виняток становлять тільки виділення з носової порожнини з гнійними домішками і почуття розпирання носа.
Хронічна форма розвивається при неправильному (неповноцінному) лікуванні зубів або гострої форми захворювання. Хронічна стадія при медикаментозному лікуванні не перевищує місяця. Після чого настає або повне одужання, або період ремісії.
В даний час існує декілька класифікацій одонтогенного гаймориту.
За тривалістю захворювання:
- гострий — тривалість запального процесу не перевищує трьох тижнів;
- підгострий — запалення гайморової пазусі спостерігається від чотирьох до шести тижнів;
- хронічний — хвороба протікає протягом більше семи тижнів.
За наявності сполучення між верхньощелепної пазухи і порожниною рота:
- закритий — немає відкритого протоки, що з’єднує ротову порожнину і придаткову пазуху носа на стороні ураження;
- відкритий — пряме сполучення між порожнинами, що сприяє постійному проникненню інфекції і погіршує прогноз захворювання.
По стороні ураження придаткових пазух:
- лівобічний;
- правосторонній.
За характером запального процесу:
- катаральний:
- процес обмежений слизової оболонки гайморової пазухи;
- у запальному ексудаті немає гноєтворних мікроорганізмів;
- виділення з носа мають слизистий характер;
- немає симптомів інтоксикації організму;
- гнійний:
- в запальний ексудат проникають патогенні мікроорганізми;
- у виділеннях з’являється домішка гною;
- можливе підвищення температури та розвиток інших ознак інтоксикації;
- поліпозно — характеризується утворенням локальних розростань слизової оболонки (як реакція на запалення);
- гнійно-поліпозно — поєднуються ознаки гнійної і полипозной форм захворювання.
Залежно від причини, що викликала розвиток хвороби:
- одонтогенні перфорації — запалення розвивається після стоматологічного лікування (видалення зубів, кістозних зон, резекції верхівок коренів);
- перфорації, які виникли в результаті травм;
- пошкодження стінки, розмежовує гайморову пазуху і порожнину рота, в результаті пухлин;
- руйнування пазухи при розвитку специфічного запального процесу (туберкульоз, сифіліс).
Діагностика
Діагностувати одонтогенний гайморит допоможе комплексний огляд хворого. Пальпація нижніх гайморових пазух, що знаходяться в районі верхньої щелепи, при гострому протягом викликає біль. Якщо мова йде про катаральній формі, спостерігається почервоніння і легка припухлість слизової носа. Небо у роті також носить сліди запальних процесів.
На перебіг хронічної стадії захворювання часто вказують тільки гнійні виділення з носа. А при попилозной формі огляд показує наявність гнійних поліпів в носовій порожнині. Для більш точного діагнозу необхідно пройти комп’ютерну томографію або зробити рентген верхньої щелепи. В окремих випадках може знадобитися загальний аналіз крові.
Одонтогенний гайморит на фото рентгена виглядає як темна пляма. Це і є місце запалення і накопичення гною. Іноді разом з запаленням томографія показує в області гайморової пазухи сторонні тіла: шматочки кореня або пломбувального матеріалу.
В першу чергу, пацієнтам, які відчувають симптоми одонтогенного гаймориту, необхідно провести риноскопию, а також огляд зубів.
Під час нього можуть бути виявлені наступні ознаки:
- запалення кореневої оболонки зуба;
- альвеоліт на місці видаленого зуба;
- хитаючийся зуб;
- абсцес.
Під час діагностики одонтогенного гаймориту лікар повинен звернути особливу увагу на наявність зубних пломб, імплантатів і карієсу. Оцінити стан пазух можна за допомогою рентгенологічного дослідження.
Щоб виявити приховані патології лікар може призначити ортопантомограму – знімок щелепи з зубами. По ньому можна побачити характерні ознаки одонтогенного гаймориту.
З допомогою назального ендоскопа можуть провести огляд носових ходів і пазух. Це допомагає виявити будь-які відхилення, які могли стати причиною обструкції синусів.
Запальне захворювання, яке викликає резорбцію кістки, можна побачити за допомогою комп’ютерної томографії. КТ взагалі є найбільш чутливою, вона здатна з високою точністю розрізняти кістки та м’які тканини, тому томографію можна назвати золотим стандартом в діагностиці тривалого синуситу, коли не можливо встановити його причину.
Оскільки одонтогенний гайморит характеризується однобічним ураженням, то мета діагностичних заходів полягає у виявленні зуба, який став причиною розвитку хвороби. Але перед тим як проводити інструментальні обстеження пацієнта, фахівець повинен з’ясувати, як давно і з якою інтенсивністю виявляються ті чи інші симптоми.
Це необхідно для того, щоб з’ясувати форму протікання розладу. Після цього лікар проводить огляд пацієнта на наявність набряклості обличчя, гнійної рідини в порожнині носа і запального процесу у роті. Крім цього, виконується пальпація регіональних лімфовузлів і верхнього зубного ряду.
До апаратних обстежень відносять:
- рентгенографію – це найбільш інформативна методика діагностики при даному захворюванні. Може здійснюватися декількома варіантами – панорамним або прицільним знімком;
- КТ – дозволяє визначити наявність в ураженій пазусі стороннього предмета. У деяких випадках необхідна конусно-променева томограма, яка може виявити відмінність щільності тканин.
У крайніх випадках з діагностичною метою використовується ендоскопія гайморових пазух. Завдяки невеликим розмірам інструменту, з його допомогою можна детально розглянути порожнину.
У випадку з гострою різновидом цієї хвороби має місце наявність припухлості щоки. При пальпації в районі проблемної верхньощелепної пазухи виникає різка біль. Коли проводиться передня риноскопія пацієнт з підозрою на одонтогенний гайморит, говорить про набряклості, а слизова буде мати почервоніння ураженої сторони порожнини носа.
Коли проводиться дослідження кров пацієнта, має місце присутність нейтрофільного лейкоцитозу, в тому числі стає можливим підвищення ШОЕ. Часто користуються діафаноскопією або призначають рентгенологічне обстеження, де видно затемнені області в уражених пазухах.
Пальпація в районі передньої щелепної стінки буде супроводжуватися істотними больовими відчуттями. Додатково має місце коригування чутливості шкіри в районі підочного нерва. Стає важко дихати носом, а риноскопія показує гній в області середнього носового ходу.
Крім цього спостерігається набряклість внизу і вгорі носової раковини. У випадку з рентгенологічним дослідженням буде помітно, що зуби мають ускладнений карієс, може бути дуже глибока пародонтит, а у внутрішньокісткових імплантатів спостерігається хронічне запалення. При всьому цьому підвищується температура тіла пацієнта.
Незважаючи на те, що пацієнт може відчувати розпирання в області гайморових пазух і головний біль, точний діагноз поставить не терапевт, а стоматолог. Лікар спочатку проводить візуальний огляд. За допомогою пальпації можна визначити, в якому місці локалізується інфекція.
Встановити остаточний діагноз дозволить ряд аналізів. Лікар може взяти кров у пацієнта і мазок. Якщо гнійна інфекція, тільки після дослідження виділень може бути призначена антибактеріальна терапія.
Підтвердити діагноз допоможе проведення рентгенологічного дослідження придаткових пазух, ендоскопії порожнини носа, лабораторних обстежень, комп’ютерної томографії.
Рентген
При гострому одонтогенних гаймориті на знімку виявляють потовщення слизової оболонки пазухи, зменшення пневматизацію і чіткий рівень рідини — ці ознаки свідчать про вираженому запальному процесі.
Панорамний знімок верхньої щелепи
Проявом хронічного одонтогенного гаймориту може бути незначне зниження рівня пневматизацію пазухи, при цьому виявляються мінімальні запальні зміни у зубах і тканинах, їх оточуючих.
Аналізи
При гострому синуситі в клінічному аналізі крові виявляють прискорення ШОЕ, зміни у лейкоцитарній формулі, характерні для гострого запалення, в біохімії виявляють збільшення концентрації С-реактивного білка.
Для хронічного варіанта захворювання характерні мінімальні зміни в даних лабораторних досліджень.
Ендоскопія
Огляд порожнини носа і придаткових пазух проводять за допомогою мініатюрного назального видиоэндоскопа.
При гострому гаймориті в порожнині придаткових пазух носа виявляють гнійний вміст, дифузне потовщення слизової оболонки, зменшення розміру протоки, що сполучає нижній носовий хід і синус верхньої щелепи.
Відеоендоскоп для огляду порожнини та придаткових пазух носа
При хронічному синуситі в порожнині гайморової пазухи виявляють локальні потовщення (поліпи), цианотичность слизової.
Проведення комп’ютерної томографії потрібно при підозрі на новоутворення, що руйнує стінку між порожниною рота і верхнещелепними синусом, наявність чужорідного тіла в придаткових пазух, кістозних змін, а також при частих рецидивах захворювання.
https://www.youtube.com/watch?v=IMhS2c8xZGQ
У деяких випадках може виникнути необхідність розмежовувати симптоми, властиві одонтогенному гаймориту, від проявів невралгії гілок трійчастого нерва, ізольованого пульпіту і періоститу, злоякісних новоутворень верхньої щелепи.
Чому виникає захворювання?
В більшості випадків причиною гаймориту стає інфекція, яка передається повітряно-крапельним шляхом або через кров. Існують і інші фактори, що провокують захворювання. Це може бути несвоєчасно вилікуваний карієс, запалення ясен, неправильний прикус.
У алергіків також може виникати одонтогенний гайморит. Симптоми захворювання повинні бути досліджені в першу чергу. Закладає вуха, піднялася температура, болить зуб – будь-який з цих станів є серйозним приводом звернутися до терапевта.
Порушення нормальної роботи імунної системи може спровокувати появу низки патологій. Захисні функції організму в цьому разі зменшуються, і у людини набагато більше шансів підхопити простудні захворювання і, як наслідок, одонтогенний гайморит.
Як говорилося вище, безпосередньою причиною виникнення одонтогенного гаймориту стає проникнення в порожнину верхньощелепного синуса мікроорганізмів, які викликають запалення в порожнині рота.
У цьому випадку первинний осередок інфекції локалізується в області зубів, розташованих у верхній щелепі (великі і малі корінні). Коріння премолярів і молярів досить довгі, в деяких випадках вони можуть досягати кісткової перегородки, що обмежує гайморову порожнину знизу або проникати через неї.
Спровокувати розвиток синуситу можуть такі стоматологічні проблеми:
- гострий і хронічний пульпіт — це запалення тканин зубного сосочка;
- гострий і хронічний періодонтит — запалення пульпи і тканин, що оточують уражений зуб;
- нагноєння кісти, що розвилася в результаті гострих і хронічних запальних процесів;
- запалення, що виникає в області зародкових (непрорізавшихся) зубів;
- гострий і хронічний пародонтит — запалення слизової оболонки порожнини рота;
- неправильне виконання маніпуляцій в процесі лікування зубів (проштовхування матеріалу пломб, травма тканин при видаленні зуба).
Стоматологи і отоларингологи сходяться на думці — частіше одонтогенний гайморит виникає у пацієнтів, які не приділяють достатньої уваги гігієні порожнини рота і нехтують рекомендаціями відвідувати дантиста кожні 6 місяців.
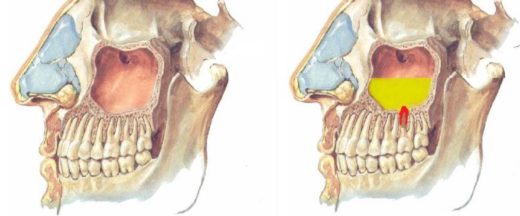
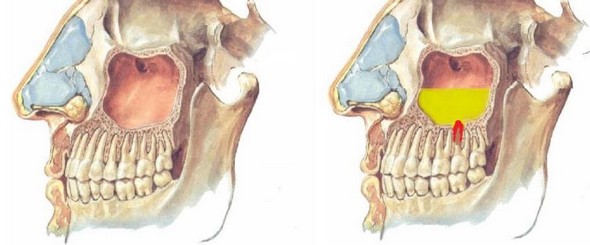
Гайморова пазуха в нормі і при одонтогенних гаймориті
Варто зазначити, що захворювання в переважній більшості випадків розвивається у дорослих пацієнтів у дітей альвеоляоный відросток верхньої щелепи і коріння премолярів і молярів ще недостатньо розвинені, тому ймовірність поширення інфекції мінімальна.
Ускладнення
Основна частина ускладнень пов’язана з тим, що патогенна флора поширюється з гайморової пазухи за допомогою лицьової і головної вени і потрапляє у венозну систему мозку. Крім того, бактеріальна середовище проникає в область орбіти і сигмовидный синус.
При відсутності своєчасного, правильного лікування гайморит провокує розвиток дифузного остеомієліту, що локалізується у верхній щелепі. Це захворювання небезпечне тим, що деформує кістку, що призводить до косметичних вад. У разі потрапляння патогенів у систему кровотворення, можливе ураження нирок або міокарда.
При несвоєчасному зверненні за допомогою до фахівця і проведення операції з видалення джерела захворювання, висока ймовірність виникнення декількох ускладнень. Наприклад:
- нагноєння верхньої щелепи;
- аналогічний процес очниці;
- порушення процесу кровообігу головного мозку;
- зараження крові.
Нерідко прояв таких наслідків відбувається на тлі самостійного лікування хвороби народними засобами медицини.
При своєчасному виявленні причини розвитку одонтогенного гаймориту, видалення вогнища інфекції і активному лікуванні прогноз захворювання сприятливий.
Ускладнення одонтогенного гаймориту можна розділити на:
- місцеві — при проникненні інфекції в інші придаткові пазухи розвиваються сфеноидит, етмоїдит, фронтит. При поширенні інфекції на навколишні тканини може виникнути остеомієліт щелепи;
- загальні — при поширенні інфекції на судини мозкових оболонок розвиваються тромбоз мозкового синуса та септичні ускладнення. Ці стани безпосередньо загрожують життю пацієнта і вимагають невідкладного і дорогого лікування.
Якщо вчасно не діагностувати хворобу і не почати її лікування, є ймовірність поширення інфекції на інші синуси, орбіту очі, кістки обличчя або всередину черепа.
Ось лише деякі з можливих ускладнень одонтогенного гаймориту:
- особовий целюліт або абсцес;
- орбітальний целюліт;
- внутриглазничный абсцес;
- менінгіт;
- абсцес мозку;
- тромбоз кавернозних синусів;
- періодонтальний абсцес;
- ороантральная фістула.
Щоб уникнути таких небезпечних наслідків, важливо уважно ставиться до свого здоров’я і не пускати все на самоплив.
До якого лікаря слід звернутися
Лікуванням цього захворювання займаються одразу два фахівця: отоларинголог і стоматолог. Однак, першим ділом варто відвідати ЛОРа. Саме він виявить симптоми одонтогенного гаймориту і призначить лікування.
Синусит одонтогенний – хвороба, лікування якої повинен займатися отоларинголог, проте у випадках, коли він розвинувся з-за проблем з зубами, слід звернутися до хорошого стоматолога-хірурга.
Якщо у пацієнта одонтогенний гайморит, основною його ознакою є біль в зубах. Для точного визначення хвороби потрібно провести огляд, після чого пацієнту призначається:
- Ретельне обстеження ротової порожнини за допомогою рентгена.
- Диафаноскопия.
- Прокол синуса, є ураженим.
- Дослідження порожнини носа за допомогою риноскопа.
- МРТ і КТ.
Народні засоби при лікуванні одонтогенного гаймориту
Лікування народними засобами вкрай небезпечно, за це можна поплатитися своїм здоров’ям, а іноді навіть життям. Нерідко хвороба розвивається і переходить в гнійну форму, що може викликати сильні ускладнення, наприклад, ураження головного мозку.
Вміло оцінюючи стан хворого, а також занедбаність захворювання, доктор призначає санацію одонтогенних гайморитів одним із способів. Після успішно проведеної операції доктора рекомендують наступне:
- Промивання носової порожнини за допомогою лікарських трав і настоїв.
- Інгаляція.
- Настій прополісу.
Загалом, вилікувати хворобу домашніми засобами неможливо.
Вилікувати одонтогенний гайморит народними засобами не вийде. Але їх цілком можна використовувати в якості заміни промивним рідин. Відваром з ромашки прополіскують носову порожнину. Цей засіб сприяє загоєнню і знезараженню пошкоджених ділянок.
Якщо немає алергії на продукти бджільництва, добре допоможуть інгаляції з прополісом. Для цього необхідно розчинити пару ложок прополісу у двох літрах води. Вдихають пари через ніс протягом 15 хвилин.
Також добре зарекомендував себе ще один народний рецепт ‒ назальная мазь на основі меду. Потрібно змішати в рівних частках мило, мед, молоко та олію. Суміш нагрівають і доводять до придбання сумішшю однорідної консистенції.
Як лікувати одонтогенний гайморит
Лікування одонтогенного гаймориту необхідно використовувати медикаментозний та хірургічний підхід. Лікуванням займаються тільки професіоналами – ЛОР-лікар стоматолог. Дантист проводить санацію порожнини рота, усуває всі вогнища інфекції, при необхідності видаляє уражений зуб або розкриває абсцес.
ЛОР лікує безпосередньо синусит. Для цього потрібно:
- знищити інфекцію;
- зняти біль і набряк тканин;
- полегшити вихід слизу із пазухи і підтримувати нормальну прохідність.
Обидва види одонтогенного гаймориту – гострий і хронічний потребують антибактеріальної терапії. В якості терапії першої лінії для гострої форми недуги вибирають Амоксицилін. Альтернативні препарати – це цефалоспорини другого і третього поколінь, такі як Цефаклор і Цефуроксим.
Коли пацієнти не реагують на препарат першої лінії, вірогідною причиною є наявність бактерій, які продукують бета-лактамазу, або резистентних штамів. Амоксицилін-клавуланат (Амоксиклав) є високоефективним проти таких стійких штамів. При одонтогенних гаймориті у дітей часто призначається комбінація еритроміцину і сульфисоксазола.
Гострий гайморит слід лікувати принаймні 14-денним курсом, так як це дає можливість повністю видалити інфекцію з організму. При хронічному запаленні може тривати 4-6 тижнів для лікування.
Для усунення симптомів хвороби призначають:
- сосудосуживащие краплі або спреї для носа. Судинозвужувальні засоби, такі як фенілефрин (Адріанол, Виброцил, Назол Бебі) і оксиметазолін (Назомакс, Ноксивин) надають майже негайне симптоматичне полегшення за рахунок зменшення набряку слизової оболонки носа. Однак, використання цих препаратів протягом тривалого періоду часу пов’язане з високим ризиком звикання;
- протизапальні спреї і краплі. Кортикостероїди допоможуть зменшити запалення і, отже, збільшити діаметр протоки. Для дорослих підійде Піносол спрей, Беконазе, а дітям можна давати краплі Полидекса, Авамис, Фліксом спрей;
- сольові спреї або іригація. Сольовий розчин зволожує слизову оболонку носа та сприяє розрідженню виділень. Можна купити аптечні спреї, типу Но-соль або Марімер, або ж робити промивання носа саморобним сольовим розчином з шприца. Такі процедури можна проводити як дорослим, так і дітям;
- фізіотерапію. На завершальному етапі хвороби одужати допоможуть процедури, що сприяють прискоренню кровообігу, зняттю набряку і болю, а також надають бактерицидну дію. Наприклад, можуть призначити УВЧ, солюкс або інгаляції.
При сильному болі можна прийняти анальгетики (наприклад, Парацетамол, Анальгін) або нестероїдні протизапальні препарати (Ібупрофен, Нурофен). Вони допоможуть усунути лихоманку. Дітям краще купувати спеціальні засоби у вигляді сиропу.
Антигістамінні препарати без симптомів алергії не прописують, оскільки в синуситі мало або взагалі відсутня гістамін.
У разі діагностування хронічного одонтогенного верхньощелепного синуситу лікар вирішує, як буде проходити лікування одонтогенного гаймориту, виходячи зі стану хворого.
У будь-якому випадку, обов’язково призначаються антибіотики, причому їх підбір відбувається індивідуально, виходячи з багатьох чинників. У терміновому порядку усувається карієс і будь-які інші стоматологічні захворювання. У більшості випадків доводиться ліквідувати зуб.
Якщо причина зубного гаймориту – будь-яке чужорідне тіло, яке виявилося в гайморової пазусі, воно повинно бути вилучено хірургічним шляхом. Операція проводиться під місцевим наркозом. Через десну хірург підбирається до галузі, яка зазнала захворювання. Це дозволяє не допустити утворення на обличчі пацієнта слідів хірургічного втручання.
Якщо випадок виявляється важким, тоді для усунення хвороби слід видалити не тільки тіло чужорідного походження, але ще і проводиться гайморотомія. Суть операції в тому, що з синуса висмоктується його вміст, ділянки слизової є ураженими усуваються, якщо був свищ, він зашивається, а його хід закривається за допомогою клаптя, взятого з внутрішньої сторони щоки.
Все це виконується за допомогою ендоскопічного обладнання типу, введення якого відбувається через порожнину носа. Не важливо, яким було лікування пацієнта, в будь-якому випадку після нього хворому призначається:
- Лікування антибіотиками гаймориту і зубів.
- Промивання носа спеціальними розчинами.
- Використання препаратів з судинозвужувальною дією.
- Для того, щоб розм’якшити сухі кірки застосовується масло обліпихи.
У випадках, коли синусит проявляється під час вагітності, терапія тимчасово відкладається, поки не пройдуть пологи. До них призначають фізіотерапію, УВЧ та антибіотики місцевого типу.
Терапія одонтогенного гаймориту вимагає одночасних зусиль отоларинголога, стоматолога. У деяких випадках необхідна госпіталізація у відділення щелепно-лицьової хірургії.
Завдання стоматолога — прибрати первинний осередок інфекції. Без виконання цієї умови ймовірність розвитку рецидивуючого одонтогенного синуситу або хронічної форми захворювання багаторазово збільшується.
В якості стоматологічного лікування проводиться:
- видалення ураженого постійного зуба;
- розтин періостальних абсцесів і флегмон;
- видалення тканин пародонту.
В деяких випадках вимагається створення каналу відтоку вмісту з запаленої гайморової пазухи — через дренажний отвір проводять промивання, а після дозволу захворювання виконується пластика дефекту стінки синуса верхньої щелепи.
При необхідності отоларинголог може рекомендувати проведення класичної пункції верхньощелепного синуса через стінку, разграничивающую порожнину носа і його придаткових пазух. Показанням до цієї процедури може бути недостатнє дренування вогнища інфекції при надмірному розвитку грануляцій на місці видаленого зуба, необхідність місцевого введення антисептиків і антибіотиків.
Після стихання активного запального процесу може знадобитися проведення гайморотомии — розкриття верхньощелепного синуса для видалення кіст, поліпів, чужорідного тіла. Показанням до операції стають рецидиви одонтогенного гаймориту.
Профілактичні заходи
Профілактика одонтогенного гаймориту зводиться до декількох простих рекомендацій:
- щоденна гігієна ротової порожнини;
- щорічне відвідування стоматологічного кабінету;
- своєчасне лікування захворювань зубів і ясен.
Сьогодні регулярне відвідування лікарів стає невід’ємною частиною здорового суспільства. Чим швидше лікарі виявлять проблему, тим легше з нею впоратися. Слід звертатися до лікаря при перших же прояви описаної вище симптоматики і не витрачати час на самолікування.
Дуже важливо стежити за своїми зубами, а також всієї ротової порожнини в цілому, щоб не хворіти. Бажано, як мінімум раз у півроку бувати у стоматолога. Треба провести лікування всіх хворих зубів, при цьому слід звертатися тільки до хорошим фахівцям.
Вкрай не рекомендується доводити хворі зуби до стану, коли їх необхідно видаляти. Подібна операція сприяє розвитку гаймориту з-за хворого зуба, та й взагалі порушує здатність людини жувати. Ще варто виконувати наступні рекомендації:
- Намагатися не відвідувати місця, де багато людей в період ГРВІ та грипу.
- Якщо потрібно, слід вживати вітаміни та імуномодулятори.
- Бажано не давати розвиватися будь-яких патологій хронічного типу.
Комплексний підхід і дотримання всіх рекомендацій лікаря дозволять швидко відновити нормальний стан організму. Надалі ж пацієнту слід особливо ретельно виконувати всі гігієнічні процедури в порожнині рота.
Не можна забувати про профілактичні огляди у стоматолога. У ряді випадків на ранній стадії вдається діагностувати одонтогенний гайморит. Симптоми і лікування при цьому будуть мінімальними. Чим швидше лікар проведе терапію, тим менше виникне ускладнень.
Прогноз лікування та можливі ускладнення
Прогноз в даному випадку повністю залежить від того, на якій стадії пацієнт звертається за професійною допомогою. В стадії початку захворювання ніяких наслідків для здоров’я не буде. А ось складні випадки можуть серйозно нашкодити. При цьому під ударом виявляються життєво важливі органи і тканини, а також зовнішній вигляд хворого.
Своєчасна турбота про зуби позбавить від багатьох неприємних хвороб організму і надовго збереже чарівну посмішку. І все, що для цього потрібно, ‒ це трохи уваги до себе, профілактика і професійний підхід до лікування.