Етіологія
Однією з основних, і часто зустрічаються причин обструктивного бронхіту у дітей, є зараження дитини на грип або ГРВІ. Серед інших причин появи цього захворювання виділяють:
- велика різноманітність і несвоєчасне лікування захворювань, збудниками яких є віруси;
- алергія;
- глисти;
- нездоровий спосіб життя жінки під час вагітності, зловживання алкоголем і нікотином, що дуже сильно позначається на дитині, і призводить до вроджених вад будови органів;
- вдихання дитиною тютюнового диму;
- забрудненість навколишнього середовища;
- чужорідний невеликий предмет або частинка їжі в дихальні шляхи;
- ослаблений імунітет;
- недоношеність дитини і передчасні пологи.
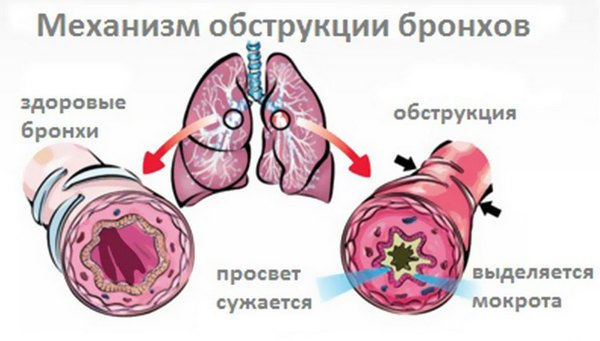
Механізм обструкції бронхів
Причини
Будь бронхіт розвивається тільки після впливу на дитячий організм різних провокуючих факторів. Їх налічується досить велика кількість. Особливо вони небезпечні для новонароджених і немовлят.
Імунітет малюків першого року ще остаточно не сформувався. Будь-який чужорідний для дитячого організму агент може викликати сильне запалення в бронхах. Це відразу ж призводить до виникнення бронхіальної обструкції.
До причин, які можуть викликати хворобу, відносять:
-
Вірусні інфекції. Найчастіші винуватці захворювання: віруси грипу і парагрипу, РС — вірус, аденовіруси. Вони легко проникають через верхні дихальні шляхи малюка і швидко розповсюджуються по кровотоку, досягаючи бронхів і легенів. Вірусні інфекції є провідною причиною появи бронхіальної обструкції у малюків перших місяців життя.
-
Бактерії. Стрептококи, стафілококи і моракселла є найчастішими причинами, які можуть викликати бактеріальні форми захворювання. Ці мікроорганізми сприяють розвитку сильного запалення, яке призводить до вираженого звуження просвіту бронхів. Захворювання, викликане бактеріальною флорою, має більш тяжкий перебіг і потребує проведення інтенсивної терапії.
-
Алергії. При попаданні алергену в організм активується робота імунної системи. Це сприяє великому викиду в кров різних біологічно активних речовин, які сильно спазмує бронхи. На тлі алергії істотно порушується дихання, наростає задишка.
-
Вдихання забрудненого повітря. Проживаючи поряд з великими промисловими підприємствами або фабриками, малюк має більш високий ризик бронхіальної обструкції. Це відбувається в результаті постійного попадання дрібних токсичних речовин в дрібні бронхи. Промислові викиди досить швидко призводять до розвитку порушення дихання.
-
Недоношеність. У третьому триместрі вагітності відбувається остаточне формування органів дихання у майбутнього малюка. Відбувається цей процес практично днів до пологів. Якщо за якихось обставин дитина народжується раніше, то тоді ризик недорозвинення органів дихання зростає в кілька разів. Такий анатомічний дефект часто призводить до порушення дихальної функції.
-
Швидкий відмова від грудного годування. Діти, які отримували груди зовсім короткий час, мають більш високий ризик захворіти бронхітом. Для боротьби з різними інфекціями потрібен хороший рівень імунітету. Під час вигодовування грудних малюки отримують велику кількість імуноглобулінів G. Ці захисні антитіла допомагають їм не хворіти під час періоду сезонних застуд та захищають від розвитку захворювань бронхолегеневої системи.
Для немовлят характерно слабкий розвиток верхніх дихальних шляхів, бронхів і легенів. Залозиста тканина внутрішніх стінок бронхіального дерева — ніжна, схильна до подразнення і пошкодження. Часто при захворюваннях в’язкість слизу підвищується, вії не можуть евакуювати густу мокроту.
Усе це слід враховувати перед тим, як лікувати обструктивний бронхіт у дитини медикаментами і домашніми засобами. Необхідно пам’ятати, що на тяжкість захворювання у малюків впливають перенесені ними внутрішньоутробні інфекції, ГРВІ в грудному віці, недостатня маса тіла, наявність алергії.
Найважливіші причини виникнення бронхіту у дітей з обструкцією:
- віруси — респіраторно-синтициальные, аденовіруси, парагрипу, цитомегаловірус;
- аскаридоз та інші гельмінтози, міграції гельмінтів в організмі;
- аномалії будови носової порожнини, глотки і стравоходу, рефлюкс-езофагіт;
- мікроорганізми — хламідії, мікоплазми;
- слабкий місцевий імунітет;
- аспірація.
Запальний процес при обструктивному бронхіті викликає набряк слизової оболонки, в результаті накопичується густа мокротиння. На цьому тлі просвіт бронхів звужується, розвивається спазм.
Найбільший вплив на виникнення обструктивного бронхіту у дітей всіх віків надає вірусна інфекція. Також негативна роль належить факторам навколишнього середовища, кліматичних аномалій. Розвиток обструктивного бронхіту у немовлят може відбуватися на тлі раннього відмови від грудного молока, переходу на змішане або штучне вигодовування.
Серед причин погіршення стану слизової бронхів лікарі називають погану екологічну обстановку в місцях проживання дітей, куріння батьків. Вдихання диму порушує природний процес очищення бронхів від слизу й сторонніх часточок.

Смоли, вуглеводні та інші компоненти диму підвищують в’язкість мокротиння, руйнують епітеліальні клітини дихальних шляхів. Проблеми з функціонуванням слизової бронхів також спостерігається у дітей, батьки яких страждають від алкогольної залежності.
Протягом перших місяців постнатального розвитку відбувається інтенсивний розвиток бронхолегеневої системи, що обумовлено запуском процесу зовнішнього дихання після народження.
Збільшення розмірів бронхіального дерева (у тому числі – діаметра перерізу бронхів) в цей час відстає від наростання маси і об’єму легені; у дітей молодшого віку і грудних дітей відношення розмірів бронхів до обсягу легкого і кількості альвеол більше, Чим у дорослого.
Також відомо, що діаметр дрібних бронхів у дітей значно менше (до 5 разів порівняно з дорослими), що сприяє вираженим порушенням бронхіальної прохідності при розвитку гострих запальних реакцій.
Крім цього, стінки бронхів у дітей молодшого віку тонкі, містять малу кількість м’язової і сполучної тканини, еластичний каркас не розвинений, тому бронхи легко спадаються на видиху. Слизова оболонка, що вистилає зсередини бронхіальне дерево, у маленьких дітей пухка, тонка, ніжна, містить малу кількість секреторного імуноглобуліну A.
Дихальна мускулатура в перші місяці життя розвинена недостатньо, що, поряд з незакінченою миелинизацией блукаючого нерва, пояснює слабкість кашльового поштовху, високу вірогідність закупорки дрібних бронхів в’язким слизом при запальному процесі.
Крім вікових особливостей анатомічної будови дихальної системи, у дітей є відмінність і в хімічному складі бронхіальної слизу: секрет, що продукується бронхіальними залозами, складається майже виключно з в’язкою і густий сиаловой кислоти, більш рідкий сульфомуцин майже не представлений.
Найбільш часто причиною обструктивного бронхіту у дітей перших 3-х років є вірусна інфекція (від 45-50% до 90% всіх випадків). Незважаючи на те, що у дітей старше 3-х років частота вірусних бронхітів знижується, дана причина залишається провідною.
 Найбільш поширеною причиною розвитку обструктивного бронхіту у дітей є вірусна інфекція
Найбільш поширеною причиною розвитку обструктивного бронхіту у дітей є вірусна інфекціяПричиною бактеріального обструктивного бронхіту найчастіше виступають такі мікроорганізми:
- Haemophilus influenza;
- Strеptococcus pneumoniae;
- Moraxella catarrhalis.
Останнім часом значно збільшилася питома вага бактеріальних обструктивних бронхітів у дітей, спровокованих мікоплазмою та хламідією, які здатні не тільки провокувати гостре захворювання, але і ставати причиною його хронізації. У ряді випадків захворювання викликається бактеріально-вірусної асоціацією.
Легкість, з якої розвивається обструктивний бронхіт у дітей, особливо молодшого віку, пояснює ряд факторів:
- анатомо-фізіологічні особливості (вузькість дихальних шляхів, недостатня активність місцевого імунітету, слабкий розвиток дихальних м’язів, неспроможний еластичний каркас бронхів, висока в’язкість бронхіального слизу, більш тривалий час сну по відношенню до активного періоду, у дітей перших місяців життя – тривале перебування в положенні на спині і т. д.);
- патологічні стани під час вагітності матері (токсикоз, гестоз, загроза переривання вагітності, внутрішньоутробне інфікування);
- куріння і зловживання алкоголем під час вагітності;
- обтяжений спадковий аллергоанамнез;
- вроджені вади розвитку бронхіального дерева;
- генетично детермінована гіперреактивність бронхів (підвищена чутливість до дії подразників);
- недоношеність;
- мала вага;
- гіповітаміноз D, рахіт;
- гострі респіраторні захворювання, перенесені дитиною в перші півроку життя;
- штучне вигодовування (раннє введення сумішей або повна заміна грудного вигодовування з перших днів життя);
- вплив несприятливих факторів зовнішнього середовища (куріння батьків, несприятлива екологічна обстановка, незадовільні санітарні умови проживання, наприклад, високий рівень вологості або наявність плісняви на стінах, меблях).
В окрему категорію високого ризику розвитку обструктивного бронхіту виділяються діти, воспитывающиеся в сім’ях з незадовільним соціально-економічним становищем.
Формування явищ бронхіальної обструкції забезпечується наступними патогенетичними механізмами:
- впровадження патогенного мікроорганізму в слизову оболонку бронхіального дерева з наступним розвитком місцевого запалення;
- посилена вироблення під впливом провокуючих патогенних впливів клітинами імунної системи медіатора запалення – інтерлейкіну-1 (ІЛ-1), який викликає підвищення проникності судин, набряк слизової оболонки, порушення місцевої мікроциркуляції і т. д.;
- збільшення кількості синтезованого бронхіального секрету, зміна його реологічних властивостей (підвищення в’язкості поряд зі зниженням плинності), погіршення імунних характеристик;
- пошкодження дренажної функції бронхів (обумовлене зміною властивостей слизу), що супроводжується більш активним впровадженням інфекційного агента, колонізацією їм бронхіального епітелію;
- розвиток скороминущої гіперреактивності бронхів, бронхоспазму.
Сукупність патогенетичних механізмів призводить до порушення відділення зміненого, в’язкого бронхіального секрету з дихальних шляхів, місцевого набряку слизової оболонки та бронхоспазму. Дані явища сприяють застою і вторинного інфікування бронхіального слизу, зниження ефективності дихання і розвитку, поряд з місцевим запаленням, гіпоксії усіх органів і тканин.
Різновиди
За перебігом запального процесу, обструктивний бронхіт буває:
- гострим – після одужання не відбувається повторного вираження хвороби;
- хронічний – з повторною ремісією, яка може наступати декілька разів протягом року.
По прояву симптомів хвороба ділиться на три стадії:
- легку. Ознаками прояву виступають: несильний кашель і загальна слабкість організму;
- середньої тяжкості – симптомами виступають незначний головний біль та підвищення температури;
- дуже важку – при якій спостерігаються ознаки задушення і втрата свідомості. До такого виду відносять алергічний обструктивний бронхіт у дітей.
Діагностика
Діагностика обструктивного бронхіту у дітей ґрунтується на всебічній оцінці клінічної картини, даних анамнезу, а також результатів інструментальних і лабораторних досліджень:
- загальний аналіз крові (ознаки запалення);
- оцінка функції зовнішнього дихання за допомогою проведення спірографії і пневмотахиметрии (не проводиться у дітей віком 5-6 років через їх нездатність провести повноцінний форсований видих);
- дослідження периферичного опору дихальних шляхів – техніка переривання потоку;
- бодиплетизмография (дозволяє оцінити структуру загальної ємності легень з урахуванням залишкового об’єму, показана у дітей молодшого віку);
- рентгенографічне дослідження;
- проведення алергологічних тестів [рівень загального та специфічних IgE, шкірні скарификационные проби (малоінформативні у дітей до 3 років, високий ризик хибнопозитивних і хибнонегативних результатів)].
 Спірографія входить в перелік діагностики обструктивного бронхіту у дітей
Спірографія входить в перелік діагностики обструктивного бронхіту у дітейПри перших проявах ознак бронхіальної обструкції слід показати дитину педіатру. Доктор проведе клінічний огляд і порекомендує провести додаткові обстеження. Такі тести потрібні для встановлення ступеня тяжкості та причини захворювання.
Для діагностики обструктивного бронхіту застосовують:
-
Загальний аналіз крові. Підвищення кількості лейкоцитів і прискорене ШОЕ свідчать про наявність запального процесу. Зміни та зрушення у лейкоцитарній формулі дозволяють уточнити вірусну чи бактеріальну природу хвороби.
-
Біохімія крові. Дозволяє виявити наявність ускладнень, які розвиваються при патології дихання. Також застосовується для проведення диференціальної діагностики.
-
Рентгенографія органів грудної клітки. Цей метод застосовується у малюків, старше одного року. Дане дослідження дозволяє встановити ступінь звуження бронхів, а також виявити супутні хвороби легенів.
-
Спірометрія. Допомагає оцінити функціональні порушення. Показання форсованого вдиху і видиху дозволяють лікарям зробити висновок щодо наявності та ступеня вираженості бронхіальної обструкції.
-
Специфічні лабораторні тести на виявлення алергенів. Необхідні для встановлення причини, що викликає бронхіальну обструкцію у малюків з алергічною формою хвороби.
Звуження просвіту бронхів зустрічається не тільки при обструктивному бронхіті. Синдром бронхіальної обструкції може бути при різних захворюваннях. Для того, щоб правильно встановити діагноз, потрібне проведення диференціальної діагностики.
Найбільш часто обструктивний бронхіт можна сплутати з:
-
Стенозуючий ларинготрахеитом. Викликається частіше вірусами. Виникає зазвичай на 3-4 день після початку вірусної інфекції. Характеризується появою гавкаючого кашлю і вираженої задишки.
-
Облітеруючим альвеолитом. При цьому захворюванні відбувається розростання внутрішнього епітеліального шару бронхів, що призводить до появи і накопичення пінистої мокроти. Зазвичай кашель — нападоподібний. Часто захворювання призводить до появи різних ускладнень.
-
Гострим бронхітом. Симптоматика подібна. Тільки проведення спірометрії дозволяє точно встановити правильний діагноз.
-
Зараженням паразитами. Деякі гельмінти під час розвитку в організмі з потоком крові можуть потрапляти в бронхолегочное дерево. Розвиваючись, вони виділяють численні продукти своєї життєдіяльності, які надають токсичну дію.
-
Муковісцидоз. Це вроджене захворювання. Зазвичай малюки погано розвиваються, відстають у фізичному розвитку від своїх однолітків. Під час загострення з’являється сильний кашель з важко отходимой і дуже в’язкою мокротою. Перебіг захворювання досить важкий. Хвороба потребує системного лікування.
Враховуючи, що обструктивний бронхіт становить серйозну небезпеку для дитячого організму, батьки обов’язково повинні викликати лікаря або відвідати педіатра в поліклініці за місцем проживання. В першу чергу доктор оцінить сукупність всіх симптомів і «послухає» дитини фонендоскопом.
Лікар може дати направлення на рентгенографію легень. Рентгенівський знімок дозволить виключити інші можливі проблеми з легенями — туберкульоз, емфізему і т. д. Рентген призначають не всім. Бронхоскопію при обструктивній формі хвороби призначають практично завжди.
Аналіз крові також буде обов’язковим. Доведеться зробити загальний аналіз, біохімічний та особливої вид аналізу, який дозволяє встановити ступінь дихальної недостатності — аналіз крові на газовий склад.
Якщо вірусний бронхіт буде з працею піддаватися лікуванню, рецидивує, доктор може призначити імунологічне дослідження крові та харкотиння на виявлення конкретного вірусу-збудника. У більшості ж випадків не ускладненого бронхіту, викликаного ГРВІ або грипом, такий аналіз не потрібно, оскільки більшість вірусних інфекцій успішно лікується за стандартною схемою.
Для досвідченого лікаря не складе особливої праці визначити хворобу. Консультування та діагностику проводять:
- педіатр;
- дитячий пульмонолог;
- алерголог;
- отоларинголог.
Під час діагностики лікар проводить огляд дитини, обов’язково прослуховує його дихання, вислуховує скарги про стан здоров’я і проявляються ознак хвороби від батьків малюка, і призначає аналізи:
- біохімічний аналіз крові;
- лабораторне дослідження харкотиння;
- алергічні проби для виявлення алергенів;
- рентгенографію, але тільки в тому випадку, коли дитині виповнився рік, до цього малюкам таку процедуру краще не проводити;
- спірометрію – для визначення роботи легенів.
На підставі отриманих результатів визначається ступінь протікання хвороби і призначається лікування. Під час діагностики обговорюються варіанти лікування та можливість застосування народних засобів терапії.
Причини виникнення захворювання
Залежно від тривалості патологічного процесу обструктивний бронхіт у дітей може протікати в декількох формах:
- гострий (явища бронхіальної обструкції зберігаються не більше 10 днів);
- затяжний;
- хронічний (рецидивуючий і безперервно рецидивуючий).
У відповідності з вираженістю явищ бронхіальної обструкції захворювання може мати кілька ступенів важкості:
- легка – задишка в спокої і при легкому фізичному навантаженні відсутній, газовий склад крові не змінений, фіксуються незначні зміни функції зовнішнього дихання, свистячі хрипи визначаються тільки аускультативно, загальне самопочуття дитини не погіршується;
- середня ступінь важкості – задишка при видиху або змішаного характеру відзначається при незначному навантаженні, реєструються свистячі дистантные хрипи (чутні на відстані), газовий склад крові незначно змінений, об’єктивно визначається ціаноз носогубного трикутника, включення в акт дихання додаткової мускулатури (міжреберні проміжки, надключичні, підключичні ямки);
- важка – незадовільний стан дитини, відзначається гучне утруднене дихання з участю допоміжної мускулатури, розлитої ціаноз, показники функції зовнішнього дихання різко знижені, газовий склад крові змінений в значно мірою (парціальний тиск кисню менше 60 мм рт. ст., вуглекислого газу – більше 45).
Оцінка ступеня тяжкості бронхіальної обструкції у дітей за шкалою Таля:
- вроджені вади органів дихання;
- влучення в дихальні органи чужорідного тіла. Дуже часто при неправильному вдиху під час прийому їжі в бронхи дітей потрапляють крихти або інші дрібні частинки. Чужорідне тіло подразнює слизову, травмуючи її. Роздратована слизова може запалитися і послужити причиною виникнення патології;
- алергії. Різного роду алергени, що подразнюють слизову бронхів, сприяють виникненню алергічного бронхіту, ускладнюється, обструктивним бронхітом;
- вірусні та аденовірусні інфекції. Спускаючись з носоглотки в бронхіальне дерево, віруси уражають слизову. Може виникнути як наслідок синдром обструкції, ускладнений бронхіт;
- бактеріальні інфекції. Стафілокок, пневмокок, стрептокок, гемофільна паличка можуть зіграти важливу роль у виникненні захворювання;
- несприятливі умови зовнішнього середовища – загазованість, велика концентрація диму, парів бензину.
Варто відзначити, що виникнення патології пов’язане з уже протікають інфекційними процесами в організмі дитини. Нерідко такого роду бронхіт може бути і ускладненням ГРВІ, ГРЗ, грипу, ангіни. Через 2-3 доби після початку захворювання або переохолодження дитини з’являються перші симптоми хвороби. Ознаки, що говорять про початок обструктивного бронхіту у першу добу можна виявити у немовлят і дітей зі зниженим імунітетом.
Профілактика
Здоровий сон дитини, щоденні прогулянки на свіжому повітрі, виключення у дітей алергетиків причин виникнення алергії, вологе прибирання і провітрювання приміщення, захист малюка від пасивного куріння, підвищення імунітету, вдаючись до процедур загартовування – основні методи профілактики виникнення захворювання.
- Своєчасне лікування гострих респіраторних захворювань, санація вогнищ хронічного запалення в рото – і носоглотки.
- Відмова від куріння під час вагітності, в присутності дитини.
- Поліпшення соціально-побутових умов.
- Проведення загальнозміцнюючих заходів.
- Санаторно-курортне лікування поза загострень хронічного процесу.
- Усунення алергічного фону, зниження аллергоготовности.
Для того, щоб малюк не захворів обструктивним бронхітом, скористайтеся наступними рекомендаціями:
-
Регулярно відвідуйте з дитиною стоматолога. Часто наявність каріозних і непролеченных зубів призводить до розвитку різних інфекційних патологій. Слідкуйте за тим, щоб малюк регулярно чистив зуби.
-
Не допускайте застуд. Будь часті респіраторні захворювання, які здебільшого виникають в холодну пору року, призводять до порушення роботи органів дихання і знижують імунітет. Ризик бронхіальної обструкції у часто хворіючих малюків зростає в кілька разів.
-
Зміцнюйте імунітет. Активні прогулянки на свіжому повітрі, повноцінне харчування і правильний режим дня сприяють нормальній роботі імунної системи.
-
Вчасно лікуйте запальні захворювання верхніх дихальних шляхів. Малюки, які страждають хронічним отитом або гайморит, мають більш високу ймовірність захворіти обструктивним бронхітом в подальшому. Щоб це запобігти регулярно відвідуйте з дитиною отоларинголога.
-
Використовуйте спеціальні зволожувачі для приміщень. Занадто сухе повітря сприяє порушенню дихання. Зволожувачі приміщень допомагають створити комфортний і фізіологічно сприятливий мікроклімат в будь-якій кімнаті.
Після проведеного комплексу лікування малюки почувають себе набагато краще. У них нормалізується дихання, проходить задишка. При правильно підібраній терапії переходу гострого процесу в хронічний не виникає. Дотримання профілактичних рекомендацій дозволяє запобігти появі нових загострень надалі.
Детальніше про обструктивному бронхіті розповість доктор Комаровський у відео нижче.
Щеплення від бронхіту не існує, але правильний спосіб життя допоможе знизити ймовірність настання такої хвороби. Головна міра профілактики — зміцнення імунітету.
Важливо не відмовлятися від належних за віком профілактичних щеплень, вони істотно знижують вірогідність зараження небезпечними інфекційними захворюваннями, частим ускладненням яких і стає бронхіт. При цьому респіраторному захворюванні важливо не допускати пересихання слизу в носі, гортані, в бронхах, щоб уникнути обструкції.
Лікувати будь-яку хворобу треба правильно. Наприклад, застосування антибіотиків при вірусної інфекції в рази збільшує ймовірність ускладнень, в тому числі і обструкції бронхів.
Дітям зі схильністю до рецидивуючим респіраторних захворювань, приватними обструктивними проявами важливо хоча б раз на рік відвідувати морський курорт. Щоб не зробити гірше, потрібно вибирати моря, які знаходяться ближче до рідного регіону, оскільки особливості повітря в екзотичних країнах можуть викликати у малюка сильну і хворобливу акліматизацію на море і лікувальний відпочинок перетвориться в болісний.
Про те, як лікувати бронхіт у дітей, дивіться на відео, представленому нижче.
Профілактика обструктивного бронхіту у дітей повинна виконуватися батьками. У першу чергу вона спрямована на усунення будь-яких факторів, які можуть сприяти прояву симптомів:
- підтримання вологості повітря в приміщенні, в якому перебуває дитина;
- відмовитися від шкідливих звичок;
- своєчасне лікування хвороб, які можуть сприяти виникненню бронхіту;
- захистити дитину від контакту з зараженими застудою людьми;
- зміцнення імунітету;
- загартовування;
- передчасну профілактику грипу та ГРВІ в зимовий період;
- проводити огляд дитини в клініці кілька разів на рік.
Небезпека
Зміни, які відбуваються в бронхах, можуть бути зворотними (бронхоспазм, запалення слизової і підслизової оболонок), а можуть кваліфікуватися як незворотні. До таким небезпечним трансформацій відносяться звуження просвіту бронхів, пролапс мембранної стінки.
Найнебезпечніші осложненияобструкции бронхів — це легенева емфізема, серцеві патології, які пов’язані з збільшенням органу в розмірах із-за підвищеного тиску крові в малому колі (легеневому), рецидивуючі гострі напади дихальної недостатності, бронхоектази (стан патологічного розширення бронхів).
Особливості будови органів дихання дітей полягають в тому, що дихальні шляхи у них вузькі, мокротинні навіть при сприятливому перебігу захворювання досить важко своєчасно відходити назовні.
Наслідки і ускладнення
Часті обструктивні бронхіти можуть призводити до розвитку стійких порушень дихання у дітей. При зниженому імунітеті у малюка виникають все нові загострення протягом порівняно короткого проміжку часу.
Неякісно проведене лікування або несвоєчасна діагностика хвороби сприяють розвитку ускладнень надалі. Стійка бронхіальна обструкція може призводити до розвитку бронхіальної астми, особливо якщо причиною звуження просвіту бронхів стала алергія.

Тривалий і надсадний кашель сприяє утворенню бронхоектазів. При цій патології відбувається розширення дистальних ділянок бронхів з утворенням додаткових порожнин. Бронхоектази сприяють появі задишки з наростанням дихальної недостатності. Для усунення цього стану проводяться хірургічні операції.
У такому випадку з’являються пневмонії або абсцеси. Вони, в свою чергу, призводять до погіршення самопочуття малюка. Для ліквідації гнійних утворень потребує проведення інтенсивної антибіотикотерапії.
Симптоми і ознаки
Обструктивний бронхіт не так вже часто буває самостійним захворюванням, зазвичай він є ускладненням гострого бронхіту або вірусного захворювання. Тому симптоми на початковому етапі будуть повністю повторювати клінічну картину того чи іншого захворювання. При грипі спочатку з’явиться жар, біль у м’язах і горлі, головний біль, і тільки потім ознаки, що вказують на бронхіт.
При алергії симптоми виявляться теж не відразу, а після досить тривалого впливу алергенів. У всіх випадках обструктивна хвороба бронхів має свої відмітні ознаки, що дозволяють запідозрити захворювання і вчасно провести необхідну діагностику:
- Температура тіла зазвичай не буває високою, частіше вона залишається в межах субфебрильних значень — 37,0-37,9 градусів.
- Можуть спостерігатися незначні болі в горлі, невелике почервоніння слизових оболонок. Цей симптом не є обов’язковим.
- Основна ознака — кашель. Він з’являється майже відразу з початком респіраторних проявів і перші 3-5 днів носить характер сухого і гавкаючого. Його інтенсивність у нічний час помітно збільшується. Через кілька днів сухий кашель перетворюється в продуктивний вологий, супроводжується отхаркиванием мокротиння.
- На обструкцію може вказуватипоява сильної задишкиу дитини навіть від незначного фізичного навантаження або, взагалі, в стані спокою.
- Часто при обструктивній формі недуги у дитини з’являютьсясухі свистячі хрипи при диханні, їх батьки зможуть почути навіть без відповідної медичної освіти і спеціальних приладів. Хрипи дуже добре помітні на слух.
- Дитина з-за нестачі кисню, яка є наслідком порушення легеневого дихання, стає млявою, сонливою, апатичною. Він сильно пітніє навіть при відсутності високої температури. Такий стан часто називають «холодний піт».
- Мокрота, яку дитина відкашлює з працею, має насичений жовтий забарвлення, іноді в ній помітні домішки зеленуватого або коричневого кольору, фрагменти кірочок пересохлого секрету.
Засоби і методи для поліпшення відходження мокроти
Основні ліки при лікуванні обструктивного бронхіту — муколітичні та відхаркувальні препарати. Вони необхідні для розрідження і відведення мокротиння, а це, як ми вже знаємо, – основне в терапії цієї недуги.
«Від кашлю» – це протикашльові препарати. Вони пригнічують кашльовий рефлекс, діючи на центр кашлю у головному мозку. При бронхіті кашель дуже важливий і потрібний, так як без нього відведення мокротиння стане неможливим, іншого шляху виходу назовні у бронхіального секрету немає. Прийом протикашльових засобів категорично протипоказаний при бронхіті з обструкцією.
Якщо причина виникнення бронхіту криється у вірусах доктор може порекомендувати на початковій стадії хвороби противірусні препарати «Віферон», «Анаферон» та інші. Застосовувати їх чи ні — вирішувати батькам.
На сьогоднішній день у офіційної медицини немає доказів ефективності антивірусних засобів, а тому гарантувати, що вони хоч якось вплинуть на одужання, ніхто не зможе. Навіть той педіатр, який їх призначає.

Це ж стосується і гомеопатії. Сиропи і пігулки, які відносяться до гомеопатичних препаратів, ліками не є доведеною ефективністю не володіють. Хоча і не шкодять дитині, саме тому їх лікарі не забороняють приймати навіть маленьким.
При бактеріальному запаленні в деяких випадках (не завжди!) лікар призначає антибіотики. Дітям при обструктивному бронхіті зазвичай рекомендовані протимікробні препарати пеніцилінової групи, такі, як «Амоксиклав», «Амоксицилін».
Якщо пеніциліни не впораються із завданням, мікроб виявиться стійкий до них, то лікар може призначити антибіотики інших груп — макролідів або цефалоспоринів. У складних випадках непогано допомагає «Сумамед».
При алергічному ураженні бронхів лікування краще проводити в умовах стаціонару, оскільки цей стан дуже небезпечно і набряк може призвести до ядухи. Якщо лікар дозволяє лікуватися вдома, то він обов’язково призначить антигістамінні засоби, такі, як «Супрастин» або «Лоратадин».
Іноді дитині буває показана терапія гормональними препаратами. Ефективно показав себе і нестероїдний протизапальний препарат «Ібупрофен», він використовується при високій температурі в якості жарознижуючого і м’яко знімає запалення.
Лікувати дитину тільки народними засобами від обструктивного бронхіту не варто, занадто високою може бути ціна помилки і втраченого часу. Але деякі засоби з арсеналу наших бабусь цілком можуть допомогти в процесі розрідження мокроти.
Це, в першу чергу, теплі трав’яні відвари. Дитині паралельно з терапією, призначеною лікарем, можна давати пити відвар ромашки аптечної, чай з малиною або смородиною, відвар подорожника, імбирну воду.
Коли йде мова про народному лікуванні, завжди простіше пояснити, чого в домашніх умовах робити не можна, тому що список того, що можна, досить великий.
При обструктивному бронхіті можна:
- Натирати дитині груди і спину борсучим або іншим жиром, особливо на фоні підвищеної температури. Це призводить до перегрівання, порушення терморегуляції, а відповідно — сприяє пересихання слизу, а не її відведення.
- При температурі розтирати дитину горілкою або прохолодною водою, оскільки це може призвести до спазму судин.
- Робитирізні зігріваючі компреси і обгортання, якщо у дитини є ймовірність розвитку бактеріального ускладнення, а є вона майже завжди. Самі компреси і обгортання, на думку більшості сучасних педіатрів, жодною мірою не впливають на процес одужання, проте, створюють сприятливі умови для розмноження бактерій, оскільки мікроби обожнюють тепло у всіх його проявах.
- Не можна давати дитині, навіть крапельно, настойки, що містять спирт.
- Всі народні засоби, засновані на застосуванні лікарських рослин, що можуть бути смертельно небезпечними для дітей з алергічною обструкцією, оскільки рослини самі по собі є алергенними.
Купірування нападів у хворих дітей проводять за допомогою декількох типів бронхорозширюючих лікарських засобів. Використовують препарати «Сальбутамол», «Вентолин», «Сальбувент» на основі одного і того ж діючої речовини (сальбутамолу).
Бронхорозширювальні препарати можна знайти в аптеках у вигляді сиропів і таблеток для прийому всередину, порошків для приготування інгаляційного розчину, аерозолів в балончиках.
Визначитися з вибором медикаментів, вирішити, що робити з ними в період амбулаторного лікування, допоможуть консультації лікаря і фармацевта. При обструкції бронхів, що виникла на тлі ГРВІ, ефективні антихолінергічні ліки.
Найбільше позитивних відгуків фахівців і батьків зібрав препарат «Атровент» з цієї групи. Застосовується засіб для інгаляцій через небулайзер до 4 разів на добу. Відповідне за віком дозу дитині необхідно обговорити з педіатром. Бронхорозширюючий ефект засоби проявляється через 20 хвилин.
Особливості препарату «Атровент»:
- проявляє виражені бронхорасширяющие властивості;
- діє ефективно на великі бронхи;
- викликає мінімум побічних реакцій;
- зберігає ефективність при тривалому лікуванні.

Антигістамінні препарати при обструктивному бронхіті призначають лише дітям з атопічним дерматитом, іншими супутніми алергічними проявами. Застосовують у немовлят краплі «Зіртек» і його аналоги, «Кларитин» використовується для лікування дітей після 2 років.
Важкі форми обструкції бронхів знімають інгаляційним препаратом «Пульмикорт», що належать до глюкокортикоїдів. Якщо лихоманка зберігається більше трьох днів, і запалення не вщухає, то застосовують системні антибіотики — цефалоспорини, макроліди і пеніциліни (амоксицилін).
Різноманітні медикаменти від кашлю при дитячому бронхіті також знаходять застосування. З багатого арсеналу відхаркувальних засобів і муколітиків заслуговують на увагу препарати з амброксолом — «Лазолван», «Флавамед», «Амбробене».
Дози для одноразового та курсового прийому визначають залежно від віку чи маси тіла дитини. Також підбирають найбільш відповідну лікарську форму — інгаляція, сироп, таблетки. Активний компонент швидше чинить протизапальну, відхаркувальну і муколітичну дію при інгаляціях.
Заборонено приймати при обструктивному бронхіті протикашльові сиропи і краплі (блокатори кашльового рефлексу).
При обструктивному бронхіті використовують різні комбінації препаратів, наприклад, 2-3 відхаркувальні засоби. Спочатку дають ліки, що розріджують слиз, зокрема, з ацетилцистеїном або карбоцистеином.
Потім інгаляції з розчинами, що стимулюють відкашлювання — гідрокарбонат натрію та його суміші з іншими речовинами. Поліпшення стану дитини стає помітнішою через тиждень, а повна тривалість терапевтичного курсу може скласти до 3 місяців.
Застосовують для полегшення відходження мокротиння дихальну гімнастику, спеціальний масаж. З цією ж метою виконують процедуру, яка сприяє відтоку мокроти: викладають дитину на живіт, щоб його ноги виявилися трохи вище голови.
Чи знаєте ви, що…
- Генетична підґрунтя захворювань легенів доведена в результаті наукових досліджень.
- Серед факторів ризику бронхолегеневих захворювань, крім генетики, — аномалії розвитку дихальної системи, серцева недостатність.
- У механізмі розвитку захворювань органів дихання велику роль відіграє чутливість слизової оболонки до певних речовин.
- Діти, схильні до алергічних реакцій або вже страждають від алергії, більше схильні рецидивуючим формами хронічних захворювань органів дихання.
- Фахівці з США виявили вплив на легені мікробів, що викликають зубний карієс.
- Для виявлення захворювань легенів застосовуються методи радіографії та комп’ютерної томографії, біопсії.
- До сучасних альтернативних методів лікування захворювань органів дихання відноситься оксигенотерапія — лікування киснем і озоном.
- З пацієнтів, які зазнали трансплантації легенів, 5% складають неповнолітні.
- Знижена маса тіла часто супроводжує прогресування захворювань легких, тому необхідно подбати про підвищення калорійності раціону дітей, що часто хворіють.
- Часті обструктивні бронхіти — до 3 разів на рік — підвищують ризик появи бронхоспазму без впливу інфекції, що свідчить про початкові ознаки бронхіальної астми.
Дихальна гімнастика
Застосовується вже після стихання гострого процесу. Зазвичай така гімнастика проводиться на 5-6 день від початку хвороби. Правильна послідовність дихальних рухів допомагає нормалізувати роботу органів дихання і впоратися з негативними симптомами.
Для того, щоб поліпшити відтік мокротиння, при виконанні дихальної гімнастики робиться різкий і короткий вдих. Видих – досить повільний і плавний. Під час видиху слід рахувати до 5. Кожен комплекс вправ складається з 3-4 повторів. Рекомендується займатися кожен день. Навіть в період ремісії дихальна гімнастика буде дуже корисною.
Як проводити дихальну гімнастику дивіться детальніше у видо нижче.
Дихальна гімнастика дуже корисна на стадії одужання, коли залишається тільки кашель і від нього важливо якомога швидше позбутися. Найбільш швидкому відновленню уражених слизових оболонок бронхів сприяють вправи за методикою Стрельникової.
Вона заснована на сильному і інтенсивному вдиху через ніс і розслабленому видиху через рот. Під час такого ритмічного дихання дитина буде виконувати визначені, описані в методі, вправи. Краще всього проводити такі заняття в ігровій формі, на свіжому повітрі, коли захворювання вийде на фінішну пряму.
Дренажний масаж добре допомагає в процесі відведення мокротиння на другій стадії недуги. Його можна робити навіть немовлятам. Для цього кінчиками пальців слід здійснювати легкі постукуючі руху в області ребер, грудної клітки і спини.
Старшої дитини потрібно укласти на коліна обличчям вниз так, щоб голова була трохи нижче попи, аналогічними постукуючими рухами масажують грудну клітку, спину і дитини, а потім просять дитини встати і покашляти.
Як виникає?
Впливає провокуючий фактор призводить до розвитку сильного запалення. Більшість вірусів і бактерій, що потрапляють в організм через верхні дихальні шляхи. Осідаючи на клітинах епітелію, що вистилає органи дихання, вони починають чинити сильну токсичну дію.
Інкубаційний період буває різним і залежить від особливостей конкретного мікроорганізму, який викликає це захворювання. У середньому, він становить 7-10 днів. В цей час дитина не пред’являє ніяких скарг. Специфічних ознак захворювання під час інкубаційного періоду не буває. Лише ослаблені діти можуть відчути невелику стомлюваність і сонливість.
Після закінчення інкубаційного періоду з’являються перші специфічні симптоми, характерні для даного захворювання. Активний запальний процес, що відбувається у бронхіальної дереві, сприяє порушенню відходження слизу та мокротиння.
У малюків, які мають анатомічні дефекти в будові бронхів, дуже вузький просвіт бронхів. Бронхіальна обструкція у таких дітей розвивається набагато частіше і протікає набагато важче.
Лікування в домашніх умовах
Допомогти малюкові впоратися з хворобою можна не тільки за допомогою ліків і таблеток. Застосування лікарських засобів, приготованих будинку, також добре допомагає усунути надсадний кашель і поліпшити самопочуття дитини.
До методів, які безпечні та ефективні для самостійного застосування, відносять:
-
Рясне тепле питво. Відмінно підійдуть лужні мінеральні води, підігріті до температури 40-45 градусів. Призначаються вони за 20 хвилин до або через годину після їди, 3-4 рази в день. Курс лікування становить 7-10 діб. Можна використовувати «Єсентуки» або «Боржомі».
-
Корінь солодки. Це чудовий засіб покращує відходження мокротиння і сприяє кращому відхаркуванню. Застосовувати слід обережно, пам’ятаючи про можливих алергічних реакціях. Відмінно справляється навіть з сильним кашлем.
-
Грудні збори. До складу таких аптечних препаратів входять відразу кілька лікарських рослин, що володіють відхаркувальною і протизапальною дією. Солодка, мати-й-мачуха, шавлія допомагають впоратися з кашлем і поліпшити бронхіальну провідність.
-
Сік з редьки. Для приготування такого домашнього ліки підійде звичайна чорна редька. Щоб приготувати 250 мл напою, потрібно тільки 1 чайна ложка соку. Перед вживанням слід додати мед за смаком.
Харчування
Раціон малюка, який страждає бронхіальною обструкцією, повинен бути повноцінним і містити всі необхідні поживні речовини та вітаміни.
Малюки старше повинні харчуватися дробно, не менше 5-6 разів на добу. У раціон харчування дитини слід включати різноманітні білкові продукти. Краще, щоб з кожним прийомом їжі малюк отримував якийсь джерело білка. Відмінно підійде телятина, кролятина, курка або риба.
Намагайтеся вибирати більш пісні сорти. Жирні продукти довше засвоюються ослабленим дитячим організмом. Доповнювати білки можна крупами та овочами. В якості білкових страв також добре підходять свіжі кисломолочні продукти. Вони стануть прекрасним полуднем або другою вечерею.
Всі страви краще готувати на пару, запікати або тушкувати. Вони повинні бути більш рідкої консистенції. Для малюків молодшого віку відмінно підійдуть фруктові та овочеві пюре. Не обов’язково давати дитині продукти з баночок. Хорошим вибором буде пюре з цвітної капусти або картоплі, приготоване в домашніх умовах.
Малюк обов’язково повинен пити достатню кількість рідини. В якості напоїв можна використовувати компоти, різноманітні морси, соки, приготовані з фруктів і ягід. Заморожені плоди також підійдуть для приготування корисних відварів. Намагайтеся давати дитині побільше кип’яченої води. Це допоможе усунути несприятливі симптоми інтоксикації.