Що це таке і велика небезпека?
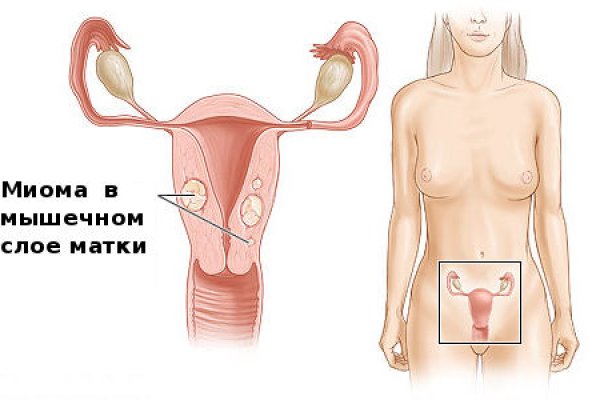
Міома – доброякісна пухлина міометрія (тобто вона утворюється в середньому м’язовому шарі матки). Може бути сформована:
- лише з м’язових волокон і тоді вона носить назву леймомиома;
- із сполучних волокон спільно з м’язовими – в цьому випадку мова йде про фіброми.
Фото 1. Як виглядає міома матки на УЗД.
Статистика частоти розвитку таких пухлин володіє різними даними. Вважається, що пацієнтки старше 40 стикаються з міомами в 40% випадків гінекологічних захворювань, а у більш молодих жінок (20 – 30 років) вони зустрічаються у 15 – 20% випадків.
Важливо!Найбільшу небезпеку представляють міоми, що сформувалися в період гестації.
Значна пухлина – це потенційна причина викидня або вроджених порушень у розвитку плоду з-за надмірного тиску на матку.
Коли краще робити узд при міомі матки?
» УЗД сечостатевої системи »
Зараз усе більше жінок звертаються до гінекологів з приводу проблем, пов’язаних з маткою та її придатками. Матка є одним з найважливіших органів, від її стану багато в чому залежить здоров’я і репродуктивна функція жінки. Тому дуже важливо вчасно виявити наявність патології. У цьому може допомогти УЗД матки.
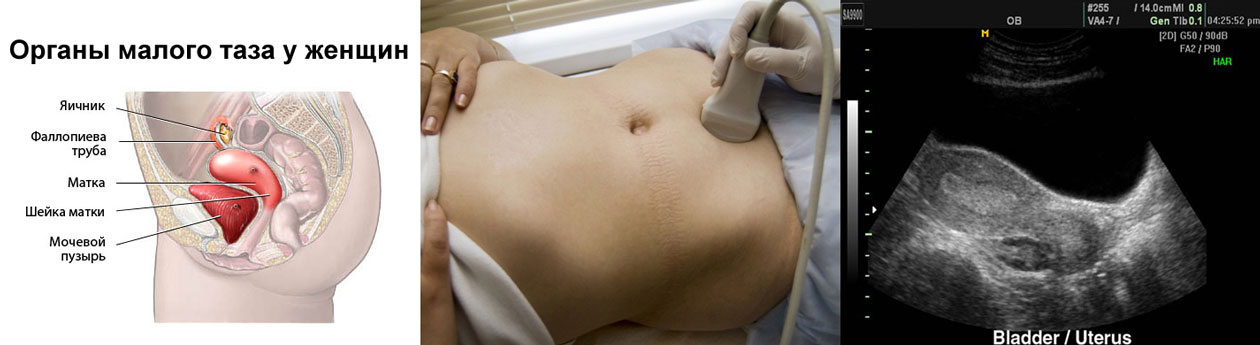
УЗД матки та її придатків — обов’язкова процедура для кожної жінки. Таке дослідження вважається найбільш інформативним і доступним. Існує 3 основних способи дослідження органів малого тазу:
- трансабдомінальний
- трансвагінальний
- трансректальне
Жінці може проводиться будь-який з цих видів дослідження. Метод вибирає діагност, виходячи з конкретної ситуації.
На екрані монітора лікар може найбільш достовірно побачити наявність або ж відсутність патології, а також особливості будови, розміри і точне розташування органів малого тазу.
Для проведення будь-якого з методів УЗД обов’язково потрібна спеціальна підготовка. Розшифровку результатів проводять виходячи з даних проведеного дослідження. Їх порівнюють із встановленими нормами.
Дослідження призначають у таких ситуаціях:
- при сильних болях в животі, характер яких залишається нез’ясованим
- порушення нормального менструального циклу
- гнійних слизових виділеннях з піхви
- при рясних кров’янистих виділеннях поза місячних
- якщо є підозри на поліп матки
- при міомі матки
Планове УЗД зазвичай роблять, коли пара планує вагітність, а також перед проведенням процедури ЕКО. Скринінгове дослідження призначають всім вагітним жінкам, щоб стежити за розвитком плода.
Багатьох цікавить питання: на який саме день циклу краще проводити це дослідження? Оптимально проводити комплексне гінекологічне дослідження на 3-5-й день після закінчення місячних.
Якщо це не представляється можливим, то УЗД матки роблять не пізніше 10 денного поточного циклу, якщо вести відлік від першого дня місячних.
Після цього періоду матка починає зазнавати деякі зміни, не дозволяють адекватно оцінити реальне становище.
Якщо у жінки затримка менструації більше 10 днів, підвищена базальна температура, але всі тести на вагітність негативні, то слід пройти гінекологічне УЗД, після чого виключається кістозне утворення на яєчниках.
Саме в першій фазі менструального циклу ендометрій найбільш тонкий. Коли є якась патологія матки або її придатків, то її набагато легше побачити саме на тонкому ендометрії, Чим на товстому.
У другу фазу, коли слизова сильно потовщується, в складках ендометрію досить важко розгледіти дрібні поліпи. У другій фазі УЗД роблять лише в тих випадках, коли необхідно підтвердити наявність фолікулів і відбулася овуляції.
Такий вид дослідження показаний жінкам, які лікуються від безпліддя.
Готуватися до УЗД органів малого тазу необхідно, виходячи з майбутнього методу даного дослідження.
- Абдомінальний діагностика. За день до проведення процедури краще виключити з раціону всі продукти, які можуть викликати підвищене газоутворення. Дослідження проводиться з повним сечовим міхуром.
- Трансвагинальная діагностика припускає повне спорожнення сечового міхура безпосередньо перед процедурою.
- Внутрішньоматкова діагностика не вимагає ніякої спеціальної підготовки. Але бажано, щоб сечовий міхур був порожнім.
При трансабдомінальне обстеженні пацієнтка повинна лягти на кушетку і повністю оголити область живота. Лягати потрібно на спину, обличчям до лікаря. На досліджуваний ділянку живота наносять спеціальний гель для кращого руху датчика за нього.
УЗД шийки матки проводиться за допомогою спеціального вагінального датчика. Для цього пацієнтка повинна зняти одяг до пояса, лягти на кушетку і зігнути ноги в колінах. Датчик, на який надітий одноразовий презерватив, вводиться в піхву. На екран виводиться картинка матки.
Внутрішньоматкову діагностику проводять так само, як трансвагинальную, але датчик в цьому випадку вводиться набагато глибше.
У нормі на УЗД матка виглядає так:
- Має грушоподібну форму.
- Цей м’язовий Орган.
- Може мати невеликий вигин вперед або назад.
- Контури матки повинні бути чіткі та рівні. Нерівності можуть наштовхувати на думку про пухлиноподібних утвореннях, нечіткі межі попереджають про наявність запального процесу матки.
Дослідження може допомогти виявити такі захворювання:
- Міома. Доброякісне утворення, розташоване в м’язовому шарі самої матки. Міоми можуть бути абсолютно різного розміру, а також форми і розташування. Основні прояви також можуть відрізнятися. Характеризується такими симптомами: тривалі місячні, біль внизу живота, рясні кров’янисті виділення без місячних, запори, часте сечовипускання. УЗД може показати, що збільшені розміри матки. Визначається миоматозный вузол, його форма, розташування та розміри.
- Ендометріоз. Захворювання, яке завжди характеризується розростанням ендометрію поза маткової порожнини. При цьому відзначаються хворобливі місячні, кров’янисті виділення з’являються у середині циклу, безпліддя.
- Рак шийки матки. Злоякісне утворення, яке з’являється на слизовій оболонці шийки матки. Первинний етап проходить абсолютно безсимптомно. Далі з’являються кров’янисті виділення, біль і сильний дискомфорт під час статевого акту.
Таким чином, УЗД матки є дуже важливим діагностичним дослідженням. Робити його краще в першій фазі менструального циклу. Тоді дослідження буде найбільш інформативним.
Багатьох цікавить, як проходить УЗД малого тазу у жінок, на який день циклу робити обстеження, і немає протипоказань для його проведення.
У гінекології таке обстеження відноситься до базових, тобто його результати є основними по відношенню до інших діагностичних процедур.
Які особливості має ультразвукове обстеження органів малого тазу, що можна побачити на ньому, які захворювання діагностуються?
На сьогодні визначення наявності у людини захворювань з допомогою ультразвуку є найсучаснішим і точним способом досліджень. Його застосовують практично в усіх сферах медицини, гінекологія, акушерство не виняток.
Цей спосіб ґрунтується на принципі ехолокації звуку (ультразвук — механічні коливання високої частоти, і людське вухо їх не вловлює). Відображаються вони від тканин і порожнин організму по-різному.
Датчик апарату може одночасно випромінювати і приймати хвилі. Але основний час він знаходиться в режимі прийому. Пацієнткам не варто турбуватися про те, що таке випромінювання шкодить здоров’ю.
Більше того, за кілька десятиліть застосування діагностики не було помічено жодного випадку шкідливого впливу і розвитку патологій від обстеження. Будь-які твердження про те, що УЗД-діагностика небезпечна для здоров’я, є безпідставними.
Сучасні методики проведення подібної діагностики повністю виключають больові відчуття і дискомфорт. Робити УЗД органів малого тазу необхідно всім жінкам з підозрами на багато захворювань репродуктивної сфери.
Застосовуються наступні методи проведення УЗД-діагностики:
- Трансабдомінальне обстеження. Органи, що знаходяться в малому тазі, оглядаються через черевну стінку, при цьому сонолог водить датчиком по шкірі живота, що дає можливість отримати інформацію про стан того чи іншого органу. Під час проведення процедури необхідно, щоб сечовий міхур був наповненим. В ході дослідження лікар може визначити особливості будови і структуру внутрішніх статевих органів, помітити в них відхилення, що розвиваються освіти.
- При трансвагінальної УЗД гінекологічний огляд проходить за допомогою спеціального датчика, що вводиться жінці в піхву. Такий спосіб діагностики дає можливість детальніше розглянути структуру досліджуваних органів, визначити їх розмір.
- При комбінованій діагностиці спочатку проводять трансабдоминальную діагностику з наповненим сечовим міхуром. Після того як він буде спорожнений, лікар робить трансвагінальне дослідження.
- При трансректальному обстеженні ультразвуковий датчик вводиться в пряму кишку жінки. Спосіб застосовується у випадках, коли пацієнтка ще не живе статевим життям.
УЗД органів малого тазу у жінок показано в наступних випадках:
- Рання діагностика вагітності.
- Будь-які порушення місячного циклу (затримка, ранній початок місячних, наявність кровотечі у дні, коли його не повинно бути, відсутність місячних, виділення внизу живота різного змісту і походження, не пов’язані з менструацією).
- Запальні гінекологічні патології.
- Доброякісні та злоякісні патології жіночих статевих органів.
- Діагностика сальпінгоофориту, ендометріозу, кіст яєчників.
- Рання діагностика міом.
- Моніторинг фолікулярного апарату.
- Діагностика безпліддя і комплексна терапія цього захворювання.
- Прийом жінкою протизаплідних, гормональних препаратів.
- Наявність внутрішньоматкової спіралі (УЗД робиться для контролю положення контрацептиву та моніторингу ефективності контрацепції).
- Діагностика причин розладів сечовипускання, хвороб уретри та інших урологічних патологій.
Читати ще
Які розміри яєчників вважаються нормальними по УЗД?
Коли краще робити УЗД? Часто не всі лікарі попереджають своїх пацієнток про те, що йти на УЗД треба в певні дні циклу. Найкраще робити УЗД між 5 і 7 днем.
Це пов’язано з тим, що після закінчення менструації структурні особливості матки легше визначити. Це взаємопов’язане з ранньою фазою проліферації. У такому стані можна побачити поліп, гіперплазію, визначити точні розміри пухлинних вузлів. У цей час можна точно виключити наявність у пацієнтки функціональної кісти.
Після овуляції структура слизової оболонки матки значно змінюється і стає рихлою. В таких умовах лікар не може помітити новоутворення в порожнини матки, особливо, якщо вони знаходяться на ранніх стадіях свого розвитку.
- кожні півроку — в профілактичних цілях;
- якщо жінка планує вагітність, необхідно отримати загальну картину стану придатків;
- післяпологовий період (з метою виключити патології, часто «атакуючих» жінок після пологів);
- досягнення віку менопаузи (якщо міома є, вона може зменшитися і зникнути, а надалі перетворитися на саркому матки);
- період статевого дозрівання дівчинки-підлітка (визначити, чи немає початкових відхилень — а вони можливі із-за поганої екології, підвищеного стресового фактора, ряду генетичних аномалій);
- болючі менструації;
- перенесений аборт або викидень;
- надмірна тривалість менструацій (понад 8-10 днів);
- збої циклу (в тому числі — занадто короткі перерви між місячними);
- переймоподібні болі внизу живота і в боці;
- тягнуть болі в нижній частині живота;
- безпліддя;
- кров’янисті виділення в проміжках між місячними різних циклів.
Як відбувається процедура
УЗД міоми матки — це не тільки візуальна сторона справи. Велике значення мають генетичні особливості жінки, її статеве життя, досвід минулого (проблеми і труднощі, пов’язані з маткою).
Міома поводиться підступно: спочатку ніяк себе не виявляє (за статистикою — у 85 випадках із ста). Причому навіть на серйозних стадіях, коли єдиним виходом буде хірургічне втручання. А воно, у свою чергу, небезпечно жіночим безпліддям після операції.
Під час процедури фахівець повинен звернути увагу на наступні моменти:
- збільшені розміри матки;
- нерівні контури матки;
- присутність в порожнині або м’язовому шарі округлих структур;
- розташування вузлів міоми.
Лікарю слід уточнити, а жінці повідомити достовірну інформацію:
- про початок та характері менструацій;
- про те, чи були у жінки в минулому аборти (і якщо так, то в якій кількості, будь-які відомості про наслідки мали місце);
- про кількість пологів, які були ускладнення під час пологів;
- є відомості про міомі у інших жінок у родині.
Від жінки очікується вичерпна інформація. У цьому зацікавлена і сама пацієнтка, т. к. за результатами обстеження буде легше призначити оптимальне лікування.
Візуальний огляд
Поряд з опитуванням, лікар оглядає шкіру та слизові оболонки. Досить часто трохи вище лобка при пальпації живота визначається збільшена область. Правда, цей симптом не є визначальним — наявність міоми можливо і при відсутності її ознак при обмацуванні.
Трансабдомінальне дослідження:
- скануючий апарат працює через живіт;
- проникнення в порожнину піхви відсутня;
- одночасно відбувається обстеження не тільки матки, але і придатків (яєчників);
- для кращої прохідності сигналу використовується спеціальний гель наноситься на нижню частину живота і на датчик, випромінює ультразвук).
Трансвагінальне дослідження:
- сигнал апаратури більш чутливий;
- результат більш точний;
- обстежуються також органи малого тазу (крім матки);
- невеликий датчик проникає в порожнину піхви.
Обидва варіанти процедури абсолютно безболісні. Сучасна апаратура дозволяє:
- детально вивчити характер кровотоку всередині міоми;
- точно визначити місце розташування пухлини, її розміри;
- отримати об’єктивну картину.
За результатами УЗД приймається рішення про подальші заходи. Завдання полягає в тому, щоб не допустити переродження доброякісної пухлини (якою є міома) в злоякісну. У більшості випадків призначається пацієнткам гістологічне дослідження (гістероскопія) вузлів міоми.
Гістероскопія — метод малоінвазивного обстеження порожнини матки за допомогою гістероскопа, з подальшим проведенням діагностичних та оперативних маніпуляцій.
Гістероскопія дозволяє виявляти і усувати внутрішньоматкові патології, видаляти сторонні тіла, брати біопсію тканин, видаляти поліпи ендометрію. В процесі обстеження доступні хірургічні процедури для усунення маткових причин безпліддя — ендометріальні поліпи, субмукозні міоматозні вузли, гіперпластичні вогнища ендометрію, внутрішньоматкові синехії і перегородки.
Також можлива реканалізація маткових труб та оцінка їх слизової оболонки аж до фимбриального відділу.
Від жінки очікується вичерпна інформація. У цьому зацікавлена і сама пацієнтка, т. к. за результатами обстеження буде легше призначити оптимальне лікування.
Візуальний огляд
Симптоми
Зазвичай для міоми матки характерні певні симптоми (про ознаки читайте нижче в описах патологій), які можуть бути виявлені як окремо, так і комплексно. Наприклад:
- Тривалі менструації з рясними кровотечами, в медицині їх ще називають меноррагиями. Їх появу можна пояснити тим, що збільшилася пухлина заважає гладкій мускулатурі матки нормально скорочуватися. Це призводить до порушення функціонування артеріол, розміщених між матковими стінками.
- Менструальний період стає більш хворобливим, що пояснюється все тими ж процесами порушення виведення відторгнутого ендометрію.
- Кровотечі між менструаціями – говорять або про порушення в процесі дозрівання ендометрію, або про деформаціях матки. У медицині подібне явище називається “метрорагії”.
- Відсутність зачаття при регулярному повноцінного статевого життя також може стати непрямою ознакою міоми. Справа в тому, що пухлина призводить до порушень в циклічному функціонуванні ендометрію, що є перешкодою для закріплення плодового яйця.
- Труднощі з сечовипусканням, хворобливі відчуття в крижах або області попереку, навіть запори можуть стати наслідком розвитку міоми. Здається, що подібні симптоми можуть бути викликані чим завгодно, але експерти довели, що при досягненні пухлиною значних розмірів вона стає джерелом цілого комплексу порушень в роботі малого тазу. Впливаючи фізично на прилеглі органи та тканини, міома заважає їх нормальній роботі. Це явище характерне для пухлини субсерозного типу, зростаючої не всередину матки, а в бік малого тазу.
- Болі внизу живота. Багато гінекологічні захворювання супроводжується ниючими і тягнуть болями в нижній частині живота, але якщо біль посилюється і стає різкою, це привід насторожитися. Інтенсивні больові відчуття можуть з’явитися внаслідок порушення живлення розрослася пухлини. При цьому міома перекриває кровоносну судину, який її живить. Пацієнтка відчуває біль, яка може ставати інтенсивніше при статевих зносинах, лікарському огляді або простому натисканні на живіт.
- Рівень гемоглобіну в крові. Є частиною клінічного аналізу і служить самим яскравим симптомом наявності миоматозного освіти. Зниження гемоглобіну говорить про те, що жіночий організм виснажений з-за тривалих і сильних кровотеч і йому не вистачає часу на відновлення. Тому показник еритроцитів в аналізі пацієнтки буде нижче норми, а це означає анемію. Однак традиційне лікування анемії у вигляді прийому препаратів заліза і збагачення раціону певними продуктами в даному випадку буде безрезультатно. Тільки усунення причини хвороби, тобто видалення міоми, змінить ситуацію на краще. Адже зниження гемоглобіну та інші ознаки анемії є вторинними і підтверджують наявність міоми.
В лікуванні міоми матки важливо вчасно її виявити, щоб не дати з’явитися новим пухлин, так як часто виявляється 2 і більше новоутворення. У якості діагностики використовується УЗД міоми матки, але хоча даний метод досить швидко виконується, дуже важлива самодіагностика пацієнтки. Схильними до цього захворювання є:
- жінки, які мають спадкову схильність;
- страждають безпліддям;
- мають збої в менструальному циклі;
- хворі цукровим діабетом, ожирінням, або іншими порушеннями обміну речовин;
- при багаторазовому проведенні абортів;
- схильні до постійного стресу.
Міома матки іноді може зовсім ніяк не турбувати і бути виявлена випадково. Але існує ряд досить серйозних ускладнень, які слід враховувати, зіставляючи ознаки і симптоми зазначені раніше.
Так як один із симптомів – кровотеча, у хворих розвивається хронічна залізодефіцитна анемія. Міоми можуть перешкоджати зачаття і виношування дитини і іноді виявляються при обстеженні з приводу безплідності.
Біль з’являється через здавлення пухлиною навколишніх органів, у разі якщо зростання міоми направлений в очеревину. Іноді здавлювання кишечника пухлиною призводить до запорів. Найбільш небезпечне ускладнення – це перекрут «ніжки» пухлини.
Підготовка до обстеження УЗД міоми матки
Проводиться дослідження при незначній підготовки. Найчастіше, дослідження можна виконати відразу при вступі. Якщо планується виконання трансвагінальне або ультразвукове сканування, то пацієнтці необхідно попередньо сходити в туалет і спорожнити сечовий міхур.
Ці методи дослідження можуть супроводжуватися дискомфортом, а в деяких випадках бувають болючі, так що лікарем може бути рекомендований прийом заспокійливого або знеболюючого засобу. Що ж стосується трансабдомінального дослідження, то тут пацієнтці навпаки необхідно випити близько півтора літра води, щоб наповнити сечовий міхур.
Після того, як попередньо виставлений діагноз міома матки необхідно його підтвердження. Найбільш точним методом підтвердження є ультразвукове дослідження. Завдяки даному методу діагностики лікар з точністю може визначити кількість міоматозних вузлів, їх розміри і локалізацію.
Існує три способи, які використовують при діагностиці даного захворювання. Перше з них трансабдомінальне дослідження, яке проводиться через стінку черевної порожнини. Також використовують трансвагінальне дослідження, яке проводять датчиком, введеним в піхву.
Та найбільш інформативним буде ультразвукове сканування або як його ще називають ультрасонографией. Під час проведення даного методу діагностики датчик вводиться безпосередньо в порожнину матки, одночасно заповнюючи її фізіологічним розчином.
Насправді підготовка до УЗД матки при міомі не має, жодних складнощів і не потребує сторонньої допомоги. Насамперед, слід зазначити, що найкращий час для проведення УЗД-діагностики це перша фаза менструального циклу, так як в цей період ендометрій більш тонкий.
Ця фаза припадає на 5-7 день менструального циклу. Це дозволяє точно визначити локалізацію миоматозного сайту. У випадку з розвитком субмукозного вузла дослідження краще проводити в кінці циклу, коли ендометрій потовщується, приблизно на 18-25 день менструального циклу.
В більшості випадків проводиться трансвагінальне діагностичне-УЗД міома матки. Як підготуватися до нього? Такий вид дослідження проводиться при порожньому сечовому міхурі, тому перед проведенням слід його спустошити.
також і при УЗД скануванні слід проводити при порожньому сечовому міхурі. Такі методи в деяких пацієнток викликають незначні болючі відчуття. У зв’язку з цим перед процедурою лікар призначає заспокійливі лікарські засоби. А ось трансабдомінальне дослідження проводиться при повному сечовому міхурі.
УЗД малого тазу у жінок проводиться з метою профілактики захворювань або для підтвердження наявної патології. Провідною ознакою, за якою лікар робить висновок, є товщина ендометрію.
Неправильно вибраний час для проведення діагностики може зробити процедуру неінформативні.
Залежно від цілей обстеження лікар рекомендує жінці пройти діагностику в певний момент циклу, щоб точно поставити діагноз.
Ультразвукове обстеження внутрішніх органів, що знаходяться в малому тазі, вважається одним з найбільш безпечних. Його використовують для вагітних жінок, маленьких дітей.
Принцип ультразвуку заснований на обміні інформацією між датчиком і організмом. Датчик посилає сигнал, який по-різному відбивається від здорового і хворого органу.
На екрані монітора лікар бачить зміни, що відбуваються всередині.
Для діагностики жіночих захворювань використовують кілька видів датчиків:
- абдомінальні;
- трансвагінальні;
- трансректальные.
Абдомінальний прилад дозволяє проводити обстеження через черевну стінку. На досліджуваний ділянку наноситься спеціальний гель, по якому лікар водить датчиком.
Трансвагінальні пристрою показано при гінекологічних захворюваннях шийки матки, піхви. Прилад вводиться в піхву.
Трансректальные датчики застосовуються в проктології, онкології, гінекології, щоб оцінити ступінь пошкодження сусідніх тканин. Перед дослідженням пацієнтові роблять клізму і очищають пряму кишку.
Профілактичні обстеження з допомогою апарату УЗД повинні проводитися один раз у 2 роки. Жінкам у період менопаузи або після 40 років показано щорічне відвідування діагностичного кабінету.
Гінеколог направляє на обстеження в наступних випадках:
- якщо є порушення в менструальному циклі;
- для визначення причини безпліддя;
- при плануванні вагітності;
- перед операцією з видалення пухлин – міоми, фіброми;
- перед перериванням вагітності або після аборту;
- при підозрі на позаматкову вагітність;
- пухлинні і запальні захворювання сечостатевої системи;
- ендометріоз;
- на різних строках вагітності.
При пухлинах молочної залози проводиться обов’язкове обстеження органів малого тазу для виключення метастазів в матку, придатки або лімфатичні вузли.
Уролог призначає діагностику при хворобливому сечовипусканні, наявності крові в сечі.
Дослідження проводяться також в інші дні, але враховуються зміни, характерні для даного періоду. Шар ендометрія потовщується до моменту овуляції і може приховувати деякі процеси в матці, тому при підозрах на пухлину рекомендується дотримуватися строків, визначених лікарем.
Міома – це доброякісна пухлина, яка росте з м’язового шару матки. Має круглу форму і більш щільну консистенцію, Чим сусідні тканини. На початкових стадіях захворювання слабо себе проявляє. Щоб побачити невелику пухлину, ультразвукове дослідження проводять не пізніше 7-денного місячного циклу, коли шар ендометрію має найменшу товщину.
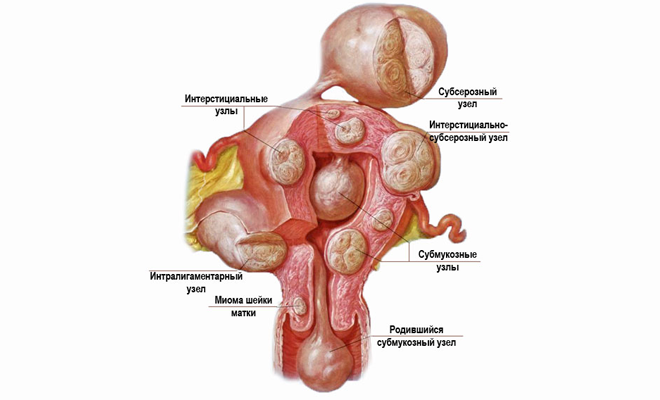
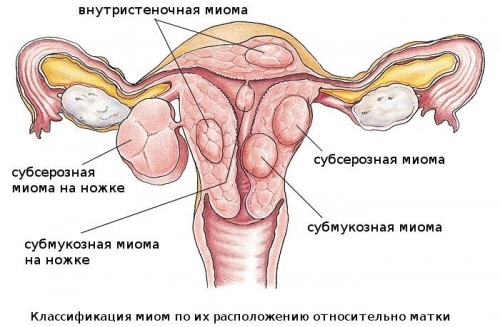
Міома може розташовуватися в м’язовому шарі матки, під слизовою оболонкою або по зовнішньому контуру.
- Субсерозная (зовнішня) пухлина рідко проявляє себе і діагностується при випадкових оглядах. Може доставляти незначний дискомфорт, якщо має великий діаметр і здавлює сусідні тканини і органи. Не має особливого значення, на який день циклу робити УЗД малого тазу у жінок, так як внутрішній шар не впливає на зовнішній контур матки.
- Внутрішньом’язова (интрамуральная) міома впливає на місячний цикл, викликаючи його порушення і хворобливі відчуття в малому тазу.
- Підслизова (субмукозная) пухлина росте в глибокому шарі м’язів. При такому розташуванні найяскравіше проявляються симптоми захворювання. УЗД призначають на 23 – 25 день циклу.
- Межмышечное (інтерстиційний) миоматозное розростання викликає рясні менструації і болю, якщо вузол набрякає або некротизирует. Чинить негативний вплив на сусідні органи – сечовий міхур, пряму кишку.
- Шийкова міома росте в просвіті шийки матки. Виявляється у 5% пацієнток. Лікар призначає вагінальне УЗД при появі болю під час статевого акту і виділення крові з піхви. Визначити наявність міоми в шийці матки можна в будь-який день циклу.
Завдання лікаря – визначити місце розташування пухлини, якщо необхідно буде робити операцію. При множинних вузлах потрібно точно знати їх кількість і розташування у матці або на зовнішньому контурі.
При ендометріозі
Обстеження жінки на предмет розростання шару ендометрію проводиться на 24 – 25 день циклу, тобто максимально близько до початку менструації. У цей період ендометрій має найбільшу товщину і добре візуалізується.
Ендометрій реагує на жіночі статеві гормони, тому при наявності вогнищ в інших органах вони також проглядаються на екрані монітора. Збільшена тканина змінює контури матки.
Для того щоб точно встановити, чи є форма органу неправильної спочатку, чи це результат захворювання, необхідно провести діагностику на початку циклу. Якщо правильний контур відновлюється, значить, у жінки є ендометріоз.
За допомогою ультразвуку визначають стадії ендометріозу:
- невеликі вогнища;
- глибокі вогнища;
- множинні глибокі ураження з утворенням кіст;
- множинні осередки, які проростають стінки сечового міхура, яєчники, піхву.
Точно визначити наявність вогнищ можливо лише на другій стадії захворювання. Эндометроз є однією з причин безпліддя, тому перевіряється не тільки матковий шар, але і фаллопієві труби, яєчники, черевна порожнина.
На початку циклу ендометріоз визначають по наявності вогнищ на яєчниках і маткових трубах. Додатковою ознакою є кругла форма матки.
Для кращого результату рекомендується проводити діагностику на одному і тому ж апараті. Контролювати процес лікування також необхідно на одному пристрої. Таким чином можна провести порівняльний аналіз знімків і виявити відмінності до і після лікування.
Якщо планується вагітність, УЗД органів малого тазу у жінок краще робити до її настання. Деякі захворювання здатні викликати зміни кровотоку в матці, що може призвести до ускладнень під час вагітності.
Що виявляє ультразвукове обстеження:
- вроджені патології репродуктивної системи – недорозвинена матка, перегородки в порожнині, подвоєння статевих органів (часткове або повне);
- кісти яєчників, які можуть бути причиною безпліддя;
- запальні процеси в фаллопієвих трубах, внаслідок чого плодове яйце не потрапляє в матку, а закріплюється в трубі і починає зростати;
- хронічний ендометрит – запалення матки, при якому порожнина збільшується і в ній накопичуються гази;
- пухлинні новоутворення – доброякісні або злоякісні.
Будь-які захворювання необхідно лікувати на етапі підготовки до вагітності, особливо якщо в минулому були запалення. При вроджених аномаліях розвитку статевих органів можливість мати дітей природним шляхом не гарантована.
- справа в тому, що хвилі ультразвуку важко проходять через повітряне середовище, а через щільну водну — максимально добре;
- відповідно, у другому випадку отримується зображення внутрішніх органів буде дуже якісним.
Як виглядає патологія на знімку?
Міома матки вважається гормонозависимым захворюванням. Саме надлишок естрогену і провокує появу пухлини.
Найчастіше для освіти миоматозного вузла необхідно кілька несприятливих зовнішніх і внутрішніх факторів:
- аборт;
- інфекція та запальні процеси статевих шляхів;
- складні або занадто пізні пологи;
- ожиріння;
- стрес;
- ендокринні порушення;
- травмування слизової дітородного органу.
Велике значення для розвитку освіти також має і генетична схильність.
УЗД дозволяє лікарю з’ясувати такі параметри, як:
- форма, локалізація і розміри головного жіночого органу;
- товщина міометрію;
- його структура;
- наявність поліпів;
- ознаки міоми.
Лікар-сонолог визначає міому як округлий об’єкт з гетерогенною структурою і чіткими кордонами, роблять сигнал датчика слабкіше.
Ехогенність та структурні особливості міоми безпосередньо залежать від місця виникнення пухлини і від типу тканин, що її утворюють. Наприклад:
- дейомиомы будуть виглядати на екрані УЗ-апарата як однорідні, гіпоехогенні утворення (через гладком’язових волокон низької диференціації);
- фіброми лікарі відзначають як “світлі” освіти підвищеної щільності.
Інтрамуральні вузол
Перебуває в структурі маткової стінки вузол прийнято називати интрамуральным. Він розташовується в проекції міометрія і зазвичай не призводить до деформації маткових стінок або контурів порожнини. Виділяють дрібні (8 – 15 мм), середні (15 – 35 мм) і великі (35 – 70 мм) інтрамуральні вузли.
Субмукозні вузли
Вузли, що ростуть всередину матки, отримали назву субмукозних. Вони можуть бути визначені як однорідні утворення зниженої щільності і овальної форми. Фоном для пухлини буде служити маточна рідина або внутрішня слизова тканина.
Воно дає можливість детально розглянути субмикозный вузол, визначити його стан, контури і проникнення в прилеглі відділи матки.
Субсерозный вузол
Освіта, що росте в напрямку очеревини, називають субсерозным миоматозным вузлом. Він не тільки робить контур матки горбистим, але навіть змінює її положення відносно центру тазу (якщо вузол серйозно розрісся).
Комплексна процедура дозволить побачити судини, що забезпечують кров’ю міому.
Леймомиома
Однорідність ехоструктури спостерігається при леймомиоме за рахунок вмісту в ній великої кількості гладком’язових волокон. Пухлина відрізняється зниженою ехогенністю.
Є ряд ознак, здатних опосередковано вказати на розвиток міоми:
- збільшення розмірів матки;
- деформація її контурів;
- певна група патологій вузлової тканини та її неоднорідність;
- помітна васкуляризація периферії вузла і його середньої частини при комплексному обстеженні з використанням допплера;
- патологічна вогнищева ехоструктура міометрія при дифузній формі міоми, що супроводжується зниженням ехоплотності і нечіткістю контурів. Однак контур органа при цьому не змінено і деформацій немає.
Ультразвукове дослідження (УЗД) є високоінформативним, безпечним, доступним методом діагностики міоми матки. Воно дозволяє визначити локалізацію, величину, розташування, структуру міоматозних вузлів. Чутливість УЗД-методу варіює від 80% до 100%, специфічність знаходиться в межах 90-94%. Лікарі клінік, з якими ми співпрацюємо, виконують одночасно трансабдомінальне і трансвагінальне дослідження органів малого тазу. Застосування нових технологій – кольорового допплерівського картування в поєднанні з комп’ютерною мультиспіральному томографією дозволяє нашим УЗД-фахівцям діагностувати міому в 95-100% випадків.
При простій міомі матки змінюються акустичні властивості тканин новоутворення. В результаті набряку позаду вузла виникає ефект звукопідсилення. При некротичних змінах всередині пухлини спостерігаються ехонегатівние зони, які являють собою ділянки кістозної дегенерації.
У хворих з пролиферирующей міомою новоутворення изоэхогенны (однорідні). Для них характерно наявність наступних УЗД-ознак:
- множинні вузли міжм’язової локалізації розмірами від 6 до 60 мм;
- зміна контурів матки;
- деформація порожнини органу;
- порушення топографії органів малого тазу.
При великих міомах на УЗД визначаються підтягнуті до кутів матки яєчники.
У жінок з пролиферирующей міомою матки часто зустрічаються гіперпластичні процеси ендометрія. Характерними ультразвуковими ознаками є неоднорідність структури, наявність ехо-позитивних і эхонегативных включень у вигляді дрібних кісточок і ехо-позитивних утворень різної величини. Одночасно з цим, у 80% хворих міомою матки на УЗД відзначається дисгормональна патологія молочних залоз за типом фіброзно-кістозної мастопатії.
Лікарі наших клінік за даними ультразвукового дослідження диференціюють міому з вузлуватою формою аденоміозу, при якому розміри матки змінюються в різні фази менструального циклу. Перед менструацією матка значно збільшується, після менструації – зменшується. Для аденоміозу характерно наявність округлої форми матки через збільшення передньозаднього розміру. Жінок з аденомиозом турбують тривалі мажучі кров’янисті виділення до і після менструації, приступоподібні болі в животі. Лікарі під час опитування встановлюють, що раніше пацієнткам виконували інструментальні втручання на матці.
Для злоякісної трансформації ендометрія властиве розширення серединної гіперехогенних структури, яка має нерівні нечіткі зовнішні контури, до 25 мм в діаметрі. Виявляються гіпоехогенні включення неправильної форми. Це є свідченням того, що жінки з міомою матки складають групу «ризику» по розвитку гіперпластичних процесів молочних залоз, ендометрія і новоутворень в яєчниках.
Субмукозні вузли
Довідка! Якщо діагностика вузла утруднена, то рекомендується направити пацієнтку на эхогистеросальпингоскопию – дослідження, яке супроводжується введенням рідини в порожнину матки.
Субсерозный вузол
Довідка! Основу такої пухлини буває важко діагностувати, і тоді лікар може доповнити дослідження застосуванням допплера.
Леймомиома
Терміни проведення УЗД при міомі матки
Обстеження слід проводити у певний період, пов’язаний з жіночим менструальним циклом. Тільки при дотриманні цієї умови результат буде максимально точним і дасть повне уявлення об’єктивної картини.
Ріст фолікула
Поки жінка перебуває у репродуктивному віці, її менструальний цикл — основа найважливішого фізіологічного явища:
- один раз протягом циклу відбувається дозрівання пухирця, всередині якого міститься яйцеклітина (такий пухирець називається домінантним фолікулом);
- слизова матки потовщується;
- у ній виробляються спеціальні речовини для підтримки розвитку плода початку потенційно можливої вагітності (яка запрограмована природою раз в місяць).
Товщина ендометрію
При міомі матки УЗД слід робити тільки в першу фазу менструального циклу. У цей період товщина ендометрію (внутрішньої слизової оболонки матки) стає найменшою. Тобто якщо у жінки є які-небудь патології (ущільнення), буде легше побачити, Чим на тлі потовщення ендометрію.
Якщо проводити обстеження у другій фазі, то ендометрій буде представляти собою складчасту щільну тканину — в ній невеликі вузлики скоєно загубляться і вислизнуть з поля зору навіть самої чутливої ультразвукової апаратури.
Оптимальний час
Терміни проведення УЗД:
- щоб відстежити стан товщини маткового м’яза, в більшості випадків УЗД проводиться на 5-7 дні менструального циклу (він відраховується з першого дня, як почалися місячні). Оптимальні терміни 3-5 дні, але в будь-якому випадку не пізніше 7-10 днів;
- щоб оцінити динаміку дозрівання фолікула і роботу яєчників, іноді УЗД проводиться тричі на протягом всього менструального циклу (це приблизно з 8-го по 10-ї, з 14-го по 16-й і з 22-го по 24-й дні циклу).
У жінок з нестабільним циклом днів обстеження може бути набагато більше. Кожна ситуація індивідуальна.
Оптимальний час
Диференціальна діагностика
На жаль, жоден діагностичний метод не позбавлений недоліків. До помилкового тлумачення результатів УЗД можуть призводити наступні фактори:
- низька кваліфікація лікаря-діагноста (невміння правильно трактувати отримані при скануванні зображення);
- недотримання оптимальних строків проведення УЗД.
Є випадки, коли міому приймають за поліп матки або навпаки.
Міома:
- утворюється в м’язі матки (тобто складається з м’язової тканини). Вона росте всередині маткової стінки;
- якщо з’явилася, то жодним чином не зникає сама по собі — в репродуктивному віці тільки збільшується або, після настання менопаузи трохи зменшується;
- на ранніх стадіях дуже маленькі, але розвиваючись, досягають іноді гігантських розмірів — з яблуко або навіть кавун;
- дуже великий шанс перетворення з доброякісної пухлини в злоякісну.
Поліп:
- розвивається на ендометрії (тобто складається з слизової тканини матки). Поліп росте на стінках маткових труб або матки. За формою — це освіта на добре помітною тонкій ніжці;
- поліпи змінюють свій розмір, іноді розсмоктуються (тобто зникають без сліду);
- поліпи в діаметрі зазвичай складають від 4 до 5 мм (вкрай рідко досягають 12-15 см);
- поліпи не несуть онкологічних ризиків.
Симптоми поліпів і міоми багато в чому схожі:
- поліпи і міома розповсюджені приблизно однаково;
- і те й інше може стати причиною піхвових кровотеч у постменопаузальний період;
- і те й інше зачіпає питання репродуктивної здатності.
Правда, великі міоми додатково викликають часті позиви до сечовипускання (це природно, оскільки відбувається тиск на сечовий міхур) — а поліпи (див. вище) з їх дрібними розмірами взагалі ніяк не дають про себе знати.
Щоб уникнути помилок в діагностиці, обстежитися потрібно регулярно. Багато жінок халатно ставляться до свого здоров’я. Але в профілактичних цілях потрібно хоча б один раз пройти УЗД матки і придатків.
Ультразвукове обстеження матки не гарантує 100%-ного результату з першого ж разу. Потрібно розуміти, що будь-яка пухлина має неідеальну форму. Двовимірна проекція, тим більше одноразова, не гарантує абсолютної точності.
Тобто, наприклад, якщо сьогодні УЗД показало розміри 26 мм, а в наступному циклі 29 мм — це ще не привід робити остаточний висновок про нестримному зростанні освіти. Враховуючи похибки вимірювань, потрібно:
- як мінімум, обстежитися кілька разів і ретельно вивчити множинні картинки (одержувані при скануванні);
- хоча б 1-2 рази протій МРТ (об’ємне зображення покаже форму міоми в різних проекціях).
Вартість обстеження на МРТ-обладнанні в рази вище. Тому до них вдаються лише у випадках, коли є тривожний привід уточнити результат УЗ-сканування.
УЗД або діагностика за допомогою ультразвуку є дуже популярним метолом обстеження. Безліч патології жіночої статевої сфери можна діагностувати за допомогою цього методу.
Серед інших патологій можна виявити міому матки на УЗД. При цьому можна визначити як локалізацію, так і розміри освіти, що значно полегшить подальше лікування.
Що таке міома?
Міома матки є доброякісним новоутворенням, що з’явилися в цьому органі. Вона може складатися цілком з м’язової тканини і називатися леймомимома, а може бути і називатися змішаною фіброма. Найбільшу небезпеку становлять пухлини, які виявляються під час вагітності. Адже вони можуть призвести до викидня або спровокувати аномалії розвитку.
Лікарі досі не можуть зі стовідсотковою упевненістю назвати причину розвитку цієї патології.
Відомі тільки фактори ризику, які призводять до того, що в матці з’являється це освіта:
- порушення в балансі статевих гормонів,
- різні запальні захворювання матки,
- генетика,
- операції в порожнині матки,
- постійні стреси, ожиріння та інше.
Про діагностики міоми малих розмірів >>
Показання до УЗД
Ця патологія часто протікає безсимптомно і виявляється випадково при плановому огляді. Лікар може звернути увагу на збільшення тіла матки і виписати направлення на УЗД. Такий же напрямок отримають жінки, які скаржаться на тривалі або хворобливі менструації, на болі в низу живота, мажучі виділення в межменструальный період.
Методи дослідження
Обстеження матки для виявлення новоутворення проводиться за допомогою методів 3.
- Трансабдомінальна діагностика – дослідження проводиться через передню стінку очеревини за допомогою спеціального датчика.
- Трансвагинальная діагностика – прилад для обстеження вводиться в піхву.
- Гістерографія – в матку вводиться спеціальна речовина, а потім робиться рентгенографія.
Який конкретно метод обстеження вибрати вирішує лікар залежно від даних візуального огляду і скарг пацієнтки. Трансвагинальная діагностика добре підходить для сайтів, що мають невеликі розміри. Трансабдомінальна діагностика дозволяє дуже точно визначити локалізацію сайту.
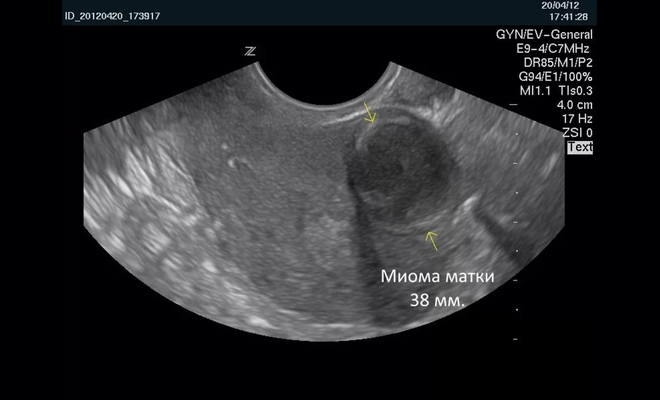
Міома на УЗД виглядає у вигляді ділянок округлої форми, які чітко виділяються на тлі решти тканини. Перераховані вище методи діагностики дозволяють виявити вузол величиною від одного сантиметра.
Який би метод обстеження не вибрав лікар, до нього необхідно підготуватися. Хоча підготовка буде мінімальною і не складною. Якщо належить обстеження за допомогою зовнішнього сканування, то варто наповнити сечовий міхур, випивши 1-2 літри води.
Крім цього гінеколог може порадити прийняти перед процедурою знеболювальне та заспокійливе. Це допоможе впоратися з невеликим дискомфортом, який може виникнути.
УЗД міоми матки краще призначати на який день циклу? Таким питанням задаються багато жінок. У цьому питанні думки лікарів розділяються. Деякі вважають, що необхідно провести дослідження не пізніше 10 денного циклу.
А інші, що первинне обстеження для виявлення вузлів можна проводити в будь-який день менструального циклу, коли немає виділень. Але якщо при обстеженні отримані неточні або сумнівні результати, то слід провести повторне УЗД. Для цього краще всього підібрати день в першій фазі циклу. З чим це пов’язано?
Міома матки виглядає на УЗД трохи менше, якщо обстеження проводиться в першій фазі циклу. Це відбувається тому, що жіночий статевий гормон прогестерон викликає набряк вузлів пухлини. Тобто, якщо обстежитись за допомогою ультразвуку два рази протягом циклу, то можна помітити відмінності у розмірах пухлини.
Крім цього в першій фазі циклу ендометрій дуже тонкий і на ньому добре буде видно будь-яке відхилення від норми. Однак у випадку з субмукозной міомою всі лікарі рекомендують робити УЗД на 19-24 день циклу для кращої діагностики.
Про причини збільшення пухлини в розмірах >>
Який би за своєю формою і розміром не була міома, а також, в якому місці матки не локалізувалася б, УЗД вважається найбільш достовірною методикою для її виявлення.
У більшості випадків ця патологія не заважає виносити і народити дитину. Однак іноді міома видно на УЗД в дуже тісному контакті з плацентою. У цьому випадку пухлина буде перекривати кровотік між жінкою й плодом.
Міома матки виявляється на УЗД при перших планових обстежень під час вагітності. Якщо вона має невеликі розміри або розташована так, що не буде заважати розвитку плода, лікар порекомендує не вживати ніяких терапевтичних заходів, а просто спостерігати за її станом.
Якщо під час вагітності не станеться якоїсь несподіваної ситуації начебто руйнування вузла, то вагітність пройде нормально. Після пологів необхідно заново провести обстеження матки, так як розмір і навіть локалізація новоутворення можуть помінятися.
Ультразвукова діагностика є найкращою для виявлення міоми. Вона дозволяє правильно оцінити кількість вузлів, їх розмір, розташування і структуру. Така діагностика допоможе підібрати оптимальну схему лікування для кожного окремого випадку захворювання.
Але так як міома часто протікає безсимптомно, то слід періодично відвідувати гінеколога і хоча б один раз у рік записуватися на УЗД. Міома видно на УЗД в будь-який день циклу, тому якщо у лікаря поки тільки підозри про її наявність, проводити дослідження можна в будь-який день. А в подальшому, при підтвердженні діагнозу, вже планувати обстеження на перші дні циклу.
В останні кілька десятиліть кількість гінекологічних захворювань у жінок стає все більше, а вік, який їм піддається, навпаки, поступово знижується. Ще кілька років тому гінекологи відзначали, що міома зустрічалася у пацієнток за 30 років, а тепер все частіше реєструється в період 25-30 років.
Саме з цим пов’язані рекомендації лікарів проходити планові огляди не рідше 1 рази в 9-12 місяців. Лікування і диференціальна діагностика міоми матки на ранніх стадіях не представляють особливої складності.
Найчастіше жінка звертається до фахівця тільки в тому випадку, коли міома вже досягла певних розмірів і діагностувати її можна на звичайному прийомі. Які симптоми найчастіше насторожують лікаря і змушують призначити додаткове обстеження? Серед найбільш поширених можна виділити такі ознаки міоми:
- Рясні кровотечі під час менструацій і кровотечі в середині циклу
- Болі
- Матка горбиста
- Збільшення матки в розмірах
- Невиношування вагітності.
На підставі одного або декількох симптомів фахівець призначає додаткові обстеження, на підставі яких буде поставлений діагноз. У сучасній медицині існує кілька точних діагностичних методик:
- УЗД
- МРТ
- Гістероскопія
- Лапароскопія.
- Кваліфікація фахівця, який проводить обстеження. Якщо лікар не вміє “читати” знімок і невірно трактує отримані результати, помилок не уникнути.
- Неправильна підготовка пацієнта та порушення оптимальних строків проведення діагностики.
Ультразвукове дослідження міоми
Для діагностики міоми матки застосовують 4 способи ультразвукового дослідження:
- Трансабдомінальний огляд – допомагає дізнатися точне місце розташування освіти, його передбачувані розміри на всіх стадіях;
- Трансвагінальне УЗД – переважно на початкових стадіях захворювання, коли розміри міоматозних вузлів невеликі;
- УЗД-сканування матки виконується під загальною анестезією при підозрі на субмукозную міому, яка розташована поруч з ендометрієм і не визначається іншими методами;
- Трансректальне УЗД застосовують для дівчат-підлітків, дівчат та жінок з великою крововтратою під час місячних.
Вид ультразвукового дослідження, яке більше підходить до конкретної клінічної ситуації, визначає гінеколог. Лікуючий лікар приймає рішення, на який день циклу робити УЗД малого тазу у жінок при міомі. Оптимальний час для дослідження пацієнтки з підозрою на наявність міоми – перша фаза місячного циклу. У цей час можна найбільш достовірно побачити, як виглядає міома на УЗД.
У кінці першої стадії циклу результати можуть спотворюватися, оскільки починається підготовка до наступної овуляції, а з нею – набряк тіла матки. Під дією гормону прогестерону сама міома може збільшитися в розмірах, що стає причиною невірного визначення справжніх розмірів. Товщає ендометрій утворює складки, які маскують пухлина. Лікар функціональної діагностики може прийняти за об’ємне утворення матки жовте тіло або фолікул яєчника.
Гінекологи наших клінік вважають, що робити УЗД при міомі краще в оптимальні дні:
- З третього по п’ятий день результат буде найточнішим;
- З п’ятого по сьомий день реєструються досить точні показники;
- З сьомого по десятий день УЗД роблять тільки в безвихідних ситуаціях, при терміновій госпіталізації.
Після десятого дня циклу УЗД висновок міоми матки вважається недостовірною. При підозрі на субмукозную міому гінекологи клінік, з якими ми співпрацюємо, призначають ще одне обстеження на 19-24 день циклу – УЗД-сканування матки з потовщеним ендометрієм.
Щоб точно визначити, на який день циклу краще робити УЗД малого тазу при міомі матки, жінка повинна знати графік своїх місячних і повідомити про це лікарю. Якщо при плановому гінекологічному обстеженні лікар запідозрить наявність міоми, перше УЗД виконують і без обліку днів циклу для підтвердження чи заперечення діагнозу. З метою контролю росту миоматических вузлів наступне УЗД обстеження проводять через 3-6 місяців. Якщо лікар упевнений, що міома не збільшується в розмірі, досить проходити ультразвукову діагностику 1 раз в рік. При зростаючої міомі УЗД проводять 1 раз в 4-6 місяців, щоб не пропустити не контрольоване розростання новоутворення.
При виявленої міомі матки УЗД необхідно робити систематично. УЗД міоми матки після постановки відповідного діагнозу виконують у певні дні циклу. Пов’язано це з тим, що в різні дні менструального циклу міома матки може змінювати обриси.
Робити УЗД в певний день необхідно для того, щоб виключити помилку в інтерпретації даних та призначити найкраще лікування.
Контрольне УЗД не слід робити:
- у критичні дні;
- після овуляції.
Найкращим періодом для того щоб зробити УЗД, вважається п’ятий-десятий день циклу. У цьому періоді спостерігається тонкий внутрішній шар матки, який дозволяє визначити патологічні зміни. Таким чином, існує ймовірність виявити пухлини на початку хвороби. Можливість діагностичної помилки практично виключається.
УЗД при наявності хвороби матки бажано робити кожні 3-6 місяців. Незважаючи на те, що вузол украй рідко перероджується в злоякісне утворення, іноді спостерігається стрімке прогресування захворювання.
Маленькі освіти, у яких відсутні ознаки прогресування, потребують консервативному медикаментозному лікуванні. Така консервативна терапія заснована на прийомі гормональних препаратів. Якщо вузол має тенденцію до зростання, за допомогою УЗД можна вчасно виявити розвивається процес і вчасно скорегувати лікування, що проводиться.
Ультразвукове дослідження дозволяє спостерігати доброякісне новоутворення, стежити за його зростанням і контролювати ефективність терапії.
При виявленої міомі матки УЗД необхідно робити систематично. УЗД міоми матки після постановки відповідного діагнозу виконують у певні дні циклу. Пов’язано це з тим, що в різні дні менструального циклу міома матки може змінювати обриси.
Робити УЗД в певний день необхідно для того, щоб виключити помилку в інтерпретації даних та призначити найкраще лікування.
Контрольне УЗД не слід робити:
- у критичні дні;
- після овуляції.
Найкращим періодом для того щоб зробити УЗД, вважається п’ятий-десятий день циклу. У цьому періоді спостерігається тонкий внутрішній шар матки, який дозволяє визначити патологічні зміни. Таким чином, існує ймовірність виявити пухлини на початку хвороби. Можливість діагностичної помилки практично виключається.
УЗД при наявності хвороби матки бажано робити кожні 3-6 місяців. Незважаючи на те, що вузол украй рідко перероджується в злоякісне утворення, іноді спостерігається стрімке прогресування захворювання.
Маленькі освіти, у яких відсутні ознаки прогресування, потребують консервативному медикаментозному лікуванні. Така консервативна терапія заснована на прийомі гормональних препаратів. Якщо вузол має тенденцію до зростання, за допомогою УЗД можна вчасно виявити розвивається процес і вчасно скорегувати лікування, що проводиться.
Однак освіти не дуже великого розміру можуть бути і не видно при дослідженні, особливо якщо вони локалізується в товщі ендометрію. Тому все ж краще робити УЗД в 1 фазу менструального циклу.
При підтвердженому діагнозі УЗД роблять систематично, але в певні дні циклу. Це пов’язано з тим, що міома матки змінює свої обриси в зв’язку із змінами самої матки, що відбуваються в тій або іншій фазі менструації. Наприклад, після овуляції тіло пухлини може виглядати значно більші, Чим насправді.
Це пояснюється набряком тканин, викликаної дією гормону прогестерону, який відповідає за дозрівання жіночих яйцеклітин.
Періодичність необхідного ультразвукового дослідження при міомі – один раз в 3-6 місяців.
Хоча вузлове утворення досить рідко перероджується в ракову пухлину, все ж необхідно постійне спостереження за нею – це дозволяє вчасно помітити прогресування захворювання. Крім того, УЗД дає можливість контролювати ефективність лікування.
На фото нижче показано УЗД субмукозной міоми.
Для правильної постановки діагнозу і адекватної оцінки параметрів міоми важливо провести УЗД в строго певний день жіночого циклу і підготуватися до процедури. Підготовчі заходи залежатимуть від різновиду обстеження.
Для уточнення діагнозу гінеколог може дати направлення на додаткові лабораторні дослідження.
Аналіз крові і сечі
Міома малих діаметрів може утворюватися безсимптомно, але загальний аналіз крові допоможе вчасно виявити запальні процеси або анемію у пацієнтки з даним захворюванням. В лабораторії вивчається кількість червоних кров’яних тілець, гемоглобіну, тромбоцитів і лейкоцитів.
Додатково може знадобитися проведення біохімічного аналізу крові для визначення рівня білірубіну, білка, заліза і глюкози організмі. При підвищеному ризику сильних кровотеч робиться забір крові на згортання.
Загальний аналіз сечі здається для виявлення інфекції в сечостатевій системі. Самі по собі аналізи не несуть повноцінну інформацію про стан пацієнтки, але дуже часто доповнюють загальну картину при постановці діагнозу.
Вишкрібання
Діагностичне вишкрібання має ряд протипоказань і може викликати ускладнення після процедури, тому при міомі матки призначають досить рідко і лише при наявності супутніх хвороб, таких як гіперплазія ендометрію або відкрите маткова кровотеча.
Метод УЗД та його різновиди
Відомо, що з плином часу доброякісні утворення збільшуються в об’ємах. Зміна величини позначається на клінічній картині і на лікувальній тактиці. У зв’язку з чим важливо своєчасно проводити дослідження стану пухлини, що можливо робити за допомогою інструментальних методів.
Якщо робити УЗД матки, яке найкращим чином відображає стан органів малого таза, можна виявити патологічні процеси на ранній стадії. Крім того, УЗД дозволяє діагностувати багато супутні міомі захворювання гінекологічного характеру.
Жінки з міомою в анамнезі цікавляться, коли робити УЗД при міомі матки. Важливим є питання, на який день циклу зробити ультразвукове дослідження, щоб найкращим чином визуализировались патологічні зміни.
Зробити УЗД можна за допомогою різних способів.
- Трансабдомінальний. Лікар може робити УЗД, щоб візуалізувати матку і навколишні її тканини, безпосередньо через черевну стінку. Перш Чим робити УЗД, спеціаліст наносить на область живота жінки гель з метою кращого ковзання спеціального датчика.
За допомогою даного способу можна найкращим чином побачити стан тіла матки, а також визначити розташування і розміри міоми.
Трансабдомінальний метод дозволяє виявити пухлини величиною до одного сантиметра. Однак для найкращої точності слід заздалегідь перед УЗД наповнити сечовий міхур.
- Трансвагінальний. Щоб робити УЗД також застосовується датчик. Однак на відміну від трансабдомінального дослідження, він вводиться безпосередньо в піхву. Перед тим як зробити УЗД, на вагінальний датчик надягають звичайний презерватив, на який наносять гель.
Трансвагинальная тактика точно визначає величину матки та її шийки, локалізацію міом, а також їх структуру. Таке УЗД слід робити при підозрі на субмукозні вузли. До того ж ультразвукове дослідження не вимагає попереднього наповнення сечового міхура.
- 3Д або 4Д УЗД. Тривимірне або чотиривимірний дослідження дозволяє оцінити зовнішній вигляд, структуру, розташування новоутворення в аспекті просторових характеристик. Топографія пухлини визначає прогноз захворювання, можливість зачаття і виношування з міомою, тип хірургічного лікування. Розташування по відношенню до маткових труб, стінок матки, внутрішнього вічка дозволяє більш детально оцінити складність локалізації, хірургічного доступу та інших важливих характеристик. Робити УЗД в трьох – або чотиривимірному зображенні потрібно при плануванні вагітності з міомою, труднощі в постановці діагнозу, перед операцією.
- Допплерографія при діагностуванні є невід’ємною частиною верифікації пухлини. Завдяки дослідженню васкуляризації міоми лікарі судять про доброякісності новоутворення. Чим більш інтенсивно забезпечується кров’ю пухлина, тим більш швидкий ріст очікується в майбутньому.
- Гістерографія ультразвуковим методом. Дане ультразвукове дослідження проводять нечасто. Пов’язано це з тим, що в більшості випадків діагностику можна зробити за допомогою трансвагінального або трансабдомінального виду досліджень, які найкращим чином відображають стан порожнини матки.
Перед тим як зробити ультразвукову гістерографія, необхідно ввести в маткову порожнину спеціальні розчини, що виконують функцію контрастної речовини. На знімку відобразяться патологічні зміни, спровоковані міомою.
Ультразвукове дослідження є одним з основних діагностичних методів при підозрі на пухлину. Завдяки цьому методу досвідчений лікар пропонує чіткі обриси міоми, відсутність інвазії в навколишні тканини, рівномірну структуру м’язової тканини новоутворення, тим самим виключаючи злоякісну пухлину.
Робити УЗД матки необхідно у разі рясних менструацій, при наявності тазових болів неясного генезу, зміну циклічності місячних і ациклічних кровотеч.
Коли краще робити УЗД, не принципово у разі міоми матки. Ультразвукове дослідження можна виконати в будь-який день циклу. Зокрема, зробити УЗД трансабдоминальной тактикою можна навіть під час критичних днів.
Відомо, що з плином часу доброякісні утворення збільшуються в об’ємах. Зміна величини позначається на клінічній картині і на лікувальній тактиці. У зв’язку з чим важливо своєчасно проводити дослідження стану пухлини, що можливо робити за допомогою інструментальних методів.
Якщо робити УЗД матки, яке найкращим чином відображає стан органів малого таза, можна виявити патологічні процеси на ранній стадії. Крім того, УЗД дозволяє діагностувати багато супутні міомі захворювання гінекологічного характеру.
Жінки з міомою в анамнезі цікавляться, коли робити УЗД при міомі матки. Важливим є питання, на який день циклу зробити ультразвукове дослідження, щоб найкращим чином визуализировались патологічні зміни.
В основі ультразвукового дослідження – здатність відображення УЗ-хвиль від межі розділу середовищ, що і відображається на екрані монітора. Існує різниця у візуалізації здорових і патологічних тканин.
Зробити УЗД можна за допомогою різних способів.
- Трансабдомінальний. Лікар може робити УЗД, щоб візуалізувати матку і навколишні її тканини, безпосередньо через черевну стінку. Перш Чим робити УЗД, спеціаліст наносить на область живота жінки гель з метою кращого ковзання спеціального датчика.
За допомогою даного способу можна найкращим чином побачити стан тіла матки, а також визначити розташування і розміри міоми.
Трансабдомінальний метод дозволяє виявити пухлини величиною до одного сантиметра. Однак для найкращої точності слід заздалегідь перед УЗД наповнити сечовий міхур.
- Трансвагінальний. Щоб робити УЗД також застосовується датчик. Однак на відміну від трансабдомінального дослідження, він вводиться безпосередньо в піхву. Перед тим як зробити УЗД, на вагінальний датчик надягають звичайний презерватив, на який наносять гель.

Трансвагинальная тактика точно визначає величину матки та її шийки, локалізацію міом, а також їх структуру. Таке УЗД слід робити при підозрі на субмукозні вузли. До того ж ультразвукове дослідження не вимагає попереднього наповнення сечового міхура.
Трансвагінальне УЗД є найкращим методом для діагностики багатьох хвороб завдяки відсутності значних перешкод.
- 3Д або 4Д УЗД. Тривимірне або чотиривимірний дослідження дозволяє оцінити зовнішній вигляд, структуру, розташування новоутворення в аспекті просторових характеристик. Топографія пухлини визначає прогноз захворювання, можливість зачаття і виношування з міомою, тип хірургічного лікування. Розташування по відношенню до маткових труб, стінок матки, внутрішнього вічка дозволяє більш детально оцінити складність локалізації, хірургічного доступу та інших важливих характеристик. Робити УЗД в трьох – або чотиривимірному зображенні потрібно при плануванні вагітності з міомою, труднощі в постановці діагнозу, перед операцією.
- Допплерографія при діагностуванні є невід’ємною частиною верифікації пухлини. Завдяки дослідженню васкуляризації міоми лікарі судять про доброякісності новоутворення. Чим більш інтенсивно забезпечується кров’ю пухлина, тим більш швидкий ріст очікується в майбутньому.
- Гістерографія ультразвуковим методом. Дане ультразвукове дослідження проводять нечасто. Пов’язано це з тим, що в більшості випадків діагностику можна зробити за допомогою трансвагінального або трансабдомінального виду досліджень, які найкращим чином відображають стан порожнини матки.
Перед тим як зробити ультразвукову гістерографія, необхідно ввести в маткову порожнину спеціальні розчини, що виконують функцію контрастної речовини. На знімку відобразяться патологічні зміни, спровоковані міомою.
Ультразвукове дослідження є одним з основних діагностичних методів при підозрі на пухлину. Завдяки цьому методу досвідчений лікар пропонує чіткі обриси міоми, відсутність інвазії в навколишні тканини, рівномірну структуру м’язової тканини новоутворення, тим самим виключаючи злоякісну пухлину.
Робити УЗД матки необхідно у разі рясних менструацій, при наявності тазових болів неясного генезу, зміну циклічності місячних і ациклічних кровотеч.
Коли краще робити УЗД, не принципово у разі міоми матки. Ультразвукове дослідження можна виконати в будь-який день циклу. Зокрема, зробити УЗД трансабдоминальной тактикою можна навіть під час критичних днів.
Коли призначають і проводять УЗД-діагностику міоми?
УЗД після місячних проводять з метою діагностики патологій в органах малого тазу, для визначення структури, форми, положення матки, стану яєчників, придатків та інших органів сечостатевої системи. Протипоказань до застосування методу діагностики немає, однак, існує обмеження по днях місячного циклу.
На який день після місячних слід робити ультразвукове обстеження, щоб отримати максимально точний діагноз? Перше УЗД проводять в будь-який день менструального циклу, крім місячних. Подальше гінекологічне обстеження рекомендується здійснювати на 5 день циклу після закінчення місячних, або ж на 7 день від початку менструації.
Фахівці рекомендують робити УЗД статевої системи не пізніше 10 денного місячного циклу. Яка причина обмежень?
Зміст
- Узд матки
- Причини обмеження
- Види
- Підготовчі заходи
Узд матки
Ультразвукове обстеження матки проводять для профілактики гінекологічних хвороб, пов’язаних з порушенням ендометрію, при підозрах на патологію в статевому органі.
Показанням для проведення УЗД є:
- порушення менструального циклу;
- відсутність місячних тривалий час;
- безпліддя;
- клімакс;
- рясна менструація;
- поява крові між місячними;
- наявність больових відчуттів внизу живота.
В результаті обстеження фахівці виявляють:
- гіперплазію слизової;
- сальпінгіт;
- міому матки;
- полікістоз яєчників;
- ракову пухлину;
- запалення статевих органів;
- ендометріоз;
- патології на шийці матки;
- вагітність;
- доброякісну пухлину на яєчниках.
Гінекологічне діагностування проводиться з використанням декількох видів ультразвукового обстеження.
Причини обмеження
Фахівці призначають проведення Узд матки в першу фазу менструального циклу. Причина банальна. У цей період шар ендометрія, що застилає внутрішню частину матки максимально тонкий.
Можна добре переглянути стан органу, відзначити патологію, встановити тенденцію розвитку ендометрію. У другій фазі циклу шар ендометрію матки досягає значної товщини.
Розглянути кісту, інші новоутворення просто неможливо, так як вони ховаються за шаром ендометрію.
Друга причина гінекологічного УЗД в певні дні циклу – дозрівання яйцеклітини. Фолікул у вигляді кісти утворюється на одному з яєчників. Досягає розмірів 3 див. Це нормальний природний процес, який не є патологією.
Але за цим можуть критися проблеми зі здоров’ям. Оскільки важко відрізнити патологічну кісту від нормального дозрівання яйцеклітини в фолікулі. Поле місячних природна кіста зникає, патологічна залишається.
Тому на початку наступного циклу її діагностувати дуже просто.
Показанням до проведення гінекологічного УЗД в середині циклу, в кінці є спостереження за дозріванням яйцеклітини, овуляцією, з метою виявлення причин безпліддя, проблем із зачаттям.
Діагностику матки, інших статевих органів проводять 3 способами, підбирають виходячи з віку, показання, стану жінки.
- Трансабдомінальне зовнішнє сканування
Гінекологічне УЗД, яке доводиться проходити кожній жінці протягом всього свого життя. Застосовується для загального гінекологічного огляду. УЗД не вимагає спеціальної підготовки. Але в деяких випадках фахівці наполягають на заповненні сечового міхура.
Проводиться дослідження відповідно до стандартних вимог на 5 день циклу після закінчення місячних, на 7 день після початку менструації. Допомагає виявити патології, провести діагностику вагітності. В особливих випадках роблять зовнішнє УЗД при менструації для з’ясування причин рясних виділень. Спеціаліст використовує спеціальну змазку, яку наносить на нижню частину черевної порожнини.
З допомогою датчика отримує зображення на екрані монітора. Робити ультразвукове дослідження необхідно на 5 -7 день циклу.
- Трансвагінальне внутрішнє сканування
Є незамінним методом для виявлення патології, хвороб. Спеціаліст вводить датчик в піхву. Хворобливих відчуттів жінка не відчуває, але відчуття дискомфорту присутній.
Трансвагінальний датчик знаходиться в безпосередній близькості до матці, яєчниках, іншим статевим органам, дозволяє отримати чітке зображення на екрані. Внутрішнє УЗД проводять фахівці для виявлення ранньої вагітності, коли інші методи не дають розглянути її наявність.
Робити ультразвукове обстеження рекомендується на 5 -7 день циклу. Трансвагінальне сканування не проводиться дівчат, жінкам з матковою кровотечею, тривалими місячними.
- Трансректальне сканування
Цей метод обстеження проводиться вкрай рідко, коли неможливо трансвагінального дослідження. Особливий датчик спеціаліст вводить в пряму кишку. УЗД органів малого тазу, матки роблять в будь-який день циклу за показаннями.
Для проведення виразною діагностики фахівець може рекомендувати проведення інших методів обстеження: гістерографія, доплерографію.
Метод діагностики дозволяє встановити швидкість кровотоку в судинах, напрямок руху клітин. Доплерографія дає чітку картину припливу крові до органів малого тазу. Спеціаліст чітко бачить стан ендометрія, патологічні зміни в матці, інших складових статевої системи. Проводиться паралельно з гінекологічного УЗД.
Особливих підготовчих заходів діагностика за допомогою ультразвукового дослідження не вимагає. Але деякі дії можуть поліпшити якість картинки на екрані монітора, Чим полегшить діагностику.
- За 3 дні до дати проведення ультразвукового дослідження рекомендується виключити з раціону продукти, що викликають підвищене газоутворення. Здуття кишечник є перешкодою до проведення повноцінної діагностики при зовнішньому дослідженні матки, інших статевих органів.
- Якщо не виходить сісти на спеціальну дієту, з метою приведення кишечника в порядок, за 2 дні до проведення ультразвукової діагностики пити по 3 таблетки активованого вугілля в день, або приймати Еспумізан згідно інструкції.
- Напередодні проведення діагностики слід очистити кишечник – сходити в туалет. Якщо доведеться робити ректальную ультразвукову діагностику, необхідно зробити клізму.
- Робити зовнішнє ультразвукове дослідження необхідно з повним сечовим міхуром. Необхідно за півгодини до проведення діагностики випити чай, каву, мінеральну воду. Такі напої є сечогінними, швидко наповнять сечовий міхур. Якщо доведеться робити трансвагинальную діагностику, сечовий міхур, навпаки, повинен бути порожнім. Перед проведенням ультразвукового обстеження просто провести процедуру підмивання.
Інших підготовчих процедур робити не потрібно. Вся процедура діагностики займає від 5 хвилин до півгодини. В процесі робляться знімки, комп’ютер видає інформацію про можливі патології матки, ендометрію, інших органах статевої системи і т. д. Після діагностики ніяких заходів проводити не потрібно.
Основне правило повноцінного дослідження – певний день циклу, правильно підібраний метод. Решта залежить від кваліфікації лікаря, якості обладнання. При виникненні проблем зі здоров’ям чекати, коли настане відповідний день циклу не варто, необхідно відразу відправлятися на прийом до гінеколога. Всі подальші дії буде контролювати лікар.
Якщо виявлена міома будь-якої етіології, то обстеження слід повторювати кожні 3 – 6 місяців. І хоча переродження вузлів в злоякісні пухлини зустрічається вкрай рідко, захворювання може стрімко прогресувати.
Методи дослідження
Висновок
Враховуючи можливі складнощі зі здоров’ям з-за тих чи інших патологій матки, важливо приділяти пильну увагу моніторингу свого стану.
Необхідно прислухатися до відчуттів і не лінуватися зайвий раз сходити до лікаря. При цьому обов’язково потрібно дотримувати всі рекомендації і не пропускати обстеження. Крім того, якщо була проведена операція, потрібно пройти УЗД і після видалення міоми.
Сьогодні УЗД — один з найбільш достовірних і доступних методів діагностики, що дозволяє вчасно виявити патологію і спостерігати динаміку її лікування.
Це безболісне, швидке, абсолютно безпечне і точне дослідження проводиться пацієнтам будь-якого віку.
Метод проведення УЗД для уточнення діагнозу міоми матки вибирає лікар. Також він може провести обстеження різними способами, якщо результати викликають сумніви.