Особливості перебігу бронхіту без кашлю
Останнім часом бронхіт без кашлю зустрічається досить часто. Більшість людей вважає, що бронхіт обов’язково повинен супроводжуватися сильним кашлем і температурою, але це не завжди так.
У більшості випадків, така різновид бронхіту без підвищення температури зустрічається у дітей і дорослих в міжсезоння. Відсутність кашлю у цьому випадку можна пояснити наступними причинами:
- захворювання тільки почало розвиватися,
- бронхіоли пошкодилися або в них потрапила інфекція,
- є хронічний бронхіт.
Якщо недуга знаходиться на ранніх стадіях свого розвитку і запалення ще трохи, то крім кашлю можуть бути й інші симптоми бронхіту.
Розрізняють кілька видів бронхіту, коли немає загальної температури:
- Обструктивний бронхіт. Первинні симптоми – біль у грудях та кашель, далі з’являється утруднене дихання разом з задишкою,
- Рецидивуючий бронхіт. Характерний для ГРВІ. але якщо недуга розвивається повторно, то організм звикає, деякі симптоми разом з температурою зникають,
- Пластичний бронхіт. При такому виді захворювання в бронхах формується великий згусток слизу, тому часто з’являються болі в бічній частині грудей і важке дихання. Стан проходить без значного підвищення температури.
Якийсь час хворий може навіть не здогадуватися про розвиток захворювання і про те, що потрібно невідкладне лікування.
Однак, по закінченні декількох діб у людини з’являється незначна симптоматика захворювання, на яку слід звернути увагу.
Лікування недуги виконується з допомогою жарознижуючих препаратів, але якщо є підвищення температури до 38 градусів і вище. Також можна вживати препарати на основі ібупрофену та парацетамолу у формі сиропу.
Якщо людина більш бронхітом, але ні кашлю, показані засоби, які допоможуть виводити мокротиння, роблячи її більш рідкою. Муколітики можуть бути синтетичного або рослинного походження.
Бронхорозширюючу дію має препарат Эреспал, який випускається у вигляді таблеток і сиропів. Засобом можна ефективно лікувати дихальну недостатність.
Крім медикаментозних впливів користь приносять наступні процедури:
- дихальна гімнастика,
- масаж,
- лікувальна фізкультура,
- інгаляційна терапія.
Інгаляції при бронхіті дозволяють впливати безпосередньо на осередок захворювання, уникаючи проходження медикаментів через органи шлунково-кишкового тракту.
На процес і швидкість одужання прямо впливають умови, в яких знаходиться хворий чоловік. Якщо при запальному процесі в бронхах, мокрота погано виходить або відсутній кашель, то слід негайно збільшити вологість в приміщенні. Для цього краще всього придбати спеціальні апарати-зволожувачі.
Меню повинно ґрунтуватися на молочні страви і продукти рослинного походження.
Якщо немає кашлю при бронхіті, можна робити відвари з солодки і подорожника в домашніх умовах. Крім цього лікувати захворювання можна, приймаючи шиповниковые настої з медом і настої з мати-й-мачухою.
Важливо враховувати, що якщо лікування характеризується прийомом антибіотиків та інших ліків, їх потрібно приймати за декілька годин до відходу до сну. Це необхідно тому, що деякі медикаменти негативно впливають на сон людини.
Скарги на мокроту в горлі без кашлю можна часто почути. Позбутися цього стану можна тільки після обстеження та виявлення причин мокротиння. Якщо мокрота не отхаркивается, це може вказувати на початок захворювання. Симптоми можуть посилюватися з часом. Чим раніше почати лікування, тим ефективніше воно буде.
Мокрота в горлі у будь-якому випадку вказує на підвищену секрецію бронхіального дерева і слизової носа, що є ознакою інфекції, яку необхідно лікувати. Ігнорування такого симптому може призвести до різних захворювань верхніх дихальних шляхів і різних ускладнень.
Серед дихальних хвороб 10% випадків припадають на бронхіт без кашлю. Це захворювання характеризується запаленням легенів. Буває як гострим, так і хронічним.
При виникненні вірусної або бактеріальної інфекції слизова бронхів запалюється, просвіт зменшується із-за набряку, відбувається інтенсивне виділення мокротиння. Внаслідок цього у хворого з’являються хрипи зі свистом, дихати стає важко, і з-за наявності мокротиння в бронхах з’являється кашель.
До найбільш поширених причин захворювання можна віднести:
- Зловживання курінням. Легені курця за все життя піддаються шкідливому впливу нікотину і важких смол.
- Спадкові відхилення.
- Забруднення екології.
- Вторинні причини: алкоголь, погана побутова обстановка, переохолодження або постійна зміна кліматичних умов.
Із-за попадання в бронхи частинок пилу, бруду, диму відбувається посилене вироблення мокротиння, що призводить до постійного кашлю. Тому курці страждають від бронхіту частіше, Чим некурящі люди. До ризику схильні працівники хімічної і харчової промисловості.
Необхідно, щоб бронхіт був своєчасно діагностовано. Стримування кашлю приводить до підвищення вмісту в бронхах пилу і до швидкого розвитку застійного процесу.
Слід знати, що одного разу він захворів гострим бронхітом, можна заробити його хронічну форму. Приєднання до бронхіту інфекції загрожує серйозним і затяжним перебігом. Кількість мокротиння стає ще більше, і вона набуває гнійний характер.
До загострення даного захворювання призводять стрептококи, стафілококи і пневмококи. Тому в холодний період до бронхіту без кашлю приєднується і інфекція, яка викликає гнійні процеси у верхніх дихальних шляхах і в нижніх шарах. Грип в більшості випадків протікає також з симптомами бронхіту.
Слід відзначити той факт, що відсутність кашлю при бронхіті згубно позначається на організмі. Застійні процеси в легенях можуть викликати важкі патології, аж до пневмонії з можливими ускладненнями.
Своєчасне обстеження і здавання аналізів буде першим кроком на шляху до одужання і профілактиці. Батьки не повинні залишати лікування дитини незакінченою. Турбота про дитину та забезпечення якісного лікувального процесу є важливими завданнями для них.
Необхідно вживати профілактичні заходи по зміцненню імунітету, так як захворювання проявляється в ослабленому організмі.
Обов’язково повинен проявлятися кашель при бронхіті?
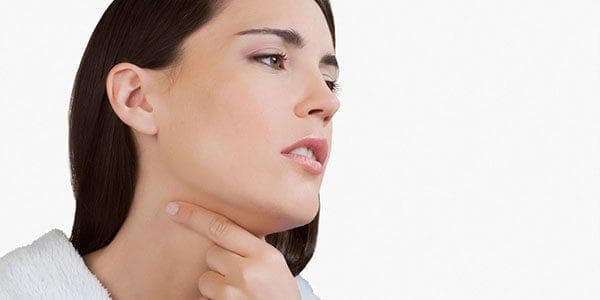
Повітряні маси, які надходять через носову порожнину, на першому етапі рухаються по гортані і трахеї. Бронхи розміщуються в нижній зоні трахеї і поділяються на дві трубки, які ведуть до легким. Ключова функція бронхів – це забезпечення легеневих тканин киснем, який переноситься в кров і видалення діоксиду вуглецю.
Такий стан (мокрота і суженность просвіту) перешкоджають нормальному диханню. Пацієнтові доводиться посилено дихати, тим самим провокуючи роздратування шляхів дихання, що стає причиною виникнення кашлю – ключового симптоматичного прояви бронхіту.
Основним симптомом бронхіту виступає кашель, який в першу добу може мати сухий і слабко виражений характер. Але, протягом наступного тижня, без відповідного лікування, він набуває сильний характер з виділенням слизу.
Слиз, що виділяється під час кашлю, іменується відхаркувальної мокротою. Чим більше є вологи в дихальних каналах, тим більш темного кольору вона буде. Вона може бути як прозорим, так і зеленою, аж до коричневого кольору. Може бути бронхіт без кашлю і чим небезпечне таке захворювання?
Що таке бронхіт?
Інші симптоматичні прояви бронхіту включають в себе наступні реакції організму:
- незрозуміла втома;
- легка хрипота;
- слабо виражена лихоманка;
- біль у грудях при глибокому вдиху і кашлю.
Можливі ситуації, коли кашель доповнюється високою температурою тіла, задишкою і ознобом.
Як виявити бронхіт без кашлю?
У більшості клінічних випадків, тривалість бронхіту коливається в межах 2-3 тижнів. Але, у 25% пацієнтів тривалість кашлю становить місяць і більше.
Чужорідні частинки, які здатні виникати на слизисты дихальних каналів, провокують підвищення продукування слизу, яка необхідна для знешкодження «небезпечних» речовин. Кашель виступає реакцією організму, рефлексом, який провокується за рахунок певних рецепторів.
Як прискорити процес відходження мокротиння.

Кашель допомагає позбутися організму від патогенної мікрофлори, яка може накопичуватися в порожнині дихальних шляхів, тим самим виконуючи функції захисного механізму. З цієї причини кашель не рекомендується пригнічувати постійно, єдиний час, коли фахівці рекомендують придушення кашлю – це час сну, для того, щоб сон був повноцінним і давав можливість організму нормально відпочити.
Наскільки небезпечний бронхіоліт.
Коли інфекція розташувалася безпосередньо на слизових бронхіол, де відсутні рецептори, кашель не провокується організмом і очищення бронхів не здійснюється. Бронхіт без кашлю виступає однією з різновидів хронічного бронхіту характеру, який має назву бронхіоліт.
Бронхіт, який не супроводжується нападами кашлю і підвищенням температури тіла найчастіше виникає у дітей молодшої вікової групи в холодні сезони року. Тим не менше, відсутність ключового симптоматичного прояви бронхіту може зустрічатися і серед дорослих пацієнтів.
Мокрота в горлі являє собою секрет, що виділяється органами дихання. Вона може виходити, або отхаркиваться, при кашлі. До складу харкотиння входить особлива рідина і слина.
Чому виникає мокротиння у горлі без кашлю?
В носовій порожнині слизові оболонки вкриті густим секретом, необхідним для їх захисту від вірусів, бактеріальних клітин і грибків. Дана рідина постійно стікає вниз, в невеликій кількості, по задній стінці глотки.
Якщо ж стікання слизу не проходить, мова йде про постназальном синдромі. Він являє собою патологію, при якій в глотку потрапляє надмірна кількість рідини з носових пазух. Ймовірні причини даного захворювання:
- алергічний риніт;
- гайморит;
- вазомоторний риніт;
- аденоїдит;
- кісти в носових пазухах;
- запалення слизових;
- фронтит.
В поодиноких випадках подібні клінічні прояви виникають на тлі індивідуальної непереносимості деяких харчових продуктів, особливо молочних. Після їх вживання протягом декількох днів може бути присутнім відчуття «грудки» в горлі.
Коли єдиним симптомом є розглянута проблема, необхідно перевірити наявність таких хвороб:
- Патології, які провокують зниження інтенсивності роботи слинних залоз. Найбільш поширеним захворюванням у цій групі вважається синдром Шегрена.
- Особливості будови стравоходу. При дивертикулі Ценкера в слизовій оболонці органу є своєрідний «кишеню», у якому скупчується невелика кількість їжі. Її затримка викликає подразнення стравоходу і глотки, а також надлишкове виділення слизу.
- Уповільнені грибкові ураження. Мікроорганізми роду Кандида можуть провокувати утворення дуже густий і рясною мокротиння в глотці. Зазвичай вона білого кольору, непрозора.
Якщо до дискомфортних відчуттів додаються супутні ознаки у вигляді печіння або першіння в горлі, больового синдрому при ковтанні, їх причинами можуть виступати такі захворювання:
- затяжний інфекційний риніт, наприклад, після ГРВІ;
- хронічний і уповільнений ларингіт;
- рання стадія розвитку бронхіту;
- хронічний гіпертрофічний фарингіт;
- переохолодження організму (застуда);
- гострий або хронічний тонзиліт;
- легка ступінь трахеїту;
- стрептококова або стафілококова інфекція в горлі.
Крім того, викликати
скупчення мокротиння в горлі здатні хвороби, не пов’язані з ураженням дихальної системи. Часто провокуючим чинником є ларингофарингеальный рефлюкс. Це захворювання характеризується закидом вмісту шлунка в стравохід. В залежності від кислотності харчової грудки можуть відчуватися різні додаткові симптоми – печія, біль, першіння.
Вплив шлункового вмісту на слизові оболонки стравоходу є агресивним, тому воно призводить до спазму м’язів, які керують розширенням і звуженням горла. У результаті виникає почуття нав’язливого «грудки» в горлі, починається активне вироблення густого мокротиння.
- Робота на підприємствах з підвищеним рівнем забруднення повітря частинками силікатів, вугілля або інших.
- Куріння.
- Подразнення горла алкогольними напоями, холодної, гострої або гарячою їжею може викликати відчуття мокроти без кашлю. У цьому випадку немає ні недуги, ні погіршення дихання, ніяких інших симптомів.
- Фаринго-ларингеальный рефлюкс. Так називається закид вмісту горла, куди надійшли інгредієнти шлунка, не мають вираженої кислого середовища, ближче до дихального горла. Інші симптоми цього стану це першіння в горлі, кашель.
- Гострий гайморит. Основними симптомами буде погіршення стану, підвищення температури, головний біль, виділення великої кількості соплів. Ці симптоми виходять на перший план.
- Хронічний гайморит. Швидше за все, саме цю патологію будуть описувати як «мокротиння у горлі без кашлю». Вона проявляється утрудненням носового дихання, погіршення нюху, стомлюваністю. З пазух в глотку виділяється густа мокрота, і це відбувається постійно.
- Хронічний тонзиліт. Тут людину турбує «мокротиння», неприємний запах з рота, на мигдалинах можуть бути видно білуваті маси, які можуть самі і при визначені рухи м’язами рота виділятися, їх запах неприємний. Горло не болить, температура може бути підвищена, але в межах 37 – 37,3°C.
- Хронічний катаральний риніт. Тут поза загострення ніс закладає тільки на холоді і то – одну половину; іноді з носа виділяється невелика кількість слизового відокремлюваного. При загостренні з’являються густі рясні соплі, вони і створюють відчуття мокроти в горлі.
- Хронічний гіпертрофічний риніт. Тут основний симптом – утруднення дихання носом, його однією половиною, з-за чого людину може турбувати головний біль в цій половині. Також погіршується нюх, смак, з’являється легка гугнявість. Виділення скупчується в горлі або виділяється назовні.
- Вазомоторний риніт. В цьому випадку людину періодично можуть «наздоганяти» напади чхання, яке виникає після свербіння в носі, порожнини рота або глотки. Носове дихання періодично утруднено, а з носа назовні або в порожнину глотки виділяється рідка слиз. Ці напади пов’язані зі сном, можуть з’являтися після зміни температури повітря, втоми, прийому гострої їжі, емоційного стресу або підвищення артеріального тиску.
- Фарингіт. Тут мокротиння у горлі виникає на тлі першіння або болі в ньому. Частіше все-таки сума цих відчуттів викликають кашель, який або сухий, або тут виділяється мала кількість рідкої мокротиння.
- Синдром Шегрена. При цьому відзначається зниження вироблення слини, і з-за сухості у роті здається, ніби в горлі скупчилася мокротиння.
За цим критерієм можна запідозрити:
- слизова біла мокрота свідчить на користь грибкового (частіше – кандидозного) тонзиліту;
- прозора мокротиння з білими прожилками може супроводжувати хронічний катаральний фарингіт;
- мокрота зеленого кольору, густа, може свідчити про хронічному гіпертрофічному фарингіті;
- а якщо відходить мокрота жовта, і кашлю при цьому немає, це говорить на користь гнійного процесу верхніх дихальних шляхів (риніту, фарингіту, ларингіту).
Однак скупчення мокротиння в бронхах, тим більше без кашльового рефлексу, що свідчить про початок якогось захворювання і вимагає встановлення причини цього патологічного стану.
Причини
Найчастіше тригерами проблеми стають:
- Запалення гілок бронхіального дерева. У цьому випадку посилено продукується зелена слиз з нестабільним відходженням назовні.
- Сенсибілізація організму викликає рясну секрецію без спроб вивести секрет з бронхів. При цьому в горлі з’являється відчуття постійного секреторного грудки.
- Порушення метаболізму – ще одна причина посиленої продукції мокротиння. Це – результат гормонального або обмінного збою.
- Інфікування мікобактеріями туберкульозу, в першу чергу, проявляється незрозумілим великою кількістю мокротиння в легенях. Тут необхідно прислухатися до супутньої симптоматики: нічної пітливості, субфебрилитету, слабкості.
- Ларингіт, фарингіт, ларингофарингит – запалення горла з больовим синдромом. Кашель відсутній із-за того, що пацієнт боїться його, настільки сильна біль.
- Нежить з в’язким виділеннями дає постійне відчуття стікання сопель по задній стінці носоглотки, але кашлю не викликає, скоріше – блювотний рефлекс.
- Респіраторні інфекції – ГРЗ, ГРВІ, грип, застуда трахеїт. Кашель у цих випадках може приєднатися на пізніх стадіях захворювання, а слиз присутня спочатку.
- Бронхіальна астма і плеврит – це, швидше, ускладнення не леченного вчасно синдрому слизу без кашлю, але і вони стають причинами при черговому загостренні.
- Синусити викликають скупчення слизу в результаті запалення.
- Шкідливі звички: алкоголь і куріння створюють сприятливий ґрунт для структурних змін слизової носоглотки і бронхів, провокуючи гіперсекрецію, але не викликаючи кашель.
- Фастфуд, гостра їжа, ліки – чергові провокатори слизу без кашлю.
Ковтання нешкідливо: мокрота проходить в шлунок і розщеплюється на складові. Ферменти у складі шлункового соку трансформують слиз у воду, яка повертається в організм і приносить тільки користь. Шкідливі компоненти перетравлюються і виводяться назовні природним шляхом.
Відчуття слизу в горлі при гіперсекреції залоз дихальної системи – норма. Це нервові закінчення сигналізують про застій мокротиння. Основне – відсутність задухи, яке є небезпечним ознакою розвитку подій: набряк гортані з загрозою для життя.
Мокротиння в легенях за складом
Ознаки запалення бронхіальної системи
Основною ознакою бронхіту вважається кашель. У перші кілька діб він може бути сухим і незначним, але протягом тижня кашлевые напади посилюються, і з’являється мокрота у великих кількостях.
Мокрота може бути темно-коричневою на запущених стадіях захворювання.
Крім цього, часто виявляються інші симптоми запального процесу в бронхах:
- несильний лихоманка,
- перманентна втому,
- свист і хрипи при диханні,
- болі в грудях, які посилюються при кашлі або глибоких вдихах.
Іноді може бути озноб або підвищення температури. Якщо з’явилися зазначені симптоми, слід звернутися до лікаря, щоб перевірити стан органів дихання і почати лікування.
У більшості випадків, бронхіт може тривати до двох-трьох тижнів. Не виключено, що кашлевые напади триватимуть до місяця або довше.
Внаслідок того, що в дихальних шляхах людини з’являються різні сторонні частинки, слиз починає продукуватися у великій кількості, оскільки вона повинна знешкодити речовини, які несуть небезпеку організму.
Кашель грає важливу роль у цьому процесі, з його допомогою відбувається очищення бронхів від слизу і мікрочастинок. Таким чином, кашель виступає захисною реакцією організму на подразники, що стають причинами поразки бронхіальної системи.
Небезпека даного виду бронхіту полягає в тому, що його дуже складно діагностувати на ранніх стадіях, симптоми не виражені, але при цьому запальний процес в дихальних шляхах швидко прогресує і лікування необхідно.
Основні симптоми, що характеризують гострий бронхіт:
- Загальне нездужання свідчить про початок простудного захворювання.
- Підвищення температури. Починається відразу після попадання інфекції всередину.
- Поява мокротиння. При запаленні відбувається значне її виділення. Первинне її відходження відбувається у вигляді прозорого слизу, в подальшому вона може бути з грудками гною.
- Кашель є наслідком мокроти, вона викликає дратівливу реакцію в бронхах.
- Загрудінні болю проявляються в результаті тривалого важкого кашлю. Біль приєднується із-за постійних хрипів, які подразнюють слизову оболонку.
- Задишка.
- Свистячі хрипи чути при кашлі навіть на відстані.
- Сонливість, слабкість.
Але може бути бронхіт без кашлю? Так, це можливо. Початок інфекційного процесу в перші 3 дні протікає без кашлю. Однак чим довший процес, що супроводжується накопиченням мокротиння, тим більша ймовірність появи кашлю у легенях.
Але у більшості маленьких дітей він не з’являється, так як відсутня роздратування кашльового центру, однак у них чутні хрипи. Хворі можуть пригнічувати кашлевые позиви, так як це може заподіяти їм біль в області грудини.
Слід знати, що при поширенні інфекції в бронхіолах кашель не виникає. Це відбувається з-за відсутності рецепторів до них, здатних викликати кашель. Але замість цього у хворого з’являється задишка, стан погіршується, спостерігається озноб з підвищенням температури.
Відхаркування білої слизом без кашлю
Обволікання гортані білої слизом без рефлекторної спроби видалити її – часта причина звернення пацієнтів до лікаря. Найчастіше – це чиста фізіологія, не небезпечна для здоров’я: неблагополучна екологія, дратує слизові страви, спиртні напої.
Найімовірніше, ГРЗ спровокувало загострення латентного процесу, який локалізується у верхніх дихальних шляхах і нічим не проявляє себе, крім гіперсекреції слизу. В бронхи патологія не опускається, тому кашлю немає.
Обстеження на спеціальному обладнанні, здача аналізів дозволить встановити справжню причину гіперсекреції і призначити терапію або відправити до вузького профільного фахівця.
Небезпека відсутності кашлю для людини
Як відомо, завдяки кашлю з організму виводяться небезпечні мікрочастинки. Якщо цього явища не спостерігається, слід негайно звернутися до лікаря.
При неможливості очищення бронхів, у них починає накопичуватися велика кількість мокротиння, що утруднює дихання і істотно посилює патологічний стан.
Лікар повинен приділити особливу увагу хворому, у якого немає кашлю при розвитку бронхіту. В цьому випадку проводиться посилена діагностика з різними аналізами для того, щоб виявити конкретну причину явища. Зокрема, застосовується магнітно-резонансна томографія і рентгенографічне дослідження.
Часто зустрічаються випадки, коли хвора людина намагається стримувати кашель і відхід мокроти, оскільки ці процеси викликають дискомфорт. Таке поводження чревате ускладненнями, оскільки харкотиння починає активніше накопичуватися в бронхах.
Ускладнення на тлі бронхіту без кашлю можуть бути наступними:
- звуження бронхіол,
- запалення легенів різного ступеня тяжкості,
- закупорювання бронхіол.
Якщо бронхіт тривалий час не лікувати, ускладнення можуть стати небезпечними для життя. З часом у людини може виникнути дихальна недостатність або бронхіальна астма.
З часом підсумком даного ускладнення може стати інсульт головного мозку, зумовлене браком кисню. Цей процес є смертельним для мозку.
При мимовільному стримуванні кашлю дихання стає неповноцінним і носить поверхневий характер. В результаті виникає гіпоксія – нестача кисню.
Відсутність кашльового рефлексу – як у дорослих, так і у дітей – призводить до важких наслідків для бронхів, він є рефлекторної захистом при відходженні мокротиння. У разі якщо кашлю немає, то в бронхах розвивається застій, слиз накопичується, не маючи виходу назовні.
Як попередити хронізацію патологічного процесу.
Коли у людини діагностовано бронхіт, але кашель відсутній, потрібні препарати, які здатні запустити процес виведення мокротиння з дихальних шляхів, роблячи її більш рідкою. Для цієї мети застосовуються муколітики, які можуть бути рослинного або синтетичного походження.
Мікстура від бронхіту і кашлю, наприклад, Алтея може використовуватися для дорослих і дітей. Засіб є рослинним. Рекомендовані дози регламентує інструкція, тим не менш починати прийом препарату можна після того, як пацієнта огляне лікар, не у всіх випадках при бронхіті кашель слід стимулювати. Ціна препарату доступна, що є його перевагою.
Крім зазначеного, терапія при діагностованому бронхіті, протікає без кашлю, виконується із застосуванням таких медикаментозних препаратів:
- Бронхолитин;
- АЦЦ;
- Лазолван (найбільш популярний засіб представлено на фото);
- Амбробене;
- Амброксол;
- Гербион;
- Бромгексин:
- Дигідрогеноцитратпісля.
До препаратів, які здатні надавати бронхорозширюючу дію, відноситься Эреспал, який має як таблетовану форму випуску, так проводиться і у вигляді сиропу. Даний медикамент дозволяє проводити ефективне лікування дихальної недостатності.
Комбінований засіб від кашлю.
Крім суто медикаментозної терапії, при подібному бронхіті фахівець може призначити проходження наступних процедур:
- дихальної гімнастики;
- комплексів лікувальної фізкультури;
- інгаляційної терапії;
- масажів.
Крім зазначеного, в рамках лікування для посилення позитивного ефекту рекомендується переглянути власні харчові звички і відмовитися від таких категорій продуктів:
- надмірно солоних страв;
- смажених страв;
- копченостей.
Харчування повинно базуватися на молокопродукти і продуктах рослинного походження. Після закінчення курсу лікування рекомендується виконувати лікарські рекомендації для запобігання повторного розвитку захворювання.
Якщо мокрота відчувається виключно вранці
Іноді відчуття слизу у горлі є виключно ранкової проблемою. Відбувається це при рефлюкс-езофагіті – ретроградному потраплянні їжі зі шлунку в горло. Суть – слабкість сфінктера на кордоні органів.
Супроводжується печією, що і викликає найбільше занепокоєння пацієнтів. Під час вагітності це відбувається постійно через здавлювання органів черевної порожнини зростаючою маткою.
В інших випадках потрібно шукати причину. Провокує такий стан гайморит. фронтит, синусити, аденоїди, формуються бронхоектази, поволі починається бронхіт. Тригером може бути і декомпенсована серцева недостатність.
Відділення мокроти вранці може говорити про:
- рефлюкс-езофагіті – занедбаності вмісту шлунку в стравохід і горло. У цьому випадку відзначається слабкість кругового м’яза, яка не повинна пропускати те, що потрапило в шлунок, назад. Ця патологія супроводжується зазвичай печією, яка виникає при прийнятті горизонтального положення після їжі, а також періодично виникає відрижкою повітрям або кислим вмістом. Виникаючи під час вагітності і супроводжуючись постійної печією, є її симптомом, пов’язаних зі здавленням органів черевної порожнини вагітною маткою;
- хронічному гаймориті. Симптоми: утруднення носового дихання, погіршення нюху аж до його повної відсутності, слиз в горлі;
- хронічному бронхіті. У цьому випадку харкотиння має слизово-гнійний (жовтий чи жовто-зелений) характер, супроводжується слабкістю, невисокою температурою тіла.
- бути першою ознакою гострого бронхіту. Тут відзначається підвищення температури, слабкість, погіршення апетиту;
- розвиваючись у весняно-осінній період, говорити про бронхоектатичної хвороби. Іншими симптомами будуть нездужання, підвищення температури. Влітку і взимку людина знову відчуває себе відносно непогано;
- з’являючись на тлі захворювань серця, свідчити про їх декомпенсації, тобто про появу застою в легенях;
- розвиваючись у дітей молодшого віку, говорити про аденоидите. У цьому випадку носове дихання порушене, діти дихають ротом, але температури або ознак ГРЗ тут немає.
БезОков пояснює: харкотиння без кашлю при гельмінтів
Особливий випадок – глистова інвазія. Вона викликає рясну гіперсекрецію залоз дихальної системи без кашлю. Найчастіше збудниками бувають круглі чи плоскі черви, які в мінімальному кількості знаходяться в товстому кишечнику і не небезпечні для людини.
Але як тільки в результаті зміни навколишнього оточення: зниження імунітету, переохолодження, інфекція – вони активізуються і починають розмножуватися, захоплюючи все нові території. Їх личинки мігрують з током крові по всьому організму і вражають життєво важливі органи.
Скрізь, де є порожнини, з’являються скупчення гельмінтів. Вони можуть перекрити просвіт кишечника, сечоводу, бронхів. Найпростіше скористатися комірцевої віднем, що примикає до кишечнику.
У процесі газообміну личинки потрапляють з відня в артерії і по малому колу кровообігу – в легені. Тут вони проходять весь цикл розвитку і нічим про себе не нагадують. Тільки викликають підвищену секрецію слизу.
Поєднання гіперсекреції з підвищеному слиновиділенням і постійним бажанням солодощів – патогенетично для гельмінтозів.
Діагностика патології на ранній стадії значно полегшить лікування та запобігає розвиток серйозних ускладнень.
Профілактичні заходи
Після проходження курсу лікування бронхіту слід виконувати деякі рекомендації, щоб запобігти повторній появі. У період міжсезоння слід зміцнювати імунну систему.
Важливо зберігати в житлових приміщеннях гіпоалергенну обстановку. Корисно часто гуляти на свіжому повітрі і проводити загартовування. Необхідно відмовитися від шкідливих звичок, у тому числі і від пасивного куріння.
Запобігти появі бронхіту, можна займаючись фізкультурою і гімнастикою. Щоб уникнути різних захворювань дихальних шляхів, потрібно вчасно робити профілактичну вакцинацію, оскільки буває так, що бронхіт з’являється на тлі грипу. У висновку матеріал покликане закріпити відео в цій статті.
Методи підвищення імунних якостей слід обговорювати з лікарем в індивідуальному порядку.
Організм найбільш слабкий після бронхіту і на тлі цієї слабкості захворювання може рецидивувати.
Основними профілактичними заходами бронхіту виступають наступні:
- В періоди міжсезоння потрібно посилювати імунних механізмів організму.
- Зберігати у житловому приміщенні гіпоалергенну обстановку.
- Відмовитися від тютюнопаління, у тому числі уникати пасивного варіанту.
- Регулярно займатися физупражнениями і зміцнювати організм контрастними процедурами.
Єдиним варіантом позбавлення від бронхіту без кашлю виступає уважність пацієнта до власного здоров’я та своєчасне звернення до фахівця, який зможе не тільки усунути симптоматику, але і вилікувати захворювання.
пацієнти, яких не турбує кашель, не звертаються до лікаря, а у разі звернення доктор недооцінює ситуацію і може упустити з виду захворювання, неправильним лікуванням спровокувати розвиток ускладнень. Тому необхідно бути напоготові.
Діагностика
При огляді мокротиння звертають увагу на її колір і консистенцію. Щоб провести правильну діагностику секрет повинен бути свіжим. Біла або безбарвна рідина свідчить про наявність гострого бронхіту або ранніх стадіях пневмонії. За обсягом харкотиння мало і не кожен раз вона виділяється після кашлю.
При переході в хронічну форму секрет стає в’язким і пінистим. Обсяг збільшується, іноді в кілька разів. Але у випадку вірусної або алергічної пневмонії його кількість залишається мізерним.
Серозна мокрота характерна для бронхоектатичної хвороби. При набряку легкого з’являються кров’яні прожилки в серозному вмісті. Гнійно-серозна слиз з смердючим запахом спостерігається у хворих з абсцесом легені або інфікуванням бронхоектазів.
Гнійна мокрота має жовтий або зеленувато-жовтий колір. Виділяють хворі на туберкульоз, останньою стадією раку легені, а також при абсцесі і бронхоэктазе.
При постійному почутті мокротиння в горлі протягом тижня слід звернутися за медичною допомогою до терапевта (педіатра) або лікаря загальної практики. Діагностика – запорука успіху в лікуванні.
Збір анамнезу, фізикальний огляд, аускультація, консультація ЛОР, пульмонолога.
- ОАК, ОАМ, біохімія та імунологія крові.
- Рентгенівський знімок органів грудної клітки.
- КТ, МСКТ, МРТ легенів.
- УЗД середостіння.
- Бронхоскопія та бронхографія.
- ПЛР.
- Посів мокротиння, микроскопирование відокремлюваного.
- Пунктирування передбачуваного вогнища інфекції.
Для того, щоб оцінити цей критерій, необхідно виробляти відхаркування мокротиння у скляну прозору ємність, оцінити її відразу, а потім прибрати, накривши кришкою і дати їй настоятися (в деяких випадках мокрота може расслоиться, що надасть допомогу в діагностиці).
- Слизова харкотиння: вона виділяється, в основному, при ГРВІ;
- Рідка безбарвна характерна для хронічних процесів, що розвиваються в трахеї і глотці;
- Пінисте харкотиння білого або рожевого кольору виділяється при набряку легенів, який може супроводжувати як серцеві захворювання, так і інгаляційні отруєння газами, і пневмонію, і запалення підшлункової залози;
- Харкотиння слизово-гнійного характеру може виділятися при трахеїті, ангіні, бактеріальному бронхіті, ускладненому муковісцидозі і бронхоектатичної хвороби;
- Склоподібна: характерна для бронхіальної астми та ХОЗЛ.
Неприємний запах характерний для ускладнилася бронхоектатичної хвороби, абсцес легені. Смердючий, гнильний запах характерний для гангрени легені.
Якщо при відстоюванні мокрота поділяється на 2 шари, це, ймовірно, абсцес легені. Якщо три шари (верхній – пінистий, потім рідкий, потім – пластівчастий), це може бути гангрена легені.
Діагноз виявляється з основних скарг пацієнта:
- Наявність мокротиння і хрипів при вислуховуванні – є головними діагностичними критеріями.
- Перкуторно ніяких змін немає.
- В крові є ознаки запалення (лейкоцитоз), збільшена ШОЕ.
- При постановці діагнозу виключають наступні захворювання: пневмонію, астматичний бронхіт, ларинготрахеїт.
Щоб уникнути повторного захворювання або рецидиву слід дотримуватися профілактичних заходів:
- виключити шкідливі звички;
- уникати спілкування з людьми, які є носіями інфекційних хвороб;
- застосовувати захисні засоби (маски, респіратори, пов’язки) при роботах на промислових підприємствах;
- консультація спеціалістів з метою профілактики захворювання, якщо є наявність бронхіальної астми або алергічних предрасположений;
- своєчасна прибирання житлових приміщень;
- лікування легких простудних симптомів.
Мокрота без кашлю у дорослих і дітей: причини і лікування
Мокрота без кашлю у горлі утворюється з багатьох причин, інфекційні захворювання дихальної системи у більшості випадків винні в скупченні густого слизу. Рідше мокротиння без характерного супутнього симптому з’являється в результаті патологій шлунково-кишкового тракту.
Причини
Причини мокротиння без кашлю діляться на кілька категорій, які залежать від локалізації скупчення слизу. Мокрота може накопичуватися не тільки в горлі, але і в носовій порожнині, так як слизові оболонки носових пазух покриті в’язким секретом.
Цей секрет необхідний для захисту організму від проникнення всередину вірусів, бактеріальних інфекцій і грибків, він постійно стікає вниз по задній стінці глотки в маленькій кількості. В результаті стікання секрету вранці в горлі може відчуватися мокрота, вона не викликає дискомфорт і вважається абсолютною нормою. Вже черезминут «ком» у горлі проходить самостійно.
Якщо стікання слизу не закінчується, це означає, що в організмі існує постназальный синдром. При постназальном синдромі в глотку потрапляє надлишок секрету з носової порожнини.
Причини тривалого стікання слизу з носових пазух:
- алергічний риніт;
- вазомоторний риніт;
- гайморит;
- запальний процес аденоїдів;
- запалення слизової оболонки носа;
- кісти в носових пазухах;
- фронтит.
У деяких випадках мокротиння у горлі утворюється в результаті індивідуальної непереносимості деяких продуктів, особливо молока. Після вживання такої їжі протягом декількох днів може бути «ком» у горлі.
Якщо кашлю немає, але є мокрота, і болить горло, причиною патологічного стану можуть виступати наступні хвороби:
- затяжний інфекційний риніт, наприклад, після лікування ГРВІ;
- хронічний і уповільнений ларингіт;
- хронічний гіпертрофічний фарингіт;
- застуда після переохолодження організму;
- гострий або хронічний тонзиліт;
- початкові стадії трахеїту;
- наявність стрептококової або стафілококової інфекції в горлі.
Спровокувати скупчення мокротиння в горлі без кашлю можуть патології, які не відносяться до ураження дихальної системи. Іноді утворюється слиз неможливо відхаркувати при ларингофарингеальном рефлюксі.
Ларингофарингеальный рефлюкс — це патологія, при якій вміст шлунка потрапляє в стравохід. Залежно від ступеня кислотності їжі, також виникають і інші симптоми — печія, больовий синдром, першіння в горлі.
Шлунковий вміст агресивно впливає на слизові оболонки стравоходу, в результаті виникає спазм м’язів, відповідальних за розширення і звуження горла. М’язовий спазм призводить до відчуття «грудки» в горлі і скупчення густого мокротиння.
Мокрота без кашлю у дитини, і у дорослого нерідко утворюється при бронхіті. Для яких ситуацій характерний цей симптом:
- Початкова стадія гострої форми бронхіту у дорослих або початкова стадія загострення рецидиву у дітей, в тому числі і у немовлят. Стан триває 3-6 днів, крім мокротиння можуть бути присутні й інші симптоми – підвищена температура, біль голови, закладеність носа і нежить. Після цього періоду бронхіт вступає в повну фазу, і тоді вже виникає сухий кашель, через кілька днів він змінюється на вологий.
- Хронічний бронхіт у дорослих і рецидиви у дітей. Подібні форми бронхіту відрізняються повною відсутністю кашлю, іноді легке покашлювання з’являється вранці після пробудження, при фізичному навантаженні або моральному перенапруженні. Разом з мокротою у пацієнтів спостерігається жорстке дихання, задишка, втомлюваність.
- Рання стадія бронхіоліту. Бронхіоліт – різновид бронхіту, захворювання вражає найменші відділи бронхіального дерева. Протягом деякого часу хвороба протікає приховано з утворенням слизу.
Народні рецепти
Але не тільки лише медикаментозні препарати підходять для боротьби з цією проблемою. Можна також вдатися до низки народних засобів, які в деяких випадках будуть нітрохи не менш ефективним.
До народних засобів належать:
 Сік чорної редьки з невеликою кількістю цукру. Приймається до трьох разів на день по чайній ложці.
Сік чорної редьки з невеликою кількістю цукру. Приймається до трьох разів на день по чайній ложці.- Свіжий капустяний сік. До неї також необхідно додати трохи цукру. Прийом здійснюється тричі на день.
- Гарбузовий сік. Випивають невеликими порціями в теплому вигляді.
- Суміш теплого молока з медом, содою і маслом.
- Відвари малини, смородини та/або журавлини.
Дискомфорт у горлі добре купірується відварами з трав: ромашка, календула, мати-й-мачуха, лопух, шавлія, евкаліпт, мають відхаркувальну властивість. Відмінно зарекомендували себе хвойні настої і інгаляції.
Допомагають впоратися з гіперсекрецією сік чорної редьки, овес, молоко з медом. В аптеках продаються спеціальні, вже готові збори трав, настоянка прополісу.
Зазвичай лікарі призначають для прийому всередину алое з медом. Це потужний стимулюючий імунітет засіб: природний адаптоген і джерело мікроелементів і вітамінів в одному флаконі. Готується просто: ложку меду змішують з листом подрібнених в блендері алое. Приймають вранці і на ніч.
Відмінний засіб – штучна морська вода: у склянку теплої кип’яченої або дистильованої води додають три краплі йоду і чайну ложку (без верху) солі. Виходить гіпертонічний, антисептичний, протизапальний розчин для полоскання горла, буквально витягує назовні слиз.
Ознаки виникнення захворювання
Мокрота в горлі без кашлю вказує на розвиток недуги, щоб знайти причину потрібно пройти обстеження у лікаря
Мокротиння у горлі є досить неприємним симптомом. Без відхаркування і кашльового рефлексу вона викликає неприємні відчуття. Густа мокрота отхаркивается з великим трудом.
Якщо при цьому явище спостерігається також сильний нежить. при загусанні слизу, вона починає перетікати в горло. Це триває не більше тижня до тих пір, поки не пройде нежить. Цей ознака не вважається небезпечним, проте носова слиз містить бактерії і віруси, що у результаті горло теж може запалитися.
Мокрота в горлі без кашлю з’являється при наступних захворюваннях:
- Риніт. При риніті активно виділяється слиз. Із-за набряку її буває важко висякати. Слиз стікає по задній стінці носоглотки в горло, може потрапляти у шлунок при ковтанні. В цьому випадку потрібно регулярно полоскати горло. промиваючи слиз, щоб віруси і бактерії з носа не викликали запалення слизової горла.
- Фарингіт. При фарингіті запалюється слизова оболонка глотки. При цьому часто виникає сильний біль у горлі, хворобливе ковтання, може накопичуватися мокротиння у горлі. При фарингіті кашель може бути досить болючим, тому мокрота продовжує накопичуватися в горлі, посилюючи запалення. Фарингіт нерідко виникає на тлі риніту, синуситу. а також з-за надмірного використання судинозвужувальних засобів.
- Гормональні порушення. Посилена секреція бронхів може бути наслідком гормональних збоїв в організмі.
- Прихована форма туберкульозу. Туберкульоз виникає при ураженні легенів та бронхів паличкою Коха. При прихованій формі захворювання людина не заразна, але інфекція усередині нього починає формувати вогнища. Прихований туберкульоз проявляється у вигляді нічної пітливості, втоми, мокротиння в легенях і горлі, невеликого кашлю, а потім знову затихає.
- Бронхіт. При запаленні слизової оболонки бронхів значно посилюється секреція, виділяється мокрота. На початковому етапі захворювання при хронічній формі кашель і відходження мокротиння можуть з’являтися, то зникати. Мокрота при цьому має жовтий або зеленуватий колір.
- Алергія. Алергічна реакція може виявлятися не тільки в кашлі, але підвищеної бронхіальної секреції, коли харкотиння активно виділяється і скупчується в горлі.
Скупчення слизу відбувається в основному в бронхах, на слизовій гортані і трахеї, а також в легенях. Нормальне дихання порушується і з’являється кашель, як рефлекторна реакція, відхаркування слизу вранці. Найбільш частими причинами є:
- Паління тютюну: причому не виключається і пасивне. Постійне подразнення слизової курців, сприяє частому і швидкому приєднанню інфекції. Повільно починає розвиватися бронхіт курця. Він дуже важко піддається лікуванню, навіть після позбавлення від шкідливої звички;
- Професійні шкідливості: нерідко відходження мокротиння спостерігається при тривалому контакті з промисловими аерозолями або продуктами згоряння палива низької якості. Причому найбільш сильне подразнення слизової викликають не повністю згорілого палива.
- Бронхіт — хронічна стадія: причина бронхіту це не повністю вилікуване ГРВІ. Надалі навіть сама легка застуда викликає загострення і перехід у хронічну форму.
- Ларингіт: харкотиння виділяється мало, але болісний кашель і частий.
- Пневмонія: у цьому випадку секрету відходить багато. Його колір зеленуватий або біло-жовтий.
- Бронхіальна астма частіше спостерігається після певної фізичної або емоційного навантаження.
- Генетичне зміна хромосом: страждає каркасна структура легень, що призводить до формування обструктивного бронхіту.
- Серцево-судинні поразки: на цьому тлі харкотиння виділяється мало, інші ознаки захворювань легень відсутні.
- Онкологічні захворювання дихальних шляхів: відходження секрету спостерігається на тлі тривалого болісного кашлю. Причому симптоми інтоксикації відсутні. У грудях відзначаються сильні болі, неминущі після кашлю.
- Тяжкі інфекційні захворювання (туберкульоз).
Слизові оболонки порожнини рота, носоглотки, гортані та інших дихальних шляхів, є відмінним живильним середовищем для багатьох бактерій. Все це сприяє активному розвитку запального процесу і появі неприємного запаху з рота.
Відходження слизу з носоглотки свідчить в основному про простудних захворюваннях. Такий симптом характерний для ангіни, хронічного риніту, фронтиту, гаймориту, фарингіту. Під час діагностики необхідно виключити гастро-ентеральної рефлюкс, при якому часто відбувається відхаркування слизу після їжі.
Такий симптом спостерігається при бронхітах, пневмонії, туберкульозі легень або онкологічної патології. Ці захворювання об’єднують дуже схожі симптоми. Це кашель, підвищення температури тіла, загальне нездужання, болі в грудях.
Під час кашлю може бути відхаркування слизу з кров’ю. Такий прояв свідчить про важких формах хвороби. Найбільш часто кров з’являється через ураження легень туберкульоз або онкологією.
Але кров’яні тяжі спостерігається і при звичайній застуді, коли відхід мокроти утруднений, а кашель носить сухий характер. У цьому випадку дрібні судини лопаються, і відбувається потрапляння крові в слиз. Це не є серйозною патологією і не носить руйнівний характер.
Мокротиння у горлі є досить неприємним симптомом. Без відхаркування і кашльового рефлексу вона викликає неприємні відчуття. Густа мокрота отхаркивается з великим трудом.
Якщо при цьому явище спостерігається також сильний нежить, то при загусанні слизу, вона починає перетікати в горло. Це триває не більше тижня до тих пір, поки не пройде нежить. Цей ознака не вважається небезпечним, проте носова слиз містить бактерії і віруси, що у результаті горло теж може запалитися.
- Риніт. При риніті активно виділяється слиз. Із-за набряку її буває важко висякати. Слиз стікає по задній стінці носоглотки в горло, може потрапляти у шлунок при ковтанні. В цьому випадку потрібно регулярно полоскати горло, промиваючи слиз, щоб віруси і бактерії з носа не викликали запалення слизової горла.
- Фарингіт. При фарингіті запалюється слизова оболонка глотки. При цьому часто виникає сильний біль у горлі, хворобливе ковтання, може накопичуватися мокротиння у горлі. При фарингіті кашель може бути досить болючим, тому мокрота продовжує накопичуватися в горлі, посилюючи запалення. Фарингіт нерідко виникає на тлі риніту, синуситу, а також з-за надмірного використання судинозвужувальних засобів.
- Гормональні порушення. Посилена секреція бронхів може бути наслідком гормональних збоїв в організмі.
- Прихована форма туберкульозу. Туберкульоз виникає при ураженні легенів та бронхів паличкою Коха. При прихованій формі захворювання людина не заразна, але інфекція усередині нього починає формувати вогнища. Прихований туберкульоз проявляється у вигляді нічної пітливості, втоми, мокротиння в легенях і горлі, невеликого кашлю, а потім знову затихає.
- Бронхіт. При запаленні слизової оболонки бронхів значно посилюється секреція, виділяється мокрота. На початковому етапі захворювання при хронічній формі кашель і відходження мокротиння можуть з’являтися, то зникати. Мокрота при цьому має жовтий або зеленуватий колір.
- Алергія. Алергічна реакція може виявлятися не тільки в кашлі, але підвищеної бронхіальної секреції, коли харкотиння активно виділяється і скупчується в горлі.
Мокротиння у горлі може з’являтися також із-за сухого повітря в приміщенні, забруднення атмосфери або на тлі прийому деяких лікарських засобів.
Це найбільш базові проблеми, але інколи причини можуть бути набагато більш комплексними. В такому випадку необхідно орієнтуватися на те, чи є виділення мокротиння єдиним характерним симптомом. Якщо так, то велика ймовірність, що на людину можуть впливати наступні захворювання:
- Грибкові ураження уповільненого типу.
- Синдром Шегрена і інші патології, які знижують загальну активність слинних залоз.
- Патології будови стравоходу, наприклад, дивертикула Ценкера.
Якщо ж додаються ще якісь симптоми, наприклад, виникає характерне печіння при ковтанні, дере в горлі, виникають больові відчуття, то тоді до проблем може ставитися наступне:
- ГРВІ і наступний за ним затяжний риніт.
- Бронхіт на ранніх стадіях.
- Переохолодження організму або, простіше кажучи, застуда.
- Тонзиліт гострого або хронічного типу.
- Фарингіт хронічного гіпертрофічного типу.
- Стрептокок або стафілокок.
- Тонзиліт в його легенях варіаціях.
Харкотиння при туберкульозі має наступні характеристики:
- слизова консистенція;
- необільная (100-500 мл/добу);
- потім з’являються прожилки гною зеленуватого або жовтуватого кольору, білі вкраплення;
- якщо в легенях з’явилися порожнини, які порушили цілісність тканини, в мокроті з’являються прожилки крові: іржаві або червоні, більшої або меншої величини, аж до легеневого кровотечі.
При бронхіті мокротиння має слизисто-гнійний характер, практично не має запаху. Якщо пошкоджується посудину, в мокроту потрапляють яскраво-червоні прожилки крові.
При пневмонії, якщо не відбулося гнійного розплавлення судин, мокрота має слизисто-гнійний характер і жовто-зелений або жовтий колір. Якщо запалення легенів викликане вірусом грипу, або бактеріальний процес захопив більшу площу, відокремлюване може мати іржавий колір або прожилки іржавої або червоної крові.
Мокрота при астмі слизова, в’язка, біляста чи прозора. Виділяючись після нападу кашлю, схожа на розплавлене скло, її називають склоподібної.
Медикаментозне лікування
Медикаментозне лікування залежить від причини появи мокротиння в горлі і додаткової симптоматики
Скупчення слизу в горлі посилюється в нічний час, коли хворий тривалий час знаходиться в горизонтальному положенні. Вранці слиз легко сплевывается без кашлю. Цей симптом часто можна спостерігати у завзятих курців.
Слід звернути увагу на скупчення мокротиння зеленого кольору, так як вона вказує на бактеріальну інфекцію. Якщо при цьому починає підніматися температура, потрібно негайно звернутися до лікаря.
Скупчення слизу в горлі створює сприятливе середовище для розмноження хвороботворних бактерій. Слиз може потрапляти у шлунок, викликаючи нудоту і блювання, зниження апетиту. Подібні симптоми також потребують консультації лікаря.
Лікування мокротиння в горлі призначається в залежності від причин виникнення:
- Антигістамінні препарати. Антигістамінні препарати призначаються при скупченні слизу під час алергії. Крім самих препаратів потрібно припинити контакт з алергеном. Антигістамінні препарати (Супрастин, Діазолін, Лоратадин, Зодак, Зіртек ) мають протинабряковий ефект, блокують рецептори, що реагують на алерген, знімають запалення і зменшує виділення слизу.
- Антибіотики. Антибактеріальні препарати повинен призначати тільки лікар. Вони відрізняються характером дії і вираженістю побічних ефектів. Антибіотики можуть бути ефективні тільки при бактеріальної інфекції. Спочатку лікар бере мокротиння на аналіз і виявляє збудника інфекції, його чутливість до тих чи інших препаратів. При бронхіальних і легеневих інфекціях найчастіше призначають Азитроміцин, Амоксицилін, Сумамед .
- Противірусні засоби. Противірусні препарати типу Эргоферона, Кагоцела, Ингаверина найбільш ефективні на початковому етапі вірусної інфекції. Вони допомагають зупинити поширення запалення, посилити імунну реакцію організму. Ефект можна спостерігати при ГРВІ і грипі. але не при бактеріальної інфекції.
- Місцеві спреї та аерозолі. Місцеві спреї допомагають розріджувати мокроту, знімати запалення, полегшувати біль у горлі. Деякі місцеві препарати мають противірусну і антибактеріальним ефектом. Найчастіше рекомендують Люголь. Тантум Верде, Стрепсілс аерозоль, Каметон.
- Пастилки і таблетки. Пастилки від кашлю також знімають больовий синдром і запалення, полегшують кашель, якщо він є, допомагають вивести мокротиння. До них відносяться Стрепсілс, Фарингосепт, Гексорал. Септолете, Граммидин.
Полоскання горла – один з кращих методів лікування мокротиння в горлі
На початкових етапах захворювання народні засоби від запалення горла і для виведення мокротиння можуть бути дуже ефективними. Навіть при бактеріальної інфекції вони часто використовуються в якості додаткової терапії.
До вибору народних засобів слід уважно підійти. Деякі з них можуть викликати сильну алергічну реакцію та опік слизової оболонки.
Кращі народні рецепти:
- Полоскання горла відварами трав. Полоскання горла не тільки знімають запалення, але і дозволяють вивести мокротиння, запобігти поширенню інфекції. Краще всього для горла використовувати відвари аптечної ромашки, шавлії. кори дуба. Полоскання потрібно проводити по 3-4 рази в день. Після них якийсь час не рекомендується їсти і пити. Полоскати горло добре за півгодини-годину до використання місцевих препаратів.
- Полоскання горла розчином соди або солі. Розчини солі й соди знімають запалення, усувають почервоніння і злегка підсушують слизову, усуваючи мокротиння. Для полоскання потрібно використовувати чисту або кип’ячену воду. На склянку води достатньо 1 чайної ложки солі або соди. Збільшувати дозу не рекомендується, так як позитивного ефекту це не принесе.
- Мед і редька. Мед сам по собі дуже ефективний при простудних захворюваннях і запальних захворюваннях горла. Його можна розсмоктувати, додавати в тепле пиття. Це допоможе зняти біль, полегшити кашель і усунути відчуття першіння в горлі. Дуже ефективним є ліки з чорної редьки, цибулі і меду. Для його приготування знадобиться 1 чорна редька, в якій потрібно вирізати серединку. В отриману чашу з редьки наливають рідкий мед і залишають на кілька годин. Отримане ліки можна змішувати з цибульним соком або приймати так по столовій ложці в день.
- Прополіс. Можна приготувати спиртову настоянку прополісу самостійно або придбати її в аптеці. Чайну ложку готової настоянки додають в теплу воду і молоко і п’ють на ніч. Таке ліки допомагає підвищити імунітет, усунути біль і першіння в горлі, вивести мокротиння.
- Алое віра. Промитий лист алое віра потрібно витримати в холодильнику якийсь час, потім подрібнити і змішати з рідким медом. Готове ліки вживають всередину по чайній ложці в день. Надлишок алое віра може викликати подразнення слизової і сильну алергічну реакцію. Ліки не використовується для лікування маленьких дітей і вагітних жінок.
Інгаляції небулайзером – безпечний і ефективний метод лікування захворювань верхніх і нижніх дихальних шляхів
Інгаляції небулайзером дуже ефективно розріджує і виводить мокротиння не тільки з горла, але і з бронхів. Лікарські препарати при інгаляції проникають глибоко в дихальні шляхи, не потрапляючи при цьому в кров і не подразнюють стінки шлунка.
Якщо серйозної бактеріальної інфекції немає, але мучить густа мокротиння у горлі та носі, можна використовувати для інгаляцій фізрозчин або мінеральну воду без додавання лікарських препаратів. Такі інгаляції холодною парою безпечні для дітей і вагітних жінок, не володіють побічними ефектами і не викликають алергічну реакцію.
Процедуру інгаляції проводять курсами по 2 рази на день течениедней. Тривалість однієї процедури без використання препаратів триває 5 хвилин для дитини і 7-10 хвилин для дорослої людини.
Процедура інгаляції може дещо підвищувати температуру тіла, тому її не рекомендується проводити при температурі тіла вище 37,5 градусів.
Якщо мокрота не виводиться за допомогою простих інгаляцій, можна додавати препарати типу Лазолвана або Амбробене. Ці засоби не можна використовувати для інгаляцій в чистому вигляді. Їх у певній дозі додають у фізрозчин.
Не рекомендується розбавляти препарати звичайною водою, тільки фізіологічний розчин можна вважати досить стерильним і безпечним. Дозування препарату прописує лікар. Її не можна перевищувати, оскільки це не посилить лікувальний ефект, а лише приведе до виникнення побічних ефектів.
Зрозуміло, що лікування за допомогою медичних препаратів може змінюватись в залежності від того, яка саме причина спровокувала проблему – і необхідно в першу чергу орієнтуватися на індивідуальні показання і на результати діагностики. Але все ж кілька загальних речей можна порадити. До них, зокрема, відносяться наступні:
- Відхаркувальні грудні збори. Це різні збори трав, які володіють одночасно протизапальною та відхаркувальною дією. Вони мають різний склад, але принцип дії схожий.
- Препарати термопсису. Вони містять велику кількість алкалоїдів, які дають відхаркувальний ефект.
- Препарати, що базуються на алтее. Ефективно розріджують мокротиння і знімають запалення слизової.
- Сиропи від мокротиння. Це може бути, наприклад, Дигідрогеноцитратпісля, Пертусин та інші аналогічні препарати. Найчастіше вони орієнтовані в першу чергу на кашель з мокротою, але можуть допомогти і в ситуаціях, коли є тільки мокротиння.
Скупчення слизу в горлі посилюється в нічний час, коли хворий тривалий час знаходиться в горизонтальному положенні. Вранці слиз легко сплевывается без кашлю. Цей симптом часто можна спостерігати у завзятих курців.
- Антигістамінні препарати. Антигістамінні препарати призначаються при скупченні слизу під час алергії. Крім самих препаратів потрібно припинити контакт з алергеном. Антигістамінні препарати (Супрастин, Діазолін, Лоратадин, Зодак, Зіртек) мають протинабряковий ефект, блокують рецептори, що реагують на алерген, знімають запалення і зменшує виділення слизу.
- Антибіотики. Антибактеріальні препарати повинен призначати тільки лікар. Вони відрізняються характером дії і вираженістю побічних ефектів. Антибіотики можуть бути ефективні тільки при бактеріальної інфекції. Спочатку лікар бере мокротиння на аналіз і виявляє збудника інфекції, його чутливість до тих чи інших препаратів. При бронхіальних і легеневих інфекціях найчастіше призначають Азитроміцин, Амоксицилін, Сумамед.
- Противірусні засоби. Противірусні препарати типу Эргоферона, Кагоцела, Ингаверина найбільш ефективні на початковому етапі вірусної інфекції. Вони допомагають зупинити поширення запалення, посилити імунну реакцію організму. Ефект можна спостерігати при ГРВІ і грипі, але не при бактеріальної інфекції.
- Місцеві спреї та аерозолі. Місцеві спреї допомагають розріджувати мокроту, знімати запалення, полегшувати біль у горлі. Деякі місцеві препарати мають противірусну і антибактеріальним ефектом. Найчастіше рекомендують Люголь, Тантум Верде, Стрепсілс аерозоль, Каметон.
- Пастилки і таблетки. Пастилки від кашлю також знімають больовий синдром і запалення, полегшують кашель, якщо він є, допомагають вивести мокротиння. До них відносяться Стрепсілс, Фарингосепт, Гексорал, Септолете, Граммидин.