Класифікація: хронічний, двосторонній та інші форми отиту
Ексудативний отит за характером перебігу захворювання та його тривалості поділяється на:
- Гостру стадію (інкубаційний період – 1 місяць після зараження);
- Підгостру стадію (в цей формат хвороба переходить через 1,5 місяця після прояву перших симптомів);
- Хронічну стадію (виникає тоді, коли лікування не було розпочато вчасно або не проводилося взагалі. Діагностують через 2 місяці після інфікування).
Ексудативна форма отиту може вражати як одне вухо (односторонній), так і відразу обидва (двосторонній отит).
По тяжкості можливих ускладнень і наслідків перенесеного захворювання, ексудативний отит поділяють на 4 етапи, кожному з яких характерна своя симптоматика:
- Початкова (або катаральна) стадія. Починається розвиток запального процесу в слуховий трубі, що супроводжується набряком слизової оболонки і погіршенням прохідності повітря у відділ середнього вуха. Тривалість цього періоду може становити від декількох днів до місяця. У цей час у вусі відбувається активне виділення і скупченню ексудату.
- Секреторна фаза. Секреторні залози середнього вуха починають свою активну роботу. Пацієнт у цей період зазначає рух рідини всередині вуха при зміні положення голови. Під час чхання або ковтання багато хворі помічають, що вони стали чути краще. Діти можуть скаржитися на незвичні відчуття у вухах, сторонні шуми, вухо відчувається постійно закладеним, а в деяких випадках дитина може частково або повністю втратити слух. Якщо не почати лікування, то ця фаза буде тривати від 6 місяців до року.
- Мукозная третя стадія хвороби характеризується змінами в густоті виділюваної рідини. Ексудат стає більш в’язким, тому пацієнт більше не відчуває його пересування по слуховому каналу. Бувають випадки, коли ексудат згущується настільки, що вухо стає проблематично вичистити навіть оперативним шляхом.
- Четверта фіброзна стадія – це відмирання клітин і тканин в барабанної порожнини. Секреторні залози більше не виробляють нову слиз, однак руйнівну дію скупчується тривалий час секрету, призводить до незворотного процесу – деформації барабанної перетинки. Якщо на цьому етапі не вжити жодних дій, то маленького пацієнта чекає ураження звукопровідного апарату (в тому числі і слухових кісточок), руйнування барабанної мембрани і, як наслідок, повна глухота.
Захворювання є різновидом середнього отиту, при якому уражається слизова оболонка вушного проходу і барабанної порожнини із збереженням барабанної перетинки. Проте не варто плутати його з гострим середнім отитом, коли відбувається запалення в середньому вусі, спровокований інфекцією.
За тривалістю перебігу розрізняють декілька фаз хвороби:
- гостра — до 3 тижнів;
- підгостра — від 3-8;
- хронічна — понад 8.
Ексудативний середній отит розвивається поступово, у вигляді етапів:
- початковий — відбуваються первинні відхилення на слизовій оболонці, коли одні клітини підміняються іншими;
- секреторний — збільшується робота келихоподібних клітин, які продукують секрет;
- мукозный — ексудат густіє, стає в’язким;
- дегенеративний — знижується секреторна функція, відбувається злипання структур. У цей період можуть виявитися різні фіброзні процеси: кістозні, мукоїдні та адгезивні.
Патологія буває:
- односторонній — уражається одне вухо;
- двосторонній — уражуються обидва вуха.
Ознаки серозного отиту виражені слабо, що є основною причиною пізнього виявлення захворювання. Температура тіла і загальний стан, як правило, в межах норми. Малюки взагалі не пред’являють ніяких скарг, тому ексудативний середній отит виявляється тільки при огляді у отоларинголога.
Основні ознаки хвороби:
- зниження слуху;
- відчуття почуття розпирання або булькання в слуховому проході;
- тріск у вусі, порушена чутність свого голосу;
- шум у вухах при поворотах або нахилах голови.
На початковому етапі (гострий період) можлива біль у вусі, незначне підвищення температури. В цей час ексудату ще не спостерігається, порушується лише циркуляція повітря в вушному проході.
У підгострому періоді відбувається концентрація рідини в барабанній порожнині і перехід її в в’язку субстанцію. Хворого турбує ослаблення слуху, відчуття переливання води, тяжкості у вусі.
Якщо хворобу запустити, поступово вона переходить в хронічну форму. Клінічна картина характеризується розвитком стійкої приглухуватості і руйнівними процесами в барабанної порожнини, аж до появи пухлини в середньому вусі.
Основною ознакою серозного отиту у дітей є зниження слуху. Батькам слід уважно ставиться до поведінки дитини, особливо, якщо він постійно перепитує, чи просить збільшити гучність телевізора
Немовлята або новонароджені ще не можуть розповісти про своє самопочуття, тому батькам слід звертати увагу на поведінку малюка.
Якщо у дитини отит, то він намагається спати на тій стороні, де знаходиться хворе вухо, щоб зменшити неприємні відчуття. Грудні діти вередують і відмовляються від годування, так як при ссанні збільшується дискомфорт.
Малюк може брати тільки одну грудь, щоб хвора сторона залишалася в теплі. Якщо є інтоксикація, то дитина погано спить, у нього знижується апетит. У деяких випадках може спостерігатися зменшення рухової активності, млявість, сонливість.
Дорослим слід уважно ставитися до стану і поведінки малюка, щоб вчасно помітити перші ознаки хвороби і звернути до лікаря.
Ексудативний отит — це негнійний процес в порожнині середнього вуха, що супроводжується накопиченням ексудату (патологічної рідини) внаслідок реакції на хронічну інфекцію слизової оболонки слухової труби.
Особливістю цього захворювання є збереження цілісності барабанної перетинки і відсутність збудника (тому не слід його плутати з гострим середнім отитом). З-за підвищеного вмісту білка ексудат стає густим і в’язким, що відбивається на тривалості та тяжкості перебігу патології.
При ексудативному отиті рідина накопичується в барабанній порожнині
https://www.youtube.com/watch?v=Rv_T1mWtpts
Часто використовуються синоніми захворювання:
- секреторний отит;
- синдром клейкого вуха;
- эффузионный середній отит;
- мукозный (негнійний) отит.
Виходячи з тривалості процесу виділяють такі форми захворювання:
- гострий — тривалістю до 3 тижнів;
- підгостра — від 3 до 8 тижнів;
- хронічна — понад 8 тижнів.
Крім того, існують такі стадії ексудативного отиту:
- Катаральна — триває не більше місяця, виділення майже повністю виводяться через гирла слухової труби, але при цьому виникають порушення циркуляції повітря у вусі.
- Секреторна — барабанна порожнина заповнюється серозною рідиною. Даний процес може тривати до року.
- Мукозная — серозна рідина (ексудат) змінює свої властивості, стає в’язкою. Триває від року до двох років.
- Фіброзна — виділення слизу не відбувається. Накопичений ексудат руйнує стінки барабанної порожнини. Виникає виражене зниження слуху. Для розвитку даного процесу необхідно більше 24 місяців.
Патологія може бути односторонньої і двосторонньої.
Патологія виникає в будь-якому віці, але більш вразливими є діти:
- до шестирічного віку:
- відвідують дитячі дошкільні заклади;
- з багатодітних та мають низький соціально-економічний статус сім’ї;
- із частими рецидивуючими інфекційними захворюваннями верхніх дихальних шляхів;
- штучно вскармливаемые;
- проживають з батьками, які курять.
Причинами цього виду отиту є:
- порушення прохідності слухової труби. Викликати обструкцію можуть:
- запалення слизової оболонки та виражений набряк при синуситі або інфекційному риніті;
- алергічні захворювання (риніт, набряк Квінке);
- розростання носоглоткової мигдалини (аденоїди);
- пухлини слухової труби (ангиофиброма);
- злоякісні процеси носоглотки;
- порушення функцій слухової труби — виникають із-за її спазму м’язів;
- вазомоторний риніт;
- неефективна терапія гострого середнього отиту;
- генетична схильність до захворювання;
- наявність хронічної інфекції в організмі;
- особливості будови слухової труби в дитячому віці — у новонароджених і дітей до трьох років вона коротше і ширше.
Ексудативний отит дуже рідко діагностується на ранніх стадіях. По-перше, дитина не завжди може описати дискомфорт, який він відчуває, по-друге, патологія не виявляється больовим синдромом. Тому у дітей до року проблема виявляється в рідкісних випадках, коли батьки звертають увагу на те, що малюк не реагує на звуки і звернення до нього. Діти старшого віку скаржаться:
- у гострій стадії — на відчуття закладеності у вухах, відчуття плескоту при зміні положення голови, погіршення слуху, закладеність в носі, відображення власного голосу в голові під час розмови;
- в підгострій стадії — симптоматика не відрізняється від проявів в гострому періоді;
- при хронічному перебігу — на відчуття розпирання у вухах і голові, значне зниження слуху. Почуття плескоту зникає, так як ексудат повністю заповнює барабанну порожнину.
Серозне запалення вуха рідко супроводжується вираженими болями. Температура тіла залишається нормальною або трохи підвищується. Основна ознака, що свідчить про наявність випоту в барабанній порожнині – це дискомфорт, закладеність і шум у вухах, зниження гостроти слуху в одному вусі.
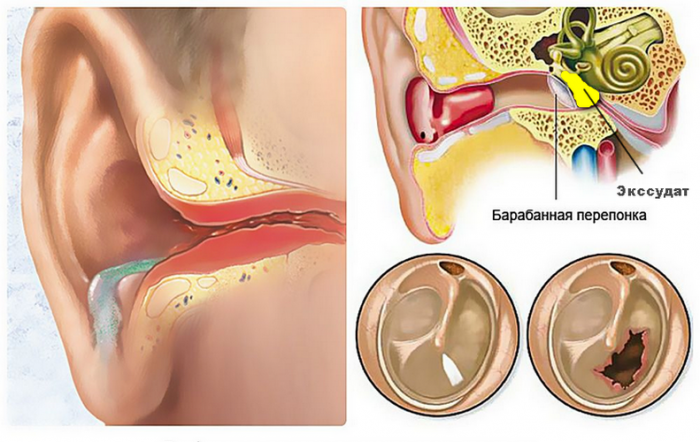
По мірі того, як вухо наповнюється рідиною, людина починає відчувати, як переливається рідина у вусі. Це особливо помітно при нахилах голови. Пізніше виникає відчуття тиску і розпирання.
Медикаментозне лікування
Лікування ексудативного отиту у дітей включає в себе наступні препарати:
- Краплі з судинозвужувальним ефектом для того, щоб полегшити дихання – Називин, Ксилометазолин, Санорин. Не можна приймати ці ліки більше 5 днів.
- Засоби проти алергії, які знімають набряки – Еріус, Кларитин, Супрастин.
- Муколітики, допомагають розрідити ексудат. Курс прийому цих медикаментів триває до 2 тижнів.
- При спостереженні бактеріального генезу захворювання призначаються антибактеріальні засоби, які допомагають зняти запалення, придушити ексудацію і нормалізувати проникність капілярів. Мова йде про Гаразоне. Застосування цього ліки дозволено з 6-річного віку малюка. Є препарат Отофа, який дозволений для дітей з народження. Завдяки йому припиняється ріст бактерій.
- Комплекс вітамінів.
Ефективність терапії стає набагато вище, якщо вона починається вчасно.
Настоянка каланхое
Для її приготування необхідно подрібнити листя рослини і залити їх прокип’яченою олією соняшника або оливок. Суміш настоюється протягом 3 тижнів. Цим цілющим засобом просочується турунда і вставляється у вушний прохід.
Заячий жир
Жир підігрівається до кімнатної температури, і по 2-3 краплі закапати в кожне вухо. Після чого накладається суха пов’язка. Перед процедурою хворе вухо злегка прогрівається мішечком з теплою сіллю.
Ріпчаста цибуля
В цибулині вирізається серцевина, в яку насипаються насіння кмину в подрібненому вигляді. Наповнена кмином цибулина ставиться в духовку і сидить там до тих пір, поки не стане м’якою. Після чого цибулина протирають через сито або віджимається через бинт. Сік закопується в хворе вухо.
Масло базиліка
Масло можна придбати в аптеці або зробити його самостійно. Для самостійного приготування необхідно взяти 25 аркушів базиліка і залити їх ½ склянкою масла оливок. Настоюється це диво-засіб протягом 7 днів. Перед закапуванням вуха масло підігрівається до кімнатної температури.
Важливо перед застосуванням будь-якого з цих рецептів порадитися з лікарем. Крім того, слід пам’ятати, що з допомогою одних лише цих засобів неможливо повністю вилікувати ексудативний отит. Але в якості допоміжного засобу вони є незамінними помічниками.
Як правило, лікування ексудативного дитячого отиту у більшості випадків обходиться без використання антибіотиків. Винятком є лише той випадок, коли в організмі малюка додатково присутня інфекція, з якою його імунна система не може впоратися.
Як наслідок, період лікування отиту може значно затягнутися, адже всі сили будуть кинуті на боротьбу зі шкідливими бактеріями. У такій ситуації антибактеріальна терапія може виступати як допоміжний засіб у лікуванні отиту.
Якщо ексудативний отит був спровокований алергією, то лікування здійснюють за допомогою протиалергічних засобів, суворо дотримуючись призначеної дозування. На додаток до антигістамінних препаратів дитині може бути призначений будь-який вітамінний комплекс.
Якщо отит розвивається на тлі інших вірусних захворювань, лікар може порекомендувати протизастудні препарати загальної дії, а також муколітики для розрідження і якнайшвидшого виведення мокротиння з організму.Лікувати малюка даними засобами доведеться не менше 14 днів.
При затяжному риніті дитині можуть бути призначені краплі для зняття закладеності носа, однак застосовувати їх більше 2-3 днів не слід. Цього часу зазвичай вистачає для того, щоб вилікувати нежить у дитини.
Народні рецепти лікування ексудативного отиту у дітей використовуються вкрай рідко. Вся справа в тому, що застосування нетрадиційної медицини, найчастіше, здійснюється без медичного контролю, що призводить до важких і навіть летальних наслідків.
Пропонуємо вам декілька найбільш нейтральних народних методів для застосування вдома, здатних швидко зняти запалення з ураженого вуха. Однак, перед тим як приступити до їх застосування, не забудьте порадитися з лікарем.
- У відварі ромашки аптечної змочують ватну турунду і закладають її в хворе вухо. Квітки ромашки надають відмінний протизапальний ефект.
- Дві столові ложки м’яти перцевої заливають 200 мл спиртового розчину і залишають отриману суміш настоюватися близько тижня. Проціджену настоянку використовують як вушні краплі – по 3 закапування протягом доби.
Види і симптоми захворювання
Найчастіше причиною серозного отиту стають ЛОР-захворювання, які впливають на євстахієву трубу.
До них відносяться:
- риніт;
- всі види синуситів;
- фарингіт;
- тонзиліт;
- аденоїдит.
При таких хворобах бактерії з носа або горла можуть поширитися на слухову трубу і викликати її набряк. Причиною ексудативного отиту іноді стають віруси. Під час грипу або застуди, коли імунітет помітно знижується, можливий розвиток запалення в будь-якому відділі вуха.
Часто порушення прохідності труби стає наслідком неінфекційних факторів, наприклад: поліпозу, пухлин, атрезії носових раковин, травми, викривлення носової перегородки. У багатьох випадках спостерігають розвиток серозного отиту на фоні алергічних процесів у носі.
Від чого виникає ексудативний отит? Виникненню хвороби сприяє знижена резистентність організму. На це впливають різні хронічні системні хвороби, неповноцінне харчування, шкідливі звички.
При діагностиці захворювання в комплекс європейського стандарту входять:
- ендоскопія носа і носоглотки;
- отомикроскопия (обстеження барабанної перетинки при великому збільшенні);
- дослідження стану слуху (аудіометрія, камертональные проби);
- комп’ютерна або магнітно-резонансна томографія порожнини носа, носоглотки, скроневих кісток;
- біопсія зразків новоутворень носоглотки з гістологічним аналізом;
- тимпанометрія (імпедансометрія).
Тимпанометрія — один з найбільш ефективних діагностичних методів сучасної оториноларингології. Це інструментальне дослідження, при якому вимірюється здатність барабанної перетинки і слухових кісточок проводити хвилі звукового тиску різної інтенсивності.
Тимпанометрія дозволяє отримати діагностично важливі параметри:
- тиск у барабанній порожнині;
- ступінь рухливості барабанної перетинки та її цілісність;
- наявність ексудату в барабанній порожнині;
- стан структур внутрішнього вуха і центральних слухових шляхів, які сприймають звуки.
Тактика лікування спрямована на відновлення прохідності євстахієвої труби
Важливо створити умови для відтоку ексудату, щоб нормалізувати слухову функцію і не допустити незворотних змін у структурах середнього вуха.
Якщо дисфункція євстахієвої труби викликана патологією носа, гайморових пазух, глотки, слід, в першу чергу, оздоровити верхні дихальні шляхи.
При лікуванні захворювання призначається комплексна терапія з введенням в порожнину хворого вуха:
- антибіотиків «Ципромед», «Нормакс», «Диоксидин», «Отофа», «Амоксиклав», «Сумамед»;
- комбінованих препаратів, що містять глюкокортикостероїди: «Софрадекс», «Гаразон», «Анауран», «Гідрокортизон»;
- протизапальних монопрепаратів «Отипакс», «Отинум»;
- антигістамінних (протиалергічних) засобів «Цетрин», «Кларитин», «Лоратадин», «Аллерон»;
- ферментних препаратів «Трипсин» або «Хімотрипсин» та ін.
Немедикаментозними методами лікування є продування по Політцеру, обережний масаж барабанної перетинки, катетеризація євстахієвої труби, досвід Вальсальви (інтенсивний напрямок видихуваного повітря у вухо після дуже глибокого вдиху при закритих рот і ніс).
Якщо ж функції перетинки при цьому не відновлюються, вироблення ексудату не знижується гострота слуху не відновлюється, призначають хірургічний метод очищення порожнини середнього вуха.
При необхідності проводяться також аденотомія (видалення носоглоткової мигдалини), септопластика (випрямлення викривленої носової перегородки не з естетичною метою, а для поліпшення носового дихання), ендоскопічні операції при хронічних риносинуситах.
Хвороба піддається лікуванню з великими труднощами, оскільки, підкреслимо, виявляється найчастіше на пізніх стадіях. До того ж, воно небезпечно із-за ризику розвитку численних ускладнень.
І речовина, яка залишається на поверхні слизової, зазвичай вилучається при гігієнічної очистки. У тому випадку, якщо відзначається набряклість проходів, розвивається запальний процес, або звужується вушний прохід, це свідчить про те, що відбувається скупчення рідини ексудативної в вушному проході.
Виділяють такі загальні провокуючі фактори до розвитку патології:
- Особливості анатомічної будови;
- Наявність постійно запалених аденоїдів;
- Трудова діяльність;
- Часті гострі респіраторно-вірусні захворювання;
- Алергічні реакції;
- Синусит хронічного походження;
- Ослаблення природної резистентності організму до вірусів і простуд;
- Наявність вовчої пащі у дитини;
- Часте перебування в ролі пасивного курця.
До анатомічних факторів, які можуть викликати розвиток патологічного процесу, відносять недостатню прохідність вушного каналу, постійне скупчення надмірної кількості секреції, гострі або хронічні патології в носоглотці.
До попередників захворювання відносять: нежить, синусит, гайморит хронічної форми. Особливо висока ймовірність ураження слухового апарату в тому разі, якщо перераховані захворювання не лікують.
Спровокувати патологічний процес може постійний запальний процес в аденоїдах. У тому випадку, якщо не проводиться своєчасне хірургічне лікування, при наявності постійних запальних реакцій, які ігноруються, при викривленні перегородки носа вродженого генезису істотно підвищується ймовірність розвитку недуги.
Маленькі діти часто піддаються розвитку патологічного процесу при частому попаданні у вушний прохід води під час водних процедур, особливо у громадських водоймах. А також підвищується ймовірність ураження при частих переохолодженнях.
У дорослих розвиток захворювання може бути обумовлено особливостями професійної діяльності. Так хвороби частіше піддаються люди таких професій, як льотчики, водолази, професійна діяльність яких тісно пов’язана з можливими баротравмами.
Також недуга може активізуватися сприяння з процесами онкологічного характеру в порожнині носа та носових пазух, в той час, коли новоутворення стає перепоною в слухових проходах.
При розвитку ексудативного отиту не відбувається самостійного відтоку рідини з вушної порожнини. Дане вміст створює позитивні умови для того, щоб активізувалися хвороботворні мікроорганізми, почали своє активно розмноження, спровокували патологічний процес.
Згодом, у міру розвитку захворювання відбувається загустіння ексудату, до складу якого входить не тільки слиз, але й домішки гною.
Однією з найбільш частих причин появи даної форми отиту є дисфункція вентиляції в слуховому проході. При цьому посилено продукується мокротиння і гній.
При таких процесах іноді з’являються хворобливі відчуття, затяжне розвиток недуги. Перенесені гострі респіраторні захворювання нерідко здатні спровокувати розвиток даної форми отиту.
Найчастіше отит ексудативної форми розвивається у дітей від двох до п’ятирічного віку, це продиктовано несозревшей до кінця системою слухового апарату. А також частими захворюваннями вірусного або простудного характеру (оскільки саме в цей час відбувається активне формування імунної системи дітей, вони відвідують дитячий дошкільний заклад).
До найбільш поширених факторів, які провокують виникнення отиту, є пасивне куріння. Тому необхідно стежити за тим, щоб дитина не стикався з тютюновим димом в тому приміщенні, де він постійно перебуває.
Свою назву хвороба отримала від слова ексудат — так називають рідина, що збирається в середньому вусі. Вона ж вважається зручним середовищем для життєдіяльності патоорганизмов. Поступово рідина густіє, складається переважно з слизу і гною.
Причина хвороби — порушена функція вентиляції слухової труби.
А це, в свою чергу, може трапитися через перенесеної респіраторної інфекції, наприклад, бактеріальної або вірусної.
Також несприятливий вплив невірно прийнятих антибіотиків теж може спровокувати цю небезпечну недугу.
Ще можливі передумови до хвороби створюють:
- алергічної природи риніт;
- хронічний синусит;
- «вовча паща»;
- аденоїди;
- знижений імунітет;
- пасивне куріння.
Недостатня розвиненість євстахієвої труби — це ще один провокуючий фактор. Простіше кажучи, з носового проходу хвороби нескладно потрапити в середнє вухо, так як мікробів і інших патогенних організмів не доводиться долати довгий шлях.
А ще отоларингологи відзначають тютюновий дим є одним з найпоширеніших провокаторів хвороби, тому не можна палити в будинку, де живе дитина, і на вулиці, гуляючи з дитиною, в машині і т. д.
Відсутність болю, характерне для ексудативного отиту, не означає, що дитина не відчуває неприємних відчуттів. Але найчастіше батьки приймають їх за наслідки респіраторних захворювань.
Порушення функцій слухової труби зазвичай відбувається при неправильному лікуванні інфекцій бактеріальної або вірусної природи.
Величезної шкоди завдає перерване лікування або заміна рекомендованих фахівцем ліків. Неправильне застосування антибактеріальних препаратів подвійно небезпечно для отиту. Так готується середовище для розвитку збудника, стійкого до багатьох видів антибіотиків.
Серед менш поширених причин захворювання отоларингологи виділяють:
- пасивне паління тютюновий дим швидко руйнує слизову вуха, тому дитині ні в якому разі не можна вдихати його;
- аденоїдит;
- хронічний синусит;
- алергічний риніт;
- ослаблений імунітет.
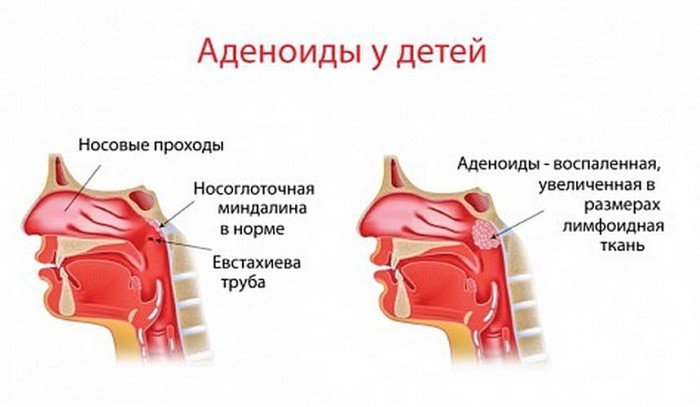
Дуже часто середній отит у дітей розвивається із-за розростання аденоидальной (лімфоїдної тканини — в такому разі аденоїди дитині потрібно обов’язково видаляти
Зазвичай реєструють розвиток двостороннього отиту. Алергічні і запальні процеси в носоглотці порушують функціонування євстахієвої труби, виключаючи можливість природної вентиляції. Під дією змін створюється особлива тиск, що провокують слизові виробляти ексудат.
- Гостра форма. Її діагностують у перші 3-5 тижнів з моменту інфікування.
- Підгостра або проміжна стадія. Через місяць з невеликим хвороба переходить у формат підгострого перебігу. Цей вид ще називають проміжним.
- Хронічний ексудативний отит. При відсутності лікування або його неефективності настає черга хронічного отиту. Його діагностують через 8 тижнів з моменту інфікування.
Рекомендації батькам
- Не завжди вдається запобігти розвитку захворювання, але завжди можна його своєчасно виявити, якщо не нехтувати плановими медичними оглядами.
- Всі респіраторні захворювання вимагають негайного лікування до повного одужання, а не до зникнення тривожних симптомів.
- Легковажне ставлення до аденоидам здатне стати причиною розвитку запальних процесів в середньому вусі і скупчення серозної рідини. Кращим способом профілактики вважається своєчасне видалення аденоїдів у дитини.
- Лікування антибіотиками проводиться тільки за призначенням лікаря і в повній відповідності з рекомендованими дозуваннями. Тривалість курсу не можна самостійно скорочувати або збільшувати.
- Слід уникати місць, де можуть перебувати хворі діти. При необхідності потрібно користуватися індивідуальними засобами захисту.
- Серед способів запобігання розвитку захворювань лікарі в першу чергу називають уважне ставлення до раціону дитини. З перших днів життя та як можна довше він повинен харчуватися грудним молоком. В раціоні малюка не повинно бути газованих напоїв, канцерогенів, барвників, консервантів.
- Малюк повинен твердо знати і виконувати правило – їсти і пити необхідно суворо вертикальному положенні.
- Батьки зобов’язані уважно прислухатися до скарг дитини на стан вушок і не залишати їх без уваги, навіть при відсутності больового синдрому.
- Самолікування ексудативного отиту завдає шкоди здоров’ю дитини не менший, Чим відсутність лікування. Неправильний підбір препаратів здатний виробити у інфекції стійкість до багатьох з них, що ускладнить подальше лікування і позначиться на слух.
- Остання стадія захворювання характеризується припиненням виділення рідини, що більшість батьків (не зводили дитину на прийом до спеціаліста) приймають за самовилікування або вилікування. На ділі це є першим сигналом до незворотних змін, які ведуть до втрати слуху.
Ніжний дитячий організм вимагає уважного і дбайливого ставлення з боку дорослих. Не потрібно чекати, коли хвороба прийме небезпечну форму, прислухайтеся до своєї дитини. Деякі захворювання на початкових стадіях можуть давати про себе знати зовсім не больовим синдромом, а лише незначним дискомфортом.
До таких патологій відноситься і ексудативний середній отит. Не бійтеся зайвий раз показати малюка лікаря, навіть якщо у нього всього лише свербить вушко або малюк помітив якісь сторонні шуми в ньому. Пам’ятайте, чим раніше розпочато лікування, тим легше впоратися із захворюванням та запобігти розвитку ускладнень.
- Навіть сама ретельна профілактика не завжди допомагає позбутися від хвороби, однак вчасно виявити патологію цілком можливо. Не варто ігнорувати планові медогляди – саме на одному з них дитині можуть поставити невтішний діагноз, а це відмінна можливість негайно почати лікування.
- Навіть банальні ГРВІ або ГРЗ мають бути вилікувані до кінця. Припиняти терапію без консультації з педіатром категорично заборонено, навіть якщо дитину перестала турбувати більша частина симптомів.
- Постійно воспаляющиеся аденоїди можуть стати однією з причин ексудативного отиту у малюка. Тому, якщо лікар настійно рекомендує операцію з видалення аденоїдів – варто погодитися.
- Антибактеріальна терапія якого б то ні було захворювання повинна проводитися тільки після консультації з фахівцем і здачі необхідних аналізів. Самостійний підбір антибіотиків або припинена раніше часу терапія може мати непередбачувані наслідки.
- Не слід без особливої потреби відвідувати з малюком місця масового скупчення людей, адже серед них можуть бути переносники небезпечних захворювань. У період епідемій або сезонних застуд рекомендується надягати на дитину ватно-марлеву пов’язку на час походу в торгові центри або поїздок у громадському транспорті.
- Однією з ефективних профілактичних заходів є контроль за харчуванням дитини. З народження і до 2-3 років малюк повинен обов’язково отримувати материнське молоко. У раціоні дитини неприпустимо наявність консервантів і харчових барвників, газованих напоїв і продуктів з високим вмістом цукру.
- Годувати новонародженого у положенні лежачи не слід – так ви збільшуєте ймовірність потрапляння рідкої їжі в носоглотку і слухові канали дитини.
- В обов’язки батьків входить підтримання гігієни вух малюка, своєчасна реакція на скарги крихти.
- Головне, про що потрібно пам’ятати – вилікувати ексудативний отит самостійно практично неможливо. Використання препаратів, підібраних неправильно, тільки погіршить ситуацію і залишить відбиток на слух дитини. До того ж, без клінічних аналізів ніяк не визначити, до якого діючої речовини чутливий збудник захворювання.
- Підступність цього виду отиту полягає в тому, що при прогресуванні запалення хворий може на час відчути себе краще. Багато батьки приймають це за одужання і втрачають пильність. Однак, цей симптом свідчить лише про те, що в вушному каналі відбуваються незворотні процеси, що ведуть до подальшої довічної приглухуватості.
Уразливий організм дитини особливо сильно схильний до різних запалень і патологій. Саме від турботи й піклування дорослих залежить результат всього процесу лікування. Пам’ятайте, що скарги чада, навіть мінімальний дискомфорт у вусі, можуть бути сигналом організму про те, що щось йде не так.
Больові ж відчуття, найчастіше виявляються саме тоді, коли хвороба знаходиться в самому розпалі, а запальний процес набирає обертів з неймовірною швидкістю.
Мабуть, це найбільш точна характеристика розвитку ексудативного отиту – виник у дитини вушного захворювання. Не варто шкодувати часу і сил на те, щоб проконсультуватися у ЛОРа, адже вчасно розпочате лікування – запорука швидкого і успішного одужання.
Діагностика серозного отиту у дітей та підлітків
– зміни слизової оболонки слухової труби на тлі гострих і хронічних запальних захворювань носа, навколоносових пазух і носоглотки в результаті зниження імунітету,
– дисфункцію слухової труби, через порушення функції м’язів відкривають її,
– обтурацію гирла слухової труби аденоидными вегетациями (розростаннями), гіперплазованої (збільшеної) трубної мозочка, рубцевими змінами, доброякісними та злоякісними новоутвореннями носоглотки,
– неефективну терапію гострого середнього отиту,
– анатомічні і фізіологічні особливості розвитку слухової труби в дитячому віці.
Слід зазначити, що одним з факторів, що привертають до виникнення ЕСО є відвідування дитячого денного установи. У віці від 2-х до 7-и років, розвитку даної патології можуть передувати гостра вірусна інфекція, хронічний аденоїдит, гострий катаральний середній отит.
За своєю тривалістю ЕСО ділять на три форми перебігу: гострий (до 3 тижнів), підгострий (від 3 до 8 тижнів) і хронічна (понад 8 тижнів).
За характером змін, що відбуваються в слизовій оболонці середнього вуха, виділяють чотири форми ЕСО: початкова ексудативна, секреторна, продуктивно секреторна, дегенеративно-секреторна (з переважанням фіброзно-склеротичного процесу).
Існує ще одна класифікація ЕСО, в основу якої покладені аналогічні принципи (фізичні параметри вмісту барабанної порожнини: в’язкість, прозорість, колір, щільність і тривалість патологічного процесу).
Ексудативний середній отит хворіють як дорослі, так і маленькі пацієнти. Але у дитини діагностувати ексудативний отит буває складніше, Чим у дорослих не тільки у зв’язку з недостатньо яскравою симптоматикою, але і з труднощами, що виникають під час збору скарг та анамнезу (маленькі пацієнти не пред’являють скарг).
У більшості випадків батьки звертаються за наданням медичної допомоги дитині лише тоді, коли помітили у нього зниження слуху, тобто дитина починає голосно говорити, не відразу відгукується на поклик, просить збільшити гучність при перегляді дитячих телепередач, що вже відповідає продуктивно секреторній формі захворювання.
Саме відсутність больового синдрому і призводить до пізнього виявлення ЕСО. Але іноді маленькі пацієнти здатні описати свої відчуття. Дорослі люди звертаються до лікаря з скаргами на відчуття рідини у вусі («булькання»), відчуття повноти, аутофонию, зміна слуху у залежності від нахилу голови.
Для діагностики ЕСО в ФГБУ НКЦО ФМБА Росії у відділенні дитячої ЛОР патології проводять аудіологічне обстеження, яке складається з акустичної імпедансометрії і тональної порогової аудіометрії. Для пацієнтів з даною патологією при акустичної імпедансометрії характерна тимпанометрическая крива типу «В» і відсутність ipsi-рефлексів, що відображає порушення передачі звукового сигналу по ланцюга слухових кісточок за рахунок патологічного вмісту середнього вуха (ексудату), на аудіограмі – підвищення порогів по повітряній провідності до 30-40 дБ, переважно на низьких частотах, кісткова провідність не змінена.
При рецидивуючому перебігу ексудативного середнього отиту фахівці відділення дитячої ЛОР патології в обов’язковому порядку призначають пацієнту проведення комп’ютерної томографії (КТ) скроневих кісток для отримання достовірної картини легкості порожнини середнього вуха, стану її слизової оболонки, ланцюга слухових кісточок, вікон лабіринту і кісткового відділу слухової труби, щільності і локалізації патологічного вмісту.
Для виявлення причин, що сприяють виникненню ЕСО, пацієнта у відділенні дитячої ЛОР патології НКЦО ФМБА Росії проводять ендоскопічне дослідження порожнини носа і носоглотки або рентгенологічне дослідження носоглотки (у маленьких дітей при неможливості проведення ендоскопії) і навколоносових пазух.
Лікування пацієнтів з діагнозом ЕСО спрямоване на усунення причин, що спричинили порушення функції слухової труби, з подальшим відновлення слуху та запобігання розвитку морфологічних змін слизової оболонки середнього вуха.
– продування слухових труб за Полицеру;
– катетеризація слухових труб;
– фізіотерапія (эндоурально електрофорез з протеолітичними ферментами),
– медикаментозне лікування (антигістамінні препарати, судинозвужувальні засоби, муколітичні препарати).
При неефективності консервативних методів терапії пацієнту показане проведення хірургічного лікування, спрямованого на усунення причин, що призводять до блоку гирла слухової труби і порушення її функцій (аденотомія, операції на навколоносових пазухах для санації хронічних вогнищ інфекції).
У випадку, якщо через два-три місяці після оперативного лікування зберігається патологічний вміст в порожнині середнього вуха і відсутня аерація, то проводять отохирургическое втручання ( миринготомия, тимпанотомія з введенням вентиляційної трубки).
Аудіологічній контроль проводять через 2-3 місяці після хірургічного втручання. При нормалізації слуху у дитини вентиляційну трубку видаляють.
У відділі дитячого ЛОР-патології ФГБУ НКЦО ФМБА Росії під керівництвом д. м. н., проф. Юнусова А. С. з успіхом проводять весь спектр лікування ексудативного середнього отиту як в амбулаторних, так і в стаціонарних умовах.
Запис на прийом в поліклініці до лікаря-оториноларинголога, к. м. н. Ларіної Л. А. за тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 або на офіційному сайті ФГБУ НКЦО ФМБА Росії.
Діагностує ексудативний отит тільки отоларинголог. Для цього проводиться опитування про перенесених захворюваннях, а також огляд середнього вуха з допомогою спеціальних інструментів (отоскопії). При обстеженні лікар може виявити будь-які видозміни барабанної перетинки, наявність ексудату і бульбашок в вушниці, деформацію слухової кісточки.
Додатковими методами інструментальної діагностики є:
- Тимпанометрія. Вимірювання ступеня рухливості барабанної перетинки та вентиляційної функції слухової труби шляхом створення тиску в слуховому проході. У комплексі з іншими способами діагностики тимпанометрії судять про чутливості слуху.
- Аудіометрія. Дослідження рівня слуху і сприйняття звуків різної висоти. Метод дозволяє виявити ураження слухового апарату навіть у найменших пацієнтів.
- Рентгенографія. Допомагає визначити клітинну патологію.
- Комп’ютерна томографія скроневих кісток. Виконують при рецидиві хвороби або утрудненні в постановці діагнозу. Таким способом визначають стан слизової оболонки, слухового проходу, порожнин середнього вуха.
За допомогою м’яких і жорстких ендоскопів (приладів для огляду вуха) досліджують глоткових частина євстахієвої труби і слухових труб для визначення вентиляційних функцій, характеру ураження і уточнення поставленого діагнозу.
Отоларинголог при отоскопії може виявити деформацію в структурі барабанної перетинки
При пошкодженні слухових кісточок, порушення функцій євстахієвої труби, зниження слухового сприйняття, підозрі на отосклероз (аномальне розростання кісткової тканини) проводять диференціальну діагностику методом мультичастотной тимпанометрії.
Існує ряд процедур, які допомагають поставити правильний діагноз.
- Детальний опитування батьків про стан дитини і аналіз скарг у дітей старшого віку (які симптоми спостерігаються, як давно виникли, що спровокувало погіршення стану, наявність супутніх захворювань).
- Огляд (отоскопії) — проводиться з допомогою отоскоп. Оцінюється стан зовнішнього слухового проходу, мембрани. Спостерігаються зміни кольору перетинки (до синюшного), вибухання, просвічування рідини (добре візуалізується рівень ексудату). Барабанна перетинка обростає додатковою кількістю судин, спостерігається її втягнення в тому місці, де вона з’єднується з рукояткою молоточка.
- Тимпанометрія — основний метод діагностики захворювання. Дозволяє визначити показники тиску в порожнині середнього вуха, які в нормі дорівнює атмосферному, при цьому реєструється і висока податливість мембрани (вона зменшується, якщо в барабанній порожнині присутня рідина, а тиск негативне).
- Дослідження кісткової провідності за допомогою камертонів.
- Аудіометрія — дозволяє визначити рівень сприйняття і чутливості слухових рецепторів до звукових хвиль різної частоти.
- Ендоскопічне дослідження — дає можливість оцінити стан глоткового гирла слухової труби, наявність аденоїдних вегетацій або встановити інші органічні причини патології.
- Комп’ютерна томографія скроневої кістки — необхідна при важкому і рецидивуючому перебігу захворювання для отримання інформації про стан анатомічних утворень середнього і внутрішнього вуха, слизової оболонки, рівня пневматизацію, наявності ексудату і його щільності.
- Тимпанопункция — діагностичний прокол мембрани з метою отримання вмісту порожнини і детального дослідження.
Для більш точної діагностики використовуються і технології з застосуванням оптичних механізмів (микроотоскопия).
Встановити діагноз ексудативного отиту у дітей, зокрема у немовляти, досить складно, але при наявності клінічної картини, прогресуючого погіршення слуху і даних дослідження зробити це не становить великої праці.
- Вроджені дефекти слухових кісточок — проблеми зі звуковосприятием спостерігаються з самого народження.
- Отосклероз — при отоскопическом дослідженні і пункції барабанної перетинки не спостерігається змін. Порушення визначаються після проведення тимпанограммы.
- Гломусная пухлина — діагностується після проведення КТ скроневої кістки. Характерним симптомом новоутворення є зниження шуму у вухах після здавлювання судин шиї.
Можливі ускладнення
Несвоєчасне звернення до лікаря і необдумане захоплення рецептами народної медицини здатні призвести до:
- гнійного або хронічного отиту;
- холестеатоме (збільшення тканин барабанної порожнини);
- хронічного мастоидиту (запалення відростка скроневої кістки);
- витончення і перфорації барабанної перетинки.
Несвоєчасне лікування ексудативного отиту може призвести до гіпертрофічному опухолевидному освіти барабанної перетинки (холестеатоме)
Якщо не звертати уваги на симптоми і не лікувати хворобу 2-3 роки, це призводить до стійкої приглухуватості, яка виникає внаслідок незворотніх процесів.
При своєчасній діагностиці і лікуванні сприятливий результат для дитини, ускладнення не виникають. Чим пізніше розпочато лікування, тим більше наслідків розвивається. Тривалий наявність рідини в барабанній порожнині і негативний тиск змінюють анатомічні структури середнього вуха і слизову оболонку слухової труби. Внаслідок цього може відбутися:
- перфорація мембрани;
- пошкодження стінок барабанної порожнини;
- запалення слухових кісточок та їх деструкція.
Якщо хвороба не виявити і вилікувати на початковій стадії, вона здатна прийняти хронічний перебіг з періодично змінюють один одного періодами загострень і ремісії. Від цього у дитини з плином часу все більше буде погіршуватися слух.
Профілактичні заходи
До групи ризику в першу чергу потрапляють діти, схильні до респіраторних захворювань. Батьки таких малюків повинні докласти всіх зусиль, щоб зміцнити імунітет і захисні функції організму своїх чад.
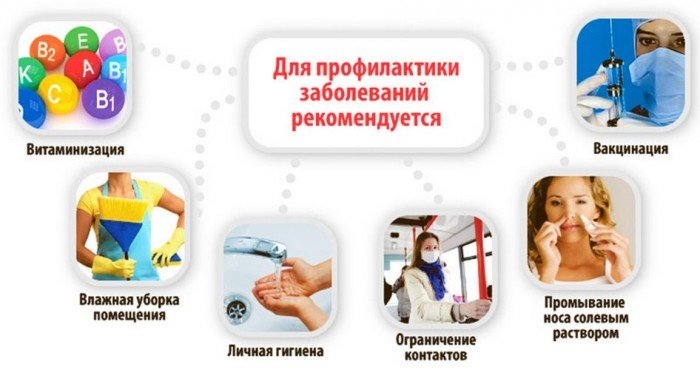
Профілактика отиту та інших захворювань у дітей
Серед профілактичних заходів:
- загартовування;
- активні ігри на свіжому повітрі;
- рухливий спосіб життя;
- систематичні заняття спортом;
- збалансоване харчування, багате мінералами і вітамінами;
- дотримання режиму;
- особиста гігієна;
- чистота житла і т. п.
Для попередження ексудативного отиту слід вчасно лікувати хвороби, які сприяють появі ексудату та розвитку патології:
- риніт;
- аденоїди;
- синусит;
- поліпи;
- гайморит.
До профілактичних заходів належать:
- загартовуючі процедури;
- прогулянки на свіжому повітрі;
- дотримання правил особистої гігієни;
- рухливий спосіб життя і заняття спортом.
Крім того, важливо стежити, щоб дитина уникав переохолоджень і не ходив без головного убору, а під час купання вода не потрапляла у вуха.
Як і будь-яке інше захворювання, ексудативний отит легше попередити. Необхідно своєчасно усувати вогнища хронічної інфекції, лікувати синусити та інші запальні процеси верхніх дихальних шляхів, а також всіляко уникати впливу факторів ризику.
Ексудативний отит — захворювання не таке просте, як може здатися на перший погляд. Труднощі діагностики в дитячому віці призводять до несвоєчасного виявлення патології. Тому будь-які скарги або підозрілі зміни в поведінці дитини вимагають консультації отоларинголога.
Клінічна картина
На початковій стадії визначити захворювання, орієнтуючись лише на скарги дитини, досить складно. Рекомендується звернутися за консультацією до спеціаліста, якщо спостерігається незначне зниження слуху з одночасним деяким збільшенням лімфатичних вузлів за вухами.
При цьому не потрібно розраховувати, що запальний процес у середньому вусі відразу ж видасть себе підвищенням температури тіла. На більш пізніх стадіях у хворого спостерігається підвищення температури до 39°С і скарги на свербіж у вусі, закладеність.
Лікар-отоларинголог визначає ексудативний середній отит за такими ознаками:
- спочатку знижується ефективність роботи євстахієвої труби;
- наступним кроком вважається виникнення аутофонии, при якій людина відзначає, що може чути себе;
- після хворого починає переслідувати відчуття постійної закладеності носа;
- подальший розвиток хвороби призводить до появи шуму у вухах, їх заложенності;
- завершує ланцюжок симптомів виникнення почуття переливається рідини у вусі.
Методи лікування
Терапія ексудативного отиту завжди комплексна. Її ефективність безпосередньо залежить від того, на якій стадії розвитку захворювання розпочато лікування.
Весь лікувальний курс переслідує одночасно три мети:
- Усунення причин, що призвели до розвитку отиту. При наявності аденоїдів, мигдаликів або поліпів потрібно їх негайне видалення.
- Відновлення слуху.
- Повернення до природного стану євстахієвої труби і барабанної перетинки.
Відновити тонус слухової труби і вивести ексудат найпростіше, застосовуючи метод продування по Політцеру. Але у випадку з маленькими дітьми звернення до нього вельми проблематично — продування, як і пневмомасаж барабанної перетинки, вимагає активної участі з боку дитини, що у ранньому віці майже неможливо.
Перелік процедур:
- лазеротерапія;
- електростимуляція;
- ультразвук;
- магнітотерапія, що дозволяє поліпшити прохідність слухових труб.
Медикаменти
Відновлення природної вентиляції і нормальної роботи євстахієвої труби з допомогою медикаментів обов’язково проводиться на тлі масажу барабанної перетинки і продування по Політцеру (якщо дозволяє вік дитини).
https://www.youtube.com/watch?v=VSehdh-fldw
Лікування ексудативного середнього отиту проводиться з використанням препаратів:
- комбінованого типу, що містять глюкокортикостероїди — їх представляють Гаразон, Софрадекс, Анауран.
- нестероїдних медикаментів для боротьби із запальним процесом — найчастіше призначають Отипакс.
- антибіотиків — найбільш популярні краплі Отофа.