Визначення захворювання
Симптоми крупозній пневмонії під час різних етапів запального процесу дещо відрізняються.
Початок захворювання зазвичай характеризується високою лихоманкою: підйомом температури до 39-40 градусів або вище,
а також сильним болем у грудях, яка стає все сильніше під час дихального руху. Це говорить про запалення плеври – плевриті. Лихоманка при цьому триває, як правило, близько тижня. А якщо швидко призначити пацієнту адекватну антибактеріальну терапію, то симптоми зменшуються вже на 3-4 день від початку захворювання.
У першу добу хвороби може виникнути сухий кашель, який починається зазвичай при спробі пацієнта глибоко вдихнути.
Через пару днів зазвичай кашель вже супроводжується відділенням мокротиння, яка може мати іржавий колір через наявність клітин крові в ній. Це говорить про початок стадії опеченения.
Крім лихоманки, кашлю і болю, крупозна пневмонія характеризується задишкою. Це означає, що дихання пацієнта утруднене, він починає дихати частіше і менш глибоко при цьому. Також хворий, як правило, зазначає загальну слабкість, головний біль, пітливість і відчуття нездужання.
Ці симптоми відображають інтоксикацію, то є токсичний вплив бактерії-збудника на організм пацієнта.
Вислуховування легень зазвичай характеризується ослабленням дихального звуку, а також крепітацією в першій і останній стадії хвороби. Крепітацією називається звук, схожий на скрип снігу під черевиком. Цей звук з’являється в кінці вдиху.
У другій стадії вислуховування легень дасть так зване патологічне бронхіальне дихання. Це означає, що дихальні звуки трохи схожі на звуки, які чути, якщо почати вислуховувати дихання в області шиї.
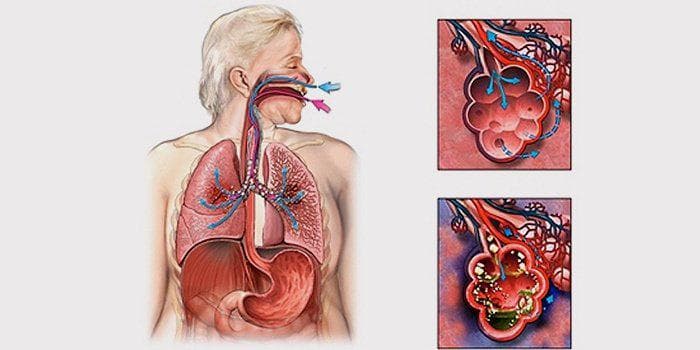
Всі без винятку стадії крупозній пневмонії супроводжуються интоксикационным синдромом, який викликаний хвороботворної діяльністю збудником захворювання – пневмококової інфекцією.
Пульмонологи багато років проводили медичні дослідження і з’ясували, що розвиток хвороби провокує не тільки основний збудник крупозній пневмонії – пневмокок, але і стрептокок, золотистий стафілокок і, як уже говорилося, паличка Фрідлендера.
За найкоротші терміни запальний процес проникає вглиб дихального органу. Поряд з цим запальні плями розширюються по всій поверхні легені. З-за швидкого розвитку захворювання імунна система і її клітини не в змозі ефективно протистояти дуже широкої ураженої площі.
З-за цього в альвеолах утворюється скупчення рідини, яка нагадує густу мокроту. Після цього бронхи набрякають, і звужується їх просвіт. Хворий відчуває сильний біль у грудях, дихання утруднюється.
При крупозній пневмонії, причини якої укладено у проникненні в організм палички Фрідлендера, крім двостороннього запалення, виникає ще й сильна інтоксикація організму. Паличка потрапляє в стінки альвеол, в результаті чого тканини легенів запалюються, і виникає алергічна реакція з боку імунної системи.
Цей збудник є дуже токсичним, тому за дуже короткий час призводить до руйнування клітинної структури легень. Внаслідок цього виникає крупозна часткова пневмонія – утворюється велика крупозна висип, яка з часом перетворитися у виразки, що виділяють інфільтрат.
Збудник крупозній пневмонії — пневмокок. Набагато рідше провокаторами захворювання стають стафілококи, кишкова паличка, стрептококи, клебсієла і віруси змішаної етіології.
Існує ряд факторів, що послаблюють імунну систему, що призводить до розвитку інфекцій, включаючи гостру крупозную пневмонію.
До них відносяться:
- ГРВІ та загальне переохолодження організму;
- різні травми грудної клітки;
- фізичне і нервове напруження, а також стресові ситуації;
- різного виду інтоксикації, в тому числі наркотична і алкогольна;
- інфекційний процес верхніх дихальних шляхів;
- застійні процеси хронічного характеру в легеневої тканини.
Головною причиною виникнення захворювання є активність патогенних бактерій, тому пацієнт з пневмонією небезпечний з точки зору інфікування.
Крупозна пневмонія протікає в 4 стадії:
- стадія припливу: її тривалість становить 24 години і супроводжується гіперемією на боці ураження легкого, а також мікробним набряком. При дослідженні порожнинної рідини лабораторно визначається скупчення великої кількості збудників. Поступово капілярна проникність посилюється, а еритроцити проникають в альвеоли. При рентгенологічному дослідженні визначається ущільнення ураженої частки легені;
- стадія червоного опеченения: її активність спостерігається через 48 годин після початку пневмонії. Активність еритроцитів збільшується, вони проникають в нейтрофіли, а в міжклітинному просторі утворюється білок (фібрин). Судини легеневих тканин різко розширені і заповнені лімфатичної рідиною, спостерігається збільшення лімфовузлів, а уражену ділянку легеневої тканини ущільнюється і набуває колір печінки;
- стадія сірого опеченения: розвивається через 4-6 днів від початку хвороби. На стороні поразки збільшується частка легені, розростається фіброзна тканина на плеврі, лабораторно спостерігається зниження концентрації еритроцитів, що веде до зменшення гіперемії;
- стадія дозволу: цей етап розвитку захворювання проявляє себе через 9– 11 днів. Утворився ексудат поступово розсмоктується, легенева тканина звільняється від мокроти і патогенної мікрофлори.
Крупозна пневмонія – це гостре запальне захворювання легень, що супроводжується характерними змінами в легеневій тканині. При крупозній пневмонії виникає ущільнення частки легені за рахунок ексудації з судин лейкоцитів, еритроцитів, фібрину та інших елементів крові в просвіт альвеол. В результаті ця частина легені не може активно брати участь у процесі дихання.
Захворювання легенів крупозній форми розділене на кілька окремих стадій. Вони характеризуються власною симптоматикою. Всі етапи в сукупності тривають не більше 11 діб.
Стадія припливу
Перша стадія триває всього 1 день. Це одна з її особливостей. Розпізнати хворобу на початковому етапі по мікробному набряку і гіперемії окремої частки легені, яка була атакована бактеріями. Якщо на цій стадії у пацієнта візьмуть набряклу рідина для вивчення, то аналіз покаже вміст у ній величезної кількості збудників інфекції.
На етапі припливу зростає проникність капілярів. За рахунок цього червоні клітини крові поступово потрапляють у просвіт альвеол. Далі уражена бактеріями частка почне ущільнюватися, завдяки чому така зміна стає помітним на рентгені.
Наступна стадія виникає на 2 добу після зараження. Із-за розвитку набряклості і повнокров’я посилюється диапедез еритроцитів. До цього моменту в просвіти альвеол потрапляють вже не тільки червоні тільця, але і елементи, названі нейтрофілами. Між сусідніми клітинами починає виділятися білок фібрин.
Лімфа на другому етапі переповнює розширені лімфатичні судини. Регіональні вузли при цьому помітно збільшуються в розмірі. Уражена частка легкого нагадує печінку з-за того, що наливається темно-червоним відтінком.
Третя за рахунком стадія розвивається приблизно на 4-6 добу після захворювання. До цього часу в просвітах альвеол активно починають накопичуватися нитки білка і нейтрофіли. Червоні тільця сильно піддаються гемолізу, за рахунок чого їх концентрація значно знижується. З-за цього у хворого гіперемія стає менш вираженою.
Частка легкого продовжує збільшуватися. Вона стає більш важкою. На плеврі дихального органу з-за поразки патогенною мікрофлорою виникають фібринозні утворення.
Стадія вирішення
Остання стадія пневмонії даної форми розвивається на 9-11 день від початку прогресування патологічного процесу в легеневих тканинах. В органі присутній повноцінно сформований фіброзний ексудат.
Крупозна пневмонія – це гостре легеневе захворювання інфекційної природи, при якому утворюється відразу кілька вогнищ ураження легеневої тканини. В ході його перебігу в легенях утворюється ексудат. Хвороба є самостійним недугою. Частіше вона спостерігається у дорослих, у дітей зустрічається досить рідко.
Розрізняють декілька основних стадій цього захворювання:
- Стадія припливу. Триває всього одну добу. У цей період відбувається формування мікробного набряку в ураженої частки або декількох частках легені.
- Стадія червоного опеченения. Це друга початкова стадія пневмонії, на якій зазвичай спостерігається кровохаркання в результаті пошкодження безлічі судин легенів. Вона звичайно триває 2-4 дні.
- Стадія сірого опеченения. На цьому етапі в просвітах альвеол формується велика кількість фібрину, що перешкоджає газообміну між еритроцитами, а також зовнішнім повітрям. Якщо на цій стадії лікар проводить діагностику, він може переконатися в тому, що легкі заповнені якимось сірим речовиною. Починається ця стадія з 3-6-го дня хвороби і триває до 9-го.
- Дозвіл. На цій стадії відбувається розсмоктування фібрину і очищення легенів. Зазвичай наступає вже на 9-11 день хвороби, якщо хворий вчасно почав отримувати лікування. Триває ака стадія також зазвичай кілька днів.
Класифікація пневмоній
У реальному житті не завжди є можливість точного визначення збудника пневмоній. Тому їх прийнято розподіляти на клінічні групи, які мають схожі закономірності течії та однаковий прогноз.
Сучасна класифікація пневмоній:
- позалікарняні;
- госпітальні (лікарняні);
- імунодефіцитні;
- атипові пневмонії.
Позалікарняних пневмонії (побутові, домашні, амбулаторні), тобто придбані поза лікувального закладу зазвичай розвиваються при порушеннях захисних механізмів дихальної системи. Нерідко пневмонія ускладнює перебіг респіраторної вірусної інфекції, наприклад, грипу.
Залежно від обсягу ураження органу запалення легень поділяють на такі види:
- крупозна пневмонія (плевропневмонія) – з ураженням частки легені;
- вогнищева пневмонія (бронхопневмонія) з ураженням групи альвеол, прилеглих до запаленого бронху;
- інтерстиціальна пневмонія – запалення тканини легені вздовж бронхів і легеневих кровоносних судин.
Крупозна пневмонія – тільки одна з форм пневмококової пневмонії, і не зустрічається при запаленні легенів, спричинених іншими мікробами-збудниками.
З допомогою досягнень сучасної медицини відбувається постійне виділення нових мікроорганізмів. Одночасно, для боротьби з ними виготовляються нові види антибіотиків. Змінюється класифікація захворювань, а лікування приймає нові форми.
- Негоспітальна. Легка форма, що виникає в домашніх умовах або в стаціонарі, де хворий прибуває протягом перших двох діб. Перебіг хвороби сприятливий, вірогідність летального результату складає 10 — 12%.
- Госпітальна. Виникає після двох діб перебування хворого в стаціонарних умовах. Хвороба протікає у важкій формі, а смертність становить до 40 відсотків.
- Хімічний пневмоніт, що виникає із-за попадання вмісту ротової порожнини в дихальні шляхи. Це відбувається під час нападів епілепсії, в стані алкогольного сп’яніння та інших аналогічних ситуаціях.
Також існують пневмонії, розвиток яких пов’язаний з імунодефіцитом.
- Бактеріальні та вірусні пневмонії викликаються стрептококами, стафілококами та вірусами, в тому числі грипу.
- Причиною пневмонії можуть бути грибки, гельмінти та найпростіші.
- Змішана пневмонія носить бактеріально-вірусний характер.
У відповідності зі ступенем тяжкості, пневмонія протікає в легкій, середньої, важкої і вкрай важкій формі. Буває одностороння і двостороння.
Визначення захворювання
Розвиток даної хвороби провокують пневмококи, палички Фрідлендера, рідше стрептококи. Розвиток інфекції найчастіше відбувається на тлі:
- загального ослаблення організму бактеріальної або вірусної інфекцією;
- зниження імунітету, викликаного зміною умов проживання або харчування;
- переохолодження;
- хронічних хвороб;
- перевтоми, стресів, шкідливих звичок.
Факторами ризику виникнення пневмонії вважаються:
- Переохолодження;
- Інтоксикація організму;
- Анемія;
- Авітаміноз;
- Травма грудної клітки;
- Перевтома;
- Стрес;
- Наявність супутніх патологій в гострій або хронічній стадії.
- Причини захворювання різноманітні, але головною з них є такий збудник, як паличка Фриндлера.
- Разом з цим, крупозна пневмонія може бути викликана іншими бактеріями (стафілококами, пневмококами I і II типу і т. д.)
- Інші можливі причини хвороби — це слабкий імунітет і знижена очисна функція бронхів.
Запалення не локалізуються в одному місці, вони вражають відразу кілька ділянок однієї легені або легеневі тканини легенів.
Основний збудник крупозній пневмонії — фриндлеровая паличка, вона високо токсична і швидко руйнує тканини і викликає алергію в дихальних шляхах.
Рентгенівський знімок у разі виникнення захворювання буде показувати тіні в декількох місцях на одному або на обох легенях.
- застуда;
- алкоголізм;
- стреси та перевтому.
- Крупозна пневмонія стадія припливу. На першій стадії уражена частка легені збільшується і стає темно-червоного кольору, плевра тьмяна. Відбуваються серйозні судинні порушення. Стадія триває приблизно 1-2 дні.
- Крупозна пневмонія стадія червоного опеченения. На цій стадії спостерігаються симптоми: кашель з густою «іржавої» мокротинням, кровохаркання, уражена частка легкого помітно збільшується в розмірах і стає коричнево-червоного кольору. Альвеоли на даній стадії наповнюються фібрином з еритроцитами.
- Крупозна пневмонія стадія сірого опеченения. На третій стадії уражена легенева частка збільшена ще сильніше, плевра стає покрита фібрином. Відбувається на 4-5 день захворювання.
- Крупозна пневмонія стадія розширення. На даній стадії фибирин і лейкоцити починають разжижаться і розчинятися.
Запалення легенів такого типу виникає через попадання в організм людини хвороботворної мікрофлори. Це зазвичай трапляється під час контакту з людьми, які вже заражені збудниками інфекції.
Найпоширенішим збудником захворювання, звичайно ж, є пневмокок. Він впливає на людський організм отруйна дія. До того ж ці бактерії можуть призвести до руйнування тканин органів дихальної системи.
У ряді окремих випадків крупозне запалення легенів розвивається через активності стрептококів і стафілококів. Вони з’являються в організмі з вини ряду факторів, які пов’язані зі значним ослабленням імунної системи.
Існує кілька шляхів, через які проникає в легені патогенна мікрофлора. Це гематогенний, лімфогенний і повітряно-крапельний спосіб зараження. Бактерії активізуються і починають атакувати організм людини при наявності сприятливих для цього факторів:
- Сильне переохолодження.
- Надмірне стомлення і виснаження.
- Переживання стресових ситуацій тривалий час.
- Пошкодження грудного відділу.
- Хронічні патології дихальних органів.
- Інтоксикація.
- Анемія.
До такого результату нерідко призводить нестача вітамінів або перенасичення ними. У медицині такі стани називаються авітамінозом і гіпервітамінозом.
Крупозне запалення розвивається дуже швидко. Воно з’являється майже відразу ж після зараження бактеріями або вірусом. Хвороботворні мікроорганізми виділяють токсичні сполуки, які діють на організм як отруйні речовини.
Крупозна форма захворювання повинна бути встановлена у перші дні після появи. Лише в цьому випадку пацієнту вдасться вберегти себе від неприємних наслідків стрімкого поширення патогенної мікрофлори з легким та інших дихальних органів.
Стаття в тему – як лікувати микоплазменную пневмонію.
Стадія припливу
Симптоматика
Крупозне запалення легень починається гостро. Перший симптом пневмонії у дорослих– висока температура тіла. Додатково можуть виникнути такі симптоми, як:
- Слабкість;
- Головний біль;
- Млявість;
- Зниження апетиту;
- Розлади з боку травного ТРАКТУ (діарея, запор).
По мірі прогресування хвороби киника доповнюється гострої колючий болем у боці з боку ураження, що може віддавати в плече або живіт. Цей симптом зазвичай зникає на 2-3 день від початку розвитку хвороби.
Крупозна пневмонія завжди супроводжується кашлем. На ранній стадії він – сухий, потім стає вологим з виділенням густого мокротиння. Спочатку мокрота – біла, піниста, але поступово стає «іржавої» через домішки в ній крові.
Крім того, хворого турбує задишка – утруднений вдих. Уражена половина грудної клітки трохи відстає в акті дихання.
Внаслідок порушення газообміну виникає ціаноз носогубного трикутника, пальців рук і ніг, губ . Тканини організму не отримують достатньо кисню. При цьому шкірний покрив – гарячий і сухий, а на кінцівках – холодний.
Як правило, дане захворювання починається із загального нездужання у хворого, різкого підвищення у нього температури до 40-ка градусів, появи болю в легенях, які зазвичай посилюються при кашлі, різких рухах.
У хворого може спостерігатися блювання, поява біля крил носа герпетичних висипань, неприродний рум’янець, важке свистяче дихання, кашель. Характер відокремлюваного мокротиння при такому захворюванні залежить від її стадії.
Крім того, у хворого можуть розвиватися психози, пов’язані з цією хворобою. Під час таких нападів він може відчувати сильний страх, намагатися куди-небудь втекти і навіть вистрибнути у вікно.
В залежності від того, який збудник викликав крупозную пневмонію, симптоми цього захворювання будуть відрізнятися. З того, як розвивається клінічна картина, прояви хвороби поділяють на такі типи:
- Інтоксикаційні. Крім запалення, з’являється почуття спраги, нудота і блювота, пронос, головний біль. Потім порушиться функціонування нирок, оскільки це основний орган, який бореться з токсинами.
- Бронхолегеневі. Такі ознаки крупозній пневмонії включають в себе кашель, важке і часте дихання, задишку. Відходить мокротиння, при крупозній пневмонії вона буде жовто-зеленого, іноді з кров’яними домішками. У хворого спостерігаються неакцентрированные бронхоспазми, з-за чого може розвинутися страх задухи. Завжди присутній біль в грудях і загрудном просторі.
Крім цього, основні симптоми у дорослих при крупозній пневмонії будуть наступними:
- озноб;
- посилене потовиділення;
- головний біль;
- голосове тремтіння;
- висока температура, яка може піднімати вище 40 градусів;
- млявість і ломота в суглобах кінцівок.
Характерні симптоми у дітей:
- збліднення шкіри;
- блювання;
- підвищене газоутворення;
- прискорене дихання;
- відставання під час дихання пошкодженої частини грудної клітки: при гострій правобічної пневмонії – правій частині, лівобічною – лівої.
Ознаки хвороби у дітей і дорослих мають свої особливості, які враховують при проведенні первинного огляду.
Симптоми у дітей
- В першу чергу звертають увагу на можливі порушення дихання. Воно може почастішати, а дихальні рухи збиваються з нормального ритму. Немовлята в такт з вдихами кивають головою, надувають щоки, витягають губи.
- Запалене легке деформується і це стає помітно при візуальному спостереженні.
- Зверніть увагу на сухий тривалий кашель. Він стає більш інтенсивним, коли дитина приймає їжу або плаче. Наявність запальних процесів визначають за аналізом крові.
- Початок пневмонії характеризується підвищенням температури. Її неможливо знизити навіть з допомогою жарознижуючих засобів.
- Настає слабкість, сильна пітливість, пропадає апетит. Дитина постійно вередує і плаче.
Симптоми у дорослих
Головною ознакою хвороби є сильний сухий кашель, що спостерігається протягом тривалого часу. Поступово, він погіршується, з’являються гнійні виділення.
Запальний процес в легенях буває продовженням інфекційних і застудних захворювань, що тривають більше семи днів. Виникає нездужання, в тілі відчувається слабкість. Крім кашлю, болить горло. Жарознижуючі препарати від застуди дають нульовий ефект. При найменших підозрах на захворювання, потрібно негайно звертатися до лікаря.
- озноб;
- жар;
- підвищена температура тіла;
- лихоманка;
- біль у грудній клітці;
- сухий кашель з мокротою (часто з домішками крові);
- бульбашкові запалення в районі носа і губ;
- слабке дихання;
- постукування в легенях;
- знижений артеріальний тиск;
- прискорений пульс;
- нудота і блювання;
- зниження апетиту;
- запори;
- метеоризм;
- судоми.
Враховуючи дані симптоми, діагностика захворювання не викликає труднощів. Вона складна лише у разі атипического перебігу крупозної пневмонії.
Вираженість симптоматики пневмонії безпосередньо залежить від стадії захворювання та характеру збудника, який спровокував запальний процес.
При підозрі на крупозную пневмонію лікар обов’язково оцінює зовнішні ознаки:
- пацієнт приймає пасивне положення (лежачи на спині);
- шкірні покриви сухі й гарячі, а кінцівки холодні;
- з’являється блиск очей, обумовлений лихоманкою;
- на початковому етапі присутній поверхневе переривчасте дихання;
- у дітей видих супроводжується стогоном;
- при поширенні запальних вогнищ дихання втягуються допоміжні м’язи;
- в результаті порушеного газообміну у пацієнта наявна ціаноз носогубного трикутника.
У більшості випадків патологічна симптоматика (гіперемія, висипання) виникає переважно на боці ураження легеневої тканини.
Крупозна пневмонія супроводжується такими проявами:
- гострий початок з гіпертермією (до 40 градусів). Температурна реакція супроводжується ознобом і ціанозом губ. При пальпації кінцівки холодні. Іноді можливий короткочасний продромальний період, під час якого пацієнта турбують підвищена слабкість, головний біль, порушення роботи ШЛУНКОВО-кишкового тракту (рідкий стілець, блювота) і сонливість;
- гостра біль у грудях (на стороні запалення), може іррадіювати в черевну область і плече. У більшості випадків подібна симптоматика присутня 2 – 3 доби. При більш тривалому збереженні болю необхідно виключити емпіему плеври;
- в перших 2 – 3 діб кашель малопродуктивним, а потім з’являється тягуча мокротиння. На початку захворювання мокротиння трохи, вона білувата і піниста, потім мокротиння набуває іржавий відтінок, іноді з домішкою кров’яних прожилок. При переході до наступної стадії мокрота каламутніє, а після дозволу запального процесу вона розріджується. Наявність крові у мокротинні на стадії вирішення пневмонії може вказувати на захворювання серця і травми;
- болісний кашель погіршує загальний стан пацієнта, у нього порушується сон і спостерігається підвищена нервова збудливість. Крила носа роздуваються в результаті появи задишки, що супроводжується утрудненим вдихом. ЧДД (частота дихальних рухів) досягає 50 рухів у хвилину. При диханні спостерігається відставання грудної клітки на стороні легеневого ураження. При розвитку плевриту можливий поверхневий тип дихання, обумовлений болями під час глибокого вдиху.
Враховуючи симптоматику хвороби, лікар робить попередній висновок, який потім підтверджується діагностикою, і тільки після цього призначається адекватна терапія.
Можливі ускладнення
При відсутності грамотного лікування крупозне запалення легеневих часток призводить до тяжких ускладнень. Деякі з них є причиною смертельного результату. Дане захворювання може викликати наступні стани:
- Позалегеневі – менінгіт, токсичний шок, зміна структури судин легенів, запалення черевної порожнини і нирок.
- Легеневі – абсцес і цироз дихального органу, випотной плеврит.
Знизити ризик розвитку ускладнень допомагають сучасні медикаментозні препарати.
Крупозна пневмонія є дуже небезпечним захворюванням, яке може призводити до численних ускладнень. У числі таких слід назвати вторинні зміни внутрішніх органів, інтоксикацію, легеневу, а також серцеву недостатність, гангрену легені, гнійний артрит, гіпоксію головного мозку. Якщо пацієнту при таких ускладненнях не буде надана невідкладна допомога, він може загинути.
Всі ці патології можуть розвиватися у пацієнтів вже через кілька днів після початку захворювання. Саме тому так важливо звернутися до лікаря вже при перших симптомах зазначеної хвороби і відразу приступити до лікування, щоб уникнути подібних наслідків.
Ускладнення крупозної пневмонії зазвичай бувають обумовлені неправильним підбором антибактеріальних препаратів і некоректним лікуванням, а також початковим тяжким станом хворого, у якого виникло запалення легенів і жорстокими особливостями збудника пневмонії у конкретного хворого.
Всі ускладнення часткової пневмонії можна розділити на легеневі і позалегеневі ускладнення.
З легеневих ускладнень найбільш небезпечна гостра дихальна недостатність.
Найбільш важким позалегеневим ускладненням слід визнати сепсис. Сепсисом прийнято називати поширення інфекції, тобто мікроорганізму-збудника, через кровотік від основного запального вогнища по всьому організму.
Такий хід подій не є природним для людського організму, так як подібна генералізація процесу суперечить основній функції запалення: відмежовуючої. Тому сепсис протікає зазвичай важким чином і нерідко, без масивної терапії антибіотиками або при несвоєчасному її початку, може призводити до летального результату.
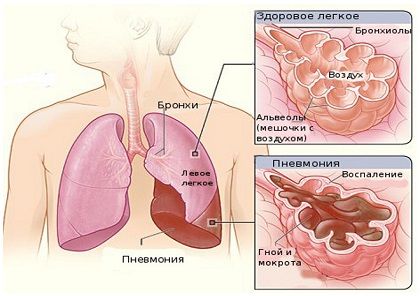
Раніше це захворювання протікало важко, довгостроково, з частими ускладненнями, інколи закінчувалося смертельним результатом. У наш час, коли є можливість застосовувати антибактеріальну терапію, крупозна пневмонія протікає легше.
В цілому при своєчасній терапії прогноз сприятливий. Скорочується також тривалість кожної з стадій. Хворий одужує протягом 1-2 тижнів, а зникнення рентгенологічних ознак відбувається на 3-4 тижні хвороби.
Ускладнення при крупозній пневмонії розвиваються в наступних випадках:
- При пізно почате лікування;
- При високій вірулентності збудника;
- При важкої супутньої патології (серцево-судинних захворюваннях, виснаженні організму, інтоксикації).
- У дітей: при недоношеності, штучному вигодовуванні.
Всі ці фактори обтяжують перебіг захворювання.
Можливі ускладнення крупозної пневмонії:
- Легеневі – плеврит, абсцес, гангрена легені, карнификация (проростання сполучною тканиною).
- Позалегеневі: різні запальні захворювання в області серця, очеревини, суглобів, нирок. Можуть також розвинутися гостра серцево-судинна або печінкова недостатність, токсичний шок, психоз, набряк мозку.
Лікування крупозній пневмонії
Терапія при крупозній пневмонії повинна проводитися виключно в умовах стаціонару. Це пояснюється високим ризиком появи ускладнень після хвороби, при яких пацієнту може знадобитися невідкладна допомога.
Медикаментозне лікування пневмонії призначається у відповідності зі стадіями даного захворювання. Вже в перші години цієї недуги (на стадії приливу) хворому призначають серцево-судинні препарати та антибіотики (зазвичай призначають препарати пеніцилінового ряду, якщо на них немає алергії). засоби ці вводять внутрішньовенно. Також на першій стадії при сильному кашлі призначають кодеїн.
На другій стадії захворювання зберігається обрана антибактеріальна терапія (якщо вона приносить очікувані поліпшення), додатково хворому призначають відхаркувальні засоби, наприклад, термопсис. Протягом перших двох стадій біля хворого постійно чергує медперсонал на випадок, якщо хвороба дасть ускладнення. Також в цей період хворому призначають протизапальні засоби.
На третій стадії лікарі можуть зменшити обсяг протизапальних препаратів, давати хворому відхаркувальні засоби, а також препарати, що нормалізують серцеву діяльність. Антибіотики на цій стадії застосовуються по раніше обраному циклу.
На останній стадії хворому призначають, крім основної антибактеріальної терапії, зміцнюють препарати та пробіотики. Також йому можуть прописувати фіз. процедури, які сприяють швидкому відходу мокротиння, а також відновленню тканин легені.
Також потрібно відзначити, що протягом усього терміну лікування хворий, що страждає крупозною пневмонією, повинен дотримуватися постільного режиму, дотримуватися дієти і пити якомога більше рідини. Як такий можуть використовуватися компоти, морси, мінеральна вода, наприклад, Боржомі.
Лікування крупозній пневмонії одними тільки народними засобами неприпустимо, так як подібні засоби не можуть впоратися зі збудником хвороби. Їх можна використовувати виключно як підтримуючу терапію і тільки за рекомендацією лікаря. Застосовувати для такого випадку дозволяється:
- Настій валеріани. Він використовується як м’який седативний засіб.
- Ягідні морси і компоти. Такі препарати дозволяють забезпечити хворому рясне пиття. В якості таких можуть використовуватися морс на основі малини, чорниці, а також інші схожі напої.
- Трав’яний чай. Для приготування такого вам потрібно буде взяти по чайній ложечці ромашки, календули і звіробою. Трав’яний збір потрібно залити двома склянками окропу, дати настоятися, а потім зцідити і давати хворому по третині склянки двічі на день. Засіб дозволить йому підняти імунітет і прискорить одужання.
Після постановки діагнозу крупозна пневмонія хворому потрібна термінова госпіталізація і висококваліфіковане лікування, тому що в домашніх умовах надати відповідну допомогу досить складно.
Постільний режим
Пацієнту потрібно забезпечити постільний режим з цілодобовим наглядом за хворим.
Обов’язково потрібно провітрювати приміщення, в якому перебуває пацієнт.
Подушка повинна бути зафіксована високо, щоб надати пацієнту піднесене положення.
Слід також періодично зволожувати повітря в приміщенні. Краще всього використовувати кварцові лампи, так як бактерії, які виділяються разом з мокротою, можуть бути небезпечні для оточуючих.
Лікування крупозній пневмонії не може обійтися без спеціальної дієти.
Рекомендується споживати їжу, що містить багато білків, мінералів і глюкози.
Їжа не повинна бути важкою. Питний режим також украй важливий, пацієнту обов’язково слід випивати 2,5 літра води.
Ця норма води допоможе швидко вивести токсини і шкідливі бактерії з організму.
Лікарський лікування починають з того, що хворому призначають антибіотики широкого спектру дії, і роблять аналіз на чутливість патогенної мікрофлори.
Після цього лікар коригує схему лікування згідно з отриманими даними.
Природно, в першу чергу призначають відхаркувальні засоби і препарати, що допомагають збити температуру.
Лікування може здійснюватися за допомогою наступних видів препаратів: препарати пеніцилінового ряду; препарати макролидного ряду; препарати аміноглікозидного ряду; муколітики.
Лікування крупозній пневмонії проводиться тільки в стаціонарних умовах. Це захворювання настільки небезпечно для життя, що про лікування в домашніх умовах або тільки за допомогою народних засобів не може бути й мови.
У перші дні хвороби рекомендується забезпечити суворий нагляд чергового персоналу за хворим, оскільки висока ймовірність розвитку гострих психозів, ослаблення серцевої діяльності.
Їжа повинна бути напіврідкою, поживною. Годувати хворого потрібно потроху, але часто. Корисно рясне питво: чай, фруктові соки, журавлинний морс, мінеральні води.
Після того як було встановлено наявність крупозного запалення легенів, хворий підлягає терміновій госпіталізації. У разі важкого стану біля ліжка хворого встановлюється індивідуальний пост.
В першу чергу забезпечується постільний режим, харчування та постійне спостереження за хворим. У період лікування готується легке і калорійне харчування, забезпечується достатня кількість рідини.
У медикаментозному лікуванні, в першу чергу, використовуються антибактеріальні препарати, представлені антибіотиками і сульфаніламідами. Антибактеріальна терапія проводиться протягом трьох днів після того, як температура стала нормальною.
Частіше застосовується норсульфазол і сульфадимезин, у відповідності з курсом терапії, встановленим лікуючим лікарем. Щоб уникнути токсичної дії препаратів, їх запивають не менш Чим половиною склянки рідини. Краще для цих цілей підходять лужні мінеральні води.
У курс лікування обов’язково включається пеніцилін. Хворому роблять внутрішньом’язові ін’єкції через кожні чотири години в кількості 200 тис. ОД. Крім того, застосовуються антибіотики тетрациклін, тераміцин та інші препарати тетрациклінової групи.
Намагатися врятувати хворому життя лікарі будуть тільки в реанімації або пульмонологічному відділенні. При крупозній пневмонії лікування буде направлено на зняття запалення органу дихання, пригнічення шкідливої діяльності бактерій, що потрапили в альвеоли і бронхи, запобігання кисневого голодування.
На спосіб терапії буде впливати в основному те, який саме збудник викликав захворювання і чи має він сприйнятливістю до певної групи ліків.
Використовуючи спеціальні медичні прилади і сенсорні датчики, лікарі-реаніматологи будуть контролювати процес газообміну в крові пацієнта. Вкрай важливо, щоб не порушився баланс кисню і вуглекислоти.
Якщо повітря надходить у недостатній кількості, застосовують метод штучної вентиляції легенів.
Якщо запалилися плевральні листки, і утворилося зовнішній тиск на дихальний орган, лікування буде проводитися за допомогою процедури, в ході якої проколюють міжреберна простір і встановлюють дренаж, завдяки чому надлишки рідини будуть усуватися з організму.
Слід зазначити, що навіть коли вдалося перемогти хворобу, близько 80% пацієнтів, які перенесли крупозне запалення легенів, все життя будуть супроводжувати певні ускладнення, що залишить після себе на дихальному органі захворювання.
Зсередини стінки бронхів і альвеол покриються щільною фіброзною тканиною, не здатної приймати повноцінну участь у процесі газообміну. Внаслідок цього з такими хворими на все життя залишаться ознаки легкої недостатності.
Вони будуть страждати від задишки навіть при незначних навантаженнях. Деякі пацієнти стикаються згодом з алергією і стають астматиками, час від часу переживаючи задуха, коли виникають спазми уражених бронхів.
Чим лікувати крупозне запалення, вирішує тільки лікар. Після підтвердження діагнозу людини в терміновому порядку госпіталізують. Йому насамперед призначають антибіотик, який допоможе придушити розмноження патогенної мікрофлори в дихальних органах.
Пневмококи мають високу чутливість до засобів, які належать до групи пеніцилінів. Тому вони є оптимальним вибором ліків для лікування важкої форми пневмонії. Якщо у бактерії виникає стійкість до пеніцилінів, то хворому прописують інший антибіотик. Зазвичай таку заміну роблять у протягом перших 72 годин після госпіталізації.
У терапії крупозного запалення дихального органу часто використовують препарати групи сульфаніламідів. Вони дозволяють підтримувати в крові необхідну концентрацію лікарських речовин. За рахунок цього забезпечується ефективна боротьба зі збудниками патологічного процесу в легенях. Уникати застосування даних ліків рекомендують при наявності сечокам’яної хвороби.
Результативність лікувальної терапії безпосередньо залежить від правильності вибору препарату, його дозування та суворого дотримання пацієнтом всіх рекомендацій фахівця щодо прийому прописаних медикаментів.
Лабораторні та інструментальні дані, важливі для діагностики хвороби
Крупозне запалення легенів – напевно, єдина з усіх форм хвороби, коли клінічний діагноз прирівнюється до етіологічним (пневмококова інфекція). Її клінічні, рентгенологічні та лабораторні ознаки дуже характерні, і встановлення діагнозу крупозній пневмонії зазвичай не викликає особливих труднощів.
Рентгенологічні ознаки крупозній пневмонії, що підтверджують діагноз:
- однорідність затемнення частки або сегмента легені;
- виразна реакція плевральної оболонки легені;
- опуклі межі ураженої частки.
Лабораторні ознаки крупозного запалення легень:
- різке збільшення числа білих кров’яних клітин в периферичній крові – нейтрофільний лейкоцитоз {amp}gt;15 тис. в 1 куб. мм з кількістю молодих клітин {amp}gt;15%
- токсична зернистість в цитоплазмі лейкоцитів – білих кров’яних клітин
- відсутність эозинофильных лейкоцитів у периферичній крові
- підвищення рівня білка фібриногену в плазмі крові
- наявність білка і білкових циліндрів у сечі, мала кількість виділюваної сечі
- виявлення в аналізі мокротиння ланцетоподібних парних мікробів-коків, пофарбованих у фіолетовий колір
- виділення культури пневмокока з мокротиння хворого
- виділення культури пневмокока з крові пацієнта в 15-20% випадків.
В крові у хворого з діагнозом «крупозна пневмонія» буде виявлений лейкоцитоз. Це означає, що кількість білих кров’яних тілець буде перевищувати нормальне значення, так як останні приймають активну участь у запаленні.
Також буде збільшена швидкість осідання еритроцитів – червоних клітин крові – на дно пробірки. Крім того, в крові може з’явитися З-реактивний білок. Це речовина в нормі відсутня, а може з’являтися лише тоді, коли яка-небудь тканина в організмі руйнується. В даному випадку руйнівний вплив хвороба має, головним чином, на тканину легень.
Важливим і високо достовірним дослідженням є рентгенографія грудної клітки. Рентгенографія проводиться в прямій і бічній проекціях. Це означає, що промені через грудну клітку хворого пропускаються двічі: спочатку спереду, а потім збоку для пацієнта.

Ділянки білого кольору на рентгенограмі називаються областями затемнення. Про можливе пневмонії буде говорити затемнення частини легені.
У разі крупозній пневмонії затемнення поширюється на цілу частку органу.
Також можна дослідити мокротиння хворого, коли вона з’явиться, щоб здійснити її посів на живильному серед в мікробіологічній лабораторії. Це дозволить точно визначити збудника хвороби у даного хворого і вибрати адекватну антибактеріальну терапію для нього. Вибір терапії проводиться за допомогою додавання в культуру збудника конкретних антибіотиків
та подальшого динамічного спостереження реакції мікроорганізму на них.
Крупозна пневмонія характеризується специфічними ознаками, та її діагностика не представляє труднощів. Для виявлення клінічної картини здаються аналізи. В першу чергу досліджується кров і сеча, де по зміні складу роблять висновки про наявність захворювання. Загальна картина доповнюється рентгенологічними дослідженнями.
Результати можуть відрізнятися, в залежності від стадії розвитку захворювання. Протягом перших діб легеневий малюнок посилюється, а тінь кореня легені розширюється. Одночасно зменшуються дихальні екскурсії діафрагми.
Надалі, рентген показує, що в області прикореневої зони відбувається утворення збільшуються ніжних фокусів затемнення. Поступово вони зливаються в одне ціле і створюють картину повного затемнення ураженої ділянки.
Діагностика захворювання може бути утрудненою, коли крупозна пневмонія протікає в атиповій формі.
Клінічна та рентгенологічна картина захворювання є досить характерними, і діагностика крупозній пневмонії, як правило, не викликає особливих труднощів. Діагноз зможе підтвердити рентген, який покаже однорідність затемнення частки або сегмента легені, чітку реакцію плевральної оболонки органу, рельєфні межі ураженої ділянки.

Основні методи обстеження при підозрі на розвиток захворювання:
- огляд хворого;
- рентген;
- аналіз мокротиння;
- загальний аналіз крові;
- аналіз сечі.
Оскільки характерна морфологічна особливість схожа з набряком легенів, допомогти точно встановити діагноз можуть способи, які дозволяють виявити пневмокок – забарвлення мазків, посіви. Крім цього, застосовується аускультація – метод діагностування, який полягає в прослуховуванні звуків в ураженому органі.
У першій стадії перкусія характеризується тим, що перкуторний звук притуплений, має тимпаническим відтінком, у той час як при аускультації можна спостерігати крепітацію – характерний хрусткий звук.
Результати лабораторних досліджень показують наступні зміни крові при крупозній пневмонії:
- Зернистість в цитоплазмі лейкоцитів.
- Нейтрофільний лейкоцитоз (більше 15 000 на 1куб.мм, кількість молодих клітин більше 15%).
- Відсутність еозинофілів.
- Підвищений вміст фібриногену.
За результатами аналізу в сечі може бути виявлений білок і білкові циліндри.
З допомогою аналізу мокроти при пневмонії можна виявити ланцетоподібні парні коки, які мають фіолетове забарвлення.
Профілактика
Якщо ви не хочете захворіти подібною недугою, вам варто дотримувати прості правила профілактики. Вони передбачають:
 Обмеження контактів з людьми під час епідемій грипу або ГРВІ. Використання спеціальних марлевих пов’язок в людних місцях.
Обмеження контактів з людьми під час епідемій грипу або ГРВІ. Використання спеціальних марлевих пов’язок в людних місцях.- Своєчасне лікування захворювань дихальних шляхів. Відмова від самолікування, оскільки воно може завдати непоправної шкоди вашій імунній системі.
- Розумне балансування сну і відпочинку. В рамках даної заходи вкрай важливо уникати перевтоми і стресів.
- Правильне харчування, яке підвищує бар’єрні сили організму. Воно повинно передбачати вживання в їжу великої кількості вітамінів і мінералів.
Профілактика пневмонії у цій формі є важливим заходом, який допомагає запобігти повторне поява запалення легенів. Вона включає в себе процедури, спрямовані на зміцнення організму і ліквідацію негативних факторів, які погіршують стан здоров’я.

Чоловікам і жінкам варто дотримуватися таких заходів профілактики крупозного запалення:
- Займатися закаливаниями. Краще віддавати перевагу повітряних ванн і вологого обтирання тіла.
- Проводити правильне лікування вірусних патологій, які вражають легені.
- Займатися своєчасним лікуванням застійних процесів у зоні малого кола кровообігу.
- Щодня виконувати зарядку.
- Дотримуватися правил гігієни.
- Уникати переохолоджень.
- Створити для себе оптимальні умови побуту.
Також дуже важливою профілактичною мірою є грамотне розподіл часу на роботу і відпочинок.
Запобігти розвиток інфекційного захворювання легенів, яке протікає в такій тяжкій формі, набагато простіше, Чим спробувати його вилікувати.
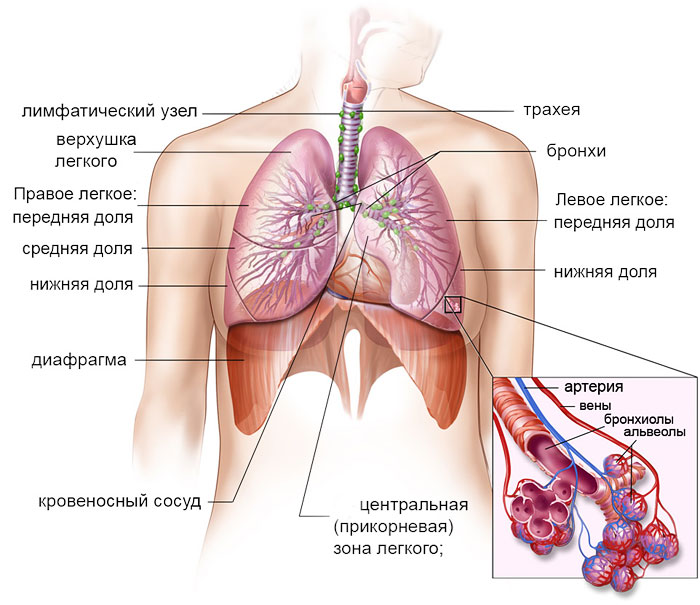
Відміну від пневмонії бронхіту – в чому різниця, ознаки і симптоми
Аналізи сечі і крові при пневмонії – значення показників
Як довго лікують пневмонію – скільки часу лікується запалення легенів
Двостороння пневмонія – симптоми, лікування, наслідки
Лівостороння пневмонія – що це таке, симптоми і лікування
Затемнення в легенях: що це може бути, як лікувати
Профілактика крупозній пневмонії повинна бути спрямована на виховання стійкості організму в цілому. Істотне значення набувають такі заходи:
- Врегулювання робочого дня;
- Правильне чергування праці та відпочинку;
- Раціональне харчування;
- Гігієнічне утримання житлових і робочих приміщень;
- Поліпшення вентиляції, опалення;
- Боротьба з пилом, шкідливими газами, різкими коливаннями температури.
Слід надавати серйозне значення нормального дихання через ніс, оскільки подразнення глотки холодним, надмірно вологим або сухим повітрям негативно позначаються на стані мигдалин і придаткових порожнин носа, що створює сприятливі умови для інфікування верхніх дихальних шляхів.
До профілактичних заходів також відносять загартовування організму, раціональну фізкультуру. Слід остерігатися переохолодження, інфікування ГРВІ та грип, в цілому вести здоровий спосіб життя.
Висновки
На закінчення хотілося б відзначити, що крупозна пневмонія – досить небезпечне захворювання. Високий рівень сучасної медицини знизив смертність від крупозної пневмонії, однак показники залишаються досить невтішними.
Це обумовлено пізнім зверненням пацієнтів за кваліфікованою лікарською допомогою. Таким чином, головною умовою успішного одужання є своєчасне звернення до лікаря, постановка правильного діагнозу і комплексне лікування даного захворювання.
Читайте про такі види пневмонії, як параканкрозная і про тотальна.
Як бачимо, крупозна пневмонія дійсно є одним з найбільш важких захворювань дихальних органів, нерідко приводить до смертельного результату. Однак при своєчасному виявленні її ознак і правильному підході до лікування хвороби позбутися від неї не можна.
Ваша задача в даному випадку: при появі перших ознак захворювання направити людину на лікування в лікарню і простежити за тим, щоб всі приписи лікаря, йому призначені, виконувалися в строгості.
Прогноз
При своєчасній діагностиці і лікуванні крупозній пневмонії прогноз на одужання сприятливий. В іншому випадку він значно погіршується, особливо у людей з імунодефіцитом.
Застосування антибіотиків знижує ризик розвитку ускладнень і летального результату. Такі випадки можливі у літніх пацієнтів, що страждають серцевою недостатністю, а також при ускладненнях менингиального типу.
Підступність крупозній пневмонії полягає в утрудненні діагностики на ранньому етапі її розвитку. Основне завдання полягає в максимально швидкому купіруванні запальної симптоматики, попередженні кисневого голодування головного мозку і придушенні бактеріальної активності.