Механізм розвитку захворювання
Причинами розвитку цієї неприємної і небезпечної хвороби стає, як правило, досить слабкий імунітет, який не може повноцінно впоратися з інфекцією, що потрапила в організм дорослої людини чи дитини.
Крупозна пневмонія у дітей або дорослих може виникати в результаті переохолодження, перенесеної застуди, тому більшість усіх випадків розвитку хвороби можна віднести на зимовий і весняний час року.
На більш важкий перебіг пневмонії буде впливати і те, що організм людини може бути интоксикованным в результаті прийому алкоголю, наркотиків, куріння. Факторами, які провокують запалення легень можуть бути сильна перевтома, погана екологія, погані умови праці. Все це робить організм людини більш слабким і беззахисним.
Останнім часом статистика показує, що захворювання поширилося по всьому світу і тепер його можна зустріти у всіх широтах. При цьому в місцях з холодним або ж постійно мінливим кліматом ризик захворіти запаленням легенів у кілька разів вище.
У той же час кількість хворих на крупозну пневмонію дещо знизилася, те ж саме можна сказати і про кількість летальних випадків внаслідок даного захворювання. Захворіти можуть люди різного віку, але, як правило, збудник крупозній пневмонії частіше вражає людей у віці від 18 до 40 років.
Крупозна пневмонія на відміну від звичайної вражає повністю всю частку легені. Дуже рідко локалізація відбувається в окремому сегменті або ж частини легені людини. Поширення запального процесу, в більшості випадків, не йде далі тільки завдяки тому, що відбувається прийом антибіотиків.
- Стадія припливу триває один-два дні. У цей період виникає дуже різка гіперемія і починає з’являтися серозна ексудація.
- Стадія червоного опеченения. На цій стадії альвеоли ураженої легені заповнюються масою фібрину в якій знаходиться дуже багато еритроцитів. Уражена ділянка легені набуває коричневий колір з червонуватим відтінком, можна відзначити деякі ущільнення, що роблять це легке схожим на печінку людини.
- Стадія сірого опеченения. В альвеолах дуже швидко збільшується кількість лейкоцитів. У свою чергу, починають зникати еритроцити. Ця стадія спостерігається у хворого вже на п’ятий день перебігу пневмонії крупозного типу.
- Стадія руйнування. На цьому етапі відбувається розсмоктування фібрину в альвеолах, і зникають лейкоцити.
Крупозный тип пневмонії в більшості випадків виникає в нижній долі правої легені. Варто відзначити, що запальний процес при цьому розвивається ще й на плевру легені. Перші симптоми виникають досить швидко, у людини спостерігається сильний озноб.

Як показує практика, з ранку людина почуває себе абсолютно здоровим, але вже в другій половині він дуже різко починає відчувати холод і озноб, з’являється різке нездужання, що змушує негайно залишити всі справи і лягти.
Озноб спостерігається максимум протягом години, потім з’являється дуже сильний жар. Як правило, температура різко підскакує до 39-40 градусів. Далі протягом декількох днів спостерігається лихоманка, весь час озноб змінюється дуже різким підвищенням температури.
Якщо не використовувати для лікування антибіотики, то трохи легше стане, тільки на 10 день після того, як з’явилися перші ознаки крупозній пневмонії. Саме тоді відбувається дуже різке і критичне падіння температури тіла, яка такою й залишається протягом доби.
У перші кілька годин після початку розвитку пневмонії хвора людина може відчувати досить сильні болі в боці, інтенсивність яких зростає за час дихання або ж при сильному сухому кашлі.
На третій день з’являється дуже густа харкотиння, що важко відділяється. Характерні симптоми крупозній пневмонії – виділення «іржавого» харкотиння в кількості до 200 мл за добу і занадто прискорене дихання.
В окремих випадках у хворого, особливо у дітей, може виникати нудота і навіть блювота. Пропадає апетит, при цьому мова трохи набрякає і стає дуже сухим. Може бути запор або метеоризм. Крім того, стає помітним підвищення в крові білірубіну, що забарвлює шкіру в жовтуватий колір. Це означає, що відбулося порушення працездатності печінки.
У виникненні хвороби провідну роль відіграють 2 фактора: патогенна (микрофлорапневмококки, диплококки, стафілококи, віруси та ін) і алергічна сенсибілізація організму.
Всі автори, що вивчали етіологію крупозній пневмонії, приблизно в 95% випадків виявляли пневмококи Френкеля. Найбільш часто при цій формі пневмонії зустрічалися пневмококи I і II, рідше III і IV типів;
Всі без винятку стадії крупозній пневмонії супроводжуються интоксикационным синдромом, який викликаний хвороботворної діяльністю збудником захворювання – пневмококової інфекцією.
Пульмонологи багато років проводили медичні дослідження і з’ясували, що розвиток хвороби провокує не тільки основний збудник крупозній пневмонії – пневмокок, але і стрептокок, золотистий стафілокок і, як уже говорилося, паличка Фрідлендера.
За найкоротші терміни запальний процес проникає вглиб дихального органу. Поряд з цим запальні плями розширюються по всій поверхні легені. З-за швидкого розвитку захворювання імунна система і її клітини не в змозі ефективно протистояти дуже широкої ураженої площі.
З-за цього в альвеолах утворюється скупчення рідини, яка нагадує густу мокроту. Після цього бронхи набрякають, і звужується їх просвіт. Хворий відчуває сильний біль у грудях, дихання утруднюється.
При крупозній пневмонії, причини якої укладено у проникненні в організм палички Фрідлендера, крім двостороннього запалення, виникає ще й сильна інтоксикація організму. Паличка потрапляє в стінки альвеол, в результаті чого тканини легенів запалюються, і виникає алергічна реакція з боку імунної системи.
Цей збудник є дуже токсичним, тому за дуже короткий час призводить до руйнування клітинної структури легень. Внаслідок цього виникає крупозна часткова пневмонія – утворюється велика крупозна висип, яка з часом перетворитися у виразки, що виділяють інфільтрат.
Ця патологія характеризується наявністю запально-алергічного ураження легень. Для крупозної пневмонії характерно наявність ущільнення в 1 або відразу декількох частках легені.
З плином часу в альвеолах з’являється випіт. На цьому тлі відбувається виключення з газообміну легеневої тканини. Найчастіше захворювання діагностується у людей у віці 18-40 років. Діти хворіють набагато рідше.
Головним фактором розвитку цього небезпечного патологічного стану є зниження імунітету, що втратило здатність справлятися з проникла в організм інфекцію.
При цьому спостерігається істотне зниження очисної функції бронхів і підвищення проникливості альвеолярних мембран. На цьому тлі легені стають беззахисними перед проникненням в них вірусів.
Зазвичай це захворювання діагностується восени, взимку або ранньою весною. Саме в цей час люди найчастіше переохолоджуються і переносять простудні захворювання. На більш тривалий і важкий перебіг аномалії впливає тривалий прийом спиртних напоїв і куріння.
Виділяють наступні стадії крупозної пневмонії:
- Приплив (тривалість варіюється від 12 до 36 годин).
- Червоне опеченение (тривалість варіюється від 24 до 72 годин).
- Сіре опеченение (тривалість варіюється від 2 до 6 днів).
- Дозвіл.
Перша стадія характеризується наявністю яскраво вираженої гіперемії тканини легені. У капілярах спостерігається стаз крові. Для другої стадії характерно поява в альвеолах випоту. На третій стадії спостерігається припинення діапедезу еритроцитів. На легеневому розрізі зберігається чудова зернистість.
При протіканні останньої стадії спостерігається розчинення і розрідження фібрину. Це відбувається під впливом протеолітичних ферментів. Стадія дозволу вважається найбільш тривалою.
При гіршому розкладі в осередку ураження спостерігається розростання сполучної тканини. Це призводить до цирозу легені. Ще одним небезпечним слід вважати прогресування гнійного розплавлення.
В результаті розвивається абсцес, а потім і гангрена легені. У дітей на тлі розвитку крупозної пневмонії часто прогресує бронхіальна астма.
Провісників цього патологічного стану не існує. Специфічні симптоми захворювання з’являються вже в перші 2-3 години після зараження.
Ознаки крупозній пневмонії
Всі симптоми хвороби ділять на дві групи: бронхолегеневі та інтоксикаційні. До основних зараховують наступні ознаки:
- кашель;
- хворобливі відчуття в області грудини;
- відділення мокроти, що містить прожилки крові;
- диспное і тахіпное.
Причиною виникнення кашльового синдрому при пневмонії стає подразнення блукаючого і гортанного нервів. Вони розташовуються в області горла, гортані, глотці.
На початковому етапі слиз накопичується в дрібних бронхах, тому кашель може бути відсутній. Після надходження мокротиння у верхні сегменти ураженого органу інтенсивність характерних ознак збільшується. Виявити недугу у дорослих і дітей на ранній стадії досить складно.
Кашель буває сухим і вологим. Висновок скупчилася слизу здійснюється в кінці першого тижня після появи перших симптомів пневмонії. Катаральні явища супроводжуються розвитком інтоксикаційного синдрому.
При тахікардії відбувається підвищення частоти серцевих скорочень. У переліку клінічних симптомів крупозного запалення присутній озноб, надмірна пітливість, підвищена температура, диспепсія, втрата орієнтації у просторі, проблеми зі сном.
Ознаки хвороби у дітей і дорослих мають свої особливості, які враховують при проведенні первинного огляду.
Симптоми у дітей
- В першу чергу звертають увагу на можливі порушення дихання. Воно може почастішати, а дихальні рухи збиваються з нормального ритму. Немовлята в такт з вдихами кивають головою, надувають щоки, витягають губи.
- Запалене легке деформується і це стає помітно при візуальному спостереженні.
- Зверніть увагу на сухий тривалий кашель. Він стає більш інтенсивним, коли дитина приймає їжу або плаче. Наявність запальних процесів визначають за аналізом крові.
- Початок пневмонії характеризується підвищенням температури. Її неможливо знизити навіть з допомогою жарознижуючих засобів.
- Настає слабкість, сильна пітливість, пропадає апетит. Дитина постійно вередує і плаче.
Симптоми у дорослих
Головною ознакою хвороби є сильний сухий кашель, що спостерігається протягом тривалого часу. Поступово, він погіршується, з’являються гнійні виділення.
Запальний процес в легенях буває продовженням інфекційних і застудних захворювань, що тривають більше семи днів. Виникає нездужання, в тілі відчувається слабкість. Крім кашлю, болить горло. Жарознижуючі препарати від застуди дають нульовий ефект. При найменших підозрах на захворювання, потрібно негайно звертатися до лікаря.
Ознаки і симптоми крупозній пневмонії
Типова крупозна пневмонія починається гостро з приголомшливого ознобу, сильного головного болю, підвищення температури до 39-40°C. Озноб зазвичай триває від 1 до 3 ч. Незабаром з’являється біль у боці, частіше на ураженій стороні.
Іноді вона може виникнути нижче реберної дуги, в животі, симулюючи гострий апендицит, ниркову або печінкову кольку і т. д. Це найчастіше буває при локалізації запалення в нижній частці легені, коли в процес втягується діафрагмальна плевра.
При загальному огляді хворого крупозною пневмонією відмічається гіперемія щік, більш виражений на ураженій стороні, задишка, ціаноз, участь в диханні крил носа, нерідко herpes labialis et nasalis. Іноді вже в перші дні можна визначити відставання при диханні однієї половини грудної клітки. Голосове тремтіння над ураженою часткою кілька посилено.
Звукові явища при крупозній пневмонії, над легенями дуже різноманітні і залежать від клініко-морфологічних змін (поширеність процесу, стадія розвитку і ін). На початку захворювання при крупозній пневмонії відповідно ураженої частки можна виявити укорочення перкуторного звуку, нерідко з тимпаническим відтінком (так як в альвеолах одночасно є рідина і повітря).
У стадії розпалу крупозній пневмонії (відповідно виділеним патологоанатомами стадіями червоного і сірого опеченения) загальний стан хворого важкий, що пояснюється не тільки розмірами виключеною з акту дихання частини легені, але в першу чергу інтоксикацією.
Спостерігається прискорене поверхневе дихання (30-40 за хвилину), тахікардія (100-120 ударів в хвилину). Над ураженою часток легені в цей період визначається тупість, при аускультації – бронхіальне дихання, голосове тремтіння і бронхофонія посилені.
У ряді випадків голосове тремтіння відсутня або виявляється ослабленим (при поєднанні з плевритом, а також при масивній крупозній пневмонії, коли запальний ексудат заповнює і призводять бронхи); в цих випадках бронхіальне дихання не вислуховується.
Внаслідок інтоксикації раніше, до застосування антибіотиків, у хворих на крупозну пневмонію нерідко спостерігалася судинна недостатність з різким падінням артеріального тиску. Судинний колапс при крупозній пневмонії, супроводжується загальним занепадом сил, падінням температури, підсиленням задишки, ціанозом, пульс стає слабким і частим, малого наповнення.
Також страждає нервова система (виникає загальне занепокоєння, порушується сон, можуть з’явитися галюцинації та марення – особливо часто це спостерігається у алкоголіків), серце, печінку, нирки та інші органи.
Підвищена температура, якщо не розпочато лікування антибіотиками або сульфаніламідними препаратами, утримується протягом 9-11 днів; в цих випадках температурна крива має тип континуумом. Падіння температури при крупозній пневмонії відбувається або критично, протягом 12-24 год, або літично протягом 2-3 діб.
В стадії вирішення при крупозній пневмонії, після розрідження ексудату, повітря знову починає проникати в альвеоли, внаслідок чого притуплення перкуторного звуку зменшується, з’являється тимпанічний відтінок його, бронхіальне дихання слабшає.
Знову починає прослуховуватися крепітація (крепітація дозволу crepitatio redux), обумовлена разлипанием стінок альвеол при надходженні в них повітря; прослуховуються вологі хрипи. Потім зникає посилене голосове тремтіння, бронхофонія, а потім і бронхіальне дихання.
Зміна крові зазвичай характерно для крупозної пневмонії. У першу чергу це стосується лейкоцитів, кількість яких зростає до 15 000-25 000 в 1 мм3, 80-90% лейкоцитів складають нейтрофіли, нерідко відзначається зрушення вліво до юних.
Мокрота в стадії приливу при крупозній пневмонії, в’язка, зі злегка червонуватим відтінком, містить багато білка, трохи лейкоцитів, еритроцитів, альвеолярних клітин, макрофагів. В стадії червоного опеченения мокротиння трохи, вона іржавого кольору, що містять фібрин, а також в дещо більшій кількості формені елементи.
В стадії сірого опеченения значно збільшується кількість лейкоцитів, харкотиння стає слизово-гнійною. В стадії вирішення лейкоцити і фібрин перетворюються в детрит, який і визначається у мокротинні, з’являється багато макрофагів.
Рентгенологічні зміни в легенях при крупозній пневмонії, різноманітні і залежать від стадії процесу. Спочатку відмічається посилення легеневого малюнка, потім з’являються вогнища затемнення, які зливаються між собою.
Утворилася тінь відповідає частці або сегмента легені. Відновлення нормальної прозорості легень відбувається поступово і триває до 2-3 тижнів. Динаміка рентгенологічних змін при пневмонії, залежить від термінів початку лікування.
До широкого впровадження в практику антибіотиків і сульфаніламідних препаратів при крупозній пневмонії досить часто спостерігалися ускладнення, в даний час вони зустрічаються значно рідше. Нерідко виникали гнійні процеси в легенях і плеврит, зазвичай гнійний.
Приєднання плевриту супроводжується додатковим підвищенням температури, збільшенням лейкоцитозу і перкуторными і аускультативными феноменами, які зазвичай спостерігаються при ексудативних плевритах.
міокардит (див. Міокардит), менінгіт (див. Менінгіт), вогнищевий нефрит (див. Нефрит). У разі затримки розсмоктування ексудату і його проростання сполучною тканиною в ряді випадків розвивався цироз ураженої частки легені (карнификация).
В залежності від того, який збудник викликав крупозную пневмонію, симптоми цього захворювання будуть відрізнятися. З того, як розвивається клінічна картина, прояви хвороби поділяють на такі типи:
- Інтоксикаційні. Крім запалення, з’являється почуття спраги, нудота і блювота, пронос, головний біль. Потім порушиться функціонування нирок, оскільки це основний орган, який бореться з токсинами.
- Бронхолегеневі. Такі ознаки крупозній пневмонії включають в себе кашель, важке і часте дихання, задишку. Відходить мокротиння, при крупозній пневмонії вона буде жовто-зеленого, іноді з кров’яними домішками. У хворого спостерігаються неакцентрированные бронхоспазми, з-за чого може розвинутися страх задухи. Завжди присутній біль в грудях і загрудном просторі.
Крім цього, основні симптоми у дорослих при крупозній пневмонії будуть наступними:
- озноб;
- посилене потовиділення;
- головний біль;
- голосове тремтіння;
- висока температура, яка може піднімати вище 40 градусів;
- млявість і ломота в суглобах кінцівок.
Характерні симптоми у дітей:
- збліднення шкіри;
- блювання;
- підвищене газоутворення;
- прискорене дихання;
- відставання під час дихання пошкодженої частини грудної клітки: при гострій правобічної пневмонії – правій частині, лівобічною – лівої.
Симптоматика крупозній пневмонії відрізняється ураганним прогресуванням і різким наростанням. Часткова пневмонія, як правило, виникає різко і відразу характеризується вираженими симптомами:
- сильний озноб, ломота в м’язах;
- сильний головний біль, підвищена пітливість;
- різке підвищення температури тіла;
- колючі болі в грудях, що посилюються при вдиху;
- задишка, кашель, утруднене дихання;
- астенічний синдром.
Нерідко лобарна пневмонія у ранній стадії супроводжується герпесними висипаннями в околоротовой зоні. Особливості перебігу захворювання проявляються і в збільшенні навантаження на серцевий м’яз, що проявляється в блідості шкірних покривів і в цианозе тканин.
В окремих випадках до спільної симптоматикою інтоксикації приєднуються ознаки ураження центральної нервової системи. У хворого в цьому випадку проявляється сплутаність свідомості, сильний головний біль, блювота. Малюки, в яких діагностовано бактриальная пневмонія, часто скаржаться на біль у животі.
Симптоми у дорослих
Особливості проявів у дітей
При двосторонньої пневмонії у дитини формується симптоматика, відмінна від тієї, яка розвивається у дорослих. Виділяють наступні особливості:
- В клінічній картині пневмонії відсутні температурні перепади і хворобливі відчуття в боці.
- Характерні ознаки, перелічені вище, доповнюються ригідністю м’язів і судорожним синдромом.
- При крупозном запаленні у неповнолітніх у процесі дихання беруть участь допоміжні м’язи грудного пояса.
- З-за кисневого голодування з’являється ціаноз обличчя і кінцівок.
Малюки часто страждають від атипових форм крупозній пневмонії.
Діагностика крупозній пневмонії зазвичай не складає труднощів для фахівців. У більшості випадків попередній діагноз кваліфікований фахівець може поставити хворому вже після візуального огляду, прослуховування і пальпації. Для конкретизації діагнозу хворому призначають, в першу чергу, клінічні аналізи і рентген.
- При перших симптомах, що вказують на те, що у пацієнта розвивається часткова пневмонія, доктор призначає рентгенологічне обстеження. На знімку при тій формі патології діагност переглядає опуклі межі ураженої частки в легкому з однорідним затемненням, плевральна оболонка має чітку реакцію.
- Загальний аналіз крові призначається для того, щоб визначити швидкість осідання еритроцитів і інші показники, що вказують на інтенсивність запального процесу. З цією ж метою призначається загальний клінічний аналіз сечі.
- Аналих мокротиння у хворого на пневмонію беруть для того, щоб в посіві визначити мікроба-збудника патологічного процесу в легенях і скоригувати на основі одержаних даних дослідження лікування.
Крім того, доктора беруть біохімію крові на аналіз. Комплексне поєднання клінічних показників крові та інших лабораторних аналізів дає лікареві можливість побачити загальну картину розвитку патологічного процесу в легенях.
Особливості діагностики запального процесу
Крупозна пневмонія характеризується специфічними ознаками, та її діагностика не представляє труднощів. Для виявлення клінічної картини здаються аналізи. В першу чергу досліджується кров і сеча, де по зміні складу роблять висновки про наявність захворювання. Загальна картина доповнюється рентгенологічними дослідженнями.
Результати можуть відрізнятися, в залежності від стадії розвитку захворювання. Протягом перших діб легеневий малюнок посилюється, а тінь кореня легені розширюється. Одночасно зменшуються дихальні екскурсії діафрагми.
Надалі, рентген показує, що в області прикореневої зони відбувається утворення збільшуються ніжних фокусів затемнення. Поступово вони зливаються в одне ціле і створюють картину повного затемнення ураженої ділянки.
Діагностика захворювання може бути утрудненою, коли крупозна пневмонія протікає в атиповій формі.
Клінічна та рентгенологічна картина захворювання є досить характерними, і діагностика крупозній пневмонії, як правило, не викликає особливих труднощів. Діагноз зможе підтвердити рентген, який покаже однорідність затемнення частки або сегмента легені, чітку реакцію плевральної оболонки органу, рельєфні межі ураженої ділянки.
Основні методи обстеження при підозрі на розвиток захворювання:
- огляд хворого;
- рентген;
- аналіз мокротиння;
- загальний аналіз крові;
- аналіз сечі.
Оскільки характерна морфологічна особливість схожа з набряком легенів, допомогти точно встановити діагноз можуть способи, які дозволяють виявити пневмокок – забарвлення мазків, посіви. Крім цього, застосовується аускультація – метод діагностування, який полягає в прослуховуванні звуків в ураженому органі.
У першій стадії перкусія характеризується тим, що перкуторний звук притуплений, має тимпаническим відтінком, у той час як при аускультації можна спостерігати крепітацію – характерний хрусткий звук.
Результати лабораторних досліджень показують наступні зміни крові при крупозній пневмонії:
- Зернистість в цитоплазмі лейкоцитів.
- Нейтрофільний лейкоцитоз (більше 15 000 на 1куб.мм, кількість молодих клітин більше 15%).
- Відсутність еозинофілів.
- Підвищений вміст фібриногену.
За результатами аналізу в сечі може бути виявлений білок і білкові циліндри.
З допомогою аналізу мокроти при пневмонії можна виявити ланцетоподібні парні коки, які мають фіолетове забарвлення.
Можливі ускладнення
Двостороння пневмонія дає поштовх розвитку наслідків легеневого і позалегеневого характеру. Серед потенційних ускладнень виділяють наступні патології:
- токсичний шок;
- сепсис;
- плеврит;
- гостра дихальна недостатність;
- гангрена легені;
- плевральний випіт;
- перикардит;
- ендокардит.
Запалення легенів – серйозна хвороба, у якої немає вікових обмежень. Комплексне лікування має проходити під контролем лікаря. Якщо при правобічної чи лівобічної пневмонії виникли ускладнення, людині потрібна невідкладна медична допомога.
При відсутності грамотного лікування крупозне запалення легеневих часток призводить до тяжких ускладнень. Деякі з них є причиною смертельного результату. Дане захворювання може викликати наступні стани:
- Позалегеневі – менінгіт, токсичний шок, зміна структури судин легенів, запалення черевної порожнини і нирок.
- Легеневі – абсцес і цироз дихального органу, випотной плеврит.
Знизити ризик розвитку ускладнень допомагають сучасні медикаментозні препарати.
При крупозній пневмонії ускладнення представляють собою цілий ряд небезпечних станів, яким потрібна невідкладна медична допомога. Лікування повинно здійснюватися у відділення інтенсивної терапії.
Можливі наступні ускладнення крупозної пневмонії:
- інфекційно-токсичний шок;
- запалення оболонки органу дихання;
- запалення серцевої сумки;
- гнійний плеврит;
- зараження крові, в результаті чого інфекція пошириться по всьому організму.
Найбільш частими ускладненнями є, затяжний перебіг пневмонії і розвиток хронічних бронхолегеневих захворювань. Головною причиною затяжного перебігу вважається порушення специфічного і неспецифічного захисту, тобто зміна реактивності макроорганізму.
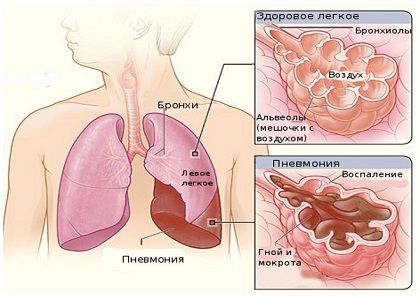
Це поняття включає в себе зниження функціональної активності імунокомпетентних Т – і В-клітин, зменшення синтезу імуноглобулінів, пригнічення системи комплементу, пригнічення фагоцитозу. Все це знижує протиінфекційний захист макроорганізму і сприяє млявого, затяжного вирішення вогнища запалення.
Абсцес і гангрена легені виникають найчастіше в патологічно зміненому організмі, сенсибилизированном ще до захворювання пневмонією, ослабленому або який-небудь інший хворобу — цукровий діабет, подагра, сифіліс та ін..
Нагноювальні захворювання легень розвиваються в розпалі крупозній пневмонії або на кінець захворювання. Клінічно вони проявляються погіршенням загального стану хворого, підвищенням температури, ознобом, появою великої кількості гнійної або гнильної мокротиння з неприємним запахом.
При вислуховуванні виявляється наявність звучних або навіть дзвінких вологих хрипів, які до цього не визначалися. Діагностика абсцесу легені, крім клінічних даних, ґрунтується на даних рентгенологічного дослідження та аналізу мокротиння.
Парапневмонический і метапневмонический випотной плеврит.
Сухий плеврит майже завжди супроводжує крупозній пневмонії і не вважається її ускладненням. Приєднання серозно-фіброзного або гнійного плевриту — одне з важких ускладнень, що спостерігається зазвичай у кінці захворювання.
Набряк легенів розвивається внаслідок ослаблення серцевого м’яза і змін в судинних стінках. Стан хворого при цьому значно погіршується, з’являється задишка та відчуття нестачі повітря, кашель посилюється і супроводжується появою пінистої мокроти.
Обличчя стає блідим. Тони серця глухі. Пульс частий, слабкого наповнення. Артеріальний тиск знижений. Дихання шумне, клекотливе, чутне на відстані, прискорене; при вислуховуванні відзначається багато різнокаліберних вологих хрипів.
Ці ускладнення частіше спостерігаються у літніх людей і у осіб, які страждають захворюваннями серцево-судинної системи.
Серед позалегеневих ускладнень найбільше значення мають гостра судинна — колапс і серцева недостатність. Вони виникають у хворих з поширеним — зазвичай многодолевым процесом при пізній госпіталізації та неефективності лікування, нерідко на тлі хронічних захворювань серцево-судинної системи — ішемічна хвороба, пороки серця, артеріальна гіпертензія.
Серцево-судинна недостатність розвивається внаслідок токсичного ураження судиннорухового центру або безпосереднього ураження токсинами серцевого м’яза і периферичних судин; не виключається можливість порушення функції надниркових залоз.
Колапс характеризується раптовим погіршенням загального стану хворого, появою слабкості, шуму у вухах, потемніння в очах, шкіра ціанотична, вкрита потом. Пульс малий, частий, нерідко ниткоподібний, артеріальний тиск знижений. Тони серця приглушені.
Крупозна пневмонія може ускладнюватися вогнищевим нефритом, значно рідше — дифузним гломерулонефритом. Ураження печінки при лобарної пневмонії іноді проявляється жовтяницею, яка може бути наслідком імунної гемолітичної анемії. Рідкісними ускладненнями стали перикардити, ендокардити, менінгіти.
Крупозна пневмонія може призвести до легеневий і позалегеневий ускладнень. У першому випадку утворюється гострий абсцес або гангрена легені, а також утворення ексудату і емпієма плеври. При позалегеневих ускладнень відбувається поширення інфекції за допомогою кровоносних і лімфатичних шляхів.
Сучасні методи лікування майже на 100% виключають розвиток у дітей важких ускладнень. Частіше крупозна пневмонія дає ускладнення на плевру, викликаючи в ній запальні процеси. Уникнути ускладнень можна тільки за допомогою правильного і вчасно розпочатого лікування.
Діагностування
При пневмонії діагностику проводять в стаціонарі. Заходів, прийнятих в домашніх умовах, в більшості випадків буде недостатньо. Ознаки, які з’являються при плевропневмонії, відрізняються специфічністю.
- перкусія;
- аускультація;
- бронхоскопія;
- біопсія легеневої тканини;
- лабораторні дослідження;
- рентген.
З допомогою останнього методу визначають зону ураження, інтерстиціальні зміни, характер затемнень. При пневмонії посилюється судинний малюнок, підвищується щільність функціональної тканини, розширюються коріння бронхіального дерева.
Крупозна пневмонія – лікування.
Хворого, який страждає від запалення легенів, направляють в пульмонологічне відділення. На останній стадії пневмонії виникає необхідність в реанімації. За допомогою лікувальних заходів відбувається:
- корекція метаболізму і газообміну;
- нейтралізація патогенної мікрофлори;
- стабілізація роботи дихальної системи.
При проходженні терапії контролюють рівень газів у крові. При його зміні проводять інгаляції.
- строгий постільний режим;
- щадна дієта;
- скоригований питний режим.
В раціон включають свіжі фрукти і овочі, каші, страви, приготовані на пару. Хворому доведеться забути про маринади, смажену і жирну їжу. Міцні напої замінюють неміцним чаєм, мінеральною водою, ягідними морсами і свіжовичавленими соками.
Прийом препаратів
Для усунення крупозній пневмонії використовують комбіновану лікарську схему, що включає в себе антибіотики, муколітики антигістаміни. Також застосовують препарати, які володіють жарознижуючі, протизапальні й відхаркувальні властивості.
Медикаменти підбирає лікар. Щоб домогтися позитивного ефекту при лікуванні запалення легенів, необхідно слідувати рекомендаціям фахівця і вказівок виробника. Останні перераховані в анотації, що додається до лікарського засобу.
Антибіотики та препарати, що містять сульфаніламіди, підвищують ризик інтоксикації організму. Щоб попередити розвиток негативних наслідків при пневмонії, медикаментозну схему вводять лужні розчини.
Якщо пацієнт входить у групу ризику, йому призначають цефалоспорини. Вони відрізняються високою ефективністю і безпекою. При важкої пневмонії застосовують фторхінолони. Виниклі ускладнення лікують паралельно з основним захворюванням.
Народна медицина
- іван-чай;
- чина посівна;
- синюха;
- козяча верба.
Лікувальну суміш можна приготувати з лісових горіхів, меду і солодкого вина. 50 г ядер відварюють у вині, до готового складу додають продукт бджільництва. Ліки приймають перед їжею.
Потужний ефект при пневмонії дає сирний компрес. Даний рецепт категорично заборонено використовувати разом з антибіотиками. Щоб провести процедуру, потрібно слідувати певним алгоритмом. Спочатку сир підігрівають.
В отриману суміш кладуть столову ложку меду. Склад поміщають на вощений папір. Хворий повинен прийняти горизонтальне положення. Корж кладуть на груди. Щоб попередити опіки, між шкірою і лікувальним складом мають бавовняну серветку.
Лікування крупозній пневмонії проводиться в умовах стаціонару і під постійним контролем і наглядом лікарів. Фахівці сходяться на думці, що таке серйозне захворювання у домашніх умовах не лікується з-за ризику розвитку ускладнень.
Лікування при крупозній пневмонії призначається на тлі обов’язково протимікробної терапії з приєднанням додаткових терапевтичних засобів.
- Вірний вибір протимікробної антибіотика є головною умовою успішного лікування. Враховуючи той факт, що ця форма пневмонії, що викликається мікробним агентом, чутливих до пеніциліну, то в більшості випадків хвороба лікується саме антибіотиками пеніцилінового ряду: аналіз мокротиння покаже, підходить хворому для лікування пеніцилін чи ні. У тому випадку, якщо посів на чутливість мікрофлори харкотиння показав стійкість інфекційного агента до пеніцилінів, застосовуються медикаменти з групи «захищених» пеніцилінів.
- Чим лікувати запальне стан в легенях крім антибіотиків, вирішить лікар, виходячи з тяжкості і вираженості симптоматики та лабораторних показників та рентгенологічного досліджень. Часто до протимікробної терапії додають відхаркувальні і бронхорозширюючі препарати, цей курс допоможе виведення в’язкого секрету з альвеол і очищенню бронхів.
- Для нормалізації порушеного газообміну і зняття симптомів кисневого голодування тканин застосовують метод оксигенотерапії.
- Симптоматичне лікування передбачає прийом препаратів, що знімають симптоми спека, лихоманки, ознобу. Противогерметические препарати вводяться за наявності герпесних висипань у пацієнта.
- Фізіотерапевтичні методи застосовують після зняття перших виражених симптомів, якими проявляється інфекційна пневмонія.
Перш Чим приступити до лікування крупозного запалення легенів антибіотиком, хворому призначають внутрішньошкірну пробу для перевірки індивідуальної переносимості препарату.
Людина, яка хворіє на крупозну пневмонію, як правило, направляється лікарями в стаціонар. Якщо захворювання протікає дуже важко, у хворого з’являється марення, то необхідний постійний контроль фахівців.
Дуже важливу роль грає правильний і дуже ретельний догляд за людиною. Протягом того часу, що спостерігається лихоманка, ні в якому разі не можна вставати з ліжка. При цьому на постіль також подається судно, щоб хворий не вставав навіть у туалет.
Людина повинна перебувати в трохи піднятому положенні. Це можна зробити тільки за допомогою спеціальної ліжка або ж, якщо покласти кілька великих подушок. Обов’язково потрібно провітрювати палату, щоб повітря було свіжим і звичайно ж в достатній кількості.
Раціон людини, яка крупозною пневмонією повинен включати в себе легку, але при цьому досить калорійну їжу. Крім того, потрібно вживати якомога більше рідини: чай, соки, кава, молоко, бульйони. Додатково їсти некруто зварені яйця, сухарі і вітамін С у будь-яких його проявах.
Найшвидшим способом позбутися від цього захворювання є прийом сульфаніламідних препаратів і різного роду антибіотиків. При цьому необхідно максимально точно дотримуватися дозування, яку призначив лікар.
Для того, щоб лікарські препарати не викликали інтоксикації організму, кожен раз їх потрібно запивати, як мінімум, половиною склянки рідини. Ідеально буде, якщо хворому давати лужну мінеральну воду.
Після того як було встановлено наявність крупозного запалення легенів, хворий підлягає терміновій госпіталізації. У разі важкого стану біля ліжка хворого встановлюється індивідуальний пост.
В першу чергу забезпечується постільний режим, харчування та постійне спостереження за хворим. У період лікування готується легке і калорійне харчування, забезпечується достатня кількість рідини.
У медикаментозному лікуванні, в першу чергу, використовуються антибактеріальні препарати, представлені антибіотиками і сульфаніламідами. Антибактеріальна терапія проводиться протягом трьох днів після того, як температура стала нормальною.
Частіше застосовується норсульфазол і сульфадимезин, у відповідності з курсом терапії, встановленим лікуючим лікарем. Щоб уникнути токсичної дії препаратів, їх запивають не менш Чим половиною склянки рідини. Краще для цих цілей підходять лужні мінеральні води.
У курс лікування обов’язково включається пеніцилін. Хворому роблять внутрішньом’язові ін’єкції через кожні чотири години в кількості 200 тис. ОД. Крім того, застосовуються антибіотики тетрациклін, тераміцин та інші препарати тетрациклінової групи.
Намагатися врятувати хворому життя лікарі будуть тільки в реанімації або пульмонологічному відділенні. При крупозній пневмонії лікування буде направлено на зняття запалення органу дихання, пригнічення шкідливої діяльності бактерій, що потрапили в альвеоли і бронхи, запобігання кисневого голодування.
На спосіб терапії буде впливати в основному те, який саме збудник викликав захворювання і чи має він сприйнятливістю до певної групи ліків.
Використовуючи спеціальні медичні прилади і сенсорні датчики, лікарі-реаніматологи будуть контролювати процес газообміну в крові пацієнта. Вкрай важливо, щоб не порушився баланс кисню і вуглекислоти.
Якщо повітря надходить у недостатній кількості, застосовують метод штучної вентиляції легенів.
Якщо запалилися плевральні листки, і утворилося зовнішній тиск на дихальний орган, лікування буде проводитися за допомогою процедури, в ході якої проколюють міжреберна простір і встановлюють дренаж, завдяки чому надлишки рідини будуть усуватися з організму.
Слід зазначити, що навіть коли вдалося перемогти хворобу, близько 80% пацієнтів, які перенесли крупозне запалення легенів, все життя будуть супроводжувати певні ускладнення, що залишить після себе на дихальному органі захворювання.
Зсередини стінки бронхів і альвеол покриються щільною фіброзною тканиною, не здатної приймати повноцінну участь у процесі газообміну. Внаслідок цього з такими хворими на все життя залишаться ознаки легкої недостатності.
Вони будуть страждати від задишки навіть при незначних навантаженнях. Деякі пацієнти стикаються згодом з алергією і стають астматиками, час від часу переживаючи задуха, коли виникають спазми уражених бронхів.
Чим лікувати крупозне запалення, вирішує тільки лікар. Після підтвердження діагнозу людини в терміновому порядку госпіталізують. Йому насамперед призначають антибіотик, який допоможе придушити розмноження патогенної мікрофлори в дихальних органах.
Пневмококи мають високу чутливість до засобів, які належать до групи пеніцилінів. Тому вони є оптимальним вибором ліків для лікування важкої форми пневмонії. Якщо у бактерії виникає стійкість до пеніцилінів, то хворому прописують інший антибіотик. Зазвичай таку заміну роблять у протягом перших 72 годин після госпіталізації.
Проблеми пацієнта c крупозною пневмонією
Справжня і потенційна проблема пацієнта при цьому захворюванні може виникнути у лежачих хворих, які не в змозі обслуговувати себе самостійно і відчувають дефіцит спілкування. У таких пацієнтів порушується природне харчування, може спостерігатися нетримання калу і сечі.
Найбільш пріоритетна проблема при крупозній пневмонії полягає в тому, що дихання пацієнта і робота серця порушується, хворого весь час супроводжує психологічний дискомфорт. Найчастіше при такому захворюванні пацієнти перебувають у непритомному стані, висока ймовірність утворення попрілостей і пролежнів, гіпотрофії м’язів, асфіксії, запорів та інших проблем.
На жаль, смертельні випадки при даній хворобі виникають дуже часто, відсоток виживання пацієнтів залишається досить низьким. Це обумовлено тим, що хворі, у яких є явні симптоми двостороннього запалення легенів, довгий час їх ігнорують до того моменту, поки не з’являються серйозні ускладнення, які вказують на розвиток крупозній пневмонії. І тільки тоді хворий відправляється до лікаря.
Часто це трапляється вже на 3-4 день захворювання, коли сталося скупчення істотного обсягу рідини в легенях при пневмонії. Дихання пацієнта може, просвіт бронхів дуже сильно звужений. З-за того, що упущені перші дні, коли почала розвиватися крупозна пневмонія, стадія вже запущена, в результаті наступає смерть хворого, навіть, коли лікарі докладають максимум зусиль, щоб його реанімувати.
Профілактика
Профілактика пневмонії у цій формі є важливим заходом, який допомагає запобігти повторне поява запалення легенів. Вона включає в себе процедури, спрямовані на зміцнення організму і ліквідацію негативних факторів, які погіршують стан здоров’я.
Чоловікам і жінкам варто дотримуватися таких заходів профілактики крупозного запалення:
- Займатися закаливаниями. Краще віддавати перевагу повітряних ванн і вологого обтирання тіла.
- Проводити правильне лікування вірусних патологій, які вражають легені.
- Займатися своєчасним лікуванням застійних процесів у зоні малого кола кровообігу.
- Щодня виконувати зарядку.
- Дотримуватися правил гігієни.
- Уникати переохолоджень.
- Створити для себе оптимальні умови побуту.
Також дуже важливою профілактичною мірою є грамотне розподіл часу на роботу і відпочинок.
Запобігти розвиток інфекційного захворювання легенів, яке протікає в такій тяжкій формі, набагато простіше, Чим спробувати його вилікувати.
Відміну від пневмонії бронхіту – в чому різниця, ознаки і симптоми
Аналізи сечі і крові при пневмонії – значення показників
Як довго лікують пневмонію – скільки часу лікується запалення легенів
Двостороння пневмонія – симптоми, лікування, наслідки
Лівостороння пневмонія – що це таке, симптоми і лікування
Затемнення в легенях: що це може бути, як лікувати
Профілактика часткової пневмонії спрямована на зміцнення захисних сил організму і мінімізацію шкідливих впливів, здатних руйнувати імунітет.
- Виражений профілактичний ефект мають загартовуючі процедури: вологі обтирання, контрастний душ, повітряні ванни.
- Фахівці звертають увагу на необхідність своєчасного лікування вірусних інфекцій та грипозних станів, так як часто крупозне запалення легенів виступає як ускладнення на фоні вірусу.
- Запобігання переохолодження організму і дотримання правильного балансу між працею і відпочинком допомагають захистити нервову систему від перевантажень і зниження імунітету на стрессогенном тлі.
- Відмова від шкідливих звичок, в тому числі недопущення пасивного куріння захищають не тільки легені від бактеріального ураження, але і серцево-судинну систему від перевантажень і шкідливих впливів, накопичення токсинів і нікотину.
- Раціональні щоденні фізичні навантаження регулюють вентиляцію легенів і своєчасний газовий обмін, мінімізують ризик виникнення застійний явищ в легеневій системі.
- Важливим профілактичним аспектом вважається і дотримання гігієни, так як захворіти інфекційної формою пневмонії можна при недотриманні елементарних гігієнічних правил, коли в оточенні є заразний агент.
- До профілактичних заходів відноситься і своєчасна антипневмококковая вакцинація, спрямована на опір організму проникненню і прогресування інфекції.
Загрожує захворювання і тим, у кого воно ускладнюється менінгітом або іншими супутніми інфекційними патологіями.
Несвоєчасне лікування і неадекватна терапія здатні перевести захворювання в затяжну стадію і хронічну форму.
- дотримуватися режиму дня;
- забути про згубні залежності;
- регулярно займатися спортом;
- правильно харчуватися.
Велике значення для профілактики пневмонії має якість прийнятої їжі чи води, чистота в будинку і на робочому місці. Ігнорування санітарно-гігієнічних норм може привести до ослаблення імунної системи.
Загартовування організму: повітряні ванни, вологі обтирання. Раціональна терапія грипу. При тривалих захворюваннях, пов’язаних з тривалим лежанням в ліжку, слід попереджати розвиток ателектазів і гипостазов.
З цією метою рекомендуються повороти хворого в ліжку, систематично лікувальна дихальна гімнастика в ліжку (глибокі вдихи). Лікування захворювань серцево-судинної системи для попередження застою в малому колі кровообігу.