Дієта і харчування при застійних процесах в жовчному міхурі та печінці
Застій жовчі може локалізуватися на будь-якій з ділянок просування секрету. Печінкові застійні явища відзначаються внаслідок структурних змін печінки, ураження органу патогенними мікроорганізмами.
У жовчному міхурі та протоках патологічне скупчення жовчі виникає в силу таких причин:
- порушення скоротливої активності жовчного міхура, його аномальний розвиток;
- запальні процеси в ділянці шийки міхура;
- кістозні освіти в жовчних протоках;
- онкологічні ураження органів черевної порожнини;
- конкременти в жовчному міхурі.
Хронічні захворювання травної системи призводять до розвитку вторинних недуг. Застій жовчі — одне з найпоширеніших ускладнень.
Серед факторів ризику, які призводять до розвитку будь-якої з названих причин, варто виділити: зловживання жирною та солодкою їжею, як наслідок — зайва вага, захоплення алкогольними напоями та наркотичними речовинами, малоактивний спосіб життя, резекція жовчного міхура.
Лікарські компоненти з жовчогінною дією – це речовини, що збільшують секреторну активність печінки при застої жовчі. Вони сприяють посиленню і полегшення відходження секреції жовчі. Їх застосування показане при захворюваннях печінки і жовчних шляхів.
1. Холеритики.
Перша група працює в якості речовин, що допомагають посилювати утворення жовчі клітинами печінки. До них належать такі препарати, як аллохол, холензим або лиобил, а ще лікарська сировина пижма, безсмертника піщаного і кукурудзяних рыльц.
- Хофитол (на основі артишоку),
- Фламін, що містить екстракт безсмертника,
- Инсадол — препарат, що має у складі сухе спресованого сировина кукурудзяних рилець),
- Фебихол( містить куркума),
- Холосас з шипшиною.
2. Гидрохолеретики.
Гидрохолеритические засоби додають кількість жовчі з-за вмісту в них водної основи. Вони необхідні при недостатності жовчних кислот у хворих на хронічний гепатит, холецистит та іншими розладами органів травлення.
3. Холекінетики.
Холекінетики підвищують моторику жовчного міхура і розслаблюють жовчні ходи. До холеспазмолитикам рослинного походження належать трава валеріани, меліса, звіробій.
Полегшуючи відтік жовчі, речовини з жовчогінними властивостями знижують навантаження на печінку і сприяють поліпшенню її функціонального стану.
Дієтичний стіл повинен бути співвіднесений з усіма рекомендаціями. Необхідно, щоб харчування було спрямовано на активізацію жовчовиділення та її кращу циркуляцію. Важливою умовою в дієтичному харчуванні є також приділення уваги профілактиці запорів.
Основні принципи харчування:
- введення в раціон достатньої кількості жирів рослинних;
- наявність у щоденному меню повноцінного легкозасвоюваного білка;
- ретельна кулінарна обробка страв, які сприяють щадінню хворого органу;
- включення в раціон грубої клітковини за рахунок продуктів, які сприяють кращому відходженню жовчі;
- процес приготування їжі передбачає відварювання, тушкування, запікання. Смаження неприпустима;
- прийом їжі повинен бути частий і дрібний — невеликими порціями;
- сіль обмежується;
- повинен бути зведений до мінімуму прийом легкозасвоюваних вуглеводів, які провокують застій жовчі;
- обмеження прянощів; жирного молока і тваринних жирів;
- не можна їсти какао-плоди, шоколад, міцний кава.
При застої жовчі в раціон можна включити:
- хлібопродукти з висівок, печиво-крекер, пшеничні сухарики.
- каші з гречаної та вівсяної круп.
- м’ясо пісне (курка, телятина, індичка).
- шинку дієтичну.
- рафіновані рослинні олії оливи, соняшника, сеемян льону.
- рибу нежирних сортів.
- легкі кисломолочні продукти; нежирні сир і сметану.
- овочі.
- сухофрукти, мармелад, зефір.
- зелений чай.
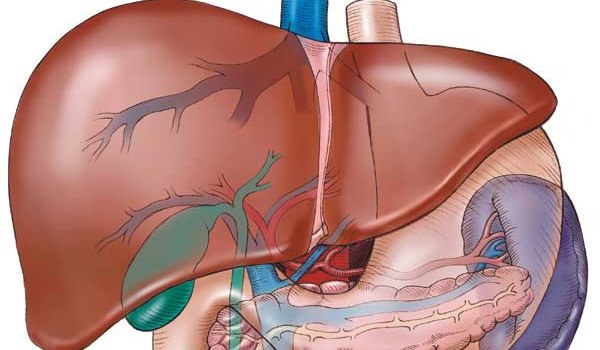
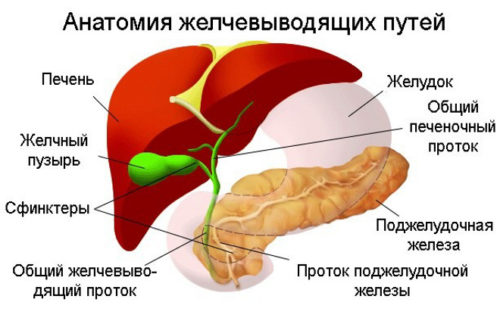
У людини під печінкою розташований невеликий мішечок під назвою жовчний міхур. Саме він служить накопичується посудиною, звідки відбувається викид біологічної рідини під час надходження їжі. Як тільки в шлунок надходить їжа, з жовчного міхура відбувається викид речовини, яка далі проходить в дванадцятипалу кишку і спрощує механізм переварювання продуктів харчування.
Основні функції жовчного секрету:
- стимуляція процесу перетравлення їжі, поліпшення моторики кишечника;
- сприяє кращому засвоєнню поживних речовин, вітамінів;
- розщеплення жирів і виведення різних токсинів і інших продуктів розпаду.
Сама по собі рідина темно-коричневого, жовтого або зеленуватого кольору, а на смак гірка. Якщо порушується робота жовчного міхура і відбувається застій жовчі, таке порушення можна визначити по ряду специфічних симптомів:
- гіркота в роті (навіть на голодний шлунок);
- можлива блювота жовчю, яка виникає, як правило, при голодному шлунку (сигналізує про сильному скупченні секрету);
- болі в правому підребер’ї;
- нудота;
- свербіж шкірних покривів і стоп;
- жовтий відтінок шкіри;
- періодична набряклість в районі шиї і подбородочка;
- проблеми в горлі (першіння, осиплість голосу, відрижка);
- білястий наліт на язиці;
- неприємні відчуття в області серця (особливо після прийому їжі);
- хронічна втома;
- нервовий стан і загострення страхів (переважно в нічний час).
Ігнорування симптомів може тільки погіршити недуга і призвести до таких наслідків, як поява піску і каменів у міхурі.
Народна медицина при застої жовчі
Жовчогінні препарати широко застосовують для лікування захворювань жовчовивідної системи.
З їх допомогою знімають напади болю, усувають застій жовчі і полегшують перебіг багатьох захворювань органів черевної порожнини.
Щоб правильно розуміти з якою метою застосовують жовчогінні засоби, потрібно мати уявлення про те, що таке жовч, і яку роль вона відіграє в нормальному функціонуванні травної системи.
Жовч та її функції
Жовч — це біологічний секрет, який виробляється клітинами печінки, після чого направляється в жовчний міхур. Під час їжі він виходить в дванадцятипалу кишку і полегшує процес перетравлення їжі.
- розщеплення і перетравлення жирів, що надходять з їжею;
- стимулювання процесів травлення;
- забезпечення повного всмоктування поживних речовин.
Жовчні кислоти, крім розщеплення жирів, покращують моторні функції кишечнику, запобігаючи запори, і перешкоджає проникненню хвороботворних бактерій в слизові оболонки, що є хорошою профілактикою кишкових інфекцій.
Дія холеретиков спрямовано на збільшення вироблення жовчі клітинами печінки. Цю групу препаратів в свою чергу представляють:
- справжні холеретики (містять жовчні кислоти, що виробляються на основі тваринного або рослинного сировини):
- синтетичні хелеретики (препарати на основі хімічних речовин, одержаних шляхом органічного синтезу);
- настої лікарських рослин з холеретическим ефектом (активізують вироблення жовчі і сприяють зниженню її в’язкості);
- гидрохолеретики (полегшують виведення жовчі, зменшують її в’язкість і тим самим, запобігають утворенню каменів).
Посилюють тонус жовчного міхура і одночасно надають розслаблюючу дію на м’язи жовчного протоку, що створює ідеальні умови для відтоку жовчі і запобігання застійних явищ. Результатом їх застосування є звільнення жовчного міхура від застояної жовчі, її надходження в дванадцятипалу кишку і нормалізація процесів травлення.
Фармакологічна дія препаратів цієї групи спрямована на усунення спазму жовчних шляхів, розширення проток і полегшення надходження жовчі в кишку. Спазмолітики призначають короткими курсами, вони сприяють усуненню больового синдрому і полегшують стан при різних патологіях жовчовивідної системи.
Перерахуємо найбільш затребувані препарати, що представляють ту чи групу жовчогінних засобів.
Справжні холеретики. До них відносяться медикаменти, основу яких становить натуральна жовч тварин (Аллохол, Лиобил, Холензим).
Синтетичні холеретики. Крім жовчогінної дії, подібні препарати забезпечують протизапальну і антибактеріальну дію і позитивно впливають на травлення (Циквалон, Никодин, Осалмид).
Рослинні жовчогінні препарати. Численна група, яка представлена медикаментами на основі артишоку (Хофитол), екстракт безсмертника (Фламін), куркуми (Фебихол), шипшини (Холосас сироп), барбарису (Берберіс), кукурудзяних рилець (Инсадол) та ін.
Гидрохолеретики. Цю групу представляють препарати на основі валеріани, саліцилати, а також лужні мінеральні води (Єсентуки, Боржомі).
Холекінетики. Популярні представники — такі засоби, як Манітол, Ксиліт, Сорбіт, Холемакс, Холос, Берберін сульфат.
Крім того, вираженим холекинетичексим дією володіють олії коріандру, ялівцю, кмину, сік брусниці і журавлини, плоди фенхелю, шипшини.
Холеспазмолитики. Список представників цієї групи включає синтетичні (Папаверин, Но – шпа, Дротаверин, Мебеверин, Еуфілін, Бесалол, Спазмолитин, Атропін) і рослинні препарати (Холагол, настоянки арніки, валеріани, оману, м’яти, меліси, календули).
Ще одна група засобів — це жовчогінні препарати з литолитическое дією, які можна умовно віднести до групи жовчогінних засобів, оскільки вони сприяють розчиненню каменів, які утворилися в жовчному міхурі, і перешкоджають їх повторної появи. Це такі засоби, як Урдокса, Урсосан, Урсофальк, Урсодез та ін.
Застій жовчі або холестаз — небезпечний стан, що веде до порушення обмінних процесів і стає причиною збоїв в роботі травної системи.
Такий стан викликається безліччю причин, серед яких запальні захворювання органів травлення, порушення функцій нервової та ендокринної системи, паразитарні інфекції, жовчнокам’яна хвороба та інші патологічні стани.
Для усунення застійних явищ у жовчному міхурі застосовують препарати з групи холикенетиков:
- Холосас Сироп,
- Фламін,
- Манітол,
- Берберин-Гоммакорд
або призначають холеретики:
- Аллохол,
- Холензим,
- Никодин,
- Одестон

Деяким пацієнтам більше підходять рослинні засоби на основі куркуми, пижма, артишоку, барбарису та ін. Препарати призначає лікар з урахуванням стану пацієнта і можливих протипоказань. Він же визначає оптимальну дозу і тривалість прийому лікарських засобів.
Дискінезія характеризується утрудненням відтоку жовчі внаслідок спазмування жовчовивідних шляхів, які не скорочуються і не виштовхують необхідні для нормального травлення порції біологічного секрету.
Причиною такого стану можуть бути перенесені кишкові інфекції, лямбліоз, гормонально – ендокринні порушення, гепатит вірусної природи, захворювання шлунка і дванадцятипалої кишки.
Вибір оптимального препарату з групи холеретиков або холекинетиков здійснюється лікарем після повноцінного обстеження і уточнення діагнозу.
Перегин жовчного міхура в медицині відносять до однієї з форм дискінезії, при якій порушуються функції цього органу, спостерігається застій жовчі і порушення її виведення, що значно збільшує ризик утворення каменів.
До складу комплексного лікування перегину, крім дієти і фізіотерапевтичних процедур, обов’язково включають рослинні і синтетичні жовчогінні препарати:
- Фламін,
- Гепабене,
- Одестон,
- Никодин,
- Циквалон
- холеспазмолитики (Мебеверин, Дротаверин).
Дія цих препаратів спрямована на купірування больового синдрому, що супроводжує спазм жовчовивідних шляхів, посилення відтоку жовчі, зменшення запального процесу та усунення застійних явищ. Оптимальна схема лікування підбирається лікарем.
Щоб уникнути ускладнень після хірургічного видалення жовчного міхура, обов’язково призначають препарати з жовчогінною дією. У цей період дуже важливо нормалізувати вироблення жовчі і налагодити травні процеси. З цією метою призначають:
- спазмолітики (но – шпу, Дротаверин, Мебеверин),
- холеретики (Аллохол, Холензим),
- препарати, що стимулюють вироблення жовчі (Цикловалон, Осалмид).
Хороший ефект дає фітотерапія із застосуванням настоїв та відварів лікарських трав з жовчогінною дією та препарати на рослинній основі.
Для дітей дозу медикаменту і схему лікування лікар підбирає індивідуально з урахуванням віку, маси тіла маленького пацієнта, загального стану і клінічної картини захворювання. В якості природних гидрохолеретиков діти можуть пити мінеральні води (Боржомі, Славяновскую, Єсентуки), приймати препарат, що містить натуральну жовч (Аллохол).
За показаннями застосовують рослинні засоби (Фламін, Холосас, Хофитол), холекінетики на основі валеріани або магнезії.
А ось настої лікарських трав з жовчогінним ефектом у дітей (до 12 років) застосовувати не рекомендується, оскільки дитячий організм може відреагувати непередбачувано на вміст у них широкого спектру активних речовин.
Аллохол. Один з найбільш недорогих і часто застосовуваних препаратів з групи холеретиков. Основу таблеток становить висушена тваринна жовч, екстракт часнику і кропиви.
Прийом препарату забезпечує жовчогінний і легку послаблюючу дію, пригнічує бродильні і гнильні процеси в кишечнику, стимулює синтез жовчних кислот і посилює моторну і секреторну функцію органів травлення.
У той же час препарат не можна призначати при виразковій хворобі, гострій формі панкреатиту та холециститу, гіперчутливості до його компонентів. Аллохол може викликати алергічні реакції або діарею. Ціна таблеток — від 46 рублів.

Холензим. Комбінований препарат з жовчогінною дією. Містить травні ферменти, суху жовч і порошок з висушеної підшлункової залози ВРХ. Препарат нормалізує процес травлення і покращує відтік жовчі.
Активні речовини Холензима стимулюють вироблення жовчі, посилюють моторну функцію кишечника, сприяють повному всмоктуванню поживних речовин, нормалізують білково – вуглеводний обмін.
Холеретики
Причини виникнення недуги
До основних шкідливих факторів, які безпосередньо впливають на роботу жовчного міхура, можна віднести:
- підвищену нервозність,
- нестійкість емоційного фону;
- споживання холестерину їжі;
- незбалансоване харчування, відсутність раціонального режиму прийому їжі;
- дуже низьку рухову активність;
- зайва вага;
- прийом специфічних медикаментів;
- слабку черевну мускулатуру.
Тут хотілося б окремо розібрати таку причину порушення відтоку жовчі, як перегин жовчного міхура. Жовчогінні препарати при такому діагнозі теж призначають. Але спочатку про саму патології.
Отже, перегин жовчного міхура – поширений патологічний стан анатомічної форми органу. В результаті чого відбувається порушення функцій органу – зниження синтезу і погіршення виведення секрету, застій жовчі та інше.
Перегин може бути вродженим (зародження патології відбувається на п’ятому тижні періоду вагітності, коли формується у ембріона даний орган) або набутим. І якщо в першому варіанті навряд Чи можна щось зробити для запобігання патології, то в другому часто чоловік сам винен.
Причини набутого перегину у дорослого:
- збільшення органу травлення або найближчих до нього (нирки, печінка);
- гіперподвіжность міхура;
- порушений (або повна його відсутність) режим харчування – то голодування, то переїдання;
- вживання жирної, гострої та копченої їжі;
- перегин під впливом фізичних навантажень, зокрема підняття тягарів, фіксований стан в положенні сидячи, різкість рухів;
- ожиріння;
- вживання алкогольних напоїв (особливо газованих);
- опущення внутрішніх органів при різкій втраті ваги (через дієт в тому числі).
Зазвичай при порушеннях, викликаних такою причиною, не виділяють ніяких переліків симптомів. Але якщо деформація органу явна, то до ознак відносять:
- запор/діарея;
- втрату апетиту;
- напади нудоти/блювоти;
- печію/відрижку;
- гіркота в ротовій порожнині;
- болі в правому підребер’ї;
- здуття і тяжкість після прийомів їжі;
- підвищену пітливість.
При цьому тупий біль може віддавати не тільки в правий бік, але і в ключицю, хребет і навіть в шийний відділ.
Ступінь перегинів теж буває різна, залежно від занедбаності стану можуть посилюватися симптоми. Точну діагностику зможе провести тільки фахівець.
Якщо загин вроджений, в терапії немає особливої потреби. Пацієнт навіть може жити з таким діагнозом все життя і не відчувати ніякого дискомфорту. А от людина з набутою формою недуги в обов’язковому порядку потребує лікування.
При перегині жовчогінні препарати призначають з спазмолітичну і жовчогінну дію. Тільки лікар може підібрати ефективну програму лікування з урахуванням перебігу хвороби та індивідуальних особливостей пацієнта.
Які приймати препарати при жовчному перегині? Жовчогінних засобів дуже багато, тому перерахуємо лише ті, які лікарі зазвичай призначають своїм пацієнтам:
- “Гепабене”. Основна мета – підтримка функцій печінки, виведення жовчного секрету, зняття больового синдрому.
- “Алохол” – його основу становить жовч ВРХ, екстракти кропиви і часнику, які стимулюють вироблення рідини в жовчному міхурі і покращують функцію проток.
- “Фламін” – комплексний препарат, який має антибактеріальну, протизапальну, жовчогінну, заспокійливу та спазмолітичну дію.
- “Одестон” – відмінний засіб, який знімає больові синдроми, що сприяє викиду жовчного секрету, але має побічні ефекти і протипоказання, що обов’язково слід врахувати перед початком застосування препарату.
- “Хофитол” – допомагає організувати захист печінки, ліквідувати застій жовчі, а також знімає больові відчуття.
До часто призначається при застої в жовчному міхурі жовчогінну препаратів відноситься і “Урсофальк” (і його аналоги). Але його, як правило, приймають у випадках, коли виявлені камені в жовчному.
Група холеретиков
Лікарські препарати цієї групи мають різне походження і спрямовані на зменшення спазмів (тонусу) у жовчному міхурі та жовчних протоках (включаючи і внутрішньопечінкові), полегшення виведення жовчі в кишечник.
Призначаються ці жовчогінні препарати при застій секрету і покликані:
- скоротити спазми жовчовивідних шляхів;
- скоротити спазми сфінктера;
- усунути біль в області печінки;
- поліпшити процес виведення жовчі при спазмировании деяких ділянок.
Холеспазмолитики зазвичай призначають в якості негайної допомоги при різних хворобах печінки і найближчих органів. Такі препарати приймаються короткими курсами. Основна їх мета – зняти больові відчуття при підвищеній активності гладкої мускулатури травного тракту. показання до застосування:
- жовчнокам’яна хвороба;
- печінкова коліка;
- порушення моторики жовчовивідних шляхів;
- холангіт;
- холестаз;
- цироз печінки;
- больові спазми через збільшення пухлин.
У даній групі препарати поділяються на підгрупи:
- рослинні – “Холагол” і різні настоянки: м’яти, звіробою, меліси, квіти календули, арніки, оману та інше;
- штучні (виведені синтетичним шляхом) – “Папаверин”, “Аминофиллин”, “Дюспаталин”, “Дротаверин”, а також їх аналоги;
- холінолітики (препарати, які блокують або послаблюють вплив ацетилхоліну, що відповідає за присутність збудження нервової системи) – “Атропін”, “Метацин”, “Платифілін”, “Бесалол”, “Спазмолитин”.
Жовчогінні препарати даної групи покликані в першу чергу відновити функцію скорочення жовчовивідних проток, тим самим повернути підвищений тонус міхура. Призначаються такі засоби при хронічних формах холециститу і гепатиту, гастриті (за умови, що рівень секреції соляної кислоти дорівнює нулю або знижений), перед проведенням дуоденального зондування.
Що з цієї групи призначають при застоях жовчі? Жовчогінні препарати “Берберіс плюс”, “Сорбітол”, “Ксиліт”, “Холосас”, “Фламін”, “Манітол”, “Магнезія”.
Ця категорія препаратів спрямована на поліпшення функціональних здібностей печінки, сприяє збільшенню обсягів жовчі. Медикаменти даної групи виписують при:
- холестазе;
- порушення стільця (запори);
- хронічній формі захворювань печінки (стеатоз, гепатит);
- хронічних запальних процесах і дискінезії жовчовивідних проток.
Холеретики розбивають також на підгрупи в залежності від походження:
- Істинні – ці препарати включають у себе витяжку натуральної жовчі з тварин, рослинні екстракти і біологічні активні речовини тваринного походження. Найбільш знамениті засоби: “Хологон”, “Аплохол”, “Холензим”, “Лиобил”.
- Штучні (в основі їх лежать компоненти, які були виведені хімічним шляхом) – комбіновані препарати, які надають антибактеріальну, спазмолітичну та антифлогистическое дію. Представники цієї підгрупи: “Осалмид”, “Циквалон” і “Никодин”.
- Рослинні (з холеретическим дією) – націлені на зменшення в’язкості жовчного секрету, активізують його виділення і викиди. При цьому впливають на роботу печінки, доводячи її до нормалізації. Перелік жовчогінних рослинних препаратів цієї підгрупи досить великий, але найбільш популярні – це “Хофитол”, “Фебихол”, “Инсадол”, “Травохол”.
Ще виділяють вид лікарських медикаментів, які призначені знизити індекс пересичення жовчі холестерином. Такі засоби призначаються в основному для профілактики утворення каменів у жовчному міхурі, крім того, вони допомагають розчинити вже наявні. Яскраві представники цієї групи: “Урсолит”, “Урсодекс”, “Урдокс” і “Ливодекс”.
Також жовчогінні препарати ділять за методом застосування незалежно від групи. Тут градація відбувається за принципом прийому ліків, тобто:
- натщесерце, за 15-30 хвилин до прийому їжі (в цю категорію входять всі препарати, настоянки, відвари рослинного походження) – здатні стимулювати секрецію харчових залоз;
- під час їжі – препарати з замінниками шлункового соку;
- після їжі – препарати з замінниками жовчі.
Причому тут дуже важливим нюансом буде саме часовий проміжок прийому ліків. Рекомендовано випивати засіб в один і той же час. Не варто переживати: у кожного препарату є своя інструкція по застосуванню, в якій чітко прописаний алгоритм прийому.
Всі холеретики діляться на 2 види:
-
Справжні холеретики. Вони підвищують обсяги жовчі, стимулює її утворення в печінці. В залежності від того, яка саме речовина лежить в основі лікарського засобу, розрізняють наступні підвиди справжніх холеретиков:
-
Препарати на базі жовчних кислот. Їх отримують з жовчі тварин.
-
Препарати синтетичного походження, які спрямовані на стимуляцію утворення жовчі.
-
Препарати на базі рослинної сировини, які активують процеси, що призводять до вироблення жовчі.
-
-
Гидрохолеретики. Ці препарати спрямовані на збільшення об’єму жовчного міхура, так як розбавляють його водою.
Нижче будуть представлені препарати виключно синтетичного або тваринного походження, а також гидрохолеретики. Лікарські засоби на основі рослинної сировини виведені в окремий заголовок.
Аллохол
Препарат базується на основі натуральної жовчі, також він доповнений такими компонентами, як активоване вугілля, часник і кропива. В якості альтернативи можуть бути використані такі засоби як: Холензим (це препарат має додаток у вигляді ферментів), Фестал (його склад схожий зі складом Холензима) і Жовч медична у вигляді емульсії.
Використовувати Аллохол можна не завжди, його не призначають при загостренні гепатиту, а Фестал і Холензим не приймають на тлі запалення підшлункової залози, при механічної закупорки жовчних шляхів, а також на тлі дистрофічних змін в печінкових тканинах.
Аллохол має ряд переваг. Препарат дозволяє очистити печінку, виводить з організму токсини, швидко позбавляє від симптомів дискінезія. Аллохол використовується в якості лікарського засобу вже протягом багатьох десятиліть, тому всі його властивості досконально відомі медицині.
Випускається Аллохол з 1964 року і є розробкою вітчизняних фахівців. Це обумовлює низьку вартість препарату і захист від підробок. Аллохол є вкрай вдалою композицією рослинних і тваринних компонентів, що дозволяє вирішувати безліч проблем гепатобіліарної системи.
Крім того, препарат можна комбінувати з іншими лікарськими засобами, наприклад, антисептиками, вітамінами, проносними препаратами. Крім досягнення жовчогінного ефекту, Аллохол приймають з метою профілактики формування каменів у жовчних протоках.
Що стосується мінусів Аллохолу, то вони зводяться до того, що цей препарат все-таки має ряд протипоказань. В першу чергу це справедливо відносно гострих запалень органів травної системи.
Ціна на препарат: від 10 до 60 рублів.
Одестон
Одестон базується на гимекромоне. Ця речовина має синтетичне походження. Аналогами цього препарату є лікарські засоби під назвою Холестил і Холонертон, але поки їх немає в продажу, так як вони проходять відповідну реєстрацію.
Одестон не призначають при закупорці жовчних шляхів, при хворобі Крона, на тлі підвищеної кровоточивості ясен і виразкової хвороби шлунка. Не можна приймати Одестон при серйозних порушеннях в роботі нирок, а також у період грудного вигодовування.
Головним достоїнством лікарського засобу є те, що воно володіє подвійним ефектом, тобто виступає в якості жовчогінного препарату (усуває важкість і біль в правому підребер’ї, позбавляє від присмаку гіркоти в роті, від нудоти) і як спазмолітичний засіб (розслабляє жовчні протоки і сфінктер Одді). Одестон відпускається в аптеці без рецепта.
Що стосується мінусів лікарського засобу, то до них можна віднести наявність протипоказань, при яких препарат приймати заборонено. У той час як дискінезія жовчних шляхів часто поєднується з різними патологіями системи травлення.
Никодин
Це препарат на основі синтетичного речовини під назвою гимекромон. Аналогічними лікарськими засобами є препарати Холестил і Холонертон.
Никодин не призначають при закупорці жовчних проток, при гастриті зі зниженою кислотністю шлункового соку.
Перевагою препарату Никодин є його виражений жовчогінний ефект. Крім того, він має протимікробну і бактерицидну дію, тому його призначають при запаленні жовчного міхура. Це означає, що Никодин не тільки усуває симптоми хвороби, але і лікує її.
На даний момент часу цей препарат знаходиться на стадії перереєстрації, тому його вартість невідома. Це є самим істотним недоліком лікарського засобу. Крім того, його не призначають для лікування вагітних жінок і дітей молодше 10 років.
Крім перерахованих лікарських засобів, гидрохолеретиками можна вважати мінеральні води, які мають лужне середовище, серед них:
-
Боржомі.
-
Славяновская.
-
Єсентуки під номером 4 і 17.
-
Джермук.
-
Нафтуся.
У складі препарату міститься магній в чистому вигляді. Аналогами є інші препарати, що містять магній.
Для лікування необхідно розчинити 1 пакетик в літрі води і приймати цей розчин по столовій ложці 3 рази в день.
Не використовують магній при алергічних реакціях, а також на тлі запальних процесів в кишечнику. Також магній не призначають при жовчнокам’яній хворобі, під час вагітності та при непрохідності шляхів для відтоку жовчі.
До переваг препарату відносять його низьку вартість, яка становить 30 рублів, а також простоту використання.
Мінусом лікарського препарату є те, що його не можна приймати при наявності каменів у жовчному міхурі. Тому без проходження медичного обстеження використання препарату неприпустимо.
Сорбіт
В якості основної діючої речовини виступає сорбітол. Препарат не має аналогів. Для надання лікувального ефекту столову ложку Сорбіту розчиняють в 250 мл теплої води і приймають всередину. Потім необхідно помістити під праве підребер’я теплу грілку і полежати в такому положенні протягом півгодини.
Протипоказання
- Гострі отруєння.
- Жовчнокам’яна хвороба. Прийом трав може призвести до їх руху в жовчні протоки і їх закупорки, а це викличе сильні болі і печінкову кольку, здатну викликати ризик запалення в тканинах.
- Стану: жовчна коліка.
- Вірусний гепатит і холецистит в гострій формі.
- Гостра виразкова хвороба.
- Непереносимість жовчогінних засобів.
- Гострий панкреатит.
Народні засоби допоможуть при застої жовчі, якщо правильно дотримуватися пропорції і слідувати рекомендаціям лікаря.
При виявленні симптоматики, властивої холестазу, категорично заборонено:
- займатися самолікуванням — враховуючи серйозні порушення в роботі травної системи, неправильно обрана тактика лікування може серйозно погіршити патологічний процес;
- використовувати жовчогінні препарати до проведення УЗД, так як наявність каменів відноситься до суворих протипоказань;
- приймати алкоголь і сильнодіючі лікарські засоби, що негативно позначаються на печінці;
- включати в раціон жирні, смажені, кислі, холодні продукти.
Засоби народної медицини мають чимало протипоказань і побічних явищ, тому їх застосування без призначення лікаря неприпустимо.
Цироз
- камені у жовчному міхурі;
- гепатит, що протікає в гострій формі;
- холестаз;
- виразка;
- біліарний панкреатит;
- обтураційна жовтяниця;
- цироз печінки.
Не можна пити жовчогінний ліки жінкам під час вагітності. Кожен препарат володіє характерними протипоказаннями, тому перед тим, як почати приймати той чи інший засіб, потрібно уважно ознайомитися з інструкцією по застосуванню.
Жовчогінні препарати заборонено вживати при дистрофічних процесах в печінці, непрохідності жовчовивідних шляхів, хвороби Крона, гемофілії, виразці шлунка і дванадцятипалої кишки.
Кожне ліки підбирають індивідуально. Це роблять фахівці. Самолікування може завдати непоправної шкоди здоров’ю.
Класифікація жовчогінних препаратів
Класифікація лікарських засобів від застою жовчі грунтується на хімічній структурі кожного з препаратів і їх терапевтичному ефекті. Вони по-різному впливають на організм, тому призначаються гастроентерологом в індивідуальному порядку.
Усього розрізняють 5 основних видів:
- Холеретики — стимулюють продукування жовчі гепатоцитами.
- Холеспазмолитики — розслаблюють м’язи жовчного міхура, усувають спазми.
- Холекінетики — послаблюють стінки жовчних шляхів і підвищують тонус жовчного міхура.
- Гидрохолеретики. Збільшують відсоток вмісту водної частини в жовчі.
- Литолитические ліки. Розчиняють вже утворені конкременти в жовчному міхурі.
Холеретики
Дані засоби активізують процес синтезу, завдяки чому суттєво збільшується вироблення жовчі.
В залежності від складу, холеретики ділять на 3 групи:
- Справжні — в основі засобів лежать тварини екстракти: тканини підшлункової залози, оболонки кишечника, печінки тварин або справжня жовч. До них відносяться Лиобил, Холензим, Хологон, Аллохол.
- Синтетичні — діючою речовиною виступають сполуки, одержувані в результаті органічного синтезу. Ліки такого ряду надають комплексну дію на організм: забезпечують жовчогінний ефект, пригнічують запалення, знімають спазми, вбивають бактерії, покращують травлення. Найвідоміші представники: Циквалон, Осалмид, Никодин.
- Рослинні — включають в себе виключно природні компоненти. Хофитол містить екстракт артишоку, Холосас — шипшини, Фламін — безсмертника, Фебихол — куркуми, Берберіс-Гоммакорд — барбарису. Кожен з препаратів підтримує здорове функціонування печінки, нормалізує в’язкість жовчі і рівень її продукування. Комплексні засоби надають найкращий ефект, це Травохол, Холагол, Уролесан.
Основними показаннями до застосування засобів з групи холеретиков виступають такі захворювання, як гепатит хронічної форми, холецистит без утворення каменів, холангіт.
Холеспазмолитики
Їх призначення доцільно для придушення больових спазмів міхура і ослаблення м’язового тонусу жовчовивідних проток. Так усувається перешкода для виведення концентрованої жовчі.
Холеспазмолитики завжди входять до складу симптоматичного лікування при холециститі, холелітіазі, кишкових, жовчних або ниркових кольках, виразкових захворюваннях дванадцятипалої кишки та інших патологій. Поділяються на 3 групи:
- Синтетичні — Мебеверин, Папаверин, Но-шпа.
- Рослинні — настоянка валеріани, арніки, меліси, звіробою, оману.
- Холінолітики — блокатори ацетилхоліну: Атропін, Платифілін, Бесалол, Беллалгін.
Холекінетики
Особлива група засобів, які одночасно розслаблюють м’язи жовчовивідних шляхів, і збільшують тонус жовчного міхура. Так забезпечується виштовхування жовчі і її вільне проходження до дванадцятипалої кишки.
Холекінетики надають неоціненну допомогу при холециститі будь-якої форми, запаленні печінкових тканин і жовчних шляхів.
Найбільш затребувані аптечні препарати:
- Сорбіт;
- Холосас;
- Фламін;
- Магнезія;
- Маніт.
Важливо! Холекінетики строго протипоказані при жовчнокам’яній хворобі, інакше конкременти можуть зрушитися і закупорити жовчний протік, що спровокує гострий больовий синдром.
Гидрохолеретики
Один із дієвих способів зменшення густоти жовчі — збільшення відсотка води в кислотах. Цією здатністю володіють гидрохолеретики.
До них відносяться:
- мінеральні води з високим вмістом лугів: Боржомі, Поляна Квасова, Боржомі, Нарзан;
- натрію саліцилат;
- ліки на основі валеріани — таблетки, настоянки.
Крім лікувального ефекту, спрямованого на розведення густої жовчі, забезпечується профілактика утворення каменів.
Литолитическая терапія передбачає медикаментозне розчинення вже наявних каменів і виведення залишків назовні. Не менш виражений і профілактичний ефект — під час прийому такого виду жовчогінних засобів утворення конкрементів у жовчному міхурі неможливо.
Відповідно, такі препарати рекомендуються при жовчнокам’яній хворобі і у випадку високого ризику її розвитку.
Існує два основних діючих речовини, що надають потрібну дію:
- Метилтретбутил-ефір;
- Хенодезоксихолевая і урсодеоксихолевая кислоти — Урсосан, Ливодекс, Холудексан, Урсолит, Эксхол.
На вітчизняному ринку фармацевтичних засобів представлено безліч видів препаратів від застою жовчі рослинного походження.
Всілякі трави і ягоди мають не тільки жовчогінний ефект, але і усувають запальний процес, сприяють зменшенню спазмів, нормалізують роботу органів черевної порожнини.
До них відносяться: кукурудзяні рильця, корінь аїру, розторопша плямиста, лапчатка гусяча, глід, звіробій, цмин, сосна, звичайний кульбаба, береза, спориш, пижмо, чистотіл, шипшина, овес, базилік, алое, корінь і сік редьки, чортополох.
Існує думка, що ліки натурального походження відрізняються високою безпекою, тому підходять для самостійного лікування. Подібна поведінка небезпечно.
Тільки лікар після ретельного обстеження може рекомендувати будь-який з наступних препаратів:
- Танацехол;
- Уролесан;
- Фламін;
- Холемакс;
- Хофитол;
- Берберіс плюс та ін.
Основними показаннями до використання жовчогінних засобів з природних компонентів є холецистит, характеризує запалення жовчного міхура, порушення вироблення жовчі, гострий і хронічний панкреатит. Останній діагностується при запаленні підшлункової залози.
Дане захворювання в більшості випадків виступає неминучим наслідком застою жовчі.
Правила прийому жовчогінних засобів
Щоб добитися максимальної ефективності від призначеного лікарського засобу, слід суворо дотримуватися кількох важливих правил:
- всі жовчогінні препарати необхідно приймати на голодний шлунок, не менш Чим за 30-60 хвилин до їжі;
- запивати таблетки, сиропи або настоянку слід звичайною чистою водою, в окремих випадках припустимо розведення рідких форм з несолодким чаєм або соками;
- через годину після прийнятої порції ліків необхідно поїсти, інакше неминуче кишкові розлади: діарея, нудота, блювання;
- мінімальний курс лікування становить від двох тижнів і більше, недотримання тривалості та кратності застосування жовчогінного препарату знижує результативність терапії.
При хронічному перебігу хвороби, необхідність постійно підтримувати роботу жовчовивідних протоків та жовчного міхура, лікування проводиться курсами з однаковою періодичністю, але не більше 4 разів за рік.
Якщо лікар призначає добову дозу препарату, допускається її рівномірний розподіл на 2-4 прийоми.
За словами медиків, існують загальні правила прийому препаратів, які поліпшують струм жовчі:
- Незалежно від призначуваного лікарського засобу, приймати його потрібно за годину до їжі, а запивати негазованою водою.
- Добова доза прийому розподіляється на 2-4 частини, залежно від того, скільки разів на день людина їсть.
- Прийом їжі після вживання медикаментів повинен бути обов’язково. В іншому випадку у пацієнта можуть розвиватися побічні ефекти у вигляді розлади шлунка, нудоти і блювоти.
- Призначені медикаменти приймаються тривалими курсами по 20-60 днів, залежно від тяжкості холестазу.
- Після курсу лікування хворому необхідний місячний перерва і повторний курс терапії. У рік допускається проводити до 4 таких курсів.
Щоб зрозуміти, який саме препарат вибрати і прийняти, необхідно розібратися в напрямку руху жовчі з організму.
Її шлях відбувається наступним чином:
-
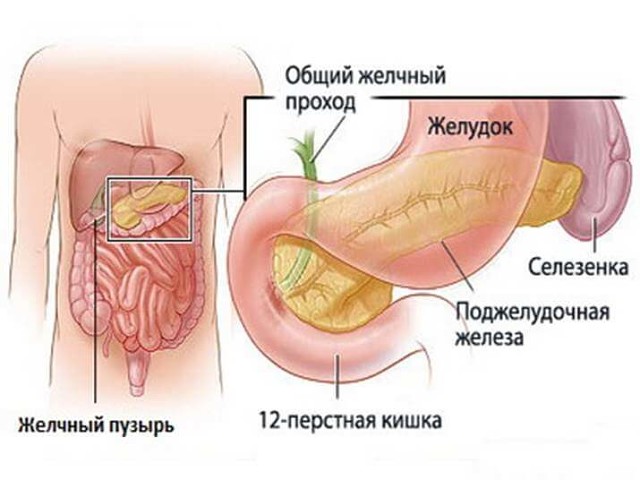
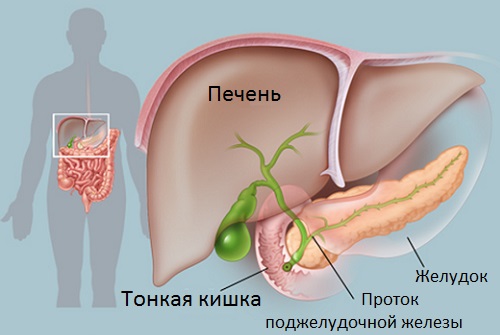
Жовч утворюється в клітинах печінки, після чого вона надходить у внутрішньопечінкові жовчні протоки.
-
За запечінковими шляхах жовч надходить в печінкові протоки (в лівий і правий). З них вона стікає в загальний печінковий проток, представлений трубочкою, містить мінімальну кількість м’язів.
-
З цього міхура жовч поступає в жовчний міхур по ще одному протоку, який позбавлений можливості скорочуватися, так як не має м’язової основи. Щоб перелитися в свій резервуар для зберігання (жовчний міхур) жовчі потрібна якась сила. В якості неї виступає перепад тиску: тиск печінки, коли вона продукувала жовч, проти опору сфінктера Одді. Цей сфінктер представлений круглим м’язом, яка є продовженням загального печінкового протоку. Він веде в дванадцятипалу кишку. Сфінктер Одді можна порівняти з краном: якщо він знаходиться в закритому стані, то жовч потрапляє в міхурову протоку, розправляє безмышечные складки і проникає у жовчний міхур, де і починає накаливаться.
-
Коли жовчний міхур наповнюється жовчю, в ньому посилюється тиск. При цьому в печінкових шляхах воно знижується. Якщо в шлунок людини надходить їжа, він починає виробляти пепсин, що сигналізує сфинктеру Одді про необхідність відкриття. За рахунок перепадів тиску в 12-палу кишку потрапляє жовч, що має потрібну концентрацію, яку вона придбала в жовчному міхурі, позбувшись від зайвої рідини.
-
Коли тиск у жовчному міхурі зростає до 250-300 мм водного стовпа, то орган самостійно починає скорочуватися, що змушує сфінктер Одді відкриватися.
-
Можливості скорочуватися позбавлений загальний жовчний проток, так як він практично не має м’язових волокон.
Знаючи, який шлях жовч здійснює в організмі людини, можна розібратися в питанні вибору лікарського засобу.
Дискінезія означає, що жовч рухається з порушеннями, але з якими саме, потрібно розібратися.
Дискінезія залежить від декількох параметрів:
-
Тонус жовчовивідних шляхів. Якщо він знаходиться в нормі, то ніякі лікарські препарати приймати не потрібно. Якщо тонус підвищений, то жовч буде виходити їх жовчовивідних шляхів занадто швидко, що призведе до її забросу в шлунок. В цьому випадку потрібно прийом препаратів з групи холеспазмолитиков. Коли тонус жовчовивідних шляхів надто низький, то жовч за ним пересуватися повільно. Для підняття тонусу використовують препарати холекінетики.
-
Швидкість скорочення жовчовивідних шляхів. Якщо вони скорочуються з нормальною швидкістю, то лікування не потрібне. При високій швидкості скорочення жовч не встигає набрати потрібну їй концентрацію. Щоб змінити цей стан, буде потрібно прийом спазмолітиків. Якщо жовчовивідні шляхи, навпаки, скорочуються занадто повільно, то жовч буде застоюватися. У цьому випадку людині необхідно приймати або холеретики (жовчі буде утворюватися більше), або холекінетики, які прискорюють її рух.
Отже, уточнений діагноз дискінезія жовчовивідних шляхів» може бути наступним:
-
Гіпертонічна гіперкінетична дискінезія. Найчастіше призначають синтетичні холеспазмолитики.
-
Гіпертонічна нормокинетическая дискінезія. При цьому пацієнту призначають холеспазмолитики рослинного походження, які не знижують скоротність жовчовивідних шляхів.
-
Гіпертонічна гипокинетическая дискінезія. У цьому випадку жовч не може проходити по шляхах з-за їх спазму, тому потрібно його усунути. У комплексі з спазмолітиком призначають холекінетики.
-
Гіпотонічна гипокинетическая дискінезія. Для позбавлення від патології потрібні холекінетики і холеретики.
-
Гіпотонічна нормокинетическая дискінезія. Для усунення цього порушення потрібно прийом холеретика.
Якщо приймати препарати без розуміння того, що коїться з жовчю в організмі, то зі здоров’ям можуть виникнути серйозні проблеми. Більшість людей приймають холеретики, які стимулюють продукцію жовчі.
При цьому вони не замислюються про наслідки. Адже не можна виключати вірогідність перегину жовчного міхура або гипокинетическую дискінезію. Надлишок жовчі призведе до того, що жовчний міхур дуже різко скоротитися, що стає причиною сильного болю. Така біль відома як жовчна коліка.
Крім того, людина може приймати холеспазмолитики. Це призведе до застою жовчі, в якій почнуть накопичуватися солі в зв’язці з холестерином. Потім вони будуть випадати в осад, що спровокує утворення каменів. Також не можна виключати інфікування жовчі з подальшим розвитком холециститу.
Препарати, які призначають для ліквідації застою, відносяться до групи холекинетиков і холеретиков. Однак перед їх прийомом необхідно пройти УЗД, щоб переконатися у відсутності каменів у жовчних протоках.
Коли жовч застоюється в печінці і у хворого розвивається шкірний свербіж, а сама дерма набуває жовтого відтінку, потрібно прийом жовчогінних препаратів в комплексі з іншими лікарськими засобами. Найчастіше лікування в домашніх умовах є недоцільним, та пацієнта госпіталізують.
При перегині жовчного міхура завжди розвивається дискінезія. Вона може бути гіпокінетичним та гіпермоторній. Для усунення цього порушення буде потрібно холеспазмолитики, холекінетики, а також засоби, що містять жовчні кислоти.
Також не можна виключати, що перегин жовчного міхура характеризується гипомоторной і гіпокінетичним дискінезією. При цьому пацієнту призначають препарати з групи холекинетиков. Хоча іноді їх замінюють прийомом холеретиков.
Холецистит – це запалення самого жовчного міхура.
Для його усунення застосовують такі лікарські засоби:
-
Холеретики, які розріджують жовч, звільняючи її від інфекції. Таким чином її як би вдається освіжити.
-
Холеспазмолитики, які зменшують інтенсивність болю і знімають спазм з м’язової стінки жовчного міхура.
-
Холелитогенные препарати, які використовують для того, щоб не допустити формування каменів у жовчному міхурі.
Для ліквідації запалення потрібно прийом антибактеріальних препаратів. Причому рекомендовано використання антибіотиків різних групових приладдя (2 лікарські засоби).
Запалення підшлункової залози, яке називається панкреатитом, призводить до того, що ферментативний секрет буде вироблятися у великих обсягах. Жовч стимулює вироблення цих ферментів, тому щоб не посилювати ситуацію, потрібно зробити так, щоб вона виділялася потроху.
Також слід виключити ймовірність несподіваного викиду жовчі. Для цієї мети призначають холеспазмолитики. Їх прийом показаний при хронічному, так і при гострому панкреатиті. Щоб у цей період в жовчному міхурі не почали формувати каміння (застою уникнути не вдасться), потрібно паралельно приймати препарати для їх розчинення.
Важливо розуміти, що запалення підшлункової залози є серйозною патологією, яка вимагає лікарського контролю.
Після того як жовчний міхур видаляють з організму, жовч втрачає те місце, в якому вона могла б досягати потрібної їй концентрації. В результаті чого вона в розбавленому вигляді надходить в 12-палу кишку.
Категорично заборонено після операції приймати холеретики, так як це призведе до збільшення вироблення жовчі.
На термін в 3 місяці (після перенесеної холецистектомії) пацієнтам призначають спазмолітики. Справа в тому, що коли жовчний міхур ще присутній в організмі, він працював зі сфінктером Одді в парі. Скорочувався міхур, а сфінктер розслаблявся.
Після того, як орган видалили, сфінктер Одді не в змозі виконувати свою роботу також узгоджено як раніше. Тому його м’язи просто піддаються спазму. Щоб зняти спазм, необхідно приймати холеспазмолитики. Якщо цього не робити, то спазм перейде в стеноз і людина знову потрапляє на хірургічний стіл.
Гіпертонус сфінктера Одді вимагає прийому холекинетиков. Паралельно пацієнт повинен отримувати антибіотики, протизапальні препарати, гепатопротектори.
Жовчогінні препарати для лікування дітей
Сильнодіючі медикаментозні засоби можуть негативним чином позначитися на дитячому, ще не сформованому організмі. Виходячи з цього, терапія застою жовчі у дітей суттєво відрізняється від дорослих.
Якщо причиною патології стало аномальна будова жовчних проток, єдиним виходом буде оперативне втручання.
В інших випадках лікар робить акцент на дієтичному харчуванні і застосування лікарських засобів:
- справжніх холеретиков — Аллохол;
- холеретиков синтетичного походження — Осалмид і його прямі аналоги;
- рослинних холеретиков — Хофитол, Фламін, Холемакс;
- холекинетиков — магнію сульфат, Валеріана в таблетках, Кормагнезин;
- холеспазмолитиков — Папаверин, Но-шпа, Спазмонет.
Дозування та кратність прийому жовчогінного засобу визначається індивідуально для кожної дитини, виходячи з маси тіла. Природними та відносно безпечними гидрохолеретиками для дітей є мінеральні води з лугами — Єсентуки, Боржомі, Нарзан та ін.
З багатьох видів рослин з холеретическим ефектом дітям можуть бути рекомендовані:
- кульбаба звичайний,
- аптечна ромашка,
- ялівець,
- спориш.
Дозування повинна бути в кілька разів менше, Чим у дорослих. Більшість жовчогінних трав наділені великим спектром дії, тому можуть спровокувати гостру, небажану реакцію дитячого організму.
Варто враховувати, що терапія захворювань жовчного міхура у дорослої людини, буде значно відрізнятися від лікування дітей. І тут вже підійде не кожен препарат.
Взагалі, лікарська практика намагається виключати такі випадки, коли дітям молодше 12 років призначають ліки для поліпшення відтоку жовчі. До речі, як і вагітним жінкам. Але якщо ситуація така, що медикаментозна терапія принесе більше користі, Чим шкоди, вдаються до прийому медикаментів. Лікар буде розраховувати дозування індивідуально виходячи з маси тіла і стану малюка.
Отже, при проблемах з жовчним маленького пацієнта будуть турбувати симптоми, практично аналогічні тим, що спостерігаються у дорослих, а саме:
- втрата апетиту;
- присутність білястого нальоту на язиці;
- рідкий стілець/запори;
- нудота і блювання;
- відрижка з неприємним запахом;
- гіркота у роті;
- дуже погане перенесення фізичної активності;
- головні болі, втома і апатія;
- болі в правому боці та інше.

Якщо після проведеного обстеження недуга підтвердився і прийому ліків малюкові не минути, варто все-таки знати, які жовчогінні препарати йому не забороняються. Вибір не так вже й малий.
Приміром, “Холафлукс” – рослинний жовчогінний препарат, який призначають при хронічних формах холециститу, порушення роботи міхура і проток. Допомагає полегшити відтік жовчі. Випускають це ліки у формі трав’яного збору, щоб можна було приготувати його у вигляді чаю (що дуже полегшує прийом ліків малюком).
А ось рослинний препарат “Холагогум” може бути призначений і для усунення головних симптомів, і при відновленні після терапії. Випускається в капсулах, що сприяє швидкому розчиненню діючих речовин безпосередньо в шлунку.
Що ще допомагає відтоку секрету при застоях? Гарним жовчогінним препаратом є “Алохол”. Теж натуральний засіб. Впливає на роботу печінки, покращуючи викид жовчі. До його складу, крім рослинних компонентів, входить суха тваринна жовч.
“Холензим”. Комбінований препарат, який містить ферменти, що сприяють травленню. У свій склад включає, так само як і попередній препарат, суху тваринну жовч упереміш з травами.
Таблетки “Барберина” тільки вагітним протипоказані. Випускають рослинний засіб у таблетках, до складу яких входять активні речовини коренів і листя барбарису. Жовчогінний засіб зі спазмолітичним ефектом.
“Одестон” призначають дітям віком від 10 років. Чудове рослинні ліки, яке випускається у формі таблеток. Його завдання – не тільки синтез і викид жовчного секрету, але і профілактика утворення холестеринових бляшок.
-
З 3 років призначають Холосас.
-
З півроку можна використовувати Папаверин і Атропін, але під суворим лікарським контролем.
-
З 6 років призначають Хофитол, Фламін і Еуфілін.
-
З 7 років можна приймати Уролесан.
-
З 10 років до прийому дозволений Дюспаталин.
Однак перед початком лікування потрібна консультація спеціаліста.
При виникненні проблеми з обговорюваному органі дитина скаржиться на такі симптоми, як:
- Болі в животі, особливо після прийому їжі.
- Неприємний смак у роті.
- Діарея.
- Запори.
Консультація гастроентеролога дозволить прояснити ситуацію. Потрібно буде пройти обстеження, встановити правильний діагноз. Своєчасне звернення за допомогою позбавить дитину від проблем.
Розрізняють такі хвороби жовчного міхура у дитячому віці:
- Дискінезія. Часте вживання жирних продуктів харчування, стреси, алергія, гельмінти, хвороби органу є причинами захворювання.
- Панкреатит. Небезпечна хвороба, при якій відбувається самознищення органу. Серед її причин — отруєння, неправильне харчування, глистні інвазії, віруси.
- Лямбліоз. Паразити, які живуть в тонкій кишці призводять до проблем в жовчному.
- Пухлини органу. Виникають дуже рідко.
Курс лікування у дітей буває тривалим. Лікарські препарати призначає лікар-гастроентеролог, хірург. Самолікуванням займатися категорично заборонено.
Медикаменти, які можуть бути прописані дитині:
- Холафлукс. Призначають при хронічному холециститі. Ліки містять чистотіл, кульбаба, будяк, інші рослини. Воно полегшує відтік жовчі.
- Холагогум. Хороший засіб, який використовують при лікуванні дискінезії, хронічного панкреатиту.
- Аллохол. Медикамент призначає лікар. Він враховує вагу та вік дитини при розрахунку дози ліків. Лікування тривале, триває більше місяця. Діти, яким не виповнилося 7 років, вживають по половині таблетки двічі на день. Дитині більш старшого віку призначають по 1 штуці таку ж кількість разів.
- Холензим. Ліки містять рослинні компоненти, ферменти. Його призначають дітям, яким є 12 років. Таблетки п’ють тричі на добу, після їди. Тривалість лікування становить 9 тижнів.
- Берберин. Засіб отримують з коренів і стебел рослини барбарис. Випускають у таблетках.
- Одестон. Механізм дії препарату заснований на синтезі і виведення жовчі. Він протидіє кристалізації холестерину. Медикамент має протипоказання. Його не призначають дітям, яким менше 10 років.
- Фламін. Рослинний засіб, яке проводиться у формі таблеток, порошку, суспензії. Ліки не рекомендують особам до 5 років. Його не призначають при виразці шлунка.
Форми випуску препаратів
Основна маса прийнятих жовчогінних препаратів при застої жовчі в жовчному міхурі представлена у формі таблеток і трав’яних зборів. Але існують і інші лікарські форми: суспензії, порошки.
В групу суспензій входять такі препарати:
- “Холосас” – випускається у вигляді тягучого сиропу коричневого (темно-жовтого) відтінку. Суспензія має дуже вираженим ароматом шипшини, так як активною речовиною препарату є плоди цієї рослини. Допоміжна речовина – сахароза. Міститься препарат у скляних флаконах темного кольору об’ємом 130 і 300 мл
- “Урсофальк” – гомогенна суспензія білого кольору, яка має стійкий аромат лимона. Допустима наявність дрібних бульбашок повітря. В якості активної речовини виступає урсодезоксихолева кислота. У продаж надходить у флаконах з темного скла, об’єм – 250 мл
- “Хофитол” – густий розчин на основі води, в який входить екстракт листя артишоку польового (активна речовина). Має апельсиновий аромат. У продаж лікарський розчин надходить також в скляній тарі темного кольору об’ємом 120 мл;
- “Холагол” – ліки у формі крапель, які приймають всередину. Обсяг темного скляного флакона, де містяться крапельний розчин, дорівнює 10 мл В комплекті йде дозатор-крапельниця. До складу препарату входить кілька діючих компонентів, таких як: ефірні олії м’яти та евкаліпта, франгуломодин, корінь куркуми, саліцилат магнію. Особливість цих крапель полягає в способі прийому препарату – перед їжею потрібно капнути до 10 крапель на 1 шматок рафінаду (і так три рази в день). При сильних кольках дозу можна збільшити до 20 крапель за 1 прийом.
Які ще існують жовчогінні препарати? При застої жовчі в жовчному міхурі лікарі нерідко прописують ліки в порошковій формі, наприклад:
- “Дехолин” – препарат у формі безбарвного порошку, який відмінно розчиняється у воді. На смак гіркий. Об’єм пакетика – 5 р. Також у продажу можна знайти 5-20%-ві розчини для внутрішньовенних ін’єкцій. Розчин має слаболужною реакцією. Здатний підвищити секрецію жовчі протягом 3 хвилин, зберігаючи свою дію близько 3 годин.
- “фламін” – дрібні гранули різної форми світло-жовтого кольору (допускається сірий з жовтим відтінком). Не має запаху, але припустимо злегка вловимих специфічний аромат. Гранули містяться у паперових упаковках масою 1,38 грама. Активною речовиною є фламін (квітки безсмертника піщаного).
Незалежно від продукції, форми лікарського препарату настійно рекомендується отримати консультацію фахівця перед початком терапії. Тільки кваліфікований лікар зможе призначити відповідний жовчогінний препарат, який допоможе впоратися з недугою. Наостанок перерахуємо найбільш популярні засоби, спираючись на відгуки пацієнтів.
Дієта — кращий засіб від застою жовчі
Серед величезного різноманіття ліків, що володіють жовчогінним ефектом, слідують такі, які відрізняються підвищеною ефективністю.
До одного з таких препаратів відносять Аллохол. Це недороге, але разом з тим дієвий засіб, що входить в групу холеретиков. До складу Аллохолу входить тваринне жовч, а також екстракт часнику і кропиви.
Одестон являє собою синтетичний засіб, основний компонент — гимекромон. Має спазмолітичну і жовчогінну дію. Ліки нормалізує синтез жовчі та її просування по протоках, а також запобігає жовчнокам’яну хворобу.
покращує секрецію жовчі, підвищує тонус жовчного міхура, послаблює спазми з проток, розріджує жовч. Також ліки покращує травний процес і має антибактеріальну властивість. Препарат добре переноситься, але все ж є деякі протипоказання.
Згідно відгуками пацієнтів, до найбільш дієвих засобів належать Аллохол і Холензим. В якості ефективного знеболюючих ліків хворі приймають Но-шпу. Хороші відгуки у Фоамина, Гепабене та Никодин.
Гастроентерологи розробили декілька ключових правил, сукупність яких забезпечує щадний режим:
- повністю виключити жирну їжу;
- не допускати вживання занадто холодних або гарячих страв, їжа повинна бути теплою;
- відмовитися від газованих і алкоголесодержащих напоїв;
- збагатити раціон молочними продуктами, сирими і запеченими фруктами, овочами;
- всі страви варити, тушкувати, готувати на пару;
- харчуватися не менше 5 разів на день невеликими порціями, бажано в один і той же час.
Дотримання дієтичного столу необхідно протягом усього курсу лікування. Після його закінчення повертатися до звичного способу життя слід поступово. Однак, для мінімізації розвитку рецидиву або перетворення гострої форми в хронічну, рекомендується довічно дотримуватися правильного харчування.
Жовчогінним ефектом в тій чи іншій мірі мають такі групи продуктів:
- овочі — томати, буряк, морква, білокачанна капуста;
- фрукти — яблука, персики, сливи, апельсини;
- ягоди — журавлина, шипшина, обліпиха;
- сухофрукти — сушені сливи, абрикоси, інжир;
- зелень — артишок, селера, кріп, ревінь, листя шпинату;
- приправи — цикорій, корінь імбиру, куркума;
- свежеважатые соки овочеві, ягідні і фруктові.
Під строгою забороною повинні бути такі продукти, як:
- свіжа здоба,
- солодощі,
- бобові,
- гриби,
- консерви,
- копченості,
- часник,
- цибулю,
- щавель,
- редька,
- прянощі і гострі соуси,
- міцна кава,
- копчені ковбаси,
- фастфуд.
Важливо стежити і за добової калорійністю всіх з’їдених страв — не більше 2500 ккал.
Лікар-гастроентеролог може в індивідуальному порядку переглянути раціон хворого і скласти детальне меню. Якщо пацієнт час від часу нехтує правилами харчування, позитивна користь від корисних продуктів зводиться до мінімуму.
1. Медикаментозні засоби.2. Народні засоби.3. Дієтичне харчування.
Який препарат є оптимальним, повинен визначати лікар разом з пацієнтом.
Тим не менше, спостереження останніх років дозволяють виділити кращі жовчогінні засоби, залежно від їх групи:
-
Холеретики: Никодин, Уролесан, Холосас, Танацехол.
-
Холекінетики: Магнію сульфат і Сорбіт.
-
Холеспазмолитики: Бускопан і Дюспаталин, так як вони надають прицільне вплив саме на жовчовивідні шляхи. У той час як Папаверин і Но-шпа знімають спазм з гладкої мускулатури всіх органів.
Людина, що страждає від застою жовчі, намагається якомога швидше усунути причину свого поганого самопочуття. Іноді можна впоратися за допомогою народних засобів, але частіше буває так, що люди не звертають уваги на сигнали організму і ігнорують перші симптоми.
У запущених випадках вимагається комплексний підхід із застосуванням ліків. Звичайно, мова йде про самих безпечних і ефективних жовчогінних препаратів. При застої жовчі в печінці або жовчному міхурі з усього асортименту першим ділом часто призначають “Аллолох”.
Його перевагою є невисока ціна, але ефективність від цього не знижується. Популярність засобу обумовлена його натуральним складом з додаванням тваринної жовчі. Крім того, “Аллолох” покращує травний процес у цілому.
“Одестон” теж популярний, незважаючи на те, що відноситься до категорії синтетичних засобів. Його активна речовина – це гимекромон, яке впливає на механізм викидання жовчі. Перешкоджає утворенню каменів у міхурі. Але варто бути уважним при його застосуванні, так як препарат має ряд протипоказань.
А ось “Фламін” – кумир тих, хто віддає перевагу натуральним і рослинним препаратам на основі різних трав. Його перевага в тому, що він діє відразу в декількох напрямках: покращує вироблення жовчі, приводить у тонус жовчний міхур, усуває спазми в протоках, здатний розріджувати секрет, має антибактеріальну дію.
Будь-який з перерахованих жовчогінних препаратів може нормалізувати відтік секрету і діяльність жовчного міхура в цілому. Але от тільки чи буде цей ефект тривалий? Тут вже як пощастить. Не лікуйтеся, сподіваючись на авось!
1. Медикаментозні засоби.2. Народні засоби.3. Дієтичне харчування.
При вагітності
Під час виношування дитини лікування застою жовчі проводиться з особливою обережністю: важливо не допустити посилення скорочувальної діяльності матки, проникнення діючої речовини до плоду через плаценту, а також не спровокувати суттєве погіршення самопочуття.
Найбільш безпечними вважаються більшість рослинних холеретиков і спазмолітиків:
- Холензим;
- Фламін;
- Берберіс;
- Кормагнезин;
- Валеріана;
- Холагол.
Самостійно приймати настої з різних жовчогінних трав категорично заборонено. Впливаючи на організм вагітної жінки і безпосередньо на плід вони можуть спровокувати незворотні наслідки.
На розсуд лікуючого лікаря допустимо застосування лише готових рослинних препаратів. Схема прийому, дозування і тривалість курсу, як правило, стандартні.
При запаленні жовчовивідних органів доцільно використання не лише рослинних, але і синтетичних ліків. При цьому лікар оцінює ризик впливу на дитину і постійно контролює стан матері.
До таких жовчогінну препаратів належать:
- Хофитол;
- Одестон;
- Еуфілін;
- Фебихол;
- Дротаверин;
- Атропін.
Хронічний холецистит, жовчнокам’яна хвороба посилюються в період виношування плоду. При цьому не потрібно переривання вагітності.
Фахівці призначають препарати, які не призводять до скорочення матки. Вони не проникають у плід через плаценту. Лікар пояснить, як приймати ліки. Серед медикаментів, які призначаються:
- Холосас;
- Папаверин;
- Холензим;
- Але-шпа;
- Холемакс;
- Валеріана;
- Магнезія;
- Атропін.
При вагітності призначають такі фармацевтичні засоби, як:
- Одестон;
- Фламін;
- Берберин;
- Хофитол;
- Еуфілін.
Їх необхідно приймати під контролем лікаря.
Надлишок прогестерону провокує виникнення дискінезії. Жінка відчуває важкість, больові відчуття в животі, печія. Їй рекомендують дотримуватися дієти, пити мінеральну воду Єсентуки № 17.
Натуральні препарати і лікарські рослини, мають жовчогінний ефект, рекомендовано вживати в другій половині вагітності. Використовують кукурудзяні рильця, кріп, шипшина, м’яту перцеву.
Що являють собою жовчогінні засоби
Жовч являє собою рідину біологічного походження, що стимулює травлення і покращує процес засвоєння поживних речовин. Жовч допомагає розщеплювати і перетравлювати жири, що надходять з їжею, а також запобігає запори і захищає організм від дії хвороботворних мікробів.
Хворому призначають:
- лікарські препарати;
- продукти харчування;
- лікарські трави.
Мета прийому таких засобів полягає в збільшенні секреції жовчі. Одна група препаратів стимулює вироблення жовчі, інша прискорює її просування і знімає спазми з жовчного міхура.
Протипоказання до прийому жовчогінних засобів
Застій жовчі досить часто формується на тлі інших захворювань гострої або хронічної форми:
- дискінезії жовчовивідних шляхів,
- холециститі,
- панкреатиті.
У такому разі лікування повинно бути спрямоване на усунення основного захворювання. Симптоматична терапія не менш важлива, але без усунення ключовий причини поліпшення самопочуття буде тимчасовим.
Перед призначенням лікування лікар проводить якісну діагностику з метою визначення точного діагнозу. Після чого підбирається відповідний комплекс препаратів. Враховуючи наявність безлічі протипоказань у кожному з них, не всі жовчогінні засоби ефективні при зазначених захворюваннях.
Захворювання характеризує порушення моторики жовчного міхура і, як наслідок, збій у функціонуванні жовчних проток.
Зустрічається найчастіше у жінок худорлявої статури, віком не більше 40 років. Розрізняють дві основні форми дискінезії:
- Гіперкінетична, при якій відзначається підвищений тонус жовчного міхура.
- Гіпотонічна, коли м’язовий тонус ослаблений.
Враховуючи різну специфіку розвитку хвороби, у двох випадках призначаються відмінні один від одного ліки.
При гіперкінетичному типі нормалізувати роботу травної системи допоможуть:
- Всі види холекинетиков — Фламін, Сорбіт, Холемакс, Холос, Берберин-Гоммакорд. Застосовуються тривалим курсом до повного одужання.
- Будь-які холеспазмолитики — Дротаверин, Папаверин, Беллалгін, валеріана. Призначаються коротким курсом на початку медикаментозного лікування, потім використовуються одноразово, при необхідності купірування больового синдрому.
Гіпотонічна форма дискінезії передбачає застосування таких лікарських засобів:
- Всі різновиди холеретиков — Аллохол, Фебихол, Лиобил, Флакумин, Танацехол та ін Тривалість курсу може досягати 2-2,5 місяців.
- Гидрохолеретики — мінеральні води з високим вмістом лугів. Обмеження за кількістю і термінами вживання відсутні.
- Миотропные спазмолітики — Одестон, Дюспаталин. Доцільні у перші дні терапії. Тривалість використання таких засобів не повинна перевищувати 2 тижні.
Холецистит
Холецистит — запалення стінок жовчного міхура з подальшим зміною фізичних і біохімічних властивостей жовчі.
Останній становить лише 20% усіх випадків.
Відсутність кам’яних утворень в жовчному міхурі дає можливість використання таких засобів для лікування:
- Холеретики всіх видів — Аллохол, Лиобил, Циквалон, Осалмид, Уролесан та ін. Синтетичні речовини оксафенамид та гимекромон поряд з жовчогінною дією ефективно усувають спазми. Препарати, в основі яких лежить цикловалон, надають потужний протимікробний ефект. Ці особливості враховуються при складанні терапевтичного комплексу.
- Холекінетики — Холемакс, Магнезія, Сорбіт, Берберин плюс. Істотно полегшують виведення жовчі до дванадцятипалої кишки.
- Холеспазмолотики — Но-шпа, Метацин, Одестон. Ефективно борються з больовим синдромом, сприяють загальному поліпшенню самопочуття.
При виявленні каменів у ході УЗД серед жовчогінних препаратів дозволені до застосування лише володіють литолитическое дією: Урдокс, Ливодекс, Эксхол, Урсолит та ін. В них міститься урсодеоксихолевая кислота, яка розчиняє конкременти. Також при калькульозному типі холециститу показано холеспазмолитики.
Важливо! Застосування холеретиков при калькульозному холециститі загрожує міграцією каменів, що може призвести до необхідності хірургічного втручання.
Панкреатит
Панкреатит характеризує запальний процес у підшлунковій залозі. Ключовою причиною виступає погіршення виведення травного соку і ферментів залози в тонкий кишечник. У складі комплексного лікування обов’язково присутні жовчогінні засоби, які сприяють поліпшенню травних процесів.
Найбільш ефективними будуть такі ліки:
- Аллохол;
- Холензим;
- Хофитол;
- Урсосан;
- Холосас;
- Лиобил.
Холеспазмолитики, такі як Папаверин, Мебеверин, Дротаверин, допоможуть зняти гострий больовий синдром, але до візиту до лікаря їх застосовувати не рекомендується.
Самостійне усунення спазмів може утруднити постановку діагнозу.
Препарати призначають при таких хворобах, як:
- Розлад рухової функції самого міхура, товстої, тонкої кишки.
- Холецистит.
- Захворювання печінки без ознак холестазу.
- Дисфункція сфінктера Одді.
Цироз
Дієтичне харчування при застої жовчі
Існує ціла група продуктів, дія яких спрямована на покращення відтоку жовчі. У цю групу входять:
- всі масла рослинного походження (соняшникова, оливкова, кукурудзяна);
- сирі овочі;
- овочеві бульйони;
- цитрусові фрукти;
- чорнослив;
- диня і кавун;
- зелень;
- куркума;
- авокадо.
Диня і кавун мають жовчогінну дію
Але є і такі продукти харчування, які, навпаки, уповільнюють виробництво жовчі. Це м’ясні бульйони, гриби та бобові культури. Такі продукти краще не вживати.
Говорячи про харчування при холестазе, перш за все, слід пам’ятати про те, що головними ворогами здоров’я печінки є алкоголь, гострі і солоні страви. У цей список можна внести всі спеції, копченості, солодощі та хлібобулочні вироби.
Впоратися з проблемою допоможе дробове харчування 4-6 р/день. Причому заборонено переїдати, адже в цьому випадку у хворого холестазом з’являється важкість у шлунку і біль у правому підребер’ї.
Щоб посприяти лікуванню цього неприємного захворювання раціон харчування слід урізноманітнити продуктами з жовчогінною дією. Ці продукти посилюють роботу травного тракту, знімають спазми і активізують викид жовчі в кишечник, завдяки чому усуваються застійні явища.
Рослинні масла. Підсилюють вироблення гормону холецистокініну, який стимулює синтез жовчі і сприяє її викиду в шлунок.
Свіжі овочі та фрукти. Покращують моторику шлунково-кишкового тракту, м’яко очищаючи кишечник і печінку, а значить, сприяючи усуненню застійних явищ.
Овочеві фреші. Фреші з буряка, капусти і моркви, соки з брусниці і журавлини, а також сік квашеної капусти.
Перші страви. Струм жовчі підсилюють овочеві супи, а також бульйони з нежирних сортів м’яса і риби.
Вівсяні або пшеничні висівки. Ці продукти багаті клітковиною, а значить, їх просто необхідно вживати людям, що страждають від застою жовчі.
Різна зелень. Розмарин і петрушка, кінза і селера, шпинат і кріп. Всі перераховані продукти мають жовчогінні властивості.
До речі, всім хворим холестазом лікарі рекомендують стежити за калорійністю їжі і обмежувати свій раціон споживанням 1800 калорій на добу.
Наостанок скажемо, що лікування холестазу неможливе без повноцінної рухової активності. В цьому плані людині з даною проблемою рекомендується починати свій день з гімнастики, займатися спортом (басейн, велосипед, фітнес, аеробіка), і намагатися більше рухатися, здійснюючи прогулянки на свіжому повітрі по 40-60 хвилин щодня.
Міцного вам здоров’я!
Джерело
Говорячи про харчування при холестазе, перш за все, слід пам’ятати про те, що головними ворогами здоров’я печінки є алкоголь, гострі і солоні страви. У цей список можна внести всі спеції, копченості, солодощі та хлібобулочні вироби.
Впоратися з проблемою допоможе дробове харчування 4-6 р/день. Причому заборонено переїдати, адже в цьому випадку у хворого холестазом з’являється важкість у шлунку і біль у правому підребер’ї.
Щоб посприяти лікуванню цього неприємного захворювання раціон харчування слід урізноманітнити продуктами з жовчогінною дією. Ці продукти посилюють роботу травного тракту, знімають спазми і активізують викид жовчі в кишечник, завдяки чому усуваються застійні явища.
Народна медицина при застої жовчі
Однак, як і будь-які інші лікарські засоби, трави мають багато протипоказань і побічних ефектів, тому вимагають попередньої консультації з лікарем.
Рецепти ефективних жовчогінних відварів:
- Змішати по 1 частині кореня кульбаби, споришу, чистотілу, звіробою, плодів анісу і 2 частини кукурудзяних рилець. Двома склянками води залити 5 грам збору і прокип’ятити не менше 5 хвилин. Тричі на день приймати по 100 мл процідженого відвару до прийому їжі.
- Траву звіробою і квіток безсмертника змішати в співвідношенні 1 до 2. Взяти 15 грам збору і залити літром холодної води. Дати настоятися близько 10 годин. Прокип’ятити близько 7 хвилин, дати охолонути. Добова доза становить 400 мл, її можна розділити на 3-4 прийоми. Загальний курс лікування — не менше 3 тижнів.
- У рівних частинах змішати насіння розторопші, кукурудзяні рильця, траву споришу та кропиви. На 5 грам трав’яного збору досить 400 мл води. Залити, залишити на 6 годин, потім прокип’ятити протягом 5 хвилин. Проціджений настій приймають по 300-400 мл за добу, не менше 2 тижнів.
- На 1 ст. л. шишок хмелю і трави полину додати по 2 ст. л. листя м’яти, валеріани та звіробою. Всього 3 гр збору залити 300 мл окропу, накрити і дати настоятися 15-20 хвилин. Прийняті тричі в день 100 мл відвару не тільки полегшать виведення жовчі, але і усунуть спазми жовчного міхура.
Найпоширеніші трави, що володіють жовчогінним ефектом:
- Безсмертник піщаний. Багатий вітаміном С, каротином, дубильними речовинами. Покращує роботу підшлункової залози, підвищує тонус стінок жовчного міхура, активізує вироблення жовчі, чинить протизапальну дію.
- Перцева м’ята. Використовується у формі ефірного масла, настойки або м’ятної води. Стимулює продукування жовчі, знімає хворобливі спазми.
- Кукурудзяні рильця. Поліпшують біохімічні властивості жовчних кислот, забезпечують сечогінний, жовчогінний, кровоспинний ефект.
- Коріння кульбаби. Містять безліч вітамінів, макро – і мікроелементів. Сприяють здоровому травленню, полегшують виведення жовчі, відновлює електролітний баланс і мікрофлору в кишечнику.
- Листя барбарису. Для приготування ефективних жовчогінних настоянок використовуються тільки свіжо зірване листя. Ідеальні при холециститі, дискінезії жовчовивідних шляхів, гепатиті.
- Пташиний горець або спориш. Має загальнозміцнюючу, сечогінну, діуретичною, протизапальною дією. Перешкоджає утворенню каменів у нирках і жовчному міхурі.
- Артишок. Відрізняється яскраво вираженим гіпотензивну властивість, відноситься до ряду жовчогінних, протизапальних засобів.
- Розторопша. Відоме гепатопротекторну засіб, який зміцнює гепатоцити, відновлює функцію печінки, збільшує і полегшує відтік жовчі.
- Препарати на рослинній основі приймають до прийому їжі і запивають водою без газу.
- Повноцінний прийом їжі після прийняття жовчогінних засобів — обов’язкова умова, інакше можливі диспепсичні явища: нудота і блювання.
- Терапія жовчогінними засобами передбачає повний курс, тобто, для ефективних результатів терапії не повинна бути менше 30 днів.
- Курси лікування жовчогінними засобами потрібно проводити від 2-х до 4-х разів з часовими проміжками.
Продукти, що підсилюють вироблення жовчі, усувають застійні явища і спазми в жовчному міхурі. Їх потрібно вживати розумно, так як захопленість засобами з жовчогінну властивість може бути причиною пересування каменів по жовчних шляхах. Які страви і продукти формують продуктивну вироблення жовчі?
- Рослинні масла.У оліях рослинних досить корисних жирних кислот, фосфоліпідів і вітаміну Е, які сприятливо позначаються на рівні холестерину і участі в процесі обміну простагландинів, що розріджують жовч. Ці речовини сприяють тонусом жовчного міхура.
- Овочеві та фруктові свіжі плоди і соки з них.Коренеплоди буряка, моркви, брусничні ягоди, журавлина допомагають травленню і делікатно очищають печінку і сприяють випорожненню кишечника, заважаючи застійних процесів у жовчному міхурі. Всі овочі і фрукти є хорошими стимуляторами жовчовиділення і кращими продуктами для профілактики запорів. Найбільш ефективними властивостями володіють мандарини, баштанні культури, кабачки, авокадо, чорнослив і вся зелень.
- Клітковина і злакові культури і висівки.Пшеничні висівки допомагають виведенню жовчі і зменшують ризик каменеутворення, оскільки знижують концентрацію холестерину в жовчі.
- Зелень: свіже листя петрушки, кропу, кінзи, селери, шпинату володіють ефективним жовчогінну властивість.
Важливо враховувати, що продукти з жовчогінним ефектом потрібно включати в меню обережно. Якщо продукти провокують біль, присмак гіркоти в роті, то краще від них відмовитися.
Жовчогінні засоби при застої жовчі покликані запустити процеси очищення органів від токсичних відходів», сприяючи виробленню гормону холецистокініну.
Є варіанти – від медичних до «бабусиних рецептів» –справляються з захворюванням. Подбайте про себе, якщо ви:
- час від часу відчуваєте хворобливі симптоми у правому підребер’ї;
- відчуваєте неприємний присмак гіркоти у роті;
- відзначаєте жовтизну шкіри;
- помітили ознаки хронічної втоми.
Краще жовчогінний засіб при застої жовчі – дотримання цілого комплексу заходів по оздоровленню. Вони спрямовані на стимулювання роботи органів травлення, очищення печінки, нормалізацію функцій жовчного міхура. Поєднання дій, які сприяють позбавленню від недуги, передбачає:
- Дотримання основ дієтичного харчування.
- Використання медичних препаратів, надбань народної медицини, поліпшують секрецію жовчного міхура.
- Активний спосіб життя – він є відмінним «жовчогінним засобом» для профілактики застою жовчі.
- Дотримання питного режиму, включення в лікувальний раціон мінеральної води без газу.
- При наявності надлишкової ваги обмеження калорійності продуктів до 2000 ккал за добу.
Застійні явища в жовчному міхурі можливо попередити, дотримуючись основ дієтичного харчування. Головними ворогами здорової печінки є солоні, гострі страви.
«Поза законом» спеції, копченості, хлібобулочні вироби та солодощі. Допоможе дробове харчування до 4-6 разів на добу. При цьому не обов’язково з’їдати значні порції.
Переїдання небезпечно при дискінезії жовчовивідних проток, викликає тяжкість і біль з правого боку підребер’я.
Що являють собою жовчогінні продукти харчування? Вони посилюють кинестетику травного тракту, стимулюють викид жовчі в кишечник, прибираючи застій і знімаючи спазми.
Однак не слід вживати жовчогінні продукти у великих обсягах. Наслідками безконтрольного прийому може стати рух каменів по жовчних протоках з подальшим видаленням міхура.
Корисними жовчогінними засобами при застої жовчі є:
- Рослинні масла. Стимулюють виробництво холецистокініну – гормону, відповідального за утворення і потрапляння жовчі в шлунок.
- Овочеві фреші на основі буряків, моркви, капусти; ягідні морси з брусниці, журавлини; сік квашеної капусти.
- Свіжі фрукти, овочі. Сприяють посиленню моторики ШКТ, м’яко очищають печінку, кишечник, перешкоджаючи застою жовчі.
- Клітковина у складі висівок. Пшеничні, вівсяні, вони є чудовим засобом очистити печінку, яка першою потрапляє «під удар» при холестазе.
- Перші страви. Овочеві супи, борщі або нежирні бульйони з м’яса птиці – незамінні страви для дієтичного харчування з метою профілактики/лікування застою жовчі.
- Петрушка, кріп, кінза, розмарин, селера, шпинат, листя салату володіють відмінними жовчогінними властивостями.
Народні засоби
Застосування жовчогінних складів перевірено багатьма поколіннями. Засоби народної медицини допоможуть зняти хворобливі прояви холестазу, стимулюють відтік жовчі і активність обмінних функцій організму.
Натуральний склад, відсутність специфічних алергенів робить народні рецепти доступними для застосування під час вагітності.
Уникнути розвитку захворювання допоможуть засоби, що знижують застійні явища:
- Вживання натщесерце рослинного масла і лимонного соку. Столова ложка лляного, ріпакової, оливкової або соняшникової олії з аналогічною кількістю лимонного соку запустить метаболічні функції. Склад м’яко очистить кишечник, печінку від застою жовчі після нічного відпочинку.
- Ксиліт або сорбіт. «Сліпий» тюбаж на основі цих речовин з використанням грілки в області печінки – засіб, що допомагає позбавитися від застою жовчі. Процедуру слід проводити після консультації з гастроентерологом, бажано під наглядом лікаря.
Ефективними засобами, рятують від застою жовчі, стануть чаї, відвари і настої трав з жовчогінним властивістю:
- Безсмертник, пижмо, звичайний дягель і кукурудзяні рильця відмінно очищають печінку від токсинів, одночасно стимулюючи в ШКТ процеси розщеплення їжі.
- Кмин, м’ята перцева покращують метаболічні процеси, прибирають стресові стани. Це одночасно природні спазмолітики.
- Аптечні мережі пропонують жовчогінні трав’яні збори, відомі під номерами 1, 2 і 3. Основними компонентами є: безсмертник, деревій, м’ята, коріандр, які ліквідують застій жовчі.
- Трав’яний збір жовчогінний 3 містить натуральні антисептики – ромашку, квітки календули, перешкоджають розвитку запальних процесів жовчних шляхів, плюс пижмо, цмин.
Жовчогінні препарати при дискінезії жовчовивідних шляхів представлені спазмолітиками, холеретиками, холикинетиками. Натуральні або синтетичні, вони випускаються в таблетках, гранулах, рідкому вигляді (ампулах). При лікуванні застою жовчі схема, призначувана стандартно лікарем така:
- Прийом спазмолітиків з знеболюючим ефектом від 5 днів до 2 тижнів.
- Холеретики згідно інструкції приймаються тривалий час – до трьох місяців.
- Холекінетики призначаються ситуативно, якщо є потреба стимулювати відтік жовчі.
Рослинні жовчогінні препарати при застої жовчі широко представлені на ринку, мають невисоку ціну і відносно безпечні завдяки натуральному складу. Вибрати ліки допоможе лікар, попередньо визначивши причину застою жовчі. Призначення типу засобу залежить від клінічної картини захворювання. Вам запропонують:
- спиртові настоянки: барбарис звичайний, кукурудзяні рильця;
- сиропи (без спирту): Холосас, Шипшина і м’ята;
- таблетки: Фебихол, Фламін, Танацехол, Берберін;
- суміші для чаїв: Холафлукс (Німеччина-Англія).
Тварини
Використання жовчогінних засобів при перегині міхура
При лікуванні застою жовчі застосовують спеціальні лікарські препарати. Деякі продукти харчування, збори лікарських трав теж дозволяють усунути це явище.
Залежно від механізму дії засоби поділяють на 2 групи:
- Ті, які підсилюють вироблення секрету печінкою. Їх називають “холеретики”. До них відносяться Аллохол, Лиобил, Вигератин, Холензим, Хологон, Дехолин. Препарати, до складу яких входять рослинні компоненти: Конвафлавин, кукурудзяні рильця, Берберин, Флакумин. Вони покращують секрецію, знижують в’язкість жовчі. До синтетичних засобів відносять: Никодин, Холестин, Циквалон, Одестон.
- Холекінетики — медикаменти, які посилюють скорочення органу.
Жовчогінні препарати, що підвищують тонус, сприяють виділенню цього секрету. До них відносяться: Ксиліт, Сорбіт, Холецистокінін, Пітуїтрин, Сульфат магнію.
Холеспазмолитики стимулюють роботу міхура. Це Но-шпа, Дротаверин, Платифілін, Еуфілін, Дюспаталин. Також вони розслаблюють сфінктер Одді.
Фахівці вважають, що краще жовчогінний засіб — Урсофальк. Воно надає захисний, імуномодулюючий ефект, стримує ріст ракових клітин і попереджає виникнення захворювань травного тракту.
Ліки, які виготовляють з висушеного жовчі тварин:
- Аллохол. Препарат випускають і застосовують з 1964 року. Він містить часник, кропиву, активоване вугілля.
- Хологон. Дегидрохолевую кислоту використовують у лікуванні холангітів, холециститів. Її застосовують у терапії жовчнокам’яної хвороби.
- Лиобил. Засіб призначають при хронічному панкреатиті, зниженій моториці.
- Холензим. Таблетки містять жовчні кислоти, які стимулюють вироблення жовчі, нормалізують і посилюють моторику травної системи, знижують рівень холестерину.
Препарати рослинного походження виготовляють з лікарських трав. Найбільш популярні з них:
- Фебихол. Ліки збільшує об’єм жовчі, панкреатичного соку. Гальмує процес утворення каменів у міхурі.
- Танацехол. Виготовляється з квіток пижма.
- Фламін. Діючою речовиною таблеток є квітки безсмертника піщаного. Їх застосовують при застої жовчі, дискінезії.
Зміна форми органу призводить до того, що його скорочувальна здатність значно знижується. Кровообіг порушується, утворюються тріщини. Жовч проникає в черевну порожнину, внаслідок чого виникає перитоніт. Синдром являє загрозу для життя людини.
Перегин міхура провокує виникнення запалення в органі. Він також стає причиною утворення каменів.
Лікарський препарат Фламін зменшує запальний процес, знімає больові відчуття.
Жовчогінні таблетки Никодин надають протимікробну і бактерицидну дію.
Такі ліки, як Гепабене і Урсофальк, призначають частіше інших засобів.
Для чого п’ють ліки, коли відсутній орган? Препарати, які сприяють виведенню жовчі, покликані відновити нормальний стан пацієнта.
Жовч не накопичується в органі. Ця рідина в недостатньому обсязі надходить у дванадцятипалу кишку. Після операції з видалення міхура пацієнт скаржиться на:
- Болі в черевній порожнині.
- Нудоту.
- Механічну жовтяницю.
- Печінкові коліки.
- Метеоризм.
- Діарею.
Жовчогінні ліки прискорюють відновлення організму.
Холеретики
Це якісні жовчогінні препарати, одержані шляхом органічного синтезу. Крім поліпшення струму жовчі вони приводять в порядок роботу шлунка, усуваючи метеоризм і процеси бродіння в кишечнику.
Холекінетики
Ці препарати, в основі яких використовуються рослинні компоненти, що підвищують тонус жовчного міхура і в той же час розслаблюють протоки, сприяючи виведенню жовчі.
Холеспазмолитики
Ці засоби приходять на допомогу в тих випадках, коли застій жовчі викликаний спазмом жовчного міхура. Препарати знімають спазм і сприяють розширенню жовчних проток, завдяки чому поліпшується відтік жовчі. До того ж ці засоби допомагають усунути больовий синдром.
Гидрохолекинетики
Властивість мінеральних вод збільшувати кількість жовчі і паралельно знижувати її в’язкість у багатьох випадках допомагає вирішити проблему холестазу без вживання медикаментів.
Настій №1. У рівних пропорціях змішайте траву перстач, листя м’яти перцевої і чистотіл. 1 ч. л. такого збору залийте 200 мл окропу і дайте трохи охолонути. Приймати такий засіб потрібно як чай, у теплому вигляді, по 1 склянці 2 р/день. Тривалість терапії – 2 тижні.
Настій №2. Змішайте в рівних частинах безсмертник і кукурудзяні рильця. 1 ч. л. суміші залийте 300 мл крутого окропу і настоюйте, прикривши кришкою, протягом 2 годин. Готовий засіб випийте протягом дня, приймаючи його перед кожним прийомом їжі.
Настій №3. Змішайте полин, безсмертник, листя кропиви і шишки хмелю. Чайну ложку збору завантажте в термос і залийте 300 мл окропу. Закривши кришку, настоюйте рідина не менше 4 годин, потім профільтруйте ліки і пийте його по 50 мл 3 р/день перед кожним прийомом їжі.
За три дні до проведення тюбажа важливо перейти на дієтичне харчування, звівши до мінімуму вживання м’яса, а також відмовившись від жирної і смаженої їжі. Харчуватися слід рослинною їжею, а продукти відварювати або готувати на пару.
Проводять очищення жовчного міхура в ранкові години. Для проведення тюбажа необхідно випити один з наступних розчинів:
- 250 мл води, в якій розведена 1 ч. л. Магнію сульфату;
- 500 мл негазованої мінеральної води (Боржомі або Єсентуки), підігрітою до 40 ° C.
- 200 мл мінеральної води з розведеними в ній 2 ст. л. Холосаса.
- 200 мл води, з розведеною в ній ложкою Сорбіту.
Прийнявши лікарську суміш необхідно лягти правим боком на теплу грілку і лежати впродовж 2 годин. Через деякий час з’являться позиви до спорожнення кишечника, а виходить кал буде мати чорний колір і домішки жовчі.
Даний процес може супроводжуватися кольок у животі. Пам’ятайте лише, що проводити тюбаж можна після УЗД жовчного міхура і тільки з дозволу лікаря, і не частіше 2 разів на рік. Протипоказаннями до даної процедури є жовчнокам’яна хвороба і холецистит.
Холеретики
Настій №1. У рівних пропорціях змішайте траву перстач, листя м’яти перцевої і чистотіл. 1 ч. л. такого збору залийте 200 мл окропу і дайте трохи охолонути. Приймати такий засіб потрібно як чай, у теплому вигляді, по 1 склянці 2 р/день. Тривалість терапії – 2 тижні.
Настій №2. Змішайте в рівних частинах безсмертник і кукурудзяні рильця. 1 ч. л. суміші залийте 300 мл крутого окропу і настоюйте, прикривши кришкою, протягом 2 годин. Готовий засіб випийте протягом дня, приймаючи його перед кожним прийомом їжі.
Настій №3. Змішайте полин, безсмертник, листя кропиви і шишки хмелю. Чайну ложку збору завантажте в термос і залийте 300 мл окропу. Закривши кришку, настоюйте рідина не менше 4 годин, потім профільтруйте ліки і пийте його по 50 мл 3 р/день перед кожним прийомом їжі.
За три дні до проведення тюбажа важливо перейти на дієтичне харчування, звівши до мінімуму вживання м’яса, а також відмовившись від жирної і смаженої їжі. Харчуватися слід рослинною їжею, а продукти відварювати або готувати на пару.
Прийнявши лікарську суміш необхідно лягти правим боком на теплу грілку і лежати впродовж 2 годин. Через деякий час з’являться позиви до спорожнення кишечника, а виходить кал буде мати чорний колір і домішки жовчі.
Даний процес може супроводжуватися кольок у животі. Пам’ятайте лише, що проводити тюбаж можна після УЗД жовчного міхура і тільки з дозволу лікаря, і не частіше 2 разів на рік. Протипоказаннями до даної процедури є жовчнокам’яна хвороба і холецистит.
Від моменту утворення до виведення проходить 3 етапи:
- Вироблення жовчі в печінці. У дорослої людини орган продукує від 0,6 до 1 літра рідини за добу.
- Накопичення жовчі в жовчному міхурі. Тут відбувається поділ компонентів: вода, хлор, натрій та різні електроліти відправляються в кров, а жовчні пігменти, фосфоліпіди, холестерин, солі жовчних кислот залишаються в міхурі.
- Виділення концентрованої рідини в дванадцятипалу кишку. На цьому етапі забезпечується здорове травлення, розщеплення жирів, безперешкодне всмоктування вітамінів і мікроелементів, виробництво панкреатичних ферментів.
Якщо жовч не поступає в кишковий відділ і застоюється, лікарі діагностують холестаз — застій жовчі.
В результаті порушується ліпідний обмін, в крові накопичується холестерин і глюкоза, в жовчному міхурі утворюються конкременти, підвищується ризик розвитку атеросклерозу.
Замінювачі дорогих жовчогінних
У деяких випадках ефективне засіб замінюють його аналогами. Це відбувається тому, що потрібних ліків немає у продажу або вона багато коштує. Ціна дженериків нижче оригінальних медикаментів на 80%. Це приваблює пацієнтів.
Список аналогів:
- Препарат Аллохол замінюють ліками Холосас, Гепатофіт, Рафахолин, Гепабене. Ці медикаменти сприяють виходу жовчі з міхура в дванадцятипалу кишку. Вони покращують секреторну, рухову функцію. Препарати знижують процеси гниття, бродіння, які відбуваються в кишечнику.
- Замість Урсохола лікар призначає гепатопротектори: Укрлів (таблетки або суспензію), Урсомакс, Урсосан, Урсоност, Урсолизин. Препарати розчиняють холестеринові жовчні камені, діаметр яких не перевищує 15 мм. Таблетки призначають при гастриті з рефлюксом жовчі, первинному біліарному цирозі печінки.
- Хофитол замінюють на Артіхол, Гептрал, Гепатофіт, Холивер, Цинарикс.
Засоби рослинного походження мають жовчогінну, гепатопротекторну, сечогінну ефектами.
Показаннями до їх використання є розлад рухової функції жовчних шляхів, хронічний нефрит, ниркова недостатність, атеросклероз судин, ожиріння.
Препарати при дискінезії жовчовивідних шляхів
Жовч та її функції
Наявність даного діагнозу вимагає обов’язкового прийому ліків, які призначає лікар-гастроентеролог. Тільки він може вибирати дозування, відміняти прийом медикаментів або прописувати замість них інші, більш ефективні засоби.
Розрізняють 2 різновиди захворювання:
- Гіпертонічна дискінезія. При цьому спостерігаються часті і сильні скорочення органу. Сфінктери не мають можливості повністю розкритися, що викликає сильні болі в області органу. В цьому разі призначаються холекінетики, спазмолітики. Тривалість лікування становить 1 місяць.
- Гіпотонічна дискінезія. Жовчні протоки недостатньо скорочуються. Секретується рідина не виводиться в необхідних кількостях. Лікар призначає холеретики, які підсилюють вироблення жовчі. Одночасно хворий приймає препарати, які знімають спазми, і ферментні речовини.
Схема терапевтичного лікування включає прийом основних засобів протягом 10 тижнів. Знеболюючі лікарські засоби приймають не більше 14 днів. Третій вид ліків хворий вживає епізодично, у разі появи симптомів диспепсії.