Що таке гострий вагініт
Вагініт — запалення слизової оболонки піхви. У медичній практиці також зустрічається термін «кольпіт».

Вагинитом прийнято називати патологічні стани, викликані хвороботворними мікроорганізмами
У нормі природна мікрофлора кожної жінки не дозволяє розвиватися бактеріям і вірусам. Але ряд факторів може спровокувати дисбактеріоз піхви. В результаті проявляються неприємні симптоми, які вимагають негайного звернення до фахівця.
Вагинитом (кульпітом) називають запалення слизової оболонки піхви інфекційної або неінфекційної природи. Нормальна жіноча мікрофлора перешкоджає розмноженню патогенних бактерій і вірусів. Але під впливом деяких факторів виникає дисбактеріоз піхви, а це призводить до появи неприємних відчуттів, які потребують негайного відвідування гінеколога.
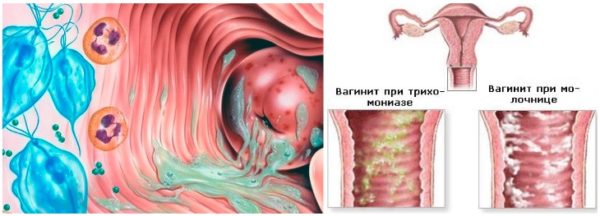
Гострий вагініт — запалення слизової оболонки піхви, спровоковане різними мікроорганізмами
Якщо вчасно не зайнятися лікуванням патології, вона може придбати хронічний перебіг, що призведе до порушення функціонування репродуктивної системи жінки.
Бактеріальне зараження при вагітності
У період вагітності жіночий організм відчуває дуже серйозні навантаження, тому імунна система нерідко дає збої. Вагітна жінка завжди більш вразлива, Чим жінка, яка виношує дитину.
Кольпіт сам по собі не може стати перешкодою для успішного зачаття. І фактично це захворювання саме по собі не страшно для вагітної жінки. Але не все так однозначно. Наслідки, які можуть бути, бувають дуже небезпечні для майбутньої дитини.
Наприклад, при кольпіті дуже високий ризик розвитку висхідної інфекції, коли плід від матері може бути інфікований ще у період свого внутрішньоутробного життя. Небезпеку становлять і природні пологи, коли дитина заражається від матері в момент проходження по її родових шляхах.
Вагітні, які зіткнулися з кульпітом, повинні мати на увазі, що запальний процес на слизовій піхви може спровокувати невиношування вагітності. Часто навколоплідні води також інфікуються, що може призвести до розвитку різних ускладнень вагітності, починаючи від багатоводдя і закінчуючи передчасними пологами не завжди здорову дитину.
Незважаючи на те, що велика кількість медикаментозних засобів для лікування кольпіту, заборонені до застосування у період вагітності, все ж залишати цю проблему без уваги ні в якому разі не можна! При перших же проявах неприємних симптомів кольпіту, необхідно звернутися за допомогою до свого дільничного гінеколога.

Зазвичай проблема швидко вирішується з допомогою імуномоделюючих препаратів і місцевих антибактеріальних засобів. Рекомендується також вдаватися і до рецептів народної медицини – застосовувати спринцювання і підмивання відварами цілющих трав. Яких саме – розповість фахівець.
У вагітних кольпіти розвиваються дуже часто. Причиною стає знижений імунітет. У цьому випадку захворювання вимагає негайного лікування. Складність тут полягає в тому, що при вагітності вибір лікарських засобів обмежений.

Оскільки у вагітних знижений імунітет, вони більш уразливі до цієї болячки
Перед початком лікування слід обов’язково з’ясувати, яка саме причина викликала кольпіт. Фахівці з’ясовують тип переважаючих бактерій і підбирають відповідний препарат. Лікування захворювання при вагітності має комплексний характер.
Воно включає в себе наступні заходи:
- використання антибактеріальних препаратів;
- зміцнення імунітету;
- запобігання рецидиву і повторного зараження.
У період вагітності застосовують Ністатин, Пімафуцин, Бетадин, Тержинан, Ваготил, Гексикон та інші засоби. Підібрати лікарський засіб може тільки кваліфікований лікар. Деякі засоби можна застосовувати лише на визначеному терміну вагітності.
Велике значення для вагітних жінок має фітотерапія. Трави можна поєднувати з дозволеними ліками. Це допомагає одужати набагато швидше. Можна використовувати ромашку, слабкий чай, розведений сік лимона, календулу.
Діагностика
Щоб почати правильну терапію, фахівець в першу чергу повинен зрозуміти, що привело до розвитку запального процесу в піхві. Велике значення при цьому має диференціальна діагностика, що дозволяє відрізнити вагініт від інших гінекологічних захворювань зі схожими проявами.
Лікар запитує жінку на предмет скарг з боку статевої системи, а потім проводить такі дослідження:
- Огляд слизової піхви. Вже за характером виділень і зовнішніх проявів спеціаліст може попердньо поставити діагноз.
- Мазок. Підвищена кількість лейкоцитів буде свідчити про розвиток запального процесу.
- Бактеріальний посів. Дозволяє визначити збудника захворювання.
- Вимірювання кислотності піхви. Підвищений показник є одним з симптомів трихомонадного вагініту.
слизова оболонка піхви має яскравий нехарактерний для здорового відтінку. Складки піхви досить пухкі, товсті, присутні набряки. Нерідко відмічаються серозні або гнійні нальоти. Якщо лікар спробує зішкребти наліт, то цілісність тканини легко пошкодитися і почне кровоточити.
Хронічна форма кольпіту діагностується дещо складніше через те, що дефективность слизової піхви в цьому випадку буде набагато менш вираженою.
Але для того, щоб поставити точний діагноз, одного огляду в дзеркалах недостатньо. На даний момент для постановки правильного діагнозу, а, значить, і для призначення адекватного, ефективного лікування, лікарі застосовують такий метод діагностики, як кольпоскопія.
Процедура проводиться за допомогою спеціального приладу – кольпоскопа, який зовні дуже схожий на лабораторний мікроскоп. З його допомогою лікар одержує можливість провести ретельний огляд піхви і шийки матки під багаторазовим збільшенням.
Сучасні кольпоскопи дозволяють не тільки вивести чітку картинку на екран, але навіть записати відео, що практично повністю виключає вірогідність постановки неправильного діагнозу у пацієнтки. Під час діагностики кольпоскопом жінка не відчуває ніяких хворобливих відчуттів.
Крім кольпоскопії кожній жінці з підозрою на кольпіт необхідно здати на мікроскопію мазків з уретри, піхви і каналу маткової шийки. Результат даних аналізів виявляє кількість лейкоцитів у мазку.
Неспецифічного кольпіту характерно їх велику кількість (30-60 або навіть більше в полі зору), а також підвищений вміст клітин опущеною епітеліальної тканини. В висновку до цього лабораторного аналізу також буде зазначено кількість лактобактерій (при кольпіті воно незмінно знижується) і наявність “чужий” мікрофлори.
Також пацієнтці прописуються бакпосів та бактеріоскопічне дослідження мазків. Ці аналізи дозволяють ідентифікувати патогенні мікроорганізми (встановити їх граммпренадлежность, види, нюанси морфології). При гострому перебігу кольпіту найчастіше виявляються великі асоціації самих різних бактерій.
При підозрі на наявність супутніх гінекологічних патологій, фахівець призначає пацієнтці ультразвукову діагностику органів малого тазу.
Для постановки діагнозу вікової кольпіт, використовують наступні методи.
- Збір повного анамнезу (час останнього менструального циклу, перші симптоми захворювання і час їх виникнення).
- Огляд на гінекологічному кріслі з допомогою гінекологічних дзеркал. Відзначається витончення і блідість слизової структури піхви, з синцями в епітелії. При гострому перебігу відзначається почервоніння і виділення з присутністю гною.
- Проводиться цитологічне дослідження, з метою виявлення відсутності клітин епітелію, що говорить про його виснаженні.
- Мікроскопічне дослідження, проводиться з метою виявлення рівня лактобацил.
- ПРЦ дослідження проводиться для виявлення збудника.
- Дослідження на виявлення pH флори. Підвищення рівня кислотності свідчить про недостатність лактобацил.
- Кольпоскопія – огляд з використанням спеціального мікроскопа. При цьому дослідженні виявляються ділянки з порушенням структури епітелію, мікротравми і ділянки запаленої тканини.
Для виключення таких захворювань, як кандидамікоз та інфекцій, що передаються статевим шляхом (сифіліс, гонорея, хламідіоз, трихомоніаз) застосовують імуноферментний аналіз і ПРЦ.
Щоб призначити правильне лікування, лікар повинен встановити причини розвитку запального процесу. Дуже важливо диференціювати кольпіт від інших гінекологічних патологій, що виявляються подібним чином.
Під час гінекологічного огляду лікар може запідозрити, що у пацієнтки гострий вагініт, т. к. зовнішній вигляд статевих органів, виділення з піхви дозволяють зробити такий висновок. Але для точної постановки діагнозу жінка здає аналізи крові, сечі і піхвовий мазок.
Результати лабораторних досліджень дають можливість гінеколога виявити збудника гострого вагініту і ступінь розвитку патології.
Класифікація
Виходячи з природи виникнення захворювання, кольпіти поділяють на:
- Специфічні. Запалення провокують інфекції, що передається статевим шляхом (трихомонади, хламідії, гонококи, мікоплазми тощо)
- Неспецифічні. Збудниками є умовно патогенні мікроорганізми, присутні в організмі кожної людини. Вони активізуються при зниженні імунітету.
Гарднереллез — одна з поширених форм неспецифічного кольпіту.
- Змішані. Захворювання розвивається внаслідок попадання в організм інфекції, що передається статевим шляхом. Далі приєднуються патогенні мікроорганізми, присутні в піхві.
Залежно від причини, що спричинила запалення, виділяють наступні види кольпітів:
- Бактеріальний. Розвивається внаслідок стрімкого розмноження хвороботворних мікроорганізмів на слизовій оболонці піхви. Яє найбільш поширеним серед жінок 18-45 років. Може передаватися статевим шляхом або ж бути наслідком зниження місцевого імунітету.
- Дріжджовий. Захворювання провокують гриби Candida, які порушують нормальну мікрофлору піхви.
- Неінфекційний. Запальний процес може початися внаслідок механічного або хімічного впливу на слизову оболонку піхви. Хвороба нерідко з’являється у маленьких дівчаток із-за неправильного підбору засоби гігієни. Алергія — ще одна причина неінфекційного кольпіту.
- Атрофічний. Характерний для клімактеричного періоду. Захворювання розвивається через зміни гормонального фону. Рівень естрогену в організмі жінки різко знижується. Слизова піхви стоншується.
- Вірусний. Інфекція може передаватися при статевому контакті. Поширеним вважається герпетичний вагініт.
Лікування гострого кольпіту
Лікування призначається виходячи з поставленого діагнозу.
Для терапії неспецифічного вагініту можуть використовуватися наступні препарати з антибактеріальною дією:
- свічки Флагіл;
- свічки Метронідазол;
- свічки Тержинан;
- вагінальні таблетки Орнисид.
Терапія дріжджового вагініту проводиться з використанням протигрибкових засобів місцевого впливу. Найбільш популярними вважаються препарати:
- Кетоконазол;
- Флуконазол;
- Міконазол.
Перераховані ліки випускаються у формі вагінальних свічок.
Крім того, спеціалістом можуть бути призначені імуномодулятори і вітамінні комплекси, зміцнюють захисні сили організму жінки. У період менопаузи нерідко проводиться гормональна терапія.
Важливим аспектом лікування будь-якого виду вагініту є відновлення нормальної мікрофлори піхви. Для цього використовуються пробіотики (таблетки Вагилак, свічки Ацилакт).
Лікування гострого вагініту включає в себе прийом лікарських препаратів, що впливають на мікроорганізми, які послужили причиною розвитку гострого вагініту. У комплексному лікуванні використовуються також протизапальні та знеболювальні засоби.
Усунути збудника хвороби допомагають антибактеріальні ліки. Якщо запалення викликане хламідіями, уреаплазмами або мікоплазмами, то призначаються антибіотики групи макролідів, фторхінолонів або тетрациклінів.
Якщо у пацієнтки трихомонадний вагініт, то їй прописують противопротозойные лікарські засоби — Трихопол або Тинідазол. При кандидозному вагініті призначаються протигрибкові препарати — Флюкостат або Дифлюкан. При вірусному вагініті проводиться противірусна терапія, наприклад, з допомогою Ацикловіру.
Жінка може самостійно виконати ряд дій, щоб полегшити свій стан, знявши неприємні симптоми, які дає гострий вагініт:
- запалення слизової оболонки піхви, викликане трихомонадної інфекцією, можна усунути за допомогою сидячих ванн з додаванням марганцівки або відвару лікарських трав;
- якщо запалення викликано грибковими інфекціями, то можна використовувати вагінальні свічки або мазі, наприклад, Пімафуцин;
- прийом антигістамінних лікарських засобів знімає свербіж статевих органів;
- при змішаному вагініті допоможуть Тержинан або Поліжінакс.
У комплексному лікуванні гострого вагініту використовуються лікарські препарати для зміцнення імунної системи. Лікар може порекомендувати дієту, дотримуючись яку пацієнтка наситить свій організм необхідними вітамінами і мінералами.
В лікуванні гострого вагініту використовуються і народні рецепти:
- Спринцювання. Для цього можна застосовувати не тільки марганцівку або відвар ромашки, але і настій листя чорниці. Для його приготування необхідно залити 2 ст. л. сухого листя 1 склянкою окропу. Засіб настоюється 2 години, після чого використовується.
- Прийом всередину настою золототисячника і буркуну. По 1 ст. л. того й іншого лікарського рослини змішується і заливається 1 склянкою окропу. Засіб настоюється 2 години. Його слід приймати 2 рази в день по половині склянки.
- Введення в піхву марлевих тампонів, просочених маслом обліпихи. Це натуральний засіб володіє хорошим протизапальним впливом.
Користуватися народними рецептами можна тільки з дозволу лікаря.
Коли жінка чує діагноз атрофічний кольпіт, у неї виникає питання: що це і як лікувати? Відповісти на це питання зможе тільки лікар — гінеколог.
З-за того, що захворювання залежить від рівня гормонів, то і лікування, в першу чергу, полягає на відновлення гормонального балансу.
Тільки прийом гормональних засобів дає можливість відновити слизову оболонку піхви, знизити ступінь атрофії та запобігти виникнення мікротріщин.
Медикаментозне лікування передбачає прийом таких препаратів як:
- Овестин, естріол у вигляді мазей або свічок. Курс триває 14 днів.
- Гормональна терапія полягає в прийом таких препаратів, як Естрадіол, Клиогест, Индивина та інші. Така терапія триває довго – близько 5 років.
- Застосовується фітотерапія, яка полягає в прийомі засобів рослинного походження (фітоестрогенів), наприклад, Клиофит, Ци-клим.
- При виявленні певного збудника використовують препарати для усунення причин його виникнення.
- При прискореному сечовипусканні призначають Уросептики (антибіотики та інші).
- При неможливості використання естрогенів через протипоказань застосовують спринцювання, ванночки з додаванням настоїв з трав (ромашка, календула, звіробій).
Хірургія
При даному захворюванні хірургічні методи лікування не застосовуються.
Як і при будь-якому іншому захворюванні, самолікуванням займатися не можна, але поєднувати призначене лікування лікарем і народні методи боротьби з недугою можливо.
Можливе застосування ванни з настоєм з лікарських трав, спринцювання, тампонів.
Якщо при наявності симптомів захворювання вчасно не почати лікування, то можливі такі ускладнення, як:
- Дизуричні розлади – нетримання сечі у жінок або прискорене сечовипускання. Дані ускладнення з’являються, тому що сечовидільна система так само залежить від рівня естрогену в організмі. При недостатньому його кількості м’язи слабшають і з’являються розлади сечовивідної системи.
- Виникнення кокової інфекції, що характеризується появою гнійних виділень з піхви.
- Болі в нижній частині живота, що свідчать про проходження інфекції в інші органи сечостатевої системи. Можуть з’явитися ознаки інтоксикації такі, як підвищення температури тіла, озноб, слабкість.
- При проходженні інфекції вище можуть виникнути запалення матки, маткових труб і яєчників.
Лікування завжди передбачає комплексний підхід. Підбір засобів завжди відбувається після ретельного обстеження та здачі аналізів.
Схема лікування підбирається індивідуально. Грамотні фахівці завжди враховують характер хвороби, супутні захворювання і загальний стан здоров’я пацієнтки.
Схема лікування підбирається індивідуально
Лікарі призначають:
- протизапальні препарати і етіотропні засоби;
- табу на секс до одужання, а також обстеження партнера;
- лікування захворювань, які супроводжують кольпіту.
Фахівці прагнуть провести санацію вульви і піхви. Для цього жінці рекомендують виконувати підмивання. Хороші результати приносять підмивання зі слабким розчином марганцю або з відварами трав (шавлія, ромашка, календула). Процедури виконують не рідше трьох разів на добу.
Багато збудники кольпіту стійко переносять дію антибіотиків. Тому такі препарати зазвичай не призначають при бактеріальному кольпіті. Якщо захворювання має впертий перебіг, то антибактеріальні засоби використовують місцево (у вигляді емульсій і розчинів). Такі засоби застосовують короткочасно.
Як ще виконується санація
1. Беруть емульсію стрептоміцину (10%), масло шипшини і персикове масло. Слід звернути увагу, що олія повинна бути пастеризованим. Рідини змішують і одержують складу, яким обробляють стінки піхви. Процедури проводяться тиждень.

2. Добре допомагають піхвові ванночки з хлорофіліптом і настоєм ромашки.
Для підвищення імунітету лікарі радять приймати вітамінні комплекси. Через 4 місяці курс лікування проводиться ще раз. Це дозволяє попередити рецидив.
Лікування свічками
Свічки при кольпіті призначає лікар. Вибір препарату залежить від характеру захворювання. Дуже часто вагініт лікують свічками Тержинан. Це протимікробний і протигрибковий препарат, що чинить протизапальну дію.
Перед тим, як ввести свічку в піхву, її треба потримати 20 секунд у воді. Схема лікування передбачає щоденне використання свічок.Зазвичай Тержинан вводять на ніч. Курс становить 10 днів. При запущеній формі захворювання лікування триває 20 днів.
Ефективне ліки у вигляді свічок — Вокадин. Свічки слід вводити глибоко у піхву. Якщо кольпіт протікає гостро, то свічки використовують 2 рази на день (по 1 шт.). Курс лікування цим препаратом — 1 тиждень.
Якщо вагініт супроводжується уреаплазмозом, хламідіозом або мікоплазмозом, то призначають ефективні свічки Генферон. Їх обов’язково поєднують з таблетками (метронідазол, флуконазол та ін). В процесі лікування обов’язково дотримується чистота статевих органів. Хороші результати приносять свічки Пімафуцин і Кліон-Д 100.
- Візьміть кору дуба — 1 ст. л. Її треба подрібнити і заварити склянкою окропу. Далі потримати відвар на водяній бані. Готову рідину повинна настоятися (близько 12 годин). Після цього її треба процідити і використовувати для спринцювань. Краще робити це перед сном. Курс триває 10 днів.
- Буде потрібно: волошка польовий, трава верболозу, конюшина повзуча, латаття біле, півонія садовий, суцвіття котячої лапки, пелюстки садової троянди, буркун, ромашка і горець почечуйний. Всі компоненти беруться в рівних пропорціях (по 1 ложці). Зробивши суміш з трав, візьміть одну ложку і залийте літром води.Кип’ятити не менше 10 хвилин, процідити, настояти і приймати всередину (півсклянки перед їдою). Щоб рідина здавалася смачнішою, в неї можна додати мед, варення або цукор. Курс триває 3 місяці. Потім робиться перерва на 2 тижні. Після цього лікування продовжується знову.
- Для спринцювань добре підходить наступна суміш: ромашка — 2 ст. л., перстач гусячий — 1 ст. л. Суміш залити літром окропу, настояти. Через 20 хв процідити.
- Відмінно допомагає чистотіл. Відваром з цієї травички змочують тампони і вводять їх в піхву. Для відвару потрібно 3 ст. л. чистотілу і літр окропу. Рідина краще потримати на водяній бані близько 30 хв.
При своєчасно розпочатому лікуванні гострого вагініту його ознаки швидко проходять. Кращого ефекту можна досягти при комплексної терапії, яка повинна включати в себе:
- препарати, що пригнічують життєдіяльність бактерій;
- протизапальні засоби;
- препарати для підвищення імунітету;
- гормони (в основному в клімактеричному періоді).
Народні рецепти
Запалення слизової піхви лікують тільки під контролем гінеколога. Прискорити одужання допоможуть деякі домашні методи, які використовують як доповнення до медикаментозної терапії:
- Спринцювання ромашкою:
- 1 ст. л. сухих квіток заливають 1 л окропу;
- наполягають протягом 30 хвилин;
- проціджують, використовують для спринцювань.
- Настій шипшини. Усуває свербіж і печіння. Засіб можна приймати всередину натщесерце щодня або використовувати для спринцювань тричі на день. Для приготування настою:
- 2 ст. л. шипшини подрібнюють і заливають 0,5 л окропу;
- настоюють протягом 2 годин.
- Мед. Розчиняють бджолиний мед у воді (1:2). Цим розчином просочують тампон і вводять глибоко у піхву на добу. Після цього його замінюють новим. Процедуру повторюють 2 тижні щодня.
- Настоянка календули. Аптечну настоянку (2 ч. л.) розводять кип’яченою водою (0,5 склянки). Розчин використовують для спринцювань.
- Лікувальні ванни. У воду додають кілька ложок меду і настій ромашки (1 літр). Процедуру проводять перед сном.
- Відвар ромашки використовують для спринцювань
- Настій шипшини усуває свербіж і печіння
- Мед знімає запалення
- Настоянка календули усуває неприємні симптоми
Наслідки
Якщо своєчасно звернутися за медичною допомогою, вагініт будь-якої форми вдасться подолати без наслідків. Пізня діагностика захворювання загрожує наступними ускладненнями:
- перетворення гострої форми кольпіту в хронічну;
- розвиток ерозії шийки матки;
- поширення інфекції на інші органи сечостатевої системи;
- зрощення великих і малих статевих губ;
- погане кровопостачання стінок піхви.
- погіршення кровопостачання стінок піхви.
Наслідків гострого вагініту можна уникнути, якщо вчасно звернутися до лікаря і пройти курс лікування. На тлі запального процесу, що протікає в організмі, може спостерігатися невелике послаблення імунітету, впоратися з якими не так складно.
Але якщо хвороба запущена, протікає протягом довгого часу, то можливі неприємні наслідки у вигляді порушень функціонування репродуктивної системи жінки, в т. ч. безпліддя.
Якщо не лікувати вагініт гострої форми, то він переростає в хронічний. При даній формі патології жінка відчуває постійний дискомфорт в сексуальному житті. При хронічному вагініті можливий розвиток супутніх патологій: ендометриту, вульвовагініту і пієлонефриту.
Вагітність при вагініті здатна закінчитися передчасними пологами або викиднем. Якщо цього не сталося, то можливе зараження плоду.
Причини виникнення різних видів кольпіту
Розвиток захворювання відбувається внаслідок попадання в піхву різних патогенних мікроорганізмів (гостриків, гонококів, трихомонад, уреаплазм, протей, гарднерел, кишкової палички, стафілококів, ентерококів, хламідій, грибів роду Кандида.
Потрапити на слизову мікроорганізми можуть різними шляхами: з немитими руками, при недостатньо ретельній гігієні статевих органів, з несвіжим білизною. Також запальний процес може бути спровокований тривалим механічним подразненням слизових шарів піхви.
Таке часто зустрічається серед жінок, яким лікар прописав носіння кілець, яке охороняє вагінальні стінки від випадання. Цікаво, що кольпіт може бути діагностований не тільки у дорослих жінок і дівчат.
– Зниження функціональної діяльності (гіпофункції) яєчників.
– Захворювання з хронічним перебігом різних систем і органів.
– Аномальна будова органів статевої системи (сюди можна віднести опущення стінок піхви, зсув боку статевих органів, широке зяяння статевої щілини та інші).
Уповільнений вагіноз бактеріального походження (може виникнути в результаті неправильних спринцювань, використання сильнодіючих антисептичних препаратів, неграмотного застосування внутрішньоматкових засобів контрацепції, а також зважаючи природного фізіологічного стоншування слизових піхви у постклімактеричному періоді).
У групі ризику знаходяться жінки, які мають у своєму анамнезі різні захворювання сечостатевої системи і ті, хто регулярно використовують внутрішньоматкові спіралі. Ризик “підхопити” кольпіт високий і у жінок, що мають декілька статевих партнерів.

Медикам відомі випадки старечого кольпіту. У літніх жінок слизова піхви в силу вікових гормональних змін стає пересушеною, “зморщується”, що може спровокувати початок запального процесу.
Збудники інфекційних хвороб (наприклад, кишкова паличка). Інфекції, які передаються статевим шляхом, часто стають причиною запалення. Відмова від презервативів, часта зміна партнера і інші причини викликають хвороби специфічного характеру (гонорея, хламідіоз та інші).

Статеві органи можуть бути заражені з різних причин
Вони зазвичай супроводжуються кульпітом. Особливу небезпеку представляють кольпіти, спричинених трихомонадами та хламідіями. Вони майже завжди переходять у хронічну форму. Збудники поступово поширюються на всі органи статевої сфери жінки (маткові труби, яєчники). Запалення призводять до безпліддя або невиношування.
У нормі мікрофлора піхви пригнічує ріст і діяльність таких мікроорганізмів. Але якщо баланс мікрофлори порушений, то вони швидко розмножуються і викликають запалення. Здорова мікрофлора представлена, в основному, молочно-кислими бактеріями.
Ріст патогенної флори провокують численні фактори:
- різні гінекологічні захворювання (запалення яєчників, маткових труб і ін);
- хронічні хвороби організму жінки;
- гострі захворювання;
- тривала терапія лікарськими засобами;
- лікування антибіотиками, хіміотерапія;
- недостатня особиста гігієна;
- ослаблений імунітет і ВІЛ.
Бактерії, які потрапляють в піхву із зовнішнього середовища, викликають специфічні бактеріальні кольпіти. Вони проникають в організм з багатьох причин (статевий акт, несвіжу білизну, медичне втручання).
Причиною кольпіту може стати травмування піхви. Необережне хімічний або механічний вплив часто призводить до плачевних результатів. Запалення зможе з’явитися в результаті грубих статевих актів, неправильних і частих спринцювань або носіння тісної білизни з синтетики.
Порушення в гормональній системі і супутні захворювання. Часто кольпіт виявляють у жінок, які страждають на цукровий діабет. Засоби контрацепції також можуть порушити нормальний стан мікрофлори піхви. Підсумком стає запальний процес.
Використання ВМС — внутрішньоматкової спіралі збільшує ризик розвитку запальних захворювань. Жінки, які поставили спіраль, набагато частіше хворіють кульпітом. Це особливо характерно для родили.
Причини появи гострого вагініту (або кольпіту — це ще одна назва хвороби) залежать від того, який збудник викликав запалення. Розрізняються наступні види патології:
- Специфічні вагініти. Причиною їх розвитку є інфекції, що передаються при статевому контакті. Це гонококи, трихомонади, мікоплазми та ін
- Неспецифічні вагініти. В організмі будь-якої людини завжди присутній умовно-патогенна мікрофлора. При ослабленні імунної системи мікроорганізми активізуються, викликаючи різні хвороби. Бактерія Gardnerella vaginalis, що відноситься до даної мікрофлорі, служить причиною розвитку вагініту.
- Змішані вагініти. Інфекція, що передається при статевому контакті, здатна знизити імунітет, із-за чого активується умовно-патогенна мікрофлора. Розвитку запалення сприяють і ті мікроорганізми, які потрапили ззовні, і ті, які перебували у піхву і активізувалися.
Виникнення патології провокують такі фактори:
- наявність в організмі запальних процесів, причиною яких стали венеричні захворювання;
- безладні статеві зв’язки;
- недотримання правил особистої гігієни;
- патології ендокринної системи;
- травми слизової оболонки піхви;
- гормональний збій у період вагітності, клімаксу або викликаний яким-небудь гінекологічним захворюванням;
- неправильно підібраний курс антибактеріальної терапії;
- неправильне використання оральних контрацептивів;
- схильність до алергії;
- курс хіміотерапії при лікуванні онкологічного захворювання.
Найголовнішою причиною виникнення захворювання є недостатність гормону естрогену.
Вироблення гормонів яєчниками дає не тільки здатність виникнення вагітності і виношування дитини, але так само і підтримує всю сечостатеву систему в певному стані.
У той час, коли вироблення гормонів в потрібній кількості припиняється, відбуваються структурні зміни, в тому числі і в піхву.
Слизова оболонка стає тоншим, перестає вироблятися вагінальний секрет, такий стан викликає сухість. З цієї причини навіть не значні розтягування призводять до мікротравм.
Через ці дрібні травми потрапляють мікроорганізми, які викликають набряк і запалення.
Ще однією причиною є зміна природної флори піхви в період постменопаузи.
Гинуть лактобацили, тому кислотність в піхву починає зростати, що є відмінною середовищем для розвитку кокової флори.
Існує чимало факторів, які можуть викликати сенільний кольпіт у жінок. До них відносяться:
- прийом антибіотиків, які природну бактеріальну флору піхви;
- пошкодження завдані механічним шляхом (тампони, протизаплідні засоби, що використовуються для піхви, будь-яке чужорідне тіло);
- надмірна або недостатня гігієна;
- вагінальний контрастний душ;
- недолік естрогену;
- цукровий діабет;
- різноманітні патогенні організми, наприклад, глисти, гонококкова паличка, стафілококи, герпес, трепонема, кишкова паличка та інші;
- використання неякісного спідньої білизни.
Група ризику
До групи ризику, у когось може виникнути вікової кольпіт, належать жінки:
- після настання менопаузи;
- з хронічними захворюваннями сечостатевої системи;
- зі зниженим імунітетом (до них же відносяться носії Сніду);
- із захворюваннями ендокринної системи;
- після операцій з видалення матки або яєчників;
- після променевої терапії тазової області.
В залежності від виду збудника захворювання розрізняють вагініти:
- Специфічні. Запалення викликають інфекції, які передаються статевим шляхом. Їх збудниками є трихомонади, хламідії, гонококи, мікоплазми і т. д.
- Неспецифічні. Виникають при активізації умовно патогенних мікроорганізмів, присутніх в організмі постійно. Процес запускається при зниженні імунітету. Однією з найбільш поширених форм цього виду кольпіту є гарднерельоз, спричинений розмноженням бактерій Gardnerella vaginalis.
- Змішані. Запалення сприяє проникненню в організм інфекції, що передається статевим шляхом, в результаті чого знижується імунітет і активізуються умовно-патогенні мікроорганізми, присутні в піхві.
Виходячи з причин, які спровокували запалення, можна виділити такі види вагінітів:
- Бактеріальний. Основними факторами розвитку є стрімке розмноження бактерій на слизовій піхви і зниження місцевого імунітету. Найчастіше страждають жінки 18-45 років. Можлива передача захворювання статевим шляхом.
- Дріжджовий. Запальний процес виникає в результаті активного розмноження грибів роду Candida.
- Неінфекційний. Розвивається через механічного або хімічного впливу на слизову оболонку піхви. Патологія може діагностуватися у дитячому віці, причина — неправильний підбір гігієнічних засобів. Крім того, спровокувати її поява здатна алергія.
- Атрофічний. Зазвичай виникає в клімактеричному періоді внаслідок гормональних змін.
- Вірусний. Інфікування відбувається під час сексуального контакту. Прикладом може бути герпетичний кольпіт.
Причини розвитку захворювання
Запалення в тій чи іншій формі може з’явитися у жінки в будь-якому віці. Цьому сприятимуть такі чинники:
- Безладне статеве життя. Саме незахищені сексуальні контакти часто стають причиною розвитку серйозних форм інфекційного вагініту.
- Механічні пошкодження. Патологія нерідко розвивається після використання нетрадиційних методів діагностики, неправильної обробки ран при аборті та інших оперативних втручань в гінекології.
- Зміна гормонального фону. У групі ризику знаходяться вагітні й жінки після 45 років, а також пацієнтки з ендокринними захворюваннями.
- Зниження місцевого імунітету. Неспецифічні вагініти (наприклад, гарднерельоз) можуть розвиватися на тлі прийому антибіотиків або гормональних препаратів. Часто запалення з’являється після стресової ситуації або внаслідок перевтоми. Захисні сили організму знижуються, в результаті в піхву починають стрімко розмножуватися хвороботворні мікроорганізми.
У більшості випадків розвитку патологічного процесу в піхві передує відразу декілька негативних факторів.
Прогноз
Якщо всі рекомендації лікаря будуть дотримані, то досить сприятливий прогноз захворювання. Під впливом гормонотерапії слизова оболонка піхви регенерується, атрофічні зміни скорочуються.
В деяких випадках повністю усунути їх не вдається, але підвищення рівня гормонів достатньо, щоб активізувати захисну функцію, внаслідок чого умови для тривалого існування інфекції зникають.
Але не виключені рецидиви вікового кольпіту, тому що фізіологічний рівень гормонів в організмі літніх жінок знижується. Для профілактичних цілей рекомендується проходити курси гормонотерапії та фітотерапії, призначених лікарем.
Профілактика
Міцна імунна система, здоровий сон і правильне харчування допоможуть попередити появу вагініту. Крім того, необхідно пам’ятати, що безладні статеві зв’язки підвищують ризик захворювання.
Якщо все ж довелося зіткнутися з запаленням, доведеться утриматися від сексуальних контактів з постійним партнером. Це дозволить знизити ймовірність розвитку ускладнень.
Вагініт — захворювання, яке здатне призвести до розвитку серйозних ускладнень. Тому при появі перших симптомів необхідно якомога швидше звернутися до лікаря. Рання діагностика і грамотне лікування допоможуть позбавитися від запалення.
Жінки, які схильні атрофическому кольпіту повинні дотримуватися деякі рекомендації для запобігання цього захворювання.
- Не вживати в їжу гострі і солоні страви.
- Слід відмовитися від згубних звичок (куріння і алкоголь).
- Контролювати вагу.
- Вести спокійне статеве життя.
- Носити натуральне, зручне і дихаюче нижня білизна.
- Стежити за особистою гігієною. Не застосовувати гігієнічні засоби з вмістом хімічних добавок.
- Дотримуватися рекомендацій лікаря, при наявності захворювань сприяють розвитку сенильного кольпіту.
- Вести активний спосіб життя.
- Приймати риб’ячий жир, який сприяє зміцненню пружності тканин.
- Виконувати вправи Кегеля.
Щоб уникнути ускладнень при будь-якому дискомфорті слід звертатися до лікаря.
Гострий вагініт можна попередити, якщо дотримуватися профілактичні заходи. Звести до мінімуму ризик зараження допоможе обережність: не варто вести безладне статеве життя. Якщо сексуального контакту з малознайомим партнером уникнути не вдається, то слід використовувати захисні засоби.
Ще одна важлива профілактична міра — дотримання правил особистої гігієни. Підмивання необхідно виконувати вранці і вечорами. Так можна запобігти вторгнення в організм інфекцій.
Не рекомендується використовувати ароматизовані прокладки і тампони, оскільки вони здатні викликати алергію. Слід відмовитися від шкідливих звичок, дотримуватися правильного харчування і вести здоровий спосіб життя.
Щоб знизити ризик розвитку вагініту, необхідно:
- зміцнювати імунітет і правильно харчуватися;
- утримуватися від випадкових статевих контактів;
- користуватися презервативами;
- дотримуватися правил гігієни;
- носити білизну тільки з натуральних тканин;
- не користуватися ароматизованими прокладками;
- регулярно відвідувати гінеколога.
При правильному лікуванні вагініт не представляє серйозної загрози для жіночого здоров’я. Але ігнорування симптомів захворювання, використання народних методів без консультації лікаря, недотримання профілактичних заходів може негативно позначитися на репродуктивне здоров’я жінки.
Симптоми і ознаки
Прояви запального процесу залежать від форми захворювання і його стадії. Для будь-якого виду гострого вагініту будуть характерні наступні симптоми:
- біль і печіння всередині піхви;
- набряк і почервоніння вульви;
- тягнуть болі внизу живота;
- неприємні відчуття при сечовипусканні;
- рясні виділення з піхви.

Про розвиток запалення може свідчити біль внизу живота
Саме виділення нерідко допомагають визначити, з якою формою запалення довелося зіткнутися.
- Для дріжджового вагініту характерні творожистие виділення білого кольору.
- Сірі рясні виділення з рибним запахом свідчать про розвиток бактеріальної інфекції.
- Жовті або зелені характерні для специфічного вагініту.
Симптоми і ознаки
Хвороба починається стрімко, інтенсивність симптомів гострого кольпіту наростає дуже швидко. Всі форми патології мають загальні ознаки:
- свербіж у піхві, подразнення слизової;
- набряк і болючість;
- рясні виділення, які можуть мати різний колір і густину;
- дискомфорт при сечовипусканні і під час сексу;
- болі внизу живота;
- погіршення загального самопочуття і підвищення температури.
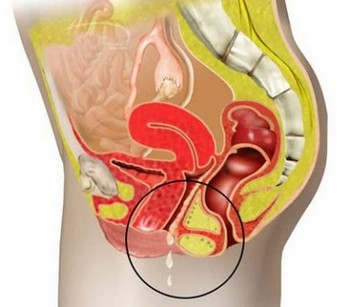
Захворювання супроводжується рясними виділеннями з неприємним запахом
Характер виділень відрізняється в залежності від виду збудника:
- Трихомонадний вагініт характеризується утворенням пінистого секрету жовтуватого кольору з неприємним запахом.
- При кандидозному кольпіті творожистие виділення і мають білий колір.
- Утворення рясної гнійної слизу провокує гонокок.
- При герпетичному вагініті слизова вкривається пухирцями, наповненими безбарвною рідиною, які лопаються і перетворюються в ранки.
- Вагініт, викликаний гарднерелою, супроводжується неприємно пахнуть прозорими виділеннями.
Для гострого перебігу хвороби характерні виражені симптоми. З самого початку розвитку вагініту жінка відчуває неприємний свербіж і печіння в області піхви. Слизова змінює свій колір, стає хворобливою.
Найбільш неприємним ознакою патології є рясні виділення з піхви. Їх колір і густота залежать від того, який збудник став причиною запалення.
Вагінальні виділення при трихомонадному вагініті пінисті, мають жовтуватий колір і неприємний запах. При кандидозної формі патології творожистие виділення, їх колір білий. Якщо запалення спровоковано гонококової інфекцією, то виділення густі і гнійні.
Атрофічний кольпіт — захворювання протікає повільно і симптоматика явно не виражена. На ранніх стадіях його практично неможливо розпізнати. Але по мірі наростання у жінок з діагнозом вікової кольпіт скаржаться на наступні симптоми:
- виділення, що мають неприємний запах, белеобразного кольору, іноді з присутністю крові;
- свербіж на зовнішній частині статевих органів;
- відчуття сухості в піхві;
- біль, зростаюча при сечовипусканні і при гігієнічних процедурах;
- больові відчуття під час статевої близькості;
- почервоніння оболонки піхви;
- часті позиви до сечовипускання;
- іноді з’являється нетримання сечі при фізичних навантаженнях;
- набряк піхви.
Фахівцями встановлено, що більш гостро симптоми проявляються у жінок, які мають в анамнезі цукровий діабет. Так само вважається, що сильно худі представниці прекрасної статі найбільш схильні даної патології.
Причиною цього є те, що під час статевого акту відбувається найбільшою приплив крові в області малого тазу.
Симптоми кольпіту у жінок
Симптоми захворювання різняться в залежності від типу патології. Кольпіт може бути гострим і хронічним. Розглянемо детально характерні симптоми для кожного типу кольпіту.
від слизово-гнійних до яскраво виражених гнійних з домішкою крові. Нижня частина живота може трохи потягувати. Нерідко під час сечовипускання інтенсивність неприємних відчуттів зростає. Слизові оболонки піхви змінюють свій нормальний рожевий колір на яскраво-червоний, з’являється помітна набряклість.
Навіть найменше механічний вплив може спровокувати кровоточивість слизової піхви. Часто запальний процес поширюється і на маткову шийку, і на інші статеві органи жінки. Симптоматика розвитку кольпіту строго індивідуальна і залежить від того, який саме збудник викликав захворювання.
Приміром, кольпіт, викликаний трихомонадою, проявляється гнійними виділеннями від жовтого до зеленого відтінку, вони можуть бути пінистими, мати різкий неприємний запах. У теж час для грибкового кольпіту притаманні виділення світлого відтінку, навіть ближче до білого з сирною консистенцією.
Нерідко кольпіту притаманні симптоми вульвовагініту, розвиток якого дуже стрімко: роздратування піхви швидко поширюється на статеві органи і незабаром зачіпає навіть поверхню стегон і сідниць.
Неприємна симптоматика кольпіту завжди пригнічує сексуальний потяг жінки. Статевий акт стає болючим і може викликати кровотечу за механічного пошкодження запалених стінок піхви.
Перетікання гострої форми захворювання в хронічну виникає тільки з однієї причини: жінка не вживала заходів по лікуванню гострого перебігу патології або займалася самолікуванням. Останній варіант, також як і перший, абсолютно неприйнятний, тому що активність інфекції пригнічується, але її присутність не виключається.
Тобто запальний процес залишається. Симптоми хронічного кольпіту найчастіше стерті, не яскраво виражені, але періодично трапляються загострення. Ознаки хронічного кольпіту такі ж, як і у гострої форми запального процесу, але вони мляві.
Головна небезпека цієї форми патології полягає в тому, що запалення поступово з піхви переходить на маткові труби, яєчники і безпосередньо саму матку. Це може призвести до проблем із зачаттям, тобто до безпліддя.
Хотілося б також зупинитися на особливостях протікання кольпіту у представниць жіночої статі нерепродуктивного віку.
Медики офіційно називають дитячий кольпіт вагинитом. За статистикою у кожної п’ятої дівчинки 4-12 років хоча б один раз був діагностований запальний процес у піхві. У переважній більшості випадків вагініт в дитячому віці провокується потраплянням на слизові піхви інфекції бактеріального походження.
Рідко запальний процес розвивається в наслідок алергічних реакцій на нестерпні дитячим організмом продукти харчування або засоби гігієни. Найчастіше захворювання протікає в хронічній формі, для якої в даному випадку характерні не надто рясні гнійно-слизові виділення.
Жінки нерепродуктивного віку після клімаксу також стикаються з кульпітом. Медиками прийнято у немолодих жінок називати це захворювання атрофічним кульпітом. Розвиток цієї патології пов’язано з тим, що з настанням клімаксу рівень статевих гормонів в організмі знижується, відповідно діяльність яєчників стає все менш активною, та слизові піхви пересихають, з’являються атрофічні зміни.
На початку розвитку запального процесу симптоматика не яскраво виражена, але поступово вона наростає: з’являються характерні різі і болі в піхві, область зовнішніх статевих органів свербить, можливо наявність гноевидных виділень, іноді з кров’ю.
Кольпіт: фото
- печіння і сверблячка в області статевих органів;
- набряк і почервоніння статевих губ;
- рясні (гнійні, молочні, сирні, пінисті або кров’яні) виділення з піхви;
- неприємний запах виділень;
- хворобливі відчуття під час статевого акту;
- ниючий і тягнучий біль внизу живота;
- часті позиви до сечовипускання;
- погіршення загального самопочуття, підвищення температури (в гострих випадках).
Симптоми при кольпіті можуть бути виражені в різному ступені. Тут все залежить від причини, що викликала запалення. Але, якщо ви помітили у себе рясні виділення з неприємним запахом, то це вагомий привід відразу ж звернутися до лікаря.
Кольпіт може протікати практично непомітно. Деяких жінок злегка турбують неприємні відчуття в промежині. Тому вони затягують з візитом до фахівця, відкладаючи його на потім. Підсумком стає хронічне захворювання, яке провокує ускладнення.