Діагностика хронічного пієлонефриту
Гостре запалення в нирці диференціюють з апендицитом (локалізація болю праворуч), гострим холециститом, позаматковою вагітністю, кістою яєчника, поперековим остеохондрозом, туберкульозним ураженням нирок, гломерулонефрит.
Самим першим критерієм у диффдиагностике є загальний аналіз сечі при пієлонефриті. Кров в сечі для гострого пієлонефриту не характерна, в цьому випадку варто подумати про сечокам’яної хвороби, пухлинної патології, кровотечі з розширених вен сечового міхура (виражена гіперплазія простати у чоловіків), гломерулонефриті з геморагічним синдромом, геморагічної пропасниці з нирковим синдромом, гострому пієлонефриті у дітей вірусної природи.
Діагностика хронічного пієлонефриту повинна бути комплексною. Для постановки діагнозу потрібні результати лабораторних та інструментальних досліджень.
Лікарі направляють пацієнтів для здачі наступних лабораторних аналізів:
-
ОАК. На хронічний перебіг захворювання буде вказувати анемія, підвищення кількості лейкоцитів, зсув формули крові вліво, а також зросла швидкість осідання еритроцитів.
-
ОАМ. За результатами аналізу буде виявлено лужне середовище. Сеча мутна, її щільність знижена. Можливо присутність циліндрів, іноді визначається бактеріурія, число лейкоцитів збільшене.
-
Проба Нечипоренко виявить переважання лейкоцитів над еритроцитами, крім того, в сечі будуть виявлені активні лейкоцити.
-
Виконання преднизолонового і пирогеналового тесту, коли випробуваному вводиться преднізолон і через певні проміжки часу збирають кілька порцій сечі.
-
Проба за Зимницьким виявить зменшення щільності в різних порціях сечі, які збираються протягом доби.
-
БАК виявить збільшену кількість сіалових кислот, серомукоїда, фібрину, сечовини.
Крім того, для підтвердження діагнозу та вивчення стану органу необхідне виконання деяких інструментальних обстежень, вибір яких залишається за лікарем:
-
Виконання оглядового рентгенологічного дослідження області нирок. При хронічному перебігу захворювання нирки в розмірах будуть зменшені (або, обидві або одна).
-
Виконання хромоциотоскопии. Якщо є хронічний пієлонефрит, то лікар відзначить порушення видільної функції нирок – одне чи двостороння.
-
Виконання видільної або ретроградної пієлографії дозволить виявити наявні деформації і патологічні зміни в чашечках і баліях органів.
-
УЗД нирок дозволяє виявити асиметрію органів, їх деформацію, неоднорідність.
-
Радіоізотопне сканування також виявляє асиметрію нирок і дифузні їх зміни.
-
Детальні структурні зміни органу здатні виявити такі високоінформативні дослідження, як КТ і МРТ.
-
Біопсію нирок та дослідження біоптату виконують при клінічно неясних випадках захворювання.
Важливо виключити такі захворювання, як амілоїдоз нирок, хронічний гломерулонефрит, гіпертонію, діабетичний гломерулосклероз, які можуть давати схожу клінічну картину.
Дієтотерапія
В комплексній терапії хронічного пієлонефриту застосовуються лікарські засоби, мають протизапальну, сечогінну, а при розвитку гематурії – кровоспинну дію (табл. 2).
Таблиця 2. Лікарські рослини, застосовувані при хронічному пієлонефриті
|
Назва рослини |
Дія |
|||
|
сечогінну |
бактерицидна |
в’яжучий |
кровоспинний |
|
| Алтей
Брусниця Бузина чорна Дивосил Звіробій Кукурудзяні рильця Кропива Корінь дягелю Листя берези Пирій Нирковий чай Хвощ польовий Ромашка Горобина Мучниця Квітки волошки Журавлина Лист суниці |
– – – |
– – – – – |
– – – – – – – – – – – |
– – – – – – – – – – – |
Мучниця (ведмежі вушка) – містить арбутин, розщеплюється в організмі на гідрохінон (антисептик, надає в сечовивідних шляхах антибактеріальну дію) і глюкозу. Застосовується у вигляді відвару (30 г на 500 мл) по 2 столові ложки 5-6 разів на день.
Мучниця проявляє дію в лужному середовищі, тому прийом відвару треба поєднувати з прийомом всередину лужних мінеральних вод (“Боржомі”), содових розчинів. Для підлужування сечі вживають яблука, груші, малину.
Листя брусниці – мають антимікробну і сечогінною дією. Останнє пов’язано з наявністю у листі брусниці гідрохінону. Застосовується у вигляді відвару (2 столові ложки на 1,5 склянки води). Призначається по 2 столові ложки 5-6 разів на день.
Журавлинний сік, морс (містить натрію бензоат) – має антисептичну дію (збільшується синтез в печінці з бензоату гіпурової кислоти, яка, виділяючись з сечею, викликає бактеріостатичний ефект). Приймають по 2-4 склянки в день.
При лікуванні хронічного пієлонефриту рекомендуються наступні збори (Е. А. Ладиніна, Р. С. Морозова, 1987).
Збір №1
|
Корінь аїру Квітки бузини Трава звіробою Насіння льону Трава меліси Лист ниркового чаю Трава споришу Лист мучниці Плоди фенхелю |
2 частини 4 частини 5 частин 3 частини 2 частини 3 частини 5 частин 5 частин 2 частини |
2-3 столові ложки збору з вечора заливають 0,5 л крутого окропу, переливають в термос, наполягають 6 ч. Приймають у теплому вигляді в 3 прийоми за 20-30 хв до їди |
Збір №2
|
Пагони багна Трава вероніки Трава звіробою Рильця кукурудзи Насіння льону Лист м’яти Бруньки сосни Трава хвоща польового |
5 частин 5 частин 5 частин 3 частини 2 частини 3 частини 3 частини 4 частини |
2-3 столові ложки збору з вечора заливають 0,5 л крутого окропу, переливають в термос, наполягають 6 ч. Приймають у теплому вигляді в 3 прийоми за 20-30 хв до їди |
Збір №3
|
Листя смородини чорної Листя берези Плоди ялівцю Шишки хмелю Мучниці листя Листя брусниці Листя подорожника Кропиви листя Плоди шипшини Ягоди суниці Трава хвоща польового |
10 г 10 г 10 г 10 г 20 г 20 г 20 г 30 г 40 г 60 г 60 г |
5-6 г збору заливають 500 мл окропу, накривають кришкою і нагрівають у киплячій воді (на водяній бані) протягом 30 хв. Приймають у теплому вигляді по 150 мл 3 рази в день до їжі протягом 4-8 тижнів |
Збір №4
|
Лист мучниці Бруньки берези Трава хвоща польового |
5 частин 3 частини 5 частин |
3 столові ложки збору висипають у термос, заливають 0,5 л окропу, настоюють 6 год Приймають у 3 прийоми протягом дня за 20-30 хв до їди протягом 10-14 днів |
Збір №5
|
Трава хвоща польового Плоди ялівцю Корінь солодки Мучниці листя Листя брусниці |
1 дес. ложка 1 ст. ложка 1 ст. ложка 1 дес. ложка 1 ст. ложка |
Суміш заливають 3 склянками окропу і нагрівають на киплячій водяній бані 10 хв. Приймають по 1 столовій ложці 3 рази на день до їди протягом 3 тижнів кожного місяця протягом 1.5-2 років. |
Вважається доцільним при хронічному пієлонефриті призначати поєднання трав наступним чином: одну сечогінну і дві бактерицидні протягом 10 днів (наприклад, квітки волошки – листя брусничника – листя мучниці), а потім дві сечогінні і одну бактерицидну (наприклад, квітки волошки – листя берези – листя мучниці).
Поряд з прийомом зборів всередину корисні ванни з лікарськими рослинами:Збір № 6 (для ванни)
|
Коріння кульбаби Корені цикорію Рильця кукурудзи Трава сухоцвіту Листя берези Листя аїру Трава ромашки Трава чистотілу Трава вересу Пагони ялівцю |
4 частини 4 частини 3 частини 5 частин 3 частини 3 частини 4 частини 4 частини 3 частини 3 частини |
100 г суміші настояти на 1 л крутого окропу протягом 2 год, процідити і влити у прийняту ванну (температура води 32-36° С). Прийом ванни триває 10-15 хв. Після ванни необхідно відразу лягти в ліжко, легко промокнувши тіло рушником. Курс лікування -10-15 ванн. |
З метою підвищення реактивності організму і для якнайшвидшого купірування загострення рекомендуються:
- полівітамінні комплекси;
- адаптогени (настоянка женьшеню, китайського лимонника по 30-40 крапель 3 рази на день) протягом усього періоду лікування загострення;
- метилурацил по 1 г 4 рази в день протягом 15 днів.
В останні роки встановлена велика роль аутоімунних механізмів у розвитку хронічного пієлонефриту. Аутоімунних реакцій сприяє дефіцит Т-супресорної функції лімфоцитів. Для усунення імунних порушень застосовуються імуномодулятори.
Левамізол (декарис) – стимулює функцію фагоцитозу, нормалізує функцію Т – і В-лімфоцитів, збільшує интерферонпродуцирующую здатність Т-лімфоцитів. Призначається по 150 мг 1 раз на 3 дні протягом 2-3 тижнів під контролем кількості лейкоцитів у крові (існує небезпека лейкопенії).
Тималін – нормалізує функцію Т – і В-лімфоцитів, вводиться внутрішньом’язово по 10-20 мг 1 раз на день протягом 5 днів.
Т-активін – механізм дії той же, застосовується внутрішньом’язово по 100 мкг 1 раз у день протягом 5-6 днів.
Зменшуючи вираженість аутоімунних реакцій, нормалізуючи роботу імунної системи, імуномодулятори сприяють якнайшвидшому купірування загострення хронічного пієлонефриту і зменшують кількість рецидивів. В ході лікування імуномодуляторами необхідно контролювати імунний статус.
– підсилюють кровонаповнення нирки, підвищують нирковий плазмоток, що покращує доставку до нирок антибактеріальних засобів;- знімають спазм гладкої мускулатури ниркових мисок і сечоводів, що сприяє відходженню слизу, сечових кристалів, бактерій.
Застосовуються наступні фізіопроцедури.1. Електрофорез фурадонина на область нирок. Розчин для електрофорезу містить: фурадонина – 1 м, 1н.-розчину NаОН – 2.5 г, дистильованої води – 100 мл Переміщення ліки походить від катода до анода.
Курс лікування складається з 8-10 процедур.2. Електрофорез еритроміцину на область нирок. Розчин для електрофорезу містить: еритроміцину – 100,000 ОД, спирту етилового 70% – 100 р. Переміщення ліки походить від анода до катода.3.
Електрофорез кальцію хлориду на область нирок.4. УЗВ в дозі 0.2-0.4 Вт/см2 в імпульсному режимі протягом 10-15 хв при відсутності сечокам’яної хвороби.5. Сантиметрові хвилі (“Луч-58”) на область нирки, 6-8 процедур на курс лікування.6.
В домашніх умовах лікувати і запобігти розвитку захворювання допомагають ліки на основі цілющих рослин. Відвари можна зробити з одного інгредієнта або збору трав.
До трав які володіють сечогінним ефектом, відносяться:
- петрушка;
- бузина;
- волошка (квіти);
- ялівець;
- листя берези;
- мучниця;
- звіробій;
- рильця кукурудзи;
- дягель (корінь).
Рекомендується вживання трав, які мають протизапальну дію:
- ромашка;
- кропива;
- мучниця;
- алтей;
- звіробій;
- брусниця;
- оман.
Для приготування таких відварів столову ложку сировини залити склянкою крутого окропу і настоювати протягом 20 хвилин. П’ють як чай.Рекомендовані також засоби, які сприяють зміцненню імунітету: настойки з женьшеню, лимонника, шипшини.
Для профілактики рецидиву слід вживати морс з журавлини, чай з польового хвоща, кореневищ солодки, березового листя, брусниці, ялівцю.Важливо пам’ятати, що можливість застосування народних засобів, повинно бути узгоджене з лікарем.
При загостренні пієлонефриту необхідно дотримуватися харчування, яке фахівці називають «дієтою № 7».
Основні правила лікувального харчування:
- Обмеження продуктів з великим вмістом білка.
- Відмова від копченостей, спецій, приправ і маринадів.
- Зменшення добового прийому солі.
- Вживання продуктів, які містять значну кількість вітамінів і корисних мікроелементів (переважно свіжі фрукти і овочі).
Харчування має бути дробовим – краще приймати їжу частіше (6 разів на добу), але маленькими порціями. Важливо дотримання водно-сольового балансу – хворий повинен пити 1,5–2 літра рідини на добу.
Дієтотерапія
Правильне харчування при хронічному пієлонефриті – це обов’язкова умова повноцінного лікування. Вона передбачає виключення з раціону харчування гострих страв, всіх наваристих бульйонів, різних приправ для посилення смаку, а також міцної кави і алкоголю.
Калорійність їжі занижувати не слід, в добу дорослій людині необхідно споживати до 2500 ккал. Раціон повинен бути збалансований за кількістю білків, жирів і вуглеводів і володіти максимальним набором вітамінів.
Оптимальною при хронічному пієлонефриті вважається рослинно-молочна дієта з додаванням м’яса і рибних страв.
Необхідно включати в щоденний раціон різноманітні овочі: картопля, кабачки, буряки, капусту, а також різні фрукти. Обов’язково на столі повинні бути присутніми яйця, молочні продукти і саме молоко.
При дефіциті заліза необхідно їсти більше яблук, суниці, гранатів. На будь-якій стадії хронічного пієлонефриту раціон повинен бути збагачений кавунами, динями, огірками, гарбузом. Ці продукти володіють сечогінним ефектом і дозволяють швидше впоратися із захворюванням.
Дієта хворих на хронічний пієлонефрит без артеріальної гіпертензії, набряків і ХНН мало відрізняється від звичайного харчового раціону, тобто рекомендується харчування з повноцінним змістом білків, жирів, вуглеводів, вітамінів.
Цим вимогам відповідає молочно-рослинна дієта, дозволяються також м’ясо, варена риба. В добовий раціон необхідно включати страви з овочів (картопля, морква, капуста, буряк) і фруктів, багатих на калій, вітаміни С, Р, групи В (яблука, сливи, абрикоси, родзинки, інжир та ін
), молоко, молочні продукти (сир, сир, кефір, сметана, кисле молоко, вершки), яйця (варені некруто, омлет). Добова енергетична цінність дієти становить 2000-2500 ккал. Протягом всього періоду захворювання обмежується прийом гострих страв і приправ.
При відсутності протипоказань хворому рекомендується вживати до 2-3 л рідини на добу у вигляді мінеральних вод, вітамінізованих напоїв, соків, морсів, компотів, киселів. Особливо корисний журавлинний сік або морс, так як він володіє антисептичною впливом на нирки і сечовивідні шляхи.
Форсований діурез сприяє купіруванню запального процесу. Обмеження рідини необхідне лише тоді, коли загострення захворювання супроводжується порушенням відтоку сечі або артеріальною гіпертензією.
В періоді загострення хронічного пієлонефриту обмежується вживання кухонної солі до 5-8 г на добу, а при порушенні відтоку сечі та артеріальної гіпертензії – до 4 г на добу. Поза загостренням, при нормальному АТ дозволяється практично оптимальна кількість кухонної солі – 12-15 г на добу.
При всіх формах і в будь-якій стадії хронічного пієлонефриту рекомендується включати в дієту кавуни, дині, гарбузи, які мають сечогінну дію і сприяють очищенню сечовивідних шляхів від мікробів, слизу, дрібних конкрементів.
При розвитку ХНН зменшують кількість білка в дієті, при гіперазотемії призначають малобелковую дієту, при гіперкаліємії обмежують калийсодержащие продукти.
При хронічному пієлонефриті доцільно призначати на 2-3 дні переважно підкислюючі їжу (хліб, борошняні вироби, м’ясо, яйця), потім на 2-3 дні подщелачивающую дієту (овочі, фрукти, молоко). Це змінює рН сечі, интерстиция нирок і створює несприятливі умови для мікроорганізмів.
Дотримання дієти при такому захворюванні має тільки одну мету – збільшити число ощелачівающіх продуктів, щоб зрушити рекцию сечі на луг. приострых стадіях захворювання, весь раціон повинен містити максимум калорій, але також вона повинна легко засвоюватися і бути багатою на вітаміни.
Але, вам слід повністю відмовитися від вживання спецій, гострого, алкоголю і газованої води. щоб звести інтоксикацію до мінімуму, необхідно ввести рясне кількість рідини: чай, мінеральна вода, сік, морс, узвар.
Ваш раціон в достатку повинен містити овочі та фрукти, а віддати перевагу слід тим продуктам, які дають ефект сечогінного: кавун, диня, кабачок. після того, як гострий процес куповані, можна вводити нежирні сорти м’яса і риби, продукти з молока.
Пієлонефрит в хронічній формі перебігу з синдромом вираженої анемії, передбачає щадну дієту, яка має у своєму складі багато продуктів із залізом та кобальтом. Це можуть бути: яблука, гранати, ожина і суниця.
Зміни в клініко-лабораторних показниках (в аналізах) при гострому пієлонефриті
У сечі присутні всі ознаки неспецифічного запального процесу в нирках, включаючи клітини Штернгеймера—Мальбіна.
В ОАМ, якщо процес в нирці обмежений кірковим шаром, при блокаді нирки, обструкції сечоводу, змін може і не бути.
Для більш пізнього періоду характерна поява лейкоцитурії, протеїнурії, мікрогематурії (переважають незмінені еритроцити), бактеріурії, іноді можливе знаходження гіалінових, епітеліальних або лейкоцитарних одиничних циліндрів.
Щільність сечі при гострому пієлонефриті підвищена, так як, по–перше, занадто багато патологічних елементів присутній у сечі, а по-друге, частина рідини, що втрачається з диханням і потовиділенням.
Якщо пієлонефрит нирок – процес 2-хсторонний, у біохімічних показниках підвищений рівень азоту, калію, виявляються порушення білкового обміну.
Азотемія при гострому односторонньому пієлонефриті – ознака наближення бактеріотоксичного шоку, що вимагає виконання оперативного втручання.
Як швидко вилікувати пієлонефрит без ускладнень
Основні напрямки терапії гострого пієлонефриту
• Антибактеріальні препарати.
• Дезінтоксикаційна терапія.
• Засоби, що поліпшують кровопостачання в нирці.
• Імуномодулятори.
• Полівітаміни.
• Протигрибкові засоби.
• Симбиотики.
• Жарознижуючі і знеболюючі (іноді застосовують ліки з групи НПЗЗ).
Можливими наслідками хронічного пієлонефриту можуть бути вторинне зморщування нирки, або піонефроз. Піонефроз являє собою захворювання, що розвивається на заключній стадії гнійного пієлонефриту.
Як лікувати пієлонефрит народними засобами ?
Крім усього іншого, важливу складову в позитивному терапевтичному ефекті становить:
- постільний режим,
- рясне харчування – багаті вуглеводами продукти, кисломолочні продукти,
- споживання вітамінів – як у натуральних продуктах, так і у вигляді фармацевтичних препаратів.
За основним етапом в лікуванні пієлонефриту слід відновний період, який рекомендується проводити у відділенні інтенсивної терапії, якщо мало місце бути хірургічне втручання в організм.
Як би там не було, лікування доповнюється доповнюється призначенням імуномодуляторів та спазмолітиків, з метою дезінтоксикації внутрішньовенно можуть вводитися сольові розчини і діуретики під контролем балансу електролітів.
Які клінічні симптоми типові для хронічного пієлонефриту?
Перебіг захворювання і симптоми хронічного пієлонефриту багато в чому залежать від локалізації запалення, від ступеня залучення в патологічний процес однієї або двох нирок, від наявності обструкції сечовивідних шляхів, від наявності супутніх інфекцій.
Протягом багатьох років захворювання може протікати мляво, з залученням до запалення межуточную тканину нирки. Симптоми найбільш виражені під час загострення захворювання і можуть бути практично непомітні для людини під час ремісії пієлонефриту.
- Болі в попереку частіше неінтенсивні, ниючі, зазвичай несиметричні. Помічено, що нерідко болі з’являються не на ураженій стороні, а на протилежній. Може бути відчуття дискомфорту, тяжкості в попереку, особливо при ходьбі або тривалому стоянні. Хворі скаржаться, що поперек мерзне, прагнуть тепліше одягнутися. Сильні або переймоподібні болі швидше типовими для сечокам’яної хвороби. При низько розташованій або рухомий нирці, а також у дітей до 10-12 років болі можуть локалізуватися в животі.
- Підвищення температури, не вище 38 С, зазвичай увечері, без видимих причин.
- Прискорене сечовипускання, особливо в нічні години.
- Підвищення артеріального тиску. В період ремісії це може бути єдиним симптомом.
- Погіршення самопочуття, розбитість і слабкість, більш виражена вранці, зниження настрою, головні болі.
- Невелика набряклість обличчя, кистей, більше вранці, стоп і гомілок – до кінця дня.
При розвитку артеріальної гіпертензії призначають гіпотензивні засоби (резерпін, адельфан, брінердін, крістепін, допегит), при розвитку анемії – залізовмісні препарати, при вираженій інтоксикації – внутрішньовенне крапельне вливання гемодезу, неокомпенсана.
Для гострого пієлонефриту характерне поєднання місцевих і загальних ознак.
• слабкість,
• головний біль,
• підвищення температури до 38-39С,
• озноб,
• ломота в кістках і м’язах.
• тупа ниючий, або, навпаки, інтенсивний біль на стороні ураження. При 2-х сторонньому процесі – розлита біль у попереку,
• різі при частому сечовипусканні (зустрічаються не у 100 % випадків),
• напруженість м’язів поперекової області,
• позитивний симптом поколачивания.
Як правило, біль у попереку при гострому пієлонефриті і підвищення температури збігаються у часі, але у деяких пацієнтів больовий синдром проявляється через тиждень або навіть дві з моменту первинного прояви хвороби.
• шкірні покриви сухі, бліді,
• обкладений язик,
• знижений артеріальний тиск,
• кілька живіт піддутий,
• вимушене положення тіла з приведеними до живота ногами в положенні тіла на боці.

Якщо підшкірно-жирова клітковина не гіпертрофована, то можлива пальпація збільшеної болючою нирки.
При постукуванні в проекції поперекової області біль посилюється.
Є пацієнти, наприклад, цукровий діабет або гіперплазією простати, у яких больовий синдром може не проявлятися.
Як буде протікати хвороба, залежить від того, де локалізується запальний процес, скільки органів уражено, а також спостерігається обструкція сечовивідних шляхах.
Протягом декількох років хвороба взагалі може не давати про себе знати, має млявий перебіг, при цьому запалюються ниркові тканини. Симптоми більш виражені, коли пієлонефрит загострюється. Відзначаємо, що первинна форма практично завжди має досить виражені симптоми в порівнянні з вторинною. На загострення вказують такі ознаки:
- Висока температура – іноді вона досягає 40 градусів.
- Хворобливі відчуття в попереку: деякі скаржаться на біль з одного боку, а інші, що відразу болять дві сторони.
- Виникають дизуричні явища.
- Погіршується загальне самопочуття.
- Відсутній апетит.
- Турбує нестерпний головний біль.
- Нудота, блювання і болі в області живота характерні для дитячого пієлонефриту.
На захворювання можуть вказувати зміни в зовнішньому вигляді. Обличчя стає одутлим, сильно набрякають повіки, при цьому шкіра блідне, під очима помітні мішки.
Особливо важко дізнатися про хвороби в ремісію – період затихання, коли пієлонефрит протікає в латентній формі. В даному випадку можуть з’явитися такі ознаки:
- Хворобливі відчуття рідко з’являються в попереку. Вони є незначними, не вважаються постійними, при цьому ниючі, тягнучі.
- Відсутній дизурическое явище, може слабо проявлятися, але хворий цього не помічає.
- Протягом дня нормальна температура, а на вечір піднімається до 37 градусів.
При тривалому ігнорування захворювання, відсутності терапії, людина швидко втомлюється, втрачає апетит, скидає вагу, постійно хоче спати, млявий, починають турбувати головні болі.
Коли хронічна форма пієлонефриту прогресує, починають наростати дизуричні явища: сильно лущиться шкіра, надто суха, її колір стає сірувато-жовтим. Якщо хвороба запущена, на мові можна помітити темний наліт на губах, мовою, слизової рота.
У хворого часто діагностують ще артеріальну гіпертензію, при якій значно збільшується діастолічний тиск, а також спостерігається носове кровотеча. У разі запущеної стадії турбує біль в кістках, виражена спрага, поліурія, під час якої в добу виділяється близько 3 літрів сечі.
Якими антибіотиками лікують пієлонефрит?
- нітрофурани;
- хінолони;
- сульфаніламіди;
- пипемидовая і налідіксова кислоти та їх похідні;
- антисептики, які мають рослинне походження.
Їли бактерії виявилися стійкими до групи аминопеницилинов, то можливо їх комбінування з інгібіторами клавуланової кислоти b-лактамази, які мають не високу токсичність для нирок.
Зараз медицина перейшла на більш сучасний рівень, що обумовлює часте застосування препаратів групи фторхінолонів. Вони чудово підходять для тривалих курсів лікування і організм людини їх добре переносить.
Ці препарати по своїй дії аналогічні антибіотиків з широким спектром дії, що впливають на кишкову паличку, протеї та стафілококи. Але тривалий прийом препарату має побічні ефекти.
Щоб їх уникнути, слід приймати препарати з антигістамінним дією, вітаміни В і приймати велику кількість рідини. Якщо захворювання має хронічний характер, має місце призначення нитроксолинов.
При наявності високої температури тіла під час пієлонефриту, ознобу і болями в місці розташування нирок, при наявності гною в сечі, можна зробити напій з яблучного оцту (2 ч. л.) і води (200г), прийом ведуть перед їжею 2-3 рази на добу.

Необхідно змішати сухі компоненти: вербена лікарська листя (10г), горіха волоського(10г), лопух корінь(20г), шипшина (30г), триколірної фіалки трава (10г). Для того, щоб приготувати настій потрібно змішати всі компоненти, взяти 2 столові ложки збору і залити з окропом (0,5 літра), потім залишити його настоюватися 2 години.
Лабораторні ознаки хронічного пієлонефриту
- Зниження гемоглобіну в загальному аналізі крові.
- При триразовому дослідженні аналізів сечі виявляється підвищена кількість лейкоцитів (в нормі – не більше 4-6 в полі зору); бактеріурія понад 50-100 тис. мікробних тіл в 1 мл; еритроцити (особливо при сечокам’яній хворобі, нефроптозі); іноді – білок, але не більше 1 г/л, а циліндрів взагалі не буває.
- У пробі Зимницьким часто знижується питома вага (ні в одній порції він не перевищує 1018).
- У біохімічному аналізі крові загальний білок в межах норми, може незначно знижуватися альбумін, а при появі ознак ниркової недостатності підвищуються креатинін і сечовина.
Лікування хронічного пієлонефриту
Лікування хронічного пієлонефриту принципово не відрізняється від лікування гострого захворювання, однак вимагає набагато більшого терпіння, тимчасових і матеріальних витрат. При хронізації процесу значно знижується ризик раптових загрожують життю і потребують оперативного втручання загострень, хворого легше підготувати до планової операції з пересадки нирки, нефростомії, висічення вогнищ запального процесу.
При інших рівних умовах органозберігаючі операції завжди пріоритетні порівняно з операціями органоуносящими. А консервативне лікування завжди більш переважно, Чим хірургічне, навіть незважаючи на можливості сучасної медицини.
Консервативне лікування хронічного пієлонефриту починається з комплексної діагностики. Вона повинна визначити морфологію розвитку хвороби, ступінь ураження різних областей нирки, наявність обструкції сечовивідних шляхів, ураження околопочечных тканин, інфікування низлежащих сечовивідних шляхів (сечоводи, сечовий міхур, уретра).
Сечостатева система чоловіків і жінок являє собою якийсь відносно замкнутий маленький світ, в якому бактерії мігрують протягом місяців і років. Немає ніякої гарантії, що збудником млявого перебігу хронічного пієлонефриту є все той же золотистий стафілокок, який став причиною гострого нефриту рік тому.
Ось чому при підозрі на хронічне запалення ниркових мисок необхідно бактеріологічне обстеження сечі. Деякі мікроби, що викликають нефрит, вміють чинити опір багатьом сучасним антибіотикам.
Оскільки в більшості випадків запальний процес викликаний декількома видами мікроорганізмів, лікування проводять комплексно. Спочатку найчастіше призначають препарати фторхінолонового ряду, доповнюючи їх цефалоспоринами.
Проводиться дезагрегантная інфузійна терапія (крапельне введення препаратів, які очищають кров). Якщо сталася обструкція сечовивідний шляхів на стороні ураженої нирки, в сечовід вводять катетер або відкачують сечу безпосередньо з ураженої нирки з допомогою чрезкожную нефростому (це робиться в екстрених випадках у період загострення). Орган регулярно контролюють з допомогою УЗД, виявляючи позитивну або негативну динаміку.
Лікування нефриту може проводитися в стаціонарі та амбулаторно. Перше краще, так як хворий не тільки отримує кваліфіковане медичне обслуговування (будинки робити уколи, а тим більше внутрішньовенні інфузії можуть далеко не всі).
У лікарні за пацієнтом здійснюється цілодобове спостереження, він змушений дотримуватися дієти № 7. Можливе проведення постійного моніторингу біохімії сечі і крові, артеріального тиску та інших показників, важливих при лікуванні пієлонефриту.
Чи можна вилікувати хронічний пієлонефрит народними засобами? Швидше за все немає, так як вони не володіють достатньою антибактеріальною і протизапальною активністю. Але істотну допомогу в лікуванні ниркових недуг зелена аптека зможе надати офіційна медицина це ніколи не спростовувала.
Тим більше що на використанні цілющих властивостей ягід, трав і коренів засновані багато препарати, наприклад, настоянка і таблетки Канефрон, що випускаються в Німеччині. Дуже корисно пити чай з артишоку і люцерни.
Вони володіють чудовою здатністю притягувати і м’яко виводити токсини. Діуретичними препаратами проводять так звану гімнастику нирок. У цьому випадку сечогінний засіб приймається в підвищеній дозі.
Сучасна нефрологія активно розробляє препарати, зміцнюючі мембрани клітин ниркової паренхіми і епітелію ниркових канальців. Передбачається, що це підвищить опірність тканин атак хвороботворних агентів і знизить шкоду, що наноситься ниркової тканини.
Вивчається також благотворний вплив на резистентність клітинних мембран антиоксидантів – вітамінів A, C, Е, убихинон (коензиму Q10), бета-каротину, селену. Втім, всі ці препарати є скоріше профілактичними та допоміжними, а головну роль в успішному лікуванні пієлонефриту грають антибіотики і лікувальне харчування.
Важливість суворого дотримання дієти № 7 при хронічних захворюваннях нирок розуміють навіть самі люті гурмани. У всякому разі, питань про те, Чи можна вилікувати пієлонефрит, порушуючи режим і поглинаючи солоне, кисле, гостре і спиртне, ніхто не задає. Детальніше про правила харчування при пієлонефриті читайте в статті про стіл номер сім.
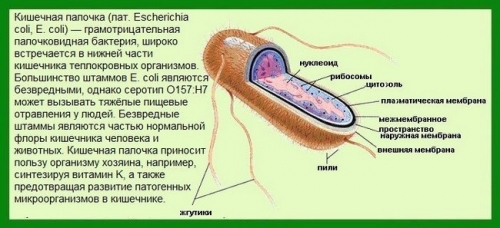
Ліквідація збудника хвороби. Для цього використовуються антибіотики і уросептики. Головні вимоги до препаратів: мінімальна нефротоксичність та максимальна ефективність щодо найбільш типових збудників інфекції: E. coli, протей, клебсиелла, стафілокок, синьогнійна паличка та ін
Оптимально до початку лікування провести посів сечі з визначенням чутливості до антибіотиків – тоді вибір стане більш точним. Найчастіше призначаються
- пеніциліни (амоксицилін, карбеніцилін, азлоциліном) – при мінімальній нефротоксичності, у них широкий спектр дії;
- цефалоспорини 2 і 3 покоління не поступаються першим по ефективності, однак основна частина препаратів призначена для ін’єкцій, тому частіше використовуються в стаціонарі, а в амбулаторній практиці найчастіше застосовується супракс і цедекс;
- фторхінолони (левофлоксацин, ципрофлоксацин, офлоксацин, норфлоксацин) – ефективні відносно більшості збудників інфекцій сечовивідних шляхів, нетоксичні, однак їх заборонено використовувати в дитячій практиці, вагітним і годуючим. Один з побічних ефектів – фоточутливість, тому під час прийому рекомендується відмовитися від відвідування солярію або походів на пляж;
- сульфаніламідні препарати (зокрема бісептол) так часто застосовувалися в нашій країні наприкінці 20 століття для лікування буквально будь-яких інфекцій, що зараз більшість бактерій до них малочутливі, тому його варто використовувати, якщо посів підтвердив чутливість мікроорганізму;
- нітрофурани (фурадонін, фурамаг) як і раніше дуже ефективні при пієлонефритах. Однак іноді побічні ефекти — нудота, гіркота в роті, навіть блювота – змушують хворих відмовитися від лікування ними;
- оксихинолины (5-Нок, нітроксолін) – зазвичай добре переноситься, але чутливість до цих препаратів, на жаль, останнім часом теж знизилася.
Тривалість лікування при хронічному пієлонефриті не менше 14 днів, а при збереженні скарг і змін в аналізах сечі може тривати до місяця. Бажано міняти препарати 1 раз в 10 днів, повторюючи посіви сечі та враховуючи при виборі чергового ліки їх результати.
Дезінтоксикація
Якщо немає високого тиску і виражених набряків, рекомендується збільшити кількість випивається рідини до 3 літрів на добу. Можна пити воду, соки, морси, а при високій температурі і симптоми інтоксикації – регідрон або цитроглюкосолан.
Фітотерапія
Ці народні засоби лікування пієлонефриту ефективні як доповнення до антибактеріальної терапії, але не замінять її, і не повинні використовуватися в період загострення. Збори трав потрібно приймати довго, місячними курсами після закінчення антибактеріального лікування або в період ремісії, для профілактики.
- Мучниця (лист) – 3 частини, волошка (квіти), солодка (корінь) – по 1 частині. Заварити у співвідношенні 1 столова ложка на склянку окропу, настояти 30 хвилин, пити по столовій ложці 3 рази в день.
- Лист берези, кукурудзяні рильця, польовий хвощ по 1 частини, плоди шипшини 2 частини. Столову ложку збору залити 2 склянками окропу, настояти півгодини, пити по півсклянки 3-4 рази на день.
- антиагреганти (трентал, курантил);
- препарати, що поліпшують венозний відтік (ескузан, троксевазин) призначаються курсами від 10 до 20 днів.
В ньому є сенс, так як лікувальний ефект мінеральної води швидко втрачається при бутилювання. Трускавець, Желєзноводськ, Обухове, Кука, Карлові Вари – який з цих (або інших) бальнеологічних курортів вибрати – це питання географічної близькості і фінансових можливостей.
Антибактеріальна терапія
Мета лікування – ліквідувати бактеріальну мікрофлору. В даному випадку призначають уросептики, антибіотики. Головне, щоб препарати мали максимальну ефективність і мінімальну нефротоксичність, підходили для знищення:
- Протеї.
- Клебсієли.
- Синьогнійної палички.
- Стафілокока.
Відзначаємо, що часто призначають Пеніцилін – Азлоциліном, Карбеніцилін, Амоксицилін. Вони не є токсичними, при цьому відмінно справляються зі своїм завданням.
Цефалоспорини другого і третього покоління також ефективні, але використовуються у вигляді ін’єкцій в стаціонарних умовах, а в домашніх умовах застосовується тільки Цедекс і Супракс.
Фторхінолони – Офлоксацин, Левофлоксацин, Норфлоксацин, Ципрофлоксацин. Препарати знищують більшість збудників, але їх не можна застосовувати дітям, під час вагітності і в лактаційний період. Побічний ефект – фоточутливість. Під час лікування препаратом доведеться забути про відвідування солярію, походи на пляж.
Нітрофурани (Фурамаг, Фурадонін) досить ефективні при пієлонефриті, але мають ряд побічних дій – гіркоту у роті, сильна нудота, блювання, тому хворим лікуватися ними не можна.
Медикаментозне лікування
Грунтуючись на результаті бактеріального посіву, фахівець призначає антибактеріальну терапію. Вибір антибіотиків залежить від виду збудника, що спричинив загострення хронічного пієлонефриту:
- Ентерокок – Карбеніцилін або Ампіцилін.
- Стрептокок – антибіотики цефалоспориновой і пеніцилінової групи.
- Золотистий стафілокок – Ампіцилін та засоби пеніцилінового ряду.
- Кишкова паличка – Левоміцетин або антибіотики з ряду цефалоспоринів.
- Синьогнійна паличка, протеї – Гентаміцин, Ампіцилін, Карбеніцилін.
- Мікоплазми – Еритроміцин.
Під час вагітності, в період загострення хронічного пієлонефриту, у перших двох триместрах застосовують Цефуроксим, Цефаклор. На пізніх термінах лікар може виписати Максипин, Цедекс, Фортум.
Призначити антибіотики може тільки досвідчений фахівець. Займатися самолікуванням категорично забороняється, так як такі дії можуть призвести до загострення проблеми і розвитку небажаних наслідків.
При застосуванні антибактеріальних засобів необхідно приймати пробіотики, це дозволить запобігти порушення мікрофлори кишечника. Їх теж призначає лікар.
При підтвердженні рецидиву хронічного пієлонефриту лікування включає прийом нітрофуранів, діуретиків і сульфаніламідів. У той же час застосовуються ліки, які усувають симптоми захворювання:
- При інтоксикації – Неокомпенсан, Гемодез.
- Якщо високий тиск – Адельфан, Допегит, Резерпін, Кристелин.
- При анемії – засоби, до складу яких входить залізо.
Крім того, призначаються фітопрепарати: Канефрон і Фитонефрол. Вони сприяють посиленню дії антибактеріальних ліків, мають противововоспалительное і сечогінну властивості.
Надання першої допомоги
Якщо існує підозра, що пієлонефрит загострився, то пацієнту слід зменшити рухову активність. При сильному болю та підвищення тиску, необхідно забезпечити постільний режим і викликати швидку допомогу.
У випадку загострення хронічного пієлонефриту не рекомендується:
- Застосовувати для зменшення болю анальгетики та засоби, які знімають спазми.
- Пити велику кількість рідини.
- Ставити грілки або гарячі компреси на область спини і живота.
Важливо, дочекатися приїзду фахівця, який спростує або підтвердить ймовірність стадії загострення і вкаже, що в індивідуальному випадку робити далі.
Особливості лікування хронічного пієлонефриту у дітей
У діток характеризують патологію у вигляді деструктивного, хронічного, мікробного, запального процесу в нирковій тканині. Також, як і у дорослих хронічна форма пієлонефриту може бути латентною або рецидивуючої. Урологи виділяють:
- Первинне хронічне необструктивное запалення. Мікроби активізуються в паренхімі нирки, при цьому сучасні методи не визначають умови, чинники, що призводять до розмноження мікроорганізмів.
- Вторинне хронічне обструктивне запалення. Мікроби поселяються в тканинах нирок за аномалій розвитку, порушень метаболізму – уратурії, оксалурії, фосфатурії. Варто відзначити, що найчастіше первинна форма пієлонефриту пов’язана зі спадковими факторами.
Прояв хронічної форми у дітей
Коли хвороба загострюється, можуть з’явитись такі ознаки:
- Висока температура.
- Хворобливі відчуття в животі, попереку.
- Виражена інтоксикація.
- Сечовий синдром.
- Підвищення ШОЕ.
- Нейтрофільоз.
Під час ремісії можна помітити синяву під очима у дитини, бліду шкіру, сильну втому. У разі латентного перебігу симптоматика відсутня, але при профілактичному огляді можуть виявити зміни в сечі.
На рентгені лікар зауважує:
- асиметрію у величині нирок;
- деформацію органу;
- нерівномірно виділяється контрастну речовину;
- зменшену товщину ниркової паренхіми.
З-за чого розвивається хронічна форма пієлонефриту у дітей?
В нирки дитини мікроорганізми можуть потрапити:
- Гематогенним шляхом – по крові інфікованих органів, кісток, легень і ін Найчастіше так хворіють немовлята, новонароджені. В даній ситуації патологія розвивається після перенесеного отиту, пневмонії, іншої інфекції. У старших діток хвороба поширюється гематогенним шляхом при тяжкій інфекції – сепсис, бактеріальному ендокардиті.
- Лімфогенним шляхом. Збудник потрапляє в нирки через лімфатичну систему. Якщо дитина здорова, лімфа надходить до кишечника від нирок, при цьому немає інфікування. У разі порушення слизової, а також застою лімфи – при хронічному запорі, дисбактеріозі, діареї, нирки інфікуються мікрофлорою кишечника.
- Висхідним шляхом. Бактерії спочатку знаходяться в сечовому міхурі, сечівнику, анусі, в статевих органах, потім опиняються в нирках. Найбільше заражаються цим шляхом дівчинки.
Як протікає пієлонефрит у новонародженого?
Розвивається виражена інтоксикація організму:
- Дуже висока температура, на градуснику відмітка 40 градусів.
- Поява фебрильних судом.
- Блювання, зригування.
- Відмова від суміші, грудей, мляве смоктання.
- Блідість шкіри, періоральний ціаноз – синюшність губ, синява біля рота.
- Низький вага, немовля не додає у вазі.
- Зневоднення організму.
- В’яла і суха шкіра.
Малюк не може поскаржитися на біль в животику, але він дуже неспокійний, постійно плаче. Під час сечовипускання обличчя дитини сильно червоніє, він крекче. Часто з-за ниркової патології тривалий час турбує діарея, висока температура, блювота, з’являються симптоми зневоднення.
Важливо сказати, що у дітей патологія лікується тільки в стаціонарних умовах. При перших же симптомах дитину госпіталізують в урологічне, нефрологічне відділення. В стаціонарних умовах можна оцінити динаміку аналізу крові, сечі, провести інші обстеження, підібрати безпечну терапію.
До лікувальних процедур відносяться:
- Дотримання режиму. Якщо дитина температурить, скаржиться на неприємні відчуття в животі, попереку, необхідно дотримуватися постільного режиму. Коли лихоманка і сильні болі проходять, дитя може пересуватись по палаті. Потім потрібно загальний режим – щодня на території лікарні можна гуляти з дитиною протягом години.
- Дієта. Допомагає зменшити навантаження на нирки, скорегувати обмін речовин. Рекомендовано дотримуватися дієти №5, при якій не потрібно обмежувати сіль, але важливо розширити питний режим. Якщо стан дитини дуже важкий, доведеться відмовитися від рідини і солі. Дуже добре зарекомендувала себе білково-рослинна дієта, але тут важливо виключити будь-які дратівливі продукти, копченості, прянощі, наваристі бульйони, жирні страви, гострі страви.
- Антибіотики. Більш детальна інформація про антибактеріальних препаратах подавалася вище, варто тільки додати, що дитині виписують лікування на один місяць.
- Медикаментозні засоби. Додатково потрібно приймати спазмолітики, жарознижуючі препарати, які мають антиоксидантну активність – бета-каротин, унітіол, вітамін Е. Також призначають нестероїдні протизапальні засоби – Вольтарен, Ортофен. На 2 місяці призначають прийом уросептиків, фітопрепарати – Канефрон, листя брусниці, нирковий чай.
Важливо!Після того, як дитину виписують, не можна розслаблятися, важливо спостерігати його кожен місяць у нефролога – здавати сечу, проходити УЗД. З обліку дитина знімається тільки через 5 років, якщо за цей час не було скарг, симптомів і нормальний аналіз сечі.
Варто відзначити, що хронічний пієлонефрит у дітей повністю не виліковується. Як правило, в активний період дитину госпіталізують, уважно обстежують, призначають терапію. Дуже важливо виявити причину розвитку хронічної форми, саме від цього залежить, як часто хвороба буде турбувати дитя. Залежно від причини інфекції підбираються необхідні процедури:
- Операція проводиться при аномаліях з обструктивними процесами, міхурово-мочеточниковом рефлюксі.
- Дієта у разі виявлення дизметаболической нефропатії.
- Психотерапевтичне і медикаментозне лікування, якщо виявлена нейрогенна дисфункція сечового міхура.
При хронічній формі під час ремісії з метою профілактики призначають курс антибіотиків в невеликих дозах. Крім того, призначають уросептики курсом терапії в один місяць і фітотерапевтичні засоби кожен місяць по тижню.

Отже, хронічний пієлонефрит – досить підступний і небезпечне захворювання, яке згодом призводить до серйозних наслідків. Якщо ви хоча б раз помітили у себе загострення, важливо обстежитися та дізнатися, чи немає у вас хронічної форми.
Особливо серйозно треба ставитися до здоров’я дітей, у них хвороба протікає важче, Чим у дорослих. Теж саме стосується вагітних жінок. Для них хвороба може стати причиною викидня, інших ускладнень під час виношування плоду.
Застосування НПЗЗ
В останні роки обговорюється можливість застосування при хронічному пієлонефриті НПЗЗ. Ці препарати мають протизапальну дію у зв’язку зі зменшенням енергетичного забезпечення ділянки запалення, знижує капілярну проникність, стабілізують мембрани лізосом, викликають легке иммунодепрессантное дію, жарознижуючий і знеболюючий ефект.
Крім того, застосування НПЗЗ спрямоване на зниження реактивних явищ, спричинених інфекційним процесом, запобігання проліферації, руйнування фіброзних бар’єрів з тим, щоб антибактеріальні препарати досягли запального вогнища.
Проте встановлено, що індометацин при тривалому застосуванні може викликати некроз ниркових сосочків і порушення гемодинаміки нирки (Ю. А. Питель).З НПЗЗ найбільш доцільний прийом вольтарена (диклофенак-натрію), що володіє потужною протизапальною дією і найменш токсичного. Вольтарен призначається по 0,25 г 3-4 рази в день після їжі протягом 3-4 тижнів.
Причини виникнення пієлонефриту
Пієлонефрит – захворювання, при якому запальний процес поширюється на ниркову паренхіму і чашково-мискову систему, а також вражає межуточную тканина нирок. Пієлонефрит – дуже поширене захворювання, механізм розвитку якої може запуститися після в черговий раз перенесеного респіраторно-вірусне захворювання.
Пієлонефрит провокується проникненням патогенної мікрофлори в нирку як із зовнішнього середовища, так і з інших груп в організмі. Доведено, що для розвитку запальної реакції в нирці поряд з наявністю патогенних мікробів необхідно порушення відтоку сечі по сечоводу.
У процесі відбувається підвищення внутрилоханочного тиску, а це викликає венозне повнокров’я нирки, порушення капілярного кровотоку і розвиток тканинної гіпоксії. Основним шляхом інфікування нирки відзначається гематогенний, однак поширений і уріногенний, наприклад, як результат міхурово-сечовідного рефлюксу.
При високій частоті поширення інфекції саме гематогенним шляхом відзначається, що особливо вірулентна інфекція, локализированная в нирці, здатна ініціювати запалення і при нормальній уродинаміці.
Схильність пієлонефриту серед жіночої частини населення оцінюється вище – ще у дівчаток лікарі діагностують пієлонефрит як ускладнення настільки поширеного циститу, баланопоститу або вульвовагініту.
З наближенням літнього і старечого віку ризик захворіти пієлонефритом зростає і у чоловіків, внаслідок взаємозв’язку захворювання з доброякісною гіперплазією і раком передміхурової залози, рак сечового міхура і інших “вікових” захворювань, що порушують уродинаміку.
За даними статистики, пієлонефрит діагностується кожному десятому людині, не страждав досі нирковими хворобами, однак захворювання відноситься до важко діагностуються на практиці, оскільки його симптоматика відрізняється бідністю.
Причини виникнення пієлонефриту є поєднанням поширення в організмі патогенної мікрофлори і розвитком будь-якого урологічного захворювання, що призводить до порушення відтоку сечі. Патогенна мікрофлора в даному випадку буває представлена або збільшеною в кількості умовно-патогенної, наприклад, кишкова і паракишечная палички, а також споконвічно патогенні бактерії групи протея, стафілокок, ентерокок тощо
Нормальний відтік сечі у своїй першооснові має здавлення сечоводів або ззовні, або зсередини, що можливо при наявності пухлин, сечових каменів, рубцевих змін сечоводу і сечовипускального каналу.
Чинником ризику серед усього іншого є непрофесійне або неякісне проведення інструментальних, діагностичних і лікувальних процедур, із-за чого пошкоджуються або здавлюються сечові шляхи.
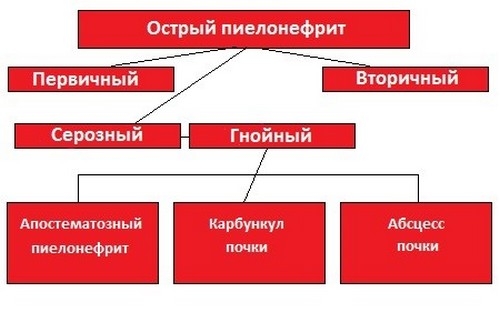
Пієлонефрит – захворювання, що характеризується великою кваліфікацією. У клінічній практиці виділяються первинний і вторинний пієлонефрит:
- первинний пієлонефрит – запалення нирки поза зв’язку з якими-небудь порушеннями прохідності сечового такту; він же називається неускладненим
- вторинний пієлонефрит – він же ускладнений, оскільки запалення в даному випадку розвивається внаслідок мікробного інфікування, що супроводжується порушенням відтоку сечі з нирки.
Пієлонефрит, крім усього іншого, поділяється на гострий і хронічний, а також одно – та двосторонній, тобто поширився на одну або дві нирки. Гострий пієлонефрит трапляється і при участі патогенної мікрофлори, і без неї, тобто буває первинним і вторинним.
Хронічний пієлонефрит може бути як наслідком гострого первинного, так і розвиватися виключно з вторинного. Загострення хронічного пієлонефриту зазвичай сприяють охолодження і зміна кліматичних умов проживання, підвищені фізичні і навіть психічні навантаження і порушення уродинаміки. Гострий і хронічний пієлонефрит включають кілька різновидів або стадій.
|
Гострий пієлонефрит |
Хронічний пієлонефрит |
||
|
Серозний – розвиток лейкоцитарних інфільтратів по ходу кровоносних судин проміжній тканині мозкового шару нирки |
Фаза активного запалення |
Піонефроз |
|
|
Гнійний |
Апостематозний – з формуванням гнійників на нирці |
Фаза латентного запалення |
|
|
Освіта карбункула, тобто розвиток нагноившейся інфаркту тканин нирки |
|||
|
Утворення абсцесу |
|||
|
Некротичний |
Фаза ремісії |
||
Пієлонефрит супроводжується досить широкою, але в той же час не зовсім специфічної клінічної картиною, яку правильніше розглядати окремо для гострої і хронічної його форм. Також симптоматика визначається патогенезом і характером перебігу хвороби, тяжкістю морфологічних змін в нирці, віком пацієнта і характеристикою захисних сил його організму.
Симптоми гострого пієлонефриту:
- інтерстиціальний серозний пієлонефрит – нирка повнокровна, однак напружена і збільшена в розмірах, однак деструкція ниркової тканини ще не розвивається;
- гнійний пієлонефрит – зміни, що сталися на стадії серозного пієлонефриту, стрімко (аж до 1-2 діб) доповнюються деструкцією ниркової тканини;
- розвивається інтенсивний біль в поперековій області – проявляється навіть при легкому натисканні в реберно-хребетному куті і в попереку;
- підвищується температура тіла до 39-40°С, яка нерідко супроводжується ознобом, а він змінюється рясним потовиділенням;
- приєднуються ознаки інтоксикації – головний біль, загальна слабкість, спрага, відсутність апетиту, тахікардія, нудота і блювання;
- рясне потовиділення відбивається на кількості вироблюваної сечі, яка зменшується;
- сама сеча стає каламутною з-за великої кількості в ній лейкоцитів і бактерій; вона ж може відрізнятися прозорістю, якщо сечовід блокований патологічними домішками;
- пальпація вказує на ригідність м’язів поперековій області на стороні хвороби, може прощупуватися збільшена і болюча нирка;
- утворення гнійників, тобто перетікання серозного пієлонефриту в гнійний, супроводжується спадом болю, але підвищенням температури тіла і потовиділенням з подальшим стійким субферилитетом;
- іноді хворі з абсцесом нирки змушені приймати положення з приведеною до живота ногою на стороні хвороби, що полегшує біль.
Симптоми хронічного пієлонефриту:
- фаза активного запалення супроводжується симптоматикою в точності повторює клінічну картину гострого пієлонефриту;
- фаза латентного запалення проявляється рідкісної болем у попереку, дизурія і загальне нездужання зазвичай на даному етапі про себе не повідомляють;
- фаза ремісії не відрізняється ніякої болісно симптоматикою;
- в цілому симптоми хронічного пієлонефриту поділяються на місцеві та загальні:
- місцеві – відчуття важкості і тупий біль у попереку, помутніння сечі;
- загальні наростаючі слабкість і стомлюваність, зниження працездатності, головний біль, сухість у роті, виникнення субфебрилітету, блідість шкірних покривів, зниження відносної щільності сечі
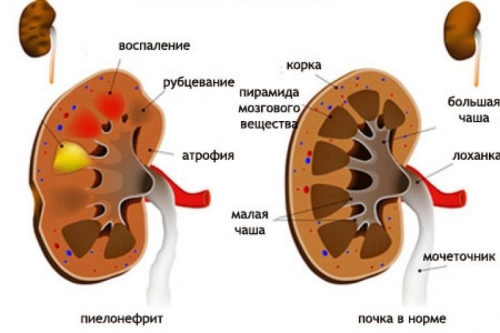
- з часом функціонуюча паренхіма нирки заміщується сполучною тканиною, і це стає умовою зморщування нирки
Код гострого пієлонефриту за МКХ – N10
Основною причиною розвитку гострого запалення в нирці вважається бактеріологічний фактор.
Небактеріальний генез захворювання асоціюють з вірусами та мікоплазмами, але такі випадки зустрічаються значно рідше.
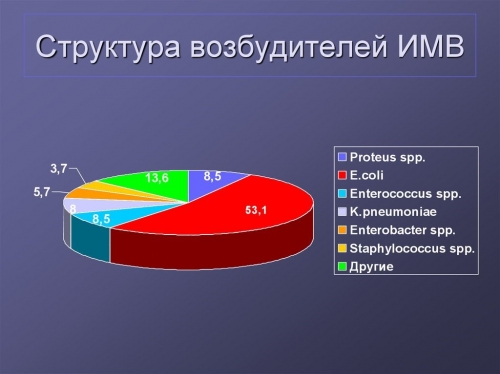
Головна роль відводиться вже існуючої в організмі інфекції, у 65-90 % випадків це кишкова паличка, рідше кокова мікрофлора з розташованих экстрагенитально вогнищ.
• протей,
• клебсієла,
• стафілокок золотистий,
• синьогнійна паличка.
• переохолодження,
• операції на органах урогенітального тракту,
• наявність тривало функціонуючих дренажів,
• хронічні захворювання сечостатевої сфери,
• стан вагітності і лактації у жінок,
• старечий вік,
• цукровий діабет,
• ВІЛ – інфекція,
• стійке підвищення артеріального тиску,
• подагра,
• онкологічні процеси в організмі.
Проводяться дослідження, за результатами яких визначаються кореляційні взаємозв’язки між збудником і зумовленої патологією в нирках, зокрема, резистентний до антибактеріальних препаратів протей, вважається камнеобразующим патогеном.
Протей сприяє некротизації ниркового епітелію, розщеплення сечовини і настанню бродильних реакцій в нирках, що є причинами виділення фосфатних солей з сечею і її олужненню.
При посіві сечі на флору, у разі гострого запалення у нирках у дітей, як правило, з’ясовується, що запальний процес викликав ентерокок. Іноді у малюка при гострому пієлонефриті, на початку захворювання є одна скарга на те, що «боляче писати».
Для прооперованих пацієнтів небезпеку представляє синьогнійна паличка.
Якщо пієлонефрит рецидивує занадто часто супроводжується постійної підвищеної температурної реакцією, в загальному аналізі сечі майже завжди виявляються бактеріурія і лейкоцитурія – найімовірніше, причина в стафілококової інфекції.
Є пацієнти, у яких зустрічається асоційована мікрофлора: кишкова паличка, золотистий стафілокок, кишкова паличка, протей, кишкова паличка, синьогнійна паличка.
Під час гострого пієлонефриту можливо додаткове приєднання будь-якої мікрофлори, особливо це актуально в госпітальних умовах.
Це дуже несприятливий фактор, хвороба набуває тривалий перебіг з тенденцією до частих рецидивів, є ймовірність переходу в гострий гнійний пієлонефрит.
Ураження нирок вірусами обумовлюється сезонним фактором, особливо схильні вірусного інфікування діти. Особливістю гострого пієлонефриту вірусної етіології є схильність до кровотеч. Толькой вірусним запалення нирок залишається недовго, через 72 години приєднується вторинна бактеріальна інфекція.

Мікробіологам відомі ситуації, коли при гострому пієлонефриті посів біоматеріалу на флору зростання не виявляє.
Причини розвитку
Захворювання може загостритися в результаті таких факторів:
- тривале перебування на холоді;
- отоларингологічні інфекції в хронічній формі;
- міхурово-сечовідний рефлюкс (коли з сечового міхура рідина йде в сечовід);
- цукровий діабет;
- слабка імунна система (як результат частих респіраторних захворювань);
- вживання деяких медикаментозних препаратів (особливо впливають на нирки антибіотики, цитостатики, імунодепресанти);
- різні порушення в сечостатевій системі;
- період вагітності;
- сечокам’яна хвороба в стадії загострення;
- урологічні процедури;
- зміна кліматичних умов;
- операції на органах малого тазу;
- неповноцінне харчування.
Особливо часто загострення пієлонефриту провокує:
- важка робота (фізичне перенапруження);
- вживання великої кількості солі і продуктів з високим вмістом білка;
- надмірне пиття рідини.
Загострення хвороби може бути внаслідок того, що людина тривалий час в силу якихось патологій, затримує сечовипускання.
В залежності від причин, що викликали погіршення стану, в медицині класифікують первинний і вторинний пієлонефрит.
Профілактика хронічного пієлонефриту
-
Профілактика хворих пієлонефритом зводиться до своєчасного і ретельного лікування пацієнтів на стадії гострого пієлонефриту. Такі хворі повинні перебувати на диспансерному обліку.
-
Існують рекомендації з працевлаштування хворих з хронічним пієлонефритом: пацієнтам не рекомендується влаштовувати на підприємства, що вимагають важкої фізичної праці, що сприяють знаходженню в постійному нервовому напруженні. Важливо уникати переохолодження на робочому місці і поза нього, варто уникати роботи на ногах і в нічний час, виключена робота в гарячих цехах.
-
Слід дотримуватися режиму харчування з обмеженням солі за рекомендаціями лікарів.
-
Успіх профілактичних заходів при вторинних пієлонефритах залежить від повноцінної ліквідації причини, що призвела до розвитку хвороби. Важливо в обов’язковому порядку усунути будь-які перешкоди до нормального відтоку сечі.
-
Важливо виявлення і лікування прихованих вогнищ інфекції та інтеркурентних захворювань.
-
Після виписки зі стаціонару хворі повинні бути поставлені на диспансерний облік на строк не менше одного року. Якщо по закінченні цього часу не виявляється бактеріурія, лейкоцитурія і протеїнурія, то хворого з обліку знімають. Якщо ознаки захворювання зберігаються, то слід продовжити термін спостереження за такими хворими до трьох років.
-
Якщо у хворих виявлено первинний пієлонефрит, то лікування багаторічна, з періодичним розташуванням їх в стаціонар.
-
Не менш важлива корекція імунітету і підтримання його в нормі. Для цього необхідно дотримання здорового способу життя, тривале перебування на свіжому повітрі, дозовані фізичні навантаження за показаннями лікаря.
-
Перебування в санаторно-курортних установах спеціалізованого профілю дозволяє зменшити кількість загострень захворювання.
-
Окремої уваги заслуговує профілактика захворювання у вагітних жінок і дітей, а також у хворих з ослабленим імунітетом.
При латентному перебігу хвороби хворі протягом довгого часу не втрачають здатності до праці. Інші форми пієлонефриту можуть зробити істотний вплив на працездатність людини, так як існує загроза швидкого приєднання ускладнень.
Автор статті:Лебедєв Андрій Сергійович | Лікар-уролог
Освіта: Диплом за спеціальністю «Андрологія» отримано після проходження ординатури на кафедрі ендоскопічної урології РМАПО в урологічному центрі ЦКЛ №1 ВАТ ” РЖД ” (2007). Тут же була пройдена аспірантура до 2010 р.
Інші лікарі
Щоб запобігти розвитку загострення пієлонефриту, важливо дотримуватися такі заходи профілактики:
- Намагатися не допускати переохолодження та застерігатися від респіраторних захворювань.
- Забезпечити раціональне та збалансоване харчування, обмежити вживання шкідливої для нирок їжі (гострих, солоних, маринованих і копчених продуктів).
- Дотримуватися загальні правила гігієни.
- Важливо усунути проблеми з сечовипусканням. Своєчасно спорожняти сечовий міхур.
- Приймати фітопрепарати або ниркові чаї.
Дотримуючись цих рекомендацій, можна знизити ризик розвитку патології у кілька разів.
При підозрі на загострення хвороби необхідно пройти медичне дослідження. Після підтвердження діагнозу спеціаліст призначить відповідне лікування. Ігнорувати лікарські приписи не можна, оскільки дане захворювання вважається дуже небезпечним і може призвести до відмови нирок і в результаті до летального результату.
Терапія повинна бути комплексною: медикаментозні препарати, фізіопроцедури, засоби народної медицини, дотримання дієти, санаторно-курортне лікування. Розвиток загострення хронічного пієлонефриту можна запобігти, дотримуючись рекомендацій щодо профілактики.
Уникати переохолодження.
Не переносити ГРВІ, грип, ангіну на ногах.
Не перебувати довго в мокрих плавках після купання.
Якщо є які–небудь вогнища хронічної інфекції – необхідно вчасно санувати їх (наприклад, каріозні зуби).
У випадку, якщо у вас вже є урологічні захворювання, навіть якщо немає скарг, 2 рази в рік має сенс здавати аналізи і проходити ультразвукове обстеження.
Особливу роль у реабілітації після гострого пієлонефриту відводять правильному харчуванню та фітотерапії.
• солі, приправ і спецій,
• копченостей,
• солінь і маринадів,
• гострих приправ,
• наваристих бульйонів,
• солоних сирів,
• міцних і газованих напоїв,
• шпинату, щавлю,
• грибів,
• жирних кремів,
• фастфуду,
• шоколаду.
• пісні сорти м’яса, риби, птиці,
• овочі, які не містять щавлевої кислоти,
• соки (свіжоприготовані!) в розведенні навпіл з водою,
• крупи і макарони,
• яйця,
• масло вершкове, олія рослинна.
Фітотерапія – це лікування травами.
• Брусничний лист.
• Мучниця.
• Кукурудзяні рильця.
• Хвощ польовий.
Відвари трав, що вживаються регулярно, сприяють санації сечовивідних шляхів.
Стадії хронічного пієлонефриту
Виділяють чотири стадії хронічного пієлонефриту:
-
На першій стадії розвитку захворювання клубочки нирок інтактні, тобто не залучені в патологічний процес, атрофія збірних канальців рівномірна.
-
На другій стадії розвитку захворювання деякі клубочки гиалинизируются і обезлюднюються, судини піддаються облітерації, значно звужуються. Наростають рубцево-склеротичні зміни канальців і інтерстиціальної тканини.
-
На третій стадії розвитку хвороби відбувається загибель більшості клубочків, канальці сильно атрофуються, проміжна і сполучна тканина продовжує розростатися.
-
На четвертій стадії розвитку хронічного пієлонефриту більшість клубочків гине, нирка стає менше в розмірах, її тканини заміщуються на рубцеву. Орган виглядає як невеликий зморщений субстрат з горбистою поверхнею.
Хвороба має чотири основні стадії запального процесу в тканинах нирок:
- Перша стадія – ниркові клубочки не втягуються в запальний процес, при цьому рівномірно атрофуються збірні канальці.
- Друга стадія – починають запустевать деякі клубочки, при цьому значно знижуються судини. На цій стадії відбуваються склеротичні, рубцеві зміни в канальцях.
- Третя стадія – гине багато клубочків, а канальці починають атрофуватися, при цьому стрімко розростається сполучна тканина.
- Четверта стадія – велика частина клубочків пошкоджується, при цьому починає зменшуватися в розмірі нирка, її тканини заміщуються рубцевими. Орган перетворюється в зморщений субстрат, а його поверхня стає горбистою.
В залежності від того, як активно розвивається запалення в тканинах нирок, можна виділити такі фази:
- Активний запальний процес.
- Латентний запалення.
- Ремісія – клінічне одужання.
Після лікування активна фаза переходить у латентну, потім настає ремісія, а через час запалення знову може активізуватися. Важливо сказати, що при ремісії немає характерні ознак захворювання, змінюється аналіз сечі.
Фізіопроцедури
Пацієнтам з хронічним пієлонефритом при загостренні призначають фізіотерапевтичні процедури:
- Електрофорез з ліками (розчин Еритроміцину, Фурадонина, Кальцію хлориду).
- Сантиметрові хвилі за допомогою апарату ” Луч-58.
- Лікування ультразвуком.
- Терапія з застосуванням лікувальних грязей.
- Парафінова аплікація.
Такі процедури проводять в області попереку, на місці де локалізуються нирки.
Крім того, пацієнтам при даному діагнозі рекомендовано лікування в санаторно-курортних умовах, де основою лікування є вживання мінеральних вод та застосування грязьових ванн.
Хронічний пієлонефрит при вагітності
Пієлонефрит в гострій своїй формі – часте захворювання для вагітних жінок. Що просто пояснюється анатомічними змінами їх організму, гормональною перебудовою і більшою схильністю до інфекційних захворювань.
Особливо високим ризиком відрізняються майбутні мами, які до вагітності страждали порушеннями з боку функції нирок і сечового міхура або хворіли гострим циститом. Захворювання відноситься до категорії тих, які цілком реально запобігти, якщо прикладати зусилля до збереження свого здоров’я, бути досить уважною до розвитку передують пієлонефриту захворювань.
Гострий пієлонефрит вагітних у клінічній практиці розглядається окремою категорією. В цілому це не особлива форма хвороби, а радше типовий гострий вторинний пієлонефрит. Специфічний погляд на перебіг такого процесу пояснюється фізіологічним характером умов, що лежать в основі його розвитку:
- зниження тонусу верхніх сечових шляхів внаслідок зміни балансу жіночих статевих гормонів під час вагітності;
- тиск вагітної матки на сечовід (зазвичай правий внаслідок особливостей положення матки)
- безсимптомна бактеріурія.
При схожій клінічній картині у вагітних пієлонефрит протікає складніше, особливо небезпечний він в другому і третьому триместрі, коли і ризик його розвитку високий.
При підозрі на розвиток у вагітної гострого пієлонефриту необхідно термінове УЗД нирок, яке дозволяє відзначити ореолом розрідження навколо нирки, обмеження її рухливості, збільшення розмірів і зниження ехогенності паренхіми.
Лікування вагітних жінок проводиться в умовах стаціонару. Для початку відновлюється нормальний струм сечі з ниркової миски, потім підключається застосування антибактеріальної терапії:
- відновлення відтоку сечі – позиційна дренажна терапія (жінка приймає положення на здоровому боці з піднятим ножним кінцем ліжка), при її неефективності показана катетеризація ниркової миски або встановлення стенту;
- антибактеріальна терапія – підбираються з урахуванням мінімально токсичного впливу на організм матері і плода (препаратами вибору можуть бути еритроміцин, сульфаніламіди, нітрофурани, більш токсичними, але досить ефективними виявляються аміноглікозиди, тетрацикліни, фторхінолони).
При відсутності позитивної динаміки хворий показано оперативне лікування – нефро – або піелостомія. Дренаж з нирки видаляється через 1-1,5 місяців після пологів.
Переривання вагітності при гострому пієлонефриті виконується рідко, показаннями до чого зазвичай стає гостра ниркова і печінкова недостатність у матері, гостра гіпоксія плода або його внутрішньоутробна загибель.
Майбутніх мам найбільше хвилює питання, як хвороба може вплинути на вагітність і малюка. Дійсно, пієлонефрит досить небезпечна недуга, який насамперед негативно позначається на внутрішньоутробний розвиток дитини.
Як хвороба впливає на плід?
Дитя може внутрішньоутробно заразитися від матері. Часто народжуються малята з кон’юнктивітом, а у деяких все більш серйозно – інфекція вражає життєво-важливі органи. Крім того, у вагітних може розвинутися внутрішньоутробна гіпоксія. Плоду не буде вистачати кисню. Згодом дитина народиться з маленькою вагою.
Чим можна лікувати вагітну?
У разі виявлення ниркового запалення лікар призначає антибактеріальну терапію. Але!!! Під час вагітності не можна захоплюватися антибіотиками, тому уролог підбирає безпечні препарати, які не позначаться на плоді, допоможуть позбутися від загострення. Відмовлятися від лікування під час виношування малюка, не можна.
Обов’язково вагітна повинна приймати спазмолітики, знеболюючі препарати, вітаміни. Лікар призначає уроантисептики, седативні лікарські засоби, додатково потрібні фізіотерапевтичні процедури, катетеризація сечоводу, дезінтоксикаційна і позиційна терапія.
Хронічний пієлонефрит у вагітних лікується в стаціонарних умовах. Жінку спостерігає нефролог, акушер-гінеколог. Особливо ефективною для вагітних вважається позиційна терапія, яка відновлює порушений відтік сечі.
У чому полягає сенс такої терапії? Жінку кладуть на бік (там, де здорова нирка), ноги повинні розташовуватися вище, Чим голова (так матка не буде тиснути на мочеточечник). Якщо жінці через добу не стає легше, проводять катетеризацію.
У чому небезпека хронічної форми для вагітних?
Якщо запустити патологію, все закінчиться нагноєнням. Лікувати його можна тільки за допомогою ниркової декапсуляціі, іноді видаляють фіброзну капсулу. В запущеному випадку доведеться втратити нирки, тому тут про вагітність не може навіть йтися.
Коли жінка захворіває пієлонефрит при вагітності, вона обов’язково повинна спостерігатися у дільничного лікаря. Після того, як її виписують з пологового будинку, ставлять на облік. Навіщо це? Щоб контролювати стан хворої.
Спосіб життя вагітної
Тут дуже важливий особливий режим харчування. У разі гострого пієлонефриту необхідно пити якомога більше води. З меню доведеться викреслити гостре, смажене, жирне, при цьому обов’язково включити свіжі овочі, фрукти.
При хронічному пієлонефриті важливо дотримуватися такої дієти:
- Вживати якомога менше наваристих бульйонів, варто відмовитися від різних приправ.
- Пити якомога більше води – до 2 літрів в день.
- Відмовитися від солі (в день не більше 8 грам).
- Включити якомога більше вітамінної їжі.
При гострій стадії хвороби, якщо з’являється сильний біль, різко підскакує температура, виникають ознаки інтоксикації, потрібно дотримуватися постільного режиму. Потім можна залежуватися, необхідно якомога більше ходити, оскільки покращиться відтік сечі.
Профілактика під час вагітності
В такий важливий період жінка повинна особливо серйозно ставитися до свого здоров’я. Не забувати за особисту гігієну, своєчасно спорожнятися, не можна терпіти. Крім того, дуже важливо тепло одягатися, часто переохолодження стають не тільки причиною ниркового захворювання, але і призводять до викидня.
Також дуже важливо не відмовлятися від гінекологічного обліку. Необхідно за графіком відвідувати консультацію, здавати всі аналізи, проходити УЗД. Чим раніше лікар дізнається про патології, тим легше від нього позбавитися. Слухайтеся в усьому лікаря, дотримуйтесь основні рекомендації.
Хронічний пієлонефрит у жінок
Жінок найчастіше турбує захворювання сечостатевої системи (цистит, при якому інфікується сечовий міхур. Якщо його неправильно, несвоєчасно лікувати, все закінчиться хронічною формою пієлонефриту.
Які фактори можна виділити?
- Особлива будова уретри (жіноче і чоловіче значно відрізняється).
- До зовнішньої частини сечівника виявляються бактерії.
- Несвоєчасне спорожнювання сечового міхура.
- Відмова від контрацепції під час сексу. З-за цього бактерії з піхви починають переміщатися в сечовий міхур.
- Ускладнення ГРВІ, ангіни.
- Період вагітності.
- Тривале застосування антибіотиків, що порушують мікрофлору в статевих органах.
- Періодичне переохолодження попереку. Як відомо, жінка завжди хоче виглядати чудово, тому взимку може в мороз надіти безрозмірні колготки, коротку спідницю, демісезонні чобітки, навіть не подумавши про наслідки. Потім спочатку може розвинутися цистит, а з часом і хронічна форма пієлонефриту.
Як проявляється хвороба у жінок?
Симптоматика пієлонефриту сильно нагадує цистит. Тут важливо вчасно відрізнити два різних захворювання. Для цього не варто займатися самодіагностикою, краще все-таки відвідати лікаря. Насторожити повинні такі неприємні ознаки:
- Підвищення температури без причини.
- Тягне біль в області хворої нирки.
- Каламутна сеча.
Чи можливо вилікувати ниркову патологію?
Насамперед її необхідно діагностувати, щоб не помилитися, не переплутати з іншими захворювання. Жіночий хронічний пієлонефрит визначають, призначаючи:
- Загальний аналіз сечі, крові.
- Бактеріальний посів сечі.
- УЗД для перевірки нирок.
- Аналіз крові, щоб перевірити, з якою швидкістю відбувається клубочкова фільтрація.
- Аналіз на пробу Зимницьким.
Важливо відзначити, коли хронічна форма хвороби загострюється, необхідно терміново їхати в стаціонар. В даному випадку жінці буде призначено комплексне лікування, що включає дієту, особливий режим, прийом антибіотиків, які допоможуть позбутися від місцевих симптомів хвороби.
Будинки хворобу можна лікувати тільки, якщо немає інтоксикаційного синдрому. Кращим методом лікування для жінки вважаються фізіотерапевтичні процедури – ультразвук, електрофорез.
Як етапи терапії використовуються при пієлонефриті у жінок?
Лікар ділить лікування на дві рівних частини:
- Знімається загострення.
- Попереджається рецидив.
Лікування не обійтися без антибактеріальних препаратів. Тільки тут спочатку визначають інфекційного збудника, який привів до запального процесу в нирках. Пам’ятайте, що антибіотики завжди вважаються серйозним ударом для організму. Якщо їх кількість у крові значно збільшиться, подальша терапія буде неефективною.
Також перед тим, як лікувати гостру форму хвороби у жінок, лікар намагається з’ясувати причину, за якої з’явилося запалення. Антибіотики призначаються тільки за умови, якщо хронічний пієлонефрит у жінки самостійний недуга, а не ускладнення інших хвороб.
При значному порушенні кровообігу виписується нефрологічний препарат – Склевориш. Препарат необхідно приймати раз на 24 години – не більше 10 крапель. Якщо порушується кровообіг у венах, може бути призначений Эсковиш – він захищає нирки жінки від тривалого застою сечі, відкладення різних шкідливих ферментів. Краще всього приймати препарати в комплексі, таким способом можна зміцнити і тонізувати судини.
Багато хто звик вважати дану ниркову патологію жіночим захворюванням. У деяких ситуаціях вона характерна і для чоловіків. Як правило, вперше дає про себе знати в літньому віці. Причини пієлонефриту значно відрізняються від жіночих.
Найчастіше недуга спровокований запаленням простати або сечокам’яною хворобою. Симптоматика може бути гострою і хронічною. Якщо вчасно не зреагувати на перші симптоми, наслідки будуть незворотними.
Чому хвороба нирок розвивається у чоловіка?
Основною причиною вважається порушений відтік сечі, спровокований:
- Камінням (конкрементами) в нирках.
- Постійно повторюваним простатитом.
- Аденомою передміхурової залози – доброякісна гіперплазія передміхурової залози.
Всі ці причини відносяться до первинних, але є ще й інші. Хвороба може бути спровокована серйозним порушенням в організмі, яке призводить до сечового застою. З-за цього починають активно розмножуватися патогенні мікроорганізми, вони проникають в ниркові тканини.
Крім того, чоловічий пієлонефрит виникає з таких причин:
- Літній вік.
- Переохолодження.
- Порушення обміну речовин – цукровий діабет.
Варто відзначити, хвороба незаразлива, хоча венерична інфекція може бути поштовхом до бактеріального ураження сечостатевої системи, ослаблення імунітету.
Прояв хвороби у чоловіків
У кожного чоловіка хвороба може прогресувати по-різному. Все залежить від того, наскільки прогресує хронічна форма, і як важко протікає. Тривалий час недуга взагалі не нагадує про себе, а потім з’являється така симптоматика:
- Дизуричні ознаки – прискорене сечовипускання, помилкові позиви в туалет, рідко – нетримання сечі, печіння, різь в уретрі.
- Біль в області попереку – ниючий або нападоподібний.
- Знижена працездатність, сильна слабкість.
- Високий тиск.
- Інтоксикація організму – ломота в м’язах, суглобах, підвищена температура, блювота, нудота, головні болі.
Ознаки часто залежать від виду бактерій, які вражають нирки. Тому перед тим, як виписувати антибактеріальне лікування, лікар призначає аналіз для виявлення збудника інфекції.
Важливо! Якщо своєчасно чоловік не буде лікувати хронічну форму пієлонефриту, все закінчиться гнійним абсцесом нирки – це досить важкий стан, при якому хворого обов’язково транспортують в стаціонар.
На жаль, хронічна форма протікає довгі роки, постійно нагадуючи про себе, але з часом повністю порушує роботу сечовидільної системи. При затихании симптоми зовсім відсутні, тільки турбує вторинна гіпертонія.
Як діагностують хронічну форму у чоловіків?
З-за того, що останнім часом все частіше хронічна форма пієлонефриту має прихований характер, вкрай необхідно рання діагностика хвороби. Відзначаємо, чим довше інфекція живе в організмі, тим гірше для сечостатевих органів.
Чоловіки, як і жінки обов’язково складають: загальні аналізи крові, сечі, їм також проводять УЗД. Додатково може бути призначено КТ (комп’ютерна томографія), за допомогою методу візуалізують і виявляють зміни, що відбуваються у нирці. Терапевт може вимірювати тиску, потім відправляє до уролога.
У чому полягає курс терапії?
Для купірування симптомів виписують антибактеріальні препарати:
- Цефалоспорини.
- Пеніциліни.
- Фторхінолони.
Група лікарських засобів залежить від результатів аналізів посіву сечі, який визначає чутливість збудника хвороби до лікарського засобу. У разі гнійного ниркового ураження, апостематозного нефриту необхідна термінова операція. Її також проводять, якщо в нирці виявлений карбункул.
Важливе значення для чоловіків має детоксикація організму. Необхідно якомога більше пити. При токсичному ураженні вживати Цитроглюкосолан, Регідрон. Надалі, щоб відновити сечостатеву функцію, призначається:
- Фітотерапія.
- Дієтотерапія.
Харчування хворого в реабілітаційний період повинно бути повноцінним, при цьому містити всі необхідні і корисні для здоров’я компоненти. Доведеться уважно стежити за своїм режимом життя, повністю виключити всі шкідливі звички, будьте обережними з фізичними навантаженнями. Додатково чоловік повинен відпочивати і лікуватися у спеціальних санаторіях.
Профілактичні заходи для чоловіків
Дуже важливо своєчасно лікувати первинні патології – сечокам’яну хворобу, простатит, аденому простати. У літньому віці необхідно не забувати ходити до уролога, тепло одягатися, купувати довгу куртку, щоб добре прикривала поперек.
Чоловіки люблять зловживати пивом, багато курять – ці шкідливі звички поступово руйнують здоров’я, особливо негативно позначаються на нирках. Доведеться зробити вибір – бути здоровим чи продовжувати вбивати свій організм.