Причини і симптоми обструктивного бронхіту
Початкова клінічна картина визначається симптомами тієї респіраторної інфекції, яка дала поштовх розвитку гострого обструктивного бронхіту. Утруднене дихання з’являється вже на перші-другі (іноді на третю-п’яту добу. Частота дихання збільшується до 25 і більше за хвилину; видих стає подовженим, шумним, свистячим, чутним на відстані (дистанційні хрипи). Чим молодша дитина, тим більше виражені ознаки дихальної недостатності (тахіпное, занепокоєння, періоральний ціаноз, прагнення зайняти вимушене положення).
Хворих гострим обструктивним бронхітом турбує малопродуктивний, нападоподібний кашель, що посилюється в нічний час. На участь допоміжної мускулатури в диханні вказують втягнення міжреберних проміжків і надключичних ямок, роздування крил носа. Температура тіла може бути нормальною або субфебрильною. Про перебіг інфекційного процесу свідчать ознаки порушення загального самопочуття: слабкість, астенія, головний біль, зниження апетиту, підвищене потовиділення.
Симптоми гострого обструктивного бронхіту зберігаються від одного до двох-трьох тижнів. При повторенні епізодів захворювання протягом року 2-3 рази і більше виставляється діагноз «рецидивуючий обструктивний бронхіт». Гострий і рецидивуючий бронхообструктивный синдром можуть ускладнюватися приєднанням бактеріального запалення, формуванням хронічного обструктивного бронхіту, деформуючого бронхіту, бронхіальної астми.
Ознаки хвороби залежать від віку, роботи імунної системи, а також від індивідуальних особливостей організму. Крім цього, обструктивний бронхіт по-різному себе проявляє в активній фазі та при хронічному перебігу.
Запалення бронхів у малюків протікає важко. Гостра форма обструктивного бронхіту у дитячому віці часто розвивається за приєднання вірусів, наприклад, цитомегаловірусу або аденовірусу.
У дітей хвороба протікає особливо важко, з явним погіршенням стану здоров’я на тлі яскравих ознак. У дитини на перший план виступають симптоми звичайного ГРВІ: він вередує, з’являється жар, приєднується риніт, незначний кашель. Потім симптоми стають більш специфічними:
- жар продовжує утримуватися, його важко збити жарознижувальними препаратами;
- кашель посилюється, супроводжується нападами утрудненого дихання;
- мокрота відсутня або набуває жовто-зеленуватий відтінок;
- посилення кашлю виникає вранці відразу після пробудження;
- у малюка на видиху помітні хрипи, схожі на свист, відзначається задишка;
- дихання сильно частішає, при цьому подовжується вдих, а видих коротшає;
- запалюється горло, червоніє, відчувається поколювання;
- турбують напади головного болю, підвищується потовиділення;
- під час дихання дитина намагається заковтувати повітря, залучаючи в процес кілька елементів: міжреберну зону, яремну ямку, носові крила;
- відмова від їжі, сильне занепокоєння, плач, може підвищуватися сонливість.
Якщо дитині поставлений неправильний діагноз і призначено невідповідне лікування, хвороба переходить у важку стадію з такими ознаками:
- Дитина не здатний зробити спокійний і глибокий вдих.
- Шкірні покриви набувають блакитнуватий відтінок.
- Лихоманка стрімко підвищується.
- Бронхолітики не можуть повністю прибрати сильну задишку.
- Дитина може повноцінно вдихати тільки стоячи або сидячи.
- Якщо укласти малюка, його дихання стає схожим на клокочущий звук.
- Головні болі стають нестерпними, може з’явитися запаморочення, втрата свідомості.
У дорослих гостра форма хвороби розвивається рідко, але її симптоми будуть такими ж, як і у дітей. Але, інтенсивність симптомів менш виражена, і збільшується не так швидко.
Зазвичай у дорослому віці діагностується вже хронічна форма хвороби. У хворого може бути тільки незначна задишка, виділення слизу і кашель при обструктивному бронхіті.
Після ГРВІ запалення може загострюватися. Це можна помітити по таким ознакам:
- Мокрота змінює колір і густину: стає густою, з домішкою гною або прожилок крові.
- Кашель частий, виснажливий, з характерним свистом.
- Посилюється задишка, при важкому запаленні бронхів хворому важко швидко рухатися.
- Від нестачі кисню із-за скрутного вдихання на обличчі відзначається ціаноз (носогубний трикутник пофарбований у синій колір).
- Підвищується кров’яний тиск, з’являється головний біль, ломота в м’язах.
- Можуть бути приступи паніки на тлі поганого дихання.
Обструктивний бронхіт у дорослих протікає з чергуванням періодів загострення і ремісії.
Період загострення захворювання (в цей період хворий людина заразний для оточуючих):
- Бронхообструктивный синдром, який проявляється обструкцією бронхів:
- Поява кашлю, який спочатку захворювання буває сухим або малопродуктивним, а в період розгорнутих клінічних проявів стає вологим з наявністю великої кількості харкотиння жовто-зеленого або білуватого кольору.
- Експіраторна задишка, яка виявляється скрутним видихом.
- Дистантные хрипи, які чути на відстані.
- Відчуття нестачі повітря.
- Непритомний стан.
- Підвищення температури тіла, яка в залежності від причини виникнення обструктивного бронхіту може відрізнятися: при бактеріальної інфекції температура досягає 37,5–38,5 С, при вірусній інфекції температура тіла підвищується до 40,0–41,0 С, при інфікуванні найпростішими мікроорганізмами температура тіла може залишатися в межах нормальних значень.
- Симптоми ураження інших внутрішніх органів і систем безпосередньо пов’язаних з бронхообструкцией:
- Головний біль;
- Запаморочення;
- Нудота;
- Блювання;
- Порушення свідомості;
- Озноб;
- Почастішання частоти серцевих скорочень;
- Збільшення цифр артеріального тиску.

Період ремісії захворювання характеризується незначною пітливістю, помірної задишкою і наявністю вологого кашлю тільки вранці, після пробудження.
Існує особлива форма захворювання – часто рецидивуючий обструктивний бронхіт, яка характеризується практично постійними періодами загострення з наявністю тривалих ремісій. Ця форма захворювання найчастіше призводить до ускладнень.
Спровокувати захворювання в гострій формі можуть збудники різних ГРВІ: віруси грипу і парагрипу, аденовіруси, риновіруси та інші. Крім них, згідно з результатами лабораторних досліджень, є безліч вказівок на виникнення захворювання в результаті впливу на організм вірусу герпесу, хламідій і мікоплазми.
Крім мікроорганізмів факторами ризику можна вважати генетичні особливості хворого, його схильність до алергічних реакцій і стан імунної системи. Прийнято виділяти 2 основні форми захворювання:
- Гостра форма обструктивного бронхіту виникає у дітей і дорослих як ускладнення після простудних захворювань. Замість очікуваного одужання через кілька днів після появи симптомів ГРВІ різко підвищується температура, виникає кашель. Спочатку болісний і сухий, він через кілька днів стає вологим, з виділенням великої кількості харкотиння. У хворого з’являється задишка з-за набряку слизової і скупчення мокротиння, характер дихання змінюється і при видиху зазвичай чути свистячі хрипи.
- Хронічну форму характеризує невиразність симптомів протягом тривалого часу і поява їх тільки в період загострення на тлі переохолодження та ГРВІ. Тяжкість проявів залежить від рівня ураження бронхіального дерева і стадії хвороби до моменту появи перших її ознак. Хронічним обструктивним бронхітом частіше хворіють дорослі, зайняті на роботі, пов’язаної з професійними ризиками (будівельні та шахтовые спеціальності, сільське господарство, металургія тощо)
Гостра форма захворювання у дітей має яскраво виражену клінічну картину, що спонукає батьків проводити лікування обструктивного бронхіту великими дозами різних препаратів, вживання яких може бути непотрібним або шкідливим.
Чим лікувати хвору дитину, може вирішити тільки педіатр. Найбільш правильною тактикою можна назвати невідкладне звернення до лікаря у разі появи кашлю і підвищення температури під час ГРВІ. Необхідно звернути увагу і на такі ознаки, при яких виклик лікаря на дім для дитини буде обов’язковим:
- виразно чутний хрип або свист при диханні, утруднений видих;
- роздута грудна клітка і втягнуті міжреберні проміжки при диханні;
- важкі напади кашлю, часто закінчуються блювотою.
При збільшенні частоти дихання на 10% і більше порівняно з віковими нормами (краще вимірювати в спокійному стані, наприклад, під час сну), при появі ціанозу (синюшність носогубного трикутника і нігтів) батьки хворого дитини повинні терміново викликати швидку допомогу. Екстрена госпіталізація рекомендується і для дітей до 12 місяців при виникненні обструкції.
Симптоми обструктивного бронхіту у дорослих відрізняються від його ознак у дітей. Насторожити хворого або його рідних мають наступні прояви:
- сильний тривалий кашель, що виникає постійно і вдень і вночі;
- при невеликому фізичному навантаженні, раніше звичної для людини, у нього виникає задишка і підвищена стомлюваність;
- підвищення температури, характерного для гострої форми хвороби, при хронічному перебігу не спостерігається через зниження імунітету і неадекватної імунної відповіді організму.
При неуважному відношенні до здоров’я хронічний обструктивний бронхіт прогресує, призводячи до ускладнень у вигляді астми і захворювань серцево-судинної системи (легеневе серце).
Бронхіт ускладнюється обструктивним компонентом через кілька днів після початку захворювання. Температура підвищена до значень 37,5, але стан хворого стає більш важким:
- Посилюється сухий кашель, він набуває нападоподібне протягом, хворий задихається;
- Дихальна мускулатура працює із збільшеною активністю, щоб компенсувати кисневе голодування, але повітря все одно не вистачає, виникає задишка;
- Рух грудної клітки утруднено;
- З’являється синій відтінок носогубного трикутника і нігтьових пластин;
- Видих супроводжується хрипким свистом;
- Дихання стає частіше, до 50 разів на хвилину;
- З’являється почастішання пульсу.
Причини обструктивного бронхіту
Обструктивний бронхіт, як і звичайний бронхіт, що виникає як відповідь організму на інфекційне або вірусне вплив, переохолодження, забруднення повітря.
У дітей більш часта причина обструктивних бронхітів вірусна або алергенна.
У дорослих правомірна весь перерахований список.
1. Набряку слизової оболонки, який виникає при запаленні в дихальних шляхах. Цим труднощі в диханні викликаються частіше у дітей, Чим у дорослих пацієнтів, т. к. у маленьких дітей спочатку неширокий просвіт бронхів.
2. Спазму гладкої мускулатури, що знаходиться в бронхах. При цьому недостатність просвіту досягає значних величин і утруднене дихання. Це частіше спостерігається у дорослих пацієнтів і більш старших дітей підліткового віку.
Посилити перебіг хвороби можуть задимленість, загазованість і запиленість повітря;
Супутні вірусні інфекції дихальних шляхів; схильність до алергії і спадковість.
Послужити причиною виникнення запального процесу в бронхах можуть патогенні мікроорганізми, наприклад, хламідії, цитомегаловірус, аденовірус, респіраторно-синцитіальний вірус, мікоплазми та інші.
Схильність до даного захворювання може бути обумовлена вродженими особливостями будови бронхів, схильністю до розвитку алергічних реакцій. До несприятливих факторів, які можуть спровокувати обструкцію бронхів, слід віднести — куріння, як пасивну так і активну, зловживання алкоголем, спазм м’язів стінок бронхів.
У хворого спостерігається підвищення температури тіла в показниках 37,5° С — 39° С, прискорене дихання, дихання стає утрудненим на видиху, виникає нежить, сльозотеча очей, сухий кашель, задишка, дихання стає з характерними з свистящими звуками.
клінічний аналіз крові, ПЛР-метод, мікробіологічне дослідження мокротиння на флору, в цілях виявлення збудника і його чутливості до антибіотиків. Також виконується спірометрія, з метою визначення легеневих дихальних обсягів і перевірки функцій легень.
В ході лікування хворому необхідний ретельний догляд, рясне пиття, полегшене харчування, багатий рослинною їжею. В ході медикаментозного лікування використовуються: бронхолітичні препарати, судинозвужувальні засоби, антибіотики, комбіновані препарати.
В особливо важких випадках, застосовують гормональні препарати у вигляді інгаляцій, внутрішньом’язових або внутрішньовенних ін’єкцій. Для лікування ефективно використовують муколітичні препарати, такі препарати як: Амброксол, Ацетилцистеїн, Бромгексин.
Уникати контактів з людьми, хворими застудними захворюваннями, грипом, ГРВІ, уникати переохолодження. Рекомендується займатися спортом, гартувати організм, приймати полівітамінні комплекси в цілях підвищення захисних функцій організму.
Перш Чим говорити про причини хвороби, потрібно розуміти, що таке бронхіт з обструктивним синдромом. Це поширене в дитячому віці захворювання, пов’язане з набряком слизової, спазмом бронхів та підвищеним відділенням в’язкої мокроти.
Виникає як самостійне патологічне стан або як ускладнення гострого, алергічного бронхіту, ГРВІ. Обструкція розвивається через бронхоспазму, коли мокрота стає дуже в’язкою, порушується відкашлювання.
Секрет накопичується в проходах. Вії на тканини бронхів не можуть функціонувати в нормальному режимі, у результаті починається набряк – бронхіальний просвіт звужується. Дитина відчуває кисневу недостатність, дихає важко, з’являється задишка і асфіксія.
В етіології бронхітів у дітей з обструктивним синдромом перше місце займають вірусні інфекції:
- парагрип III типу;
- грип;
- рино-, адено-, ентеровіруси.
Рідше обструктивний бронхіт у дітей провокується пліснявими грибками. Бактеріальну природу виявити важко, і її вплив на набряк стінок дихальних шляхів спірно.
Велику роль у провокації обструкцій грають алергії. Сюди входять всі типи непереносимостей: харчові, лікарські, до пилу, алергії на шерсть кішок, рослин. Тому діти з алергічними дерматитами, діатезами, кон’юнктивіту і риніти алергічної природи хворіють обструктивним типом запалення бронхів на 40-50% частіше.
Крім прямих винуватців (вірусів і алергій) набряку стінок бронхіального просвіту, педіатри та пульмонологи виділяють кілька непрямих чинників, що провокують схильність до цієї хвороби у дітей раннього віку:
- надмірна вага малюка;
- знижений імунітет;
- пухлинні процеси в дихальній системі, набряклі органи здавлюють бронхи;
- пасивне куріння;
- функціональні патології ШКТ, печінки, нирок;
- проживання у районі з поганою екологією;
- недоношеність;
- відмова від ГВ на ранніх термінах.
Рецидивуючі обструктивні бронхіти зустрічаються у дітей з хронічними тонзилітами, карієсом, синуситами і глистами. У таких малюків інфекція концентрується в ротової порожнини, носоглотки – мікроби легко розселяються на слизову оболонку горла, органів дихальної системи.
Складність патогенезу та визначення етіології обструктивного бронхіту робить цю недугу центральним для вивчення медичними інститутами. Вчені помітили наступний факт: пневмонії на тлі обструктивного бронхіту виникають вкрай рідко. Це відрізняє його від простого (гострого) запалення бронхів.
Симптоми і ознаки
Основними ознаками обструктивного бронхіту вважаються:
- Різке погіршення стану. Частіше в нічний час доби. Стан буде характеризуватися сильним сухим кашлем, неспокійним сном, плачем, високої температури може не бути. При асфіксії буде потрібна невідкладна допомога.
- Бронхіт розвивається на тлі ознак ГРВІ, на 2-3-ю добу після переохолодження. Це слабкість, інтоксикація, риніт, гіпертермія.
- Дитина постійно плаче, переривчасто дихає. Особливо важко впоратися з нестачею кисню немовлятам. Вони не злазять з маминих рук, погано сплять, відмовляються від грудей і пляшечки.
- Першіння, сухість у горлі. Звідси виникає спрага. Дитина постійно просить пити, губи можуть потріскатися.
- Кашель. Сухий, приступоподібний, доводить до блювоти. В процесі лікування переходить у продуктивний. Може зберігатися 1-2 тижні після проходження курсу лікування.
- Густа мокрота, неможливість відхаркування. Секрет накопичується в нижніх відділах бронхолегеневої системи. Це порушує дихання.
- Задишка. Характерна для обструкції середнього та тяжкого ступеня.
- Біль у грудях, горлі. Посилюється при кашлі.
- Нежить, прозорі і зелені соплі. Зустрічається не завжди, може тривати 1-2 дні.
- Сонливість. Дитина апатичний 1-2 дні. Після зняття обструктивного синдрому активність відновлюється.
- Неспокійна поведінка вдень, порушення сну. Нервозність обумовлена недосипанням, нестачею кисню.
- Підвищення температури тіла до 38-39°С. Провокується запальним процесом в трахеї і бронхах, активізацією вірусів.
- Інтоксикація. Виражається у нездужання, відсутність апетиту, головного болю, нудоти.
- Асфіксія. Особливо часто лякає дітей в нападі кашлю. Малюк не може вдихнути або видихнути через згустку мокротиння, спазму бронхів.
- Блідість шкіри, синюшність носогубного трикутника. Видозміна забарвлення шкірних покривів провокується порушеннями дихання.
- Часте глибоке дихання. Дитина дихає уривчасто, більше 40 разів на хвилину.
- Свист і хрипи в грудях. Педіатр при огляді фіксує хрипи по всій поверхні бронхів, свист і хрипи чути навіть на відстані.
- У рідкісних випадках збільшення грудної клітини, помітне навіть візуально. При диханні рухається діафрагма і животик.
Набір симптомів залежить від ступеня тяжкості перебігу хвороби, первинно або повторно реєструється обструкція.
У дітей від народження до 3 років ознаки проявляються яскравіше, важка стадія з набряком тканин і спазмом настає швидко.
Діагностика
Визначити обструктивний бронхіт на основі огляду, опитування батьків і прослуховування грудної клітини хворого не можна. Недуга схожий за зовнішніми ознаками з іншими захворюваннями, наприклад з простим бронхітом.
Аналізи крові
Клінічний, біохімічний та загальний аналіз крові. Перевіряються лейкоцити і ШОЕ, якщо їх значення підвищені, є запальний процес. Біохімія крові необхідна для виявлення ускладнень.
Рентген
Допомагає побачити ступінь ураження бронхів, легень, локалізацію запалення, звуження бронхіального проходу, виключити або підтвердити пневмонію.
Бронхоскопія
Необхідна для виключення перебування в дихальній системі чужорідного тіла, туберкульозу, пухлин, хронічних хвороб дихальної системи.
Або спірометрія. Це тест на дихання, вимірює об’єм утримуваного повітря в легенях.
Пульсометрія
Допомагає визначати кількість кисню в крові у хворого. Робиться з допомогою датчика. Призначається лікарем, якщо є виражений ціаноз.
Алергопроби
Зліва — нормальний бронх, праворуч — запалений бронх.
- За ступенем тяжкості гострий обструктивний бронхіт поділяють на:
- Легкий;
- Середньої тяжкості;
- Важкий;
- Вкрай важкий.
- За характером запалення у дорослих виділяють:
- Гнійний обструктивний бронхіт;
- Катаральний обструктивний бронхіт;
- Катарально-гнійний обструктивний бронхіт;
- Фібринозний обструктивний бронхіт;
- Геморагічний обструктивний бронхіт.
- Симптоми ураження бронхо-легеневої системи:
- Сухий кашель, який з часом переходить в малопродуктивний і продуктивний з виділенням великої кількості харкотиння. Поява такого симптому, як мокротиння є першим етапом до одужання організму;
- Експіраторна задишка – утруднення видиху повітря з легень після вдиху. Такий характер задишки зустрічається виключно при захворюваннях бронхів і є важливим діагностичним критерієм;
- Відчуття нестачі повітря.
- Симптоми загальної інтоксикації організму:
- Підвищення температури тіла;
- Озноб;
- Холодний піт;
- Лихоманка;
- Підвищена стомлюваність;
- Різке зниження працездатності;
- Ломота в тілі;
- Артралгії (біль у суглобах);
- Міалгії (біль у м’язах).
- Супутні синдроми, що свідчать про ураження інших органів і систем:
- Симптоми ураження серцево-судинної системи: болі в області серця, почастішання частоти серцевого ритму, збільшення цифр артеріального тиску;
- Симптоми ураження центральної нервової системи: головні болі, запаморочення, зниження гостроти зору, судоми, галюцинації (тільки в дуже важких випадках);
- Симптоми ураження травної системи: нудота, блювання кишковим вмістом, болі в правому підребер’ї, здуття кишечника, запори;
- Симптоми ураження сечовидільної системи: болі в області нирок, набряки нижніх кінцівок.
Найчастіше гострий обструктивний бронхіт має інфекційно-алергічний генез. Як правило, ураження нижніх дихальних шляхів передує перенесена ГРВІ: грип, респіраторно-синцитіальна, риновірусна, аденовірусна, ентеровірусна інфекція, парагрип та ін При цьому власне бронхообструкция частіше виникає в осіб з обтяженим алергічним анамнезом.
Висока поширеність гострого обструктивного бронхіту серед дітей дошкільного віку обумовлена анатомо-фізіологічними передумовами. Імунна система дітей цієї вікової групи відрізняється незрілістю (недостатня секреція інтерферонів, імуноглобулінів G і A, обмежена активність комплементу, незрілість Т – і В-лімфоцитів і т. д.), що супроводжується підвищеною сприйнятливістю до інфекцій. Поряд з особливостями будови і функціонування респіраторного тракту (малий діаметр бронхів, рихлість слизової, підвищена секреція слизу, мукоцилиарная недостатність та ін) ці фактори створюють умови для бронхообструкції.
Механізм розвитку бронхообструктивного синдрому пов’язаний з гіперплазією і набряком слизової оболонки респіраторного тракту і меншою мірою – з бронхоспазмом. Вірусні агенти викликають пошкодження слизової оболонки бронхів і запускають ланцюжок імунологічних реакцій, у результаті яких відбувається вивільнення медіаторів. Останні (гістамін, серотонін, лейкотрієни, простагландини та ін) викликають посилення проникності судин, набряк бронхів (з потовщенням всіх шарів бронхіальної стінки), гіперсекрецію і підвищену в’язкість слизу, гіперреактивність бронхів. В кінцевому підсумку це призводить до порушення прохідності дихальних шляхів. Деякі дослідники розглядають бронхообструкцию як захисний механізм, що перешкоджає проникненню інфекційних агентів в легеневу паренхіму – спостереження показують, що гострий обструктивний бронхіт вкрай рідко ускладнюється бактеріальною пневмонією.
Фактори навколишнього середовища, суттєво підвищують ризик виникнення бронхообструкції, включають пасивне і активне куріння, забрудненість атмосфери інгаляторнимі ирритантами (парами бензину, аміаку, хлору, двоокису сірки), метеофактори (холодне повітря, підвищену вологість або сухість повітря). Гострий обструктивний бронхіт зазвичай зустрічається у дітей, що часто хворіють.
Методи профілактики
- активний спосіб життя;
- заняття спортом;
- раціональне харчування;
- боротьба з ожирінням;
- відмова від шкідливих звичок;
- своєчасне лікування гострих вірусних та бактеріальних інфекцій організму;
- профілактичні щеплення проти грипу під час епідемій;
- щорічне проходження профілактичних оглядів з обов’язковим виконанням рентгена органів грудної клітки або флюорографії.
Переїхати в інше місце за погану екологічну обстановку не завжди реально, але є залежні від нас моменти, які впливають на загальну опірність хворобам і допомагають уникати шкідливих впливів.
Це зміна роботи, необхідність зміцнити імунітет, загартовування, гіпоалергенні дієти зі свіжими здоровими продуктами, відсутність шкідливих звичок. У весняний час, коли організм утратив за зиму запас життєвих сил, варто приймати вітаміни в комплексах.

Прохолодну температуру, свіже повітря, часту прибирання і вологість в будинку ми можемо організувати самі.
Необхідно виключити фактор алергічного впливу присутніх у квартирі хімічних речовин, комах і пилу, для чого скоротити їх кількість повністю або до можливого мінімуму. Домашні тварини, що мають шерсть, також є джерелом алергії, їх проживання повинно бути ізольованим від господарів, схильних до алергічних реакцій.
Слід також запобігти присутність тютюнового диму в приміщенні і забезпечити відмова хворого людини від куріння.
- Виключити спілкування з заразними людьми, особливо в осінньо-зимовий період.
- Відмова від шкідливих звичок і в першу чергу від куріння.
- При підвищенні температури тіла та появою симптомів ураження дихальної системи та ЛОР-органів необхідно відразу ж звернутися до лікаря і почати лікування.
- Перебувати на свіжому повітрі, гуляти в лісі, гуляти по узбережжю.
- Активний відпочинок.
- Раціональне харчування.
Обструктивний бронхіт ― народне лікування
Це захворювання діагностується просто. Першим показником обструктивного бронхіту служить його симптоматика. Характерні вологі хрипи і свист без проблем визначаються в момент проведення аускультації (прослуховування дихання стетоскопом).
Після цього, щоб підтвердити діагноз проводиться рентгенографія. На знімку вдається точно визначити ступінь ураження бронхів. Крім цього, для отримання повної картини хворому показані додаткові діагностичні процедури:
- Спірографія ― апаратне визначення швидкості і об’єму вдиху і видиху.
- Біопсія бронхіальної тканини ― проводиться у разі неможливості визначити збудника обструктивного бронхіту та неефективності проведеного лікування.
- Пневмотахометрія ― процедура дозволяє розрахувати ступінь обструкції нижніх дихальних шляхів, методом кількісного визначення видихуваних літрів повітря за секунду.
- Загальний аналіз біологічних рідин ― досліджують сечу, венозну кров і мокротиння.
Комплексна діагностика дає можливість реально оцінити ступінь ураження бронхів, визначити наявність або відсутність змін бронхіальних тканин, і причину, яка викликала запалення.
Обструктивний бронхіт у дітей завжди лікується в умовах стаціонару, у дорослих допускається амбулаторне лікування. Терапевтичний курс складається на основі віку пацієнта, ступеня ОФВ1, показників крові, загального стану хворого.
Щоб повністю вилікувати обструктивний бронхіт у дорослих, особливо якщо він хронічний, в першу чергу визначається його провокатор (це може бути куріння, дієта, шкідливий робоче місце), а потім повністю ізолюється.

Поза загострення лікування передбачає підвищення імунітету, повноцінне харчування, здоровий спосіб життя, тривале перебування на свіжому повітрі.
У момент загострення хворому показано бронхорозширювальні препарати і антибіотики при обструктивному бронхіті.
- Якщо визначається рясне відходження гнійної мокроти, можуть призначатися такі антибактеріальні препарати, як Сумамед, Аугментин, Амоксил.
- Для полегшення дихання призначають бронхорозширювальні засоби ― Атровент, Беротек.
- Додатково показані препарати, що сприяють відходженню мокротиння ― Мукалтин, Амброксол.
- Гарною ефективністю володіє вібраційний масаж. Призначають комплекс прийомів, спрямованих на розслаблення м’язів грудної клітки.
Лікування обструктивного бронхіту в дітей проводиться виключно в стаціонарі. Тактика лікування складається з декількох обов’язкових пунктів:
- інгаляції ― при обструктивному бронхіті рекомендовано застосовувати небулайзер з внесенням бронхорозширюючих препаратів з фізіологічним розчином;
- питний режим ― збільшується мінімальне споживання рідини в добу, щоб забезпечити повноцінне відходження мокротиння;
- антибіотикотерапії ― показана при інфекційної причини обструктивного бронхіту і розглядається тільки лікарем. Перевага віддається препаратам з групи макроліди;
- бронхорозширюючих засобів ― призначають для відновлення дихальної функції. Це може бути Сальбутамол, Беродуал, Аторвент;
- муколітиків ― допомагають мокротинні вийти назовні, але в період закупорки бронхів їх призначення протипоказане. З дозволу лікаря можна приймати АЦЦ, Мукалтін, Лазолван;
- інфузії з вітамінами, глюкозою, протишоковими розчинами ― актуальні при тривалому і ускладненому перебігу хвороби на тлі повної відмови дитини від їжі і пиття;
- протигістамінні ліків ― прописуються при наявності алергічної складової (Діазолін, Лоратидин, Еріус),
Важливе місце займає в лікуванні дітей прогулянки на свіжому, бажано вологому повітрі. Але одразу виникає закономірне питання: Чи можна гуляти при обструктивному бронхіті у дітей? Відповідь позитивний, але за умови, що у дитини немає високої температури, а на вулиці немає сильного морозу (до -10 ⁰С виходити дозволяється).
Є чимало ефективних народних рецептів, які допомагають зняти набряк бронхів, поліпшити відходження слизу, зняти запалення. Ось кілька з них:
- Відвар оману: насипте 1 ч. л. сировини в емальовану ємність, влийте туди ж 200 мл окропу, поставте на маленький вогонь. Через 15 хвилин відвар відставте, дайте настоятися 3-4 години, процідіть. Приймати потрібно по 1 ст. л. 4 рази на добу.
- Редька з медом: у чорній редьці зробіть поглиблення, яке відповідає 1 ч. л. меду. Покладіть мед в ямку, почекайте, поки з редьки не почне сочитися сік. В день потрібно приймати 4 ч. л. сировини, з інтервалом в 3 години.
- Мандариновий настій: візьміть 25 г сухої мандаринової шкірки і 500 мл води, помістіть інгредієнти в емальовану ємність, поставте варитися. Через годину додайте ще 25 г мандаринових цукатів, проваріть відвар ще годину. Потім остудіть і приймайте так: 5 ст. л. вранці, а потім кожну годину на одну ложку менше. Таким чином, через чотири години вам потрібно випити тільки 1 ст. л. Курс лікування ― 5 діб.
Звертайтесь вчасно до лікаря, бережіть своє здоров’я і пам’ятайте, що обструктивний бронхіт вилікувати самостійно неможливо.
Для ефективного лікування цього серйозного захворювання необхідно правильно діагностувати його. За допомогою рентгенологічних і лабораторних досліджень встановити наявність обструктивного бронхіту досить нескладно. Як лікувати обструктивний бронхіт у дітей і дорослих?
Для успішної терапії хвороби в перші кілька днів дорослим пацієнтам рекомендують постільний режим. По мірі зниження температури і поліпшення клінічної картини допустимо підніматися з ліжка і займатися домашніми справами, дихати свіжим повітрям.
Рекомендується на час лікування усунути провокуючі кашель і подразнення дихальних шляхів фактори: куріння, застосування засобів побутової хімії та косметики, пил і інші забруднення повітря. Найбільш небезпечним з них вважають куріння, так як 80% хворих з таким діагнозом є курцями.
На час лікування хворим рекомендують дотримуватися щадної дієти без вживання гострого, смаженого і жирного. Забезпечити організм достатньою кількістю поживних речовин і калорій можуть прозорі супи і бульйони з птиці, молочні продукти, каші і т. д.
При постановці діагнозу “обструктивний бронхіт” лікування дорослим повинен призначати лікар з урахуванням усіх проведених досліджень. Зазвичай для лікування призначають засоби, що розширюють бронхи (адренорецептори сальбутамол, тербуталін та ін.
), муколітики, відхаркувальні (АЦЦ, амброксол тощо) і антибіотики. Останні частіше призначають при важко протікає захворювання, при відсутності бажаного ефекту від застосування інших лікарських засобів.
Загальна схема лікування для хворого дитини нагадує таку ж для дорослих хворих:
- постільний режим під час підвищення температури тіла;
- щадна дієта – рідка і напіврідка їжа, морси, відвари з сухофруктів, соки (крім цитрусових), лужна мінеральна вода;
- відсутність серед харчових продуктів сильних алергенів: меду, шоколаду, цитрусових, прянощів, які можуть спровокувати спазм бронхів.
Після зниження температури рекомендуються прогулянки далеко від запорошених місць і без надмірної рухової активності за 1-1,5 години 2 рази в день, крім вітряних і морозних днів. Одяг повинен відповідати погоді.
Це ряд сучасних препаратів у різних формах для дітей молодшого віку або у таблетованій формі (Арбідол, Кагоцел) для дітей після 3-річного віку.
Антибіотики призначають при виникненні симптомів бактеріального ураження:
- високої температури (38°С і вище), яка тримається кілька днів;
- ознаки інтоксикації організму (слабкість, нудота тощо);
- зміни в лабораторних аналізах крові і появі мокротиння з ознаками гною (жовтий чи жовто-зелений колір).
При появі вологих хрипів або інших ознаках вірогідною пневмонії антибіотики призначає педіатр.
Для полегшення відкашлювання призначають препарати для розрідження мокроти і її видалення з меншими зусиллями (амбробене, лазолван, мукосол та ін). Пізніше мукорегуляторы можна замінити на рослинні відхаркувальні засоби (Доктор Мом, грудні збори тощо).
Для купірування обструкції застосовують інгаляції 2-3 рази на день розчином беродуала. Дозування та тривалість лікування визначає тільки лікуючий лікар. У деяких випадках інгаляції замінюють прийомом бронхолітичних засобів, але слід враховувати можливі побічні ефекти у вигляді тремору і прискореного серцебиття.
Застосовуючи зігрівальні процедури, слід пам’ятати про те, що мазі з різким запахом, гірчичники, бальзами або інгаляції з ефірними маслами рослин при лікуванні обструктивного бронхіту у дітей є провокуючим напад бронхоспазму фактором і застосування їх категорично заборонено.
Серед немедикаментозних впливів при лікуванні дітей широке застосування знаходить гімнастика і масаж. Для масажу дитина робить глибокий вдих, і на повільному видиху дорослий або фахівець виробляє вібраційний масаж, легко постукуючи по спині складені човником долоні.
Дітей раннього віку укладають на подушку, покладену під животик, і масаж проводять кінчиками пальців. Гімнастика включає в себе різні дихальні вправи, пов’язані з утрудненням видиху: вимовляння звуків, надування повітряної кульки та інші дії.
Проводячи лікування обструктивного бронхіту у дитини або дорослого, слід пам’ятати про те, що вологе прибирання в приміщенні обов’язкова для зменшення кількості пилу, а зволоження повітря потрібно для того, щоб сухе повітря менше дратував запалену слизову бронхів.
Встановити діагноз обструктивного бронхіту у лікарів зазвичай не викликає труднощів. Можна звернутися за первинною допомогою до лікаря терапевта, пульмонолога або сімейному лікарю.
Попередній діагноз виставляється на основі зібраних симптомів хворого, його скарг та огляду, який включає в себе перкусію грудної клітки з виявленням характерного коробкового звуку та аускультацію легень, під час якої вислуховується ослаблене дихання і безліч сухих хрипів.
Аускультація легень
- Антибактеріальні препарати:
- Макроліди (Азитроміцин, Еритроміцин, Ровамицин, Кларитроміцин) мають виражену антибактеріальну і бактеріостатичну (пригнічують процеси поділу і росту бактеріальної клітини) дією. Цей препарат можна використовувати і при інфікуванні найпростішими мікроорганізмами. Призначається по 500 мг 1-2 рази на добу. Курс лікування 3-7 днів.
- Цефалоспорини 2-го покоління (Норфлоксацин, Ципрофлоксацин, Цефуроксим) мають бактеріостатичну і антипротозойним (ефективні відносно найпростіших мікроорганізмів) дією. Прийом препарату може давати алергічні ускладнення у схильних осіб Призначається після прийому їжі по 1 таблетці (200 мг) 2 рази на день. Курс лікування 7-14 днів.
- Противірусні препарати: інозин пранобекс (Изопринозин) володіє імуномодулюючою і імуностимулюючим дією. Призначається по 2 таблетці 4 рази на день натщесерце. Курс лікування до 2-х тижнів.
- Муколітичні та відхаркувальні засоби – амброксол (Флавамед, Аброл, Лазолван) володіють вираженим муколитическим, відхаркувальну та протикашльову дію. Призначають по 30 мг 3 рази на день або по 75 мг 1 раз на день. Курс лікування 10 днів. Під час лікування цією групою препаратів куріння заборонено.
- Бронхорозширювальні препарати – формотерол, сальметерол (Атимос, Форадил) мають бронхолітичних дією. Призначаються у вигляді аерозолів по 2 вдихи 2 рази на добу. Курс лікування 10-14 днів. Після застосування необхідно ополіскувати ротову порожнину прохолодною проточною водою. Паління спільно з використанням даних препаратів заборонено.
- Гормональні препарати (Флутиказон) мають протиалергічну, протинабрякову і бронходилятирующим дією. Призначається по 2 вдихи 2 рази на добу. Можна використовувати одночасно з бронхорозширювальними препаратами. Курс лікування 10-14 днів.
- Нестероїдні протизапальні препарати (Ібупрофен, Німесулід) мають жарознижуючу, болезаспокійливу, протинабрякову дію. Призначають по 1 таблетці 1-2 рази на день. Курс лікування 5-7 днів.
- Фізіотерапевтичне лікування:
- Лікувальний масаж.
- Інгаляції.
- Лікувальна ходьба по парковим зонам, гуляти необхідно не менше 2-х годин на добу. Краще за все гуляти і дихати свіжим повітрям у хвойних зонах. Але тільки після повного одужання.
- герпес;
- грип;
- риновіруси;
- аденовіруси.
- Захищені пеніциліни (Амоксиклав, Флемоксин-солютаб, Аугментин) – мають бактеріостатичну (пригнічують розподіл мікробної клітини) дією. Призначають дорослим по 1000 мг 2 рази на добу або по 625 мг 3 рази на добу протягом 7-14 днів;
- Цефалоспорини 2-го покоління (Цефамандол, Ципрофлоксацин, Норфлоксацин) чинять виражену бактерицидну дію (прицільно знищують бактеріальну клітину). Дорослим призначають по 200 мг 2 рази на добу. Тривалість лікування до 10-14 днів.
Зазвичай для підтвердження діагнозу досить огляду і аналізу фізикальних даних. На користь гострого обструктивного бронхіту свідчить його зв’язок з вірусним захворюванням, наявність тахіпное і подовженого видиху. Грудна клітка збільшена в передньо-задньому розмірі; перкуторно над легенями визначається тимпаніт. При аускультації вислуховується жорстке дихання з множинними свистящими, жужжащими хрипами.
Рентгенографія легень виявляє двостороннє посилення легеневого малюнка та розширення коренів, вказує на підвищену здуття легень (сплощення і низьке стояння куполів діафрагми, горизонтальне положення ребер, посилення прозорості легеневих полів). Зрушення в периферичній крові відповідають вірусної інфекції (нейтрофільний лейкоцитоз, збільшення ШОЕ). Показники газового складу крові можуть бути в межах норми або змінені незначно.
Методи дослідження функції зовнішнього дихання (спірометрія, пневмотахографії) вказують на зниження ЖЕЛ і порушення бронхіальної прохідності. Гострий обструктивний бронхіт вимагає проведення диференціальної діагностики з гострим бронхіолітом, кашлюк, бронхіальною астмою, сторонніми тілами бронхів.
Терапія гострого обструктивного бронхіту проводиться амбулаторно. В госпіталізації потребують діти раннього віку з среднетяжелой і важкою формою бронхообструкції. Призначається щадний режим, виключається контакт з подразниками (парфумерією, пилом, побутовою хімією, сигаретним димом тощо). З метою розрідження мокроти і полегшення його евакуації з дихальних шляхів рекомендується достатній водний режим, зволоження повітря у кімнаті, перкуторний масаж грудної клітки, позиційний дренаж.
Раціональна патогенетична терапія дозволяє уникнути розвитку важких форм гострого обструктивного бронхіту та його хронізації. Тому основна роль в лікуванні відводиться протизапальну, бронхолітичних і муколитическим препаратів. З бронхолітиків зазвичай використовуються еуфілін, теофілін; доцільно призначення бета-2-адреноміметиків (сальбутамол, тербуталін) в інгаляціях або через небулайзер. Муколитическим і відхаркувальним ефектом володіють бромгексин і амброксол (у формі сиропу, таблеток, інгаляцій). Режим і дозування підбираються педіатром або пульмонологом у відповідності з віком пацієнта. У якості протизапальної терапії рекомендується використання фенспіриду, інгаляційних глюкокортикостероїдів. Призначення протикашльових засобів центральної дії при гострому обструктивному бронхіті небажано.
Ефективні відволікаючі процедури (баночний масаж, гарячі ножні і ручні ванни), фізіолікування (УВЧ, лазер, електрофорез). Важкі форми бронхообструкції вимагають проведення оксигенотерапії. Для боротьби із збудниками респіраторної інфекції використовуються препарати рекомбінантного інтерферону; антибіотикотерапія виправдана лише в разі підозри на гостру пневмонію.
Прогноз і профілактика гострого обструктивного бронхіту
Приблизно у 30-50% дітей, які перенесли гострий обструктивний бронхіт, епізоди бронхообструкції повторюються протягом року на тлі нової вірусної інфекції. У більшості випадків обструктивний компонент зникає у віці 3-4-х років. Наявність алергічної схильності суттєво підвищує ймовірність хронізації обструктивного бронхіту. Для зниження ризику захворюваності рекомендується загартовування, обмеження контакту з інфекційними та алергічними агентами, санація хронічних інфекційних вогнищ. При рецидивуючому обструктивному бронхіті показана консультація алерголога-імунолога і пульмонолога.
Внаслідок чого може виникнути патологічний процес в бронхіальному дереві?
Ліворуч на малюнку зображено будову бронхіального дерева.
Таке захворювання, як обструктивний бронхіт, може бути викликано безліччю причин, серед яких найбільш значущими є:
- Пневмококи;
- Стафілококи;
- Стрептококи;
- Синьогнійна паличка;
- Легіонела.
- Грип;
- Риновіруси;
- Аденовіруси;
- Герпес;
- Цитомегаловірус.
- Найпростіші мікроорганізми:
- Хламідії;
- Протей;
- Мікоплазми.
Інфекція передається повітряно-крапельним шляхом після контакту з хворою людиною або носієм інфекції.
При обструктивному бронхіті, етіологією якого є бактеріальна інфекція, людина заразний 3-5 діб після початку захворювання.
При обструктивному бронхіті, причиною виникнення якого є вірусна інфекція, хворий заразний 1-2 доби після початку захворювання.
При обструктивному бронхіті, причиною якого стала протозойная інфекція, хвора людина заразний протягом 4-6 днів після початку захворювання.
Фактори, що призводять до розвитку патології:
- знижений імунітет внаслідок хронічних захворювань внутрішніх органів, після операцій, частих вірусних інфекцій тощо;
- обличчя, з порушенням роботи центру терморегуляції (коли температура тіла постійно вище звичайної);
- обличчя з встановленим діагнозом ВІЛ (вірус імунодефіциту людини) або СНІД (синдром набутого імунодефіциту);
- куріння;
- алкоголізм;
- наркоманія;
- проживання у запилених і загазованих галузях або регіонах;
- праця, який пов’язаний з гірничодобувної, металургійної, деревопереробної, целюлозно-паперовій або хімічною промисловістю.
Патогенез обструкції при бронхіті (механізм зародження, розвитку захворювання і окремих його симптомів).
В основі патогенезу лежить сумація факторів і причин виникнення обструктивного бронхіту, які ведуть до розвитку запального процесу, який поступово втягуються бронхи середнього і дрібного калібру. Виділяють 4 компоненти патогенезу:
- Порушення руху війок миготливого епітелію слизової оболонки бронхів, що сприяє очищенню бронхіального дерева.
- Заміна миготливого епітелію на келихоподібні клітини, які починають продукувати велику кількість слизу.
- Зменшення в секреті бронхів через його кількості вмісту імунних клітин, які борються з інфекцією, що потрапила в бронхи з вдихом.
- Спазм гладкої мускулатури бронхів.
- гіпертермія (різке підвищення температури до 40,0–41,00 С);
- гостра дихальна недостатність;
- розвиток хронічної форми обструктивного бронхіту.
Причини гострого обструктивного бронхіту
Добре сприяє відведенню мокротиння рясне пиття відварів і настоїв лікарських трав.
Це можуть бути:
- Чай з квіток липи, запаренных протягом 20 хвилин способом водяній лазні (1 столова ложка на 1 склянку води);
- Чай з імбиром, приготований при заливанні окропом дрібно потертого свіжого кореня імбиру. Імбир береться з розрахунку 2 столові ложки тертого кореня на склянку води. Настоювати 20 хвилин. Пити можна з медом або лимоном;
- Трав’яний збір з ромашки, чистотілу, чебрецю — заварюють як звичайний чай;
- Дуже допомагає настій коренів оману. Столова ложка аптечного порошку заливається склянкою теплої кип’яченої води і заварюється на водяній бані 20 хвилин;
- Можна приготувати сік чорної редьки, томленої в духовці з цукром. Для цього її ріжуть на тонкі шматочки і посипають цукром. Після утворення соку його п’ють по чайній ложці 3 рази в день.
На відео – практичний рада для лікування бронхіту прогревающими процедурами з допомогою вареного картоплі.
Бронхіт або гостре запалення слизової оболонки бронхів – досить поширене захворювання у дітей, особливо обструктивний.
Причому в молодшому віці обструктивний бронхіт у дітей протікає більш важко, Чим у дорослих. Це пов’язано з тим, що:
- Бронхи короткі і вузькі, що сприяє швидшому проникненню інфекції і утрудняє відділення слизу та мокротиння;
- Дихальні м’язи слабші – це утруднює відкашлювання мокротиння;
- Запалення глоткових мигдалин і аденоїдів виникає частіше;
- Імунітет дитини ще досить слабкий.
Бронхіт підрозділяється на кілька різновидів. В залежності від тривалості захворювання може бути гострим і хронічним. А при розвитку повторних випадків бронхіту (рецидивів) протягом декількох місяців після гострого – рецидивуючим. За характером захворювання бронхіт може бути:
- Катаральним – найбільш легка форма бронхіту;
- Обструктивним, при цьому відбувається закупорка (обструкція) просвіту бронхів слизом і мокротою, відокремленою у великих кількостях. Закупорка бронхів небезпечна розвитком дихальної недостатності та кисневого голодування, що особливо небезпечно у маленьких дітей.
Запальний процес може поширюватися з трахеї на бронхи. У цьому випадку говорять про трахеобронхите. Запалення може переходити з бронхів на легкі і сприяти розвитку бронхопневмонії.
Бронхіт досить рідко розвивається самостійно і часто буває ускладненням ГРВІ, грипу та інших вірусних захворювань. У цьому випадку причиною розвитку бронхіту є віруси. Бактеріальний бронхіт зустрічається значно рідше.
Такий бронхіт протікає важче особливо у дітей і супроводжується відділенням гнійної мокроти. До бактерій, найбільш часто вражає бронхи, відносять стафілококи, стрептококи, хламідії, пневмококи, мікоплазми та ін
При впливі різних алергенів (домашнього пилу, пилку рослин, лікарських препаратів) на слизову оболонку бронхів розвивається алергічний бронхіт. Відрізнити алергічний бронхіт від вірусного зможе тільки лікар-алерголог.
При цьому важливо визначити алерген, що з’явився причиною розвитку бронхіту для того, щоб якомога швидше усунути його вплив на дитину. Для лікування алергічного бронхіту найбільш ефективні антигістамінні препарати і засоби, що розширюють бронхи.
При розвитку повторних епізодів бронхіту захворювання переходить в рецидивуючу форму. Для цієї форми захворювання характерна частота захворювання не рідше 3-4 разів на рік тривалістю не менше 2 тижнів, у деяких випадках до 1 місяця.
Симптоми
Для обструктивного бронхіту характерний насамперед кашель – сухий на початку, потім переходить у продуктивний з відділенням гнійно-слизового мокротиння. Гострий бронхіт зазвичай супроводжується підвищенням температури до 38 °С. До симптомів бронхіту, що свідчить про інтоксикацію відносяться:
- Головний біль;
- Загальна слабкість;
- Нудота.

Про бронхіті також можуть свідчити сухі свистячі хрипи над поверхнею грудної клітини. Для обструктивного бронхіту характерні блідість покривів, часте дихання – до 40-50 вдихів в хвилину.
Лікування
Лікування обструктивного бронхіту повинно бути спрямоване на усунення фактора, що викликав захворювання. При вірусному бронхіті призначають противірусні препарати (Таміфлю, Арбідол, Інгавірін), при бактеріальному – антибіотики.
Важливо також усунення симптомів захворювання, що викликають дискомфорт у дитини. При підвищенні температури вище 38 °С дитині дають жарознижуючі засоби (парацетамол). Для розрідження і полегшення відділення мокроти призначають муколітичні та відхаркувальні засоби, такі як (АЦЦ, Лазолван, Амброгексал).
Дітям до двох років муколітичні препарати призначаються з обережністю в наслідок того, що вони можуть сприяти утворенню великої кількості мокротиння, яку маленька дитина не може откашлять.
При сильному кашлі можуть призначатися протикашльові засоби, що містять кодеїн. Ці засоби зазвичай показані при вираженому сухому кашлі. При відділенні мокротиння протикашльові засоби зазвичай не призначають, так як вони можуть перешкоджати її відділення.
Призначення антибіотиків можливо лише при підтвердженні бактеріального походження бронхіту. Необхідний антибіотик допоможе підібрати тільки лікар. Самостійне призначення антибіотиків протипоказано.
При бронхіті, а також у період відновлення після одужання дитини показано рясне пиття, оскільки організм дитини втрачає багато рідини, яка виділяється з потом і мокротою. В період відновлення лікарі рекомендують спеціальну дихальну гімнастику з надуванням кульок, фізіотерапію (УВЧ, електрофорез та ін). Лікувальна гімнастика може використовуватися для поліпшення загального стану організму дитини.
В період реабілітації зазвичай призначають інгаляції небулайзером з трав’яними відварами, а ось популярні раніше парові інгаляції не рекомендуються.
Однак, слід враховувати, що деякі з рослин можуть викликати алергію у дитини, тому підбір трав’яних зборів проводиться лікарем. При бронхіті ефективні інгаляції на основі відварів календули, подорожника, солодки, мати-й-мачухи.
Для профілактики обструктивного бронхіту у дітей важливо зміцнення імунітету дитини за допомогою регулярного загартовування, прогулянок на свіжому повітрі, повноцінне харчування, багатого вітамінами. Необхідно обмежити перебування дитини в прокуреному приміщенні, своєчасно лікувати гострі респіраторні вірусні інфекції, не допускати переохолодження організму дитини, тобто одягатися по погоді. Адже дуже часто бронхіт є ускладненням грипу та інших ГРВІ.
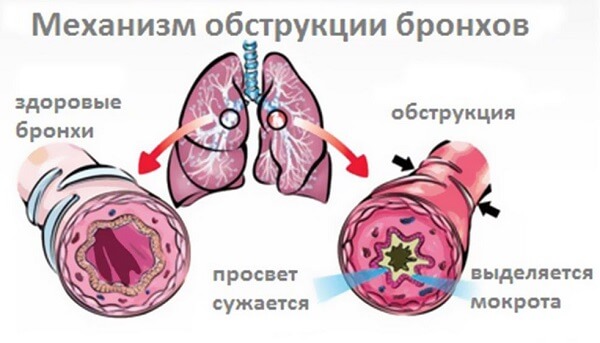
Насамперед, обструктивний бронхіт — не діагноз, а патологічний стан, здатний розвинутися у дорослого або дитини під впливом різних факторів. Розвиток даного синдрому буває зумовлене запальним процесом у бронхах, при якому виникає перешкода для повноцінної циркуляції повітря.
Слизова оболонка запалюється, збільшується вироблення слизу, зменшується просвіт бронхіальних трубок, отже, рух повітря може. Дихальні органи намагаються позбавитися від слизу, виштовхнути її, в результаті чого виникають спазм і дихальна недостатність.
Найбільш поширеною причиною розвитку обструктивного бронхіту є ГРВІ. В такому випадку пацієнту зазвичай призначається симптоматичне лікування. Дуже важливо забезпечити хворому прохолодний ( 18°С), вологе повітря і рясне пиття.
При відсутності високої температури постільний режим не рекомендований; переважно систематичне перебування пацієнта на свіжому повітрі. Відхаркувальні препарати при обструктивному бронхіті призначають у виключних випадках, в силу того, що вони посилюють вироблення слизу.
Варто відзначити, що якщо захворювання вірусною інфекцією кожен раз ускладнюється обструктивним бронхітом, можна припустити підвищену чутливість дихальних шляхів, а точніше схильність до розвитку інфекційно-алергічної бронхіальної астми.
Крім ГРВІ, розвитку обструктивного бронхіту найчастіше сприяють:
- Бактеріальні інфекції. Якщо результати клінічних аналізів підтверджують, що саме бактерії спровокували у пацієнта обструктивний бронхіт, лікування здійснюється шляхом призначення хворому антибіотиків широкого спектру дії.
- Аспірація — потрапляння в дихальні шляхи сторонніх тіл (у дітей такими можуть бути, серед іншого, частинки їжі). Усунення патологічної симптоматики в даному випадку проводиться за допомогою витягання чужорідного тіла із дихальних шляхів пацієнта.
- Алергічні реакції, бронхіальна астма, вроджені порушення органів дихання, паразитарні інфекції, куріння.
При відсутності своєчасних заходів діагностики і терапії існує високий ризик розвитку ускладнень, у тому числі — синуситу, хронічного бронхіту, бронхіальної астми, порушень серцевого ритму і пневмонії.
Бронхообструкция у дітей здатна призвести до важкого ускладнення дихання, в результаті якого дитина може задихнутися. Саме тому, якщо дитині поставлений діагноз «обструктивний бронхіт», лікування хвороби повинно здійснюватись з суворим медичним наглядом. Дітям у віці до одного року зазвичай буває показана госпіталізація.
- аденовіруси
- мікоплазму
- риновіруси
Ключовим чинником неінфекційних прийнято вважати алергію. Список алергенів, здатних спровокувати хворобу вельми обширний:
- солодощі, консервовані продукти, напівфабрикати, напої
- лікарські препарати, біологічно активні добавки
- пилок рослин
- домашня пил
- шерсть тварин
Малюки у віці до п’яти років, найбільш схильні гострому обструктивному бронхіту, оскільки їх бронхолегенева система в цьому віці недостатньо розвинена.
Крім того, важливу роль відіграє звичка дітей дихати ротом.
На жаль, деякі батьки, ігнорують часту шкірний висип, який виникає після того, як дитина з’їв нові для нього продукти харчування.
Відсутня належна реакція на сезонний нежить.
- виникнення задишки після того, як організм зазнав невелику фізичну навантаження
- в особливо важких ситуаціях, задишка здатна проявитися навіть у спокійному стані
- при диханні, фаза видиху супроводжується свистячим “звуковим ефектом”
- в момент видиху виникає кашель
- видих значно довшим, Чим вдих
- густа мокротиння у великому обсязі виділяється при кашлі
- збільшення температури, аж до 38 градусів
- бронхолітики
- спазмолітики
- антигістамінні
- відхаркувальні
Форми і ступеня ураження обструктивного бронхіту
Частіше страждають від цього захворювання малюки. Його активна і найважча різновид ― гострий обструктивний бронхіт. Як правило, такий діагноз ставлять при тривалому мокрому кашлі. Успішне лікування дозволяє повністю перемогти хворобу, і вона більше не повертається.
Якщо ж терапія виявилася неефективною, патологія переходить в хронічну форму і часто загострюється. Такий стан притаманно дорослої половині людства і протікає зі своїми особливостями. Так, хронічний обструктивний бронхіт відрізняється більш глобальним ураженням дихальної системи:
- У 90% випадків фіксується глибоке ураження альвеолярної тканини.
- Формується бронхообструктивный (астматичний) синдром, який може мати як оборотні, так і стійкі видозміни дихальних шляхів.
- Розвивається вторинна дифузна емфізема (альвеоли розтягуються, втрачаючи властивість скорочуватися).
- Починається гіпоксія крові, тканин внаслідок неповноцінної вентиляції легенів.
Залежно від причини бронхіту, він може бути заразним, наприклад, якщо його спровокувала вірусна інфекція, або незаразних (астматичний або алергічний обструктивний бронхіт).
Як же розвивається обструктивний бронхіт? Механізм розвитку простий: спочатку під впливом несприятливого фактора відбувається відмирання клітин війкового епітелію. Далі відбувається патологічне зміна густоти та складу слизу.
Виділяється секрет після зміни свого складу втрачає весь бактерицидний бар’єр (зупиняється вироблення інтерферону і лактоферрина), залишаючи бронхи без захисту від патогенної флори. «Вціліле» кількість війок не справляється з потоком мокротиння і повністю сповільнює свій рух. В результаті відбувається застій слизу (мукостаз).
Тяжкість розвитку патології оцінюється за специфічними критеріями і буває трьох ступенів. Основний показник, який дозволяє оцінити стан хворого ― ОФВ1. Він позначає обсяг сильного видиху, який робиться за секунду. Після отримання цього показника визначають одну з трьох стадій хвороби:
- I стадія: показник ОФВ1 перевищує 50% від загальноприйнятої норми. Це хронічний обструктивний бронхіт і лікування не призначається. Хронічний перебіг хвороби не створює ніякого дискомфорту хворому. Ризик розвитку незворотних порушень мінімальний, але пацієнт повинен перебувати на обліку у лікаря.
- II стадія: ОФВ1 прикордонно знижений до 34-49%. Хвороба сильно погіршує самопочуття хворого, тому обов’язково проводиться щадне лікування і систематичний огляд у пульмонолога.
- III стадія: рівень ОФВ1 становить менше 34%. Симптоматична картина яскрава, якість життя сильно знижений. Пацієнт направляється на лікування в стаціонар, в окремих випадках припустимо амбулаторне лікування.
Залежно від перебігу хвороби і захисних властивостей організму, можуть виникати як оборотні, так і необоротні видозміни бронх.
До оборотним змін відносять:
- бронхоспазм;
- великий набряк бронхів;
- перекриття просвіту бронхів слизом.
Незворотні зміни:
- звуження бронхіального просвіту;
- видозміна тканин бронхи;
- емфізема і подальше порушення циркуляції повітря в дрібних бронхах.