Причини розвитку захворювання
У більшості випадків до розвитку патології призводить неправильне або несвоєчасне лікування ангіни в дитячому віці. Практично в 100% випадків хвороба виникає внаслідок потрапляння в організм інфекції.
 Основні збудники хвороби – віруси і бактерії
Основні збудники хвороби – віруси і бактеріїДо збудників ангіни відносяться:
- стафілокок. Найчастіше збудником хвороби є золотистий стафілокок. Нерідко інфікування викликає уповільнений запальний процес, який відразу ж переходить у хронічну форму;
- стрептокок. Викликає ангіну рідше, Чим стафілокок, але при цьому він представляє не меншу небезпеку. Незважаючи на те, що він менш агресивний, стрептокок швидко виробляє стійкість до антибіотиків, тому позбутися від нього досить складно. Іноді хронізація запального процесу відбувається з перших днів захворювання;
- трихомонади і гонококи. Ці патогенні мікроорганізми передаються при орально-генітальних статевих контактах і в рідкісних випадках стають причиною важких форм тонзиліту, який швидко переходить у хронічний перебіг;
- ротавіруси та аденовіруси. Є найбільш частими збудниками патології, вона починається гостро і швидко переростає в хронічну форму;
- вірус герпесу. Також досить часто є причиною хронічного тонзиліту, у т.ч. у дітей;
- гриби роду Candida. Відносяться до умовно-патогенної мікрофлори і при нормальному стані імунної системи присутні на слизових оболонках, не викликаючи неприємних симптомів. При ослабленні імунітету можуть стати причиною генералізованої форми ураження слизової оболонки ротової порожнини і мигдаликів.
 Один з найбільш поширених шляхів зараження – повітряно-крапельний
Один з найбільш поширених шляхів зараження – повітряно-крапельнийІнфекція проникає в організм наступними шляхами:
- повітряно-крапельний. Хвора людина при кашлі або розмові виділяє разом з крапельками слини збудника захворювання, який потрапляє на слизові оболонки інших людей;
- контактний. Віруси і бактерії потрапляють на слизові оболонки здорової людини при використанні предметів побуту: посуду, зубних щіток, столових приладів;
- харчовий. Патогенні мікроорганізми проникають в організм разом із їжею;
- ендогенний. Якщо в організмі є вогнище хронічного запалення (синусит, карієс), патогенні мікроорганізми переносяться зі струмом лімфи або крові з інших джерел інфекції;
- внутрішньоутробний. Дитина може заразитися інфекцією внутрішньоутробно або при проходженні через родові шляхи.
На виникнення хронічного запалення мигдаликів можуть впливати такі фактори:
- слабка імунна система;
- часті переохолодження;
- наявність в організмі джерела хронічної інфекції;
- зловживання алкоголем;
- вагітність і період лактації;
- тривалий прийом оральних контрацептивів;
- часте і безконтрольне застосування антибіотиків;
- куріння;
- значні фізичні навантаження;
- часті стреси.
Ще однією причиною розвитку захворювання, особливо в дитячому віці, може стати психосоматика. Вважається, що неприємні відчуття в горлі викликають образи, придушення емоцій, попадання в стресові ситуації.
Причини появи
Дане захворювання може виникнути за двох основних факторів: бактеріальної та вірусної інфекцій. Перша рідше провокує появу тонзиліту (близько третини всіх випадків), це зазвичай різного роду анаеробні бактерії (пневмонія, мікоплазма, хламідії, дифтерія).
Гострий тонзиліт – це заразна хвороба. Найвищий відсоток зараження відзначено в перші її дні. Симптоми даної патології відрізняються в залежності від того, яка саме різновид тонзиліту виявлено у пацієнта. Як проявляє себе гострий тонзиліт (код за МКХ 10 J03)?
Зміст інструкції
Назви
Російська назва: Диклофенак.
Англійська назва: Diclofenac.
Латинська назва
Diclophenacum ( Diclophenaci).
Хімічна назва
2-(2-(2,6-Дихлорфениламино)феніл)оцтова кислота (у вигляді натрієвої солі).
Фарм Група
• НПЗЗ — Похідні оцтової кислоти та споріднені сполуки.
• Офтальмологічні засоби.
Нозології
• G43 Мігрень.
• G54,1 Ураження попереково-крижового сплетення.
• H10,5 Блефароконъюнктивит.
• H10,9 Кон’юнктивіт неуточнений.
• H16,2 Кератокон’юнктивіт.
• H18,3 Зміни оболонок рогівки.
• H66 Гнійний та неуточнений середній отит.
• I05-I09 Хронічні ревматичні хвороби серця.
• J02,9 Гострий фарингіт неуточнений.
• J03,9 Гострий тонзиліт неуточнений (ангіна агранулоцитарная).
• J06 Гострі інфекції верхніх дихальних шляхів множинної та неуточненої локалізації.
• M06,9 Ревматоїдний артрит неуточнений.
• M10 Подагра.
• M15-M19 Артрози.
• M16 Коксартроз [артроз кульшового суглоба].
• M25,5 Біль в суглобі.
• M45 Анкілозуючий спондиліт.
• M47 Спондильоз.
• M54,3 Ішіас.
• M60 Міозит.
• M65 Синовіти і тендосиновиты.
• M71 Інші бурсопатии.
• M77,9 Энтезопатия неуточненная.
• M79,0 Ревматизм неуточнений.
• M79,1 Міалгія.
• M79,2 Невралгія і неврит непоточнені.
• N23 Ниркова коліка неуточненная.
• N70 Сальпінгіт та оофорит.
• N71 Запальні хвороби матки, крім шийки матки.
• N73,2 Параметрит і тазовий целюліт непоточнені.
• N76 Інші запальні хвороби піхви і вульви.
• N94,6 Дисменорея неуточненная.
• R52 Біль, не класифікована в інших рубриках.
• R52,1 Постійна некупирующаяся біль.
• R52,2 Інша постійний біль.
• R60,0 Локалізований набряк.
• R68,8,0* запальний Синдром.
• S05 Травма ока і очниці.
• T14,3 Вивих, розтягнення та пошкодження капсульно-зв’язкового апарату суглоба неуточненої ділянки тіла.
• T14,9 Травма неуточненная.
• Z100* КЛАС XXII Хірургічна практика.
Код CAS
15307-86-5.
Характеристика речовини
Кристалічний порошок від жовтувато-білого до світло-бежевого кольору. Добре розчинний у метанолі, розчинний в етанолі, практично не розчиняється в хлороформі, калієва сіль розчиняється у воді.
Фармакодинаміка
Фармакологічна дія – протизапальну, жарознижувальну, антиагрегаційну, аналгезуючу, протиревматичний.
Інгібує циклооксигеназу, в результаті чого блокуються реакції арахидонового каскаду і порушується синтез ПГЕ2, ПГF2альфа, тромбоксану А2, простацикліну, лейкотрієнів та викид лізосомальних ферментів; пригнічує агрегацію тромбоцитів; при тривалому застосуванні надає десенсибілізуючу дію; in vitro викликає уповільнення біосинтезу протеоглікану в хрящах у концентраціях, що відповідають тим, які спостерігаються у людини.
Після введення внутрішньо повністю резорбується, їжа може уповільнювати швидкість всмоктування, не впливаючи на його повноту. Cmax в плазмі досягається через 1-2 В результаті уповільненого вивільнення активної речовини Cmax диклофенаку пролонгованої дії в плазмі крові нижче тієї, яка утворюється при введенні препарату короткої дії; концентрація залишається високою протягом тривалого часу після прийому пролонгованої форми, Cmax — 0,5–1 мкг/мл, час настання Cmax — 5 год після прийому 100 мг диклофенаку пролонгованої дії. Концентрація в плазмі знаходиться в лінійній залежності від величини введеної дози. При в/м введенні Cmax в плазмі досягається через 10-20 хвилин, при ректальному — через 30 хв. Біодоступність — 50%; інтенсивно піддається пресистемній елімінації. Зв’язування з білками плазми крові — понад 99%. Добре проникає в тканини і синовіальну рідину, де його концентрація росте повільніше, через 4 год досягає більш високих значень, Чим у плазмі. Приблизно 35% виводиться у вигляді метаболітів з фекаліями; близько 65% метаболізується в печінці та виводиться через нирки у вигляді неактивних похідних (у незміненому вигляді виводиться менше 1%). T1/2 з плазми — близько 2 год, синовіальної рідини — 3-6 год; при дотриманні рекомендованого інтервалу між прийомами не кумулює.
При місцевому нанесенні проникає через шкіру. При закапуванні в око час настання Cmax в рогівці і кон’юнктиві — 30 хв після інстиляції, проникає в передню камеру ока, в системний кровообіг в терапевтично значимих кількостях не надходить.
Послаблює біль у стані спокою і при русі, ранкову скутість, припухлість суглобів, поліпшує їх функціональну здатність. При запальних процесах, що виникають після операцій і травм, швидко полегшує як спонтанний біль, так і біль при русі, зменшує запальний набряк на місці рани. У пацієнтів з поліартритом, які отримували курсове лікування, концентрація у синовіальній рідині та синовіальній тканині вища, Чим у плазмі крові. За протизапальною активністю перевершує ацетилсаліцилову кислоту, бутадіон, ібупрофен; є дані про більшої вираженості клінічного ефекту і кращої переносимості в порівнянні з індометацином; при ревматизмі і хворобі Бехтерєва еквівалентний преднізолону і индометацину.
Показання до застосування
Запальні захворювання суглобів (ревматоїдний артрит. Ревматизм. Анкілозуючий спондиліт. Хронічний подагричний артрит). Дегенеративні захворювання (деформуючий остеоартроз. Остеохондроз). Люмбаго. Ішіас. Невралгія. Міалгія. Захворювання позасуглобових тканин (тендовагініт. Бурсит. Ревматичне ураження м’яких тканин). Посттравматичні больові синдроми. Супроводжуються запаленням. Післяопераційні болі. Гострий напад подагри. Первинна дисальгоменорея. Аднексит. Напади мігрені. Ниркова та печінкова коліка. Інфекції лор-органів. Залишкові явища пневмонії. Місцево — травми сухожиль, зв’язок, м’язів і суглобів (для зняття болю і запалення при розтягненні, вивихах, забитих місцях), локалізовані форми ревматизму м’яких тканин (усунення болю і запалення). В офтальмології — неінфекційний кон’юнктивіт. Посттравматичний запалення після проникаючих і непроникаючих поранень очного яблука. Больовий синдром при застосуванні ексимерного лазера. При проведенні операції видалення і імплантації кришталика (до – і післяопераційна профілактика міозу. Цистоидного набряку зорового нерва).
Протипоказання
Гіперчутливість (у тч до інших НПЗЗ). Порушення кровотворення неуточненої етіології. Виразкова хвороба шлунка і дванадцятипалої кишки. Деструктивно-запальні захворювання кишечнику у фазі загострення. «аспіринова» бронхіальна астма. Дитячий вік (до 6 років). Останній триместр вагітності.
Обмеження до використання
Порушення функції печінки і нирок, серцева недостатність, порфірія, робота, що вимагає підвищеної уваги, вагітність, годування груддю.
Застосування при вагітності і годуванні грудьми
Категорія дії на плід з FDA. C (до 30 тижнів вагітності).
Категорія дії на плід з FDA. D (після 30 тижнів вагітності).
Побічні ефекти
Шлунково-кишкові розлади (нудота. Блювота. Анорексія. Метеоризм. Запор. Діарея). НПВС-гастропатия (ураження антрального відділу шлунка у вигляді еритеми слизової. Крововиливів. Ерозій і виразок). Гострі медикаментозні ерозії та виразки тд; відділів ШКТ. Шлунково-кишкові кровотечі. Порушення функції печінки. Підвищення рівня трансаміназ в сироватці крові. Лікарський гепатит. Панкреатит. Інтерстиціальний нефрит (рідко — нефротичний синдром. Папілярний некроз. Гостра ниркова недостатність). Головний біль. Похитування при ходьбі. Запаморочення. Збудження. Безсоння. Дратівливість. Стомлюваність. Набряки. Асептичний менінгіт. Еозинофільна пневмонія. Місцеві алергічні реакції (екзантема. Ерозії. Еритема. Екзема. Виразка). Багатоформна еритема. Синдром Стівенса — Джонсона. Синдром Лайєлла. Еритродермія. Бронхоспазм. Системні анафілактичні реакції (включаючи шок). Випадання волосся. Фотосенсибілізація. Пурпура. Порушення кровотворення (анемія — гемолітична та апластична. Лейкопенія аж до агранулоцитозу. Тромбоцитопенія). Серцево-судинні порушення (підвищення артеріального тиску). Порушення чутливості і зору. Судоми.
При в/м введення — печіння, утворення інфільтрату, абсцесу, некроз жирової тканини.
При використанні свічок — місцеве роздратування, слизові виділення з домішкою крові, болі при дефекації.
При місцевому застосуванні — свербіж, еритема, висипи, печіння, також можливий розвиток системних побічних ефектів.
Взаємодія
Підвищує концентрацію в крові літію, дигоксину, непрямих антикоагулянтів, пероральних протидіабетичних препаратів (можлива як гіпо-, так і гіперглікемія), хінолонових похідних. Збільшує токсичність метотрексату, циклоспорину, вірогідність розвитку побічних ефектів глюкокортикоїдів (шлунково-кишкові кровотечі), ризик гіперкаліємії на тлі калійзберігаючих діуретиків, зменшує ефект діуретиків. Концентрація в плазмі знижується при застосуванні ацетилсаліцилової кислоти.
Передозування
Симптоми. Запаморочення, головний біль, гіпервентиляція, помутніння свідомості, у дітей – міоклонічні судоми, розлади ШКТ (нудота, блювання, біль у ділянці живота, кровотечі), розлад функцій печінки і нирок.
Лікування. Промивання шлунка, введення активованого вугілля, симптоматична терапія, спрямована на усунення підвищення артеріального тиску, порушення функції нирок, судом, подразнення ШЛУНКОВО-кишкового тракту, пригнічення дихання. Форсований діурез, гемодіаліз малоефективні.
Спосіб застосування та дози
Всередину, в/м, в/в, ректально, місцево (нашкірно, інстиляції в кон’юнктивальний мішок).
Заходи обережності застосування
При тривалому лікуванні необхідно періодичне дослідження формули крові та функції печінки, аналіз калу на приховану кров. У перші 6 місяців вагітності повинен застосовуватися за суворими показаннями і в найменшій дозуванні. Через можливе зниження швидкості реакції не рекомендується водіння автотранспорту і робота з механізмами. Не слід наносити на пошкоджені або відкриті ділянки шкіри, у поєднанні з оклюзійною пов’язкою; не можна допускати потрапляння в очі та на слизові оболонки.
Актуалізація інформації.
Ризик шлунково. Кишкових ускладнень.
Ризик шлунково-кишкових ускладнень. Диклофенак натрію, як і інші НПЗЗ, може викликати серйозні побічні ефекти з боку ШКТ, в тч кровотеча, виразка і перфорація шлунка або кишечнику, які можуть бути фатальними. Ці ускладнення можуть виникнути в будь-який час застосування з/без передвіщала симптомів у пацієнтів, які застосовують НПЗЗ. Лише у 1 з 5 пацієнтів серйозні побічні ефекти з боку ШКТ на тлі терапії НПЗЗ були симптоматичними. Виразкові ураження верхніх відділів ШКТ, великі кровотечі або перфорація, викликані НПЗЗ, відзначалися приблизно у 1% пацієнтів, які отримували лікування протягом 3-6 міс і приблизно у 2-4% пацієнтів, які отримували лікування протягом 1 року. Ризик ускладнень з боку ШЛУНКОВО-кишкового тракту вищий при тривалому прийомі препаратів, проте він існує і при короткостроковій терапії. Літні пацієнти мають високий ризик розвитку серйозних ускладнень з боку ШКТ.
Джерела інформації.
Rxlistcom.
Pharmakonalphacom[Оновлено. 31,07,2013].
Ризик тромбоемболічних ускладнень.
Комітет оцінки ризиків у сфері фармаконагляду (The Pharmacovigilance Risk Assessment Committee – PRAC) Європейського медичного агентства (European Medicines Agency – ЕМА) прийшов до висновку, що ефекти ЛЗ, що містять диклофенак, на серцево-судинну систему при їх системному застосуванні (капсули, таблетки, ін’єкційні форми) схожі з такими для селективних інгібіторів ЦОГ-2, особливо при застосуванні диклофенаку у високих дозах (150 мг щоденно) і при тривалому лікуванні.
PRAC укладає, що користь при застосуванні диклофенаку перевищує ризики, але рекомендує дотримуватися ті ж заходи, що і при використанні інгібіторів ЦОГ-2, щоб мінімізувати ризик тромбоемболічних ускладнень.
Пацієнтам з попередніми вираженими серцево-судинними захворюваннями, в тч при хронічній серцевій недостатності, ІХС, цереброваскулярних порушеннях, захворюваннях периферичних артерій, не слід застосовувати диклофенак. Пацієнтам з наявністю факторів ризику (наприклад, високий артеріальний тиск, підвищений рівень холестерину, діабет, куріння) слід використовувати диклофенак з великою обережністю.
Джерела інформації.
Emaeuropaeu.
Fdagov[Оновлено. 04,12,2013].
Катаральна різновид
При цій формі уражується поверхню піднебінних мигдалин. Вона відноситься до числа самих легких. При грамотній і своєчасної терапії ангіна благополучно закінчиться. Якщо ж цього не робити, то вона перейде в більш серйозну стадію.
Катаральна ангіна має наступні симптоми: біль у голові й горлі, слабкість, підвищення температури. Біль у горлі є головною ознакою, що визначає дану форму тонзиліту. Щоб відрізнити катаральну різновид від фарингіту, потрібно знати, що почервоніння при ній наголошується на задній стінці і небі.
Зустрічається гострий гнійний тонзиліт (код за МКХ 10 J03.0).
Інші назви та синоніми
Назви
Ангіна.
Опис
Ангіна – це інфекційне запальне захворювання, що характеризується місцевими симптомами з зацікавленістю лимфоаденоидного глоткового кільця.
По локалізації розрізняють піднебінну, глоткових, мовну і гортанную ангіни, залежно від того, в якій мигдалині виникає запальний процес. Небезпека ангіни полягає в її ускладненнях, які можуть зачіпати серце, суглоби, дихальну систему.
У 75% випадків ангіна діагностується у дітей. Загальновідома статистика, яка говорить про боьшей поширеності ангіни серед дитячого міського населення.
Додаткові факти
Вперше опис захворювання належить Гіппократу, який звернув увагу на симптоматику ще V–IV ст. До н. Е.
Причини
Ангіну можуть викликати різноманітні етіологічні агенти – бактерії, віруси, грибки.
Серед бактерій найбільш часто зустрічаються при ангіні, є стафілококи, диплококки, пневмококи. Вірусна ангіна швидше за все викликана ентеровірусної інфекції.
Зараження може відбувається повітряно-крапельним шляхом, рідше ентеральним (через шлунково-кишковий тракт) при вживанні молочних продуктів. Так звана травматична ангіна виникає після оперативних втручань в області носа і носоглотки.
У зв’язку з переважанням повітряно-краплинного шляху нерідко зараження одного члена сім’ї або коллективна веде за собою захворюваність оточуючих його людей.
Ендогенний (внутрішній) шлях зараження можливий при аутоинфекции. У цьому сенсі важливу роль грає хронічний тонзиліт, карієс, захворювання органів шлунково-кишкового тракту. Відомі випадки гематогенного зараження ангіною.
Виділяють так само фактори, що призводять до розвитку ангіни: різкі коливання погодних умов-похолодання, переохолодження, бактеріальне забруднення повітря, нераціональне харчування, недостатня інсоляція, несприятливі умови навколишнього середовища. При виникненні факторів виникає порушення мікрофлори ротоглотки, при цьому сапрофітна флора, що населяє в нормі порожнину, може викликати початок захворювання. Сприятливі умови для патогенної і сапрофітної мікрофлори створюються при порушенні носового дихання – під дією диму, пилу, збільшення аденоїдів.
Патогенез
В організмі людини маю місце загальні і місцеві механізми захисту, які мають значну роль в резистентності організму. У нормі ці механізми не дозволяють проникнути інфекції і розвинутися запалення. Однак під дією різних факторів, захисні механізми можуть виявитися неспроможними в боротьбі з інфекцією. У патогенезі ангін певну роль грає зниження адаптаційних здібностей організму до холоду, різкі сезонні коливання умов зовнішнього середовища (температура, вологість, загазованість і ). При одноманітному харчовому раціоні з переважанням білкової їжі, недостатністю вітамінів С, У виникнення ангіни цілком ймовірно. Лімфатико-гіперпластичних конституція у дітей так само передбачає до розвитку тонзилітів.
У зв’язку з недорозвиненням лимфоаденоидного кільця глотки, ангіна рідко буває у дітей грудного та раннього віку, однак якщо вона виникла, то в цьому віці протікає важко, з вираженими загальними проявами. Значно частіше спостерігається ангіна у дітей дошкільного та шкільного віку, а також у дорослих до 30-35 років. У літньому віці ангіна виникає рідко і зазвичай протікає стерто. Пояснюється це віковими инволютивными змінами лимфаденоидной тканини глотки.
Розвиток ангіни відбувається за типом алергічно-гіперергічної реакції. Припускають, що багата мікрофлора лакун мигдалин і продукти білкового розпаду можуть діяти в якості субстанцій, які сприяють сенсибілізації організму. В сенсибилизированном організмі різні фактори екзогенної або ендогенної природи відіграють роль пускового механізму в розвитку ангін. Крім того, алергічний фактор може служити передумовою для виникнення таких ускладнень, як ревматизм, гострий нефрит, неспецифічний інфекційний поліартрит та інших захворювань, які мають інфекційно-алергічну природу. Найбільшою патогенністю мають бета-гемолітичні стрептококи групи А. Вони несуть капсули (М-білок) для прикріплення до слизових мембран (адгезія), стійкі до фагоцитозу, виділяють численні екзотоксини, викликають сильний імунну відповідь, а також містять антигени, що перехресно реагують з серцевим м’язом. Крім того, включають їх імунні комплекси беруть участь в ураженні нирок.
Зі стрептококовою етіологією ангіни пов’язана висока ймовірність розвитку пізніх ускладнень з ураженням внутрішніх органів. У стадії реконвалесценції (на 8-10-й день від початку хвороби) можуть розвиватися постстрептококовий гломерулонефрит, токсичний шок, а через 2-3 тиж після купірування симптомів тонзиліту – ревматична лихоманка.
Стафілококова ангіна також має низку характерних ознак, пов’язаних з особливостями збудника. Стафілококи є дуже агресивними мікроорганізмами, можуть викликати абсцеси, секретують безліч токсинів, в тому числі антифагоцитарні фактори, включаючи фермент коагулазу і білок А, який блокує опсонізація. Зазвичай стафілокок проникає в організм через слизову оболонку порожнини носа, рота і глотки. У місці впровадження збудника розвивається первинний гнійно-запальний осередок, в механізмі обмеження якого велике значення має реакція регіонарних лімфатичних вузлів. Ферменти, що виділяються стафілококами, сприяють розмноженню мікробів у запальному вогнищі і їх поширенню в тканини лімфогенним і гематогенним шляхами. У місці впровадження збудника розвивається запальний процес, для якого характерні оточена лейкоцитарною інфільтрацією і скупченням стафилококковов зона некрозу і геморагічний ексудат. Можлива освіта мікроабсцеси з подальшим злиттям у великі вогнища.
Симптоми
Не дивлячись на наявність різних варіантів ангіни, всі вони мають загальні клінічні ознаки. Інкубаційний період, Тобто Час , що минув з моменту інфікування до появи перших симптомів хвороби, при ангіні становить до 2 діб. Характерно гострий початок захворювання. З’являється озноб, загальна слабкість, головний біль, артралгія, біль у горлі при ковтанні (якої може передувати прешение в горме). Озноб триває протягом 15 хв-1 год, а потім озноб змінюється відчуттям жару, при важких формах хвороби озноб повторюється. Температура тіла протягом доби досягає 38,0-40,0 оС (фебрильна лихоманка). З умовою адекватного лікування підвищена температура тримається до тижня. Головний біль тупа, не має певної локалізації і зберігається протягом 1-2 діб. Погіршується апетит, з’являється безсоння. Одночасно виникає біль у горлі, спочатку незначна, турбує тільки при ковтанні, потім поступово посилюється і стає постійною. Ближче до 3-го дня захворювання біль у горлі набуває настільки виражений характер, хворий не може пити, їсти і навіть утруднено сглатывание слини.
Існує клінічний варінт перебігу ангіни, при якому хвороба починається з запальних змін в мигдалинах, а общетоксические симптоми настають дещо пізніше. Цей варіант зустрічається набагато рідше. У цих випадках спочатку хворих турбують болі в горлі при ковтанні, до яких протягом доби приєднуються лихоманка, загальна слабкість, головний біль та інші.
У гарячковий період шкіра обличчя гіперемована, а з нормалізацією температури тіла набуває блідо-рожеве забарвлення. Температура може нормалізуватися плавно, протягом кількох діб, що називається літичної зниження температури. Взможен критичний варіант купірування лихоманки, коли температура тіла падає різко протягом декількох годин, супроводжується профузним потом. Шкірної висипки не буває. При неускладненій ангіні відкривання рота вільне.
На мигдалинах часто виявляють білий наліт, іноді на мигдалинах є гній, і навіть виразки. Захворювання частіше зустрічається у весенее і осінній час року.
Можливі ускладнення
Ускладнення ангіни вельми різноманітні. І зачіпають серцево-судинну, опорно-рухову, дихальну та інші системи організму. Вони включають в себе отити, ларингіти, парафаренгиальный абсцес, набряк гортані, менінгіт, лімфаденіт, флегмони шиї, абсцеси. Внаслідок перенесеної ангіни спостерігається сенсибілізація організму навіть до звичайної сапрфитной флорі ротоглотки. Після ангін нерідко діагностується ревматизм, пієліт, гломерулонефрит, нефроз, нефрит, холецистит, орхіт, остеомієліт. Можливі випадки генералізації інфекції у вигляді сепсису, септикопіємії.
Лікування
Найважливішим аспектом є своєчасно розпочата терапія ангіни, т. Загальновідомі важкі ускладнення після цього захворювання. Показано лікування в спеціалізованих ангінних відділеннях інфекційних лікарень. У перші дні захворювання до нормалізації температури призначають постільний режим. Показано різноманітне харчування, багате вітамінами, з виключенням гострого, гарячого, холодного. Корисно рясне пиття: свіжі фруктові соки, чай з лимоном, молоко, лужна мінеральна вода. Необхідно стежити за функцією кишечнику.
Призначення медикаментозної терапії є патогенетичним лікуванням. Медикаментозні засоби слід застосовувати суворо індивідуально в залежності від характеру ангіни, соматичного стану. При легкому перебігу ангіни без вираженої інтоксикації призначають за показаннями сульфаніламідні препарати внутрішньо, дорослим по 1 г 4 рази на день. У важких випадках, при значній інтоксикації, призначають антибіотики. Частіше застосовують пеніцилін в/м по 200 000 ОД А – 6 разів на добу. Якщо хворий не переносить пеніцилін, показано призначення еритроміцину по 200 000 ОД внутрішньо під час їди 4 рази на день протягом 10 днів, або опететрина по 250 000 ОД всередину 4 рази на день протягом 10 днів, або тетрацикліну всередину по 250 000 ОД 4 рази на день протягом 10 днів. Хворим на ревматизм та особам з патологічними змінами в нирках для попередження загострення захворювання призначають антибіотики незалежно від форми ангіни. Всередину призначають також ацетилсаліцилову кислоту по 0,5 г 3-4 рази в день, аскорбінову кислоту по 0,1 г 4 рази на день.
Для полоскання використовують теплі розчини перманганату калію, борної кислоти, граміцидину, фурациліну, гідрокарбонату натрію і хлориду, антибіотиків, а також відвари шавлії, ромашки (1 столова ложка на склянку води). Дітям, які не вміють полоскати горло, часто дають (через кожні 0,5 – 1 год) пити негорячий чай з лимоном або фруктові соки. Змазування глотки може сприяти загостренню захворювання, і тому протипоказано. При залученні регіонарних показано зігріваючі компреси на ніч (краще спиртові: 1/3 спирту і 2/3 води) і теплу пов’язку на шию вдень, парові інгаляції. При тривалих лімфаденітах показано місцеве застосування соллюкса, струми УВЧ. В процесі лікування необхідно спостерігати за станом серцево-судинної системи, повторювати аналізи сечі і крові, що дозволить своєчасно розпочати лікування ускладнень. При флегмонозно ангіні, якщо процес прогресує і утворився перітонзіллярний абсцес, показане його розкриття. Іноді замість розтину абсцесу проводять операцію – абсцесстонзиллэктомию (видалення мигдалин, під час якого спорожняється гнійник).
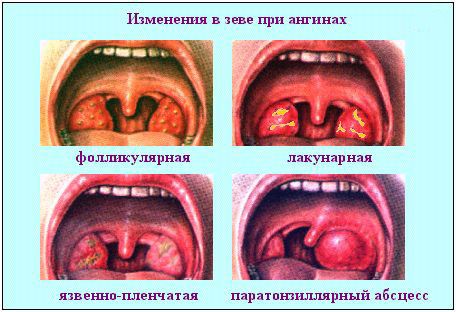
Фолікулярна різновид
В ході протікання фолікулярної ангіни відбувається формування фолікулів, що виглядають як утворення жовтого або біло-жовтого відтінку, які проникають через запалену слизову оболонку мигдалин. За своїм розміром вони не більше шпилькової головки.
Якщо у пацієнта спостерігається фолікулярний тонзиліт, то його лімфовузли збільшені, доставляють йому хворобливі відчуття під час промацування. Можливі випадки, при яких фолікулярна форма тонзиліту впливає на збільшення розміру селезінки.
Даний недуга протікає близько п’яти-семи днів і характеризується такими симптомами, як підвищення температури, блювота і діарея, біль в горлі. Яка ще буває ангіна? Класифікація тонзиліту (МКБ 10 J03) триває.
Опис
Ангіна – це інфекційне запальне захворювання, що характеризується місцевими симптомами з зацікавленістю лимфоаденоидного глоткового кільця. По локалізації розрізняють піднебінну, глоткових, мовну і гортанную ангіни, залежно від того, в якій мигдалині виникає запальний процес.
Небезпека ангіни полягає в її ускладненнях, які можуть зачіпати серце, суглоби, дихальну систему. У 75% випадків ангіна діагностується у дітей. Загальновідома статистика, яка говорить про боьшей поширеності ангіни серед дитячого міського населення.
Лакунарна різновид
При цій формі спостерігається поява лакун, представлених у вигляді білуватих або гнійних утворень, які уражають слизову оболонку мигдалин. Вони поступово збільшуються, вражають все більш велику частину. Однак дані освіти не виходять за межі мигдалини.
Який ще існує гострий тонзиліт (код за МКХ 10 J03)?
Етіологічні і патогенетичні фактори
Одна з основних причин ХТ — часті, повторювані ГРВІ, які ускладнюються ангіною.
Крім цього до виникнення ХТ може призвести наявність протягом тривалого часу незалеченных каріозних зубів, пародонтиту та пародонтозу, хронічних запальних захворювань ясен.
До факторів, що сприяють розвитку ХТ відносяться:
- стійке утруднення носового дихання;
- зниження імунітету (місцевого і загального);
- високий рівень забруднення повітря;
- деякі авітамінози;
- генетична і спадкова схильність.
Вперше опис захворювання належить Гіппократу, який звернув увагу на симптоматику ще V–IV ст. До н. Е.
Без малого половина випадків тонзиліту має вірусну природу і викликається наступними мікроорганізмами:
- аденовіруси 1-9 типів;
- коронавірус;
- риновіруси;
- респіраторний синцитіальний вірус;
- вірус грипу.
У 15-30% випадків тонзиліт (код за МКХ-10 – J03) провокує β-гемолітичний стрептокок групи А. У дітей старше 5 років і дорослих цей збудник є причиною захворювання в 40-50% випадків. Крім того, ангіну викликають:
- золотистий стафілокок;
- пневмокок;
- спірохети порожнини рота;
- веретеноподібна паличка;
- різні гриби, та ін.
Патогенез
Ангіна може розвинутися внаслідок:
- травматизації мигдалин;
- вроджена схильність до захворювань горла;
- порушення роботи центральної і вегетативної нервової системи;
- гнійно-запальні патології носа, придаткових пазух і порожнини рота;
- порушення носового дихання (наприклад, викривлення носової перегородки в результаті травми);
- зниження імунітету;
- переохолодження, сильні перепади температури;
- убогий раціон з недостатньою кількістю вітамінів і мікроелементів.
Зараження буває як екзогенних (через повітря або їжу), так і ендогенним (пов’язаних з ослабленням захисних сил організму або посиленням патогенності флори, що живе всередині людини).
Гострий тонзиліт (МКБ – J03) розвивається за типом алергічної реакції. Вважається, що флора крипт мигдаликів і продукти розпаду білків у криптах – антигени, до яких відбувається сенсибілізація організму.
Фибриозная різновид

Дана форма характеризується суцільним шаром жовтого або білого забарвлення. На відміну від попередніх форм, при яких тонзиліт не виходив за межі мигдаликів, при фибриозной різновиди він може порушити ці межі.
Плівка формується в перші години після виникнення захворювання. При гострому протіканні можливі такі характеристики, як лихоманка, головний біль, загальна слабкість, поганий апетит. Також на тлі даних можливий розвиток симптомів ураження головного мозку.
Лікування та причини хронічного тонзиліту (код за МКХ 10 J35.0) будуть представлені нижче.
Патогенез
В організмі людини маю місце загальні і місцеві механізми захисту, які мають значну роль в резистентності організму. У нормі ці механізми не дозволяють проникнути інфекції і розвинутися запалення.
Однак під дією різних факторів, захисні механізми можуть виявитися неспроможними в боротьбі з інфекцією. У патогенезі ангін певну роль грає зниження адаптаційних здібностей організму до холоду, різкі сезонні коливання умов зовнішнього середовища (температура, вологість, загазованість і ).
При одноманітному харчовому раціоні з переважанням білкової їжі, недостатністю вітамінів С, У виникнення ангіни цілком ймовірно. Лімфатико-гіперпластичних конституція у дітей так само передбачає до розвитку тонзилітів.
У зв’язку з недорозвиненням лимфоаденоидного кільця глотки, ангіна рідко буває у дітей грудного та раннього віку, однак якщо вона виникла, то в цьому віці протікає важко, з вираженими загальними проявами.
Значно частіше спостерігається ангіна у дітей дошкільного та шкільного віку, а також у дорослих до 30-35 років. У літньому віці ангіна виникає рідко і зазвичай протікає стерто. Пояснюється це віковими инволютивными змінами лимфаденоидной тканини глотки.
Розвиток ангіни відбувається за типом алергічно-гіперергічної реакції. Припускають, що багата мікрофлора лакун мигдалин і продукти білкового розпаду можуть діяти в якості субстанцій, які сприяють сенсибілізації організму.
В сенсибилизированном організмі різні фактори екзогенної або ендогенної природи відіграють роль пускового механізму в розвитку ангін. Крім того, алергічний фактор може служити передумовою для виникнення таких ускладнень, як ревматизм, гострий нефрит, неспецифічний інфекційний поліартрит та інших захворювань, які мають інфекційно-алергічну природу.
Найбільшою патогенністю мають бета-гемолітичні стрептококи групи А. Вони несуть капсули (М-білок) для прикріплення до слизових мембран (адгезія), стійкі до фагоцитозу, виділяють численні екзотоксини, викликають сильний імунну відповідь, а також містять антигени, що перехресно реагують з серцевим м’язом.
Крім того, включають їх імунні комплекси беруть участь в ураженні нирок. Зі стрептококовою етіологією ангіни пов’язана висока ймовірність розвитку пізніх ускладнень з ураженням внутрішніх органів.
У стадії реконвалесценції (на 8-10-й день від початку хвороби) можуть розвиватися постстрептококовий гломерулонефрит, токсичний шок, а через 2-3 тиж після купірування симптомів тонзиліту – ревматична лихоманка.
Стафілококова ангіна також має низку характерних ознак, пов’язаних з особливостями збудника. Стафілококи є дуже агресивними мікроорганізмами, можуть викликати абсцеси, секретують безліч токсинів, в тому числі антифагоцитарні фактори, включаючи фермент коагулазу і білок А, який блокує опсонізація.
Зазвичай стафілокок проникає в організм через слизову оболонку порожнини носа, рота і глотки. У місці впровадження збудника розвивається первинний гнійно-запальний осередок, в механізмі обмеження якого велике значення має реакція регіонарних лімфатичних вузлів.
Ферменти, що виділяються стафілококами, сприяють розмноженню мікробів у запальному вогнищі і їх поширенню в тканини лімфогенним і гематогенним шляхами. У місці впровадження збудника розвивається запальний процес, для якого характерні оточена лейкоцитарною інфільтрацією і скупченням стафилококковов зона некрозу і геморагічний ексудат. Можлива освіта мікроабсцеси з подальшим злиттям у великі вогнища.
Флегмозная різновид
гостра біль у горлі, слабкість, озноб, висока слиновиділення, температура, доходить до 38-39 градусів, неприємний запах. Під час огляду хворого виявляються збільшені лімфовузли, які викликають у пацієнта хворобливі відчуття від промацування.
Крім того, спостерігається почервоніння неба з одного боку, піднебінна мигдалина зміщена, присутній набряклість. Оскільки обмежується рухливість м’якого піднебіння з-за його запалення, рідка їжа може витікати через ніс.
При несвоєчасному лікуванні на тканинах мигдаликів утворюється гнійник, або перинтозиллярный абсцес. Розтин його може відбутися або самостійно, або за допомогою застосування методів хірургії. Продовжимо огляд інформації про ангіні (гострому тонзиліті).
Можливі ускладнення
Найчастіше захворювання не має яких-небудь ускладнень, прогнози в цілому оптимістичні. Однак у ряді випадків у вигляді ускладнення може проявитися ревматична лихоманка, правда, це все-таки більшою мірою виняток, Чим правило.
Крім того, ускладнення можуть стати результатом невірної, несвоєчасною або недостатньої терапії. Схильні до ризику і ті пацієнти, які намагаються впоратися з хворобою власними силами і не звертаються за допомогою до фахівця.
Ускладнення ангіни вельми різноманітні. І зачіпають серцево-судинну, опорно-рухову, дихальну та інші системи організму. Вони включають в себе отити, ларингіти, парафаренгиальный абсцес, набряк гортані, менінгіт, лімфаденіт, флегмони шиї, абсцеси.
Внаслідок перенесеної ангіни спостерігається сенсибілізація організму навіть до звичайної сапрфитной флорі ротоглотки. Після ангін нерідко діагностується ревматизм, пієліт, гломерулонефрит, нефроз, нефрит, холецистит, орхіт, остеомієліт. Можливі випадки генералізації інфекції у вигляді сепсису, септикопіємії.
Герпетична різновид
Дана форма захворювання відрізняється підйомом температури, фарингітом, блювотою, болями в області живота, появою виразок, вражаючих небудь м’яке небо, або задню стінку глотки. На розвиток герпетичної ангіни може вплинути тільки вірус Коксакі.
Початкова стадія захворювання характеризується підйомом температури, втомою, слабкістю і дратівливістю. Надалі людина відчуває біль у горлі, у нього сильно виділяється слина, з’являються нежить, почервоніння на піднебінні, мигдаликах і задній стінці глотки.
Слизова вкривається пухирцями, що містять серозну рідину. Поступово вони починають підсихати, і на цих місцях з’являються скоринки. Крім того, при наявності герпетичної ангіни можуть проявитися нудота, діарея і блювання. У якості діагностики виступають огляд пацієнта і направлення його на здачу аналізу крові.
Класифікація гострого тонзиліту (за МКБ 10 J03) на цьому не закінчується.
Виразково-неркотическая
Ця форма розвивається на тлі зниження імунітету і дефіциту вітамінів. Її збудником виступає веретеноподібна паличка, розташована в ротовій порожнині будь-якої людини. У більшості випадків захворювання виникає у людей літнього віку.
температура не підвищується, слабкості та болю у горлі немає, однак пацієнт відчуває, що в його горлі ніби знаходиться сторонній предмет, а також є поганий запах з рота. При огляді лікар зауважує зелений або сірий наліт, який покриває запалену мигдалину.
Якщо його видалити, на цьому місці з’явиться ранка, яка буде кровоточити. Ангіна або гострий тонзиліт за МКБ 10 (міжнародна класифікація хвороб) має код J03.9 і може мати неуточненную форму.
Неуточненная
При даній формі спостерігаються прояви загального і місцевого порядку. Відзначається виразково-некротичне ураження, зачіпає слизову оболонку верхніх шляхів дихання. Неуточненная ангіна не є самостійним захворюванням – це лише наслідок ряду провокуючих факторів.
Ознаки цієї недуги проявляються протягом доби. Характеризується ця форма підйомом температури, нездужанням, ознобом. Якщо не почати лікування, то патологічний процес торкнеться також слизову оболонку ротової порожнини.
Класифікація та атипові форми
Залежно від шляхів зараження виділяють наступні форми гострого тонзиліту:
- епізодична – спричинюється умовно-патогенними мікроорганізмами при створенні умов для цього в організмі (переохолодження, важка хвороба, зниження імунітету під впливом різних чинників);
- епідемічна – виникає як результат зараження однієї людини іншим;
- ангіна – загострення хронічного тонзиліту.
Класифікація Б. С. Преораженского ділить тонзиліт (МКБ – J03) на:
- Банальну (вульгарну) ангіну – катаральну, фолікулярну, лакунарну, змішану;
- Атипові форми – виразково-некротична ангіна Симановского-Венсана, герпетична, флегмонозна, грибкова, змішана ангіни;
- Тонзиліт, супроводжуючий важкі інфекційні патології – дифтерический, Скарлатинозный, сифілітичний, коровий, ангіна при ВІЛ-інфекції;
- Ангіни при хворобах крові – агранулоцитозная, моноцитарна, ангіна при гемобластозах.
Гострий тонзиліт характеризується наступними основними симптомами:
- підвищення до сорока градусів температури;
- відчуття стороннього предмета в горлі і першіння;
- гостра біль у горлі, що посилюється під час ковтання;
- головний біль;
- слабкість;
- біль у суглобах і м’язах;
- рідше можуть виникнути болі в серці;
- лімфатичні вузли запалюються, внаслідок чого виникають неприємні відчуття в шиї у процесі поворотів голови.
Фарм Група
• НПЗЗ — Похідні оцтової кислоти та споріднені сполуки. • Офтальмологічні засоби.
Фармакологічна дія – протизапальну, жарознижувальну, антиагрегаційну, аналгезуючу, протиревматичний. Інгібує циклооксигеназу, в результаті чого блокуються реакції арахидонового каскаду і порушується синтез ПГЕ2, ПГF2альфа, тромбоксану А2, простацикліну, лейкотрієнів та викид лізосомальних ферментів;
пригнічує агрегацію тромбоцитів; при тривалому застосуванні надає десенсибілізуючу дію; in vitro викликає уповільнення біосинтезу протеоглікану в хрящах у концентраціях, що відповідають тим, які спостерігаються у людини.
Після введення внутрішньо повністю резорбується, їжа може уповільнювати швидкість всмоктування, не впливаючи на його повноту. Cmax в плазмі досягається через 1-2 В результаті уповільненого вивільнення активної речовини Cmax диклофенаку пролонгованої дії в плазмі крові нижче тієї, яка утворюється при введенні препарату короткої дії;
концентрація залишається високою протягом тривалого часу після прийому пролонгованої форми, Cmax — 0,5–1 мкг/мл, час настання Cmax — 5 год після прийому 100 мг диклофенаку пролонгованої дії.
Концентрація в плазмі знаходиться в лінійній залежності від величини введеної дози. При в/м введенні Cmax в плазмі досягається через 10-20 хвилин, при ректальному — через 30 хв. Біодоступність — 50%; інтенсивно піддається пресистемній елімінації.
Зв’язування з білками плазми крові — понад 99%. Добре проникає в тканини і синовіальну рідину, де його концентрація росте повільніше, через 4 год досягає більш високих значень, Чим у плазмі. Приблизно 35% виводиться у вигляді метаболітів з фекаліями;
близько 65% метаболізується в печінці та виводиться через нирки у вигляді неактивних похідних (у незміненому вигляді виводиться менше 1%). T1/2 з плазми — близько 2 год, синовіальної рідини — 3-6 год; при дотриманні рекомендованого інтервалу між прийомами не кумулює.
При місцевому нанесенні проникає через шкіру. При закапуванні в око час настання Cmax в рогівці і кон’юнктиві — 30 хв після інстиляції, проникає в передню камеру ока, в системний кровообіг в терапевтично значимих кількостях не надходить.

Послаблює біль у стані спокою і при русі, ранкову скутість, припухлість суглобів, поліпшує їх функціональну здатність. При запальних процесах, що виникають після операцій і травм, швидко полегшує як спонтанний біль, так і біль при русі, зменшує запальний набряк на місці рани.
У пацієнтів з поліартритом, які отримували курсове лікування, концентрація у синовіальній рідині та синовіальній тканині вища, Чим у плазмі крові. За протизапальною активністю перевершує ацетилсаліцилову кислоту, бутадіон, ібупрофен;