Що потрібно знати про гаймориті?
Гайморит – це запалення придаткових пазух верхньощелепної області.
Розвиток захворювання відбувається шляхом потрапляння в гайморовою пазуху бактерій або алергену, які в свою чергу призводять до утворення набряку, з-за чого зменшується просвіт порожнини носа.
Разом з цим, з’являється надмірна кількість слизу і порушується захисна функція носової порожнини, яку забезпечують «вії».
Відбувається подальше скупчення слизу, а оскільки доступу до повітря немає, в ній розмножуються бактерії, які утворюють гноистые виділення.
Ознаки гаймориту зазвичай починають проявлятися на 5 або 7 день перебігу вірусної інфекції — замість поліпшення стан хворого погіршується: з’являється температура, головний біль.
Больові відчуття можуть посилюватися, якщо натискати на частину обличчя в області перенісся.
Характерна ознака гаймориту – зміна структури виділень з носа. В них присутні домішки гною, з’являється неприємний запах.
Хронічна фаза захворювання, що характеризується періодичними спалахами загострень, які чергуються з відносно спокійним і безсимптомним періодом. Іноді під час ремісії можуть спостерігатися головні болі.
підвищена схильність до інфекцій. Почасти це пов’язано із загальним зниженням імунітету, але головну роль грає те, що слизова пазух не виконує свої функції по очищенню і зігріванню повітря, що поступає.
Зміни, яким з часом схильна слизова, зумовлюють появу ще однієї ознаки хронічного недуги – носової призвук в голосі.
У чому полягає правильна
обробка пупка у новонародженого
? Дізнайтеся прямо зараз!
Про те, Чи можна давати Гліцин дітям, розповість наша стаття.
Найпоширенішими причинами появи гаймориту вважаються ускладнення при протіканні інфекційних захворювань: ГРВІ, грип, ГРВІ.
До інших менш поширених причин можна віднести:
- попадання інфекції через кров внаслідок таких захворювань, як кір, дифтерит;
- проникнення інфекції через нижню стінку пазухи, передонтит, періостит, остеомієліт;
- травма, забій, перелом в області гайморової пазухи;
- у результаті реакції на алерген, з-за чого відбувається набряк пазухи;
- зниження тонусу кровоносних судин, що утрудняє відділення секрету з пазухи.
Симптоми
Гостра форма захворювання характеризується наступними симптомами:
- відчуття тиску в ділянці перенісся;
- утруднене дихання;
- гнійні виділення з носа;
- зубний біль;
- значне підвищення температури;
- почервоніння щік;
- головний біль, яка припиняється в лежачому положенні;
- зниження нюху;
- набряклість обличчя;
- млявість, примхливість, дратівливість.
Визначити хронічний гайморит може бути важко, так як симптоматика не виражена так чітко, як при гострій формі.
тривалий нежить, головні болі переважно в області очниць.
Відрізнити гайморит від звичайного нежитю допоможуть наступні особливості: дитина відчуває тупий біль, высмаркивание при закладеності носа не принесе полегшення. Якщо натиснути кінчиком пальця в центрі щоки, дитина поскаржиться на біль.
Коли гостра форма переходить в хронічну, можуть спостерігатися першіння і больові відчуття в горлі, сухість у роті. Часте явище – інтенсивний кашель у нічний час. Це пов’язано з тим, що гній стікає по стінці глотки.
Звичайне лікування не допомагає позбавитися від такого кашлю. У рідкісних випадках можна зустріти запалення рогівки ока.
З якого віку буває?
Гайморит рідко буває у немовлят та малюків до 3-х років, тому що таке захворювання не характерна для даного віку. У новонароджених і дітей до 4-5 років гайморова щілину настільки мала, що навіть з фізіологічної точки зору не доставляє проблем. На питання, чи може бути гайморит у дітей старше 4-річного віку, відповідь буде ствердна.
Пік захворюваності гайморитом спостерігається у дітей 6-7 років, коли пазухи вже майже сформувалися.
Свою остаточну форму гайморові пазухи набувають в 16-20 років. Повністю формуються носові ходи, стають досить широкими. На тлі посилення імунітету частота захворюваності знижується. У дорослому віці гнійним гайморитом страждають люди з хронічними захворюваннями, зниженим імунітетом, алергією, неправильним будовою і формою носа.
Особливості перебігу захворювання у дітей
Діти до 3-річного віку, не схильні до захворювання в силу анатомічних особливостей будови пазух: носова порожнина невелика і вузька, тому і місця скупчення гною майже немає.
До 4 років відбувається зростання лицьових кісток черепа, формування пазух у вигляді порожнин, які всередині покриті слизовою оболонкою. Саме з цього моменту у дитини може з’явитися гайморит.
Іншою особливістю перебігу хвороби є інтенсивність процесу. У дітей частіше спостерігається гостра форма недуги, Чим хронічна.
Крім того, запалення легше переходить за межі гайморових пазух, наприклад в подглазничную область, викликаючи супутні захворювання.
Симптоми, ознаки та ускладнення гаймориту
Симптоми гаймориту у немовлят легко сплутати із звичайним нежиттю, особливо протягом першого тижня. Потім формуються ознаки, які свідчать про можливий розвиток гаймориту. Буває температура до 38°С, відчувається біль в області чола і носа.
Соплі поступово змінять колір з прозорого на мутно-білий, жовтий, гнійний, стануть більш в’язкими, будуть погано відходити. Можливо поява незвичайного запаху. Додатково проявляється страх яскравого світла.
Як розпізнати гайморит у дитини:
- Щоб визначити симптоми гаймориту малюка до року, легенько натисніть на зону біля носа. Якщо малюк починає плакати від болю – це ознака гаймориту.
- Дитину постарше попросіть нахилитися, якщо він відчуває сильний тиск в області носа і чола – це також симптом гаймориту.
Виявляється кілька форм захворювання різного ступеня складності – катаральний, гострий, і хронічний гнійний дитячий гайморит.
Про розвиток гострого катарального гаймориту у дітей свідчать наступні ознаки:
- Швидка стомлюваність, відчуття постійної втоми;
- Підвищення температури тіла до показників 37,5–38°С;
- Біль поруч з носом, важке давящее відчуття в області чола;
- Головний біль, яка стає інтенсивної при нахилах;
- Закладеність носа з однієї або двох сторін;
- Виділення з носа спочатку світлі, потім набувають жовто-зелений колір;
- Набрякають повіки, обличчя;
- З’являється кашель з-за слизу, яка постійно стікає по ковтку.
Катаральний гайморит при відсутності лікування швидко переростає в гнійну форму, а потім в хронічну.
Хронічна форма буває у дітей, схильних до алергічних реакцій, які страждають від поліпів, аденоїдиту, викривлення перегородки, потовщення носових стінок. Розвивається хронічний гайморит у дитини після тривалих інфекційних захворювань на фоні зниження імунітету, відсутності лікування.
На хронічний гайморит вказують такі симптоми:
- Неможливість вільно дихати, постійна закладеність;
- Неприємний запах соплів;
- Постійні виділення з носа;
- Біль в області чола посилюється, коли дитина нахиляє голову;
- На щоці з боку запаленої пазухи з’являється распирающее почуття.
Температура при хронічному перебігу гаймориту відсутня. Іноді відзначається субфебрильна температура.
Дитячий хронічний гайморит характеризується полипозно-гнійною формою, а у дорослих відзначається звичайна гнійна. Інша відмінність – ураження переважно пазухи, розташованої над верхньою щелепою.
Найчастіше у дітей буває однобічний гайморит. Запалення може розвиватися як з правого, так і з лівого боку. З’являється біль ураженої частини обличчя. Дитина скаржиться на біль у чолі, трохи вище перенісся, а також в області скроні.
Ускладнює лікування гаймориту у дитини те, що за своїми симптомами ця хвороба схожа на ГРВІ, при якому малюка мучить нежить.
Якщо у дитини нежить більше тижня, це може бути симптомом гаймориту.
Бити на сполох і негайно викликати лікаря варто, якщо батьки помітили наступне:
- Риніт (слизові виділення з носа) триває тиждень і більше, незважаючи на робилося лікування. Малюкові важко висякатися, так як слиз густа. Колір виділень з носа при гаймориті може бути жовтим, зеленим, а іноді коричневим, бурим. У виділеннях можуть бути прожилки крові. Неприємний специфічний запах виділень – ознака того, що гайморит у дитини прийняв гнійну форму
- Ніс дитини закладений з обох сторін. У дітей, як правило, діагностується двосторонній гайморит, при якому носове дихання з обох сторін утруднене або повністю відсутня. І саме запалення гайморових пазух, і тривале дихання ротом можуть призвести до нехороших наслідків
- Підвищення температури. Якщо гайморит розвивається у дитини як наслідок ГРВІ, на 4-7 день від появи перших симптомів хвороби-причин може бути зафіксовано підвищення температури до 37,5 градусів і вище. Можливі два варіанти розвитку подій: у малюка спочатку не було температури, і вона піднялася з-за запалення гайморових синусів, або ж температура була, вона нормалізувалася, але знову підскочила, знову ж таки, з-за гаймориту. Подібне підвищення температури може говорити про наявність вторинної бактеріальної інфекції і необхідності в лікуванні антибактеріальними препаратами
- Болі в області гайморових пазух. Якщо дитина вже вміє описувати свій стан, він може поскаржитися на те, що область навколо носа у нього тисне, пульсує, розпирає або палить. Біль може віддавати в очі. Батьки малюка, який ще не каже, самі можуть виявити цей симптом. Якщо вони натиснуть на середини обох щік (так звані «собачі ямки»), при гаймориті таке натискання буде болючою, реакція малюка передбачувана. Головний біль і загальне нездужання. Дитина з запаленими верхньощелепними пазухами може скаржитися на головний біль. Він млявий, дратівливий, сонливий. Грати або займатися він не хоче. Також може відбутися відмова від їжі
- Закладеність вух. У дитини ЛОР-органи повідомлені і розташовані близько. Запалення з гайморових пазух має тенденцію поширюватися на середнє вухо, провокуючи отит. Виникає необхідність лікування обох хвороб
Головний біль — непрямий симптом гаймориту у дітей.
Дитині з підозрою на гайморит призначають обстеження:
- клінічний аналіз крові
- УЗД гайморових пазух
- бакпосів з носа
Лікування буде призначено, виходячи з їх результатів.
Ускладнення гаймориту у дітей можу бути дуже серйозними.
Найбільш частими ускладненнями запалення гайморових пазух у дітей є:
- Фронтит і інші синусити. Запалення з верхньощелепних пазух поширюється на інші придаткові, найчастіше, на фронтальні
- Фарингіт, тонзиліт, ларингіт. Запалення з носових порожнин та пазух поширюється на горло, мигдалини або гортань
- Трахеїт, бронхіт і пневмонію. Інфекція в організмі дитини, хворої гайморитом, поїсть призвести до запалення слизової оболонки нижніх дихальних шляхів
- Отит. Євстахієві труби, канали, що з’єднують носоглотку та середнє вухо, у дітей широкі і короткі. Досить декількох днів або навіть годин, щоб бактерії з гайморової пазухи проникли в середнє вухо. Отит – складна і небезпечна хвороба, що супроводжується головним болем, прострілами і болем у вухах, закладеністю вух, погіршенням слуху аж до втрати, високою температурою
- Запалення очей. При гнійному гаймориті патологічний ексудат може проникати через кісткову перегородку, викликаючи гострий кон’юнктивіт і навіть гнійний абсцес очей. При цьому повіки червоніють і набрякають, стають болючими. З очей може витікати гній. Дитина скаржиться на відчуття піску в очах
- Менінгіт і енцефаліт. Гайморові пазухи від мозку відокремлені лише тонкою кісткою черепа. Якщо інфекція з них пошириться на мозок, наслідки будуть сумними. Дитину з підозрою на менінгіт або енцефаліт одразу ж госпіталізують, ретельно обстежую, а в разі підтвердження діагнозу, будуть лікувати високими дозами антибіотиків та іншими сильними ліками
- Запалення в інших органах і сепсис. Разом з кров’ю бактерії із запалених гайморових пазух можуть рознестися по всьому організму
Чим лікувати двосторонній гайморит? Народне засіб від гаймориту дітям
Лікування гаймориту у дітей в домашніх умовах можливо, якщо захворювання не запущено. Але медики рекомендують лікування в умовах стаціонару. В лікарняні умови поміщають дитини, щоб визначити причину недуги, і призначити відповідне лікування.

Розрізняють наступні методи лікування захворювання:
- Консервативний. Призначаються носові краплі, промивання гайморової порожнини розчином або антибактеріальними препаратами. Всі лікарські засоби спрямовані на зменшення набряку та запалення. Краплі сприяють виведенню слизу з верхньощелепних пазух.
- Класична пункція. Через спеціальний шприц з довгою голкою препарат вводять у носову пазуху. Цей метод використовують, якщо консервативні засоби не дали результату або в порожнині знаходиться гній. Зазвичай пункцію здійснюють під наркозом.
- Фізіотерапевтичні. Ця міра лікування не є самостійною. Фонофорез, лазеротерапію та електрофорез проводять у комплексі з медикаментозним методом. Фізіотерапія не підходить при гострому гаймориті.
- Нетрадиційна медицина. Лікування гаймориту народними засобами у дітей узгоджується з отоларингологом, щоб не заподіяти шкоди маленькому організму.
Під час хвороби дитина повинен дотримуватися постільного режиму. Раціон повинен включати в себе мінерали і мікроелементи. Рекомендується вживати калорійну їжу, яка легко засвоюється, а також фрукти і овочі. Рясне пиття сприяє виведенню токсичних речовин з організму.
Медикаменти для лікування гаймориту може виписувати тільки лікар. Самолікування може погіршити стан хворого.
Дитині, як і дорослому, прописують курс антибіотиків на 7-10 днів. Дітям рекомендують препарати у вигляді сиропів і таблеток. У важкій формі захворювання роблять внутрішньом’язові уколи.
Також виписують:
- протинабрякові препарати;
- антигістамінні лікарські засоби;
- жарознижувальний, якщо є висока температура.
Гайморит у дітей 4 років лікується Санорином, Ксимелином, Нафтизином та іншими. Препарати звільняють носовий прохід від слизу. Малюкам їх можна капати нечасто лише кілька днів.
При гаймориті заборонено прогрівати пазухи сіллю або піском. Це лише посилить запальний процес і сприяє появі гнійних виділень.
Народні засоби від гаймориту у дітей припускають інгаляції над відвареною картоплею або вдихання парів настоянки календули. Мазь з прополісу сприятливо сприяє лікування гаймориту. Ватні тампони, просочені засобом, потрібно вставити в ніс на 5 хвилин. Замість крапель в ніс, можна використовувати свіжий сік моркви.
Рецепт розчину для промивання носових порожнин:
- Заварити одну ложку зеленого чаю на 200 г. кип’ятку.
- Процідити рідину через сито й остудити.
- Промивайте ніс спринцівкою до 10 разів на день, а на ніч закапайте чай в ніс по 3-4 краплі.
Всі методи нетрадиційної медицини обговорюються з лікарем.
Ці заходи також використовуються в комплексному лікуванні гаймориту.
При перших ознаках недуги можна проводити:
- Масаж – постукуйте 3 хвилини фалангою великого пальця по переніссі. Дія повторювати кожні півгодини.
- Дихальну гімнастику – закривайте по черзі кожну ніздрю і дихайте протягом 5 секунд.
У будь-якому випадку лікування необхідно починати вчасно, щоб не допустити прогресування захворювання і серйозних ускладнень.
До оперативного втручання вдаються, коли консервативні методи лікування не ефективні.
До хірургічних операцій відносять:
- видалення поліпів та аденоїдних утворень;
- корекція перегородки носа.
Оперативні методи можуть застосовуватися при вроджених дефектах обличчя і після травми органа дихання.
Щоб вилікувати дитячий гайморит в домашніх умовах застосовуються така схема терапії:
- Антибактеріальна терапія;
- Розчини, які використовуються для промивання носа;
- Народні рецепти;
- Масла або мазі;
- Прокол пазухи.
Чим лікувати дитячий гайморит будинку багато в чому визначається типом хвороби, ступенем запалення і наявністю ускладнень. Детальну схему лікування радимо дізнатися у вашого педіатра.
Антибіотики
Основне призначення антибіотиків при гаймориті – боротьба з збудником, який став причиною захворювання. В процесі лікування можуть послідовно призначатися різні види антибіотиків, якщо препарати, які обрали на першому етапі, не здатні вилікувати захворювання.
Антибіотиками з пеніциліном лікують при підтвердженні, що збудниками є пневмококи, стафілококи або ентерококи. При виявленні гемофільної палички або стрептококів даний вид антибіотиків не призначається. Схема лікування антибіотиками може змінюватися в залежності від віку та обставин.
Фторнихолины не мають природних аналогів, абсолютно протипоказані для лікування гаймориту у дітей до 5 років, тому що здатні викликати судоми, зміни свідомості, порушення ритму серця. Схема лікування та дозування препаратів призначається лікарем, не намагайтеся займатися самолікуванням.
Краплі та спреї
Дітям антибіотики при гаймориті призначають також у формі крапель і спреїв для місцевого лікування. Такі засоби мають меншою кількістю побічних ефектів і діють відразу на вогнище запалення.
До найбільш популярних антибіотиків у формі крапель відносяться:
- Изофра для лікування гнійного гаймориту у дітей від 1,5 років;
- Полидекса – антибіотик місцевої дії, дозволений дітям до 2,5 років;
- Биопарокс – також застосовується тільки з 2,5 років.
Максимальна ефективність лікування досягається при комбінуванні місцевих антибіотиків і ліків для внутрішнього вживання.
Чим промивати ніс
Дитині при гаймориті можна робити промивання носа сольовими розчинами і відварами трав. Процедура дозволяє очистити носові проходи, полегшує дихання, відновлює функціонування слизової.
Промивати ніс рекомендується розчином, приготованим з солі (1 ч. л. на літр води), відваром шавлії, ромашки, звіробою. Всього знадобиться до 200 мл розчину. Рідину набирають в спринцівку або шприц, дитина нахиляється, відкриває рот. Розчин вводять в одну ніздрю, виливатися він буде з іншої або через рот.
Попередньо закапувати краплі, що звужують судини слизової. Чим капати ніс, крім судинозвужувальних? В якості альтернативи домашніх розчинів застосовується Долфін зі спеціальним рослинно-мінеральним комплексом.
Прогрівання пазух
Прогрівання робити не можна, коли у хворої дитини до року:
- Гострий гайморит, що супроводжується високою температурою, утрудненням відтоку виділяється, набряком;
- Патологія, спричинена менінгококовою інфекцією, гемофільної паличкою, грибками;
- Гнійна форма захворювання.
Які засоби застосовувати для прогрівання:
- Зварене круто яйце, ще гаряче, огорнуте хусткою, підносять до щоки і тримають, поки не охолоне;
- Гарячу сіль, розпечену на сковороді, поміщають в серветку або мішечок з полотна, потім укладають на щоку;
- Парафін, розтоплений і покладений на серветку.
Тривалість курсу лікування гаймориту в домашніх умовах методом прогрівання становить до 10 днів. Щоденна кількість процедур – 2 по 5 хвилин.
Інгаляції
Лікувати гайморит у дитини вдома можна інгаляціями. Для інгаляцій можна застосовувати антибіотики Діоксидин, Стрептоміцин, Цефтріаксон. Дітям до 2 років вони не призначаються. Діоксидин інгалюють протягом 1 хвилини, після 6 років – до 2 хвилин. Стрептоміцином і Цефтріаксоном дихають максимум 4 хвилини.
Зняти симптоми гаймориту дозволяють інгаляції з трав’яними настоями і ефірними маслами:
- Настій, приготований їх 4 ч. л. квіток ромашки і деревію (взяті в рівному обсязі) і 1 ч. л. евкаліпта (листя);
- Настій з шавлії і низки (по 1 ч. л. кожного) і 3 ч. л. ромашки.
- Розчин з 1 літра води і 2-3 крапель масла ялиці.
- Настій з соснових, ялинових і ялицевих голок – 25 г на 100 мл кип’яченої води.
Для парової інгаляції застосовується відвар картоплі – дихають над гарячою ємністю протягом чверті години 1 раз на добу. Щоб не обпектися, обличчя дитини не слід опускати нижче 30 см від ємності.
Народні рецепти
В домашніх умовах можна лікувати гайморит за допомогою народних засобів. Швидкого ефекту чекати не варто, але спробуйте застосовувати засіб кожен день для лікування і симптоми гаймориту підуть чи стануть докучати дитині набагато менше.
Чим капати ніс:
- 100 мл чорного міцно завареного чаю змішують з такою ж кількістю меду, додають 16 крапель евкаліптової настоянки, збовтують. У день закапують 3 рази по 3 краплі.
- Сік алое капають кожні 4 години по 3 краплі. Можна алое змішувати з чистотілом або водою.
- У 200 мл 96% спирту додають 20 г прополісу і настоюють протягом тижня. Потім зціджують, додають масло обліпихи у відношенні 1: 2. Дітям від 12 років капають по 1 краплі.
- Свіжу буряк натирають, віджимають з сік. Закопують до 2 крапель не частіше 3 разів на добу.
- Аналогічно використовують морквяний сік. Якщо сік викликає дискомфорт, рекомендується розбавити водою в пропорції 1 до 1.
Рецепти народних засобів можуть бути досить ефективними і допоможуть вилікувати гайморит. Проте деякі лікарі не рекомендують використовувати соки, тому що в них міститься цукор може бути середовищем для росту бактерій.
Мазі і масла
В терапії хронічної форми гаймориту поза загострення використовують приготовані самостійно або придбані в аптеці олії і мазі.
- Камфорне масло наносять на слизові двічі на день, а перед сном на перенісся.
- Масло обліпихи розігрівають, змазують їм кожну ніздрю.
- Мазь готують із меду та прополісу. Беруть по 50 г кожного, додають 150 г ланоліну і 75 г вазеліну, перемішують, потім наносять на ватний тампон і вставляють у ніздрі на чверть години.
Діагностика

Терапія відбувається комплексно і включає в себе: прийом медикаментозних препаратів, місцеві процедури і, можливо, хірургічні процедури.Щоб усунути симптоматику захворювання необхідно використовувати різноманітні спреї, а також краплі в ніс, приймати антибіотики та антибактеріальні препарати.
Препарати Нафтизин або Називін допомагають прибрати з носової порожнини дитини слизові освіти. Ці та інші судинозвужувальні препарати часто і довго використовувати не можна. Вони можуть викликати звикання. Для рівномірного і точного розподілу цих ліків найкраще їх використовувати у вигляді спреїв.
Для хворого гайморитом дитини лікар може призначити і деякі антисептики. Коларгол або протаргол допоможуть зняти симптоми хвороби.З антибіотиків слід виділити: Цефотаксим, Цефтріаксон. Препарат Биопарокс місцевої дії.
Він направлений на лікування слизової оболонки. Давати його можна дітям, яким виповнилося два з половиною роки. Через пару днів після прийому цього антибіотика має настати поліпшення. Якщо його не настав, то тоді доведеться скористатися антибіотиками загальної дії.
Підсилюють ефект антибіотиків антигістамінні препарати: Супрастин, Тавергил та інші. Вони ж мають властивість знімати набряки. Бромгексин, Амброксол допомагають вивести з носових пазух гнійні виділення. Цими засобами розріджує гній. Щоб знизити жар і збити температуру лікарі рекомендують Парацетамол та Ібупрофен.
Для того, щоб зміцнити імунітет, проводяться місцеві процедури. В носовій порожнині накопичуються різноманітні алергени, мікроби і слиз. Для їх видалення, а також зняття набряку, потрібно промивати порожнину носа та гайморові пазухи. Перед самим промиванням в запалене місце потрібно ввести ліки.
Одним з найбільш дієвих методів місцевих процедур є метод, який отримав назву «зозуля». Його принцип полягає в тому, що через одну ніздрю вливають есенцію. Через другу ж за допомогою насоса відбувається висмоктування рідини, слизу і гною.
Бувають випадки, коли в гайморових пазухах накопичилася велика кількість бактерій. Антибіотики не допомагають, а дитина страждає від сильного болю або високої температури, тоді доводиться вдаватися до дуже болючою процедурою: проколу гайморової пазухи. Через цей отвір відбувається викачування гною і слизу.
Якщо дитині важко дихати, то лікар випише йому засіб, який зменшить набряк. Препарати Колдакт, Фармацитрон, Фервекс поліпшать дихання малюка.Є кілька народних методів, які отримали схвалення лікарів.
Одним з них є інгаляція над вареною картоплею або настоянкою календули. Для зниження кількості слизу в носовій порожнині можна на кілька хвилин вставляти ватні тампони, попередньо змастивши їх маззю прополісу.
Рекомендовано також невелику дихальну гімнастику. Закривши пальцем одну ніздрю, глибоко вдихати повітря другий. Робити гімнастику необхідно протягом двох або трьох хвилин. Таку процедуру потрібно повторювати два рази в годину. Однак підходить вона на самій ранній стадії захворювання.
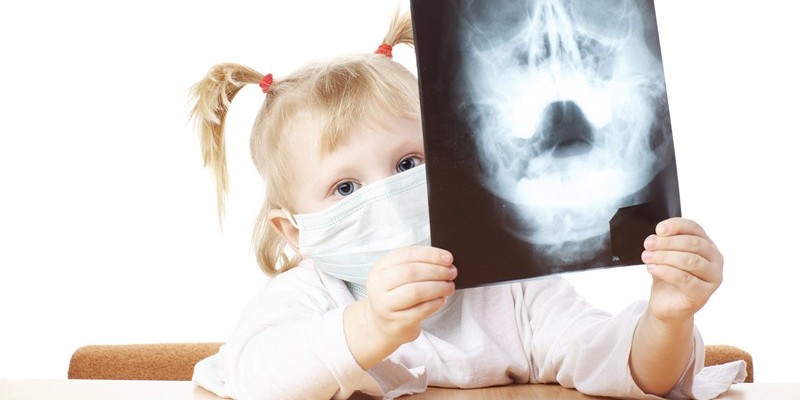
Найдієвішим способом діагностики у дорослих є рентгенологічне дослідження. Про наявність захворювання можна судити по затемненості верхньощелепних пазух носа.
Однак у дітей подібна картина може зустрічатися і при риніті, тому рентген не завжди показує достовірні результати.
Більш підходящим методом визначення наявності захворювання у дітей є диафаноскопия.
Процедура проводитися в темній кімнаті. Дитина повинна утримувати в порожнині рота лампочку, яка при гаймпокажет зниження прозорості гайморової пазухи.
Також дітям підходить діагностика ультразвуком.
Лікування гаймориту у дітей призначається після обстеження та виявлення причини захворювання.
Діагностика гаймориту у дітей відбувається наступним чином:
- диафаноскопия;
- для дитини старшого віку – рентген;
- комп’ютерна томографія;
- ультразвукове дослідження;
- магнітно-резонансна томографія;
- аналізи крові;
- пункція.
Маленьким дітям із-за шкідливого випромінювання рентген не призначають.
Диафаноскопия – це дослідження тканин і стану пазух за допомогою спеціальної лампочки, яку дитина бере в рот.
На комп’ютерну томографію можуть видати направлення, якщо є підозра на хронічну форму гаймориту.
Магнітно-резонансні дослідження проводяться досить рідко. Цей метод використовують при підозрах, що запальні процеси могли поширитися на тканини обличчя. Пошарові знімки дозволяють отримати загальну картину носових пазух. УЗД також дозволяють оглянути загальний стан носових порожнин та їх вміст.

Аналіз крові. У крові при гаймориті, на відміну від простудних захворювань, буде виявлений лейкоцитоз.
Пункція застосовується в окремих випадках, так як вона може дати ускладнення. Метод інформативний, але болючий. До ускладнень відносять емфіземи очниць, закупорка кровоносних судин, абсцес, – тому процедуру застосовують в крайніх випадках.
Промивання зозулею
Якщо домашнє лікування не допомагає, лікар призначає промивання носових пазух в умовах стаціонару. Процедура носить назву «зозулі» з-за того, що в процесі проведення дитини просять говорити «ку».
Незважаючи на високу ефективність, процедура має супротивників. З їх точки зору, «кукушка» не очищає пазухи повністю, викликає страх у дитини до року, а розчин може стати причиною алергії. Також розчин вимиває відокремлюване, в результаті чого неможливо взяти матеріал для уточнення діагнозу і визначення збудника.
Потрібно робити прокол
Якщо далі лікувати захворювання консервативними методами безглуздо, лікар робить прокол гайморової пазухи. Проводиться пункція на підставі рентгенологічного аналізу і бактеріального посіву. У деяких випадках набряк пазухи, викликаний алергією, може бути помилково прийнятий за гайморит, тому доцільно провести обидва дослідження і підтвердити точний діагноз.
Під час проколу проводиться очищення і промивання пазух. Додатково вводиться лікарський засіб. Зазвичай прокол не має ускладнень. Виняток – ситуації, в які анестетик або вводиться в пазуху препарат викликає алергічну реакцію.
▼РАДИМО ОБОВ’ЯЗКОВО ВИВЧИТИ▼
Пункція навколоносовій пазухи, або прокол, — це процедура, яка наводить на людей страх. Але при гнійному гаймориті, коли патологічний вміст не випливає із пазухи природним чином, прокол стає необхідним.
Прокол при гаймориті дітям роблять в самому крайньому випадку.
Показаннями до проколу є:
- підтвердження гнійної форми захворювання
- неефективність консервативного лікування
- температура 39 градусів і вище, яка тримається більше трьох днів
- неможливість висякатися
- гострі болі в області пазух
- високий ризик ускладнень
Процедура прирівнюється до хірургічної операції проводиться наступним чином:
- лікар вводить в ніс дитини тампон, змочений у ліках – анестетике
- довгою голкою, введеної через середній або нижній носовий хід, лікар проколює пазуху
- з пазухи викачується гній
- пазуха промивається антисептичним розчином
- в пазуху закладають ліки
Щоб пункція була ефективною, після неї не виникли ускладнення, необхідно слухатися лікаря і неухильно виконувати всі його рекомендації.
Профілактика гаймориту у дітей
До гаймориту імунітету немає. Дитина може перехворіти їм кілька разів. Щоб не запустити захворювання, фахівці рекомендують своєчасно звертатися в медичну клініку. Вилікувати гайморит на ранніх стадіях можна з застосуванням носових крапель, промивання гайморових пазух розчином, вживанням антибіотиків, що знижують набряки. Гайморит може перейти в хронічну форму в результаті неправильного лікування.
Профілактика гаймориту у дітей полягає в наступному:
- підвищення імунітету – досягається шляхом прийому вітамінів, тривалих прогулянок, повноцінним раціоном;
- регулярне відвідування стоматолога і усунення захворювань ротової порожнини;
- турбота про фактори ризику отримання викривлення носової перегородки;
- дотримання режиму дня, повноцінний відпочинок;
- вміння дітей правильно сякатися.
Здоров’я дітей повинен контролювати досвідчений фахівець. Ніколи не займайтеся самолікуванням, щоб не погіршити ситуацію.
Основою профілактики гаймориту повинно бути
зміцнення імунітету та загартовування
.
Не менш важливо вчасно здійснювати лікування інфекційних захворювань, навчати дитину, як правильно чистити ніс при нежиті.
Оскільки курний і сухе повітря сприяє розвитку гаймориту, потрібно регулярно провітрювати приміщення і стежити за чистотою.
Гайморит. Школа доктора Комаровського
Профілактика запалення гайморових пазух у дітей передбачає:
- зміцнення імунітет препаратами, вітамінами, народними засобами
- загартовування
- заняття фізкультурою
- своєчасну санацію носоглотки і зубів
- своєчасне лікування риніту, ГРВІ, інших вірусних і бактеріальних інфекцій
Профілактика гаймориту у дітей.
Причини гаймориту у дітей
Захворювання має 2 форми: гостру і хронічну. Дитячий гайморит найчастіше має гостру форму. Хронічний – в основному спостерігається у дорослих, хоча є винятки.
Причинами гострої форми захворювання є:
- Ускладнення після інших вірусних та інфекційних захворювань. Наприклад, риніту (нежиті), грипу, ГРВІ, кору, скарлатини.
- Алергічний нежить, при якому з’являються набряки пазух.
- Ослаблення імунітету.
- Порушення кровообігу, при якому дихальні шляхи не забезпечуються кров’ю в повному обсязі.
- Стоматологічні захворювання.
- Наявність аденоїдів, які є джерелами інфекцій.
Хронічна форма гаймориту може проявитися на тлі вроджених дефектів органів дихання. Також може виникати в запущених стадіях, при відсутності лікування синуситу.
Причини виникнення хронічної форми захворювання:
- Потовщена слизова тканина в гайморових порожнинах.
- Викривлення перегородки носа в результаті травм або генетичних дефектів.
- Гіпертрофія однієї або двох раковин органів дихання.
По джерелу виникнення гайморит в дитячому віці буває:
- риногенних – виникає після нежиті;
- гематогенний – передається від іншого інфекційного джерела з кров’ю до носових пазух;
- одонтогенний – наслідки несвоєчасного лікування ротової порожнини. Наприклад, під час карієсу, стоматиту;
- травматичний – в результаті отриманих ушкоджень носа.
Грудні діти не схильні до захворювання. Лікарі помітили, що гайморит у дитини 3 років може почати розвиватися. У малюків іншу будову черепа. Гайморит у дитини 2 років виникнути не може. Так як пазухи ще не до кінця сформовані, а широкі вихідні отвори не дозволяють слизу застоюватися.
В носовій області знаходяться:
- одна клиноподібна пазуха;
- дві лобових в районі очниці;
- дві гратчастих в порожнині носа.
Через невеликі отвори вентилюється повітря. Якщо, з якоїсь причини, канал непрохідний, то в пазусі починає накопичуватися патологічний секрет. В результаті слизова оболонка запалюється.
Для того, щоб займатися лікуванням цього захворювання, потрібно визначити, яким чином дитина захворіла гайморитом.Найпоширенішою причиною є інфекційні захворювання. Коли інфекція потрапляє в людський організм, вона послаблює імунітет, тим самим даючи розвинутися хвороби.
Ще однією частою причиною є різні травми: переломи, забиття або пошкодження носа. Вони можуть стати причиною гострого захворювання, так і каталізатором для розвитку хронічної форми гаймориту.
Гайморит може з’явитися як ускладнення після різних вірусів. Наприклад, внаслідок грипу або гострої респіраторної вірусної інфекцій. Інфекція після кору або скарлатини також може призвести до гаймориту. Дитина може захворіти і після деяких стоматологічних захворювань, начебто періодонтиту.
Зниження тонусу кровоносної системи. Дихальні шляхи залишаються без поставок крові, що в свою чергу тягне за собою зниження імунітету.Алергія також може призвести до такого захворювання у дітей, як гайморит.
Запалення верхньощелепних пазух, як самостійне захворювання, у дітей зустрічається вкрай рідко. Зазвичай, воно є ускладненням ГРВІ, грипу, інших інфекційних захворювань дихальних шляхів. І подібне ускладнення в дитячому віці, згідно зі статистикою ВООЗ, відбувається частіше, Чим у дорослому.Можна виділити наступні причини гаймориту у дітей:
- Віруси і бактерії. Часто гайморит має змішану етіологію, вірусне і бактеріальну одночасно. Розвивається хвороба приблизно так. Дошкільник і школяр знаходиться в групі ризику ГРВІ та інших вірусних захворювань: в силу віку його імунна система не до кінця сформована, але при цьому в садку і школі він постійно обмінюється мікрофлорою з іншими дітьми. Якщо підхоплена їм вірусна інфекція стає причиною риніт (нежить), і цей нежить не лікувати належним чином, дуже скоро він переростає в гайморит, при якому досить часто відбувається вторинне бактеріальне інфікування
- Алергія. Сьогодні багато дітей-алергіків. Виною тому генетика і погана екологія. Однією з реакцій на вплив алергенів, найчастіше респіраторних (вдихуваних) є запалення гайморових синусів. Щоб до кінця вилікувати хворобу і не допустити її рецидиву, необхідно виявити, що саме викликає таку реакцію, і провести гіпосенсибілізацію до цього подразника
- Активізація власної мікрофлори. Верхньощелепні пазухи або порожнини носа у дитини можуть бути населені умовно-патогенними мікроорганізмами. Коли їх титр у межах норми, малюк здоровий. Але варто його імунній системі дати збій, бактерії збільшуються в кількості і стають причиною запалення. В такому випадку необхідно здати бактеріологічний посів з носа і зіву і аналіз на чутливість мікрофлори до антибіотиків. Знаючи, що викликає гайморит, легше буде лікуватися
- Аденоїди. Якщо аденоїди у дитини запалюються і збільшуються, повноцінно дихати носом він не може, в носових порожнинах і навколоносових пазухах формується середовище, сприятливе для розмноження хвороботворних бактерій
- Хворі зуби. У вкрай рідкісних випадках дитячий гайморит має одонтогенное походження, тобто, викликається запаленням коренів зубів верхньої щелепи. Така причина запалення верхньощелепних пазух зустрічається у дітей від 12 років, так як тільки в цьому віці зубні корені стають більш-менш розвиненими
Гайморові пазухи у дітей різного віку.
Як визначити, ознаки
Дорослим необхідно своєчасно розпізнати гайморит у дітей, симптоми у кожної дитини можуть виявлятися по-різному.
До отоларинголога потрібно звернутися, якщо:
- нежить не проходить більше 5-7 днів;
- дитину мучать головні болі, які посилюються у вечірній час;
- носове дихання утруднене – постійно закладений ніс, виділень може не бути;
- з’явилися болі навколо перенісся;
- часто болять вуха і погіршений слух;
- температура тіла підвищена;
- спостерігаються зубні болі, але стоматолог не бачить причини.
Необов’язково повинні проявитися всі симптоми, що можуть бути присутнім деякі з перерахованих. Якщо з’являється гайморит у дитини 5 років, то його можна запитати про самопочуття.
Способи виявлення гаймориту у дитини:
- визначити закладена одна ніздря або дві. Зазвичай при нежиті прохідність повітря відсутній. При гаймориті часто закладена одна ніздря;
- натиснути на ямочки щоки або внутрішній кут ока. При захворюванні виникнуть больові відчуття;
- якщо з носа випливають гнійні виділення, то в пазухах йдуть серйозні запальні процеси;
- попросити дитину зробити нахили головою по сторонах. Під час гаймориту з’являється біль у переніссі.
Як вилікувати гайморит у дитини і уникнути ускладнень?
Потрібно вчасно звернутися до лікаря. Серйозні наслідки пов’язані з переходом захворювання у хронічну стадію. Ускладнення після гаймориту виникають через анатомічної будови черепа. Верхня стінка гайморової порожнини знаходиться поруч з очима і головним мозком, а нижня – розташовується, торкаючись верхньої щелепи.
При хронічній формі гаймориту запальні процеси можуть перейти на кісткові тканини і викликати остеомієліт. При гнійному захворюванні, якщо рідина потрапить у черепну порожнину, може розвиватися менінгіт. Такі випадки трапляються дуже рідко.
Якщо у дитини виявили кон’юнктивіт, періостит (запалення верхньої щелепи), ангіну, погіршення слуху (отит), краще перевіритися на хронічний гайморит.
Серед можливих ускладнень також можуть бути наслідки, спричинені поширенням інфекції з крові. До таких захворювань відносять:
- запалення легенів;
- міокардит;
- ревматизм;
- артрит;
- бронхіт;
- нефрит.
Відмінності від нежиті
Патологію гайморових западин буває досить складно відрізнити від звичайного нежитю, особливо якщо мова йде про дітей молодшого віку. Лікар повинен звернути увагу на скарги, анамнез, дані огляду, а також обов’язково провести діагностичні дослідження.
Збираючи скарги, рекомендується розмовляти не тільки з батьками, які можуть спотворювати інформацію з-за неправильного розуміння, але і з дитиною, особливо якщо він вже перебуває в свідомому віці і може відповідати на питання лікаря.
Звертають увагу на такі ознаки гаймориту у дітей, які допоможуть відрізнити його від нежиті:
- уточнюють, ускладнене дихання через обоє носових ходу або тільки через один: односторонній гайморит зазвичай супроводжується одностороннім закладеністю з ураженої сторони, в той час як для нежитю характерна закладеність з обох сторін;
- обов’язково звертають увагу на больовий симптом і його особливості: для нежитю поява болю взагалі не є характерним ознакою, на відміну від гаймориту, для якого властиві скарги на біль, що посилюється при спробі схилити голову в бік, а також облегчающуюся при висякуванні з’явився на деякий час;
- уточнюють, чи є болючість при натисканні в області пазух: при нежиті дитина спокійно дасть доторкнутися до обличчя, при гаймориті він буде скаржитися на біль або спочатку почне вередувати при спробах провести огляд.
| Ознака | Гайморит | Нежить |
| Слабкість | Так (часто температура вище 38 градусів) | Найчастіше немає (при ГРВІ температура може підвищиться до 37,5 градусів) |
| Болі | Так, особливо при надавливаниипостукивании | Немає |
| Особливість виділень | Частіше рясні виділення гнійного характеру | Поступове зміна особливостей виділень |
При появі симптомів, що нагадують гайморит, необхідно звернутися до ЛОР-лікаря, який грамотно оцінить скарги пацієнта, проведе огляд і використовую діагностичні заходи, остаточно підтвердить діагноз. Тільки після цього можна приступати до лікування патології.
Діагностика та лікування гаймориту у дитини
- антибіотики
- протизапальні засоби
- симптоматичні ліки
- імуностимулятори
У лікуванні гаймориту у дітей важливе місце також займають фізіопроцедури.Приймати антибіотики при гаймориті потрібно в обов’язковому порядку. Батьки дуже бояться цих сильних препаратів. Але ризик ускладнень запалення гайморових пазух куди більше, Чим шкоди від ліків.
- Пенициллиновые – Аугментин, Оспамокс або Амоксил
- Макроліди – Азитросан, Сумамед
- Цефалоспорини – Супракс
Лікування гаймориту антибіотиками: Супракс.
Дітям до 14 років їх дають у вигляді сиропу або суспензії, старше 14 років — у таблетках. Дозування і тривалість курсу лікування визначає лікар.
Антибіотики при гаймориті у дітей також можна використовувати місцево – у вигляді спреїв і аерозолів в ніс. Дуже ефективні в боротьбі з цією хворобою Изофра і Биопарокс.
Лікування гаймориту антибіотиками: Биопарокс.
Від температури, якщо вона вище 38,5 градусів, дитині призначають препарати-антипіретики, такі як дитячі Нурофен, Парацитомол, Еффералган або Пиарон в сиропах, суспензіях і ректальних супозиторіях (свічках). У разі сильного жару рекомендується вводити внутрішньом’язово Анальгін з Димедролом.
Нурофен і Еффералган для дітей при гаймориті з температурою.
Щоб ніс «дихав», дитині запалення гайморових синусів призначать краплі, які мають судинозвужувальну ефектом, – Нафтизин, Назо –спрей бебі, Санорин, Піносол, інші.
Піносол — судинозвужувальні масляні краплі.
- Щоб зняти набряклість слизової носа і пазух, необхідно давати дитині антигістамінний препарат – Едем, Супрастин, L-цет, інші
У період хвороби для стимуляції імунітету дитини йому прописують Умкалор, інші аналогічні препарати, аскорбінову кислоту та інші вітаміни
- Фізіопроцедури дітям при гаймориті можна робити в поліклініці і вдома. Якщо є небулайзер, через нього можна дихати антисептиком Декасаном, аміно-капроновою кислотою або звичайним хлоридом натрію
- Через паровий інгалятор або, по-старому, над тазиком, дитині рекомендується дихати відварами трав, прополісом, ефірними маслами (лише в тому разі, якщо дитина – не алергік). У поліклініці дитині зроблять УВЧ, ультразвук або електрофорез
При гаймориті у дітей ефективні парові інгаляції.