Як виникає передраковий стан
Змінюють будову клітини зсередини, а значить провокують її переродження, деякі агресивні інфекції. Їх збудники здатні проникати в клітку і впроваджувати в ядро свою ДНК.
Головними інфекційними агентами передраку, за статистикою, є:
- вірус папіломи людини (ВПЛ), виявляється у 95% пацієнток з раком шийки матки;
- вірус герпесу 2 типу, в останні роки часто діагностують герпесу 1 типу;
- внутрішньоклітинні бактеріальні інфекції, такі як хламідія трахоматіс.
Додатково підвищує ймовірність розвитку передраку наявність декількох інфекцій або їх поєднання з ВІЛ.
Сприятливе середовище для розвитку патології створюють такі фактори:
- куріння;
- знижений імунітет;
- рання сексуальна активність, часта зміна партнерів;
- безконтрольне застосування гормональних контрацептивів;
- травми шийки матки, пов’язані з пологами чи абортами, використання внутрішньоматкової контрацепції;
- незбалансоване харчування, нестача вітамінів;
- вікові зміни репродуктивних органів;
- генетична схильність.
Найчастіше відмічається наявність відразу кількох негативних факторів, що погіршує прогноз і ускладнює лікування патології. Для успішної терапії потрібно змінити спосіб життя, інакше лікування не дасть результату, можливі рецидиви і повторні зараження.
[mrp postnumb=3]
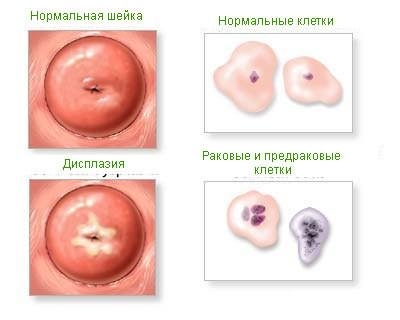
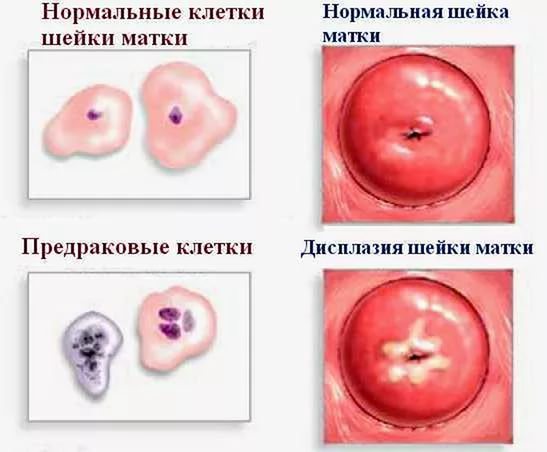
Під терміном ” дисплазія узагальнюють всі види передракових станів шийки матки. У спеціальній літературі і при постановці діагнозу, правильне наукова назва — цервікальна інтраепітеліальна неоплазія (ЦІН або CIN).
Про дисплазії кажуть, коли в шийковому епітелії відбуваються порушення вже всередині клітини. Змінюється розмір і форма ядра, іноді ядер стає дещо, з’являються зайві вакуолі. Зазвичай клітини схильні до прискореного поділу, але не поширюються за межі слизової оболонки.
Дисплазія розвивається починаючи з глибоких шарів епітелію, просуваючись до поверхневих шарів. Самий верхній шар при цьому не уражається і всі зміни протікають приховано, в серединних шарах тканин.
Класифікація:
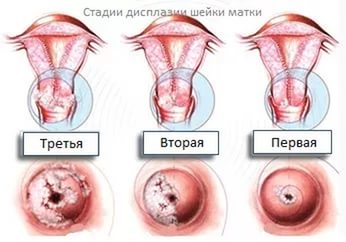
- CIN-I — легка ступінь дисплазії: порушено не більше третини товщини слизової, починаючи від базального шару (тканини основи);
- CIN-II — стан середньої тяжкості із зміною структури тканин і атиповими процесами в клітинах половини товщини слизової;
- CIN-III — важка ступінь дисплазії з ураженням більше 2/3 тканин, значними аномаліями клітин, їх швидким поділом.
- четвертої стадії дисплазії немає, за цією межею починається онкологія.
Цитологічні ознаки дисплазії:
- акантоз;
- гіперкератоз;
- паракератоз;
- посилення активності поділу клітин;
- дискаріоз: поліморфізм і вакуолізація ядер;
- проліферація клітин;
- осередки атипії.
Дві перші стадії медицина відносить до оборотним процесів. Своєчасне адекватне лікування може зупинити патологічний процес. За рахунок зростання нормальних клітин, аномальні «виштовхуються» на поверхню і відторгаються.
Ерозія
Патологічний стан являє собою пошкодження слизового покриву вагінальної частини цервікального каналу. Після стоншування і подальшого відторгнення багатошарового плоскоклітинного епітелію тканина заміщається циліндричними клітинами. Справжня ерозія локалізується навколо зіва матки.
Грамотний гінекологічний огляд дозволяє без зусиль виявити пошкодження епітелію, наявність яскраво-червоного плями. Після вилучення дзеркал із статевих шляхів, лікар спостерігає незначна кровотеча, що підтверджує його припущення щодо розвитку ерозії.
Жінку турбують наступні явища:
- болючість під час статевого контакту;
- поява нехарактерних виділень з піхви. Секреція має в’язку консистенцію, мажущий характер, бежевий колір або відтінок іржі;
- загальна слабкість через хворобливості в крижовій області;
- іноді підвищується температура тіла.
Тривалість істинної ерозії становить кілька тижнів, після чого відбувається процес активного заповнення пошкоджених тканин циліндричними клітинами. Вони переміщуються з структури цервікального каналу. Процес носить назву «ектопія», що вказує на розвиток псевдоерозії.
Ерозія шийки матки має доброякісне походження, але своєю наявністю створює сприятливі умови для появи злоякісних новоутворень.
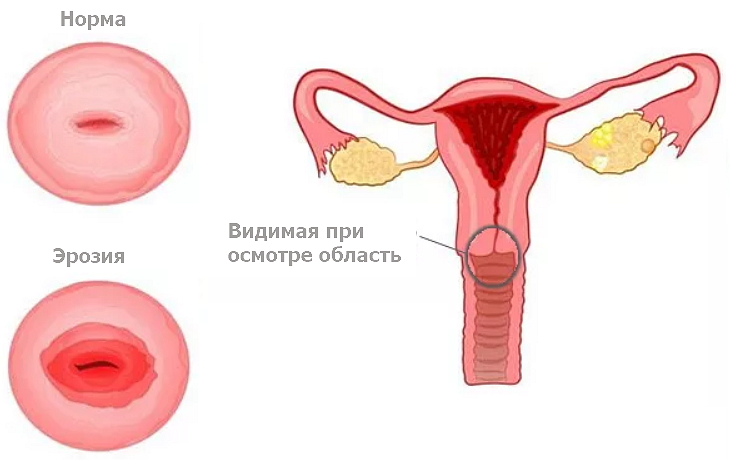
Ерозія шийки матки
Поліпи
Розташовуючись на шийці, вони являють собою обмежене розростання епітеліальної тканини, забезпеченою залозистим компонентом. Поділяються на прості та аденоматозні (схильні до підвищеного росту).
Тривалий час пацієнтка не підозрює присутність поліпів, оскільки симптоматика не проявляється якимись явищами.
Турбують незначні болі під час інтимної близькості, виникнення піхвових виділень (сукровичной консистенції). Ознаки пояснюються тим, що при близькості відбувається пошкодження поліпа.
Огляд з застосуванням дзеркал надає спеціалісту більше відомостей. Новоутворення візуалізується у вигляді круглого наросту рожевого відтінку, подовженої структури, що має ніжку. Поліпи характеризуються рівною або зернистою поверхнею.
Щільність, як і структура поліпа, зустрічається різна — в залежності від того, чи є всередині нього компонент із сполучної тканини. Новоутворення схильні до прискореного зростання.
Папілома
Розростання на шийці матки тривалий час не вдається виявити, оскільки у жінки немає скарг на стан статевої системи. До лікаря пацієнтка звертається з іншого приводу — щодо підвищення піхвових виділень, появи хворобливості всередині статевих шляхів.
Попередній діагноз встановлюють вже після гінекологічного огляду.
Папілома являє собою світло-рожевий або чорний наріст соскоподібного структури, утворений з тканин і розташований на покриві. Новоутворення має чіткі межі, відокремлене від здорових ділянок. Характеризується високим ризиком переродження в злоякісну пухлину.
Ендометріоз
Стан характеризується розростанням слизового покриву матки за межі дітородного органу. Сприятливі умови для цього процесу — перенесені пошкодження, проблемні пологи, часті аборти. На покриві візуалізуються вогнища синього або бурого кольору різної величини і форми.
Ендометріоз ділиться на генітальний і внутрішній — аденоміоз. У другому клінічному випадку симптоматика стає більш вираженою.
Пацієнтку турбують наступні явища:
- Больовий синдром — неприємне відчуття виникає внизу живота, поширюється на попереково-крижовий відділ спини. По завершенні місячних усувається самостійно.
- Порушення менструального циклу, болісне протягом місячних (з підвищенням температури тіла), збільшення об’єму виділеної крові.
- Збільшення матки в розмірах і товщині тканини.
- Присутність в виділеної крові великих згустків, фрагментів оболонки маткової.
- Безпліддя, обумовлене формуванням спайок і гормональним дисбалансом.
Ендометріоз очолює ряд гінекологічних патологій з підвищеним ризиком переродження тканини і клітин зокрема.
Ектропіон
Захворювання виникає внаслідок перенесеного пошкодження шийки матки, розширення цервікального каналу. Це створює сприятливі умови для його вивертання, з подальшим оголенням слизового покриву.
Шийка зазнає кістозне переродження, збільшується в товщині і обсягах, покривається рубцями.
Ектропіон не виявляється специфічною симптоматикою, тому пацієнтка тривалий час не здогадується про наявність у неї патології.
Основні ознаки захворювання:
- підвищення обсягу вагінальних виділень,
- больовий синдром — у нижній частині живота і попереково-крижовому відділі спини спостерігається дискомфорт,
- маткові кровотечі, а також кровомазание в період між менструаціями,
- виділення крові після інтимної близькості.
Захворювання супроводжується ендоцервіцітом і ерозією шийки матки.
Цервіцит
Захворювання характеризується запаленням слизового покриву шийки матки. Патологія зустрічається у жінок у віці від 20 до 40 років. У гінекології розрізняють ендоцервіцит (вражений епітелій цервікального каналу) і экзоцервицит (запалення піхвової частини шийки матки).

По мірі розвитку захворювання, з’являються наступні симптоми:
- вагінальні виділення. Крім фізіологічних белей, відбувається посилене вироблення каламутній секреції;
- больовий синдром. Пацієнтку турбує дискомфорт у нижній частині живота, ниючі відчуття спостерігаються в попереково-крижовій області;
- змінюється якість інтимної близькості. Під час статевого акту жінка відчуває гостру біль і відчуття тиску;
- дизурія. Відбувається розлад сечовипускання за рахунок почастішання позивів, зниження обсягу урини, відчуття печіння в сечовипускальному каналі.
Якщо жінка зневажає регулярним відвідуванням гінеколога, запальний процес ускладнюється, обсяг і величина шийки збільшуються. Додатково формуються ерозії. Інфекція поширюється на прилеглі відділи статевої системи. Розвиваються ділянки заміщення клітин одного типу іншим.
Лейкоплакія
Характерна риса патології — ороговіння багатошарового епітелію відбувається тільки ділянками, осередково. Зони поразки стають овальними, бежевого кольору. Характеризуються чітко окресленими краями, лускатою поверхнею і видимим поділом капілярною сіткою на кілька форм. Вогнища патології ущільнені, трохи підносяться над здоровою тканиною.
Лейкоплакія являє собою бляшку, розташовану на слизовому покриві шийки. Новоутворення переважно світлого відтінку, йому притаманні прискорені і при цьому порушені явища ороговіння.
Лейкоплакія не звертає на себе уваги, оскільки не має виражених клінічних проявів. Виділяють лише окремі ознаки, при спостереженні яких можна запідозрити наявність патології:
- збільшення вагінальних виділень,
- дискомфорт під час інтимної близькості,
- підвищена сухість в промежині і геніталіях, викликає інтенсивний свербіж.
Зона бур
Шийка — це видима при гінекологічному огляді частина матки, видатна в піхву. Її поверхня покрита багатошаровим плоским епітелієм (МПЕ), здатним протистояти інфекціям, травм і патологічно агресивному середовищі піхви.
Внутрішня поверхня шийки (цервікальний канал), покрита зовсім іншим типом епітелію — циліндричним. Він ніжніший, одношаровий і не пристосований для випробувань, що припадають на вагінальну частину. Колір тканин яскравий, червоний, дозволяє визначати зону переходу (трансформації) у зовнішньому зіві.
Межа між цими тканинами найбільш вразлива, гінекологи називають її «зона бур» або зона трансформації, так як саме тут виникає велика частина патологій (як онкологічно небезпечних, так і фонових).
Умовно небезпечними є будь-які зміни в покривних тканинах шийки матки. Але відрізняють фонові та передракові захворювання шийки матки за основною ознакою — порушена чи морфологія клітини.
Фонові процеси
Ерозія
— патологічний процес на піхвової
частини шийки матки, що характеризується
у початковій стадії дистрофією і
десквамацією плоского багатошарового
епітелію (виразки, ерозія) з
подальшим розвитком на ерозований
поверхні циліндричного епітелію.
Виділяють
справжню ерозію і псевдоэрозию.
Справжня
ерозія шийки матки— пошкодження і
десквамація багатошарового плоского
епітелію піхвової частини шийки матки
навколо зовнішнього зіву.
1.
Запальна (внаслідок мацерації
і відторгнення епітелію), частіше в репродуктивному
віці.
2. Травматична (травмування,
наприклад, піхвовими дзеркалами), частіше
в постменопаузальному віці.
3.
Постожоговая (після відторгнення струпа
в результаті хіміо-, електро – або
кріовпливу), частіше в репродуктивному
віці.
4. Трофічна (при випаданні
матки, після променевої терапії), частіше в
постменопаузальному віці.
5.
При
огляді в дзеркалах неозброєним оком
ерозія має яскраво-червоне забарвлення, легко
кровоточить. Крім сифілітичної,
трофічної та ракової ерозії всі
інші види швидко піддаються
епідермізаціі і через 1-2 тижні
покриваються багатошаровим плоским
епітелієм.
При
кольпоскопії справжня ерозія визначається
як дефект епітелію з оголеною
подэпителиальной стромою, при цьому дно
нижче рівня багатошарового плоского
епітелію, краю чіткі. Після застосування
3 % розчину оцтової кислоти дно істинної
ерозії блідне, при використанні
розчину Люголя дно забарвлення не
сприймає, забарвлюється тільки
навколишній багатошаровий плоский
епітелій.
При гістологічному дослідженні
виявляється відсутність епітеліального
покрова на кордоні з істинним багатошаровим
плоским епітелієм. На поверхні цього
патологічного ділянки видно відкладення
фібрину, і кров.
Справжня
ерозія відноситься до нетривалим
процесів: існує не більше 1-2
тижнів, і переходить в псевдоэрозию.
Псевдоерозія
(ендоцервікоз) шийки матки— заміщення
багатошарового плоского, епітелію
циліндричним назовні від перехідною
між ними зони при різних передують
патологічних процесах. При відсутності
останніх дане явище називається
ектопією.
1.
Прогресуюча — утворення залізистих
структур на поверхні і в глибині
шийки матки. Шийка збільшується за
рахунок розростання циліндричного
епітелію та залоз слизових оболонок
цервікального каналу, а також в результаті
резервно-клітинної гіперплазії.
2.
Стаціонарна — друга фаза псевдоерозії,
під час якої частина ерозованими
залоз залишається під наростаючим
багатошаровим плоским епітелієм і
перетворюється в ретенційні кісти
(наботовы кісти), які бувають поодинокі
або множинні, їх діаметр 3-5 мм.
3.
Гоїться (эпидермизирующая) — після
лікування запальних процесів,
усунення гормональних порушень.
Процес загоєння відбувається у зворотному
порядку: циліндричний епітелій
витісняється багатошаровим плоским,
утворюється з резервних клітин.
Циліндричний епітелій псевдоерозії
піддається дистрофії з подальшою
десквамацією. Псевдоерозія зникає
при повному відторгненні циліндричного
епітелію з утворенням залізистих
структур. Але часто кістозні освіти
залишаються.
Кісти бувають різних
розмірів: від 2-3 мм до 1 -2 см, за рахунок цього
деформується і збільшується шийка
матки. При заміщенні плоского епітелію
циліндричним на-блюдаются явища
непрямий метаплазії (диференціювання)
резервних клітин в клітини багатошарового
плоского епітелію.
При цьому відбувається
ороговіння зрілого метапластического
епітелію у формі кератозу (повне
ороговіння клітин без ядер з утворенням
кератогиалинового шару), паракератоз
(неповне ороговіння клітин без
кератогиалинового шару, але з ядрами),
гіперкератозу (надмірне ороговіння
епітелію).
Поліпи
шийки матки— це розростання
слизової оболонки каналу шийки матки
у вигляді ніжки з соединительнотканным
стрижнем, вкриті багатошаровим плоским
або циліндричним епітелієм з залозистими
структурами в товщі.
1.
Прості поліпи — залізисті або
залозисто-фіброзні освіти без
проліферативних змін.
2.
Аденоматозні поліпи — железитые
структури з проліферативною активністю,
мають вогнищевий чи дифузний характер.
Мікроскопія
поліпів: структури невеликих розмірів
(від 2 до 40 мм у діаметрі), овальної або
округлої форми, з гладкою поверхнею,
звисають у піхву на тонкому
підставі. Поліпи мають темно-рожевий
відтінок, м’якої або щільної консистенції
(в залежності від змісту фіброзної
тканини).
Поверхня поліпів може бути
покрита багатошаровим або циліндричним
епітелієм. У першому випадку поліп має
гладку поверхню з відкритими протоками
залоз і деревовидно розгалуженим судинами,
у другому — сосочковую поверхню.
При
проліферації спостерігається посилений
зростання поліпа, а при епідермізаціі —
перекриття залізистих структур
багатошаровим плоским епітелієм і
зупинка росту. Поліпи з дисплазією
відносяться до передракових станів.
Клінічна
картина: Виникнення скарг і
об’єктивні ознаки патологічного
процесу залежать від супутніх
захворювань статевих органів. У поліпах
ендоцервіксу часто виникає
плоскоклітинна метаплазія (непряма
метаплазія резервних клітин циліндричного
епітелію).
До вторинних змін
відносяться розлади кровообігу
(без запальної реакції),
супроводжуються набряком строми і
застійними явищами в судинах. При
наявності вторинних змін можуть бути
сукровичні виділення.
Доброякісна
зона трансформації (зона доброякісної
метаплазії)— перетворення призматичного
епітелію (ПЕ) в багатошаровий сквамозный
(плоский) епітелій (МСЕ).
Зона
трансформації утворюється на місці
колишній ектопії ПЕ в результаті процесів
регенерації і епідермізаціі. Процес
регенерації відбувається тільки після
руйнування ектопії в межах нормального
плоского епітелію.
Найчастіше заміщення ПЕ
здійснюється шляхом епідермізаціі.
При цьому багатошаровий плоский епітелій
утворюється з резервних клітин,
розташованих між базальною мембраною
і ПЕ ектопії. Під дією кислого середовища
у піхву резервні клітини превращатся
у незрілий, а надалі — у функціонально
повноцінний багатошаровий плоский
епітелій.
При
кольпоскопії розрізняють закінчену і
незакінчену зону трансформації.
Незакінчена
зона трансформації. При розширеній
кольпоцервикоскопии виявляються
білі або біло-рожеві плями з гладким
рельєфом ( клітини ПЕ в процесі метаплазії
набувають будова клітин МСЕ, зберігаючи
слизепродуциру-ющую функцію).
Локалізація
плям різна — по центру або
периферії ектопії, тобто на границі її з
МСЕ. Осередки метаплазированного епітелію
можуть набувати форму смужок,
«мов», «материків». В зоні вогнищ
метаплазированного епітелію часто
зберігаються вивідні протоки
функціонуючих залоз.
Можуть спостерігатися
деревовидно розгалужені кровоносні
судини. По мірі прогресування
метаплазії зменшуються ділянки ектопії
ПЕ, на шийці матки визначається суцільна
зона МСЕ. При змазуванні розчином
Люголя незакінчена зона трансформації
слабо і нерівномірно забарвлюється
(«мармуровий малюнок»).
Закінчена
зона трансформації— це слизова
оболонка шийки матки, покрита МСЕ та
одиничними або множинними
ретенційними кістами. МСЕ перегороджує
вихід секрету залози і створює напругу
в кісті, в результаті поверхнева
стінка піднята над навколишнім залозу
епітелієм.
Колір ретенційних кіст
залежить від характеру їх вмісту —
від блакитного до жовто-зеленого.
Кольпоцервикоскопическая картина до
і після впливу оцтової кислоти
не змінюється, так як в покривному
епітелії немає слизепродуцирующих клітин,
а судини ретенційних кіст не містять
м’язового шару, тому не реагують
на кислоту.
Папілома— осередкове розростання багатошарового
плоского епітелію з явищами ороговевания.
Порівняно рідкісна форма ураження
шийки матки. При огляді за допомогою дзеркал
на піхвової частини її визначається
папилломатозные розростання у вигляді
розеток, зовні схожі з екзофітної
формою раку. Папілома може бути
рожевого або білястого кольору, чітко
відмежована від навколишньої тканини.
При
кольпоскопической картині на її
поверхні визначається велика
кількість деревовидно розгалужених
судин. При нанесенні на папілому 3 %
розчину оцтової кислоти судини
спазмуються і сосочки бліднуть.
Ендометріоз
шийки матки. Внаслідок травматизації
слизової оболонки шийки матки під час
обстеження або лікування виникають
умови для імплантації ендометріальних
клітин. Вони, розмножуючись, утворюють вогнища
субепітеліального ендометріозу.
Кольпоскопічна
картина: темно-червоні або синюшні,
обмежені, кілька підносяться
утворення різної величини і форми.
При гістологічному дослідженні
виявляються залозисті структури
ендометрію, крововиливи і мелкоклеточная
інфільтрація сполучної навколишнього
тканини.
Еродований
ектропіон— виворіт слизової
оболонки шийки матки, що характеризується
наявністю псевдоерозію і рубцевої
деформації шийки матки.
Етіологічним
чинником є розширення цервікального
каналу і травматизація шийки матки
(після пологів, абортів).
Передракові захворювання шийки матки
[mrp postnumb=3]
Ерозія

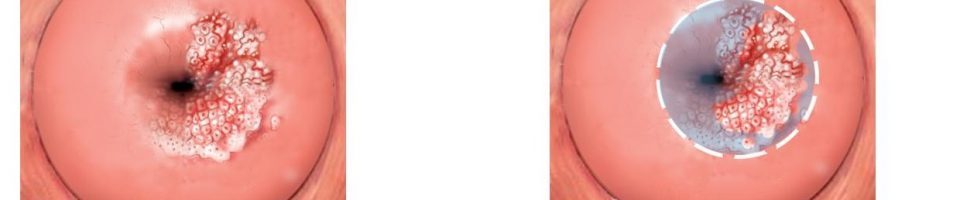
Ерозія шийки матки
Еритроплакія
Під впливом шкідливих факторів шар слизової оболонки шийки матки атрофується. Процес стоншування покриву позначається на стані органу і самопочуття жінки. При огляді шийка матки набрякла, у зіву візуалізується пляма яскраво-червоного кольору, не пов’язане із запаленням.
Кондиломи
Являють собою новоутворення довгастої форми, блідого кольору. Розміщуються на шийці матки, виявляються завдяки ретельному гінекологічного огляду. Проростає всередину тканини, але підносяться над її поверхнею.
Поява пояснюється вірусом папіломи людини, додатково — розростанням багатошарового епітелію, проникненням ороговілих ділянок в глибинну поверхню тканини. Їх виникнення в 8 з 10 випадків поєднується з явищем лейкоплакії.
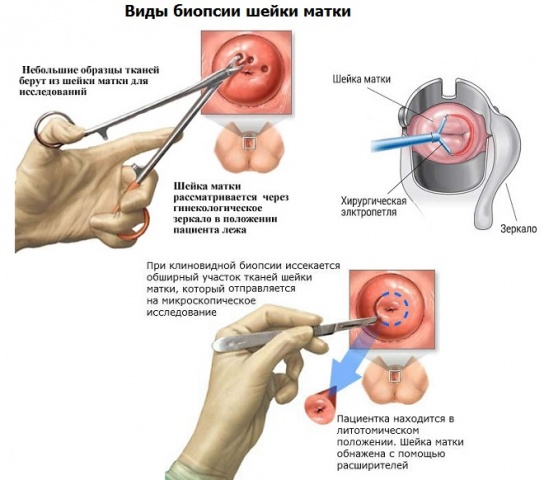
Для визначення онкологічного походження новоутворення, проводять гістологічне дослідження. У пацієнтки відщеплюють частина кондиломи (попередньо знеболюють). За результатами аналізу вдається виявити койлоцити — атипові клітини.
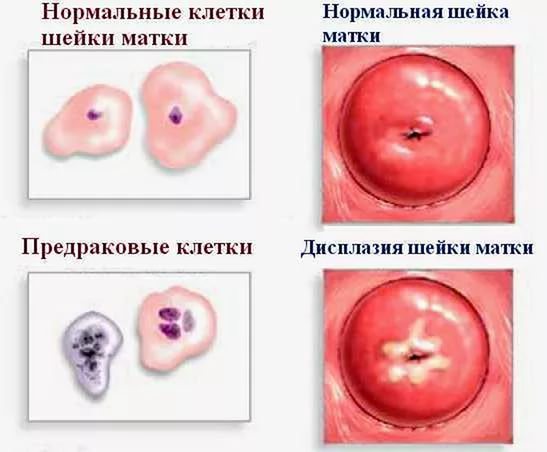
Дисплазія
У гінекології поява цього стану, вказує на передраковий стан, свідчить про необхідність виконання ще більш ретельної діагностики. Явища властиво відразу кілька морфологічних змін.
Додаткова небезпека захворювання полягає в практично повній відсутності клінічних проявів. Іноді дисплазія пов’язана з наявністю шеечной ерозії або інший гінекологічною патологією. Тоді стан організму жінки супроводжує виражена симптоматика.
- запальний процес жіночих статевих органів, що провокують заміщення нормального плоского епітелію;
- зараження жінки папіломавірусом 16-го і 18-го типів з високим онкологічним ризиком;
- зараження будь-яким типом папіломавірусу поряд із зараженням цитомегаловірусом, хламідіозної інфекцією, герпесом або вірусом імунодефіциту людини;
- травмування шийки матки у процесі проведення хірургічних втручань на статевих органах;
- порушення вироблення гормонів;
- зниження імунного статусу;
- безвідповідальність у виборі статевого партнера;
- віковий фактор;
- спадковість;
- куріння;
- застосування деяких контрацептивних препаратів.
Зазвичай фонові або передракові патології не з’являються з однієї причини – до розвитку процесу призводить патогенез декількох факторів, що мають значення для організму.
Профілактика
Профілактика раку шийки матки включає:
- Відмова від випадкових статевих зв’язків.
- Дотримання інтимної гігієни.
- Своєчасна реалізація репродуктивної функції.
- Регулярні огляди у гінеколога.
- Обов’язкове обстеження при плануванні вагітності.
- Своєчасне лікування виявленої фонової та передракової патології шийки матки.
Ефективним методом профілактика раку є вакцинація проти ВПЛ. Перед постановкою щеплення не зайвим буде проконсультуватися з лікарем.
3. Атипова гіперплазія
– введення 17-оксипрогестерону капронат
у безперервному режимі: 1-й етап –
внутрішньом’язово по 500 мг 3 рази на тиждень
протягом перших 2 місяців, потім по 500 мг
2 рази в тиждень (3-й і 4-й місяць лікування),
в наступні 5-й і 6-й місяці лікування –
по 500 мг 1 раз на тиждень;
2-й етап – з
3-5-го дня менструальноподібна реакції
призначають естроген-гестагенні препарати
типи однофазних оральних контрацептивів
по 1 таблетці протягом 21 дня, всього 6
циклів. У молодих жінок, для яких
бажана вагітність, на другому
етапі лікування показане застосування
препаратів, що стимулюють овуляцію
(кломіфену);
– введення 17-оксипрогестерону капронат
у другу фазу умовного менструального
циклу (з 14-го по 19-й день) у дозах 750-1000 мг
в місяць. Тривалість лікування 9-12 місяців.
– у випадку повної впевненості відсутності
злоякісних змін в ендометрії
можна призначати естроген-гестагенні
препарати звичайною протизаплідною
схемою (в репродуктивному віці)
– в передменструальному періоді призначають
17-оксипрогестерону капронат в безперервному
режимі по 250 мг 2-3 рази в тиждень. Тривалість
лікування 8-12 місяців;
– при виявленні анатомічних
змін у яєчниках і неефективності
адекватної гормональної терапії обсяг
операції залежить від варіанту
гиперпластического процесу ендометрія
і стану яєчників;
– при рецидиві процесу методом вибору
є пангистерэктомия;
– у період постменопаузи екстирпація
матки з придатками показана при
аденоматозних зміни ендометрію,
при рецидивуючій залозисто-кістозної
гіперплазії ендометрію, особливо в
поєднанні з такими захворюваннями, як
цукровий діабет, гіпертонічна
хвороба, ожиріння.
екстирпація матки з видаленням піхвової
манжетки і збереженням яєчників у
молодих жінок;
при наявності протипоказань до операції
слід використовувати променеву терапію.
─ Дистанційне або внутрішньопорожнинне
опромінення з наступною розширеною
екстирпації матки;
─ Розширена екстирпація матки з
наступною дистанційною гамма-терапією.
При наявності протипоказань до операції
слід використовувати поєднане променеве
лікування.
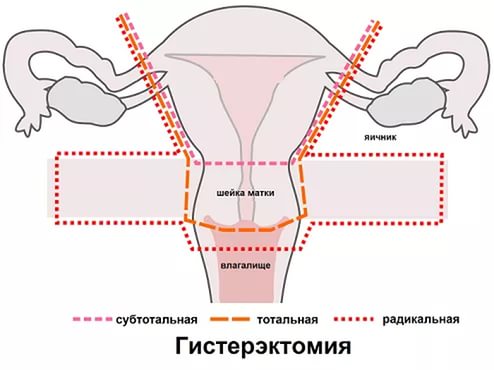
Розширена екстирпація матки полягає
у видаленні матки з придатками і верхній
частиною піхви, параметральной
клітковини, регіонарних лімфатичних
вузлів, розташованих по ходу зовнішніх,
внутрішніх і загальних клубових судин
і в запірательной ямці.
4. II стадія – частіше застосовують
поєднаний метод променевої. Операція
показана тим хворим, у яких поєднана
променева терапія не може бути проведена
в повному обсязі, а ступінь місцевого
поширення пухлини дає можливість
виконати радикальне втручання.
5. III стадія– поєднана променева
терапія;
6. IV стадія– симптоматична
терапія;
Протипухлинні лікарські
засоби (блеомицин, проспидин, препарати
платини) – частіше використовуються при лікуванні
рецидивів і метастазів.
Отже, при раку шийки матки використовують
такі методи лікування;

─ Хірургічний;
─ Комбінований – два використання
принципово різних методів лікування
(променевого та хірургічного).
─ Поєднаний променевої;
─ Хіміотерапія;
─ Комплексний – використання всіх
трьох способів впливу (хірургічного,
променевого і лікарської).
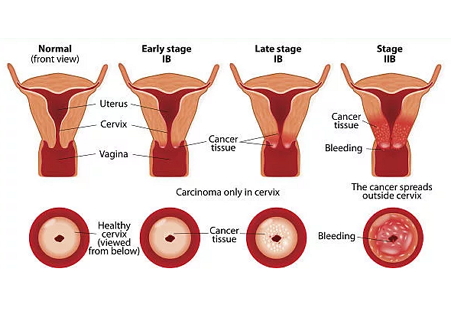
П’ятирічна виживаність хворих на рак
шийки матки при Іб стадії становить
75-80%, при II стадії – 60%, при III стадії –
35-40%, в середньому при всіх стадіях – близько
60%.
Профілактика раку шийки матки складається
в своєчасному виявленні і лікуванні
передракових станів шийки матки.
Важливу роль відіграють профілактичні
огляди жінок у жіночих консультаціях,
спеціальних оглядових кабінетах
поліклінік, де проводять гінекологічне
дослідження та забір матеріалу для
цитологічного дослідження.
-стадія 1а – пухлина обмежена одним
яєчником, асциту немає, з відсутністю
проростання або розриву капсули або з
такими;
-стадія 16 – пухлина обмежена обома
яєчниками, з відсутністю проростання
або розриву капсули або з такими;
-стадія 1в — пухлина обмежена одним
або обома яєчниками, але при наявності
очевидного асциту або визначаються
ракові клітини у змивах.
-стадія 2а – розповсюдження та/або
метастази на поверхні матки і/або
труб;
-стадія 2б – розповсюдження на інші
тканини тазу, включаючи очеревину і матку;
– стадія 2в – розповсюдження на тканини
таза, очеревину і матку, є очевидний
асцит або визначаються клітини в змивах.
3) стадія 3 – розповсюдження на один або
обидва яєчника
– стадія 3а – мікроскопічні метастази
по очеревині
– стадія 36 – макрометастазы по очеревині
менше або рівні 2см;
– стадія 3в – метастази по очеревині більше
2см і/або метастази в регіонарних
лімфатичних вузлах.
4) стадія 4 – розповсюдження на один
або обидва яєчники з віддаленими метастазами.
При наявності випоту в порожнині плеври
повинні бути позитивні цитологічні
знахідки, щоб віднести випадки до стадії
4. Метастази в паренхімі печінки
відповідають стадії 4.
0 стадія – преинвазивная карцинома
(атипова гіперплазія ендометрія);
– 1а стадія – пухлина обмежена
ендометрієм;
– 1б стадія – інвазія в ендометрій на
1см.;
– 1у стадія – інвазія в ендометрій більше
1см, але немає проростання серозної оболонки;
II стадія – пухлина вражає тіло і
шийку матки, регіональні метастази не
визначаються;
ІІІа стадія – пухлина інфільтрує
серозну оболонку матки і/або є
метастази в придатках матки і/або в
регіональних лімфатичних вузлах тазу;
ІІІб стадія – пухлина інфільтрує
клітковину таза і/або наявні метастази
у піхву;
IVа стадія – пухлина проростає сечовий
міхур і/або пряму кишку;
IVб стадія – пухлина будь-якого ступеня
місцевого і регіонального розповсюдження
з певними окремими метастазами,
у тому числі в пахово-стегнових або
поперекових лімфатичних вузлах.
Класифікація захворювань шийки матки
(Класифікація складена проф. О. В. Коханевич)
– папілярний рак
– залозистий рак (аденокарцинома)
– солідний рак
– саркома
– гранулезоклеточный рак
– злоякісна текобластома
– дисгерминома (семинома) – злоякісна
швидкозростаюча та метастазирующая
пухлина яєчника, що розвивається з
гоноцитів (первинних недиференційованих
статевих клітин). Зазвичай дисгерминома
розвивається в дисгенетических гонадах
у молодих жінок з відсутністю або
недорозвитком вторинних статевих
ознак.
– тератобластома;
– рак Крукенберга – первинний осередок при
це може розташовуватися в шлунку,
підшлунковій залозі, кишечнику, жовчному
міхурі;
– метастатична аденокарцинома –
метастаз з молочної залози.
Т0 – первинна пухлина не визначається;
Т1 – пухлина обмежена яєчниками;
Т2 – пухлина вражає один або обидва
яєчника з поширенням на таз;
Т3 – пухлина вражає один або обидва
яєчника, поширюється на тонку
кишку або сальник, обмежена малим
тазом, чи є внутрішньочеревні
метастази за межами малого таза або
у лімфатичних вузлах заочеревинного
простору;
2) N – регіонарні лімфатичні вузли
(регіонарними для яєчників є
клубові, бічні сакральні,
парааортальні, пахові лімфатичні
вузли)
N0 – немає ознак ураження лімфатичних
вузлів;
N1 – є ураження регіонарних
лімфатичних лімфовузлів;
NХ – недостатньо даних для оцінки
стану регіонарних лімфатичних
вузлів;
М0 – немає ознак віддалених метастазів;
М1 – наявні віддалені метастази;
Мх – недостатньо даних для визначення
віддалених метастазів;
G1 – прикордонна злоякісність;
G2 – явна злоякісність;
GЗ – ступінь злоякісності не може
бути встановлена.
1) Характерний швидкий ріст, метастатичне
ураження великого сальника, розповсюдження
пухлини з парієтальної і вісцеральної
очеревині. Часто метастази спостерігаються в
парааортальних і надключичних
лімфатичних вузлах, пупку, печінки, на
плеврі;
2) Патогномонічні ознаки відсутні;
– біль внизу живота;
– загальна слабкість, підвищена втомлюваність;
– іноді нудота і блювання;
– запор, чергується з проносом;
– відчуття розпирання в надчеревній
області;
– відчуття важкості внизу живота;
– постійний біль;
– збільшення живота за рахунок асциту;
– може бути випіт у плевральних
порожнинах;
– поява ознак серцево-судинної
і дихальної недостатності;
– набряки на нижніх кінцівках.
2) Ультразвукове дослідження черевної
порожнини;
3) Комп’ютерна томографія черевної
порожнини;
4) Цитологічне дослідження
вмісту, отриманого при пункції
черевної порожнини через заднє склепіння
піхви;
5) Лапароскопія;
6) Імунологічне дослідження –
визначення пухлинного асоційованого
антигену СА-125;
7) Методи дослідження, уточнюючі
стан суміжних органів – іригоскопія,
екскреторна урографія.
1) Застосовують хірургічний, комбінований
і комплексний методи;
2) Лікування частіше починають з оперативного
втручання, при якому визначають
стадію пухлинного процесу і видаляють
пухлина повністю або частково;
3) У хворих з великим поширенням
пухлини або різким ослабленням організму
на першому етапі лікування краща
хіміотерапія. Операцію можна зробити
пізніше, коли під впливом хіміотерапії
пухлина зменшиться і стане рухомий.
4) Якщо радикальна операція виявляється
нездійсненною, то доцільно видалити
хоча б основні маси пухлини;
5) Якщо злоякісна пухлина
виявлена в одному віддаленому яєчнику,
необхідна повторна операція з метою
видалення матки, придатків, залишених
під час попереднього втручання і
великого сальника;
6) Якщо хвора визнана повністю
неоперабельний під час чревосеченія,
проводять біопсію і видаляють повністю
асцит з дренуванням черевної порожнини;
– використовується як до, так і після
радикальних та нерадикальних операцій;
– лікарські протипухлинні
препарати застосовують по одному
(монохимиотерапия) або в поєднанні один
з одним (поліхіміотерапія);
– при монохіміотерапії можна використовувати
тиофосфаны (Тво-ТЭ5), циклофосфан;
– комбінована хіміотерапія при раку
яєчників більш ефективна. Можливо
використання наступних комбінацій
хіміопрепаратів – циклофосфан,
5-фторурацил, метотрексат, цисплатин,
адріаміцін;
– лікарський лікування повинно проводитись
за умови систематичного контролю
за показниками периферичної крові;
8) Променева терапія майже не використовується
в якості самостійного способу
лікування. Вона може бути застосована у вигляді
дистанційної гамма-терапії або
внутрибрюшинного введення радіоактивного
колоїдного золота.
Профілактика злоякісних
новоутворень яєчників полягає
в своєчасному розпізнаванні і видалення
доброякісних пухлин яєчників.
– T is – преинвазивная карцинома;
– T0 – первинна пухлина не визначається
– T1 – карцинома обмежена тілом матки;
– T2 – карцинома поширюється на шийку
матки, але не за межі матки;
– T3 – карцинома поширюється за
межі матки, включаючи піхву, але
залишається в межах малого тазу;
– T4 -карцинома поширюється на
слизову оболонку сечового міхура або
прямої кишки і/або виходить за межі
малого таза;
– N0 – метастази у регіональних лімфатичних
вузли не визначаються;
– N1 – наявні метастази у регіональних
лімфатичних вузлах;
– Nx – недостатньо даних для оцінки
стану регіональних лімфатичних
вузлів;
– М0 – немає ознак віддалених метастазів;
– M1 – є віддалені метастази;
G1 – високий ступінь диференціювання;
G2 – середній ступінь диференціювання;
G3 – низький ступінь диференціювання або
недиференційований рак;
Gx – ступінь диференціювання не
встановлена.
1) кров’янисті або гноевідние виділення
з статевих шляхів;
2) у жінок репродуктивного віку
– порушення менструального циклу
вигляді метрорагії, рідше у вигляді
міжменструальних кровотеч;
3) біль – виникає при поширеному
процесі і пов’язана з розтягуванням стінок
матки вмістом порожнини або
здавленням нервових стовбурів раковим
інфільтратом;
4) порушення функції суміжних органів
(при переході на них пухлини);
5) по мірі прогресування процесу
матка збільшується в розмірах,
рухливість її зменшується.
1) анамнез;
2) бимануальные дослідження;
3) рентгенологічне дослідження;
4) ультразвукове дослідження;
5) гістероскопічне дослідження;
6) цитологічне дослідження;
7) роздільне вишкрібання слизової
оболонки каналу шийки і тіла матки з
наступним гістологічним дослідженням
зіскрібка.
– при ураженні пухлиною тільки
слизової оболонки тіла матки слід
проводити екстирпацію матки з
придатками;
– при ураженні пухлиною області
перешийка, перехід її на цервікальний
канал або наявність рентгенологічних
ознак метастазів у регіональних
лімфатичних вузлах слід робити
розширену екстирпацію матки з
придатками і лімфаденектоміей зовнішніх,
внутрішніх і лімфатичних запирательных
вузлів.
– у разі ураження пухлиною слизової
оболонки матки на значному протязі,
вираженою, вираженої інвазії її в
міометрій в післяопераційному періоді
проводиться дистанційна гамма-терапія
у дозі 40-46 Гр;
– поєднане променеве лікування в якості
самостійного виду терапії може
бути використання при наявності
протипоказань до операції і неможливості
радикального видалення пухлини з-за
значного поширення її на
параметральну клітковину, зв’язковий
апарат матки.
– при відсутності можливості
біохімічного визначення рецепторів
прогестерону в пухлині орієнтовно
може бути використане передопераційне
призначення гестагенів з подальшою
морфологічною оцінкою їх впливу на
пухлина у віддаленій матці;
– як гормональних препаратів
використовуються 17-оксипрогестерона
капронат, гестагени пролонгованої
дії (депостат, провера);
– тривалість гормонального лікування
визначається індивідуально;
– при наявності протипоказань до
операції та променевому лікуванню гормональну
терапію проводять протягом усього життя
після встановлення діагнозу.
П’ятирічна виживаність хворих після
комбінованого лікування становить
70%, після променевого лікування – 40-60%.
Профілактика раку тіла матки полягає
у проведенні коригувальних лікувальних
заходів у хворих з диэнцефальными
порушеннями і зміненими яєчниками.
1) жінки з пізнім настанням
менопаузи;
2) жінки з ожирінням, цукровим діабетом
і гіпертонічною хворобою;
3) жінки з рецидивуючими матковими
кровотечами і високими показниками
естрогенної насиченості в постменопаузі;
4) жінки з ановуляторными циклами;