Класифікація хвороби
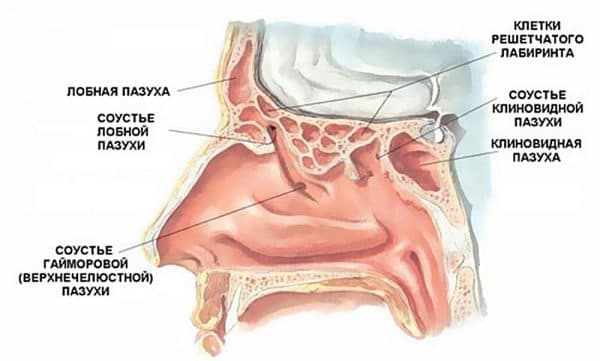
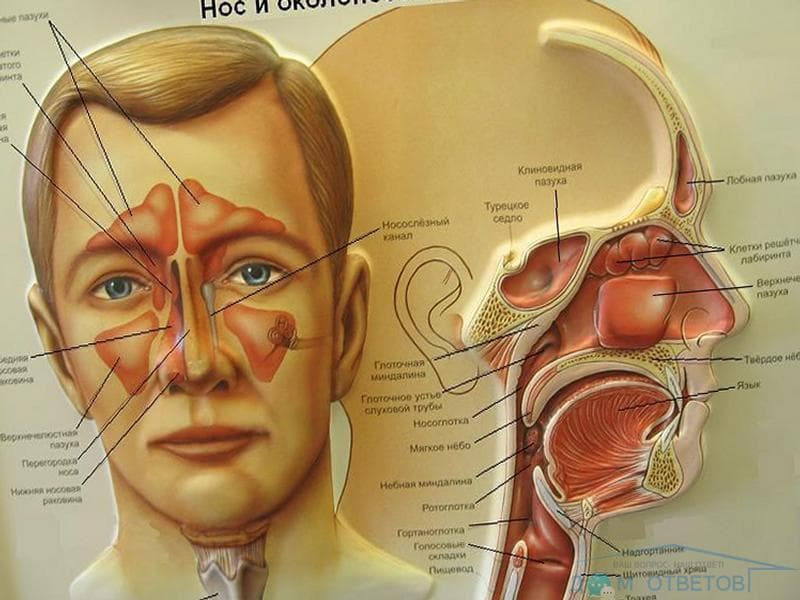
Для того щоб зрозуміти, що це етмоїдит, а не інша патологія з подібною симптоматикою, необхідно звернутися до анатомії гратчастої (этмоидальной) кістки. Внутрішня частина останньої вистелена слизовою оболонкою і має кілька камер, заповнених повітрям.
Цей елемент складається з двох пластинок, через які проходять кровоносні судини і нюховий нерв. Верхня частина кістки формує носову перегородку і контактує з іншими носовими пазухи. Тому розглянуте захворювання протікає за типом риніту та інших подібних патологій. При цьому етмоїдит характеризується запаленням тканин, що належать до гратчастої кістки.Спровокувати патологію можуть стафілококова або стрептококова інфекції. Також тканини в носових порожнинах можуть запалитися при зараженні організму грип, адено-, ріно – і короновирусами. Крім того, грибкова мікрофлора здатна призвести до появи хвороби.Зараження вказаними вірусами або бактеріями не завжди викликає запалення тканин, носових пазух. Розвиток хвороби відбувається внаслідок зниження імунітету, що сприяє активному розростання патогенної мікрофлори. Крім того, причини виникнення етмоїдиту обумовлені наступними чинниками:
- хвороби горла і носа;
- алергічний риніт;
- врождение патології і дефекти носа.
З-за близького розташування носових
пазух етмоїдит нерідко розвивається у вигляді ускладнення гайморит, фронтиту.Якщо не проводиться адекватне лікування, і запальний процес поширюється за межі початкової зони, то виникають фронтоэтмоидит або гаймороэтмоидит. Коли патологія вражає кілька пазух, то виявляється двостороння форма хвороби. У цьому випадку говорять про перебіг (пансинусита).У групу ризику розвитку етмоїдиту входять пацієнти з аденоїдами або поліпами. Такі нарости, що формуються в порожнині носа, перешкоджають нормальному відтоку слизу. В результаті в пазухах виникають оптимальні умови для росту і розвитку патогенної мікрофлори, що провокує запалення місцевих тканин.
При первинному інфікуванні решітчастої кістки развиваеся гострий етмоїдит. У разі якщо патологія набуває запущений характер, формується хронічна форма хвороби.Локалізація запального процесу визначає наступні форми патології:
- право – і лівостороння;
- двостороння.
У разі поширення запального процесу виникають такі форми захворювання:
- Гаймороэтмоидит. В зону ураження входять гайморові пазухи.
- Фронтоэтмоидит. Запалення протікає в області чола.
- Риноэтмодит. Патологія поширюється на слизову оболонку носової порожнини.
- Сфеноэтмоидит. Запальний процес вражає клиноподібну пазуху.
Залежно від особливостей симптомів патологія класифікується на наступні типи:
- Поліпозно. Ця форма патології розвивається на тлі хронічного етмоїдиту. Захворювання провокують поліпи, з-за яких набряк поширюється на гратчастої кістки. На останній з’являються аналогічні новоутворення. Спровокувати полипозную форму етмоїдиту може затяжний нежить (риносинусит).
- Катаральний. Причиною розвитку цієї форми захворювання є вірусні агенти, які вразили носові пазухи. При катаральному типі захворювання виникають множинні симптоми, характерні для гострого етмоїдиту.
- Гнійний. Найбільш небезпечна форма патології. Характеризується підйомом температури тіла до високих показників, болями в голові й очах, загальною слабкістю і вираженою інтоксикацією організму.
Поділ етмоїдиту на окремі форми дозволяє підібрати найбільш оптимальне лікування.
З прилеглих органів запальний процес переходить на клітинки гратчастого лабіринту. При запаленні гайморової та лобової пазух уражаються, як правило, передні, а в разі запалення клиноподібної пазухи – задні чарунки.
Потрапивши на слизову оболонку комірок, мікроорганізми розмножуються і ушкоджують її клітини, а також проникають вглиб тканин. Далі з’являються ознаки запалення (набряк, звуження просвітів осередків та їх вивідних проток).
Анатомія будови слухового апарату людини
Ці зміни призводять до порушення відтоку рідини з гратчастого лабіринту. У дітей патологічний процес може поширитися на кістку з подальшим її руйнуванням. Наслідком патології стають гнійні ускладнення етмоїдиту: абсцеси, нориці, емпієма.
Класифікація
За характером перебігу розрізняють хронічний і гострий етмоїдит. Залежно від характеру виділень етмоїдит ділять на наступні види:
- катаральний синусит;
- набряково-катаральний синусит;
- гнійний синусит;
- поліпозний синусит.
В залежності від сторони ураження:
- лівобічний етмоїдит;
- правобічний етмоїдит;
- двосторонній етмоїдит.
Запальний процес в этмоидальных синусах може мати гострий або хронічний характер. Це впливає на ступінь вираженості клінічних проявів патологічного процесу.
В залежності від того, з якого боку вражені пазухи, запалення може бути лівостороннім, правостороннім або двостороннім.
На підставі характеру виділень з порожнини носа виділяють катаральний, гнійний та поліпозний етмоїдит.
Запалення може бути первинним і вторинним (розвивається в результаті поширення інфекції з інших хронічних вогнищ: каріозних зубів, фарингіту та ін).
- За характером перебігу етмоїдит поділяють на гострий і хронічний.
- По локалізації патологічного процесу виділяють лівобічний, правобічний і двосторонній етмоїдит.
- За характером виділень етмоїдит поділяють на катаральний, гнійний, набряково-катаральний, поліпозний.
- Захворювання буває первинним і вторинним. Первинний етмоїдит починається гостро з різкого підйому температури до значних цифр, появи симптомів диспепсії та інтоксикації. Вторинний етмоїдит є ускладненням наявної в організмі патології.
(пансинусита).
Причини захворювання у дорослих і дітей
Серед причин розвитку захворювання основне місце займає інфекційні захворювання, що пригнічують імунну функцію організму. Існують і такі причини, як:
 хронічний нежить будь-якого бактеріального або вірусного патогенезу;
хронічний нежить будь-якого бактеріального або вірусного патогенезу;- часті застуди;
- грибкові інфекції в зв’язку зі зниженим імунітетом;
- алергічний нежить;
- кожна з форм синуситу (провокуюча причина);
- хронічні захворювання носа;
- аденоїдит (найчастіше стадії загострення або після видалення атрофованих піднебінних мигдаликів);
- ускладнення захворювань, викликаних вірусом (кір, скарлатина);
- у новонароджених дітей причиною розвитку стає бактеріємія (сепсис), шлях передачі у даному випадку – вертикальний.
Крім причин, існують фактори, що підвищують ризик розвитку этмоидального синуситу:
- анатомічна будова носоглотки: вузькі носові ходи, вузькість осередків гратчастої кістки;
- травми носа призвели до його деформації, наприклад, перелом носової перегородки;
- генетична схильність.
Деякими вченими висувалися припущення, що генетичні захворювання можуть приводити до хронічних синуситів, однак ця теорія не була доведена.
Етмоїдит у дітей зустрічається як ускладнення на фоні вірусної інфекції. У дорослих рідше на увазі повністю дозрілої імунної системи.
Основні збудники етмоїдиту – віруси ГРВІ (грипу, парагрипу, аденовірусної та риновірусною інфекції), бактерії з групи стафілококів і стрептококів, а також патогенні грибки. У рідкісних випадках визначаються відразу кілька інфекційних агентів.
Етмоїдит рідко розвивається самостійно. У дітей і дорослих хвороба зазвичай є ускладненням інших інфекційних захворювань ЛОР-органів: ринітів, синуситів. У новонароджених етмоїдит може розвинутися на тлі внутрішньоутробного, шкірного або пупкового сепсису.
Причинами етмоїдиту є наступні фактори:
- Проникнення інфекції в носову пазуху.
- Ускладнення інших захворювань: кору, менінгіту, фронтиту, скарлатини, риніту, грипу, енцефаліту, гаймориту.
- Поширення інфекції від інших органів через кров, наприклад, при тонзиліті.
- Зниження імунітету.
- Анатомічні патології.
- Травми носової перегородки і обличчя.
- Алергічна схильність.
Первинне запалення клітин гратчастого лабіринту виявляється рідко. Зазвичай етмоїдит стає ускладненням вірусних інфекцій носоглотки і верхніх відділів дихальної системи: ГРВІ, аденовірусного і риновирусного запалення носової порожнини, грипу.
Рідше захворювання провокується патогенними стафілококами, стрептококами, гемофільної паличкою, грибами або їх комбінаціями. У дітей пусковими факторами можуть бути скарлатина, кір, краснуха та інші інфекції дитячого віку.
Виникнення запального процесу в синусі сприяють:
- Хронічні ЛОР-патології. Інфікування гратчастого синуса сприяють уповільнені або часто рецидивуючі риніти (в тому числі алергічного походження), гайморити, фронтити, ларингіти, фарингіти, тубоотиты, різні варіанти тонзилітів. У дитячому віці велике значення мають аденоїдні розростання, аденоїдити.
- Недостатність імунітету. Етмоїдит розвивається на тлі пригнічення активності місцевого та загального імунітету. Ці стани можуть бути обумовлені тривалою або безконтрольної антибактеріальною терапією, ВІЛ-інфекцією, цукровим діабетом або іншими ендокринопатія. Рідше в ролі факторів виступають онкологічні процеси, гемобластози, декомпенсовані хронічні соматичні захворювання, первинні генетично обумовлені імунодефіцити.
- Травматичні пошкодження. Погіршення дренажу пазухи і створення сприятливих умов для патогенної флори відзначається при травматичних деформаціях з порушенням нормальної конфігурації решітчастої кістки, які спостерігаються при важких черепно-мозкових травмах, великих оперативних втручаннях на лицьовій області.
- Аномалії розвитку. Одним з важливих этиофакторов етмоїдиту є порушення повноцінного дренування порожнини гратчастого лабіринту. Цей стан спостерігається при вроджених вадах носоглотки: занадто вузьких вхідних отворах осередків, звуженні середнього носового ходу, деформації носової перегородки.
Головною причиною розвитку захворювання є проникнення в порожнину решітчастої кістки вірусів або бактерій.
Інші провокуючі фактори, що сприяють розвитку захворювання:
- Перенесені гострі вірусні респіраторні захворювання. При попаданні вірусу в верхні дихальні шляхи виникає набряк слизової оболонки. Може виведення слизу з носової порожнини, вона накопичується в пазухах. При цьому створюються сприятливі умови не тільки для розмноження вірусів, але й для приєднання бактеріальної інфекції.
- Хронічні захворювання верхніх дихальних шляхів. Являють собою хронічний осередок інфекції, в результаті чого збільшується ймовірність розвитку гнійного процесу.
- Алергічні захворювання (риніт). Характеризується підвищеною продукцією слизу і порушенням її швидкого виведення. Внаслідок цього запальна рідина накопичується в синусах носа.
Збільшують ймовірність розвитку захворювання викривлена носова перегородка, наявність поліпів, аденоїдів та інших утворень в носових ходах, шкідливі звички та ін
Первинне зараження (гострий етмоїдит)
Гострий этмодит постає на тлі інфікування носових пазух бактеріальною мікрофлорою. До ознак патології відносять такі клінічні явища:
- головні болі;
- закладеність носа;
- підвищена температура тіла;
- висока втомлюваність;
- біль, що локалізується в носі або очницях;
- загальна слабкість;
- ниючий біль в області чола;
- світлочутливість;
- поява світло-жовтих виділень з носових пазух.
Важливо проводити лікування этмодита при появі перших симптомів. Запущена патологія викликає деформацію і руйнування стінок решітчастих комірок кісток, з-за чого запальний процес поширюється на очниці.
У групу ризику виникнення подібних ускладнень належать діти та літні пацієнти.Гостра форма захворювання розвивається стрімко. У перший день у пацієнта температура тіла піднімається до 39-40 градусів. Одночасно з цим відзначаються напади блювоти і сплутаність свідомості. Нежить з’являється через кілька годин.Характер клінічної картини змінюється в залежності від типу збудника. Деякі патогенні організми атакують нервову систему, тому пацієнт відчуває сильні головні болі. Крім того, людина в перші години стає збудженим. Потім цей стан змінюється апатією.
При гострій формі етмоїдиту симптоми можуть бути більш виражені, у такому випадку говорять про первинному вигляді гострого перебігу. При вторинному вигляді виникають ускладнення в результаті захворювання.
| Загальні симптоми | Ознаки первинного этмоидального синуситу | Ознаки вторинного этмоидального синуситу |
|---|---|---|
| Виражений головний біль | Температура до 38-39 0С | Висока температура |
| Утруднене носове дихання | Погіршення самопочуття, апатія, занепад сил | Рясне виділення слизу з гнійним вмістом і специфічним запахом |
| Субфебрильна температура | Диспепсичний синдром у вигляді блювання та нудоти | Больові відчуття поширюються на очі і очні яблука |
| Рясні слизові виділення без сторонніх домішок і запаху | Розвиток токсикозу | Утруднення в русі очного яблука |
| Болі в області кореня носа, під очима набряки | Біль у переніссі | Змінюється колір шкірних покривів в області запалення. |
Захворювання може протікати стрімко, перші симптоми з’являються через 2-3 дні після потрапляння патогенного мікроорганізму в носову порожнину.
Симптоми гострого катарального етмоїдиту:
 нудота;
нудота;- слабкість;
- запаморочення;
- почервоніння очей (всередині лускаються капіляри);
- набряклість повік;
- втрата почуття нюху;
- біль і набряк перенісся.
При катаральному типі захворювання не відзначається гіпертермії.
Симптоми гострого гнійного етмоїдиту:
- гіпертермія до 40 0 С;
- гострий біль у переніссі;
- закладеність носа;
- рясні виділення переважно гнійного характеру;
- смердючий запах з носа;
- біль в яснах, зубах;
- набряклість і біль століття і області під ними;
- рясне сльозотеча;
- інтоксикація організму.
Гнійний етмоїдит загрожує розвитком важких ускладнень, в тому числі попадання патогенної флори в життєво важливі органи і тканини. У дітей гній руйнує будова кістки, сприяє утворення нориць.
Переваги пункційного лікування гострого синуситу: можливість швидкої і цілеспрямованої евакуації гнійного відокремлюваного з порожнини навколоносовій пазухи згідно з основоположними принципами гнійної хірургії.
Важливим фактором. визначальним позитивне значення пункційного лікування, вважають можливість місцевого впливу антибактеріальних, протизапальних, антисептичних і ферментативних засобів безпосередньо на слизову оболонку приносових пазух.
Пункцію клітин гратчастого лабіринту через варіабельності їх анатомічної будови вважають недоцільною, незважаючи на наявні публікації, пропагують даний метод. Трепанопункции лобової пазухи роблять набагато рідше і тільки за суворими показаннями.
В останній чверті минулого століття багато досліджень було присвячено підбору спеціальних многосоставных сумішей для введення в навколоносових пазух при їх запаленні. Недоліками цього методу вважають дуже швидку мимовільну евакуацію лікувальних речовин через природні протоки, неможливість суворого дозування вводяться речовин, відсутність стандартизації процедур і різних лікувальних установах, важко прогнозоване взаємодія компонентів складних сумішей, відсутність відомостей про наслідки впливу лікарської речовини безпосередньо на запалену слизову оболонку приносових пазух.
Так, введення в верхньощелепну пазуху більше 100 000 Од бензилпеніциліну призводило до порушення транспортної функції миготливого епітелію слиэистой оболонки, що вистилає пазуху, а адже саме мукоциллиарный транспорт вважають одним з основних механізмом евакуацію патологічного вмісту з пазухи.
Застосування пролонгованих депо-препаратів на основі ланоліну, вазеліну і оливкової олії для введення в навколоносові пазухи, в даний час представляє лише історичний інтерес.
З метою зменшення кількості повторних пункцій був запропонований метод постійного дренажу. Основа методу – встановлення постійної дренажної трубочки в порожнину пазухи. Трубка необхідна для багаторазових повторних промываиий пазухи, без додаткових пункцій.
Не заперечуючи цілого ряду позитивних моментів даного методу, хотілося б, однак, зауважити, що сам дренаж – це чужорідне тіло для приносових пазух. Постійне багатоденне подразнення запаленої слизової оболонки даними чужорідним тілом може звести нанівець всі очевидні переваги методу катетеризація,
За допомогою методу діалізу навколоносових пазух намагалися компенсувати недоліки дуже швидкої мимовільної евакуації складних лікувальних сумішей через природні протоки. Принцип методу полягав у тому, що лікарські суміші вводили в пазухи краплинно за допомогою стандартних систем для внутрішньовенного краплинного введення лікарських речовин, сполучених з пункційної голкою, введеної в пазуху, або ж з перебували в пазусі катетером.
Метод мав цілий ряд переваг перед звичайним струминним введенням лікарських сумішей. У той же час для нього повною мірою характерні всі зазначені вище недоліки введення складних лікарських сумішей в навколоносові пазухи.
Метод аерації придаткових пазух заснований на тому, що погано піддається звичайній антибіотикотерапії анаеробна флора гине при введенні в паэуху чистого кисню. Кисень вводять з допомогою понижувального тиск редуктора безпосередньо через пункційну голку або ж через постійний катетер. Недолік методу – небезпека емболії кровоносних судин.
Проаналізувавши всі переваги і недоліки методу пункційної терапії гострих синуситів, можна зробити певні висновки. При наявності слиэисто-гнійного відокремлюваного пункції приносових пазух вважають необхідними обов’язковим методом лікування.
Пункційної лікування варто застосовувати за суворими показаннями тільки при наявності слизово-гнійного відокремлюваного в пазусі, що перешкоджає проведенню комплексної патогенетичної терапії. При катаральних синуситах, сопровождайщихся лише набряком (нехай навіть значним) слизової оболонки навколоносових пазух і помірною кількістю виділень в пазухах, пункція не показана.
Можливості сучасної комплексної патогенетичної фармакотерапії гострих синуситів (загальна і місцева антибіотикотерапія, загальна і місцева протизапальна терапія, секретомоторная і секретолітична терапії дозволяють значно зменшити кількість пункцій на курс лікування.
Можливості сучасної фармакотерапії дозволяють відмовитися від практики введення складних комплексних лікарських сумішей безпосередньо в пазух. Для промивання придаткових пазух досить використовувати антисептичні розчини.
Антибіотикотерапія і муколітична терапія повинні бути стандартизовані на основі офіцинальними препаратів системної дії, або ж місцевих препаратів, спеціально призначених для ендоназального введення.
Як вже було показано, ключова ланка в патогенезі гострих синуситів – блокада соустий приносових пазух унаслідок набряку слизової оболонки. У зв’язку з цим одним з основних напрямків симптоматичної (а в певному сенсі і патогенетичної) терапії гострих синуситів вважають відновлення прохідності цих соустий, так звану розвантажувальну терапію.
Препаратами, що дозволяють різко зменшити набряк слизової оболонки, що виконує просвіт соустий навколоносових пазух, і тим самим на якийсь час відновити їх прохідність, є судинозвужувальні засоби (деконгенсанты).
В деякій мірі цього ефекту можна досягти застосуванням протизапальних препаратів системного (фенспірид) і особливо місцевого (фузафунгин) дії, а також секретолитических засобів (синупрет, миртол).
Судинозвужувальні засоби (деконгенсанты) можна призначати як місцево, у вигляді носових крапель, аерозолів, гелю або мазі, так і перорально. До першої групи відносять ефедрин, нафазолин, оксиметазолін, ксилометазолин та ін.

Для перорального введення призначені псевдоефедрин, фенілпропаноламін і фенілефрин, причому їх практично завжди призначають у комбінації з антигістамінними препаратами: лоратадином, цетиризином, хлорфенаміном.
Можливі ускладнення
Етмоїдит — важка патологія, що вимагає невідкладної терапії. Гостра форма захворювання швидко переходить в хронічну, яка погано піддається лікуванню і призводить до розвитку небезпечних ускладнень.
- Руйнування гратчастого лабіринту і освіта емпієми часто закінчується проривом гною через очну ямку в порожнину черепа. У хворих відзначається лихоманка і ознаки ураження внутрішньочерепних структур.
- Флегмона і ретробульбарний абсцес формуються в результаті переходу запалення з слизової оболонки этмоидальных пазух на очну ямку. Симптоми цих патологій — різкий біль, набряк повік, зміна положення очного яблука і зниження гостроти зору.
- Менінгіт, арахноїдит і абсцес мозку, внутрішньочерепні ускладнення етмоїдиту, пов’язані з гнійним запаленням мозкових оболонок.
Етмоїдит потребує термінового лікування з двох причин. По-перше, гостра фаза досить швидко переходить в хронічну, внаслідок чого терапія стає скрутною. По-друге, і гостра і хронічна форма етмоїдиту можуть дати ускладнення, небезпечні для життя людини.
Найбільш часті ускладнення, до яких призводить запущений етмоїдит:
- Руйнування гратчастого лабіринту;
- Розвиток ускладнення на очі;
- Перехід запального процесу на внутрішньочерепні структури. Це може призвести до таких наслідків, як абсцес мозку і гнійний менінгіт.
Тривалий перебіг хронічної форми захворювання призводить до тяжких наслідків:
- Прорив гною через очну ямку в порожнину черепа. Відбувається при руйнуванні гратчастих кісток. При ураженні головного мозку виникають неврологічні розлади і гарячковий стан.
- Ретробульбарний абсцес, флегмона. Розвиваються, коли запалюються тканини очниці. Патології викликають різкий біль в проблемній зоні, зміна положення очей і зниження гостроти зору.
- Менінгіт та інші патології головного мозку. Ці захворювання часто призводять до смерті пацієнта.
Прогноз при этмоидите прямо залежить від наявності і типу ускладнень. При запаленні мозкових тканин пацієнти нерідко стають інвалідами.
Нелікований етмоїдит є серйозним патологічним процесом, який стає причинами ускладнень:
- руйнується решітчастий лабіринт;
- в зону ураження потрапляють близрасположенные органи і тканини;
- утворюються абсцеси (ретробульбарний, мозковий);
- флегмона очниці (процес, при якому гнійні маси течуть по м’язовим тканинам).
Особливо небезпечні ускладнення, які загрожують не лише здоров’ю, але й життю людини, спостерігаються при порушенні голови.
Виникає гнійний менінгіт, арахноїдит, запалення лобових і скроневих часток.
- Руйнування гратчастого лабіринту і освіта емпієми часто закінчується проривом гною через очну ямку в порожнину черепа. У хворих відзначається лихоманка і ознаки ураження внутрішньочерепних структур.
- Флегмона і ретробульбарний абсцес формуються в результаті переходу запалення з слизової оболонки этмоидальных пазух на очну ямку. Симптоми цих патологій – різкий біль, набряк повік, зміна положення очного яблука і зниження гостроти зору.
- Менінгіт, арахноїдит і абсцес мозку, внутрішньочерепні ускладнення етмоїдиту, пов’язані з гнійним запаленням мозкових оболонок.
Лікування хронічного гнійного риноэтмоидита
При хронічному этмоидите симптоми носять наступний характер:
- опухлі повіки (симптом найбільш виражений вранці, вдень проявляється помірно);
- гнійні і слизові виділення з носових пазух;
- утруднене дихання вранці;
- головні болі пульсуючого характеру;
- тяжкість в області перенісся;
- почервоніння і болю в очах.
При затяжному перебігу хронічної форми можлива деформація носової перегородки з-за розростаються поліпів. Тому при виникненні симптомів, що вказують на етмоїдит, лікування необхідно починати негайно.
В стадії хронізації етмоїдит переходить при відсутності лікування гострої форми захворювання, або при неправильно підібраній терапії. Зниження захисних функцій організму і часті захворювання ЛОР підвищують ризик розвитку хронічної форми етмоїдиту, однак найчастіше вони є передумовами до інфекційних та вірусних захворювань. Виділяють стадії ремісії та загострення.
Симптоматика хронічного етмоїдиту:
 знижений нюх;
знижений нюх;- слабкість, занепад сил;
- головні болі;
- біль у переніссі і біля кореня носа;
- збільшення больових відчуттів при нахилі голови;
- постійна закладеність носа;
- виділення з носа;
- набряклість і біль століття.
При хронічній формі этмоидального синуситу різко збільшується кількість відокремлюваної слизу, однак на консистенцію і запах це не впливає. Характер слизу залежить від морфологічних особливостей захворювання, а не від тяжкості перебігу. Слиз може бути абсолютно прозорою, а може набувати серозний характер.
До хронічного типу належить поліпозний тип захворювання. Він характеризується наступного ро клінічною картиною:
- через закладеності носа в решітчастому лабіринті починають рости поліпи;
- новоутворення повністю перекривають носове дихання, і перешкоджають надходженню повітря в порожнину пазухи;
- розвивається набряк;
- нюх знижується рідко.
Стадія ремісії змінюється періодом загострення на тлі загального захворювання, наприклад, аденовірусна інфекція.
Ефективне лікування хронічного гнійного риноэтмоидита, яке, однак, не гарантує запобігання рецидивів, може бути тільки хірургічним, спрямованих на широке розтин всіх уражених осередків гратчастого лабіринту, видалення патологічно змінених тканин, в тому числі і кісткових межячеистых перегородок, забезпечення широкого дренування утворилася післяопераційної порожнини, санацію її в післяопераційному періоді шляхом промивання (під слабким тиском!
) антисептичними розчинами, введення в післяопераційну порожнину репаранта та регенерантів в суміші з відповідними антибіотиками. Хірургічне лікування повинно поєднуватися із загальною антибіотикотерапією, імуномодулюючу, антигістамінну та загальнозміцнюючим лікуванням.
При закритій формі хронічного гнійного риноэтмоидита з наявністю concha bullosa можна обійтися «малою» хірургічним втручанням: люксацией середньої носової раковини в напрямку перегородки носа, розкриттям і видаленням середньої раковини, кюретажем декількох сусідніх комірок.
Сучасні досягнення в галузі загальної анестезіології практично повністю замінили цим методом місцеве знеболювання, яке, в якому б воно досконалому виконанні не проводилося, ніколи не досягає задовільного результату.
В даний час всі оперативні втручання на навколоносових пазухах проводять під загальним знеболюванням; іноді, для анестезії ендоназальний рефлексогенних зон, проводять эндоиазальную аплікаційну і иифильтрационную анестезію слизової оболонки носа в області ager nasi, верхній і середній носових раковин, перегородки носа.
Тривалий перебіг запального процесу і неефективність неоперативного лікування, наявність супутніх хронічного гаймориту та хронічного фарингіту, для яких встановлені показання до хірургічного лікування, рецидивуючий та особливо деформуючий поліпоз носа, наявність орбітальних і внутрішньочерепних ускладнень та ін.
Протипоказання
Серцево-судинна недостатність, що виключає проведення загального знеболювання, гострі запальні захворювання внутрішніх органів, гемофілія, захворювання ендокринної системи в стадії загострення та інші, що перешкоджають проведенню хірургічного лікування на навколоносових пазухах.
Розрізняють декілька способів доступу до гратчастого лабіринту, вибір яких диктується конкретною станом патологічного процесу і його анатомічною локалізацією. Розрізняють зовнішній, чрезверхнечелюстно-пазушный і внутриносовой способи.
У багатьох випадках розтин гратчастого лабіринту поєднують з оперативними втручаннями на одній або декількох приносових пазух. Такий метод, який став можливим у зв’язку з сучасними досягненнями в галузі загальної анестезіології і реанімації, отримав назву пансинусотомии.
[16], [17], [18], [19], [20]
Цей спосіб застосовується при ізольованому ураженні гратчастого лабіринту або його поєднанні з запалення клиноподібної пазухи. В останньому випадку розтин клиноподібної пазухи проводиться одночасно слідом за розкриттям гратчастого лабіринту.
Анестезія, як правило, загальна (интратрахеальный наркоз з тампонадою глотки, що запобігає попадання крові у гортань і трахею). При оперуванні під місцевою анестезією проводять тампонаду носа в задніх відділах для запобігання попадання крові в глотку і гортань.
Основними орієнтирами для хірурга є середня носова раковина і bulla ethmoidalis. При наявності concha bullosa видаляють її і bullae ethmoidalis. Цей етап операції, так само як і подальше руйнування межъячеистых перегородок, виробляють за допомогою конхотома або щипців Люка.
Цей етап забезпечує доступ в порожнині гратчастого лабіринту. За допомогою гострих ложечок виробляють тотальний кюретаж комірчастою системи, домагаючись повного видалення міжклітинних перегородок, грануляцій, поліпозних мас і інших патологічних тканин.
При цьому рух інструменту направляють ззаду наперед, дотримуючись особливої обережності при роботі ріжучою частиною кюретки або ложечки, спрямованої догори, не надто просуваючись медіально, щоб не пошкодити верхню стінку гратчастого лабіринту і решітчасту пластинку.
Не всі патологічні тканини можна видалити за допомогою кюретажу, тому їх залишки під контролем зору видаляють щипцями. Застосування видеоэндоскопического методу дозволяє найбільш ретельно провести ревізію як всієї післяопераційної порожнини, так і окремих, що залишилися не зруйнованими осередків.

Особливу увагу слід приділяти важкодоступним при ендоназально способі розкриття гратчастого лабіринту переднім клітинок. Застосування загнутою кюретки Галле в більшості випадків дозволяє провести їх ефективну ревізію.
У разі сумніву В їх ретельного очищення Ст. Ст. Шапуров (1946) рекомендує збити кістковий масив, що знаходиться попереду середньої раковини на місці крючковідного відростка. Це дає широкий доступ до передніх осередків гратчастого лабіринту.
Галле запропонував завершувати операцію выкраиванием клаптя із слизової оболонки, що знаходиться попереду середньої носової раковини, і вкладанням його в утворену операційну порожнину. Однак цей етап багато рипохирурги пропускають.
Кровотеча, що виникає під час розтину гратчастого лабіринту і кюретажу, зупиняють за допомогою вузьких тампонів, просочених ізотонічним розчином у слабкому розведенні адреналіну (на 10 мл 0,9% розчину натрію хлориду 10 крапель 0,01% розчину адреналіну гідрохлориду).
Подальший етап ендоназального втручання на решітчастому лабіринті може бути завершений розкриттям клиноподібної пазухи, якщо до цього є показання. Для цього можуть бути використані носові щипці-выкусыватель Гайека, що мають, на відміну від аналогічних щипців Чителли, значну довжину, що дозволяє досягати клиноподібну пазуху на всьому її протязі.
Післяопераційну порожнину пухко тампонують довгим тампоном, просоченим вазеліновим маслом і розчином антибіотика широкого спектру дії. Кінець тампона фіксують у передодня носа за допомогою ватно-марлевого якоря і накладають пращоподібну пов’язку.
При відсутності кровотечі, яке, в принципі, має бути остаточно зупинено у фінальній частині операції, тампон видаляють через 3-4 год. В подальшому післяопераційну порожнину промивають ізотонічним розчином натрію хлориду, зрошують відповідним антибіотиком.
При достатньому доступі до операційної порожнини доцільно зрошувати її масляними розчинами вітамінів, що володіють антигипоксантными і репаративні властивості, що удосталь містяться в олії обліпихи, кротолине, олії шипшини, а також такими препаратами репаративного дії, як солкосерил, метандиенон, нондралон, ретаболіл та ін.
Такий же принцип послеосперационного ведення хворого показаний і при інших оперативних втручаннях на навколоносових пазухах. Як показує наш досвід, ретельний догляд за післяопераційною порожниною із застосуванням сучасних репаранта та регенерантів забезпечує завершення ранового процесу протягом 7-10 днів і повністю виключає можливість рецидиву.
Цей вид подвійного оперативного вмешательстива практикується при необхідності одномоментної санації верхньощелепної пазухи і гомолатералыюго розтину гратчастого лабіринту. Розтин останнього виробляють після завершення операції по Колдуэллу – Люку.
Конхотомом або ложкою руйнують стінку верхньощелепної пазухи в верхнезаднемедиальном куті між глазничной і носової стінками. Щоб проникнути в порожнину гратчастого лабіринту через цей кут, слід перфорувати стінку верхньощелепної пазухи і проникнути через орбітальний відросток піднебінної кістки.
Це вдається досить легко через неміцність зазначених кісткових утворень. Для цього використовують гостру ложечку або конхотом. Момент проникнення в порожнину гратчастого лабіринту фіксується хрустким звуком ламається кісткової перегородки і відчуттям провалювання в порожнину лежить на шляху осередку.
Цими ж інструментами руйнують перегородки між осередками, дотримуючись осі інстументов і не відхиляючись у бік орбіти, так і медіально-догори в бік гратчастої платівки, а також розкривають середню носову раковину, розширюють отвір, повідомляє її з іншою масою осередків гратчастого лабіринту.
Цей прийом дозволяє створити гарний дренажний отвір між порожниною гратчастого лабіринту і середнім носовим ходом. Використовуючи сучасний метод видеомикрохирургии, можна детально ревізувати всі клітинки гратчастого лабіринту і при необхідності, просуваючись медіально-вглиб і кілька донизу проникнути в клиноподібну пазуху на відповідній стороні і провести її огляд за допомогою видеоволоконной оптики і екрану монітора, провести відповідні мікрохірургічні маніпуляції, спрямовані на видалення патологічного вмісту клиноподібної пазухи.
Діагностика
Поставити діагноз «етмоїдит» може тільки отоларинголог, після проведення необхідних діагностичних заходів.
- Збір анамнезу, облік скарг і фізичний огляд пацієнта.
- При проведенні огляду порожнини носа відмічається гіперемія, набряклість, слизові виділення серозного характеру.
- Шляхом пальпації визначаються болючі ділянки (перенісся – при этмоидите);
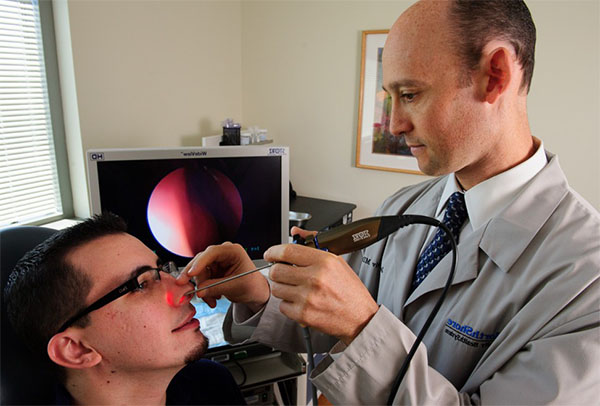
- Ендоскопія дозволяє оцінити стан осередків в придаткових пазух решітчастої кістки і встановити вогнище запалення.
- Проводиться комп’ютерна томографія і рентгеноскопія.
При необхідності проводиться забір крові на загальний аналіз і виділення носа на встановлення збудника захворювання.
Діагностика етмоїдиту полягає в загальному огляді на основі скарг хворого, за яким уже видно деякі прояви хвороби, а також у проведенні лабораторних і інструментальних процедур:
- Риноскопія.
- Аналіз крові.
- Рентгенограма носових пазух.
- Ендоскопічне дослідження.
- КТ та МРТ.
- Виняток дакріоциститу, періоститу кісток носа, остиомиелита верхньої щелепи.
Серед скарг можна відразу виділити типові для фронтиту локальну головний, біль в області надбровья, уточнити її характер і інтенсивність, бік ураження, наявність іррадіації в скроню чи тім’я; зовнішній вигляд і консистенцію відокремлюваного, час і особливості його надходження в порожнину носа або носоглотку
Хронічний фронтит – Діагностика
[24], [25], [26], [27], [28], [29], [30], [31]
При підозрі на етмоїдит проводяться наступні заходи:1. Аналіз крові. Метод вважається малоінформативним, так як показує наявність запального процесу в організмі, але не локалізацію патології.2.
Передня риноскопія. Ця процедура дозволяє виявити наявність почервоніння слизової оболонки, набряк тканин носа і звуження проходів, що характерно для запалення.3. Рентген, МРТ і КТ. Кожен з методів допомагає візуалізувати проблемну зону і визначити локалізацію запалення.4. Ендоскопія. Також дозволяє виявити локалізацію запалення, наявність гнійного ексудату, поліпів.
Щоб лікування було результативним, необхідно визначити тип збудника, що спричинив запалення тканин. Для цього проводиться бактеріологічне дослідження слизу, що виділяється з носа. На підставі отриманих результатів підбирається антибіотик.
Лікар-оториноларинголог, вислухавши скарги хворого і вивчивши анамнез життя і хвороби, ставить попередній діагноз і переходить до физикальному обстеження пацієнта.
Ознаками захворювання, які виявляються під час огляду пацієнта, є інфільтрація м’яких тканин в області ураження та набряк повік.
Пальпація медіального кута ока і основи носа помірно болюча.
Додаткові методи дослідження:
- У крові хворого визначаються характерні запальні ознаки: нейтрофільний лейкоцитоз зі зсувом формули вліво, підвищення ШОЕ. При хронічній формі захворювання цей аналіз є малоінформативним.
- Передня риноскопія дозволяє виявити гіперемію, набряк слизової носа, звуження носових ходів.
- Рентгенографія та комп’ютерна томографія – основні діагностичні методи, що дозволяють виявити затемнення ураженої пазухи.
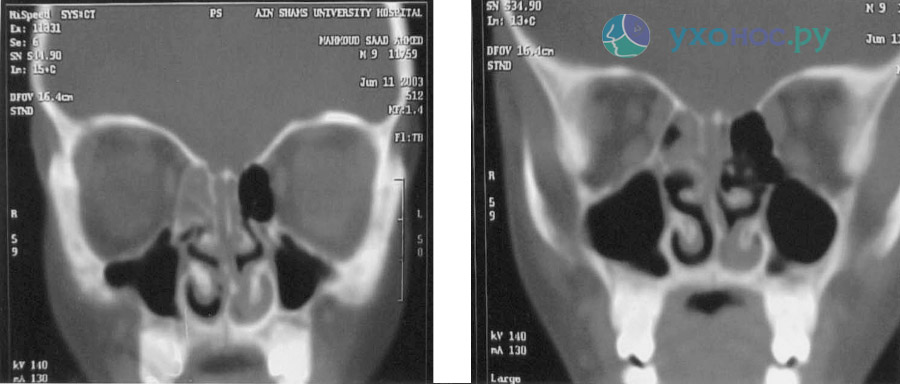
етмоїдит на рентген-знімку
- Ендоскопія – достовірний метод виявлення патології, що проводиться оптичним ендоскопом після анестезії слизової оболонки носа. Ендоскопія при этмоидите дозволяє встановити точну локалізацію патологічного процесу та місце утворення гнійного ексудату. При хронічному захворюванні ендоскопія виявляє поліпи в порожнині носа, які є причиною патології.
Встановити діагноз етмоїдит може тільки ЛОР-лікар після фізикального обстеження пацієнта. При зовнішньому огляді візуалізується набряк очей, особливо з боку внутрішніх куточків.
З допомогою спеціального ЛОР-обстеження (риноскопія) визначається виражений набряк слизової середньої носової раковини, встановлюється точне місце патологічного вогнища. При поліповому характер етмоїдиту встановлюється наявність поліпозних розростань.
З додаткових методів дослідження використовують:
- рентгенографію придаткових пазух носа (на знімку візуалізується затемнення соскоподібних осередків, зниження пневматизацію);
- комп’ютерну томографію (необхідна для уточнення діагнозу, коли неможливо розглянути структури решітчастої кістки на рентгенівському знімку).
Загальні симптоми
При этмоидите симптоми і лікування у дорослих визначаються формою патології. Однак незалежно від типу захворювання клінічна картина в період загострення характеризується наступними явищами:
- гарячковий стан;
- зниження апетиту;
- порушення сну;
- зниження працездатності;
- зниження нюху аж до повної втрати цієї функції;
- напади блювоти (часте зригування у дитини до року);
- кишкові розлади;
- неприємний запах з рота;
- сльозоточивість;
- волога і гаряча шкіра.
У разі зараження організму патогенною мікрофлорою, яка атакує органи ШКТ, у пацієнтів розвивається ниркова недостатність.
Як лікувати етмоїдит
Основним методом лікування етмоїдиту у дорослих в домашніх умовах є антибіотикотерапія. Щоб призначити ефективний препарат, необхідно визначити збудника захворювання і його чутливість до антибіотиків.
Для цього хворого направляють у мікробіологічну лабораторію для здачі аналізу виділень із зіву і носа на мікрофлору. Непогані результати в лікуванні етмоїдиту дає застосування антибіотиків широкого спектру дії — «Амоксициліну», «Амоксиклаву», «Цефотаксиму», «Цефазоліну».
Хворим з этмоидитом проводять протизапальну терапію, спрямовану на зменшення больового синдрому. Для цього призначають нестероїдні протизапальні засоби — «Парацетамол», «Цефекон», «Ибуклин».
Для зміцнення імунної системи і підвищення загальної резистентності організму хворим рекомендують пройти курс лікування імуномодуляторами — «Исмигеном», «Имунориксом», «Иммуналом».
Щоб зменшити набряк слизової, необхідно скористатися судинозвужувальними краплями в ніс на основі «Ксилометазоліну або «Оксиметазоліну», комбінованими лікарськими засобами — «Поліміксином», «Ринофлуимуцилом».
Промивання придаткових пазух носа лікарськими препаратами дає хороші результати. Процедуру промивання здійснюють синус-катетер «ЯМИК», який відсмоктує ексудат і промиває пазухи лікарськими речовинами. Процедуру повторюють до появи прозорої рідини.
Фізіотерапія
Ефективним методом лікування є фізіотерапевтичні процедури (у комплексній терапії). Для зняття хворобливої симптоматики лікарі призначають пацієнту такі процедури:
- Електрофорез в поєднанні з антибактеріальними препаратами. Під час лікування відбувається вплив на передню навколоносову пазуху. Ліки проникають крізь тканини, які не забезпечуються кров’ю, що дає більш швидкий результат одужання, Чим при прийомі оральних антибіотиків.
- Фонофорез. Лікувальна процедура впливає на уражену навколоносову пазуху ультрафіолетовими променями. Для отримання кращого протизапального ефекту на місце дії попередньо наносяться лікарські засоби.
- Гелій-неоновий лазер. Випромінювання уповільнює запальні процеси, зменшує гіперемію і набряк, покращує кровопостачання в зоні впливу.
- УВЧ. Ультрачастотная терапія застосовується для прогрівання пазух решітчастої кістки (використовується тільки в період ремісії хронічного етмоїдиту).
Особливості захворювання у дітей
Етмоїдит – це гостре або хронічне запалення слизової оболонки осередків гратчастого лабіринту. Цей лабіринт є однією з навколоносових пазух і входить до складу решітчастої кістки, яка розташована в глибині черепа біля основи носа.
Етмоїдит може протікати як самостійне захворювання, але частіше супроводжує іншим видам синуситу: гайморити, фронтити, сфеноидиту. Хворіють їм частіше діти дошкільного віку, проте захворювання може бути діагностовано у всіх: від немовлят до літніх пацієнтів.
Симптоми етмоїдиту можуть бути різними і залежать від багатьох факторів. До них відносяться форма патології (катаральний, гнійний, поліпозний), гострота запального процесу, загальний стан організму хворого та ін.
При гострому запаленні оболонки гратчастого лабіринту на перший план виходять симптоми ураження очей. Подібна особливість обумовлена їх близьким розташуванням біля носослізного каналу. Ознаки етмоїдиту:
- сильна біль між очей, в області перенісся, може поширюватися на все обличчя;
- набряки навколо очей, особливо після сну (після прийняття вертикального положення слиз стікає, а набряки спадають);
- поява масивних виділень з носа (густі, гнійні);
- посилена сльозотеча;
- біль у горлі, кашель (обумовлено стіканням слизу по задній стінці глотки);
- погіршення смаку, порушення нюху;
- підвищення температури тіла, загальне порушення самопочуття хворого (слабкість, пітливість).
Хронічний етмоїдит розвивається після перенесеного гострого запалення слизової оболонки гратчастого лабіринту. Найчастіше зустрічається у пацієнтів з ослабленим імунітетом. Може бути ускладненням після неправильного лікування фронтита, гаймориту й інших захворювань навколоносових синусів.
Поза періоду загострення клінічні прояви захворювання практично повністю відсутні. Зрідка пацієнта турбують головні болі, що мають тупий, ниючий характер. Можлива поява виділень з неприємним запахом з носа.
Порушується носове дихання, людина не може заснути, погіршується сон. Це призводить до наростаючої безсонні, підвищеній дратівливості.
Ускладнення можуть бути в результаті приєднання бактеріальної інфекції. Найчастіше зустрічається емпієма решітчастої кістки.
Загальні симптоми
Загальні симптоми гострого і хронічного етмоїдиту включають головний біль, ураження очей, поява виділень із носової порожнини, стікання слизу по задній стінці глотки.
У новонароджених і немовлят етмоїдит є виключно самостійним захворюванням. Лобова пазуха у дітей остаточно сформувався лише до 3-річного віку. Причиною захворювання у немовлят є сепсис. Поширення інфекції відбувається гематогенним шляхом.
У дошкільнят і школярів часто діагностується поєднана патологія – гаймороэтмоидит або фронтоэтмоидит. Ці захворювання проявляються нежиттю, лихоманкою, погіршенням загального стану, набряком повік, зміщенням очного яблука, болісними відчуттями у внутрішнього кута ока, блювотою і проносом.
У малюків у перший рік життя етмоїдит проявляє себе як окреме захворювання. Це пояснюється тим, що лобова пазуха завершує формування протягом трьох років. У дитини причиною розвитку патології є сепсис.
При этмоидите у дітей симптоми і лікування також визначаються формою захворювання. У підлітків часто одночасно протікають гаймороэтмоидит і фронтоэтмоидит. При такому поєднанні патологій пацієнтів турбує лихоманка, набряк повік, зміщення очного яблука, блювання і диспепсичні розлади.
Дієта і харчування
Етмоїдит значно знижує якість життя пацієнта, тому хворому слід дотримуватися ряду правил, які допоможуть звести до мінімуму прояви даного захворювання. Також слід дотримуватися спеціальний раціон харчування, спрямований на нормалізацію функціональності захисних систем організму.
Правилами способу життя при этмоидите є:
- дотримання дієти;
- загартовування організму;
- підвищення імунітету;
- боротьба з проявами захворювання;
- профілактика і лікування гострих застуд та інших хвороб, які можуть спровокувати етмоїдит.
При лікуванні етмоїдиту пацієнту рекомендовано дотримуватися принципи збалансованого харчування з достатньою кількістю вітамінів. Це допоможе краще протистояти захворюванню і попередити рецидиви (повторні загострення) у майбутньому.
Вітамінами та елементами, що сприяють боротьбі з даною патологією, є:
- кальцій;
- цинк;
- вітамін С;
- вітамін А;
- вітамін Е.
Кальцій допомагає організму боротися з вірусами і алергенами, так як має протизапальну і антиалергічну дію. Також цей мінеральний компонент нормалізує діяльність нервової системи, що особливо важливо, тому що при этмоидите у пацієнтів спостерігається підвищена дратівливість, схильність до песимізму.
Продуктами, в яких у великих кількостях присутній кальцій, є:
- молочні продукти;
- капуста білокачанна і кольорова;
- брокколі;
- шпинат;
- яєчні жовтки;
- мигдаль.
Цинк нормалізує роботу імунної системи та сприяє протистоянню інфекцій і вірусів. Крім того, цинк допомагає виводити токсини, що дозволяє зменшити симптоматику етмоїдиту.
До продуктів, за допомогою яких можна підтримувати необхідний баланс цинку в організмі, відносяться:
- свинина, баранина, яловичина;
- м’ясо птахів (індичка і качка);
- кедрові горіхи, арахіс;
- квасоля, горох;
- крупи (гречана, вівсяна, ячмінна, пшенична).
Вітамін С зміцнює імунну систему, А – володіє антиінфекційним ефектом, Е – чинить протизапальну дію. Тому раціон харчування пацієнта з этмоидитом повинен включати в себе продукти, які містять ці вітаміни в достатній кількості.
Продуктами з підвищеним вмістом даних вітамінів є:
- вітамін С – виноград, цитрусові, болгарський перець, ріпчасту цибулю, шпинат, помідори;
- вітамін Е – арахіс, кешью, волоські горіхи, курага, чорнослив, шипшина, лосось, судак;
- вітамін А – яловича печінка, риб’ячий жир, морква, абрикоси, петрушка.
Під час лікування етмоїдиту сили організму повинні бути спрямовані на боротьбу з проявами цієї хвороби, а не на перетравлення їжі. У теж час, людині необхідно одержувати з їжею достатню кількість енергії і корисних речовин.
Тому обсяг порцій повинен бути невеликим, а кількість вживаної їжі за день слід розділяти на 5 – 6 прийомів. Слід утримуватися від їжі перед сном, тому що це може викликати печію і запалення слизової оболонки.
Пацієнтам з этмоидитом потрібно відмовитися від продуктів-алергенів, які можуть стати причиною набряку та запалення слизових оболонок. До традиційних збудників алергії відносяться молоко, червона ікра, курячі яйця.
Страви з підвищеним вмістом солі можуть викликати набряки, тому від них краще відмовитися. Не рекомендуються при даному захворюванні алкогольні напої і ті, які включають в себе кофеїн, тому що ці речовини сильно иссушают слизову.
Профілактика
Запобігти розвиток етмоїдиту можна, якщо не допускати ослаблення імунітету. Для цього необхідно відмовитися від шкідливих звичок, скорегувати раціон на користь правильного харчування і регулярно споживати вітамінні комплекси.
Специфічна профілактика відсутня, оскільки збудники этомидита вельми різноманітні. Для попередження захворювання необхідно:
- Підтримувати імунну систему на оптимальному рівні,
- Приймати періодично вітамінно-мінеральні комплекси та імуномодулятори,
- Не допускати протягів та переохолоджень,
- Своєчасно вакцинуватися від грипу,
- Ретельно лікувати гострий синусит,
- Санувати наявні вогнища інфекції в організмі,
- При появі перших ознак гострого нежитю негайно звертатися до фахівця.
Єдиним спосіб для попередження розвитку етмоїдиту є підтримуюча імунотерапія. В сезон застуд і грипу здійснювати прийом вітамінів і противірусних засобів. Стежити за харчуванням, одягатися по погоді, тримати ноги в сухості і теплі.
Етмоїдит рідко розвивається без попереднього захворювання інших областей носа.
Тому для його профілактики необхідно своєчасно лікувати ЛОР-патології, захворювання носових пазух, не допускати переохолоджень. При травмах потрібно ретельно обробляти ранову поверхню, щоб запобігти поширенню інфекції порожнини кісток черепа.
Якщо вчасно розпізнати симптоми, лікування етмоїдиту – досить тривала, але здійсненне завдання. Набагато простіше не допустити розвитку подібного стану. Для цього необхідно уважно стежити за своїм здоров’ям, а якщо з’явилися ознаки хвороби – вчасно звернутися до лікаря.
Ведіть здоровий і активний спосіб життя, загартовуйтеся, правильно харчуйтеся, уникайте переохолодження, підтримуйте сприятливий клімат в приміщенні і захворювань обійде вас стороною.
Щоб не допустити розвитку етмоїдиту та інших патологій ЛОР-органів, слід прийняти всі заходи для підвищення імунітету. Для цього потрібно правильно харчуватися, щоб забезпечити організм необхідними поживними речовинами, вітамінами, мінералами та мікроелементами. В осінньо-зимовий період приймати полівітамінні комплекси та імуномодулюючі засоби.
Займатися фізкультурою, плаванням, бігом, кататися на велосипеді, здійснювати тривалі піші прогулянки на свіжому повітрі. Під час підвищеної захворюваності на грип та гострі респіраторні захворювання уникати перебування в місцях масового скупчення людей.
При появі ознак інфекції не займатися самолікуванням, а негайно звертатися за медичною допомогою. Своєчасна діагностика захворювання і адекватне лікування гарантують швидке одужання пацієнта.
Етмоїдит – захворювання, що викликається різноманітними мікроорганізмами, тому заходи його специфічної профілактики відсутні. Для того щоб запобігти розвитку етмоїдиту, необхідно попереджати виникнення хвороб, які можуть його спровокувати.
Крім того, важливо підтримувати систему імунітету періодичним прийомом вітамінно-мінеральних комплексів і імуномодулюючих засобів, особливо в осінньо-зимовий період.
Народні засоби

Не рекомендується займатися самолікуванням етмоїдиту будинку. Засоби народної медіни, що застосовуються у боротьбі із захворюванням, повинні бути узгоджені з лікарем. Цими препаратами не можна замінювати консервативну терапію.
- суміш чистотілу і цикламена;
- соки з буряка та моркви, змішані з розтопленим медом;
- суміш цибулі, алое і меду.
Також корисно промивати носові порожнини ромашкою, шавлією або багно. Ці трави зміцнюють місцевий імунітет.
При этмоидите симптоми і лікування у дорослих зумовлені формою захворювання та іншими факторами. Швидше впоратися з проблемою допоможуть народні засоби, використовувати їх можна у вигляді доповнення до традиційної медикаментозної терапії.
Слід пам’ятати, що будь-які процедури необхідно проводити тільки після узгодження з фахівцем. Це допоможе уникнути розвитку побічних ефектів і ускладнень.
Промивання
Промивання порожнини носа потрібно робити щодня, використовуючи для цього народні рецепти. До них відносяться:
- Розчин на основі солі, соди й олії чайного дерева. Для приготування засоби в склянку теплої води потрібно додати 1 ч. л. солі, дрібку соди і кілька крапель олії.
- Настій ромашки. 1 ст. л. сухої подрібненої сировини залити 1 склянкою окропу, укутати і залишити на кілька годин. Коли засіб охолоне, процідити і використовувати для промивань. Кожен день потрібно готувати свіже ліки.
- Розчин Хлорофіліпту. Розвести в 0,5 л теплої води 1 ст. л. спиртового розчину Хлорофіліпту. Засіб використовувати для промивання від 2 до 4 разів на день.
Промивання допоможуть зволожити слизову оболонку, не допустити її пересихання і пошкодження.
Інгаляції
Хороші результати в лікуванні етмоїдиту показує застосування інгаляцій на основі ромашки та олії чайного дерева. Для цього 1 ст. л. сухої ромашки аптечної слід заварити в 1 склянці окропу і додати кілька крапель олії. Засіб можна використовувати для проведення інгаляцій до 2-3 разів на добу.
Найпростіший спосіб інгаляції — вдихання парів часнику. Для посилення ефекту кілька зубчиків часнику слід подрібнити, залити масу 0.5 склянки оцту і 1 склянкою окропу. Коли ліки трохи охолоне, вдихати його пари протягом 5-7 хвилин.
У лікуванні етмоїдиту широко використовують краплі для інтраназального застосування. Для цього можна застосовувати не тільки лікарські препарати, але і сік цілющих рослин. До них відносяться:
- Цикламен. Сік квітки зменшує запалення та набряк, знімає подразнення слизової оболонки носа. Використовувати його потрібно обережно, оскільки у великій концентрації він може викликати зворотний ефект і ускладнити перебіг захворювання. Для закапування потрібно використовувати розведений у 4 рази сік цикламена. Процедуру можна проводити не частіше 1 рази на добу.
- Каланхое. Рослина характеризується потужними протизапальні та антисептичні властивості. Сприяє швидкому загоєнню ран і відновлення цілісності слизової. Для приготування крапель в домашніх умовах кілька листя рослини потрібно попередньо потримати 2-3 дні в холодильнику, масу подрібнити і видавити сік. Щоб запобігти розвитку побічних ефектів, сік потрібно трохи розбавити кип’яченою водою. Застосовувати по 2 краплі в кожний носовий хід кілька разів на день протягом 10 днів.
Прогноз
У більшості випадку гострого етмоїдиту за умови своєчасної діагностики та раціонального лікування захворювання проходить безслідно – людина повністю одужує.
Прогноз щодо хронічного етмоїдиту менш обнадійливий. Повне одужання практично неможливо; можливо лише введення хвороби в стадію стійкої ремісії, і то за умови комплексного лікування та профілактики захворювань, що викликають загострення запального процесу в решітчастому лабіринті.
При вчасно початому лікуванні прогноз захворювання досить позитивний. Найчастіше гострий етмоїдит проходить без серйозних ускладнень.
Хронічний этмоидальный синусит повністю не виліковується, але переходить в стадію стійкої ремісії.
Відео по темі:
Етмоїдит: можлива схема ефективного лікування
02:36
Синусити – етмоїдит, гайморит, фронтит і ін
06:00