Туберкульозний плеврит
Туберкульоз є найчастішою причиною ексудативних плевритів. Частіше туберкульозний плеврит розвивається на тлі будь-якої клінічної форми туберкульозу легень (дисемінованого, вогнищевого, інфільтративного), бронхоаденіта або первинного туберкульозного комплексу.
У рідкісних випадках туберкульозний ексудативний плеврит може виявитися єдиною і первинною формою туберкульозу легенів. Згідно А. Р. Хоменко (1996) розрізняють три основних варіанти туберкульозного плевриту: алергічний, перифокальный і туберкульоз плеври.
Ефективність лікування онкологічних хворих з ексудативним плевритом
Діафрагмальний (базальний) плеврит характеризується локалізацією запального процесу в діафрагмальної плеври і часто розвивається при базальній пневмонії і запальних процесах в поддиафрагмальном просторі. Основними клінічними особливостями діафрагмального плевриту є наступні:
- біль локалізується в нижнепередних відділах грудної клітки, частіше справа і іррадіює по диафрагмальному нерву в область плеча, а по нижніх міжреберних нервах на передню черевну стінку, що нагадує клініку гострого апендициту, холециститу, виразкової хвороби шлунка, 12-палої кишки;
- болі можуть супроводжуватися напругою м’язів передньої черевної стінки;
- часто спостерігаються болісна гикавка (описані випадки нестримної гикавки, що тривала 1-2 доби) і болі при ковтанні;
- виявляються болючі точки Мюссі (верхня – між ніжками грудинно-ключично-соскоподібного м’яза, нижня – в місці перетину продовження X ребра і парастернальних лінії). Болючість в цих точках пояснюється залученням в запальний процес діафрагмального нерва; нерідко визначається болючість по лінії прикріплення діафрагми до грудної клітки;
- хворий займає вимушене положення – сидить з нахилом тулуба вперед;
- шум тертя плеври може вислуховуватися в нижнепередних відділах грудної клітки, частіше справа, однак у більшості випадків відсутня;
- можуть визначатися рентгенологічні ознаки: високе стояння купола діафрагми, відставання його при глибокому вдиху, обмеження рухливості нижнього легеневого краю.
Зазначені симптоми діафрагмального плевриту пояснюються наступним чином. Нижні шість міжреберних нервів іннервують нижні відділи парієтальної плеври, а також бічні скати діафрагмальної плеври, шкіру і м’язи передньої черевної стінки, причому гілки цих нервів одночасно є чутливими і руховими.
При верхівкових плевритах в запальний процес втягується плевра, що покриває верхівки легень. Верхівкові плеврити дуже характерні для туберкульозу легень, основними клінічними особливостями цих плевритів є наступні:
- болі локалізуються в області плечей і лопаток і в зв’язку з залученням в запальний процес плечового сплетення можуть розповсюджуватися по ходу нервових стовбурів руки;
- при порівняльній пальпації верхніх ділянок трапецієподібної м’язи, великий грудний, дельтоподібного м’язів відзначається виражена їх болючість на боці ураження – м’язовий больовий синдром Штернберга. Нерідко одночасно з болем цих м’язів визначається їх ригідність (ущільнення) при пальпації – симптом Потенжера. Симптоми Штернберга і Потенжера поступово зменшуються і зникають у міру стихання верхівкового плевриту;
- шум тертя плеври в області верхівок легенів може виявитися неголосним у зв’язку з їх малою дихальної рухливістю, часто цей неголосний шум тертя неправильно приймається за хрипи.
При парамедиастинальном плевриті вогнище запалення зазвичай примикає до переднебоковым ділянок перикарда. У цьому випадку біль може локалізуватися в області серця, посилюватися при пальпації прекардіальной області, з’являється плевроперикардиальный шум тертя.
Цей шум може мати ритмічний характер, тобто вислуховуватися синхронно діяльності серця, в той же час він може підсилюватися на висоті вдиху (у цей момент відбувається зближення листка плеври і перикарда), затримка дихання на вдиху, навпаки, різко послаблює його інтенсивність, але повністю шум не зникає.
Пристінковий (костальный) плеврит є найбільш поширеною формою фібринозного плевриту, симптоматика його описана вище. Головними симптомами цього варіанту сухого плевриту є болі в грудній клітці (в проекції фібринозних накладень), що посилюються при диханні і кашлі, і типовий шум тертя плеври.
Сухий плеврит
Як правило, будучи вторинним процесом, ускладненням або синдромом інших захворювань, симптоми плевриту можу превалювати, маскуючи основну патологію. Клініка сухого плевриту характеризується колючими болями в грудній клітці, що підсилюються при кашлі, диханні та рухах. Пацієнт змушений приймати положення, лежачи на хворому боці, для обмеження рухливості грудної клітки. Дихання поверхневе, щадне, уражена половина грудної клітки помітно відстає при дихальних рухах. Характерним симптомом сухого плевриту є при аускультації вислуховується шум тертя плеври, ослаблене дихання в зоні фібринозних плевральних накладень. Іноді підвищується Температура тіла до субфебрильних значень, протягом плевриту може супроводжуватися ознобом, нічним потім, слабкістю.
Діафрагмальні сухі плеврити мають специфічну клініку: болі в підребер’ї, грудній клітці та черевній порожнині, метеоризм, гикавка, напруга м’язів черевного преса.
Розвиток фібринозного плевриту залежить від основного захворювання. У низки пацієнтів прояви сухого плевриту проходять через 2-3 тижні, однак, можливі рецидиви. При туберкульозі протягом плевриту тривалий, нерідко супроводжується випотіванням ексудату в плевральну порожнину.
Ексудативний плеврит
Початок плевральної ексудації супроводжує тупий біль в ураженому боці, рефлекторно виникає болісний сухий кашель, відставання відповідної половини грудної клітки в диханні, шум тертя плеври. У міру скупчення ексудату біль змінюється відчуттям тяжкості в боці, наростаючою задишкою, помірним ціанозом, згладжуванням міжреберних проміжків. Для ексудативного плевриту характерна загальна симптоматика: слабкість, фебрильна температура тіла (при емпіємі плеври – з ознобами), втрата апетиту, пітливість. При осумкованном парамедиастинальном плевриті спостерігається дисфагія, осиплість голосу, набряки обличчя та шиї. При серозному плевриті, викликаному бронхогенної формою раку, нерідко спостерігається кровохаркання. Плеврити, викликані системним червоним вовчаком, часто поєднуються з перикардитами, ураженнями нирок і суглобів. Метастатичні плеврити характеризуються повільним накопиченням ексудату і перебігають малосимптомно.
Велика кількість ексудату веде до зміщення середостіння в протилежну сторону, порушень з боку зовнішнього дихання і серцево-судинної системи (значного зменшення глибини дихання, його почастішання, розвитку компенсаторної тахікардії, зниження АТ).
Ексудативний плеврит – захворювання дихальних органів, наслідком якого, плевральна порожнина заповнюється надмірним об’ємом рідини і все це протікає на тлі запальних процесів.
Протягом недуги, який протікає з поразкою серозної оболонки, функції клітин втрачають свої властивості, і не можуть поглинути виділяється рідина. Крім цього, процес появи рідини відбувається більш інтенсивно, що викликано змінами в організмі.
Під мікроскопічним наглядом у частині плеври можна розглянути набряклість і скупчення лейкоцитів.
Не варто запускати захворювання, тому що між плевральних листків збирається ексудат, у вигляді безбарвного, гнійного, бруднуватого або кровянистого змісту. Протягом часу безбарвний розсмоктується, а фібринозний трансформується в рубці.
Причини плевриту
Недуга ділиться на два типи: неінфекційний та інфекційний, все залежить від того, які причини хвороби. Ексудативний плеврит інфекційного типу, в більшості випадків виникає через посилення патологій легенів, прилеглих до них тканин і органів, а також, ускладнених хронічних недуг. Дана форма виникає на тлі таких процесів:
- пневмонія;
- гнійне запалення легеневої тканини;
- омертвіння частини тіла;
- туберкульоз.
У таких варіантах причини плевриту — інфекційні бактерії, які проникають в порожнину плеври. Крім цього, «винуватці» можуть проникати і в лімфатичну і кровоносну системи. Причинами неінфекційної форми називають:
- забиті місця, поранення грудини, внаслідок чого утворилося кровотеча в порожнину плеври;
- інфаркт легені, що викликає лівобічний плеврит;
- злоякісні пухлини в органах дихання;
- хронічні хвороби сполучної тканини;
- ниркова недостатність;
- захворювання крові і лімфи;
- вогнища запалення в підшлунковій залозі;
- цироз печінки.
Стійкість виявлених симптомів безпосередньо взаємопов’язана з патологічним перебігом розвитку, обсягу і особливостей ексудату. Головні симптоми ексудативного плевриту:
- хворобливі відчуття і тиск в області грудей;
- відчуття нестачі повітря, сиплое дихання;
- постійна задишка;
- сухий кашель.
До симптомів відносять і хворобливі відчуття в грудях, які зумовлюються порушенням плеври, і можуть бути терпимими, то надто болючими. У моменти, коли ексудат накопичується, біль практично проходить або переходить у перевтому.
Додаткові скарги:
- постійна втома;
- підвищений температурний режим тіла;
- пропав апетит, з’явилася пітливість.
Диференціальна задишка характеризується змішаною симптоматикою. Її напруженість прямо залежить від обсягу ексудату в плеврі, темпу його накопичення, рівня розлади вентиляції легені.
Кашель, як правило, з’являється на ранніх стадіях, іноді буває сухе, якщо хвороба ускладнюється – рідкий.
При спостереженні за грудною кліткою видно прискорене поверхневе дихання, її вид асиметричний, тому що відбувається наростання ураженої половини легкого, і вона відстає в процесі дихання. При пальпації виникає біль.
Діагностика недуги укладає в себе проведення рентгену та фізикального обстеження, береться пункція рідини в порожнини плеври.
Для фізикальних показників характерно відставання запаленої боку грудкою клітини в процесі дихання, притупляється перкуторний звук, дихання стає більш ослабленим, шуми при кашлі, розширюються і вибухають міжреберні проміжки.
Точний діагноз встановлюється тільки після підтвердження даними рентгена або рентгеноскопічної процедури легенів, які точно визначають напружений гомогенне затемнення, переміщення серця в здорову сторону.
Алергічний плеврит
Є гіперергічним. Для нього характерні наступні клінічні особливості:
- гострий початок з болями в грудній клітці, високою температурою тіла, швидким накопичення ексудату, вираженою задишкою;
- швидка позитивна динаміка (ексудат розсмоктується протягом місяця, рідко – довше);
- підвищена чутливість до туберкуліну, що обумовлює позитивну туберкулінову пробу;
- еозинофілія в периферичній крові і значне збільшення ШОЕ;
- ексудат переважно серозний (на ранніх стадіях може бути серозно-геморагічним), містить велику кількість лімфоцитів, іноді – еозинофілів;
- часте поєднання з іншими проявами, зумовленими гіперергічною реактивністю – поліартритом, вузлуватою еритемою;
- відсутність мікобактерій туберкульозу в плевральному випоті.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Як розпізнати захворювання
Діагностика і диференціальна діагностика ексудативної форми захворювання грунтується на клінічній картині: клініка включає в себе не тільки загальні, але і характерні саме для выпотного симптоми плевриту, а також лабораторних та інструментальних методах, які обираються лікарем у процесі діагностичного пошуку.
Найчастіше ексудативний плеврит не має таких яскравих симптомів, як сильні болі при сухій формі захворювання, наприклад. Для нього характерний підйом температури тіла хворого до 37-38 градусів, що супроводжується ознобами, збільшення потовиділення, слабкість, млявість і сонливість пацієнта, які обумовлені інтоксикацією, тобто виділенням токсичних продуктів в кров.
З боку ураження хворий, зазвичай, відчуває почуття тяжкості, що виникає через здавлення тканини легень ексудатом. Наприклад, ексудативний плеврит зліва дасть симптоми незручності і важкості в лівій половині грудної клітини, а праворуч – у правій.
Пізніше, коли випоту стає досить багато, у пацієнта виявляються ознаки дихальної недостатності: він вже не може нормально дихати, у нього з’являються симптоми задишки і нездатності виконати фізичне навантаження через утруднення вдиху.
Більш детальне обстеження пацієнта дасть нові симптоми хвороби. При огляді можна помітити, що пацієнт прагне зайняти напівсидячому положення і трохи нахилити тіло в хвору сторону, а іноді лягає на здоровий бік.
Так як в організм хворого не надходить достатня кількість кисню, шкіра може прийняти сіруватий або навіть синюшний відтінок. Ці симптоми називаються ціанозом. Та половина грудної клітини, в якій знаходиться ексудат, звичайно трохи більше візуально, Чим здорова. Також вона відстає за швидкості дихальних рухів від другої половини грудної клітки.
Якщо перкутировать, тобто почати вистукувати грудну клітку, над областю, де знаходиться випіт, буде виявлятися тупий звук, схожий на звук над здоровою легеневою тканиною.
Важливим моментом є те, що утворення великої кількості ексудату, більше 4 літрів, може призводити до зміщення середостіння – серця з оточуючими анатомічними утвореннями, що також дасть характерні симптоми.
Наприклад, лівобічний процес призведе до того, що середостіння зміститься вправо, якщо процес поєднується з пневмонією, тобто є інфекційним. Якщо ж запальний процес в оболонці легень при пневмонії знаходиться праворуч, то буде виявлятися клініка зміщення середостіння вліво.
Вліво ж при лівосторонньому ураженні середостіння буде зміщуватися тоді, коли випіт обумовлений пухлинним процесом і поєднується з спадением тканини легені з боку ураження. Крім того, ексудативний плеврит зліва можна дізнатися по зникненню дзвінкого, так званого тимпанического звуку, якщо перкутировать поверхню живота зліва від пупка відразу під реберною дугою.
Також ексудативний плеврит зліва дасть ослаблення, а частіше відсутність дихального шуму в проекції рідини в плевральній порожнині зліва. Такі ознаки і симптоми дозволяють практично з повною упевненістю діагностувати зміщення середостіння.
Сухий же плеврит не дасть зміщення середостіння, так при ньому запальний процес у плеврі не супроводжується ексудацією.

Лабораторна діагностика выпотного плевриту ґрунтується, головним чином, на аналізі крові. В крові буде визначатися збільшення кількості білих клітин крові – лейкоцитів, які беруть участь в запальних реакціях.
Інструментальна діагностика ексудативної форми запалення плеври включає в себе ряд методик. Найбільш простий, але досить інформативною, із них є рентгенографія грудної клітки.
Рентгенограма, світла область – місцезнаходження ексудату.
По рентгенограмі можна визначити наявність випоту і його приблизний рівень, тобто отримати приблизне уявлення про кількість ексудату.
Якщо запальної рідини в плевральній порожнині мало, тобто її кількість не перевищує 150-200 мл, для уточнення наявності застосовується метод так званої латерографии.
На зображенні відображено взаєморозташування хворого з рентгенівським апаратом при латерографии.
Останній полягає у проведенні рентгенологічного дослідження в положенні пацієнта на хворому боці. Якщо запальний ексудат має місце бути, то на рентгенограмі стане визначатися вузька стрічкоподібна тінь.
У нижній частині зображення визначається затемнення (світлий ділянка) – це і є смужка ексудату.
Подібна діагностика зменшує частоту помилок, якими нерідко повниться історія хвороби.
Діагностика при выпотных плевритах в обов’язковому порядку повинна включати в себе дослідження власне випоту, евакуацію якого забезпечує торакоцентез, тобто пункція плевральної порожнини.
Торакоцентезом називається пункція, тобто прокол, плевральної порожнини з наступним виведенням скупчився там ексудату.
Правильне положення хворого і місце уколу.
Це дозволяє полегшити стан хворого за рахунок розправлення здавленої перш легеневої тканини, а також дає можливість досліджувати запальну рідину з порожнини плеври.
Техніка проколу.
Видаляти рідину під час пункції слід повільно, щоб уникнути різкого падіння тиску у хворого.
Процес хірургічного втручання може ускладнитися наступними явищами:
- Кровотечі.
- Пневмоторакс – попадання повітря в плевральну порожнину, яке вимагає термінових заходів по його видаленню, першим з яких є дренування плевральної порожнини.
- Занесення інфекції.
- Пошкодження близькорозташованих органів.
- Різке падіння артеріального тиску у пацієнта.
Коли проведена пункція, а рідину з плевральної порожнини отримано, необхідно переконатися в тому, що це саме ексудат. Рідина може являти собою так званий транссудат – випіт не запального характеру, який утворюється внаслідок зміни фізичних властивостей крові в легеневих судинах, зазвичай при серцевій недостатності або ниркової недостатності. Транссудат являє собою прозору жовтуватого кольору рідина, зазвичай не має запаху.
Завжди, якщо випіт визнаний ексудатом, слід проводити бактеріологічне дослідження, щоб виявити інфекційну природу захворювання і правильно обрати антибактеріальне лікування, у відповідності з виділеними з випоту мікроорганізмами-збудниками.
Диференціальна діагностика при ексудативно формі запалення оболонки легень має проводитися за двома напрямами. По-перше, власне підтвердження поразки саме оболонки легень, що дозволяє здійснити клініка, що включає ознаки захворювання.
По-друге, для різних першопричин характерно різний фізичний стан ексудату, а також його склад. Опис всіх диференційно-діагностичних заходів повинна включати в себе і історія хвороби.
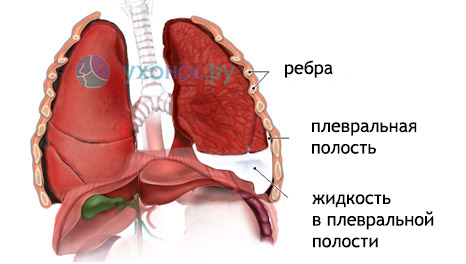
Випотом називається рідина, яка виділяється з капілярів в плевральну порожнину при наявності в ній запалення. Відбувається це за рахунок того, що під час хвороби підвищується проникність судинної стінки, а самі судини розширюються.
За характером випоту плеврит підрозділяється на:
- геморагічний (плевральна рідина містить сліди крові). Подібна картина спостерігається при онкологічних захворюваннях та інфарктах легенів.
- гнійний плеврит. Домішка гною найчастіше вказує на наявність патологічного процесу в легенях або печінки. Нерідко подібна картина свідчить про туберкульоз. Виділяють осумкований і розлитої випотной (ексудативний) плеврит.
- серозний. Рідина в плевральній порожнині в цьому випадку прозора і має світло-жовтий колір. З’являється випіт як наслідок ревматизму, пневмонії або туберкульозу.
По локалізації випоту в плевральній порожнині розрізняють наступні варіанти:
- верхівковий плеврит;
- пристінковий;
- костодиафрагмальный;
- діафрагмальний;
- парамедиастинальный (рідина знаходиться поруч з переднебоковым ділянкою перикарда);
- междолевой.
За течією процесу розрізняють випотной (ексудативний) плеврит:
- гострий;
- підгострий;
- хронічний.
Однак на цьому класифікація хвороби не закінчується.
Також плеврит в випотной формі захворювання підрозділяється на три періоди:
- ексудації;
- стабілізації;
- дозволу.
По клінічним проявам плеврит може бути:
- фібринозним (сухим);
- негнійним (выпотным);
- гнійним.
Кожен синдром може існувати як окремо, так і послідовно змінювати один одного.
Найбільш часто ексудативний плеврит розвивається при системному червоному вовчаку. Ураження плеври при цьому захворюванні спостерігається у 40-50% хворих. Ексудативний плеврит зазвичай двосторонній, серозний ексудат, що містить велику кількість лімфоцитів, в ньому виявляються вовчакові клітини, антинуклеарні антитіла.
Характерною особливістю ексудативного плевриту при системному червоному вовчаку є висока ефективність глюкортикоидной терапії. При біопсії плеври виявляється хронічне запалення та фіброз.
При ревматизмі ексудативний плеврит спостерігається у 2-3% хворих, випіт є серозним ексудатом, містить багато лімфоцитів. Зазвичай плеврит розвивається на тлі інших клінічних проявів ревматизму, насамперед ревмокардиту і добре піддається лікуванню нестероїдними протизапальними засобами. Пункційна біопсія виявляє картину хронічного запалення плеври та її фіброзу.
Ексудативний плеврит при ревматоїдному артриті характеризується хронічним рецидивуючим перебігом, ексудат серозний лімфоцитарний, містить ревматоїдний фактор у високих титрах ({a}lt; 1:320), низька кількість глюкози, відзначається високий рівень ЛДГ, виявляються кристали холестерину.
Ексудативний плеврит може розвиватися і при інших системних захворюваннях сполучної тканини – склеродермії, дерматомиозите. Для встановлення етіологічного діагнозу ексудативного плевриту використовують діагностичні критерії цих захворювань і виключають інші причини появи плеврального випоту.
Перифокальный плеврит
Запальний процес в плевральних листках при наявності легеневого туберкульозу – вогнищевого, інфільтративного, кавернозного. Особливо легко перифокальный плеврит виникає при субплевральном розташуванні легеневого туберкульозного вогнища. Особливостями перифокального плевриту є:
- тривале, часто рецидивуючий перебіг ексудативного плевриту;
- утворення великої кількості плевральних шварт (спайок) у фазу резорбції;
- серозний характер ексудату з великою кількістю лімфоцитів і високим вмістом лізоциму;
- відсутність мікобактерій в ексудаті;
- наявність однієї з форм туберкульозного ураження легень (вогнищевого, інфільтративного, кавернозного), що діагностується за допомогою рентгенологічного методу дослідження після попередньої плевральної пункції та евакуації ексудату;
- різко позитивні туберкулінові проби.
Лікувальні заходи
Випотной (ексудативний) плеврит є показанням до лікування в стаціонарі, де під наглядом лікаря проводиться прийом антибіотиків широкого спектра дії та противірусних засобів.
При плевриті туберкульозної етіології призначаються специфічні препарати. Плеврит з випотом лікується засобами з груп:
- антигістамінних (цетрин, діазолін, фенистил, еріус і т. д.),
- жарознижуючих (ібупрофен, парацетамол, медсикам)
- сечогінних (діакарб, індапамід, фуросемід, верошпірон),
- знеболюючих (німесил, кеторол, найз, цефекон, трамадол).
Для поліпшення відходження мокроти застосовуються ліки з кодеїном. При важкій формі плевриту підключаються глюкокортикостероїди.
При плевриті для поліпшення розсмоктування запальних вогнищ при відсутності протипоказань хороший лікувальний ефект дає фізіотерапія: УФО грудної клітини, електрофорез з лікарськими препаратами, парафінотерапія, діа – і індуктотермія.
У період реабілітації після плевриту показано лікувальна фізкультура і масаж грудної клітки.
В якості допоміжного засобу при випотном плевриті підійдуть рецепти народної медицини, де використовуються у вигляді відварів і настоїв різні рослини (липа, хвощ польовий, оман, корінь солодки та ін), напівспиртовий компрес.
Під час хвороби і в перший час після неї необхідно дотримувати режим дня, дотримуватися дієти, вживати в їжу достатню кількість фруктів і овочів.
Лікування хворих ексудативним плевритом має поєднувати в собі медикаментозний компонент з немедикаментозних, а також ретельний сестринський догляд за пацієнтом.
Немедикаментозне лікування зводиться до активізації пацієнта і поліпшенню кровопостачання тканини легенів. Для нього зазвичай достатній сестринський контроль. Проводяться постукування по грудній клітці, руху з боку на бік, справа наліво і зліва направо, в ліжку, то є всіляке перешкоджання незмінним статичному стану хворого.
Медикаментозне лікування при выпотных плевритах досить різноманітно:
- Антибактеріальне лікування. Призначається при виявленні збудників та їх чутливості до конкретних антибіотиків. Найчастіше антибактеріальне лікування починається з кліндаміцину, цефалоспоринів III покоління, до яких відноситься цефотаксим, або іміпенему. Нерідко ці ж препарати призначаються при сухій формі.
- Лікування, спрямоване на виправлення порушень білкового обміну, які звичайно супроводжують як сухий, так і выпотный плеврит. Складається таке лікування у введенні розчину альбуміну внутрішньовенно і в призначенні дієти, багатої белоксодержащими продуктами.
- Лікування, спрямоване на підвищення загальної опірності організму. Воно включає в себе введення препаратів пасивної імунізації, таких, як імуноглобуліни, якщо у пацієнта спостерігається недолік кількості останніх в крові, характерне також і для сухої форми захворювання.
- Протизапальне лікування. Воно призначається з метою зменшення запалення в плеврі. Часто призначаються препарати: вольтарен, диклофенак, моваліс.
- Місцеве лікування включає в себе промивання плевральної порожнини і повторні пункції, якщо ексудат знову накопичується, і є необхідність у його евакуації.
Важливо зауважити, що як за сухої, так і при випотной формах плевриту, з усією ретельністю повинні здійснюватися як сестринський, так і лікарський контроль за пацієнтом. Історія хвороби повинна фіксувати всі маніпуляції, вироблені з хворим.
Рекомендуємо почитати: Плеврит: суть захворювання, основні симптоми, лікування та ускладнення
Псевдохилезный плевральний випіт
Безпосереднє ураження плеври туберкульозним процесом, може бути єдиним проявом туберкульозу або поєднуватися з іншими формами туберкульозу легенів. Туберкульоз плеври характеризується появою множинних дрібних осередків на плевральних листках, однак можлива наявність великих вогнищ з казеозним некрозом.
Клінічні особливості туберкульозу плеври:
- тривалий перебіг захворювання з наполегливою накопиченням випоту;
- ексудат може бути серозним з великою кількістю лімфоцитів і лізоциму (при розвитку плевриту внаслідок обсіменіння плеври і утворення множинних вогнищ) або нейтрофілів (при казеозном некрозі окремих великих вогнищ). При поширеному казеозном ураженні плеври ексудат стає серозно-гнійним або гнійним (при дуже великому ураженні) з великою кількістю нейтрофілів;
- у плевральному випоті виявляють мікобактерії туберкульозу, як при мікроскопії, так і при посіві ексудату.
При поширеному казеозном некрозі плеври, розпад великих туберкульозних вогнищ на плеврі і блокаді механізмів резорбції ексудату може розвиватися гнійний туберкульозний плеврит (туберкульозна емпієма).
При цьому в клінічній картині домінує дуже виражений синдром інтоксикації: температура тіла підвищується до 39 С і вище; з’являється різко виражена пітливість (особливо характерні проливні поти по ночах);
Туберкульозна емпієма плеври може ускладнитися освітою бронхоплеврального або торакального свища.
При постановці діагнозу туберкульозного плевриту велике значення мають дані анамнезу (наявність туберкульозу легень або іншої локалізації у пацієнта або найближчих родичів), виявлення мікобактерії туберкульозу в ексудаті, виявлення внеплевральных форм туберкульозу, специфічні результати біопсії плеври і дані торакоскопії.
Емпієма плеври (гнійний плеврит) – скупчення гною в плевральній порожнині. Емпієма плеври може ускладнювати перебіг пневмонії (особливо стрептококової), спонтанного пневмотораксу проникаючих пораненнях грудної клітки, туберкульоз легенів, а також може розвиватися у зв’язку з переходом гнійного процесу з сусідніх органів (зокрема, при прориві абсцесу легенів)
Емпієма плеври характеризується наступними клінічними та лабораторними особливостями:
- з’являються інтенсивні болі в грудній клітці і задишка;
- температура тіла підвищується до 39-40°С, з’являються приголомшливі озноби і профузна пітливість;
- виникає припухлість тканин грудної клітки на стороні ураження;
- відзначаються виражені симптоми інтоксикації годна біль, загальна слабкість, анорексія, міалгії, артралгії;
- аналіз периферичної крові характеризується значним лейкоцитозом, зрушенням лейкоцитарної формули вліво, різким збільшенням ШОЕ, токсичною зернистістю нейтрофілів;
- характерна схильність до осумкованию;
- ексудат гнійний, клітинний склад характеризується великою кількістю нейтрофільних лейкоцитів (понад 85% всіх клітин, абсолютне число нейтрофілів {amp}gt; 100000 в 1 мм), Низьким рівнем глюкози (менше 1.6 ммоль/л), відсутністю фібриногену (згусток не формується), високим вмістом загальної ЛДГ (більше 5.5 ммоль/л/год), низьким – ЛДГ1 (менше 20%) і високим рівнем ЛДГ5(більше 30%); величиною рН{amp}lt;7.2;
- з ексудату вдається виділити культуру стрептокока, патогенного стафілококу та інших збудників, особливо часто анаеробних бактерій.
[41], [42], [43], [44], [45], [46], [47], [48], [49]
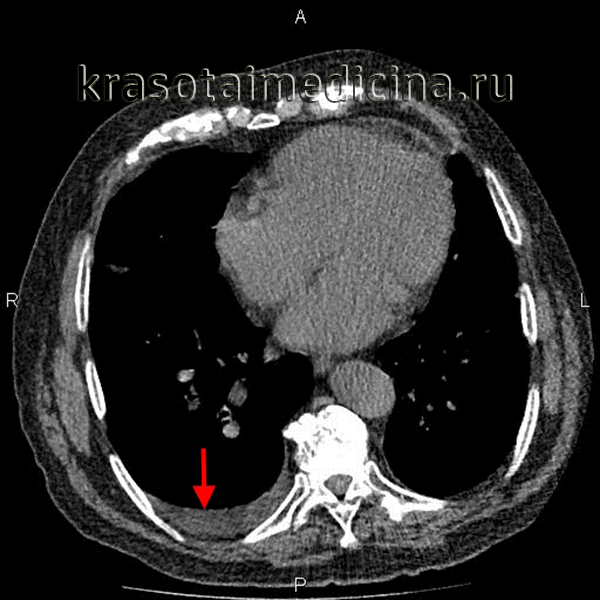
Плевральні випоти спостерігаються при ТЕЛА в 30-50% випадків. Поява їх зумовлена переважно підвищеною проникністю вісцеральної плеври в проекції інфаркту легень. У 20% випадків плевральний випіт при ТЕЛА є транссудатомв інших випадках це ексудати, іноді геморагічні.
Псевдохилезный плевральний випіт (псевдохилоторакс) – це накопичення в плевральній порожнині каламутною або молочного кольору рідини, що містить велику кількість холестерину, при цьому немає пошкодження грудного лімфатичного протоку.
Як правило, у хворих з псевдохилотораксом спостерігається потовщення і нерідко звапніння плеври в результаті тривалого знаходження в порожнині плеври випоту. Терміни існування плеврального випоту можуть коливатися від 3 до 5 років, іноді навіть довше.
Передбачається, що холестерин утворюється в плевральній рідині в результаті дегенеративних змін еритроцитів і лейкоцитів. Патологічні зміни самої плеври порушують транспорт холестерину, що призводить до його накопичення в плевральній рідині.
Прийнято вважати, що хилезоподобный випіт в плеврі спостерігається у хворих з тривало існуючим плевральним випотом. Найбільш часто це спостерігається при туберкульозі та ревматоїдному артриті.
Клінічна картина псевдохилоторакса характеризується наявністю описаних вище фізикальних і рентгенологічних симптомів плеврального випоту. Остаточно діагноз встановлюється за допомогою плевральної пункції та аналізу отриманої плевральної рідини. Необхідно проводити диференціальну діагностику між хилезным і псевдохилезным випотом.
Існує багато різних методів, за допомогою яких можна видалити плевральну рідину з порожнини. Для кожного з них характерні свої переваги і недоліки. Найбільш поширеним методом є торакоцентез, що застосовується переважно при важких превритах, пневмотораксі, скупченні крові в самій порожнині.
[4], [5], [6], [7]
Знайшла широке застосування в різних областях медицини: використовується ревматологами, травматологами, пульмонологами. Онкологи також змушені застосовувати цю процедуру досить часто. Проводиться для своєчасного виявлення патології, а також забору біологічного матеріалу для подальшого дослідження.
Роблять забір рідини і біопсію, при якій беруть шматочок тканини для подальшого гістологічного дослідження. Рідина може бути транссудативной, не викликає патології ексудативної, яка викликає запальний процес.
Для цього досліджують щільність отриманих біологічних зразків і інші параметри. Після отримання біоматеріалу, його піддають подальшому біохімічному аналізу. Якщо підозрюється інфекційний процес, проводиться бактеріологічний, вірусологічний аналіз.
Діагностичні дослідження проводять досить часто, оскільки їм властива висока інформативність. При необхідності досліджується внутрішньопорожнинна кров, лімфа, гній, повітря. Якщо є кровотеча або підозра на його виникнення, також проводиться проба (беруть зразок, ведуть за ним спостереження).
Це істотно полегшує життя при важких ураженнях плеври, часто рятує життя пацієнта. Часто проводиться спочатку діагностична пункція, яка при виявленні патології переходить в лікувальну маніпуляцію.
[8], [9], [10], [11], [12]
Проводиться при гнійно-запальних процесах для усунення ексудату, транссудату, крові і повітря.
В аптеках продаються готові набори, які містять все необхідне для того, щоб провести пункцію. Основа набору представлена шприцом і голками. Об’єм шприців і діаметр голок розрізняються, тому потрібно чітко знати, що саме потрібно для проведення процедури.
Також набір оснащений спеціальними затискачами, які застосовують з метою запобігання влучення повітря в плевру. Кожен набір включає 2 пробірки для збору біоматеріалу, лоток з набором необхідних інструментів.
Плеврофикс
До його складу входить шприц, голки різних діаметрів, затискачі, пробірки для збору біологічного матеріалу, пінцети, тампони та ватні палички.
Призначений набір для здійснення тораконцентезов, пункцій. Застосовуються переважно при появі рідини в порожнини плеври, розвитку гнійних патологій. Набір представлений лотком з інструментами, шприцами та пункционными голками.
Сьогодні фармацевтична промисловість випускає безліч наборів, до складу яких входять всі необхідні для проведення процедури інструменти, а також деякі товари медичного призначення та лікарські препарати.
Діаметр голки зазвичай коливається в широких межах. Призначені для з’єднання зі шприцом. З’єднання здійснюється через гумові трубки. Призначені набори для одноразового застосування.
Плеврити пухлинної етіології
Бактеріальні пневмонії ускладнюються ексудативним плевритом у 40% хворих, вірусні та мікоплазмові – у 20% випадків. Особливо часто ускладнюються розвитком ексудативного плевриту стрептококові та стафілококові пневмонії.
Основними характерними особливостями парапневмонических ексудативних плевритів є:
- гострий початок з вираженими болями в грудній клітці (до появи випоту), високою температурою тіла;
- переважання правобічних випотів;
- достовірно більша частота двосторонніх випотів у порівнянні з ексудативним туберкульозним плевритом;
- розвиток ексудативного плевриту на тлі діагностованою пневмонії і визначається рентгенологічно пневмонического фокуса в паренхімі легені;
- висока частота гнійних ексудатів з великою кількістю нейтрофілів, проте, при рано розпочатої та адекватної антибактеріальної терапії ексудат може виявитися переважно лімфоцитарним. У деяких хворих можливий геморагічний ексудат, в поодиноких випадках – еозинофільний або холестериновий випіт;
- значний лейкоцитоз у периферичній крові і збільшення ШОЕ більше 50 мм / год (частіше, Чим при іншої етіології плеврити);
- швидке настання позитивного ефекту під впливом адекватної антибактеріальної терапії;
- виявлення збудника у випоті (шляхом посіву ексудату на певні живильні середовища), мікоплазменна природа ексудативного плевриту підтверджується наростанням титрів антитіл в крові до микоплазменным антигенів.
Плевральні випоти грибкової етіології становлять близько 1% усіх випотів. Грибкові ексудативні плеврити розвиваються переважно в осіб зі значним порушенням системи імунітету, а також отримують лікування імунодепресантами, глюкокортикоїдними препаратами та у пацієнтів, які страждають на цукровий діабет.
Ексудативні плеврити викликають такі види грибків: аспергілли, бластомицеты, кокцидоиды, криптококки, гистоплазмы, актиноміцети.
Грибкові ексудативні плеврити за течією схожі з туберкульозними. Зазвичай плевральний випіт поєднується з грибковим ураженням паренхіми легень у вигляді осередкової пневмонії, інфільтративних змін; абсцесів і навіть порожнин розпаду.
Плевральний випіт при грибкових ексудативних плевритах зазвичай серозний (серозно-фібринозний) з вираженим переважанням Лімфоцитів і еозинофілів. При прориві в плевральну порожнину субкапсулярного абсцесу випіт стає гнійним.
Діагноз грибкової ексудативного плевриту перевіряється за допомогою неодноразового виявлення міцел грибків у плевральній рідині, в мокроті, також шляхом повторного виділення культури грибків при посіві ексудату, біоптату плеври, мокротиння, гній з свищів Згідно з даними К. С. Тюхтина, З. Д.
Крім того, велике значення в діагностиці грибкових экссудатативных плевритів мають серологічні методи дослідження сироватки крові і экссудатата – високі титри антитіл у реакції зв’язування комплементу, аглютинації-преципітації з антигенами певних грибків.
Антитіла можна виявити також за допомогою імунофлюоресцентний і радіоімунологічних методів. Певне діагностичне значення можуть мати позитивні шкірні проби з введенням алергенів відповідного грибка.
[10], [11]
Найбільш часто ексудативні плеврити спостерігаються при амебіазі, ехінококкозі, парагонимозе.
Амебний плеврит
Збудником амебіазу є Entamoeba histolytica. Амебний ексудативний плеврит виникає, як правило, при прориві в порожнину плеври через діафрагму амебного абсцесу печінки. При цьому з’являється різкий біль в правому підребер’ї і правій половині грудної клітки, задишка, значно підвищується температура тіла, що супроводжується ознобами.
У хворого формується гнійний плеврит. Плевральний випіт є ексудатом, має характерний вигляд «шоколадного сиропу» або «оселедцевого масла» і містить велику кількість нейтрофільних лейкоцитів, гепатоцити, а також невеликі тверді нерозчинні часточки печінкової паренхіми.
У 10% хворих в ексудаті виявляються амеби. З допомогою иммунорадиологических методів можна виявити високі титри антитіл до амебам. Ультразвукове дослідження та комп’ютерна томографія печінки дозволяють діагностувати абсцес печінки.
[34], [35], [36], [37]
Эхинококковый ексудативний плеврит розвивається при прориві кісти печінки, легені або селезінки в плевральну порожнину. Дуже рідко спостерігається розвиток кісти первинно в самій плевральної порожнини.
У момент прориву з’являється дуже різкий біль у відповідній половині грудної клітини, сильна задишка, може розвинутися анафілактичний шок у відповідь на надходження ехінококових антигенів. При прориві в порожнину плеври нагноившейся кісти формується емпієма плеври.
Плевральний випіт є ексудатом і містить велику кількість еозинофілів (при вторинному інфікуванні рідини – нейтрофіли), а також сколекси з гаками ехінококків, оболонки кісти. У плевральному біоптаті також виявляються сколекси з гаками паразита.
Шкірна проба з эхинококковым антигеном (проба Кацони) позитивна в 75% випадків. Виявляються також антитіла до эхинококковому антигену в крові за допомогою реакції зв’язування комплементу (тест Вейнберга).
[38], [39], [40]
Парагонимоз розвивається при зараженні легеневої двуусткой Paragonimus westermani або miyazflkii. Людина заражається при вживанні сирих або недостатньо проварених крабів, раків, що містять личинки паразитів.
Личинки потрапляють в кишечник людини, потім через стінку кишечника проникають у черевну порожнину, потім мігрують до діафрагми, через неї проникають в плевральну порожнину і потім через вісцеральну плевру – в легені.
Розвиток ексудативного плевриту надзвичайно характерно для парагонимоза. Одночасно у багатьох хворих виявляють вогнищеві та інфільтративні зміни у легенях. Характерними особливостями парагонимозного ексудативного плевриту є :
- тривалий перебіг з утворенням виражених плевральних зрощень;
- низький зміст у плевральному ексудаті глюкози і високий рівень лактатдегідрогенази та IgE, причому вміст ІдЕ навіть вище, Чим у крові;
- виражена еозинофілія плевральної рідини;
- виявлення у плевральній рідині, в мокроті, калі яєць легеневої двуустки, вкритих оболонкою;
- позитивна шкірна проба з антигеном легеневої двуустки;
- високі титри антитіл у крові.
Ендемічні вогнища інфекції розташовані на Далекому Сході.
https://www.youtube.com/watch?v=2RyymkPjO6U
Серед усіх плевральних випотів пухлинні випоти складають 15-20%. Згідно з даними Light (1983) 75% злоякісних плевральних випотів обумовлені рак легені, молочної залози, лімфомою. На першому місці серед усіх пухлин, що викликають поява плеврального випоту, варто рак легені. За даними Н. С. Тюхтина і С. Д.
Друга найбільш часта причина злоякісного ексудативного плевриту – метастатичний рак молочної залози, третя – злоякісна лімфома, лімфогранулематоз. В інших випадках мова йде про мезотелиоме плеври, рак яєчників і матки, рак різних відділів шлунково-кишкового тракту і пухлин інших локалізацій.
Основними механізмами освіти плеврального випоту при злоякісних пухлинах є (Light, 1983):
- метастази пухлини в плевру і значне збільшення її проникності судин;
- обструкція метастазами лімфатичних судин і різке зниження резорбції рідини з плевральної порожнини;
- ураження лімфовузлів середостіння і зменшення відтоку лімфи з плеври;
- обструкція грудного лімфатичного протоку (розвиток хилоторакса);
- розвиток гіпопротеїнемії внаслідок ракової інтоксикації та порушення білково-освітньої функції печінки.
Плевральний випіт пухлинної природи має досить характерні особливості:
- поступовий розвиток випоту і решті клінічної симптоматики (слабкість, анорексія, схуднення, задишка, кашель із виділенням мокроти, нерідко з домішкою крові);
- виявлення досить великої кількості рідини в порожнині плеври і швидке її накопичення після проведеного плевроцентеза;
- виявлення за допомогою комп’ютерної томографії або рентгенографії (після попереднього видалення ексудату з плевральної порожнини) ознак бронхогенного раку, збільшення медіастинальних лімфовузлів, метастатичного ураження легенів;
- геморагічний характер випоту; при злоякісній лімфомі – часто спостерігається хилоторакс;
- відповідність плеврального випоту всім критеріям ексудату і дуже часто низький вміст глюкози (чим нижче рівень глюкози в ексудаті, тим гірше прогноз для хворого);
- виявлення в плевральному випоті злоякісних клітин; доцільно аналізувати кілька проб плевральної рідини для отримання більш достовірних результатів;
- виявлення в плевральної рідини раково-ембріонального антигену.
При відсутності злоякісних клітин у плевральному ексудаті і підозрі на пухлинний процес слід проводити торакоскопію з біопсією плеври і наступним гістологічним дослідженням.
Злоякісна мезотеліома утворюється з мезотелиальных клітин, що вистилають плевральну порожнину. Розвитку цієї пухлини особливо схильні обличчя, що довгостроково працюють з азбестом. Період між розвитком пухлини і часом початку контакту з азбестом становить від 20 до 40 років.
Вік хворих коливається від 40 до 70 років. Основними клінічними симптомами злоякісної мезотеліоми є:
- поступово наростаюча біль постійного характеру в грудній клітці без чіткої зв’язку з дихальними рухами;
- нападоподібний сухий кашель, постійно посилюється задишка, зниження маси тіла;
- плевральний випіт – найбільш часто зустрічається і рано з’являється ознака злоякісної мезотеліоми;
- синдром здавлення верхньої порожнистої вени зростаючої пухлиною (набряк шиї і обличчя, розширення вен в області шиї і верхньої частини грудей, задишка); проростання пухлини в перикард і стінки порожнин серця призводить до розвитку ексудативного перикардиту, серцевої недостатності, аритмій серця;
- характерні дані при комп’ютерній томографії легень – потовщення плеври з нерівною вузлуватою внутрішньої кордоном, особливо біля основи легені, у деяких випадках визначаються пухлинні вузли в легенях;
- особливості плевральної рідини: жовтуватий або серозно-кров’янистий колір; має всі ознаки ексудату; зниження змісту глюкози і величини рН; великий вміст гіалуронової кислоти і пов’язана з цим висока в’язкість рідини; велика кількість лімфоцитів і мезотелиальных клітин в осаді ексудату; виявлення злоякісних клітин при багаторазових дослідженнях ексудату у 20-30% хворих.
Як діагностують плеврит?
Під час прийому у лікаря вам потрібно буде розповісти про ваших симптомах, про те, як і коли вони виникли, як змінювалися з часом. Доктор попросить перерахувати захворювання, які ви перенесли протягом життя, особливо останнім часом.
Рентгенографія допоможе виявити плеврит, оцінити кількість рідини в грудній клітці, іноді — виявити метастази пухлини в плеврі і лімфатичних вузлах.
Комп’ютерна томографія допомагає більш точно виявити причину, ступінь поширеності пухлинного плевриту і викликали його специфічних змін. В деяких випадках лікар може призначити УЗД.
Обов’язковий метод діагностики — діагностична плевральна пункція. Її проводять, якщо рідини в плевральній порожнині не дуже багато, і немає стану, що загрожує життю. Лікар вводить в грудну клітку голку, отримує деяку кількість рідини і відправляє на дослідження в лабораторію.
Якщо рідини в плевральній порожнині багато, і є стан, що загрожує життя, пацієнту потрібна термінова допомога. Проводять плевроцентез — процедуру, під час якої грудної клітини видаляють якомога більше рідини. Частина її відправляють на аналіз.
Якщо після обстеження діагноз залишається нез’ясованим, лікар-онколог і анестезіолог-реаніматолог можуть прийняти рішення про проведення відеоторакоскопії. В грудну клітку вводять спеціальний інструмент з відеокамерою — торакоскопії, — і оглядають грудну клітку зсередини.
Під час відеоторакоскопії можна провести біопсію — отримати фрагмент пухлини або підозрілої ділянки і відправити в лабораторію для вивчення під мікроскопом. Зазвичай після цього вдається встановити точний діагноз.
Аспергиллезный плеврит
Аспергиллезный ексудативний плеврит найбільш часто розвивається у осіб з лікувальним штучним пневмотораксом (особливо у випадку утворення бронхоплеврального свища) і у пацієнтів, що перенесли резекцію легені.
Діагноз підтверджується виявленням аспергіл в культурі плевральної їдкості при посіві на спеціальні середовища, виявленням антиаспергилл в плевральному випоті з допомогою радіоімунологічного методу.
[12], [13], [14], [15], [16]
Лікування плевриту при злоякісних пухлинах
В першу чергу при досить вираженому ексудативному плевриті потрібно провести плевроцентез — евакуацію рідини з плевральної порожнини. Зазвичай, це допомагає зменшити задишку, біль, поліпшити самопочуття і якість життя пацієнта.
Плевроцентез проводять за допомогою набору, у який входять:
- спеціальний шприц з коннектором,
- стерильний мішок для збору рідини,
- закрита система, яка не пропускає повітря,
- з’єднувальна трубка.
Під час процедури лікар вводить розчин анестетика в міжреберному проміжку на рівні, де знаходиться рідина, потім вводить голку в плевральну порожнину і видаляє рідина. В кінці процедури в плевральній порожнині залишають катетер, з’єднаний з мішком, в який згодом поступово відтікає рідина.
Дізнатися детальніше про процедуру можна з окремої статті про плевроцентезе на нашому сайті.
В Європейській клініці, на відміну від багатьох інших клінік, плевроцентез виконують за допомогою сучасного обладнання Pleurocan (США) і виключно під контролем ультразвуку, що робить втручання максимально швидким, ефективним і безпечним.
Лікарі нашої клініки щомісяця виконують плевроцентез десяткам пацієнтів. Ми виконуємо цитологічне дослідження ексудату, вводимо препарати интраплеврально, проводимо комплексне лікування раку практично будь-яких типів, локалізацій, стадій.
- Перед початком лікування.
- Під час курсу — зазвичай в середині.
- Після завершення лікування.
В лабораторії ексудат вивчають під мікроскопом: визначають наявність пухлинних клітин, їх кількість та особливості будови. Для того щоб оцінити ефективність лікування онкологічного захворювання і ексудативного плевриту, лікар орієнтується на чотири основних показника:
- Загальний стан пацієнта, зміна скарг.
- Дані обстеження.
- Швидкість збільшення об’єму рідини в плевральній порожнині.
- Зміна клітинного складу рідини. Про успішне лікування свідчить зменшення кількості пухлинних і переважання лімфоїдних клітин.
Діагностикою та лікуванням ексудативного плевриту при онкологічних захворюваннях повинен займатися лікар, який спеціалізується на даній патології, в умовах спеціалізованого стаціонару, де є необхідне обладнання та препарати. В Європейській клініці є все необхідне.
[сховати]
- Причини появи ексудативного плевриту
- Основні симптоми захворювання
- Діагностичні заходи
- Прогнози щодо пацієнтів з плевриту
- Лікування плевритів і запобіжні заходи
Ексудативний плеврит — вкрай небезпечне захворювання запальної природи. При його виникненні відзначається ураження плеври, в результаті якого утворюється ексудат або випіт.
Сценарій розвитку захворювання практично завжди один: у пацієнта з’являються перші ознаки ураження — болі у грудях, загальна слабкість, сухий кашель, незначне підвищення температури тіла, після чого, по мірі накопичення рідини, симптоми дещо змінюються — хворобливі відчуття проходять, зате температура стає дуже високою, аж до 40 градусів.
На цій стадії відмічаються збої функції серцево-судинної системи, спровоковані передавливанием органів кровообігу і, на додаток до цього, дуже високою температурою. Іноді ексудативний плеврит з’являється раптово — у хворого виникає озноб, його лихоманить, а скупчення рідини в плевральній площині здійснюється дуже швидкими темпами.
Найбільш поширеною є форма туберкульозної етіології, тобто пацієнт хворіє з-за інфекції або на тлі запалення легеневої тканини.
На додаток до цього, розглянутий недуга може супроводжувати іншу малоприємну хвороба — ревматизм. Крім плевриту туберкульозної етіології, широко поширена форма захворювання, що розвивається при ураженні плеври злоякісним новоутворенням. Утворюється за результатами такої поразки випіт характеризується геморагічним характером.
Насамперед, ексудативний плеврит характеризується наявністю сухого кашлю, іноді з невеликою кількістю мокротиння. До виникнення кашлю призводить або бронхіт, вразив спавшиеся частини легенів, або туберкульоз. Хворому важко дихати, вдихи і видихи стає поверхневим і прискореним, з’являється задишка.
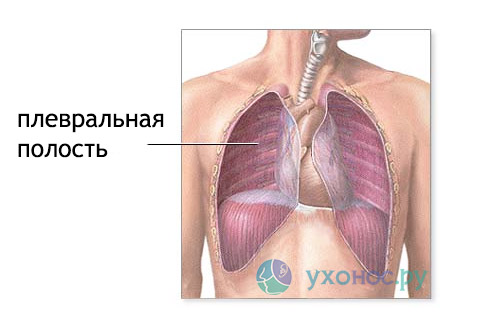
Порушення кровообігу і функції дихальної системи характерні в основному для значних ексудатів, і виникають переважно внаслідок суттєвого зменшення дихальної поверхні. Додатково стан пацієнта погіршують зсуву та стиснення розташованих поруч органів.
Якщо правобічний плеврит, зміщення серця може спостерігатися вліво і в бік. Для лівосторонньої форми недуги характерний зсув органу вправо.
Додатково при лівосторонньому плевриті може відзначатися опущення діафрагми і селезінки, при правобічної формі — печінки. Здавлення верхньої порожнистої вени призводить до набухання шийних вен, нижній — до виникнення застійних явищ у печінці.
При цьому відзначається збільшення частоти серцевих скорочень аж до 120 разів за хвилину і більше.
Температура тримається на стабільно підвищеному рівні, іноді знижуючись в ранковий час. В ході зовнішнього огляду пацієнта відзначається істотне випинання боку з великим скупченням рідини. При диханні уражене місце відстає, проміжки між ребрами виглядають згладженими.
Розташування запального випоту, на відміну від гідроторакс, не пряме, а косе, і його нагромадження починається з нижніх і задніх відділів, поступово переміщаючись вгору до пахвової лінії, а звідти спускаючись в напрямку хребта і пересуваючись вперед.

Між лінією і хребтом з’являється трикутник тимпанического звуку (Гарлянда). При прослуховуванні здорової сторони вздовж хребта може виявлятися трикутник з характерним притупленим звуком (Грокко-Раухфуса). Вершини обох трикутників, як правило, поєднуються.
У пацієнтів з лівобічною формою захворювання тимпанічний звук у просторі Траубе змінюється на притуплений. Відзначається ослаблення бронхофонии і ого тремтіння.
Для визначення тіні проводиться рентгенологічне дослідження, в ході якого, на підставі особливостей розташування і величини тіні, робляться висновки про розміри утворився ексудату. У пацієнтів з істотними выпотами тінь «падає» практично по горизонталі. Практикується рентгеноскопія.
З метою підтвердження діагнозу, пацієнту призначається пробна пункція, в ході якої визначається наявність патологічної рідини. Надалі проводиться вивчення складу забраного матеріалу.
Для плевральної пункції застосовується простий 20-грамовий шприц. Окремі вимоги пред’являються лише до параметрів голки: діаметр від 1 мм, довжина — від 70 мм. Фахівець робить укол в місці найбільш вираженою тупості, оптимально — в області 8-го або 9-го міжребер’я.
Перед забором матеріалу місце для пункції і навколишня поверхня ретельно дезінфікуються спиртом, після — йодом. Пацієнт сідає на стілець і по можливості піднімає руку на хворій стороні, кладучи її на голову або плече — в такій позі відбувається розширення міжреберного простору, що полегшує паркан пункції.
Особливо чутливим пацієнтам попередньо може робитися знеболення місця ін’єкції. Як правило, для цього ставиться укол хлоретилу.
Фахівець тримає в руці шприц подібно кульковій ручці і вводить голку по верхньому краю ребра, розташованого знизу. Забравши необхідний обсяг рідини, голка виводиться з тіла, місце ін’єкції притискається спочатку ватою, а після — марлею з колодієм.
Для пневмонического випоту характерно переважання нейтрофілів над лімфоцитами. Якщо захворювання має туберкульозне походження, картина виглядає з точністю до навпаки. У матеріалі пацієнтів з гнійними плевриту виявляються переважно лейкоцити з невеликим вмістом еритроцитів.
Виявлення мікобактерій туберкульозу в ході звичайних методів, які передбачають забарвлення мазків спеціальними речовинами, які зазвичай не відбувається. Для цього використовується інший метод: близько 10 мл матеріалу пункції вводиться в черевну порожнину лабораторної морської свинки.
У матеріалі пацієнтів з новоутвореннями містяться пухлинні та ендотеліальні клітини.
У більшості випадків максимальна тривалість плевритів туберкульозно-алергічної природи не перевищує 1-1,5 місяців. Часто температура тіла падає вже через 1-2 тижні. Тривалість ревматичних плевритів становить порядку 5-10 днів, метапневмонических — 1,5-2 тижнів.
Захворювання благополучно завершується, якщо становище не обтяжується утворенням гнійників. При тривалих плевритах, як правило, проводяться додаткові дослідження з метою підтвердження/спростування наявності активного туберкульозного процесу.
Прогнозувати ракові плеврити складно, у більшості випадків картина вкрай невтішна.
У багатьох пацієнтів, які впоралися з плевриту, залишаються сполучнотканинні тяжі. Якщо спайки великі, плевральні порожнини повністю заростають. При наявності незначних спайок, в місцях їх розташування відзначається зниження рухливості легень.
Профілактика зводиться до своєчасного і правильного лікування недуг, здатних провокувати появу запалень в плеврі. Конкретні рекомендації стосовно цих питань дасть терапевт або пульмонолог, враховуючи особливості стану пацієнта.
Лікувальні заходи при плевриті спрямовані на усунення етіологічного фактора і полегшення симптоматики. При плевритах, викликаних пневмонією, призначається антибіотикотерапія. Ревматичні плеврити лікуються нестероїдними протизапальними засобами, глюкокортикостероїдами. При туберкульозних плевритах лікування проводиться фтизіатром і полягає у специфічній терапії рифампіцином, ізоніазидом і стрептоміцином протягом декількох місяців.
З симптоматичною метою показано призначення анальгетиків, сечогінних, серцево-судинних засобів, після розсмоктування випоту – фізіотерапії і лікувальної фізкультури.
При ексудативному плевриті з великою кількістю випоту вдаються до його евакуації шляхом проведення плевральної пункції (торакоцентеза) або дренування. Одномоментно рекомендується евакуювати не більше 1-1,5 л ексудату щоб уникнути серцево-судинних ускладнень (внаслідок різкого розправлення легені і зворотного зміщення середостіння). При гнійних плевритах проводиться промивання плевральної порожнини антисептичними розчинами. За свідченнями внутриплеврально вводяться антибіотики, ферменти, гідрокортизон і т. д.
У лікуванні сухого плевриту крім етіологічного лікування пацієнтам показаний спокій. Для полегшення больового синдрому призначаються гірчичники, банки, зігрівальні компреси і туге бинтування грудної клітини. З метою придушення кашлю призначають прийом кодеїну, этилморфина гідрохлориду. У лікуванні сухого плевриту ефективні протизапальні засоби: ацетилсаліцилова кислота, ібупрофен і ін Після нормалізації самопочуття і показників крові пацієнта з сухим плевритом призначають дихальну гімнастику для профілактики зрощень в порожнині плеври.
З метою лікування рецидивуючих ексудативних плевритів проводять плевродез (введення в плевральну порожнину тальку або хіміопрепаратів для склеювання листків плеври). Для лікування хронічного гнійного плевриту вдаються до хірургічного втручання – плеврэктомии з декорткацией легені. При розвитку плевриту в результаті неоперабельного ураження плеври або легкого злоякісною пухлиною за показаннями проводять паліативну плеврэктомию.
Бластомикозный плеврит
Бластомикозный ексудативний плеврит по клінічній картині нагадує туберкульозний плеврит. В паренхімі легені часто спостерігаються інфільтративні зміни. В ексудаті переважають лімфоцити. З допомогою мікроскопічного аналізу можна виявити типові дріжджові гриби Blastomices dermatitidis, посів плевральної рідини на бластомікоз завжди буває позитивним. В біоптатах плеври виявляються нетворожистые гранульоми.
[17], [18]
Кокцидиоидозный плеврит
Ексудативний плеврит при кокцідіоідоза в 50% випадків супроводжується инфильтративными змінами в легенях, вузлуватою або багатоформна еритемою, еозинофілією в периферичній крові. Плевральний випіт є ексудатом, в ньому міститься багато малих лімфоцитів і визначається високий рівень глюкози, еозинофілія випоту не характерна.
При біопсії плеври виявляються казеозные і неказеозные гранульоми. Посів плевральних біоптатів на кокцидиозы дає позитивний результат у 100% випадків, а посів випоту – лише в 20% випадків. У всіх хворих позитивна шкірна проба на Coccidioides immitis.
[19], [20], [21]
Що таке плевродез?
Якщо після цитологічного дослідження рідини з плевральної порожнини з’ясовується, що пухлинні клітини нечутливі до хіміопрепаратів, і якщо вичерпані всі види системного лікування, вдаються до плевродезу — процедурою, під час якої листки плеври склеюються, і між ними перестає накопичуватися рідина.
Існують різні види плевродеза (механічний, хімічний, фізичний), при ексудативному плевриті у онкологічних хворих застосовують хімічний. В плевральну порожнину вводять препарат, який склеює листки плеври.
Для хімічного плевродеза застосовують різні групи препаратів:
- Неспецифічні склерозирующие препарати: антибіотики-тетрацикліни, тальк. В даний час ці засоби застосовують рідко, так як вони погано переносяться, після їх введення виникають сильні болі.
- Цитостатики: блеомицин, доксорубіцин, цисплатин, етопозид, 5-фторурацил та ін. Ці ліки відносяться до групи хіміопрепаратів, вони здатні знищувати пухлинні клітини, але при ексудативному плевриті на перший план виступає їх здатність склеювати листки плеври.
- Препарати для імунотерапії. Одночасно забезпечують плевродез і знищують ракові клітини, які знаходяться в плеврі. Плевродез імунопрепарати при ексудативному плевриті у онкологічних хворих — найбільш прогресивна методика. За деякими даними, її ефективність досягає 90-94% (для інших методів — рідко вище 60%). Імунотерапія ефективна при пухлинах, стійких до хіміопрепаратів, і після внутриплевральной хіміотерапії. Основний і найбільш частий побічний ефект даного виду терапії — лихоманка і стан, що нагадує грип, з якими легко впоратися за допомогою нестероїдних протизапальних засобів (НПЗЗ).
Перед введенням імунопрепаратів потрібно, по можливості, видалити всю рідину з плевральної порожнини, інакше імунотерапія може бути неефективна. Курс лікування в середньому становить 14 днів (5 днів терапії, потім 2 дні перерва — цикл повторюють двічі).
Препарати, які застосовують для імунотерапії ексудативного плевриту:
- Рекомбінантний інтерлейкін-2. Препарат вводять у дозі 1 млн МО щоденно протягом 14-ти днів (десять робочих днів). Метод ефективний приблизно у 90% пацієнтів.
- LAK клітини. Вводять по 50-100 млн. клітин щодня, зазвичай протягом п’яти днів. Курс терапії триває 7 днів.
- Рекомбінантний інтерлейкін-2 і LAK клітини. Послідовно проводять 5 внутриплевральных введень рекомбінантного інтерлейкіну-2 у дозі 1 млн МО щодня, потім 5 введень LAK по 50-100 млн. клітин щодня. В середньому курс лікування триває 14 днів.
Під час курсу лікування пацієнт постійно перебуває під контролем медперсоналу, отримує підтримуючу терапію. Після закінчення курсу пацієнта обстежують, потім показаний перерва 3-4 тижні, потім — контрольне обстеження.
Криптококкозный плеврит
Cryptococcusneotormans поширений скрізь і живе в грунті, особливо якщо вона забруднена екскрементами свиней. Ексудативний плеврит криптококового генезу частіше розвивається у хворих, що страждають гемобластозами, і зазвичай він односторонній.
У більшості хворих поряд з плевральним випотом виявляється ураження паренхіми легені у вигляді інтерстиціальної інфільтрації або вузлового утворення. Плевральний випіт є ексудатом і містить багато малих лімфоцитів.
У плевральній рідині і сироватці крові виявляються високі рівні криптококових антигенів. Криптококкозный генез плевриту підтверджується позитивним результатом посіву плевральної рідини і біоптату плеври або легенів на криптококки.
[22], [23], [24], [25], [26], [27]
Гистоплазмозный плеврит
Hystoplasma capsulatum поширена повсюдно в ґрунті, освіта плеврального випоту викликає рідко. Зазвичай ексудативний плеврит, обумовлений гистоплазмой, має підгострий перебіг, одночасно виявляються зміни в легенях у вигляді інфільтратів або субплевральных вузлів.
Плевральний випіт є ексудатом і містить багато лімфоцитів. При біопсії плеври виявляється неказеозная гранульома. Діагноз перевіряється з допомогою отримання культури гистоплазм при посіві плевральної рідини, харкотиння, біоптату плеври, а також при бактеріоскопії біопсійного матеріалу.
Актиномикозный плеврит
Актиноміцети – анаеробні або микроаэрофильные грампозитивні бактерії, які в нормі живуть у порожнині рота. Інфікування актиноміцетами відбувається зазвичай з інфікованих ясен, каріозних зубів, мигдаликів самого хворого.
Для актиномікозу характерне утворення абсцесів, перехід запального процесу на грудну стінку з утворенням плевроторакальных свищів. Можливе утворення периферичних шкірних, підшкірних та м’язових абсцесів.
Характерною особливістю плеврального ексудату при актиномікозі є присутність гранул сірки діаметром 1-2 мм – це грудочки тонких ниток бактерій. Діагноз актиномикозного ексудативного плевриту встановлюють шляхом виявлення Actinomyces Israeli при посіві плевральної рідини на спеціальні середовища.
[28], [29], [30], [31], [32], [33]