Діагностика
Обстеження та діагностики проводить вузькопрофільний спеціаліст –уролог. Він виконує такі методи діагностики:
- Цистоскопію;
- Контрастну уропиелографию;
- УЗД нирок;
- УЗД сечового міхура;
- МРТ;
- Біопсію слизової сечового міхура;
- Аналіз крові;
- Аналіз сечі.
Всі хворі пиелоциститом також проходять обстеження у гінеколога та венеролога. Це необхідно для того, щоб перевірити чи є запальні або венеричні захворювання.
Для підтвердження діагнозу пієлонефриту використовують додаткові лабораторні та інструментальні методи дослідження:
- Загальний аналіз сечі – обов’язкове дослідження для всіх температурящих дітей, особливо якщо підвищення температури у них неможливо пояснити ГРВІ або іншими причинами, не пов’язаними з нирками. Для пієлонефриту характерне збільшення лейкоцитів у сечі: лейкоцитурія аж до піурії (гній в сечі), коли лейкоцити покривають суцільно полі зору, бактеріурія (поява в сечі бактерій), можливо невелику кількість циліндрів (гіалінових), легка протеїнурія (білок в сечі не більше 1 г/л), поодинокі еритроцити. Також про трактування аналізу сечі у дітей ви можете прочитати в цій статті.
- Накопичувальні проби (по Нечипоренко, Аддіс-Коковському, Амбурже): у них виявляється лейкоцитурія.
- Посів сечі на стерильність і чутливість до антибіотиків дозволяє визначити збудника інфекції та підібрати ефективні антибактеріальні препарати для лікування і профілактики рецидиву захворювання.
- В загальному аналізі крові виявляються загальні ознаки інфекційного процесу: прискорення ШОЕ, лейкоцитоз (підвищення кількості лейкоцитів в порівнянні з віковою нормою), зсув лейкоцитарної формули вліво (поява в крові незрілих лейкоцитів – паличок), анемія (зниження гемоглобіну і кількості еритроцитів).
- Обов’язково проводиться біохімічний аналіз крові з визначенням загального білка і білкових фракцій, сечовини, креатиніну, фібриногену, СРБ. При гострому пієлонефриті у перший тиждень від початку захворювання у біохімічному аналізі відзначається підвищення рівня C-реактивного білка. При хронічному пієлонефриті на тлі розвитку ниркової недостатності підвищується рівень сечовини та креатиніну, знижується рівень загального білка.
- Біохімічний аналіз сечі.
- Функція нирок оцінюється за допомогою проби Зимницьким, за рівнем креатиніну і сечовини в біохімічному аналізі крові та деяких інших аналізів. При гострому пієлонефриті функція нирок зазвичай не порушена, а при хронічному часто виявляються певні відхилення у пробі Зимницьким (ізостенурія – монотонний питома вага, ніктурія – переважання нічного діурезу над денним).
- Вимірювання артеріального тиску – обов’язкова щоденна процедура для дітей будь-якого віку, які знаходяться в стаціонарі з приводу гострого або хронічного пієлонефриту. При гострому пієлонефриті тиск знаходиться в межах вікової норми. Коли тиск починає підвищуватися у дитини з хронічним пієлонефритом, це може свідчити про приєднання ниркової недостатності.
- Крім того, всім дітям проводиться УЗД органів сечової системи, а після стихання гострих явищ – рентгеноконтрастні дослідження (микционная цистоуретерография, екскреторна урографія). Ці дослідження дозволяють виявити міхурово-сечовідний рефлюкс та анатомічні аномалії, що сприяли виникненню пієлонефриту.
- У спеціалізованих нефрологічних та дитячих урологічних відділеннях проводяться й інші дослідження: різноманітні тести, доплерографія ниркового кровотоку, сцинтиграфія (радіонуклідне дослідження), урофлоуметрія, КТ, МРТ та ін
Необхідно здати аналізи сечі і крові для точної діагностики.
Якщо у хворого є підозри на пієлоцистах, то лікар повинен призначити комплексну діагностику нирок і сечового міхура. В першу чергу необхідно пройти ультразвукову діагностику внутрішніх органів.
Проводять також цистоскопію і контрастну уропиелографию. Виявити наявність грибків і запальних процесів у сечовому міхурі допомагає біопсія слизової оболонки. Важливо здати аналізи сечі і крові. В обов’язковому порядку хворі пиелоциститом повинні пройти обстеження у венеролога та гінеколога.
Якщо виникла підозра на цистопиелонефрит, лікар-уролог направляє на діагностику.
Зазвичай для виявлення точного діагнозу фахівці призначають комплексне обстеження, перелік якого входить:
- Ультразвукова діагностика мочепузырных і ниркових структур, що допомагає оцінити розміри і зміни, що сталися в органах.
- Цистоскопическое дослідження, спрямоване на вивчення сечового допомогою запровадження інструментарію через сечовипускальний канал.
- Магнітно-резонансна томографія дозволяє вивчити внутріорганічні структури;
- Уропиелография контрастним способом, коли в ниркові структури вводиться специфічне речовина, а також проводиться оцінка якості мочеоттока;
- Загальна лабораторна діагностика сечі, при якій визначається рівень білка і лейкоцитів;
- Загальноклінічне та біохімічне дослідження крові;
- Біопсія слизових оболонок – допомагає виявити запалення. Оцінити ступінь ураження тканин і виявити грибкові патогени, виключити онкопроцессы.
Такі процедури допомагають фахівцю отримати повну картину патологічного процесу і підібрати найбільш результативну терапевтичну схему.
Для того, щоб поставити точний діагноз лікарі часто вдаються до різним методом діагностики захворювання. Це допомагає широко поглянути на проблему і призначити найбільш підходяще, а саме головне, ефективне лікування.
Біопсія сечового міхура
Методи діагностики дають можливість лікарям визначити повною мірою ступінь розвитку хвороби і підібрати таку терапію, яка допоможе не просто вилікувати патологію, а і не нашкодити іншим органам цілісної системи організму.
- Ретельний огляд пацієнта, щоб бачити загальну картину захворювання.
- Береться аналіз крові, щоб виявити запальний процес в організмі.
- Береться аналіз сечі, щоб визначити кількість лейкоцитів і білків.
- Проводиться цистоскопія для безпосереднього огляду сечового міхура.
- Проводиться контрастна уропиелография для того, щоб оцінити якість відтоку сечі.
- Проводиться ультразвукове дослідження нирок, щоб визначити наявні зміни нирок.
- Проводиться ультразвукове дослідження сечового міхура, щоб дослідити зміни сечового міхура, тканин.
- Робиться МРТ для огляду роботи внутрішніх органів і тканин.
- Береться біопсія слизової сечового міхура для визначення наявності на ній клітин раку.
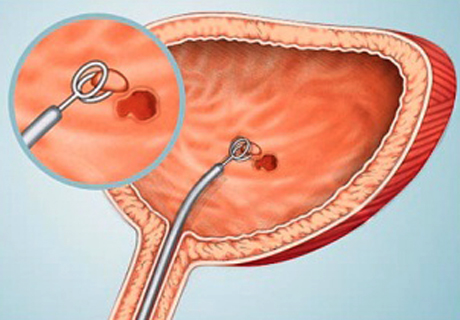
Біопсія сечового міхура
Класифікація пієлонефриту
Гостра форма
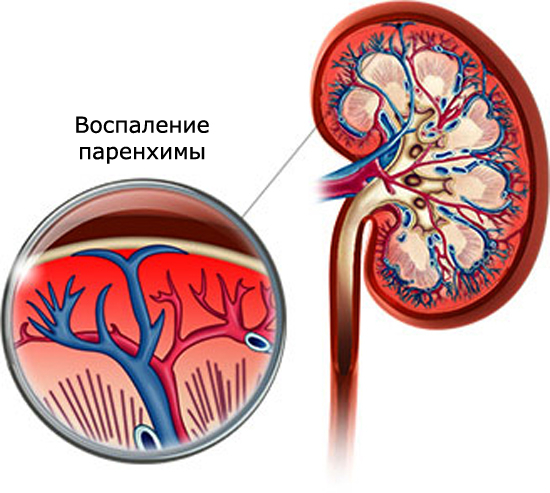
Коли патологія має гостру форму, то симптоми з’являються раптово і яскраво виражені. Нерідко захворювання виникає в дитячі роки, на тлі недолеченного захворювання або у випадку неправильної терапії. З-за цього можуть виникати запальні процеси, які затихають, знову повертаються з новою силою.
Гостра форма захворювання характеризується сильними больовими відчуттями, з кожним днем вони можуть посилюватися. У такому випадку необхідне лікування в лікарні, лікар повинен провести повну діагностику, щоб призначити терапевтичну схему. Неправильно підібрана терапія, може незабаром призвести до ремісії.
За своєю формою захворювання прийнято класифікувати на:
- Первинний або вторинний пієліт
- Хронічний або гострий пієліт
Причиною первинного пієлонефриту є кишкова паличка, потрапляє в нирки через сечовивідні шляхи або лімфу. Крім кишкової палички спровокувати розвиток захворювання можуть стафілококи, гонококи і стрептококи.
Вторинний пієліт часто з’являється після ангіни, скарлатини і черевного тифу. Крім перерахованих інфекційних захворювань причиною пієлітах можуть бути забиття нирок, переохолодження, камені в нирках, вагітність.
Російські нефрологи виділяють наступні види пієлонефриту:
- Первинний (при відсутності явних факторів з боку органів сечовиділення) і вторинний (виникає на тлі аномалій будови, при функціональних порушеннях сечовипускання – обструктивний пієлонефрит; при дизметаболических розладах – необструктивний пієлонефрит).
- Гострий (через 1-2 місяці настає повне одужання та нормалізація лабораторних показників) і хронічний (хвороба триває більше півроку, чи за цей період виникає два і більше рецидиву). У свою чергу, хронічний пієлонефрит може бути рецидивуючим (з явними загостреннями) і латентним (коли симптомів немає, але періодично в аналізах виявляються зміни). Латентний перебіг хронічного пієлонефриту – рідкісне явище, і найчастіше такий діагноз є наслідком гіпердіагностики, коли за пієлонефрит приймають інфекцію нижніх сечових шляхів або рефлюкс-нефропатії, при яких дійсно відсутні або слабо виражені «зовнішні» симптоми і скарги.
Гостра форма
Методи лікування
Розпочате в термін адекватне лікування приводить пацієнта до повного і беззастережного одужання. Але, як це зазвичай буває, вчасно лікування ніхто не починає, тому пієлоцистах переходить в хронічну стадію.
При патології застосовують комплексне медикаментозне лікування, яке може проводитися в стаціонарі, або в домашніх умовах, але під контролем лікаря. При пієлоцистах призначають антибактеріальну терапію, після отримання результатів аналізів, які вкажуть на конкретну інфекцію в організмі.
Якщо недуга супроводжується хворобливими відчуттями, то лікар призначає обезболивающиеи спазмолітики, такі як «Дротаверин», «Кетонал», «Темпалгін». В комплекс входять і сульфаніламіди, препарати, спрямовані на боротьбу з мікробами («Сульфарен», «Уросульфан»).
Дане медикаментозне лікування непрохідною застосовувати разом зі здоровим харчуванням. Хворому слід виключити фізичні навантаження, рекомендується постільний режим. При лікуванні виключають статеві контакти.
Якщо ж патологія має ускладнений характер, внаслідок якого виникає аномалія розвитку сечостатевої системи, необхідно оперативне втручання. Пієлоцистах потребує правильному лікуванні. Якщо недуга запускати або не доліковувати, то воно може перейти в хронічний, при якому виникнуть серйозні патології.
Лікування ґрунтується, в першу чергу, на дотриманні суворої дієти, що виключає з раціону копчену, пряну, жирну їжу і алкоголь, споживання солі зводиться до мінімуму. Раціон хворого ґрунтується на молочних та рослинних продуктах.
За результатами аналізів лікар може призначити антибіотики, сульфаніламідні препарати, антибактеріальні засоби. Їх прийом необхідний для усунення першопричини хвороби — самої інфекції. Рекомендовані теплі ванни і прогрівання поперекової області. При гострому пієліт призначається строгий постільний режим.
Полегшити стан хворого може застосування рецептів народної медицини: хвощ польовий, листя брусниці і ялівцю є природними сечогінними та дезінфікуючими засобами. Однак, не слід використовувати лікарські рослини без попередньої консультації лікаря. Важливо!
Терапія даного захворювання спрямована на усунення в першу чергу причини появи пієлоциститах. Таким чином, діагностую патологію, кваліфікований фахівець підбирає курс лікування, який ефективно допоможе в боротьбі з цією непростою хворобою.
В основному, такий курс терапії передбачає застосування медикаментів і дотримання дієти. Разом з цим вживаються заходи профілактики щоб уникнути повторної появи в організмі пієлоциститах.
Лікарські препарати чинять вплив на хворого вже після тижня прийому. Це медикаменти, які проводять безпосередньо антибактеріальну терапію, а тому діляться на:
- Нітрофуранові.
- Фторхінолони.
- Спазмолітики.
Найчастіше лікарі виписують такі препарати з цих груп: «Ципрофлоксацин», «Кетонал», «Фуразидин», «Уросульфан», «Но-шпа», «Дротаверин» і т. д.
Також під час прийому ліків необхідно дотримуватися спеціальної дієти. В першу чергу, потрібно залишити позаду всі шкідливі звички. Далі слід включити в свій раціон рослинні і молочні продукти.
При гострому пієлонефриті дитині показано рясне пиття.
Лікування гострого пієлонефриту у дітей повинно проводитися тільки в умовах стаціонару, причому вкрай бажана госпіталізація дитини в ускоспециализированное відділення: нефрологічне або урологічне.
- Режим – температурять дітям і дітям, пред’являє скарги на болі в животі або поперекової області, в перший тиждень хвороби призначається постільний режим. При відсутності лихоманки і сильних болів режим палатний (дозволяються пересування дитини в межах своєї палати), потім – загальний (включаючи щоденні спокійні прогулянки на свіжому повітрі по 30-40-60 хвилин на території лікарні).
- Дієта, основною метою якої є зменшення навантаження на нирки і коригування обмінних порушень. Рекомендується стіл №5 по Певзнеру без обмеження солі та з розширеним питним режимом (рідини дитина повинна отримувати на 50% більше вікової норми). Однак, якщо при гострому пієлонефриті зазначається порушення функції нирок або обструктивні явища, сіль і рідина обмежують. Дієта білково-рослинна, з виключенням будь-яких дратівливих продуктів (пряностей, гострих страв, копченостей, жирних страв, наваристих бульйонів). При дизметаболических порушення рекомендується відповідна дієта.
- Антибактеріальна терапія – основа медикаментозного лікування гострого пієлонефриту. Проводиться в два етапи. До отримання результатів дослідження сечі на стерильність і чутливість до антибіотиків препарат підбирають «навмання», віддаючи перевагу тим, які активні щодо найбільш частих збудників інфекції сечової системи і при цьому не токсичні для нирок (захищені пеніциліни, цефалоспорини 2 і 3 покоління і ін). Після отримання результатів аналізу вибирається препарат найбільш ефективний відносно виявленого збудника. Тривалість антибактеріальної терапії – близько 4 тижнів, зі зміною антибіотика через кожні 7-10 днів.
- Уроантисептики – це препарати, здатні знезаражувати сечові шляхи, убивати бактерій або зупиняти їх зростання, але антибіотиками не є: невіграмон, палін, нітроксолін та ін. Їх призначають ще на 7-14 днів прийому.
- Інші медикаментозні препарати: жапропонижающие, спазмолітики (при болях), препарати з антиоксидантною активністю (унітіол, бета-каротин – провітамін A, токоферолу ацетат – вітамін E), нестероїдні протизапальні препарати (ортофен, вольтарен).
Лікування в умовах стаціонару триває близько 4 тижнів, іноді довше. Після виписування дитина направляється для спостереження до дільничного педіатра, якщо в поліклініці є нефролог – то і до нього теж.
Спостереження і лікування дитини здійснюється у відповідності з рекомендаціями, даними у стаціонарі, при необхідності їх може підкоригувати нефролог. Після виписки не рідше 1 рази на місяць проводяться загальний аналіз сечі (та додатково на тлі будь-якого ГРВІ), кожні півроку виконується УЗД нирок.
По завершенні прийому уросептиків на 1-2 місяці призначаються фітопрепарати (нирковий чай, лист брусниці, канефрон і ін). З обліку дитина, що перенесла гострий пієлонефрит, може бути знято лише через 5 років за умови відсутності симптомів і змін аналізів сечі без проведення медикаментозних протирецидивних заходів (тобто дитині за ці 5 років не давали уросептиків або антибіотиків, і рецидиву пієлонефриту у нього не виникало).
Лікування загострень хронічного пієлонефриту проводиться також в умовах стаціонару і за тими ж принципами, що і лікування гострого пієлонефриту. Дітям з хронічним пієлонефритом в період ремісії також може бути рекомендована планова госпіталізація в спеціалізований стаціонар для докладного обстеження, з’ясування причин захворювання та вибору протирецидивної терапії.
оперативне лікування (при міхурово-мочеточниковом рефлюксі, аномаліях, що супроводжуються обструкцією), дієтотерапія (при дизметаболической нефропатії), медикаментозні та психотерапевтичні заходи (при нейрогенної дисфункції сечового міхура) і т. д.
Крім того, при хронічному пієлонефриті у період ремісії обов’язково проводяться протирецидивні заходи: курсове лікування антибіотиками в малих дозах, призначення уросептиків курсами 2-4 тижні з перервами від 1 до 3 місяців, фітотерапія за 2 тижні кожного місяця.
При патології застосовують комплексне медикаментозне лікування, яке може проводитися в стаціонарі, або в домашніх умовах, але під контролем лікаря. При пієлоцистах призначають антибактеріальну терапію, після отримання результатів аналізів, які вкажуть на конкретну інфекцію в організмі.

Терапія цистопиелонефрита може проходити в стаціонарних або домашніх умовах. Призначається лікування лише після визначення провокуючого фактора патологічного процесу і спрямовується на усунення першопричини.
Терапія має комплексний характер, бо, крім призначення медикаментів, передбачає ще і дієтотерапію. Полегшити стан допомагають і засоби народної медицини, але застосовувати їх краще після лікарської консультації.
Медикаментозне
Медикаментозні препарати може призначити тільки лікар, самолікування протипоказано:
- Для усунення хворобливих відчуттів показаний прийом знеболюючих з групи спазмолітиків, наприклад. Дротаверину, Темпалгину або Кетонала, Але-шпи;
- У комплексне лікування входять і протимікробні сульфаніламідні препарати на зразок Уросульфан або Сульфарена;
- Призначається антибіотикотерапія передбачає прийом препаратів начебто Норфлоксацину, Моксифлоксацину, Офлоксацину або Ломефлоксацина;
- Для нормалізації процесів сечовивідних і з протизапальною метою лікар може призначити препарати рослинного походження на кшталт Урохолума або Фитолизина.
Харчування при пієлоцистах
Швидке одужання прямо пов’язане з правильним харчуванням під час і після лікування. Для нормальної роботи нирок, необхідно зменшити або виключити сіль. Денну норму рідини збільшують до 2,5 літрів, що сприяє очищенню нирок.
Обов’язково потрібно виключити копченості, солоності, жирні продукти, а також ті, у яких міститься ефірна олія (часник, редис, прянощі, цибуля). Не рекомендуються до вживання субпродукти (легені, нирки, печінка).
Не вживати шоколад, какао, міцний чай, алкогольні напої. Лікарі рекомендують додати в раціон їжу рослинного походження. Можна вживати житній хліб і випічку, в якій міститися подрібнені пшеничні висівки.
З кисломолочних продуктів дозволено кисляк, кефір з невеликим відсотком жирності, ряжанку, сметану. Сприятливо впливає на організм сир з яблуком або морквиною. Між прийомом їжі пити чай з молоком або лимоном, свіжі соки з ягід і фруктів, овочеві соки, морси.
Наслідки і ускладнення
Пієлонефрит – серйозне захворювання, що вимагає своєчасного адекватного лікування. Відстрочення в лікуванні, недостатній обсяг проведених лікувальних заходів можуть призвести до розвитку ускладнень. Ускладнення гострого пієлонефриту пов’язані найчастіше з поширенням інфекції і виникненням гнійних процесів (абсцеси, паранефрит, уросепсис, бактериемический шок та ін
Пієлоцистах – хвороба, порабощающая кілька органів, а тому і наслідки вона має багаторазові. У разі лікування пієлоциститах він може перейти в хронічну стадію і нагадувати про себе кожного разу при переохолодженні, або ослабленні імунної системи організму.
- Ниркова недостатність.
- Гнійні запалення в області жирової клітковини нирок (абсцес)
- Мочекаменное захворювання.
- Розвиток патології сечовидільної системи.
- Онкологічне захворювання.
Слід розуміти, що кожне неизлеченное захворювання несе за собою неприємні наслідки, однак, саме такі наслідки для організму є нестерпним катуванням. Своєчасне звернення до потрібного фахівця дає можливість уникнути небажаних ускладнень і розвитку нових паралельних захворювань.
Слід розуміти, що кожне неизлеченное захворювання несе за собою неприємні наслідки, однак, саме такі наслідки для організму є нестерпним катуванням. Своєчасне звернення до потрібного фахівця дає можливість уникнути небажаних ускладнень і розвитку нових паралельних захворювань.
Причини пієлонефриту
Однією з головних причин розвитку пієлоциститах є проникнення інфекцій в сечовий міхур і ниркові миски. Цьому сприяє ряд інших факторів, які дозволили даної хвороби поневолити здоровий організм.
Причинами появи пієлоциститах в організмі людини вважаються наступні:
- Стримування сечовипускання.
- Застій сечі з-за нездатності нирок справлятися з такою кількістю.
- Збій гормональної системи.
- Стресові ситуації.
- Затяжні депресії.
- Знижений імунітет.
- Застуди, вірусні інфекції.
- Травмування сечостатевої системи.
- Недостатня кількість вітамінів в організмі
- Наявність хронічних захворювань.
- Недотримання особистої гігієни.
- Нерегулярні статеві партнери.
- Не використання контрацептивів під час статевого акту.
Захворювання підступне тим, що може почати розвиватися непомітно, проте, досить прогресивно, адже його поява в організмі зумовлене великою кількістю причин, які, в принципі, можуть торкнутися практично кожної людини при абсолютно непередбачених обставин.
Дане захворювання виникає через попадання інфекції в сечовивідні шляхи. Пієлоцистах починає розвиватися як ускладнення застуди, вірусних захворювань, переохолодження, авітамінозу, сечокам’яної хвороби і так далі.
Пієлоцистах запалення в двох органах – сечовому міхурі і ниркової балії, тому причини розвитку хвороби для них спільні і їх можна об’єднати.
Причини хвороби:
- інфекційні агенти при розвитку циститу;
- інфекція, занесена лімфогенно або гематогенно з інших вогнищ;
- застій сечі в сечовивідних шляхах;
- особливість будови сечовидільної системи у дівчаток;
- порушення особистої гігієни;
- у новонароджених дітей слабка здатність мисок виштовхувати сечу, тому у малюків часто зустрічається хвороба;
- аномалії розвитку, наприклад: извитой сечовід перешкоджає відтоку сечі з ниркової миски, а цистит приєднується до пиелиту (запалення ниркової миски нирок);
- хвороби статевих органів;
Пієлоцистах розвивається в результаті застою сечі в сечовивідних шляхах
- зниження імунітету;
- гіповітаміноз;
- переохолодження;
- травми;
- стресові стани.
У грудних дітей часто зустрічається дане захворювання, що пов’язано із зазначеними особливостями анатомічної будови, а серед малюків більше страждають дівчатка з-за короткою уретри. Батьки дівчаток мають бути особливо уважні і не пропускати симптоми, щоб не було хронічного перебігу хвороби!
У жінок велику роль у розвитку хвороби відіграє гормональний фон, зміни якого здатні привести до появи хвороби або загострень.
Патологія зачіпає відразу два важливих внутрішніх органу, тому причини пієлоциститах різні, і їх може бути велика кількість. Спочатку захворювання виникає на тлі недолеченного або загостреного циститу.
Якщо сеча довгий час застоюється в сечовому міхурі, виникає запалення, яке призводить до цистопиелонефриту. Нерідко у новонароджених спостерігається ця патологія, оскільки балії перший час складно виштовхувати сечу, і вона застоюється.
Дана патологія частіше зачіпає жіночий організм, Чим чоловічий. Тільки з тієї причини, що жінки мають іншу будову сечостатевої системи. Уретра невеликої довжини спрощує потрапляння мікробів в сечостатеву систему.
Зміни гормонального фону жіночого організму можуть також негативно вплинути на здоров’я нирок і сечостатевої системи. Причинами пієлонефриту часто бувають ослаблений імунітет, переохолодження внутрішніх органів, часті стреси і переживання, а також травми.
Кишкова паличка — основний збудник пієлонефриту у дітей.
Інфекційне запалення в нирках викликають мікроорганізми: бактерії, віруси, найпростіші або гриби. Основний збудник пієлонефриту у дітей – кишкова паличка, далі йдуть протей і золотистий стафілокок, віруси (аденовірус, віруси грипу, Коксакі).
В нирки мікроорганізми можуть потрапляти кількома шляхами:
- Гематогенний шлях: по крові з вогнищ інфекції в інших органах (легенях, кістках тощо). Цей шлях поширення збудника має найбільше значення у новонароджених і немовлят: у них пієлонефрит може розвиватися після перенесеної пневмонії, отиту та інших інфекцій, в тому числі в органах, розташованих анатомічно далеко від нирок. У дітей старшого віку гематогенне поширення збудника можливо при тяжких інфекціях (бактеріальний ендокардит, сепсис).
- Лімфогенний шлях пов’язаний з попаданням збудника в нирки через загальну систему лімфообігу між органами сечовидільної системи і кишечником. У нормі лімфа відтікає від нирок до кишечнику, і інфікування не спостерігається. Але при порушенні властивостей слизової кишечника, застої лімфи (наприклад, у разі хронічних запорів, при діареї, кишкових інфекціях, дисбактеріозі) можливе інфікування нирок кишковою мікрофлорою.
- Висхідний шлях – від статевих органів, ануса, уретри та сечового міхура мікроорганізми «піднімаються» до нирок. Це найбільш поширений шлях інфікування у дітей старше року, особливо у дівчаток.
Недуга охоплює відразу дві найважливіших сечовивідних структури, тому і факторів розвитку у нього значно більше:
- Спочатку розвиток такого полиорганного запального процесу починається при недолеченном або загостреному циститі. Інфекційний процес проникає в сечовидільну систему, якщо в організм хворого потрапили патогенні мікроорганізми, які з крово – або лимфотоком поширюються по сечовивідної системі, заражаючи сечової і нирки.
- Серйозно підвищується ризик розвитку цистопиелонефрита, коли вже має місце запальне ураження сечового, а в нирках утворилися конкременти.
- Якщо урина довго застоюється в мочепузырных структурах, то запускаються запальні процеси, що провокують розвиток пієлоциститах.
- Найчастіше подібна патологія виявляється у немовлят, оскільки їх мискова система поки не настільки зміцніла. Щоб виштовхувати урину, тому і відбуваються мочезастои.
У жінок пієлоцистах зустрічається частіше, Чим у пацієнтів чоловічої статі, що обумовлюється особливостями будови жіночої сечостатевої системи. Коротка уретра частіше схильна проникновениям хвороботворних патогенів. Також у жінок причиною патології може стати зміна гормонального фону.

Часто цистопиелонефриты обумовлюються патологічно низьким імунітетом, загальним переохолодженням або травмами, психоемоційними переживаннями і стресовими станами.
Навіть статеві стосунки без презерватива або недостатня інтимна гігієна здатні стати причинами патології. Провокують розвиток патології мікроорганізми, що проникли в організм, наприклад, гонококи і стафілококи, хламідії або віруси, мікоплазми, стрептококи та ін
Проникнення відбувається низхідним, висхідним, лімфогенним або гомогенним шляхом:
- При низхідному шляху ураження інфекційний процес спускається з ниркових структур. З-за невилікуваного пієлонефриту бактерії проникають в уретру, а потім і в сечовий, провокуючи в органі запальну інфекцію. Подібний шлях ураження зустрічається рідко.
- При висхідному шляху на тлі наявного уретриту формується цистит, а потім при відсутності лікування інфекція піднімається вище до нирок, викликаючи розвиток пієлітах.
- З лімфо – чи кровотокоминфекционный процес поширюється з ураженого органу. В даному клінічному випадку будь-яке запалення, недоліковане або залишився без належної терапії, здатне стати джерелом проблем, наприклад, тонзиліт або простатический абсцес (у чоловіків), бронхіт, вагініт та ендометрит (у жінок) та ін.
Сечоміхуреві слизові оболонки можуть досить просто справитись з інфекційними атаками, а для поширення запального процесу на балії і міхур необхідні сприятливі умови зразок мочезастоев або затримки мочеоттока, порушень малотазового кровообігу, низького імунного статусу та переохолодження.
При пієлоцистах страждають відразу два важливих для роботи сечостатевої системи органу: нирки і сечовий міхур. Першопричиною розвитку захворювання є недолікована гостра форма циститу. Бактерії поширюються по організму з кров’ю і лімфою, заражаючи нирки. Провокуючим фактором пієлонефриту у жінок і чоловіків може стати присутність каменів у нирках.
Пієлоцистах, як і цистит, частіше виникає у жінок, Чим у представників сильної статі. Обумовлено це знову ж анатомічними особливостями організму. Сечовипускальний канал короткий і близько розташований до анального отвору, в якому мешкає велика кількість мікроорганізмів, що викликають запалення уретри. До інших провокуючих факторів відносяться:
- Зміна рівня гормонів
- Ослаблення захисних функцій організму
- Переохолодження внутрішніх органів
- Сильний стрес
- Травмування органів сечостатевої системи
- Незахищений сексуальний контакт
- Недотримання правил особистої гігієни
Від подібної патології часто страждають немовлята. Викликано це тим, що їх нирковим балії важко виштовхувати сечу, вона застоюється в сечовому міхурі і провокує розвиток пієлоциститах. Тому в перші дні життя свого малюка батьки повинні бути дуже спостережливі до здоров’я малюка і при будь-яких відхиленнях від норми показати його лікаря.
Захворювання підступне тим, що може почати розвиватися непомітно, проте, досить прогресивно, адже його поява в організмі зумовлене великою кількістю причин, які, в принципі, можуть торкнутися практично кожної людини при абсолютно непередбачених обставин.
Причини розвитку
У нормі сечовидільні шляхи сполучаються з зовнішнім середовищем і не є стерильними, тобто завжди є можливість попадання в них мікроорганізмів. При нормальному функціонуванні органів сечовидільної системи та гарному стані місцевого і загального імунітету інфекція не розвивається.
Виникненню пієлонефриту сприяють дві групи факторів: з боку мікроорганізму і з боку макроорганізму, тобто самої дитини. З боку мікроорганізму таким фактором є висока вірулентність (висока заразність, агресивність і стійкість до дії захисних механізмів організму дитини). А з боку дитини до розвитку пієлонефриту сприяють:
- Порушення нормального відтоку сечі при аномаліях будови нирок і сечовивідних шляхів, при каменях у сечової системи і навіть при кристалурії на тлі дизметаболической нефропатії (дрібними сольовими кристаликами забиваються канальці нирок).
- Застій сечі при функціональних розладах (нейрогенні дисфункції сечового міхура).
- Міхурово-сечовідний рефлюкс (зворотний заброс сечі з сечового міхура в нирки) будь-якого походження.
- Сприятливі умови для висхідного інфікування (недостатня особиста гігієна, неправильне підмивання дівчаток, запальні процеси в ділянці зовнішніх статевих органів, піхви і ануса, непролікований вчасно цистит або уретрит).
- Будь-які гострі та хронічні захворювання, що знижують імунітет дитини.
- Цукровий діабет.
- Хронічні вогнища інфекції (тонзиліт, синусити та ін).
- Переохолодження.
- Глистні інвазії.
- У дітей до року розвитку пієлонефриту призводять перехід на штучне вигодовування, введення прикормів, прорізування зубів і інші чинники, що збільшують навантаження на імунну систему.
Профілактика
Профілактичні заходи полягають у збалансованому і правильне харчування, дотримання нормального режиму (достатня кількість сну). Необхідно підтримувати особисту гігієну, нижня білизна має бути з натуральних бавовняних тканин, щоб не виникло попрілостей, при яких грибків і бактерій простіше розмножуватися.
Жінкам важливо пам’ятати, що під час менструального циклу потрібно міняти прокладку через кожні дві години. При наявності циститу, пієлітах та інших захворюваннях нирок і сечового міхура, необхідно звернутися до лікаря і пройти курс лікування, щоб недуга не переріс у хронічний пієлоцистах.
Запальні патології сечовидільної системи завжди доставляють масу дискомфортних відчуттів і знижують якість життя пацієнтів. Але коли запалення вражає відразу декілька органів системи мочевыведения, то хвороба переноситься набагато важче.
Щоб запобігти ймовірні ускладнення або рецидиви, рекомендується подбати про профілактичні заходи, до яких відносять:
- Дотримання режиму та особистої гігієни;
- Раціональне та здорове харчування;
- Носіння нижньої білизни з бавовняних тканин.
Особливо потрібно стежити за статевий гігієною жінкам в період місячних. Треба міняти прокладки кожні 3 години, не рідше. А перед кожною зміною гігієнічного засобу в ідеалі бажано підмити геніталії.
При одночасному запаленні стінок сечового міхура і ниркових мисок діагностують гострий пієлоцистах. По мірі розвитку хвороби і в залежності від бактерій-збудників він може протікати в кандидозної, гострій або хронічній формі.
Дотримуватися правил профілактики слід не тільки, щоб уникнути пієлоциститах, але і для попередження рецидивів надалі. Рекомендації включають в себе:
- Правильне збалансоване харчування
- Дотримання режиму сну і відпочинку
- Дотримання правил особистої гігієни
- Носіння нижньої білизни з натуральних тканин
Жінкам слід особливо ретельно стежити за гігієною під час менструації. Змінювати гігієнічні засоби у цей час рекомендується не рідше 1 разу на 2-3 години. При будь-яких підозрах на захворювання слід проконсультуватися у лікаря.
Для того, щоб не допустити ураження сечового міхура і мисок нирки інфекцією, яка тягне за собою запальні процеси, необхідно максимально намагатися дотримуватися профілактичних заходів.
Профілактика пієлоциститах полягає у дотриманні таких правил:
- Правильне, здорове харчування.
- Відмова від шкідливих звичок.
- Дотримання нормального режиму дня.
- Приділяти достатньо часу відпочинку, прогулянок на природі і спокійного, повноцінному сну.
- Дотримуватися особистої гігієни.
- Носити білизну з натуральних гіпоалергенних тканин.
- Виліковувати повністю хронічні захворювання.
- Зміцнювати імунітет.
- Забезпечувати організм необхідною кількістю вітамінів.
- Систематично перевірятися у лікаря.
По суті ніхто не застрахований від зараження пиелоциститом, і будь-яке хронічне нездужання може викликати купу проблем, однак, стежити за своїм здоров’ям необхідно кожній людині. Тільки відповідальний і серйозний підхід до справи допоможе уникнути маси проблем і ускладнень, з якими не завжди може впоратися навіть самий досвідчений і кваліфікований лікар.
Симптоми
Симптомів може бути багато, оскільки недуга протікає відразу в нирках і сечовому міхурі. Важливо виявити відразу два захворювання, щоб комплексна терапія була спрямована саме на лікування обох органів.
Симптоми можуть проявлятися, як і в зовнішньому вигляді, так і можуть бути помічені в результатах аналізів. Їх сила і кількість залежить від форми захворювання. При пієлоцистах виділяють такі загальні симптоми:
- часті болі в голові;
- підвищене потовиділення;
- відчуття ознобу і підвищена температура тіла;
- слабкість і млявість всього організму;
- втрата ваги;
- втрата апетиту;
- запаморочення;
- загальмована реакція.
Виникають хворобливі відчуття в поперековому відділі. Причиною цих болів може бути гній і запальні процеси, які відбуваються в нирках і сечовому міхурі. Деколи біль може віддавати в область паху.
Пацієнт скаржиться на больові відчуття при сечовипусканні, іноді виявляються кров’янисті виділення, урина набуває неприємний запах. Постійні болі в попереку можуть свідчити про пієлоцистах.
У дітей до загальних симптомів часто додається діарея, дискомфортні відчуття в животі. У новонародженого може западати великий джерельце, шкіра і слизові оболонки пересихають, урина виділяється у малій кількості.
- Поява гострого болю в області лобка, попереку та промежини.
- Часте хворобливе сечовипускання, сеча найчастіше темна і каламутна (через домішки гною в ній).
- Гострий пієліт супроводжується високою температурою тіла, ознобом та пропасницею.
Крім основних симптомів у хворих може спостерігатися нудота, головний біль, больові відчуття посилюються при пальпації. Хронічний пієліт має симптоми менш виражені, Чим гострий, так і у чому ознаки захворювання схожі з іншими хворобами (холецистит, цистит, аднексит, малярія), що ускладнює діагностику.
Про наявність запального процесу в нирках свідчить аналіз сечі, в якому присутні у великій кількості лейкоцити. Також для постановки правильного діагнозу хворому доведеться зробити рентгенографію нирок, пройти огляд гінеколога.
Діти 3-4 років скаржаться на болі не в попереку, а по всьому животу або навколо пупка.
Симптоми пієлонефриту досить сильно відрізняються в різних дітей в залежності від гостроти запалення, важкості процесу, віку дитини, супутньої патології і т. д.
Можна виділити наступні основні симптоми пієлонефриту:
- Підвищення температури – один з основних ознак, що нерідко є єдиним («безпричинні» підйоми температури). Лихоманка зазвичай виражена, температура підвищується до 38°C і вище.
- Інші симптоми інтоксикації: в’ялість, сонливість, нудота і блювання, зниження або відсутність апетиту; блідий або сірий відтінок шкіри, періорбітальні тіні («синява під очима). Як правило, чим важче пієлонефрит і чим молодша дитина, тим більш вираженими будуть ознаки інтоксикації.
- Болі в животі або в поперековій області. Діти у віці до 3-4 років погано локалізують болі в животі і можуть скаржитися на розлиті (по всьому животу) біль або біль навколо пупка. Старші діти частіше скаржаться на болі в попереку (частіше односторонні), збоку, внизу живота. Болі негострі, тягнучі, посилюються при зміні положення тіла і стихають при зігріванні.
- Порушення сечовипускання – необов’язковий ознака. Можливо нетримання сечі, часте чи рідке сечовипускання, іноді воно буває хворобливим (на фоні попереднього або супутнього циститу).
- Легка набряклість обличчя або повік вранці. При пієлонефриті виражених набряків не буває.
- Зміни зовнішнього вигляду сечі: вона стає мутною, може мати неприємний запах.
У немовлят пієлонефрит проявляється симптомами вираженої інтоксикації:
- високою температурою (39-40°С) аж до фебрильних судом;
- зригуванням і блюванням;
- відмовою від грудей (суміші) або млявим ссанням;
- блідістю шкіри з периоральным ціанозом (синюшність навколо рота, синюшність губ і шкіри над верхньою губою);
- зниження маси тіла або відсутність прибавки у вазі;
- зневоднення, що проявляється сухістю і в’ялістю шкіри.
Малюки не можуть пред’явити скарг на болі в животі, і їх аналогом виступає ні з чим не пов’язане занепокоєння дитини або плач. Приблизно у половини дітей грудного віку відзначається також занепокоєння при сечовипусканні або почервоніння обличчя і «кректання» перед актом сечовипускання.
Нерідко у дітей на тлі пієлонефриту виникають розлади випорожнення (діарея), що в поєднанні з високою температурою, блювотою і ознаками зневоднення ускладнює діагностику пієлонефриту і помилково трактується, як кишкова інфекція.
Хронічний рецидивуючий пієлонефрит протікає з чергуванням періодів повної ремісії, коли ніяких симптомів і змін аналізів сечі у дитини немає, і періодів загострень, під час яких виникають ті ж симптоми, що і при гострому пієлонефриті (болі в животі і спині, температура, інтоксикація, зміни в аналізах сечі).
У дітей, які тривалий час страждають від хронічного пієлонефриту, з’являються ознаки інфекційної астенії: дратівливість, стомлюваність, знижується успішність у школі. Якщо пієлонефрит почався в ранньому віці, він може призводити до затримки фізичного, а в ряді випадків і психомоторного розвитку.
Часті болі в голові можуть бути сиптомами хвороби.
Клінічна картина цистопиелонефрита досить велика, адже запальний процес вражає відразу нирки і сечовий.
В цілому патологія супроводжується такими симптомами:
- Гіпертермія і озноб;
- Запаморочення і мігрень;
- Слабкість і млявість;
- Загальмований стан;
- Відраза до їжі або відсутність апетиту;
- Гиперпотливость;
- Втрата ваги;
- Зміни запаху урини і її кольору;
- Больова симптоматика, що локалізується в поперековій ділянці, иррадиирующие в промежину, може супроводжувати мочеиспускательные процеси.
Лабораторні ознаки пієлоциститах зводяться до виявлення в сечі білка і лейкоцитів.
Розібравшись з тим, що це таке – пієлоцистах, слід знати, як проявляє себе захворювання. Своєчасне звернення за медичною допомогою гарантує успіх у лікуванні. Основними зовнішніми ознаками розвивається пієлоциститах можна назвати:
- Часті головні болі і запаморочення
- Збільшення потовиділення
- Озноб, що супроводжується підвищенням температури
- Зниження маси тіла
- Втрата апетиту
- Загальмованість реакції
Крім зовнішніх проявів захворювання можна виявити за аналізом. Приводом до їх здачі можуть стати часті поперекові болю. Спазми говорять про запальний процес або навіть появі гною в нирках або сечовому міхурі.
Додатковими симптомами пієлоциститах у дитини може стати діарея, дискомфорт у животі. Також відзначається загальне зниження об’єму сечі, що виділяється. У новонароджених відзначається западання великого тім’ячка, судомами і пересихання слизових оболонок.
Пієлоцистах буває гострим і хронічним.
- Гострий. Проявляється у вигляді болю внизу живота, підвищення температури тіла, хворобливі і часті походи в туалет.
Сеча при гострому пієлоцистах каламутна, в ній можуть виявлятися пластівці слизової оболонки.
- Хронічний. Присутні ті ж симптоми, що і при гострому, але вони не так виражені. Тобто температура тіла субфебрильна, періодична, болю не такі яскраво виражені.
Як уже раніше говорилося, симптоматика яскраво виражена в основному при гострій формі пієлоциститах. Однак, це не означає, що інші форми можуть приховати розвиток даного захворювання в організмі, а тим більше, якщо людина цікавиться своїм здоров’ям і звертає увагу на незначні, з першого погляду, моменти. Саме від сили прояву симптоматики і можна говорити про стадії розвитку хвороби.
Симптоматика пієлоциститах проявляється таким чином:
- Головні болі.
- Часті запаморочення.
- Висока температура, що супроводжується ознобом.
- Відсутність апетиту, нудота.
- Хронічна втома, нездужання.
- Сильні больові відчуття в області попереку, які переходять ривками в зону паху.
- Біль і свербіж під час сечовипускання.
- Мутна сеча з гнійними домішками.
- Неприємний запах сечі.
- Дискомфорт при статевому акті.
Симптоми пієлоциститах різноманітні і мають досить характерні прояви, тому при перших же ознаках слід звернутися до лікаря, який допоможе обстежитися і діагностувати захворювання.