Що таке бактеріальний вагіноз: специфічний, неспецифічний та інші види
Запалення піхви (вагініт, або кольпіт) з переважанням патогенних анаеробів (гарденелл, бактероїдів, фузобактерій, пептострептококков, мікоплазми та уреаплазми) називається бактеріальним вагінозом (БВ) або кульпітом.
Захворювання за течією буває:
- гострим — при бурхливому виникненні симптомів і з яскраво вираженими проявами;
- хронічний — з повільної симптоматикою і частими рецидивами.
Якщо при цитологічному дослідженні було визначено збудник запалення, який в нормі відсутній під піхвової мікрофлори, то вагініт вважається специфічним. Неспецифічний вагініт виникає в результаті посиленого росту умовно-патогенних мікроорганізмів.
Локалізація інфекційного вогнища також грає роль. В залежності від нього виділяють:
- первинний вагініт — запалення і порушення складу мікрофлори відбулося безпосередньо в піхву;
- вторинний — збудник проник у піхву з вульви або матки.
В залежності від типу збудника розрізняють наступні види специфічного вагінозу:
- хламідійний;
- трихомонадний;
- гонорейний;
- микоплазменный.
Що таке бактеріальний вагіноз: специфічний, неспецифічний та інші види
Виділяються кілька основних типів інфекційних і неінфекційних вагінітів.
- Піхвової трихомонадою — найпростішим жгутиковым організмом, який викликає трихомонадний вагініт. Захворювання займає перше місце в світі за поширеністю.
- Гонококом — мікробом з щільною оболонкою, яка призводить до розвитку гонорейного вагініту.
- Мікроорганізми Mycoplasma Genitalium і Chlamydia trachomatis, які займають проміжне положення між вірусами і бактеріями, що живуть в інших клітинах (трихомонадах, у слизовій оболонці піхви). Перший «шкідник» викликає микоплазменный вагініт, другий — хламідійний вагініт.
Якщо у піхву знаходиться кілька видів хвороботворних мікроорганізмів (бактерії, гриби), то вагініт вважається специфічним, залежно від основного збудника.
Викликається умовно-патогенною флорою — бактеріями, які завжди присутні в піхві, але їх зростання стримується. При порушенні роботи захисної системи піхви розвивається захворювання.
Неспецифічний вагініт при вагітності і кандидозний вагініт при вагітності
Під час вагітності відбувається фізіологічна перебудова організму майбутньої матері — це необхідна умова для виношування плоду:
- Підвищується вироблення прогестерону (гормону вагітності), який посилює утворення глікогену, але його не встигають переробляти лактобактерії. Між тим, глікоген — прекрасна живильне середовище для бактерій і грибків.
- Знижується активність імунної системи для того, щоб вона «не бачила» плід, який є «чужим» для організму матері.
Розвивається із-за зниження рівня основних гормонів в організмі жінки: прогестерону, тестостерону й естрогенів.
Зміни можуть бути природними при фізіологічному згасання функції яєчників, або викликатися штучними факторами — при видаленні яєчників або після хіміотерапії.
На цьому тлі порушується захисна робота статевої системи: знижується кількість лактобактерій і змінюється кислотність піхви. Також зменшується кількість слизу і приплив крові до піхви — причина сухості і стоншування його стінок, що підвищує ризик травмування.
Кандидозний вагініт (молочниця)
Викликатися інтенсивним розмноженням власного грибка через порушення захисної системи піхви. Збудниками кандидозного вагініту у 70-75% випадків є Candida albicans (кандида альбіканс або дріжджовий грибок), у 25-30% — Сandida non-albikans (група різнорідних грибів).

Вагініт, як і будь-яке запалення, може протікати гостро і хронічно.
Гострий вагініт характеризується бурхливим проявом симптомів, можливо загальним порушенням самопочуття. На цьому етапі при своєчасному лікуванні можна досягти повного одужання.
На жаль, гострий вагініт часто ускладнюється розвитком хронічного запального процесу. Хронічний вагініт характеризується млявим і стертим перебігом, жінки звикають до його симптомів. Але в цьому-то і небезпека, адже запалення повільно, але впевнено поширюється і в вищерозміщені статеві органи, та ще й сечовий міхур з нирками під прицілом. Тобто небезпечний не сам хронічний кольпіт, а його ускладнення.
Крім того, хронічний запальний вогнище – це вхідні ворота для інших патогенних (хвороботворних) мікробів і вірусів. Так і доведено, що саме хронічний кольпіт значно підвищує ризик розвитку онкологічних захворювань сечостатевої системи.
Неспецифічний вагініт – це запалення слизової оболонки піхви, яке викликано інфекціями, які відносять до умовно-патогенних мікроорганізмів, тобто ці мікроби є в мікрофлорі піхви, але в нормі не викликають запалення. Розвитку цих інфекцій сприяє зниження
не тільки піхвового, але і загального.
Неспецифічний вагініт не відносять до захворювань, що передається статевим шляхом.
Умовно патогенні мікроорганізми слизової оболонки піхви:
- бактерії гарднерели (Gardnerella vaginalis);
- стафілококи;
- стрептококи;
- ентерококи;
- кишкова паличка (Escherichia coli);
- гриби роду Candida;
- протей та деякі інші.
Причини неспецифічного вагініту:
- порушення особистої гігієни зовнішніх статевих органів;
- безладні статеві зв’язки і зміна постійного партнера;
- прийом антибактеріальних засобів;
- спринцювання піхви антисептиками;
- травми слизової оболонки піхви (в результаті хімічних або фізичних впливів);
- вплив на піхву 9-ноноксинолу, який міститься в препаратах для контрацепції, застосовуваних зовнішньо (у презервативах, свічках, вагінальних таблетках);
- гормональні порушення, в тому числі і в результаті стресу, вагітності, перевтоми;
- віруси (вірус папіломи людини, статевий герпес, цитомегаловірус, грип, ВІЛ-інфекція та інші);
- алергія (харчова, контактна алергія на засоби особистої гігієни (мило, гелі, прокладки, контрацептиви), на білизні (особливо вузьке і синтетичне)) та інші причини.
Бактеріальний вагіноз – це
піхви, який пов’язаний із зменшенням кількості “корисних” лактобактерій і збільшенням умовно патогенних
(більшою мірою бактерії гарднерели).
Це грибкове ураження слизової піхви.
роду Кандида знаходяться у піхву у всіх жінок, тому молочниця також, як і бактеріальний вагініт, є проявом дисбактеріозу піхви. Молочниця може передаватися як статевим шляхом, так і бути наслідком зниження імунітету або прийому

Розвитку специфічних вагінітів сприяють захворювання, що передаються статевим шляхом:
- трихомоніаз;
- гонорея;
- хламідіоз;
- сифіліс;
- уреаплазма;
- мікоплазма;
- туберкульоз.
Специфічний вагініт може стати причиною росту умовно-патогенної мікрофлори (
, кандид,
). Але лікування повинно бути спрямоване саме на специфічне запалення, а флора піхви відновиться після усунення провокуючих факторів. Також при таких кольпітах важливо лікувати всіх статевих партнерів, щоб уникнути вторинного зараження і масового поширення даних інфекцій.
Специфічні вагініти частіше протікають хронічно, потребують спеціалізованого лікування, нерідко призводять до ускладнень, в тому числі і до безпліддя.
Атрофічний кольпіт – це запалення піхви, пов’язане з недоліком жіночих статевих
, а саме
Причини атрофічного кольпіту:
- клімакс (менопауза);
- видалення яєчників;
- прийом лікарських препаратів, що пригнічують вироблення естрогену (наприклад, тестостерону).
Атрофічний кольпіт розвивається більш Чим у половини жінок через 3-4 роки після
. Протікає хронічно протягом декількох років, іноді до 10-15 років після клімаксу. Основним проявом атрофічного кольпіту є сухість, дискомфорт в області піхви, відчуття печіння.
Окрім дискомфорту, атрофічний кольпіт призводить до зростання умовно-патогенних бактерій, полегшує зараження захворюваннями, що передаються статевим шляхом і погіршує їх перебіг.
Дієта при вагініті
Спрямована на створення умов для одужання.
На час лікування з харчування виключається:
- Алкоголь, який не сумісний з прийомом лікарських препаратів і може призвести до розвитку алергії.
- Гостра, жирна, солона, копчена і смажена їжа, яка збільшує навантаження на шлунково-кишковий тракт і організм в цілому, сповільнюючи одужання. При проведенні провокації такою їжею загострюється захворювання.
(морозиво,
, цукор, мед), які сприяють порушенню кислотності піхви і розмноженню грибків.
Рекомендовані продукти харчування:
- Кисломолочні продукти (кефір, сир, сметана, кисле молоко, йогурт), покращують роботу шлунково-кишкового тракту і організму в цілому.
- Бобові, печінка, гриби, шпинат, горіхи — джерела вітамінів групи В.
- Вітамін А і Е містяться в броколі, шпинаті, абрикосах, батате, морській капусті.
- Вітаміном С багаті фрукти: смородина, яблука, цитрусові та інші.
- Джерела цинку — кедрові горіхи, вівсяна і гречана крупи, квасоля; магнію — горіхи і морепродукти; кальцію — сир, бринза.
- У м’ясі, рибі, яйцях і сирі міститься багато білка — будівельного матеріалу для всіх процесів, що відбуваються в організмі.
- Для поліпшення роботи ШЛУНКОВО-кишкового тракту необхідна клітковина, яка присутня у всіх свіжих овочах і фруктах. Крім того, вона є ще й прекрасним джерелом вітамінів.
рекомендується вживати продукти з високим вмістом рослинних естрогенів, як червоний виноград і соя.
Вагінальні свічки (супозиторії), таблетки, капсули, креми з антибактеріальну, антисептичну і протизапальну дію
У терапії специфічних вагінітів бактеріального походження поряд з препаратами місцевої дії гінекологи використовують пероральні антибіотики. Призначають жінкам після попереднього лабораторного обстеження, що допомагає визначити збудника захворювання.
Оскільки вагініт нерідко провокується декількома збудниками, у боротьбі з ним використовують антибактеріальні препарати широкого спектру дії. У список таких медикаментозних засобів входять: Амоксицилін, Вильпрафен, Доксициклін, Кларитроміцин і Офлоксацин.
Амоксицилін — антибіотик групи напівсинтетичних пеніцилінів, виявляє активність відносно великої кількості грампозитивних і грамнегативних бактерій. У лікуванні вагінітів його застосовують в комплексі з клавуланової кислоти, яка захищає амоксицилін від руйнування ферментами, які виділяються деякими видами патогенних мікроорганізмів. Амоксицилін у боротьбі з вагинитом заборонено призначати жінкам, страждаючим:
- порушеннями функції печінки;
- інфекційні захворювання органів травного тракту, що супроводжуються розладом кишечника або блювотою;
- ГРВІ;
- алергічним ринітом;
- бронхіальну астму;
- інфекційним мононуклеозом;
- гіперчутливістю до антибіотиків цефалоспоринового або пеніцилінового ряду.
Амоксицилін при вагініті не протипоказаний вагітним і годуючим груддю жінкам. Щоб не нашкодити здоров’ю дитини, приймати його пацієнткам цієї групи слід під постійним наглядом лікаря.
Таблетки Амоксициліну в лікуванні вагініту рекомендується вживати по складеній фахівцем індивідуальною схемою. При використанні антибіотика у жінки можуть спостерігатися побічні явища у вигляді холестатичної жовтяниці, гепатиту, алергічних реакцій, депресії, сплутаність свідомості, запаморочення, судомного синдрому.
Ефективним препаратом при вагініті є Вильпрафен. Його діючий компонент джозамицин вважається антибіотиком групи макролідів. Ліки проявляє активність по відношенню до уреаплазма, гонококкам, хламідій та іншим бактеріям, що викликають вагініт.
Застосування засобу протипоказане пацієнтам, у яких спостерігається непереносимість антибіотиків групи макролідів та печінкова недостатність. Вильпрафен можна включати в схему лікування вагініту у вагітних жінок і годуючих грудьми матерів. Побічними ефектами від його застосування є:
- шлунково-кишкові розлади (блювання, нудота, розлад кишечника, зниження апетиту, печія);
- алергічні реакції;
- зниження слуху.
У боротьбі з вагинитом та іншими сечостатевими інфекціями широко використовується тетрациклиновый антибіотик з бактеріостатичною активністю Доксициклін. Від інших антибактеріальних препаратів він відрізняється тривалою дією і менш агресивним впливом на кишкову мікрофлору. Таблетки Доксициклін при вагініті заборонено призначати пацієнткам, які страждають на:
- гіперчутливістю до антибіотиків тетрациклінового ряду;
- тяжким порушенням функції печінки;
- лейкопенією;
- астенічним бульбарным паралічем;
- порфірією.
Також препарат протипоказаний в другому та третьому триместрах вагітності та при лактації.
У жінок, що приймають при лікуванні вагініту Доксициклін, можуть спостерігатися побічні реакції у вигляді:
- порушень в роботі ШЛУНКОВО-кишкового тракту (нудоти, проносу, запору, ентероколіту);
- підвищення внутрішньочерепного тиску;
- алергічних проявів;
- фотосенсибілізації;
- захворювань крові (анемії, тромбоцитопенії, еозинофілії).
У боротьбі з вагинитом добре себе зарекомендував Кларитроміцин — антибіотик широкого спектра дії, що належить до макролідів останнього покоління. Виявляє ефективність при кольпітах, викликаних хламідіями, уреаплезмами і мікоплазмами. Кларитроміцин можна призначати у наступних випадках:
- при гіперчутливості до макролідів;
- при печінковій або нирковій недостатності;
- при гепатиті;
- при гіпокаліємії;
- при порфірії;
- при серцевих патологіях (аритмії, тахікардії);
- при вагітності (I триместр);
- при годуванні груддю.
Кларитроміцин набагато частіше, Чим інші антибіотики від вагініту, викликає побічні реакції з боку організму. До найбільш поширеним небажаним симптомів відносяться: диспепсія, нудота, болі в животі, шкірні висипання, безсоння, головний біль, порушення смакового сприйняття, надмірне потовиділення.
Засіб Офлоксацин
Фторхинолоновый антибіотик Офлоксацин лікарі використовують у лікуванні вагініту, що розвинувся на тлі зараження хламідіями, уреаплазмами, мікоплазмами або гонококами. Лікарський засіб не можна призначати жінкам, у яких спостерігається підвищена чутливість до його компонентів, схильність до судом і дефіцит глюкозо-6-фосфатдегідрогенази. Також лікувати вагініт з допомогою даного препарату протипоказано при лактації та вагітності.
Побічні ефекти Офлоксацину можуть проявлятися у вигляді:
- анорексії;
- абдомінальних болів;
- нудоти;
- тахікардії;
- судомного синдрому;
- головного болю;
- запаморочення;
- болі в м’язах і суглобах;
- розриву суглобів;
- алергічних реакцій (кропив’янки, ангіоневротичного набряку, анафілактичного шоку, токсичного епідермального некролізу).
Оскільки антибіотики для перорального застосування мають великий перелік протипоказань і побічних ефектів, застосовувати їх при вагініті жінці можна тільки під контролем гінеколога, чітко дотримуючись складеної ним схемою лікування.
| Група препаратів | Показання до застосування | Торгові назви препаратів | Форма випуску | Як застосовують? |
| Препарати Метронідазолу |
|
Метронідазол
Флагіл Метровагин |
Вагінальні свічки по 500 мг | Вагінальні свічки зазвичай призначають 1 раз на добу перед сном. При важкому неспецифічному вагініті – 2 рази на добу.
Вагінальні таблетки і гелі використовують 2 рази на добу кожні 12 годин. Вагінальні гелі вводяться в піхву за допомогою спеціального дозатора – аплікатора, при цьому одна доза містить 5 г метронідазолу. При гострому вагініті препарати метронідазолу призначають курсом 10 днів. При настанні менструації препарат відміняють і повторно розпочинають курс з 4-х місячних діб на 10 днів, незалежно від раніше отриманих доз. При хронічних формах вагініту метронідазол призначають з 4-х діб менструації на 10-12 днів. При трихомоніазі, крім вагінальних форм метронідазолу, рекомендований прийом метронідазолу всередину, у важких випадках у вигляді ін’єкцій. |
| Трихопол | Вагінальні таблетки по 500 мг | |||
| Гиналгин | Вагінальні таблетки по 250 мг | |||
| Медазол | Вагінальні таблетки по 200 мг | |||
| Метронідазол
Метрогіл |
Вагінальний гель | |||
| Препарати Клотримазолу |
|
Клотримазол
Антіфунгол Имидил Кандід |
Вагінальні таблетки по 500 мг | Таблетки вводяться в піхву за допомогою спеціального аплікатора. При гострих вагінітах 500 мг Клотримазолу використовують одноразово, при хронічних вагінітах – 1 раз на тиждень 3-4 прийоми. Вагінальні таблетки та свічки по 100 мг використовують 1 раз на добу перед сном протягом 6 днів. Гель вводиться за допомогою аплікатора по 10 мг 2 рази на добу 10-14 днів, або по 30 мг 1 раз на добу 6 днів. Препарат тимчасово відміняють під час менструації. |
| Клотримазол | свічки по 100 мг | |||
| Гине-Лотримин,
Имидил |
вагінальні таблетки по 100 мг | |||
| Кандід | вагінальний гель 30 мг | |||
| Лотримин | вагінальний гель, 10 мг | |||
| Препарати Орнідазолу | Орнисид
Мератин комбі |
вагінальні таблетки по 500 мг | По 1 таблетці 1 раз на добу – 5-10 днів. При лікуванні орнидазолом перерви під час менструації не рекомендовані. | |
| Протигрибкові засоби |
|
Ністатин | вагінальні свічки по 250 і 500 тисяч ОД | По 1 свічці 2 рази на добу 7-14 днів. |
| Ломексин | вагінальний крем | 1-2 рази на добу, курс лікування 7-14 днів. Крем вводиться за допомогою аплікатора глибоко у піхву. | ||
| Ливарол | вагінальні свічки по 400 мг | 1 раз на добу перед сном від 3-х до 5-ти днів. | ||
| Гінезол-7 | свічки по 100 мг,
вагінальний крем, 20 мг |
1 раз на день протягом 7-ми днів. | ||
| Пімафуцин
Примафунгин |
вагінальні свічки по 100 мг | 1 раз на добу перед сном, курс лікування – 3-7 днів. | ||
| Гіно-Дактанол | свічки, вагінальні капсули по 200 мг | 1 раз на добу до повного зникнення симптомів і ще 14 днів, зазвичай цей препарат призначають при важких кандидозних вагінітах, що не піддаються лікуванню іншими засобами. | ||
| Гіно-Певарил
Ифенек |
вагінальні свічки по 50 і 150 мг | 1 раз на добу по 50 мг – 14 днів, по 150 мг – 3-4 дні. | ||
| Гинофорт | вагінальний крем | Одноразово. | ||
| Вагінальні антисептики |
|
Гексикон | вагінальні свічки з 8 і 16 мг і таблетки по 16 мг | По 1 свічці або таблетці 2 рази на добу, курс лікування 7-14 днів.
Для профілактики свічка використовується одноразово через 2 години після статевого контакту. |
| Вокадин | Песарії вагінальні | Песарії (кільця) вводяться за допомогою аплікаторів 1 раз перед сном, курс лікування – 7-14 днів. | ||
| Йодоксид
Бетадин |
вагінальні свічки по 200 мг | По 1 свічці 1-2 рази на добу протягом 7-14 днів. | ||
| Флуомизин | вагінальні таблетки по 10 мг | По 1 таблетці (свічці) 1 раз на добу перед сном, курс лікування 6-7 днів. | ||
| Осарбон | вагінальні свічки по 250 мг | |||
| Хлорхинальдин | вагінальні таблетки по 200 мг | |||
| Колпосептин | вагінальні таблетки | По 1-2 таблетці на добу, курс лікування до 2 тижнів, при підготовці до пологів 4-7 днів. | ||
| Комбіновані препарати |
|
Поліжінакс (неоміцин поліміксин ністатин) | вагінальні капсули | По 1 капсулі 10-14 днів, для профілактики 5-6 днів. |
|
Тержинан
(тернидазол неоміцин ністатин преднізолон) |
вагінальні таблетки | По 1 таблетці протягом 10-12 днів, перерв під час менструації не роблять. | |
| Микожинакс (метронідазол ністатин хлорамфенікол дексаметазон) | вагінальні таблетки | |||
| Гайномакс (тиоконазол тинідазол) | вагінальні свічки | По 1 таблетці 7 днів або по 2 таблетці 3 дні. | ||
| Депантол (хлоргексидин декспантенол) | вагінальні свічки | По 1 свічці 2 рази на добу, від 7 до 20 днів. | ||
|
Кліон-Д
(метронідазол міконазол) |
вагінальні таблетки | По 1-2 таблетці 10 днів. | |
| Інші антибактеріальні препарати |
|
Далацин
Клиндацин (кліндаміцин) |
вагінальні свічки
вагінальний крем |
По 1 свічці перед сном 3 дні. |
| Препарати, що містять молочну кислоту і лактобактерії |
|
Ацилакт
Лактонорм Лактобактерин Фемилекс |
вагінальні свічки | По 1 свічці 2 рази на день 7-10 днів. |
| Лактагель | Гель в тюбиках | З 1 тюбика в піхву 1 раз на добу 7-10 днів. При профілактиці вагініту – 1-2 рази в тиждень. | ||
| Лактожиналь | вагінальні капсули | По 1 капсулі 2 рази на день,7-10 днів. | ||
| Гинофлор | вагінальні таблетки | По 1 таблетці або пессарию 2 рази на добу, курс лікування-від 7 до 10 днів. | ||
| Миколакт
Молвагин |
песарії вагінальні (кільця) |
Вагінальні свічки (супозиторії), таблетки, капсули, креми з антибактеріальну, антисептичну і протизапальну дію
У лікуванні неспецифічних вагінітів бактеріального походження поширення отримали антибактеріальні препарати місцевої дії. До них належать мазі для вагінального введення Метронідазол і Кліндаміцин.
Метронідазол — антипротозойный вагінальний гель від кольпіту з протимікробною активністю. Завдяки широкому спектру дії гінекологи включають його в курс лікування вагінітів, викликаних різними анаеробними мікроорганізмами.
Мазь Метронідазол забороняється призначати при печінковій недостатності, епілепсії, лейкопенії та лактації. У період вагітності засіб можна застосовувати, починаючи з другого триместру. При лікуванні вагініту Метронідазолом у пацієнтки можуть виникнути скарги на алергічні реакції (кропив’янка, свербіж та висипання на шкірі) і дискомфорт у піхві.
Крем вагінальний Кліндаміцин — антибіотик від бактеріального вагініту, що виявляє активність відносно гарднерели, мікоплазми, мобилункуса та бактероїдів. Для усунення запального процесу на слизовій оболонці піхви препарат призначають інтравагінально 1 раз на день протягом 3-7 днів поспіль.
Протипоказання до використання Кліндаміцину обмежуються підвищеною чутливістю до його компонентів. При вагітності та грудному вигодовуванні засіб слід застосовувати після консультації з фахівцем.
Даний препарат від вагініту відрізняється хорошою переносимістю. Побічні дії від нього виникають тільки у 10% жінок і проявляються у вигляді шлунково-кишкових розладів, вульвовагініту, хворобливих відчуттів у вагіні та запаморочення. Іноді засіб може стати причиною розвитку гіпертиреозу або кровотечі.
В якості профілактики різних венеричних захворювань використовують антисептики і препарати з лактобактеріями і молочною кислотою, одноразово через 2-3 години після незахищеного статевого контакту.
При трихомоніазі класичним призначенням є препарати метронідазолу, які призначають одночасно внутривагинально і всередину (через рот або у вигляді ін’єкцій).
Гонорея зазвичай вдало лікується антибіотиками з широким спектром дії. Місцевий внутрівагінальное лікування призначають з метою відновлення мікрофлори (молочна кислота) і лікування супутніх інфекцій (грибків, трихомонад, гарднерели).
Вагініти, викликані хламідіями, мікоплазмою та уреаплазмою, вимагають комплексного і тривалого лікування:
- антибіотики всередину або ін’єкційно, при цьому курс лікування становить мінімум 12 днів;
- препарати, що підвищують імунітет (Циклоферон, Віферон і так далі);
- місцеве лікування антисептиками, антибіотиками та препаратами, що містять молочну кислоту.
При атрофічному вагініті використовують вагінальні свічки з гормонами:
- Овестин;
- Естрокад;
- Гинодеан-депо та інші.
За приєднання бактеріального вагінозу та/або молочниці на тлі атрофічного вагініту призначають протизапальні, антибактеріальні та антисептичні вагінальні свічки і таблетки, згідно з даними лабораторних досліджень. Також при атрофічному вагініті ефективно використовують рослинні засоби,
і вагінальні препарати, що містять молочну кислоту і лактобактерії.
Діагностика
вагініту грунтується на скаргах і симптомах пацієнтки, результати
, виробленого самим лікарем, і результати лабораторних досліджень. При цьому потрібно розуміти, що власне діагноз вагініту, тобто запалення тканин піхви, ставиться на підставі даних огляду і характерної клінічної симптоматики, описуваної жінкою.
А подальші аналізи і обстеження призначаються лікарем з метою визначення різновиди вагініту, виявлення мікроба-збудника запального процесу і, відповідно, підбору оптимальної терапії, яка б дозволила вилікувати захворювання.
Діагноз бактеріального вагінозу підтверджується:
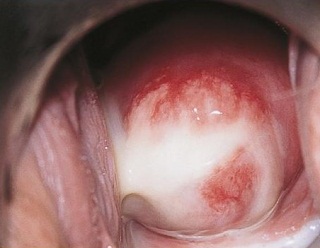
- гінекологічного огляду в дзеркалах і кольпоскопії — виявляються виділення специфічного кольору та запаху;
- вимірювання кислотності піхви — якщо після використання спеціальної тест-смужки рН вище 4,5, то це безпосередній ознака вагініту;
- тесту з КОН (гідроксидом калію) — в англомовній літературі називається whiff test. При додаванні в пробірку з 10% гідроксидом калію вагінальних виділень з’являється специфічний запах тухлої риби;
- мікроскопії мазка — забір матеріалу проводиться не тільки з піхви, але і з сечівника і каналу шийки матки. При дослідженні виявляється підвищена кількість лейкоцитів (30 і більше при нормі до 15), знижені показники лактобацил і багато ключових клітин (з’єднання гарднерел з піхвовим епітелієм).
Дані показники називаються критеріями Амселя. У разі наявності трьох позитивних результатів вищезазначених досліджень ставиться діагноз бактеріальний вагіноз.

Також при мікроскопії мазка оцінюється ступінь заселення піхви лактобацилами:
- I — в мазку переважає лактобациллярная флора і лише незначна кількість коків;
- IIA — кількість коків збільшується, але ще переважають лактобактерії;
- IIB — кількість коків перевищує рівень лактобациллярной флори;
- III — лактобактерії відсутні в мазку.
Проводиться гінекологічний огляд і ряд досліджень. Також обстежуються всі статеві партнери жінки.
Здійснюється лікарем-гінекологом в спеціальному кріслі.
Під час огляду лікар:
- Проводить пальцеве піхвове дослідження.
- Водить гінекологічне дзеркало в піхву — огляд у дзеркалах. Процедура дещо неприємна, а при наявності захворювання — болюча. Гінеколог звертає увагу на характер виділень, а також стан слизової (почервоніння, набряк, потовщення) піхви, вульви та шийки матки.
- Набирає необхідні аналізи.
Дотримуйтеся певних правил, щоб не спотворили результати аналізів:
- Напередодні прийміть душ.
- Виключіть сексуальні контакти за 24 години до огляду.
- Не користуйтеся спеціальними гігієнічними засобами, кремами, гелями і не спринцуйтесь за 24 години до огляду.
- Будьте готові відверто відповісти на питання про менструальному циклі (дата останньої менструації, болючість менструації, тривалості циклу, міжменструальні кровотечі), характер і запах виділень, свербінні, статевому партнері, хворобливості статевого акту та інші.
- Заздалегідь обміркуйте питання, які хочете задати лікареві.
- Постарайтеся одягнути зручний одяг, оскільки вам доведеться роздягатися.
- Не користуйтеся вагінальними свічками, антибіотиками або протигрибковими препаратами за 5-7 днів до огляду. Можливе спотворення результатів мазка і/або бактеріального посіву.
Набирається з просвіту каналу шийки матки і піхви за допомогою спеціальної петлі/палички. В
можна визначити лейкоцити (свідоцтво бактеріального процесу), епітелій слизової піхви, грибок, трихомонади, гонококи, кокові бактерії і лактобактерії.
Мазки оглядаються під мікроскопом у вологому стані (краще виявляється грибок) і після спеціального фарбування.
Набирається в стерильну пробірку за допомогою стерильної петлі/палички з просвіту каналу шийки матки, а іноді і з сечовипускального каналу. Потім матеріал сіється на спеціальні живильні середовища для зростання бактерій і грибків.
Результат зазвичай готовий протягом 5-7 днів. Після його отримання цілеспрямовано призначається саме той препарат, який з найбільшою ймовірністю впливає на бактерію або грибок.
Однак не завжди в звичайному мазку або бактеріологічному посіві виявляються бактерії, трихомонади і грибок. Тому набір аналізу здійснюється в дні менструації, або проводиться провокація, найбільш часто — фізична: вживання напередодні забору аналізу гострої їжі або алкоголю.
При дослідженні визначається не сам мікроорганізм, а найдрібніші частинки його ДНК — двоспіральної молекули дезоксирибонуклеїнової кислоти, яка містить всю генетичну інформацію організму. Всі живі істоти (наприклад, рослини, тварини, бактерії, гриби) в кожній своїй клітці мають свою нитку ДНК.
Застосовується полімеразна ланцюгова реакція (ПЛР), принцип якої заснований на виявленні лише невеликої ділянки такої генетичної інформації на нитки ДНК.
Для аналізу набирається матеріал в спеціальну пробірку з просвіту уретри (сечовипускального каналу) і каналу шийки матки.
ПЛР вважається найбільш точним методом діагностики, що дозволяє визначити велику кількість хвороботворних мікроорганізмів, особливо при хронічному перебігу хвороби: хламідії, мікоплазми гонококи та інших.
Засноване на
— антитіл (Ig) у крові, які виробляються імунною системою для боротьби зі збудником хвороби. Визначаються IgM — свідоцтво гострого перебігу, і IgG — хронічного перебігу хвороби. Норми зазвичай у кожної лабораторії є свої.
Відсоток достовірної діагностики досить високий, але можливі як позитивні, так і помилково негативні результати.
Необхідно ретельно стежити за своїм здоров’ям, і за появи навіть незначних симптомів, потрібно відразу ж пройти діагностичне обстеження, тим більше, що зайвий раз показатися лікарю ніколи не завадить.
Щоб виявити причини, форми та різновиди хвороби, лікар повинен провести кілька діагностичних заходів.
- Візуальний огляд зовнішніх і внутрішніх статевих органів. Він дозволить визначити їх стан, припустити наявність і причину хвороби. Під час огляду лікар обов’язково візьме мазок для лабораторного дослідження. І тільки отримавши його результати, можна з точністю визначити форми і різновиди хвороби.
- При часто повторюваних проявах симптомів або при неможливості визначити причину захворювання звичайним оглядом і дослідженням мазка, лікар може призначити більш глибоке бактеріологічне обстеження, відправивши мазок на посів і вирощування бактерій. Це необхідно для більш детального розгляду аналізу і встановлення точного діагнозу.
- Для того щоб виключити більш важкі захворювання, наприклад, ракову пухлину, що лікар повинен взяти зішкріб клітин зі слизової оболонки шийки матки і відправити на цитологічне дослідження.
- Також може бути призначено УЗД органів малого тазу, для виключення ускладнень на інших ділянках сечостатевої системи.
Які аналізи може призначити лікар при вагініті?
Отже, в першу чергу при вагініті лікар призначає
, так як це дослідження дозволяє отримати об’єктивні дані, що свідчать про запальний процес в піхві, і орієнтовно визначити збудника запалення. Іншими словами, мазок на мікрофлору можна назвати “пристрелочным”, так як він дає приблизне уявлення про те, який мікроб став збудником запалення.
Після мазка на флору лікар одночасно призначає бактеріологічний посів (записатися) виділень із піхви, аналіз крові на сифіліс (записатися) і аналіз методом ПЛР (записатися) (або ІФА) виділень із піхви на статеві інфекції (записатися) (трихомоніаз, гонорея (записатися), хламідіоз (записатися), уреаплазмоз (записатися), мікоплазмоз (записатися)).
І бактеріологічний посів, і аналіз на сифіліс і статеві інфекції повинні здаватися, так як вони дозволяють виявляти різні мікроби, здатні провокувати вагініт. А оскільки вагініт може бути викликаний мікробною асоціацією, тобто не тільки одним мікроорганізмом, а декількома одночасно, то потрібно виявити їх усіх, щоб лікар міг призначити лікарські препарати, що згубно діють на всі мікроби-джерела запалення.
Згідно з інструкціями, бактеріологічний посів і аналізи на статеві інфекції потрібно здавати обов’язково, так як навіть якщо в мазку на мікрофлору виявлені, наприклад, трихомонади або гонококи, то це може бути помилковим, і на результат мазка орієнтуватися не можна.
Після виявлення збудника вагініту лікар може призначити кольпоскопію (записатися) для більш детальної оцінки ступеня патологічних змін і стану тканин піхви. В обов’язковому порядку при вагініті кольпоскопія проводиться молодим нерожавшим дівчатам.
В принципі, на цьому обстеження при кольпітах закінчується, так як його цілі досягнуті. Однак для оцінки стану органів статевої системи на тлі запального процесу в піхві лікар також може призначити УЗД органів малого тазу (записатися).
Народні методи лікування кандидозного вагініту або молочниці (лікування в домашніх умовах): спринцювання содою, препаратами трав і т. д. – відео
Перше, з чого починається лікування – це знешкодження збудників хвороби. Для цього призначаються протигрибкові, антибактеріальні або противірусні препарати – це буде залежати від поставленого діагнозу.
Паралельно з цим проводяться заходи по нормалізації мікрофлори запаленого органу і зміцненню імунної системи, з допомогою дієти, фізіотерапії та обмеження деяких моментів повсякденного життя:
- Дієта при таких захворюваннях полягає у виключенні з раціону харчування солінь, копчених і гострих страв. Рекомендовано вживання молочних і кисломолочних продуктів, великої кількості фруктів і овочів.
- Виключення статевих контактів, щоб уникнути травмування статевих органів, яке може затягнути процес одужання.
- Ретельне виконання гігієнічних вимог по догляду за зовнішніми статевими органами, термообробка нижньої білизни (обов’язкове прасування праскою).
- Застосування комбінованих медикаментозних засобів, які ефективно впливають на грибкових і бактеріальних збудників хвороби.
- Найчастіше використовуються препарати, що застосовуються місцево, у вигляді вагінальних таблеток. До групи таких ліків відносяться Вокадин і Тержинан.
Залежно від різновиду бактеріального вагініту, буде призначено лікування від цієї хвороби. Наприклад, при кандидозному вагініті призначаються протигрибкові засоби, такі, як Кліндаміцин, Кетоконазол, Флуконазол та інші цієї ж групи; при трихомонадному вагініті — Метронідазол, Кліон та інші протимікробні засоби.
Потрібно знати, що при трихомонадному вагініті, для досягнення позитивних результатів, необхідно лікування обох партнерів, щоб виключити повторні зараження.
Народні засоби приходять на допомогу в лікуванні різних хвороб, бактеріальний вагініт не став винятком.
1. Корінь бадану. З нього потрібно приготувати відвар наступним чином:
- Дві столові ложки подрібненого кореня заливаються 0,5 літра води, і ставиться на вогонь. Після закипання, вариться ще 20-25 хвилин, потім настоюється під щільно закритою кришкою протягом 4-5 годин.
- Застосовують настій для спринцювання двічі на день – перед сном і вранці. Обов’язково потрібно витримати курс лікування, який триває два тижні. Потім зробити перерву на тиждень і повторити курс ще один раз. Цей рецепт дуже добре допомагає при кандидозному вагініті.
2. Календула. Відвар з квітів календули для спринцювання готується наступним чином:
- Столову ложку сухої сировини потрібно помістити в літровий термос і залити 500 мл окропу, настояти 20-24 години, потім процідити і він готовий для використання.
- Спринцювання проводити двічі в добу, вранці і ввечері, курс лікування-три тижні. Цей відвар зніме свербіж і печіння, допоможе в лікуванні запалення, тим самим полегшить загальний стан.
Щоб уникнути виникнення бактеріального вагініту, потрібно дотримуватися профілактичних заходів, до яких відносяться нескладні повсякденні заходи.
- Ретельне дотримання гігієни.
- Відмова від спринцювань без призначення лікаря, вони можуть порушити природний баланс мікрофлори статевих органів і сприяти просуванню інфекції всередину.
- Необхідно також відмовитися від носіння незручного тісного одягу, і особливо — з синтетичних матеріалів. Натуральні матеріали – це ідеальний вибір для нижньої білизни.
- Відмовтеся від ароматизованих гігієнічних засобів, вони можуть викликати подразнення і несприятливо вплинути на мікрофлору статевих органів.
- При статевої близькості слід користуватися запобіжними засобами.
- І, звичайно ж, потрібно стежити за станом статевих органів, і при перших ознаках, які вас насторожують, необхідно звернутися до лікаря.
Лікування бактеріального вагініту є нестандартним, так як кожен випадок має свої особливості. Призначати препарати і процедури повинен тільки лікар-гінеколог після встановлення діагнозу. Мета лікування — усунути інфекцію і знищити патогенні мікроорганізми, а потім відновити нормальний стан мікрофлори пацієнтки.
Медикаменти
Для лікування використовуються антибіотики. Вибір залежить від виду бактерії, що викликала хворобу:
- Офлоксацин;
- Гентаміцин;
- Неоміцин;
- Митронидазол;
- Цефіксим;
- Кліндаміцин;
- Амоксиклав.
Тривалість лікування антибіотиками залежить від ступеня захворювання. Рішення про припинення прийому препаратів приймає тільки лікар, який контролює ситуацію. Після цього повинні бути призначені відновлюють мікрофлору препарати. Це можуть бути:
- Лінекс;
- Біфіформ;
- Лацидофил;
- Йогурт;
- Біфідумбактерин;
- Біфіліз та ін.
Крім цього, паралельно з прийомом внутрішніх препаратів лікар призначає місцеві антибактеріальні та відновлюючі засоби у вигляді гелів, кремів або свічок:
- антибактеріальні засоби — Пімафуцин, Гинокомфорт, Кліон-Д, Далацин, Вагінорм, Поліжінакс, Гинофлор Е, Гиналгин;
- свічки з молочнокислими бактеріями — Вагилак, Фемилекс, Ацилакт, Симбітер, Жлемик.
Додатково можуть проводитися спеціальні фізіопроцедури:
- УВЧ піхви;
- опромінення ультрафіолетом;
- опромінення вульви лазером.
Після закінчення курсу лікування повинні зникнути всі симптоми. Пацієнтка отримає всі необхідні рекомендації як уникнути рецидивів і стежити за здоров’ям дітородних органів.
Народні засоби
В домашніх умовах в якості додаткової терапії можна застосовувати засоби народної медицини. Виділимо кілька рецептів для місцевого застосування з допомогою спринцювання:
- Ромашка і подорожник. Трави слід змішати в рівних пропорціях, а потім взяти 2 столові ложки отриманої сировини і залити їх 0,5 л окропу. Засіб настояти 1 годину, проціджують і застосовується для спринцювання двічі на день (вранці і ввечері).
- Календула. Слід взяти 2 столові ложки календули і залити їх склянкою води, довести до кипіння і варити 15 хвилин, а потім настояти ще 1 годину і процідити. Процедура проводиться 1 раз на добу.
- Збір для відновлення мікрофлори піхви. Потрібно взяти такі трави в рівних пропорціях (по 1 чайній ложці): чебрець, ромашка і кора дуба. Суміш заливають склянкою окропу і настоюють 30 хвилин. Після цього проціджують і охолоджують.
- Корінь бадану. 2 столові ложки кореня заливають 0,5 л води і доводять до кипіння, після чого тримають на вогні ще 30 хвилин. Потім ємність з відваром щільно загортають і настоюють ще 5 годин. По закінченні часу проціджують і застосовують.
- Листя волоського горіха. На 50 г свіжих або сушених листя беруть 1 л води. Доводять до кипіння і вимикають вогонь. Настоюють 1 годину і проціджують. Спринцювання проводиться двічі в день.
Представляє певні труднощі, оскільки хвороботворні мікроорганізми швидко виробляють стійкість до багатьох препаратів.
З метою вирішення цієї проблеми для практикуючих гінекологів провідними лікарськими співтовариствами та ВООЗ розроблені різні схеми лікування. Застосування того чи іншого методу залежить від багатьох факторів: збудника хвороби, наявності загальних хронічних захворювань, гормонального фону, перебігу процесу (гострого або хронічного), ефективності попереднього курсу та інших.
При неправильному використанні лікарських препаратів захворювання протікає тривало, з частими загостреннями, нерідко веде до розвитку ускладнень і/або вторинного безпліддя. Тому самолікування неприпустимо, а краще при перших симптомах хвороби звертатися до лікаря.
Застосовуються в залежності від збудника та етапу лікування.
Додаються до основного лікування або використовуються самостійно. Зручні для застосування, оскільки вагініти часто бувають змішаними.
Лікування вагінітів Тержинаном — неспецифічного та кандидозного.
- Ністатин і Тернидазол борються з грибками.
- Неоміцин — антибіотик широкого спектру дії, який діє проти багатьох мікробів: стафілококів, стрептококів, кишкової палички та інших.
- Дексаметазон — гормон, що зменшує місцевий свербіж, запалення і печіння.
Застосовується 1 вагінальна таблетка в день перед сном. Курс — від 6 до 20 днів.
Гиналгин — для лікування трихомонадного і неспецифічного вагінітів, відновлення нормальної мікрофлори піхви.
- Метронідазол і Хлорхинальдол борються з трихомонадою та іншими мікробами.
- Лимонна кислота сприяє зростанню і розмноженню лактобактерій.
Застосовується 1 вагінальна таблетка в день. Курс — 7-10 днів.
Поліжінакс — для лікування неспецифічного та кандидозного вагінітів.
Неоміцин і поліміксин В, діють проти багатьох мікробів, ністатин знищує грибки. Вводиться одна вагінальна таблетка глибоко в піхву 1 раз на день. Курс — 6-12 днів.
Кліон-Д — для лікування кандидозного, трихомонадного і неспецифічного вагінітів
- Метронідазол діє проти трихомонад і деяких бактерій.
- Міконазол бореться з грибками.
Призначається одноразово на ніч. Курс — 10-14 днів.
Ністатин, Клотримазол, Терконазол, Бутоконазол, Сертаконазол, Еконазол, Міконазол
та інші. Застосовуються зазвичай два рази на день. Курс — в середньому від 7 до 14 днів.
Сприяють розчиненню біологічної плівки на стінках піхви, відновлюють кислотність піхви, нормалізують баланс між паличками Дедерлейна і умовно-патогенною флорою.
Препарати з живими корисними бактеріями (пробіотики) застосовуються після основного лікування будь-якого вагініту. Бажано перед їх використанням повторити мазок, щоб переконатися у відсутності запалення.
Курс застосування звичайно становить 10-14 днів. При необхідності лікування продовжують або повторюють через деякий час.
Пробіотики призначаються навіть під час вагітності на будь-якому терміні.
Найбільш часто використовувані препарати
Гинофлор, який містить:
- Ацидофільні молочнокислі бактерії.
- Естріол — жіночий статевий гормон, прискорює відновлення слизової піхви.
- Лактозу, яка сприяє розмноженню корисних живих лактобактерій.
містять ацидофільні молочнокислі бактерії.
В комплексі з лікарськими препаратами, прискорює одужання.
- Вагініт необхідно лікувати комплексно за допомогою препаратів для зовнішнього застосування і прийому всередину;
- при специфічному вагініті використовуються антибактеріальні препарати, ефективні стосовно відповідних інфекцій, згідно з результатами лабораторних аналізів; без прийому антибіотиків їх не вилікувати;
- будь-який курс лікування вагініту необхідно закінчити до кінця, так як неповне лікування призводить до розвитку хронічного процесу і вироблення стійкості (резистентності) інфекцій до антибактеріальних препаратів;
- важливо дотримувати всі правила інтимної гігієни, носити натуральне не вузьке білизна;
- під час лікування бажано виключити статеві акти, особливо не захищені презервативом;
- курс лікування необхідно отримати одночасно і жінці, і її статевого партнера, це дозволить попередити розвиток повторних випадків вагініту, в тому числі і хронічного його перебігу;
- під час лікування необхідно утриматися від вживання алкоголю, корисно буде дотримуватися правильного харчування, з виключенням жирної, смаженої, копченої, гострої їжі, обмежити вживання солі і цукру;
- раціон харчування повинен включати велику кількість некислих овочів і фруктів, кисломолочних продуктів;
- також рекомендується уникати переохолоджень;
- у комплексі призначають вітамінні препарати, при необхідності препарати, що підвищують захисні сили організму (імуностимулятори, імуномодулятори, противірусні засоби, лактобактерії для кишечника та інше) і препарати, коригуючі гормональні порушення.
Особливості лікування кольпіту при вагітності і після пологів
Кольпіт під час
не рідкість, може супроводжувати жінку з моменту
до самих пологів, приносячи значний дискомфорт і залишаючи неприємні враження на багато років. Це пов’язано в першу чергу зі зміною гормонального фону і кислотності слизової оболонки піхви, і з особливостями імунітету.
Значно ускладнює ситуацію те, що жінці в цікавому положенні багато вагінальні препарати протипоказані через негативного впливу на малюка. А лікувати вагініт вагітним треба, адже будь-яка інфекція може негативно позначитися на малюка, вынашиваемости вагітності, підготовки шийки матки до пологів і на самих пологах.
Зазвичай після пологів проблема неспецифічних вагінітів йде сама собою, але бувають ситуації, коли на тлі лактації протягом кольпіту посилюється. І виникає така ж проблема – протипоказання для використання багатьох препаратів під час лактації. Ніхто не хоче переривати годування груддю через свербіння і піхвових виділень.
Перед тим, як почати лікування, необхідно провести лабораторну діагностику вагініту і визначитися з діагнозом. Бактеріологічний посів допоможе не тільки визначити склад мікрофлори, але й антибіотики, які будуть ефективні для лікування вагініту.
Специфічні кольпіти вимагають прийому всередину відповідних антибактеріальних препаратів, для цього є набір антибіотиків, дозволених в період вагітності і лактації. І хоч їх прийом рекомендований тільки в важких випадках, специфічні вагініти лікуються в обов’язковому порядку на будь-якому терміні вагітності, тільки в умови стаціонару гінекологічного відділення або пологового будинку.
Неспецифічні вагініти у вагітних лікуються в більшій мірі за допомогою місцевих вагінальних засобів. З цією метою частіше використовують комбіновані препарати.
Але навіть ці препарати не рекомендовані на ранніх термінах, більшою мірою використовуються з другої половини вагітності. Важливо пам’ятати, що будь-які ліки, тим більше вагінальні, можуть бути призначені лише гінекологом, вагітність – це не час для експериментів.
Відгуки пацієнтів
Смішно, але я заробила вагініт перестаратися з гігієнічними засобами. Тобто я знищила всю мікрофлору піхви. Довелося приймати відновлювальні препарати. Я пила Біфіформ десь 3 місяці. Зараз проблем немає, але миюся тепер тільки дитячим милом, щоб знову не з’явилася хвороба.
Я захворіла вагинитом в кінці вагітності. Я страшенно злякалася, бо був ризик передчасних пологів. Відразу пішла до лікаря і мені призначили антибіотики Офлоксацин і свічки Вагилак. Було небезпечно лікуватися, але ще небезпечніше пускати на самоплив.
Часто страждаю вагинитом. Не знаю чому, але в мене було завжди. Може вроджене щось. Ходила по різних лікаря, і всі призначають різні антибіотики, причому, широкого спектру. Тобто вони навіть не переймаються проблемою і не шукають причину, а усувають симптоми.
Препарати для лікування кандидозного кольпіту (молочниці): свічки, таблетки, капсули, мазі – схеми застосування та дозування, думка дерматовенеролога – відео
Лікарями спринцювання визнано недоцільним.
Під час виконання процедури створюються умови для утворення біологічної плівки і уповільнення одужання:
- Травмується слизова піхви.
- Вимиваються як мікроби, так і нормальна мікрофлора з лейкоцитами, які покликані боротися з хвороботворними мікроорганізмами.
Причини виникнення
Основною причиною, що призводить до розвитку захворювання, служить зміна чисельності лактобактерій у піхву. Вони створюють кисле середовище і тим самим виконують захисну функцію, пригнічуючи чисельність інших бактерій і запобігаючи проникнення сторонніх патогенних мікроорганізмів.
Лактобактерії в нормальному стані становлять понад 95% від загальної маси мікроорганізмів. Вони розщеплюють глікоген до молочної кислоти, яка згубна для інших бактерій. Рівень PH повинен бути в межах від 3,8 до 4,5.
Можливими причинами розвитку вагініту можуть бути:
- наявність інфекційних процесів у піхві;
- захворювання крові та ендокринної системи;
- ранній клімакс;
- гінекологічні патології;
- аборт або викидень;
- ранні пологи;
- ослаблення організму після пологів;
- зниження імунітету на тлі інфекційних захворювань;
- шкідливі звички (алкоголь, куріння, наркотики);
- часта зміна статевих партнерів;
- вроджені патології геніталій;
- тривалий прийом антибіотиків;
- прийом лікарських засобів, що пригнічують імунітет;
- порушення особистої гігієни статевих органів;
- перенесена променева терапія;
- важке отруєння або інтоксикація.
За статистикою, частіше за інших вагинитом страждають молоді та сексуально активні жінки, які часто міняють статевих партнерів.
На сьогодні до кінця не вивчені безпосередні причини бактеріального запалення піхви. Світові дослідження лише визначили деякі умови, при яких у жінок виникає дисбаланс мікрофлори:
- Використання механічних контрацептивів (внутрішньоматкових спіралей).
- Перенесені раніше інфекції, що передаються статевим шляхом.
- Часта зміна статевих партнерів, безладні сексуальні стосунки.
- Застосування спринцювань.
Заразитися бактеріальним вагінозом неможливо при відвідуванні лазні, басейну, туалетів або при використанні постільних речей.
Багато фахівців дотримуються думки, що вагініт виникає внаслідок порушення умов для нормальної життєдіяльності мікрофлори, якими є:
- достатня кількість глікогену в епітелії піхви;
- нормальна кислотність піхви, що виступає бар’єром для проникнення патогенних збудників і неповноцінних сперматозоїдів;
- кількісний і якісний склад транзиторної мікрофлори. Оскільки піхву контактує з зовнішнім середовищем, то потрапляння мікроорганізмів ззовні неминуче, особливо при статевих актах. Такі бактерії залишаються у вагіні ненадовго, так як знищуються місцевими механізмами захисту.
Вплинути на оптимальний рівень глікогену і кислотність піхви можуть:
- хронічні захворювання статевих органів (яєчників, придатків, матки);
- інфекції статевих шляхів;
- відмова від дотримання правил особистої гігієни і правил використання тампонів і прокладок;
- порушення в роботі ендокринної системи (ожиріння, знижена функція яєчників);
- травми слизової оболонки зовнішніх статевих органів при абортах, використання свічок, презервативів;
- алергічні реакції.
Так як захворювання досить поширене, і від нього не застрахована жодна жінка, необхідно знати симптоми бактеріального вагініту.
- Больові відчуття в нижній частині живота.
- Найбільш часто хвороба проявляється виділеннями із піхви з неприємним запахом.
- Сильне печіння і свербіж можуть з’явитися усередині піхви і на зовнішній частині статевих органів.
- Різь і біль під час сечовипускання.
- Можливі больові відчуття під час статевого акту.
Лікування бактеріального кольпіту (вагініту) залежить не тільки від його різновиду, але і від його форми. Захворювання може бути гострим або хронічним.
- Гострий бактеріальний вагініт має бурхливий перебіг з численними виділеннями, сильним свербінням і болючими відчуттями.
- Хронічна форма хвороби може не проявляти себе довгий час, тільки періодичні симптоми будуть говорити про її присутність.
Мікроорганізми, що захищають вагінальну слизову оболонку, не завжди справляються зі своєю роботою, і під впливом зовнішніх чинників у цій області порушується баланс мікрофлори.
Відбувається зниження активності захисної реакції, і хвороботворні бактерії можуть викликати запалення. До таких факторів можуть відносити різні несприятливі процеси, що відбуваються в організмі жінки.
- Зниження імунних реакцій організму, внаслідок приймання деяких лікарських засобів.
- Прийом антибіотиків тривалий час, без вживання протигрибкових препаратів.
- Гормональний збій організму.
- Травмовані тканини під час пологової діяльності.
- Як ускладнення гінекологічних захворювань, таких, як эндомитрит, міома, аднексит та інших.
- Недостатній або неправильний гігієнічний догляд за областю статевих органів.
- Захворювання, що розвивається в літньому віці – випадання піхви.
Це — найпоширеніші причини появи бактеріального вагініту, існують і інші, які належать до різновидів хвороби.
Піхва – це місце, де існує багато бактерій, природних і корисних для флори. Молочнокислим бактеріям підходить кисле середовище, який захищає жіночі органи від вторгнення патогенних бактерій (у кислому середовищі вони не виживають).
Але коли лактобактерій дуже мало або вони взагалі відсутність, імунна система перестає виконувати свою функцію. Це призводить до порушення рівноваги у природному балансі між різними видами бактерій.
Деякі з них (в основному гарденелла піхвова і стрептококи) надмірно розмножуються і подразнюють слизові оболонки піхви і вульви. Виникає стан запалення – це і є бактеріальний вагініт (кольпіт).
Найбільш часто в розвитку вагініту беруть участь кілька факторів одночасно.
може виникнути в будь-якому віці.
Вагініт у жінок
Зустрічається часто, що пов’язано з активним статевим життям і наявністю великої кількості провокуючих факторів.
Розвивається при захворюваннях, що передаються статевим шляхом (
). Хвороботворні мікроорганізми проникають в піхві під час незахищеного статевого акту від хворого партнера: трихомонади, гонококи, хламідії, мікоплазми та інші.
Розвивається під впливом причин, що призводять до погіршення роботи захисної статевої системи. В таких умовах умовно-патогенні бактерії (стафілококи,
та інші) починають рости і розмножуватися, стаючи потенційно небезпечними.
- Стресові ситуації (хронічні, гострі)
Призводять до зміни гормонального балансу. Справа в тому, що прогестерон, який більше виробляється у другій половині циклу, і гормон
(кортизол) утворюються з одного і того ж речовини групи стероїдів. При стресі весь запас цієї речовини йде на утворення кортизолу, тоді як на синтез прогестерону не вистачає сировини.
- Недотримання правил особистої гігієни
Змінює нормальний баланс мікроорганізмів у піхві, створюючи умови для розмноження умовно-патогенної флори.
- Порушення роботи імунної системи
Відбувається при аутоімунних захворюваннях,
після затяжних
та інших станів. У результаті знижується захисна функція слизової піхви, що створює умови для прикріплення і розмноження бактерій, вірусів, грибів.
- Нераціональний прийом антибіотиків, лікування протипухлинними препаратами (цитостатиками)
Пригнічують розмноження й активність паличок Дедерлейна, що веде до посилення розмноження грибка (candida) і умовно-патогенних бактерій.
При
порушується вироблення, а також баланс між естрогенами і прогестероном. Наприклад, при
обох типів,
Під час вагітності через гормональної перебудови організму матері для виношування плоду.
В пременопаузі (за кілька років до припинення менструації), з настанням менопаузи і в постменопаузі.
- Пошкодження статевих органів
Порушується цілісність слизової піхви і виникає ризик занесення
Пошкодження можливо:
- Під час медичних маніпуляцій: аборту, діагностичного вискоблювання, видалення чи встановлення внутрішньоматкової спіралі.
- При травмі і/або чужорідне тіло в піхву, спринцюванні, бурхливому статевому акті.
розвивається найчастіше.
Сприятливі фактори:
- Не до кінця сформована захисна система піхви.
- Недостатня кислотність піхви.
- Є недолік естрогенів.
- Несозревшая імунна система.
зустрічається рідко.
Зараження гонококової інфекцією або трихомоніазом дітей відбувається від хворих дорослих через брудну білизну або при спільному використанні забруднених предметів. Однак гонококи і трихомонади швидко гинуть у зовнішньому середовищі.
Тому сучасні автори не надають великого значення такому шляху передачі, а зараження через воду (в басейні, загалом душі) практично виключається.
Новонароджена дівчинка може заражатися гонококами або трихомонадами від хворої матері в момент пологів.
Хламідії і мікоплазми мають здатність проникати через плаценту. Тому зараження може відбуватися або під час пологів або в період внутрішньоутробного розвитку.
Дівчатка-підлітки заражаються під час незахищеного статевого акту.
Профілактика
Профілактичні заходи захворювання включають в себе наступні заходи:
- використання презервативів при статевому акті;
- після незахищеного контакту з статевим партнером проводиться спринцювання антибактеріальними розчинами;
- необхідно стежити за харчуванням і станом імунітету;
- слід використовувати нижню білизну тільки з натуральних матеріалів високої якості;
- ні в якому разі не можна користуватися чужим нижньому білизною;
- регулярно стежити за гігієною статевих органів;
- слід обмежити вживання алкоголю і солодощів;
- потрібно стежити за гормональним фоном, особливо в менструальний період;
- регулярно міняти прокладки під час менструацій;
- слід вчасно лікувати будь-які інфекційні захворювання;
- необхідно регулярно проходити профілактичні огляди у гінеколога.
Вагініт хоч і не небезпечний для життя, але хвороба вкрай неприємна. Дане захворювання доставляє біль і дискомфорт в області геніталій і заважає нормальній статевого життя. У найважчих випадках, якщо не вилікувати хворобу вчасно, можливо втрата репродуктивних функцій дітородних органів, що в майбутньому не дозволить завести дітей, тому краще почати лікування якомога раніше.
Хвороба добре піддається терапії на ранніх етапах лікування проходить швидко і безболісно, якщо звернутися до лікаря при перших симптомах вагініту.
: при випадкових статевих зв’язках з непостійними партнерами користуватися бар’єрними методами контрацепції (
Неспецифічний вагініт:
- Не користуватися самостійно свічками для лікування вагініту. При неправильному призначенні вони самі можуть призвести до розвитку хвороби, оскільки містять антибіотики та антисептики.
- Під час лікування антибіотиками приймати протигрибкові препарати в профілактичних дозах.
- Не спринцюватися.
- Дотримуватися гігієни статевих органів.
- Щоденне носити зручне нижня білизна з бавовняної тканини, яка забезпечує доступ повітря до зовнішніх статевих органів. Стрінги і білизна з синтетичної тканини створюють умови для розмноження умовно-патогенної флори в піхві.
- Своєчасно лікувати хронічні захворювання.
З метою уникнення бактеріального кольпіту необхідно виконувати наступні профілактичні заходи:
- своєчасно лікувати гінекологічні захворювання та патології ендокринної системи (зокрема, яєчників);
- уникати використання ароматизованих добавок в інтимні гелі, мылах, гелях для душу;
- не застосовувати сперміцидні гелі як протизаплідний засіб, так як вони впливають на мікрофлору і кислотність піхви;
- під час місячних віддавати перевагу прокладкам, а не тампоном.
Ігнорування симптомів бактеріального вагінозу, самолікування і недотримання профілактичних заходів можуть серйозно вплинути на репродуктивну функцію жінок. Щоб уникнути наслідків, необхідно використовувати місцеву терапію в комбінації з пробіотиками.
Симптоми і ознаки вагініту
Різке зниження кількості лактобацил і зрушення кислотності піхви в лужну сторону призводить до переважанню проміжної мікрофлори, а в подальшому і анаеробних мікроорганізмів, одним з представників яких є гарднерелла (Gardnerella vaginalis).
Типовими симптомами вагінозу є відчуття печіння в області зовнішніх статевих органів, білі або сірі рідкі виділення з неприємним запахом. Він посилюється після статевого акту, до і під час місячних, нагадує запах тухлої риби. Під час сексу жінки відзначають болючість, а іноді і сухість у піхві.
Якщо кольпіт викликаний трихомонадами, то виділення мають пінистий характер з жовто-зеленим відтінком, а при хламидийном збудника — слизисто-гнійний.
Пов’язані із змінами, що викликаються бактеріями і грибками на стінках слизової піхви.
- Зміна запаху, характеру і кількості виділень із статевих шляхів.
- Поява свербіння і роздратування, відчуття тиску і розпирання в піхву і вульві.
- Хворобливий статевий акт і сечовипускання.
- Іноді з’являються невеликі кров’янисті (мажучі) виділення після статевого акту.
- Можливо порушення загального стану: підвищення температури тіла, нездужання.
Однак різні види вагінітів мають відмітні особливості в залежності від причини, що призвела до розвитку захворювання.
Гонококи міцно прикріплюються до клітин слизової оболонки піхви, каналу шийки
і сечового міхура з наступним швидким розмноженням та розвитком запалення.
Перші типові ознаки хвороби з’являються зазвичай через 3-7 днів після зараження. У 45-50% хворих прояви хвороби можуть бути відсутні.
Гострий гонорейний кольпіт (вагініт):
- Виникають гнійні виділення біло-жовтого або зеленого кольору.
- Слизова піхви червоніє, стає набряклою і болючою.
- З’являються помилкові позиви і болючість сечовипускання, відчуття неповного спорожнення сечового міхура, лоскотання в мочевыводящем каналі.
Однак нерідко є лише
, які неправильно розцінюються: виділення пов’язують з
біль при сечовипусканні — з
Розвивається при певних умовах, які ускладнюють одужання:
- Гонококи мають щільну капсулу, через яку важко проникають антибіотики.
- Мікроби можуть знищувати фагоцити (клітини імунної системи), які покликані боротися з інфекцією.
можуть бути відсутніми, або вони не виражені: невеликі виділення невизначеного характеру, що тягнуть
Гонококи здатні проникати в навколишні тканини (матку, маткові труби) та/або з потоком крові розноситися по всьому організму (суглоби,
). Тому в 20% випадків
, а до місцевих симптомів (якщо вони є) приєднуються і інші прояви хвороби:
- Вагініт та цервіцит — виникають болі внизу живота і в боці.
- Гострий ендометрит (запалення слизової оболонки порожнини матки) — міжменструальні кровотечі.
- Сальпінгіт (ураження маткових труб) — порушується загальний стан: підвищується температура тіла, з’являється озноб, блювота і здуття живота.
- Ураження суглобів — біль і набряклість суглобів.
- Пересуваються за допомогою джгутиків, якими вони ушкоджують клітини і розпушують стінку піхви.
- Розчиняють білки слизової оболонки піхви, приводячи до розвитку запалення.
- З піхви поступово потрапляють у канал шийки матки, сечовий канал і сечовий міхур.
виникають зазвичай через 3-5 днів після зараження, іноді — через 1-4 тижні.
Гострий трихомонадний кольпіт (вагініт)
- З’являються пінисті виділення (містять пухирці газу) жовтого, жовто-зеленого або жовто-сірого кольору, часто з неприємним або солодкуватим запахом.
- Виникає печіння, подразнення, дискомфорт в області піхви і зовнішніх статевих органів, біль під час статевого акту.
- Біль під час сечовипускання — ознака інфікування уретри.
Розвивається і проявляється симптомами в силу особливостей трихомонад:
- Поглинають фагоцити (клітини імунної системи) і лейкоцити (білі кров’яні тільця), які покликані з ними боротися.
- Здатні «маскуватися» під епітелій слизової піхви за рахунок будови клітинної стінки, тому імунна система їх не «бачить».
- Поглинають інші хвороботворні мікроорганізми (гонококи, мікоплазми, хламідії), захищаючи їх від клітин імунної системи і дії антибіотиків. Більш того, за допомогою вусиків трихомонади пересуваються, переносячи інші бактерії у верхні відділи сечостатевої системи.
За статистикою у 10% пацієнток є тільки трихомонадная інфекція, а у 90% — змішана в різних комбінаціях, що істотно ускладнює лікування.
Симптоми при хронічному перебігу трихомонадного вагініту можуть бути відсутні або є виділення білого кольору невизначеного характеру. При комбінованому перебігу захворювання нерідко приєднуються ознаки та іншої інфекції.
Рецидиви (загострення) виникають при порушенні функції яєчників, після статевого акту, прийому алкоголю, або вірусних простудних захворювань.
Невиражені ознаки хвороби можуть з’являтися через 10-14 днів після зараження: нерясні і не викликають дискомфорту виділення, невеликий свербіж і печіння. При поєднаному перебігу хвороби (наприклад, з трихомонадою або гонококами), як правило, з’являються ознаки, характерні для супутньої інфекції.
Однак найбільш часто захворювання протікає безсимптомно.
Симптоми
Відмінними ознаками патології є:
- рясні виділення з вагіни різних кольорів і консистенції (сироподібні, слизисто-гнійні, з домішками крові);
- свербіж і подразнення слизової оболонки піхви;
- хворобливі відчуття в нижній частині живота;
- дискомфорт при спорожненні сечового міхура і під час статевих зносин;
- загальне нездужання (слабкість, дратівливість, занепад сил, підвищення температури тіла).
Вагініт дає наступні симптоми:
- аномальні виділення з піхви (сірувато-білі або жовті або водянисті, з неприємним рибним запахом);
- печіння та свербіж в уретрі;
- больові відчуття в статевих губах;
- відчуття сухості в піхві;
- набряк статевих органів після сексуального контакту
Є гостра і хронічна форми цього захворювання. Якщо у вас гострий кольпіт, симптоми виявляються в більш гострій формі. Хронічний вагініт дає про себе знати періодично – частіше перед настанням менструацій.
Розвинений бактеріальний вагініт характеризується наступними симптомами:
- виділення з піхви (білі, жовті, кремові, гнійні, густі, прозорі, слизові, із запахом або без);
- у піхву присутній свербіж, печіння або дискомфорт;
- хворобливий статевий акт;
- кровотечі;
- болі в низу живота;
- набряклі статеві губи;
- розпираючий відчуття всередині піхви;
- невелике підвищення температури тіла (на 1-2 градуси);
- хворобливі сечовипускання.
Вагініт має властивості загостряться при певних обставинах, коли симптоми стають більш вираженими. Це відбувається:
- після сильного алкогольного сп’яніння або алкогольного отруєння;
- після перенесеної застуди;
- при переохолодженні організму;
- в період менструацій;
- після статевого акту.
Характер симптомів залежить від виду бактерій, що викликали бактеріальний вагініт, тому діагностика спрямована в першу чергу на виявлення виду патогенного мікроорганізму та пошук причини порушення мікрофлори вагіни. Лікар проведе наступні дослідження:
- візуальний огляд;
- анамнез (історію хвороби);
- мазок;
- мікроскопію виділень;
- PH-тест на кислотність піхви;
- амінні тест на бактерії;
- аналізи сечі і крові.
Після проведення усіх необхідних досліджень лікар поставить діагноз, на підставі якого буде призначено лікування.
Фактори ризику
Вагінозу сприяє наступні фактори:
- прийом антибіотиків;
- бактеріальні інфекції інших органів ( не тільки сечового міхура, але і горла, вуха, інших органів);
- сухість піхви, яка є результатом гормональних порушень або клімаксу (зниження рівня естрогену у жінок може призвести до атрофічних змін до піхви і зовнішніх статевих органах);
- часті статеві контакти;
- нехтування правилами особистої гігієни
Часто буває кольпіт при вагітності, так як гормональні зміни призводять до порушення природної мікрофлори піхви. Також ця хвороба атакує жінок, які перебувають у стані тривалого психічного напруги, тому що стрес послаблює імунну систему.