Алергічний та обструктивний бронхіт у дітей – лікування
Батьків, які стикаються з цим захворюванням у своїх чад, цікавить, як лікувати гострий бронхіт у дитини. У першу чергу потрібно з’ясувати причину недуги. Найчастіше в ранньому віці це захворювання розвивається через вірусної інфекції (до 80% випадків).
Провісниками бувають: риніт, аденоїдит, грип та ГРВІ. Друге місце по частоті займає бронхіт, викликаний бактеріальним ураженням.
Інфікування стрептококом, стафілококом, пневмококком або моракселлами відбувається при хірургічних втручаннях (інтубація трахеї, установка трахеостоми), потрапляння стороннього тіла або їжі, муковісцидозі.
Бронхіт, спричинений розмноженням грибків і внутрішньоклітинних організмів (мікоплазм, хламідій), зустрічаються рідко, як правило, у дітей з імунодефіцитом.
Іноді причиною гострого бронхіту стає якої-небудь неінфекційний процес, викликаний впливом хімічних речовин.
Так, захворювання у дитини може розвинутися через скупчення в повітрі сигаретного диму, вуглекислого газу, оксиду азоту, метану тощо.
Алергічний бронхіт розвивається при контакті з деякими аерозолями (побутова хімія, парфумерія, засоби гігієни), кімнатної пилом, пилком рослин, шерстю тварин.
У деяких дітей є певні особливості організму, сприяють розвитку бронхіту. До них відносяться:
- вузькі дихальні шляхи;
- висока чутливість слизової, схильність до набряку;
- високий опір потоку повітря всередині органів дихання;
- тенденція до залозистої гіперплазії тканини в бронхах;
- низький вміст імуноглобуліну А, що захищає від інфекції;
- недостатня сформованість систем вентиляції у бронхах;
- знижена еластичність тканини легень.
Як і у дорослих людей, бронхіт у дітей розвивається переважно через вірусної інфекції. Влітку дитина набирається сил, а восени, взимку і навесні хворіє дуже часто. Це звична картина, особливо якщо дитина ходить у дитячий садок або освітній заклад. Організм дитини атакують наступні віруси:
- грип типу А, B, З і парагрип;
- адено – та риновіруси;
- короновірус
- респіраторно-синцитіальний вірус
- метапневмовирус
Набагато рідше, Чим віруси, але набагато частіше, Чим у дорослих, причиною бронхіту у маленьких дітей стають бактеріальні інфекції:
- збудник кашлюку (бордетелла);
- хламідії;
- мікоплазма;
- стафілококи;
- пневмококи;
- стрептококи.
Діагностика бронхіту у дітей важлива в загальній програмі лікування. Крім самого захворювання, діагностика допомагає визначити форму, стадію і можливі ускладнення. Діагностують бронхіт у дітей наступними способами1:
- Збір анамнезу у дитини і батьків;
- Виявлення кашлю та визначення його тривалості;
- Фізикальна діагностика, що включає в себе пальпацію, загальний зовнішній огляд і прослуховування грудної клітини фонендоскопом;
- Рентгенологічне дослідження.
У більшості випадків цих способів діагностики достатньо, і діти легко їх переносять. Але можуть застосовуватися і інші способи діагностування: загальний аналіз крові, спірометрія (вимірювання обсягу легень) та бронхографія.
Наука нагромадила чимало знань про респіраторних захворюваннях і їх конкретних збудників. Застосовуються і добре вивчені методи лікування та діагностики у дітей, але універсального засобу досі немає. Лікування повинно бути комплексним.
Одним з цікавих і дійсно важливих досягнень науки останніх років можна назвати відмову від тотального виписування антибіотиків при будь-якій формі бронхіту. Враховуючи, що захворювання частіше виникає із-за вірусів, антибіотики ніяк себе на виявляють у лікуванні основної проблеми і сильно шкодять незміцнілому дитячому організму. Лікування антибіотиками визнано нерациональным5.
Однак хронічний бронхіт, ймовірно або підтверджено викликаний бактеріальною інфекцією, лікувати антибіотиками необхідно, інакше можливий ризик серйозних ускладнень. Все впирається в точну діагностику і визначення причини захворювання, а далі має вибудовуватися грамотний план лікування.
У більшості випадків лікування зводиться до допомоги організму в боротьбі з вірусною інфекцією, що породила бронхіт. В бій повинен набути імунітет, йому необхідно допомогти і надати для боротьби всі умови.
Враховуючи серйозність течії і різні причини захворювання, лікарські препарати для лікування бронхіту у дітей повинен призначати тільки лікар-педіатр або ЛОР3:
- Жарознижуючі засоби;
- Протикашльові препарати;
- Імуностимулятори;
- Противірусні препарати;
- Протиалергічні препарати;
- Антигістамінні препарати;
- Відхаркувальні препарати, муколітики бронхолітики;
- Рослинні препарати з відхаркувальним ефектом;
- Антибіотики у найбільш серйозних випадках захворювання.
При лікуванні дітей добре проявили себе інгаляційні способи доставки лікарського препарату, масаж грудної клітки і електрофорез. Лікування бронхіту у дітей в домашніх умовах повинно включати в себе рясне пиття, зволоження повітря і гіпоалергенне харчування.
Враховуючи, що основною причиною розвитку бронхіту є вірус, варто зосередитися на підтримці та розвитку імунітету, особливо в холодну пору року. Для підтримки або відновлення функцій захисту можуть застосовуватися допоміжні лікарські засоби.
Імуномодулятор ІРС®19 пройшов перевірку временем7. Препарат успішно протистоїть патогенних бактерій на слизових оболонках дихальної системи, перешкоджаючи розмноженню інфекції. При його використанні може істотно скоротитися частота респіраторних захворювань, а також знижується сумарна потреба в антибактеріальної і протизапальної терапии8.
Принцип дії препарату заснований на імуностимуляції. У складі присутні лізати бактерій поширених збудників інфекцій. ІРС®19 активує і стимулює місцевий імунітет, тим самим утримуючи ворота, в які намагаються увірватися різні респіраторні інфекції.
Режим — постільний на весь гарячковий період і протягом 3 днів після його закінчення. Далі переходять на щадний режим (кімнатний).
Дієта — молочно-рослинна, механічно і термічно щадащая. Виключити солоні, екстрактивні і високоалергенні продукти. Показано рясне пиття, особливо в напружений період.
Специфічна терапія ГРВІ — противірусні засоби ефективніші якщо лікування розпочато в перші 2 дні хвороби. Застосовують інтерферон, гриппферон, кагоцел, арбідол та інші.
Жарознижуючі засоби — при лихоманці.
Протикашльові засоби поділяються на пригнічують кашель і відхаркувальні.
Протикашльові препарати показані при нав’язливому, болісному кашлі. Слід пам’ятати, що застосовувати ці засоби слід обережно, так як кашель — це захисна реакція організму, а при рясному кількості мокротиння відсутність кашлю може призвести до обструкції (закупорці) бронхів і нашаруванню додаткової бактеріальної флори.
До переважною кашель препаратів належать:
- Ненаркотичні препарати центральної дії — Синекород, Глаувент. Мають протикашльову та спазмолітичну дію;
- Препарати периферичної дії — Либексин. Роблять ефект за рахунок зниження чутливості кашльових рецепторів.
- Наркотичні препарати центральної дії — вони знижують збудливість кашльового центру, але в той же час пригнічують дихання і мають снодійним ефектом, а також пригнічують рефлекси. У педіатричній практиці їх не використовують.
Відхаркувальні засоби
Мукопротекторы — покращують регенерацію (відновлення) слизової оболонки дихальних шляхів.
Муколітики — розріджують мокротиння, стимулюють її виведення.
Для лікування кашлю у дітей широко застосовуються лікарські рослини:
- Алтейний корінь — препарат Мукалитин;
- Лист подорожника;
- Лист мати-й-мачухи:
- Траву термопсису;
- Плоди анісу;
- Екстракт чебрецю — препарат Пертусин (до складу входить екстракт чебрецю, калію бромід).
На початку бронхіту призначають настій кореня алтеї (3 г на 100 мл води з додаванням 1 грама натрію бензоату, 3 мл нашатирно-анісових крапель і 1,5 г йодистого калію). Дозування — дітям дошкільного віку — по 1 чайній ложці;
Ефективним комплексним рослинним препаратом є Бронхикум. Цей препарат посилює секрецію бронхіальних залоз, знижує в’язкість мокротиння і набряк слизової оболонки бронхів.
Похідні рослинного алкалоїду вазоцина (Бромгексин, Мукосолван) та їх метаболіт Амброксол (Амброгексал) — володіють вираженим муколитическим дією. Випускаються в самих різних формах — сироп, порошки, таблетки та інші.
Для лікування бронхіту з кашлем і важко відокремлюваним мокротинням добре підходить препарат Бронхосан (містить бромгексин і ефірні олії фенхелю, анісу, м’яти перцевої, ментол, евкаліпт). Препарат має муколитическим, спазмолітичну і протимікробну дію.
Все більшу популярність в лікування кашлю завойовує ацетилцистеїн (АЦЦ) -препарат розріджує мокротиння та сприяє її виведенню. Препарат дозволений з 2-х річного віку.
Інші методи лікування кашлю у дітей
- Інгаляції;
- Використання зволожуючих аерозолів, особливо ефективно з додаванням гідрокарбонату натрію, бензонат натрію, эфкалипта;
- Тепле молоко з маслом і медом, тепле молоко навпіл з Боржомі;
- Гірчичні обгортання грудної клітини, гірчичні шкарпетки; Ставлячи гірчичники і банки дітям слід бути дуже обережними, так як є високий ризик опіку.
- Розтирання зігріваючою маззю (доктор МОМ);
- Медові аплікації;
- Вібраційний масаж.
Антибактеріальна терапія при гострому простому бронхіті, в більшості випадків, непоказана. До призначення антибіотиків застосовують при підозрі на нашарування бактеріальної інфекції.
Фізіотерапевтичне лікування при бронхіті
В умовах поліклініки фізіолікування, як правило, не призначають.
У стаціонарі в гострому періоді можливе призначення УВЧ-терапії, мікрохвильової терапії, УФО місцево. Після стихання гострого процесу використовують діадинамічні та синусоїдальні модульовані струми, електрофорез, УФО.
Бронхіт без кашлю у дітей
Кашель є фізіологічною захисною реакцією організму дитини, яка спрямована на швидке виведення дратівної чужорідного агента (бактерії, віруси, токсичні хімічні сполуки) зі слизової оболонки в навколишнє середовище.
Патогенез (механізм розвитку) полягає в подразненні спеціальних нервових рецепторів з подальшим рефлекторним появою кашльового поштовху. За рахунок патогенезу кашель є основним проявом бронхіту, але в певних ситуаціях можливо атипическое перебіг захворювання:
- Продромальний період гострої респіраторної вірусної патології, коли запальний процес тільки почав розвиватися у слизовій бронхів.
- Протягом бронхіту без кашлю, збудником якого є специфічні бактерії, хламідії, мікоплазми. Вони є внутрішньоклітинними паразитами, тому запальний процес має субклінічний перебіг без роздратування кашльових рецепторів.
- Хронічний перебіг захворювання в період ремісії (поліпшення стану дитини) з мінімальною запальною реакцією в бронхах. Загострення (рецидив) бронхіту супроводжується появою кашлю.
Зазвичай в таких ситуаціях кашель відсутній із-за того, що на ранніх етапах патологічного процесу не набралося достатньої кількості подразнюючих агентів, запалення зачіпає самі дрібні бронхи, в яких мало кашльових рецепторів (бронхіоліт), а також при мінімальному ушкодженні клітин слизової оболонки.
Бронхіт без кашлю у дітей зазвичай проявляється тільки загальними змінами – підвищення температури тіла, слабкість, примхливість, погіршення апетиту. Для виявлення бронхіту в таких ситуаціях потрібно обстеження лікарем з аускультацией (вислуховування за допомогою фонендоскопа) легенів.
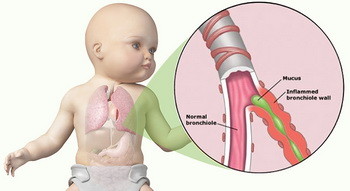
Термін обструкція в перекладі означає «закупорка». Отже, обструктивний бронхіт являє собою захворювання, при якому запальний процес супроводжується порушенням проходження повітря.
Зазвичай це пов’язано з зменшенням діаметра просвіту бронхів внаслідок набряку підслизового шару і слизової оболонки, а також спазму (підвищення тонусу) гладкої мускулатури стінок. Обструктивний бронхіт у дітей є досить поширеним явищем, яке пов’язане з певними фізіологічними особливостями:
- Відносно велика загальна довжина всіх бронхів по відношенню до їх діаметру.
- Недорозвинення імунітету, при якому реакція імунокомпетентних клітин на різні чужорідні агенти є надмірною. Звичайно запальний процес супроводжується виділенням гістаміну (медіатор алергічної реакції), який провокує підвищення тонусу гладких м’язів і спазм бронхів.
- Підвищена реактивність гладких м’язів стінок бронхів, які реагують різким підвищенням тонусу у відповідь на мінімальну подразнюючу дію.
- Недостатня функціональна активність війчастого епітелію і залізистих (келихоподібних клітин, пов’язана з їх дозріванням у дітей. Це призводить до недостатньої активності виведення в’язкого секрету (мокрота) з бронхіального дерева і погіршення проходження повітря.
- Вікова слабкість мускулатури грудної клітини і кашльового центру довгастого мозку, що сприяє скупченню густого слизу в бронхах.
Всі особливості обструктивного бронхіту обов’язково враховуються при призначенні патогенетичної терапії, яка передбачає полегшення і стимуляцію виведення мокротиння, а також нормалізацію функціональної активності імунітету.
Захворювання проявляється сухим кашлем, появою свистячих дистанційних хрипів, які можна почути на відстані, а також задишкою. Вона має експіраторний характер, при якому в більшій мірі утруднює видих.
По мірі стимуляції вироблення рідкої мокротиння кашель стає вологим, а дихання полегшується. Залежно від причини запалення кашель може супроводжуватися загальною інтоксикацією організму (підвищення температури тіла, слабкість, погіршення апетиту).
Запальний процес у бронхах при гострому перебігу триває не більше місяця. При розвитку бактеріальної або вірусної інфекції відбувається «злущування» війчастого епітелію. Це призводить до того, що сповільнюється швидкість виведення мокротиння, а кашель зберігається ще протягом деякого часу після стихання запальної реакції.
Прогноз при бронхіті у дітей при правильному терапевтичному підході практично завжди сприятливий. Зазвичай вдається домогтися повного функціонального відновлення структур дихальної системи.
Симптоми і ознаки бронхіту
Симптоматика запалення бронхів у дітей раннього віку залежить від типу недуги. Бактеріальний та вірусний бронхіт починаються як звичайна застуда, поступово набуваючи більш серйозні ознаки. Алергічний протікає рівно, симптоми протягом усього періоду хвороби однакові.
- Інкубаційний період триває від 3 до 5 днів після зараження. У цей час у дитини спостерігається слабкість, головний біль, втрата апетиту.
- 3-5 днів сухий кашель, потім вологий.
- Блювота.
- Гавкаючий кашель при ураженні гортані.
- Нежить, виділення зеленого кольору.
- Гіпертермія до 38°С при бактеріальної інфекції, до 39°С – при вірусній.
- Хрипи і булькання чути в грудях, коли мокротиння розріджується.
- Зеленувата мокрота при бактеріальному типі, біла, прозора – при вірусному.
- Кон’юнктивіт.
- Якщо хворобу запустити або лікувати неправильно, бронхіт перейде в пневмонію, бронхіоліт.
- Поразка бронхів може бути одностороннім і двостороннім.
Вірусна форма проходить за тиждень – 10 днів, але іноді діти починають кашляти, температурити через короткий час. Це говорить про те, що до вірусної інфекції приєдналася бактеріальна. Хвороба почалася знову, тепер треба застосовувати антибіотики для лікування бронхіту. Лікування бактеріальної інфекції триває від 10 до 20 днів.
Основний симптом гострого бронхіту у дітей – кашель. Але іноді хвороба протікає без покашлювань і першіння в горлі. Спостерігається атиповий патогенез. Але скупчення патологічної мокротиння присутня в бронхах, в грудях дитини чути свист, малюк може хропіти уві сні.
Якщо ж після виліковування бронхіту дитина продовжує кашляти ще кілька місяців, хрипи і свист зберігаються, мова йде про прикореневому запаленні бронхів. Мікроби локалізуються в нетиповому місці. Розпізнавати цей тип бронхіту дуже складно, слухати груди і здавати аналізи недостатньо, потрібно томографія, рентген.
Алергени дратують слизову і бронхи, виникає набряк. Температура при такому типі запалення може не підніматися, але дихати дитині важко. Додатково у хворого виникають такі неприємні симптоми:
- риніт. Соплі прозорі, рідкі;
- свербіж на шкірі, в носі;
- сухий кашель, що переходить у мокрий важко;
- задишка;
- асфіксія;
- напади блювоти на тлі кашлю;
- слабкість, втрата апетиту;
- сонливість;
- пітливість.
Цей тип запалення виникає на тлі вірусної та алергічної форми бронхіту. Обструкція – це звуження проходів в дихальній системі з-за набряку слизової. Для цього стану характерні такі ознаки:
- Температура може підвищуватися або триматися 2-3 дні на рівні 37°С.
- Виникає раптово, якщо малюк контактував з алергенами.
- Напади кашлю провокують блювоту.
- Дихання хрипке, затяжне, глибоке.
- При задишці дитина дихає животом, втягує міжреберні м’язи на вдиху, грудна клітка здувається.
- Доктор і батьки чують хрипи, свист.
Бронхіт найчастіше проявляється на тлі гострого респіраторного захворювання. Самі віруси воліють верхні дихальні шляхи, проте до бронхів інфекція доходить практично всегда4.
Перед тим, як дитина почне кашляти, а лікар поставить діагноз бронхіт, проявляються симптоми властиві гострим респіраторним захворюванням. Можуть проявити себе наступні симптоми і ознаки бронхіту у дітей:
- Висока температура;
- Головний біль, неспокій;
- Слабкість, зниження активності, біль у м’язах, постійна втома
- Нежить, що виявляє себе у вигляді закладеності носа, слизових виділень;
- Біль у горлі, першіння, осиплість;
- Найбільш характерний симптом – кашель і задишка. Спочатку сухий, потім продуктивний з мокротою.
Кашель вибрано неспроста, саме він є основним симптомом, після виявлення якого будується план лікування. Кашель може виникнути навіть після повного відступу ГРВІ. Це часто спостерігається через ослаблення загального та місцевого імунітету, коли розвивається бактеріальне зараження.
Кашель у дітей можуть викликати і інші захворювання дихальної системи – ларингіт, трахеїт, а в гіршому випадку – пневмонія. Ще частіше вірус вражає відразу кілька ділянок, розвивається трахеобронхіт або ларинготрахеїт.
Кашель – фізіологічний рефлекторний процес, який виникає через подразнення слизової дихальних шляхів. При бронхіті так організм намагається очистити бронхи, трахею та гортань від результату запального процесу – мокроты4.
Гострий бронхіт частіше починається з симптомів вірусного інфекційного захворювання. Горло починає саднить, дитина покашлює, його голос стає трохи охриплим, з носа тече, очі сльозяться і червоніють.
Потім розвивається сухий болісний кашель, який через тиждень стає вологим і м’яким зі слизовими або слизово-гнійними виділеннями мокротиння.
Потім розвиваються ознаки гострого бронхіту у дітей:
- підвищення температури до 38,5° С, яка тримається від 2 до 10 днів;
- кашель, що супроводжується болем у грудях;
- підвищене потовиділення;
- загальне нездужання;
- задишка.
Така форма перебігу хвороби є сприятливою, так як одужання настає вже через 2 тижні.
Іноді розвивається ускладнення – бронхопневмонія або перехід гострої форми в рецидивуючу, з кількома загостреннями в році.
При обструктивному бронхіті спостерігається нападоподібний кашель, шумне свистяче дихання, подовжений видих, дистанційні хрипи.
Підвищення температури тіла незначний або зовсім відсутній. В цілому стан дитини задовільний.
Для алергічного бронхіту характерні рецидиви. При загостреннях спостерігається підвищене потовиділення, слабкість, вологий кашель з відходженням слизу.
Найчастіше, паралельно з ознаками бронхіту розвиваються симптоми алергічного кон’юнктивіту, риніту, атопічного дерматиту.
- більш вузькі, Чим у дорослого, бронхи, більш суха і чутлива слизова дихальних шляхів
- наявні вроджені вади розвитку
- після перенесеної вірусної або бактеріальної інфекції
- наявність індивідуальної чутливості до хімічних і фізичних подразників — алергія на що-небудь.
Самий основний симптоми розвивається бронхіту — сильний сухий кашель, нападоподібний, що супроводжується утрудненням дихання, задишкою. Поступово кашель стає вологим, але слиз, харкотиння при бронхіті у дитини до року значного утруднює дихання, порушується нормальна робота легенів, оскільки дихальні шляхи в грудному віці вузькі. Бронхіт у дітей до року і навіть до 3-4 років найчастіше буває наступних видів:
- Гострий простий бронхіт
- Обструктивний бронхіт
- Бронхіоліт
На гострому і обструктивному бронхіті ми детальніше зупинимося нижче. А зараз розглянемо найбільш часто зустрічається у дітей до року бронхіоліт.
Цей бронхіт вражає і дрібні бронхи і бронхіоли, частіше розвивається на тлі ГРВІ, вірусів грипу з подальшим розмноженням пневмококів (і ін. стрептококів). У разі вдихання крижаного повітря або різких концентрацій різних газів, бронхіоліт може розвинутися як самостійне захворювання.
- Характерний сухий кашель приступами, виражена задишка змішаного або експіраторної форми з синдромами роздування крил носа, з участю допоміжної мускулатури, втягнення міжреберних проміжків грудної клітини, блідість шкірних покривів, ціаноз.
- У дитини спостерігається сухість у роті, відсутні сльози при плачі.
- Дитина менше їсть і п’є, Чим зазвичай, відповідно і сечовипускання у нього більш рідкісне.
- Підвищення температури тіла, але на відміну від пневмонії вона менш виражена (див. потрібно збивати температуру).
- Задишка до 60-80 вдихів в хвилину, при цьому дихання крекчуче, поверхневе.
- З обох сторін прослуховуються дифузні дзвінкі вологі хрипи і крепитирующие хрипи.
- Симптоми інтоксикації при бронхіоліті у дітей не виражені.
- На рентгені визначається різка прозорість легеневої тканини, строкатість малюнка, горизонтальне стояння ребер, відсутність інфільтративних змін в легенях.
- Якщо спочатку був простий бронхіт, то приєднання бронхіоліту через деякий час проявляється різким погіршенням загального стану дитини, кашель стає більш болісним і інтенсивним, з мізерною мокротою.
- Діти зазвичай дуже неспокійні, примхливі, порушені.
- Аналіз крові може бути незначно змінений, можливий невеликий лейкоцитоз і підвищення ШОЕ.
- Зазвичай бронхіоліт у дітей до року має тривалий перебіг до 1-1,5 місяців.
- Причини гострого бронхіоліту у дітей кшталт причин розвитку обструктивного бронхіту у дітей старше року -2-4 років. Місцева імунна система дихальних шляхів у дітей до 2 років слабка, захист від вірусів недостатня, тому вони легко проникають вглиб бронхіол та дрібних бронхів.
В домашніх умовах вилікувати бронхіоліт не можна. При виникненні бронхіоліту у грудної дитини зазвичай показана госпіталізація, щоб дитина перебувала під наглядом лікарів. У стаціонарі педіатри, пульмонологи встановлять точний діагноз і призначать відповідне лікування. Що робити мамі до приїзду швидкої допомоги?
Можна тільки полегшити симптоми застуди — створити оптимально комфортний повітря в кімнаті, включити зволожувач, очищувач повітря.
Якщо немає високої температури у дитини, можна полегшити дихання з допомогою розігріваючих кремів і мазей, намазувати ними ніжки, ікри. Тільки з цим потрібно бути обережними, якщо у дитини не було раніше ніяких алергічних проявів, тоді це добре допомагає, якщо дитина алергік, розігріваючі мазі слід виключити.
Щоб кашель став м’якше, можна робити парові інгаляції – над каструлею з киплячою зі слабким сольовим розчином, потримати немовля на руках. Або посадити його за стіл і накрити рушником над чашкою з гарячою лікувальним розчином.
Лікування гострого простого бронхіту
Гострий бронхіт у дітей зустрічається більш часто, Чим у дорослих. Він зазвичай має вірусне або бактеріальне походження. При тяжкому перебігу гострої респіраторної вірусної патології може нашаровуватися бактеріальна інфекція і захворювання має комбіноване походження.
У цьому випадку перебіг бронхіту більш тяжкий з вираженою інтоксикацією, задишкою, сухим, нападоподібний кашлем. Прогресування запального процесу супроводжується появою больових відчуттів в грудній клітці, дистанційних хрипів і свистячого дихання.
У міру поліпшення стану дитини, стихання запалення кашель стає вологим (відкашлюється), зменшується вираженість інтоксикації. Тривалість захворювання при гострому перебігу не перевищує одного місяця.
У більшості випадків лікарі справляються з лікуванням гострої форми бронхіту у дітей. Якщо через чотири тижні дитина продовжує кашляти, то діагноз міняють на затяжний бронхіт. Подібний стан триває до кількох місяців.
Головна небезпека гострої форми укладена в наслідки та ускладнення бронхіту у дітей. Про ризик розвитку хронічного бронхіту або пневмонії вже говорилося. Можливо також переростання в обструктивний бронхіт, при якому починаються проблеми з самим диханням через набряку і спазму.
Розвивається дихальна недостатність, задишка, стає важко дихати, що несе реальну загрозу життю, особливо якщо дитина ще мала і з працею може пояснити свої відчуття. В такому випадку потрібно як можна швидше звернутися до лікаря, а при різкому погіршенні стану або вираженому обмеження дихання – негайно викликати швидку помощь5.
Педіатри успішно проводять лікування гострого бронхіту у дітей, але з хронічною формою все складніше. Її досить важко виявити у дитини, адже офіційно, діагноз ставиться після двох років мінімум.
Для виявлення хронічної форми може знадобитися додаткова діагностика, спостереження, збір анамнезу (опитування) у батьків. Зіставивши дані спостереження, лікар може поставити правильний діагноз.
При виявленні хронічної форми важливо вчасно помічати загострення захворювання, а також її ремісії (затихання). Коли організм дитини атакує черговий напад, виявляються наступні симптоми інтоксикації:
- Виникає головний біль, слабкість, погіршується загальне самопочуття;
- Підвищена пітливість, особливо вночі;
- Відчувається постійна втома;
- Може підвищитися температура.
Коли настає ремісія, всі симптоми зникають, як сам кашель5.
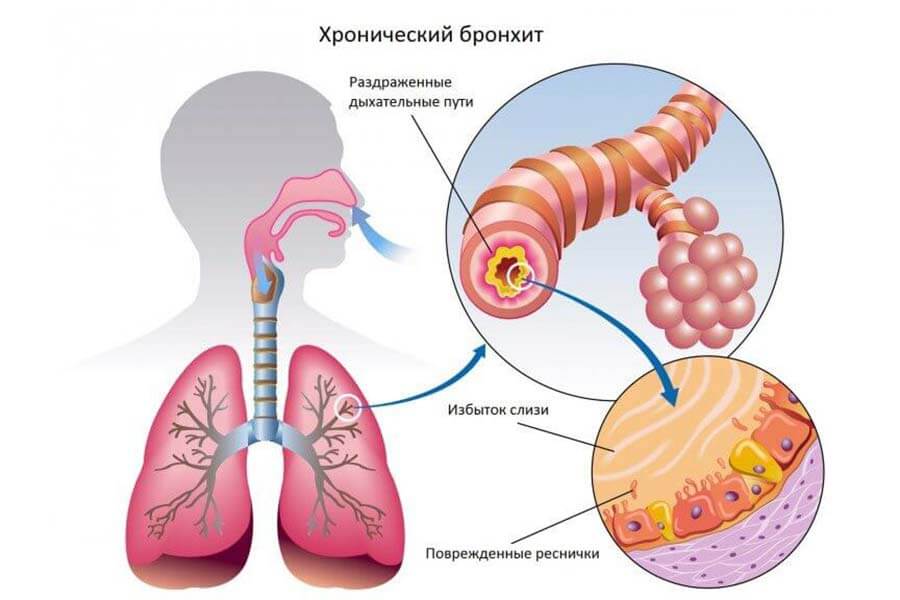
Нещодавно термінологія хронічного бронхіту у дітей викликало суперечки в медичному співтоваристві. У дорослих людей поштовхом для формування хронічного захворювання стають куріння або робота, пов’язана з небезпечним хімічним або механічним виробництвом (наприклад, шахтарі).
Також діти частіше страждають від бактеріальної інфекції. Можливо, це пов’язано з тим, що імунітет у ранньому віці ще погано сформований. Будь-яке гостре респіраторне захворювання відкриває доступ до бактеріального зараження, імунітет просто не встигає зреагувати, так як зайнятий вірусної инфекцией2.
Гострий простий бронхіт у дітей, як правило, один із проявів ГРВІ.
Етіологія
Не всі збудники ГРВІ можуть призвести до розвитку бронхіту у дітей. У дітей раннього віку до виникнення бронхіту на тлі ГРВІ приводять наступні віруси: РС-вірус, вірус парагрипу, цитомегаловірус, риновіруси, віруси грипу.
У дошкільнят — віруси грипу, аденовіруси, мікоплазма, вірус кору.
Також збудниками бронхіту можуть бути бактерії, найбільш часто це пневмококи, гемофільна паличка, стафілококи, стрептококи.
З іншого боку, слід зазначити, що найчастіше розвиток бронхіту пов’язано не з посереднім зараженням тим чи іншим мікроорганізмом, а з активацією і розмноженням власної умовно-патогенною флорою у результаті порушення мукоциліарного кліренсу (захисного механізму дихальних шляхів) при ГРВІ.
Не слід забувати і про сприяючих чинників:
- Охолодження;
- Забруднене повітря;
- Пасивне куріння;
- Наявність вогнищ інфекції у верхніх дихальних шляхах і ротоглотці.
Симптоми бронхіту, багато в чому залежать від етіології. Якщо це бронхіт на фоні ГРВІ, то у дитини відзначається підвищення температури тіла, головний біль, нежить, явища фарингіту (покашлювання, болю у горлі), ларингіту (хрипкий голос), трахеїту (саднение за грудиною, сухий болючий кашель), кон’юнктивіт.
Головним симптомом бронхіту є кашель. Спочатку кашель сухий, потім, на 4-8 день хвороби, ставати більш м’яким і вологим.
При прослуховуванні стетоскопам вислуховуються хрипи. Спочатку хрипи можуть бути сухими, потім среднепузирчатие вологі на вдиху. Характерно жорстке дихання. Хрипи при бронхіті, як правило, розсіяні, симетричні, зменшуються після кашлю.
На рентгенограмі при простому бронхіті можна виявити симетричне посилення легеневого рисунка в прикореневих та ніжнемедіальних зонах.
У більшості дітей до кінця першого тижня хвороби кашель стає вологим і рідким, температура тіла нормалізується.
Якщо кашель триває більше 3 тижнів, то це може свідчити про мікоплазменної, аденовірусну та респіраторно-синцитіальної інфекції.
В загальному аналізі крові при даній формі виявляють — лейкоцитопению (зниження кількості лейкоцитів, що говорить про вірусну природу захворювання), або помірний лейкоцитоз, прискорене ШОЕ.
Диференціальний діагноз проводять з пневмонією, для якої характерне стійке підвищення температури тіла, наявність дихальної недостатності і вогнищевих уражень легеневої тканини.
Спочатку у дитини виникає загальна слабкість, нездужання, головний біль, відсутність апетиту, потім з’являється сухий кашель або кашель з мокротою, інтенсивність якого стрімко наростає, при прослуховуванні визначаються дифузні сухі або різнокаліберні вологі хрипи. Іноді може бути гавкаючий кашель у дитини, лікування якого трохи інше.
У перші 2 дні температура підвищується до 38 С, однак при легкій формі, температури може бути 37-37,2.
Через 6-7 днів сухий кашель переходить у вологий, відходження мокротиння полегшує стан дитини і є хорошою ознакою, що організм справляється з інфекцією та вірусом.
В середньому тривалість гострого бронхіту у дітей становить 7-21 день, але характер захворювання, тяжкість запального процесу залежать від віку дитини, фортеці його імунної системи, наявності супутніх хронічних і системних захворювань.
Іноді після грипу на якийсь час відбувається поліпшення стану дитини, а потім різке погіршення, підйом температури, наростання кашлю — це відбувається через ослаблення імунної системи в боротьбі з вірусом і приєднання бактеріальної інфекції, в такому випадку показаний антибіотик.
При микоплазменном або аденовірусної гострому бронхіті у дітей, симптоми інтоксикації, такі як висока температура, головний біль, озноб, відсутність апетиту, можуть бути близько тижня. Зазвичай гострий бронхіт буває двостороннім, однак, при микоплазменном бронхіті найчастіше він однобічний, іноді поєднується з кон’юнктивітом.
- аспірація їжею
- пневмонія
- муковісцидоз
- чужорідне тіло в бронхах
- туберкульозне інфікування
Забезпечити рясний прийом рідини в теплому вигляді. Щоб пом’якшити кашель добре допомагає тепле молоко з вершковим маслом або мінеральною водою боржомі, можна замінити медом.
При лихоманці, температурі тільки вище 38С слід приймати жарознижуючі засоби — парацетамол в сиропі.
Антибіотики при бронхіті у дітей, якщо їх рекомендував лікар, слід давати строго по годинах. Якщо прийом антибактеріальних засобів необхідно здійснювати 3 рази в день, це не означає, що треба пити на сніданок, обід і вечерю, а це означає, що їх прийом повинен бути 24/3=8, кожні 8 годин, якщо 1 раз в день, то давайте його тільки в один і той же час, наприклад в 9 годин ранку. 11 правил — як правильно приймати антибіотики.
При сухому кашлі дитині за призначенням лікаря можна давати протикашльові ліки, а коли він стане вологим переходити на відхаркувальні засоби. При сухому кашлі засоби можуть бути й комбінованими (Синекод).
Інгаляції при бронхіті у дітей, симптоми якого дуже яскраво виражені, добре допомагають інгаляції з звичайною харчовою содою, що називається над гарячою каструлею, інгаляції натрію гідрокарбонату з допомогою небулайзера, інгалятора.
Для маленьких і грудних дітей, які не вміють самі відкашлюватися, лікарі радять повертати дитину частіше з одного боку на інший. При цьому харкотиння зсувається вниз, дратуючи стінки бронхів, це призводить до рефлекторного кашлю.
Для дітей постарше банки, гірчичники, гарячі ножні ванни, вони як і раніше допомагають, і якщо у дитини міцний імунітет, такі процедури допоможуть уникнути прийому антибіотиків. Парити ніжки дитині можна вже після 1 року, а також натирати їх розігрівають засобами — скипидарними мазями, Барсукор, Пульмакс бебі та ін.
, але тільки у випадку, коли немає високої температури, після натирання слід утеплити ноги і закутати дитини. Однак, у разі алергічного бронхіту у дитини, то ні гірчичники, ні розігріваючі мазі використовувати не можна, оскільки склад мазей і гірчиця можуть погіршити стан дитини.
Як лікувати бронхіт у дітей
Лікування бронхіту у дітей, незалежно від походження запального процесу, завжди є комплексним заходом, який включає декілька напрямків:
- Етіотропна терапія – лікування, спрямоване на усунення дії причинного фактора. Для цього використовуються антибіотики (Амоксиклав), противірусні засоби (Амізон), антигістамінні протиалергічні препарати (Супрастин, Діазолін). Обов’язково проводяться заходи, спрямовані на запобігання контакту слизової оболонки бронхів з алергенами, дратівливими хімічними сполуками.
- Патогенетичне лікування – заходи, метою яких є поліпшення функціонального стану бронхолегеневої, імунної системи, зниження вираженості інтоксикації. Зазвичай призначаються відхаркувальні засоби (Алтейка), муколітики (препарати, що розріджують мокротиння і полегшують її виведення – Мукалтин, Лазолван, Ацетилцистеїн), імуномодулятори переважно рослинного походження при необхідності (Елеутерокок), вітамін С. Боротьба з інтоксикацією включає рясне пиття. Для зниження температури тіла і полегшення стану використовуються нестероїдні протизапальні препарати (Ібупрофен, Парацетамол).
- Симптоматична терапія – при бронхіті можуть використовуватися протикашльові засоби, які зменшують вираженість кашлю, особливо при його приступообразном перебігу (Тусупрекс). Протикашльові засоби використовуються тільки за суворими показаннями, так як при надмірному придушення кашлю затримуються токсини і інфекція в бронхах.
Всі препарати та рекомендації при бронхіті у дитини призначає тільки лікар. Він індивідуально підбирає препарати, їх дозування і тривалість застосування.
Лікування гострого простого бронхіту
В першу чергу педіатр повинен виявити причину захворювання, визначити різновид бронхіту: простий або обструктивний – і етіологію: вірусний, бактеріальний, алергічний. Висновок робиться на основі огляду, прослуховування грудної клітини, опитування батьків, аналізів крові, сечі та харкотиння.
При бактеріальної інфекції ОАК показує:
- збільшення кількості лейкоцитів;
- підвищена ШОЕ.
При вірусної інфекції в крові спостерігаються наступні зміни:
- зменшене або нормальна кількість лейкоцитів;
- збільшення числа лімфоцитів.
Для алергічного бронхіту характерні такі показники:
- підвищена кількість еозинофілів;
- інші показники в нормі.
Для діагностики бронхіоліту, пневмонії використовуються рентген, бронхоскопія, комп’ютерна томографія. Рентгенівський знімок показує не тільки приховані запалення в легенях, але і як виглядають зміни в бронхах.
- Забезпечити дитині спокій, дотримання режиму дня.
- Збільшити кількість пиття. Приблизно в 2-3 рази від звичних норм.
- Провітрювати приміщення не менше 4 разів на добу. Слідкуйте за тим, щоб повітря не охолоджувався нижче 18-19°С.
- Дотримувати легкої дієти. Виключити жирне, смажене, солодке. Включити в раціон рослинну, молочну їжу, варити легкі бульйони. При алергічному бронхіті прибрати не переноситься хворим їжу.
- Давати жарознижуючі при температурі вище 38,5°С, якщо є схильність до судом – від 37,5°С. Можна замінити обтиранням водою.
- На початковому етапі лікування використовувати противірусну терапію, антибіотики підключати при виникненні бактеріальної інфекції.
- Підвищувати імунітет з допомогою інтерферонів.
- Розріджувати мокроту інгаляціями, сиропами, трав’яними настоями.
- При сильному кашлі, провокативній блювоту, використовувати протикашльові сиропи – «Либексин», «Дигідрогеноцитратпісля».
- Усувати сухий кашель з допомогою натуральних медикаментів – «Гербион», «Проспан».
- Застосовувати відхаркувальні: «Лазолван», бромгексин, мукалтин.
- Алергічний бронхіт лікувати антигістамінними препаратами: «Фенистил», «Зодак», «Зіртек».
- Використовувати дренажний масаж при вологому кашлі для полегшення відходження мокротиння. Дозволено з будь-якого віку.
- Робити дихальну гімнастику.
- Використовувати гірчичники і банки для прогрівання грудної клітини заборонено. Краще застосовувати розтирання з зігріваючими мазями («Доктор Мом», «Борсучок») на ніч, парити ноги з травами або сухою гірчицею, якщо немає температури.
Простий гострий бронхіт не вимагає госпіталізації в лікарню, якщо лікар не підозрює бронхіоліту, обструктивну форму запалення і пневмонію. З бронхітом без ускладнень цілком можна впоратися в домашніх умовах, відвідуючи в поліклініці.
У стаціонар однозначно потрібно лягати мамам з немовлятами і ослабленими дітьми в півроку і більше, у них високий ризик розвитку пневмонії, обструкції. Курс лікування в лікарні триває 7-10 днів, якщо терапія проводиться правильно, симптоми за цей час повністю зникнуть.
Пульмонолог підключається до лікування бронхіту, якщо недуга перейшов у пневмонію, бронхіоліт, спостерігає малюків у стаціонарі. При алергічному бронхіті педіатр обов’язково радиться з алергологом-імунологом для складання коректного курсу терапії, при бактеріальної інфекції дихальних шляхів може знадобитися допомога інфекціоніста.
Способи виліковування і список препаратів для терапії визначають ознаки бронхіту у дитини. Зазвичай в перелік ліків включають комплекс медикаментів для позбавлення від кашлю, розрідження та виведення мокротиння, зняття температури, противірусні та протимікробні.
Жарознижуючі
Це свічки і сиропи для новонароджених, таблетки з 2-3 років.
- «Цефекон»;
- «Нурофен»;
- парацетамол;
- «Ибуклин Юніор».
Противірусні
Показано всім дітям на початковому етапі розвитку хвороби, обов’язкові при вірусному бронхіті.
- «Арбідол»;
- «Анаферон»;
- «Інтерферон;
- «Лаферобіон»;
- «Альфарона».
Антибіотики
Показані при бактеріальному, хламидийном, стрептококової, пневмококової бронхіті.
- «Азитроміцин»;
- «Зиннат»;
- «Сумамед»;
- «Флемоксин Солютаб»;
- «Амоксицилін»;
- «Амоксиклав»;
- «Цефтріаксон».
Антигістамінні
Обов’язкові при алергічному бронхіті, рекомендуються дітям при гострому, обструктивному типі хвороби для зняття набряку слизової.
- «Зодак»;
- «Зіртек»;
- «Фенистил»;
- «L-Цет»;
- «Супрастин»;
- «Діазолін».
Використовуються сиропи, розчини для інгаляцій, таблетки.
- Бромгексин;
- «Лазолван»;
- «Амбробене»;
- «Либексин.
Відхаркувальні
Виводять мокротиння, підсилюючи роботу м’язів бронхів.
- «Мукосол»;
- «Эреспал»;
- «Проспан»;
- «Гербион»;
- сироп солодки;
- «Бронхолитин».
Розширюють прохід для повітря, знімають бронхоспазм.
- «Аскорил»;
- «Теопек»;
- «Еуфілін»;
- «Беродуал».
Спазмолітики
Знімають спазм бронхів, відновлюють частоту і ритм дихання.
- папаверин (колоти внутрішньовенно можна дітям з 4 років, з півроку можна використовувати свічки);
- «Но-шпа»;
- «Дротаверин».
Розріджує мокротиння, підсилюють дію антибіотиків, зміцнюють імунітет.
- «Пульмикорт»;
- «Амбробене»;
- «Лазолван».
Імуномодулятори
Допомагають відновитися після хвороби, виробити імунітет до вірусів.
- «Іммунал»;
- «Віферон»;
- «Інтерферон».
Потрібно приймати при протимікробної терапії, з першого дня лікування антибіотиками, якщо через 2-3 тижні після одужання у дитини почався пронос.
- Лактобактерин;
- Біфідумбактерин;
- «Лінекс».
Думка про те, що лікування бронхіту у дітей не можна проводити без антибіотиків, помилкове. Для призначення протимікробних препаратів потрібні конкретні свідчення. Це:
- Висока температура тримається у малюка довше 4 днів.
- У дитини сильна інтоксикація.
- Діагностовано бактеріальний бронхіт.
- Мокрота опускається в нижні відділи дихальної системи.
- Після курсу противірусних препаратів наступило поліпшення, а через кілька днів температура знову піднімається, ознаки бронхіту повертаються.
Антибіотики приймають у формі таблеток (після 2 років), в сиропі, у вигляді ін’єкцій. Уколи потрібні при важкій формі інфекції, ставляться кожні 12 годин, дитини раннього віку потрібно спостерігати в стаціонарі.
Якщо позитивного ефекту від прийому протимікробних засобів немає через 3-5 днів (дитина не їсть, не спить, постійно кашляє, продовжує задихатися, є підвищена температура), ліки потрібно змінити на інше. Курс лікування антибіотиками триває 7 днів, при хронічному бронхіті – 14 днів.
Вилікувати бронхіт вийде швидше і ефективніше, якщо застосовувати такі допоміжні процедури для виведення мокротиння, ліквідації сімейств бактерій в бронхах і гортані:
- Електрофорез. Дітям призначають в середньому 5 сеансів фізіотерапії протягом 10 днів. Через шкіру з допомогою малопотужного струму вводять протизапальні, відхаркувальні, противірусні препарати.
- Масаж при бронхіті. Найбільш ефективний дренаж. Після розминання шкіри на спині і грудях, постукувань потрібно відкашлюватися. Корисно лоскотати дитини, стрибати на батуті, бігати.
- Гірчичники. На думку доктора Комаровського, ставити гірчичники, зігріваючі спиртовий компрес на груди дитині неефективно і навіть небезпечно. Парити ніжки і розтирати мазями з ментолом, борсучим жиром можна навіть новонароджених.
- Інгаляції. Дихати через небулайзер можна «Амбробене», сольовими та физрастворами. Процедури полегшують кашель, знімають осиплість голосу. Використовувати гарячі парові інгаляції при температурі заборонено.
- УВЧ. Допомагає зняти спазм в дихальних шляхах, усунути запалення гортані, відновити охриплий голос.
- Магнітотерапія. Необхідна для лікування гострого і хронічного бронхіту. Поліпшується робота бронхів, легень при постійному покашлюванні. Використовується як профілактичний захід при частих ГРВІ, застудах.
- Синя лампа. Застосовується для терапії запальних процесів з радянських часів. Процедура допомагає розрідженню мокротиння, розсмоктування інфільтратів. Не можна використовувати, якщо у дитини є шкірні поразки.
- Гомеопатія. Допускається давати дітям з 2-3 років, потрібно дивитися інструкцію препарату. При сильному вологому кашлі пропийте ипекакуану, при сухому – аконитум.
- Народні рецепти. Виведення і розрідженню мокротиння добре допомагають грудні збори, молоко з медом і содою, парові інгаляції з ромашкою і чередою, компреси з камфорним маслом і медом на груди. Замість чаю або компотів приготуйте відвар із чебрецю, давайте дитині пити 3 рази в день по маленькому стаканчику.
- Прогулянки і загартовування. Гуляйте з малюком кожен день, коли температура повернеться в норму. В літній період можна перебувати на вулиці годину, півтори, в зимовий – 2 рази по 20-30 хвилин.
Старий народний спосіб — сік редьки з медом, капустяний сік, сік ріпи — якого з цих соків потрібно давати по 1 чайній ложці 4 рази на день. Можна давати і брусничний сік, змішуючи його з медом у пропорції 3/1 , по столовій ложці 3 рази в день.
У перший тиждень добре допомагає масаж грудної клітки, дітям старшого віку добре б виконувати дихальні вправи.
При підозрі на бронхіт первинну діагностику проводить педіатр, в разі необхідності він може направити до більш вузьким фахівцям – пульмонолога і алерголога-імунолога.
Щоб установити форму бронхіту, лікар враховує клінічні прояви захворювання, дані аускультації (прослуховування легенів), а також результати інструментальних і лабораторних досліджень.
Діагностика при гострому бронхіті у дітей включають в себе наступні процедури і маніпуляції:
- забір крові для загального аналізу та дослідження газового складу (при бронхоилите);
- збір мокротиння або бронхоскопія з її парканом (якщо немає відкашлювання) для дослідження під мікроскопом, бакпосіву, ПЛР-аналізу;
- рентгенографія та бронхографія легенів;
- спірометрія.
Профілактика бронхіту
Для профілактики запалення бронхів у дітей раннього віку важливо вчасно виявляти схильність до захворювань верхніх і нижніх дихальних шляхів. Якщо однорічний малюк часто хворіє застудами, їздите на море, в санаторії, де чистий і вологе повітря.
Уберегайте малюків від пасивного куріння, переохолодження, наситьте дитячий раціон вітамінами. Часто хворіючим дітям обов’язково поставте щеплення від бронхіту. Вона входить в обов’язковий список вакцинацій з 2014 року. Захищає дитину від пневмонії, інфекцій, що передаються повітряно-крапельним шляхом.
Ведіть здоровий спосіб життя. Однорічним малюкам показано загартовування з обливанням прохолодною водою, заняття спортом з 2-3 років, дихальна гімнастика з будь-якого віку. Зміцнювати імунітет потрібно з народження.
Питання профілактики бронхіту у дітей стоїть особливо гостро, адже дитячий організм, з незміцнілим імунітетом, постійно перебуває в зоні ризику. Особливо при відвідуванні дитячого садка або школи.
Загальна профілактика, доступна кожному, повинна зводитися до посилення імунітету дитини, для цього застосовуються такі заходи:
- Легке загартовування – після року цілком розумно;
- Провітрювання приміщень;
- Прогулянки на свіжому повітрі;
- Вживання якісної їжі, у тому числі овочів і фруктів;
- Підтримання вологості в приміщенні для сну;
- Огорожа від провокують хворобу факторів – тютюновий дим, пил і різна хімія в складі повітря;
- Фізична активність.
Крім лікування бронхіту у дітей препарат ІРС®19 також застосовується в профілактичних цілях, особливо в період простудних захворювань. Якщо почати профілактичні заходи заздалегідь, формується захисний бар’єр проти більшості видів респіраторних інфекцій.
Щоб попередити розвиток гострого інфекційного бронхіту необхідно ретельно і своєчасно лікувати попередні захворювання (ГРЗ, грип, риніт), тоді інфекція не поширюється вниз до бронхів.
При перших ознаках нездужання потрібно дати дитині вітамін C і звернутися до лікаря.
Хронічний бронхіт, викликаний впливом фізичних та хімічних речовин (сигаретним димом, газами, пилом), попередити нескладно. Досить стежити за чистотою повітря, яким дихає дитина.
Якщо ж захворювання викликане реакцією на алергени, то необхідно змінити обстановку, провести елімінаційних заходи.
У деяких випадках може знадобитися зміна місця проживання, навчання.
У холодну пору року рекомендується уникати переохолодження, в епідеміологічно несприятливі періоди – великого скупчення людей.
Запальні захворювання дихальних шляхів у дитячому віці – явище не рідкісне. При своєчасному виявленні симптомів гострого бронхіту у дітей, лікування більш ефективно.
Комплексний підхід у терапії дозволяє впливати на патологічний процес відразу з кількох сторін, тому одужання настає протягом 1,5-2 тижнів.
Небезпеку представляють ускладнення бронхіту, в деяких випадках здатні привести до летального результату. Цим ще раз підтверджується необхідність своєчасної діагностики та лікування.
Терапія бронхіту у дітей
При своєчасному зверненні за медичною допомогою лікування гострого бронхіту у дітей займає не більше двох тижнів, але немовлята можуть хворіти близько місяця.
Також процес може затягнутися при бронхіті, що викликані мікоплазмами. Детальніше про микоплазмозе→
Для якнайшвидшого одужання потрібно підтримувати чистоту і вологість повітря в кімнаті, щодня провітрювати її, робити вологе прибирання.
Раціон повинен складатися переважно з молочних продуктів, круп і пройшли теплову обробку овочів.
Важливо давати дитині (якщо вік дозволяє це) як можна більше пиття: молока з медом і вершковим маслом, а також теплого чаю, компоту, морсу.
Медикаментозне лікування гострого бронхіту у дітей спрямоване на усунення симптомів захворювання.
Воно складається з противірусних, протиалергічних засобів, гормонів або антибіотиків (в залежності від причини захворювання).
Всі препарати можна розділити на наступні групи:
- Відновлюють носове дихання. До цієї групи відносяться судинозвужувальні краплі та спреї, іноді в поєднанні з антигистаминами і глюкокориткоидами (Тизин, Оксиметазолін, Ксилометазолин).
- Знімають жар. Призначаються при температурі понад 38,5° С (Парацетомол, Нурофен).
- Усувають кашель. Застосовуються при сухому нав’язливому кашлі, але заборонені при гіперсекреції мокротиння та бронхоспазмі (Синекод, Преноксдиазин, Глауцин).
- Розріджують і виводять мокротиння. Можуть призначатися як всередину, так і для інгаляцій. Рекомендовані для всіх форм бронхіту (Амброксол, Хімотрипсин, Бромгексин, сольові розчини).
- Надають бронхолітичну дію. Призначаються при обструктивному бронхіті для прийому всередину, ректально та у вигляді інгаляцій (Атровент, Беродуал, Фенотерол, Форадил, Эреспал).
- Сприяють регідратації дихальних шляхів. Ефірні масла, парові інгаляції з лужними розчинами, зволожуючі аерозолі.
При підозрі на бактеріальну інфекцію призначаються антибіотики (Азитроміцин, Еритроміцин та ін).
При симптомах вірусного зараження – противірусні засоби (Інтерферон, Арбідол, Ремантадин).
Лікування дітей з алергічними проявами проводиться антигістамінними препаратами (Супрастин, Зіртек, Кларитин).
При тяжкому перебігу захворювання з обструктивними явищами призначаються кортикостероїди.
Паралельно з медикаментозним лікуванням для якнайшвидшого видалення мокротиння необхідно проводити лікувальну гімнастику, вібраційний масаж, постуральний дренаж.
При гострому бронхіті у дітей лікарем можуть бути призначені фізіотерапевтичні процедури.
Вони прискорюють процес одужання, надаючи протизапальну дію. Їх можна проходити 1 або 2 рази в рік.
Терапія проводиться за допомогою ультрафіолетового опромінення, грязьових та парафінових аплікацій, индуктометрии, електрофорезу з кальцієм, соллюкса, аэронизации гидроионизатором з ромашкою і антибіотиками.
Всі процедури виконуються на область грудної клітки, а деякі і між лопаток.
У складі комплексної терапії відчутну допомогу надають методи народної медицини. Традиційно для лікування бронхіту використовуються:
- Алое. Можна приготувати суміш для додавання в тепле молоко. Потрібно змішати чайну ложку соку алое, 100 г свинячого смальцю, вершкового масла і меду бджолиного. На 1 склянку молока потрібно 1 ст. л. цього засоби. Напій вживають двічі в день.
- Цибулю і мед. Для приготування лікувального сиропу потрібно 0,5 кг дрібно нарізаної цибулі, 0,4 кг цукру, 2 ст. л. меду, літр води. Всі інгредієнти перемішати і протягом 3 годин кип’ятити на повільному вогні. Після охолодження процідити і перелити в тару з кришкою. Приймати всередину по 1 ст. л. до 6 разів на добу.
- Настій материнки. Щоб його приготувати 1 ч. л. трави залити склянкою киплячої води і наполягати 2 години. Вживати по чверті склянки три рази в день.
- Шавлія. Закип’ятити склянку молока, додати в нього 1 ст. л. подрібненого листя шавлії. Процідити і ще раз закип’ятити. Весь обсяг випивають увечері, перед тим як лягти в ліжко.
- Мед і сода. Найбільш поширений рецепт для лікування бронхіту – молоко (1 стакан) з ложкою меду і дрібкою соди. Засіб п’ють за один прийом, повільними ковтками.
- Листя малини. Широко відоме відхаркувальний засіб – настій малинових листя. Для його приготування 2 ст. л. сировини потрібно заварити 0,5 л окропу і настояти кілька годин. Після проціджування пити гарячим.
Можливі ускладнення
Як правило, сам по собі бронхіт не небезпечний. Загрозою є його ускладнення, що розвиваються при неправильному лікуванні або несвоєчасному його початку.
Здебільшого наслідки позначаються на дихальній системі, але іноді страждають і інші органи – серце, судини, нирки.
Кожна форма бронхіту має свої типові ускладнення, які частково збігаються.
| Форма бронхіту | Ускладнення |
| Гострий | Пневмонія, бронхопневмонія (запалення бронхіол) |
| Рецидивуючий | Хронічний бронхіт |
| Хронічний | Обструктивний бронхіт, бронхіальна астма, серцева і легенева недостатність, емфізема легенів, бронхіоліт, легенева гіпертензія |
| Обструктивний | Бронхіальна астма |
| Гнійний | Пневмонія, загальний сепсис, інфікування серцевих оболонок (міокардит, ендокардит, перикардит), ураження судинних оболонок (васкуліти), ураження нирок (гломерулонефрит) |
Ускладнень більше схильні діти дошкільного віку. Також до факторів ризику відносяться захворювання внутрішніх органів і проживання в несприятливих кліматичних умовах.