Чому може хворіти правий бік вночі?
Однією з ключових причин болю в боці справа, яка настає в нічний час, вважається розпирання жовчного міхура. Вночі, коли тіло перебуває в горизонтальному положенні, відтік жовчі з жовчного міхура ускладнений і з-за цього відбувається надмірне скупчення рідини в органі.

Також у нічний час може виникнути біль, викликана апендицитом. Як правило, біль відчувається у верхній частині живота і поступово «опускається вниз. Хворий відчуває почуття розпирання в животі, нудоту, у нього підвищується температура.

Не слід виключати при нічного болю та причину переїдання. Якщо Ви перед сном щільно повечеряли жирної, калорійною і важкою їжею, то не варто дивуватися, що в животі виникла біль.
Спровокувати біль у правому боці може ціле безліч факторів: від хвороб органів травлення до гінекологічних проблем у жінок. Тому небезпечно займатися самолікуванням, не знаючи свого захворювання можна завдати величезної шкоди своєму здоров’ю.

Поради для тих, хто зіткнувся з болем у правому боці:
- не намагайтеся прогрівати місце болю грілками і компресами — можлива наявність пухлини, яка при прогріванні посилює свій ріст. Це ж стосується і внутрішньої кровотечі, яка при контакті з теплом стане більш інтенсивним
- не пийте сечогінні і жовчогінні препарати без призначення лікаря
- при помірною і слабкою болі в області травних органів перегляньте свій раціон, але якщо біль не проходить — звертайтеся за кваліфікованою допомогою для встановлення джерела дискомфорту
- особливу увагу слід приділяти різних болів жінкам в положенні, адже під час вагітності організм схильний до багатьох захворювань, які важливо виявити на початковому етапі

При болях у правому боці не потрібно вдаватися в паніку. Якщо біль слабо виражена і має епізодичний характер, то її джерелом, швидше за все, не є серйозна хвороба і бігти до лікаря за допомогою з нею не слід.
А ось сильну, часту біль не слід залишати без уваги, як і не слід пускати стан свого здоров’я на самоплив: проходьте рекомендовані фахівцями обстеження і тоді невідома біль не стане вірним супутником у житті.
Болі в правому боці внизу живота характерні для захворювань органів і тканин черевної порожнини, розташованих на нижньому поверсі. Найчастіше ці хвороби викликаються хвороботворними мікробами, які спочатку інфікують і ушкоджують ці органи, ну а потім викликають в них запальні процеси.
Апендицит – хірургічне захворювання, яке з’являється внаслідок запалення апендикса – червоподібного відростка сліпої кишки. Цей відросток розташовується поруч зі сліпою кишкою (
) в правої підвздошній області (
). Головною причиною апендициту є інфікування червоподібного відростка патогенними бактеріями, які спочатку викликають в ньому просте запалення, що супроводжується набряком і гіперемією (
його тканин, а потім, ще сильніше пошкоджуючи тканини апендикса, вони провокують в ньому гнійне розправлення. Таким чином, болі в правому боці внизу живота при апендициті є наслідком ураження тканин хвороботворними бактеріями.
Коліт – це патологія травної системи, при якій уражається слизовий шар товстого кишечника. З точки зору анатомії весь товстий кишечник поділяють на кілька відділів. Перші два його відділу (
) розташовані в правій половині живота, тому запалення саме цих двох утворень шлунково-кишкового тракту і призводить до появи больових відчуттів у правому боці.
Перитоніт – це загрозливе для життя патологічний стан, яке викликане запаленням очеревини. Очеревина являє собою тонку тканину, що вистилає з внутрішньої сторони стінку черевної порожнини і покриває деякі органи (
) зовні.
Перитоніт найчастіше є наслідком або травми живота, або потрапляння вмісту інших органів (
) в порожнину живота. Останнє, в основному, пов’язано з різними деструктивними хворобами, що супроводжуються руйнуванням стінки порожнинних органів. Наприклад, перитоніт нерідко може мати місце при
, гнійному холециститі (
), кишкової непрохідності, гострому панкреатиті (
). Саме запалення тканин очеревини при перитоніті і служить причиною появи болю в правому боці внизу живота.
Якщо правий бік болить спереду у верхній його частині (
), то, швидше за все, ці хворобливі відчуття викликані хворобами легень, плеври, а також ураженням структур стінки грудної клітки. Якщо больовий синдром локалізується нижче грудної клітини на правій стороні живота спереду, то його ймовірними причинами будуть патології тих органів і тканин, які розташовані в місці появи болів. Зазвичай ними є печінка, товстий кишечник, жовчний міхур, очеревина, апендикс.
Причини болю в правому боці спереду
| Причини болю в верхнепередней області правого боку
(область грудної стінки) |
Механізм появи болю в правому боці спереду | Причини болю в ніжнепередняя області правого боку
(область живота) |
Механізм появи болю в правому боці спереду |
| Правобічний плеврит | Пошкодження і запалення плевральних листків, що покривають праве легке. | Гепатит
(запалення печінки) |
Запалення паренхіми (тканини) печінки. |
| Правобічна пневмонія | Запалення правого легкого. | Кишкова непрохідність | Біль з’являється при розтягуванні кишкової стінки в результаті блокування відходження фекальних мас з товстого або тонкого кишечнику. |
| Міжреберна невралгія | Пошкодження міжреберних нервів, іннервують праву сторону грудної клітки. | Пухлини органів шлунково-кишкової системи
(печінки, товстого кишечника, жовчного міхура, шлунка) |
Механічне здавлення навколишніх тканин пухлина або органів черевної порожнини, а також омертвляння пухлинних тканин. |
| Перелом ребра | Травмування міжреберних нервів і тканин, що знаходяться поблизу пошкодженого ребра. | Ехінококоз печінки
(паразитарне захворювання печінки, що супроводжується утворенням кіст – патологічних порожнинних утворень) |
Механічне здавлення печінкових тканин кістозними утвореннями. |
| Туберкульоз легені | Запалення тканини легені. | Перитоніт | Запалення очеревини. |
| Ехінококоз легкого
(паразитарне захворювання, при якому в легкому утворюються кісти) |
Механічне здавлення кістою оточуючих тканин легені і плеври. | Апендицит | Запалення апендикса – червоподібного відростка сліпої кишки. |
| Абсцес
(гнійна порожнина) легені |
Гнійне запалення і омертвляння тканин легені і плеври. | Коліт | Запалення товстого кишечника. |
| Злоякісні новоутворення грудної клітки
(легень, плеври, ребер, лімфатичних вузлів) |
Механічне здавлення навколишніх тканин пухлина або органів, а також некроз (омертвляння) пухлинних тканин. | Жовчнокам’яна хвороба
(поява камені в жовчному міхурі) |
Травмування слизової оболонки жовчного міхура, що з’явилися каменем. |
| Холецистит
(запалення жовчного міхура) |
Запалення внутрішньої оболонки жовчного міхура. |
Болі в правому боці позаду часто є наслідком різних
, які супроводжуються його руйнуванням, порушенням його структури і пошкодженням спинномозкових нервів, що виходять з хребетного каналу і іннервують області спини, правої (
) бока, а також передньої стінки грудної клітки.
- Остеохондроз. Остеохондроз – захворювання, яке характеризується ураженням хрящів хребта, деформації його структури і компресією спинномозкових нервів, яка і служить причиною болю.
- Міжхребцева грижа. Міжхребцева грижа – це патологічний процес, для якого характерне зміщення міжхребцевого диска за межі хребетного стовпа і механічне здавлення міжхребцевих нервів.
- Травма хребта. Травми хребта супроводжуються раптовим порушенням функції і структури як самих хребців, так і міжхребцевих дисків, що негайно призводить до пошкодження нервів спинного мозку і появи болів в правому боці позаду.
- Хвороба Бехтерева. Хвороба Бехтерева – деструктивна хвороба, переважно вражає суглоби хребта. Вона призводить до змін у структурі хребта, його деформації і появі болів, пов’язаних з компресією спинномозкових нервів зруйнованими хребцями.
- Інфекційні захворювання хребта (туберкульоз, бруцельоз, сифіліс). Дані патології призводять до поступового розкладання кісткової, хрящової і нервової тканини хребетного стовпа. Болі при цих патологіях з’являються внаслідок запалення і пошкодження спинномозкових нервів.
Іноді болі в правому боці позаду зустрічаються при інфекційних хворобах легень, плеври, нирок, які пошкоджують не тільки тканини цих органів, але і нервові закінчення їх іннервують, що, власне кажучи, і служить причиною больових відчуттів у правому боці позаду.
- Пієлонефрит. Пієлонефрит являє собою гнійне запалення ниркової тканини, що виникає внаслідок її інфікування гноєтворними бактеріями.
- Пневмонія. Пневмонія – захворювання, що характеризується розвитком запалення в легеневій паренхімі (тканини).
- Плеврит. Дане захворювання являє собою запалення плевральних листків, яке, в більшості випадків, супроводжується накопиченням в грудній порожнині патологічної рідини.
- Пухлини органів грудної порожнини (плеври, легень, бронхів). Пухлини цих структур виникають в результаті порушення клітинного поділу.
- Перелом правих ребер або правої лопатки. Найбільш часто ці патології зустрічаються при травмах спини.
- Герпес Зостер (оперізувальний лишай). Герпес Зостер – це інфекційна хвороба, що вражає шкірні покриви і міжреберні нерви.
Причини, симптоми, діагностика та лікування болю в області ребер
), так і в нижній частині правого боку (
). Основними причинами болю в правому боці можуть бути хвороби хребта, плеври, а також органів дихальної і серцево-судинної систем.
- остеохондроз;
- ішемічна хвороба серця (ІХС);
- пневмонія;
- туберкульоз;
- плеврит;
- пневмоконіоз;
- пухлини і їх метастази.
Остеохондроз
Остеохондроз – захворювання, що супроводжується дистрофічними порушеннями в суглобах. Ця хвороба дуже часто вражає міжхребцеві диски в хребетному стовпі (
). Виділяють шийний, грудний і поперекові остеохондрози. Саме грудний і поперековий остеохондроз можуть стати причиною болю в правому боці.
В основі механізму появи остеохондрозу лежить порушення кровопостачання міжхребцевих дисків, яке призводить до порушення їх структури, рельєфу, еластичності. Надлишки розростається тканини починають здавлювати ділянки нервів, що виходять зі спинного мозку.
- травми хребта;
- зайва вага;
- плоскостопість;
- фізичні перевантаження хребетного стовпа;
- малорухливий спосіб життя;
- стрес;
- генетична схильність;
- вікові зміни;
- нераціональне харчування.
Остеохондроз характеризується появою тривалих, що тягнуть болі в області хребта. Ці болі з часом починають іррадіювати (
) в інші області грудної клітини (
). Больовий синдром, як правило, пов’язаний з фізичними навантаженнями, змінної позиції тіла (
), натисканням на уражені зони хребетного стовпа.
Для виявлення остеохондрозу можна звернутися до невролога або лікаря-ревматолога. Вони направлять пацієнта на необхідні обстеження і випишуть раціональне лікування. При травмах спини найкраще варто звернутися у відділення травматології до лікаря-травматолога.
Методи діагностики, що використовуються при остеохондрозі
| Назва методу | Ознаки остеохондрозу |
| Анамнез | Болі в області хребетного стовпа, що віддають в будь-яку зону. Наявність у минулому травм, фізичних перевантажень, стресу та інших факторів ризику. |
| Зовнішній огляд | При пальпації можна спостерігати хворобливість в області хребта. |
| Рентгенографія | Зменшення висоти міжхребцевого диска, порушення його структури, наявність остеофітів (окостенелых відростків), склероз структур диска. |
| Комп’ютерна томографія | |
| Магнітно-резонансна томографія |
При лікуванні остеохондрозу вдаються до багатосторонньої терапії, яка спрямована на зняття болю, зменшення запальних процесів в міжхребцевих дисках, а також зниження прогресування склерозування і руйнування структури дисків.
Медикаментозні засоби, що застосовуються для лікування остеохондрозу
| Група препаратів | Механізм дії | Назва препарату | Дозування |
| Болезаспокійливі засоби | Зменшують хворобливість в місці дистрофічних явищ. | Парацетамол | Вживають по 500 мг 3 – 5 разів на добу. Максимальна добова доза становить 4000 мг. |
| Трамадол | Застосовують при больовому синдромі по 50 мг. Максимальна добова доза становить 0,4 р. | ||
| Залдіар | Використовують по 2 – 5 таблеток на добу. Максимальне допустиме добове кількість дорівнює 8 таблеток. | ||
| Нестероїдні протизапальні препарати | Зменшують запальні процеси і інтенсивність болю. | Ібупрофен | Максимальна добова доза дорівнює 600 – 800 мг. |
| Мелоксикам | По 7,5 – 15 мг в добу. | ||
| Німесулід | По 200 мг у день. | ||
| Кеторолак | По 10 – 30 мг на день. | ||
| Хондропротектори | Відновлюють нормальну структуру хрящової тканини, запобігають дегенеративні процеси в суглобах. | Алфлутоп | Роблять внутрішньом’язові ін’єкції по 1 мл один раз на добу протягом 2 – 3 тижнів. |
| Артра | Застосовують по 1 таблетці два рази на добу протягом 3 тижнів. Потім по 1 таблетці в день протягом 3 – 6 місяців. | ||
| Терафлекс | По одній таблетці 2 рази в добу. Потім дозу зменшують і вживають по 1 таблетці на добу. |
Ішемічна хвороба серця (
) – патологія, для якої характерне зменшення судинного припливу крові до серцевого м’яза. Це викликає дефіцит кисню (
у міокардіоцитів (
), вони починають поступово відмирати, заміщаючи сполучною тканиною.
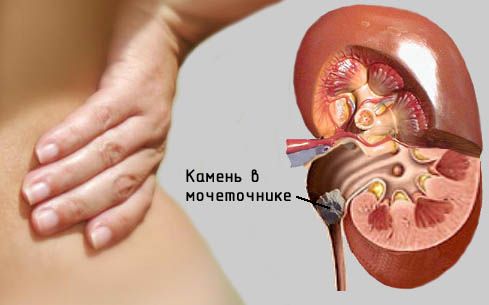
Причинами ішемічної хвороби серця можуть бути будь-які фактори, які порушують прохідність коронарних судин (
) в міокарді (
- атеросклероз;
- судинний тромбоз (закупорка судини);
- артеріальна гіпертензія (підвищення артеріального тиску);
- стрес;
- артеріїти (запалення судин);
- інтоксикації;
- фізичні перевантаження;
- травма серця;
- прийом наркотиків (амфетаміну, кокаїну);
- аномалії розвитку судин.
Характерними симптомами при ІХС є здавлюють (
, серцебиття. Болі частіше з’являються в області грудини при фізичних навантаженнях (
), стресі,
. Зазвичай вони іррадіюють (
) в ліву сторону грудної клітини, іноді в правий бік, мають нетривалий характер (
) і стихають після припинення фізичних навантажень. Задишка і серцебиття супроводжують больового синдрому, причому їх вираженість залежить від ступеня тяжкості захворювання. Також при ІХС спостерігають
, швидку стомлюваність, зниження працездатності,
При появі здавлюють болю в ділянці грудини або серця слід звернутися до лікаря-кардіолога або до лікаря-терапевта. Варто запам’ятати, що поява тривалих (
), що з’явилися раптово, хворобливих відчуттів в згаданих зонах служить вірогідним доказом розвитку
). При появі такого симптому слід негайно викликати швидку допомогу або звернутися до найближчого відділення терапії (
Методи діагностики ішемічної хвороби серця
| Назва методу | Ознаки, характерні для ІХС |
| Анамнез | В анамнезі повинні бути характерні для симптоми ІХС (иррадиирующая в сторони біль в області серця, задишка, серцебиття), що виникають при фізичних навантаженнях. У пацієнтів лікар уточнює наявність інших патологій (цукрового діабету, атеросклерозу та ін), факторів ризику (паління, вживання алкоголю, наркотиків, переохолодження, стрес та ін) |
| Зовнішній огляд | При зовнішньому огляді вдається виявити блідість шкіри, серцебиття (аускультація і пальпація), порушення ритму роботи (аускультація) серця. Пацієнти часто стурбовані, у них виникає задишка. |
| Електрокардіографія | При ЕКГ виявляють порушення серцевого ритму. |
| Сцинтиграфія міокарда | Виявлення ділянок міокарда з кисневим голодуванням (ішемією). |
| Ехокардіографія | Дозволяє оцінити правильність м’язової роботи серця, визначити анатомічну структуру серця, а також виявити деякі патології, що порушують функцію серця (аномалію або порок розвитку, гіпертрофії шлуночка та ін). |
| Ангіографія | При ангіографії можна виявити місце порушення кровопостачання (локалізацію ураженої коронарної судини) в серцевому м’язі. |
| Аналіз крові | В біохімічному аналізі крові можливе підвищення тропонина, фібриногену, глюкози, жирних кислот, холестерину. При інфаркті міокарда спостерігають підвищення активності креатинкінази, лактатдегідрогенази (ЛДГ), аспартатамінотрансферази (АСТ), аланінамінотрансферази (АЛТ). |
Лікування ішемічної хвороби повинне бути своєчасним і комплексним. Воно повинно включати як вживання медикаментів, призначених лікарем, так і дотриманням певного способу життя, що сприяє профілактиці подальшого погіршення захворювання, а також попередження ускладнень.
Препарати, що застосовуються при лікуванні ішемічної хвороби серця
| Група препаратів | Механізм дії | Назва препарату | Дозування |
| Нітрати | Розширюють судини. | Нітрогліцерин | По 0,3 – 0,5 мг під язик, для купірування (зняття) больового синдрому. |
| Ізосорбід мононітрат | По 10 – 40 мг за один раз, 2 – 4 рази на добу. | ||
| Ізосорбід динітрат | Приймають по 10 – 20 мг 2 – 3 рази в день. | ||
| Бета-адреноблокатори | Знижують частоту і глибину серцевих скорочень. | Атенолол | Добова доза становить від 25 до 200 мг. |
| Бісопролол | Від 25 до 200 мг на день (у 2 – 3 прийоми). | ||
| Метопролол | Один раз на добу з 5 – 20 мг. | ||
| Блокатори кальцієвих каналів | Розширюють судини. |
Ніфедипін (ретард форма) |
По одному разу на добу в дозі складової 30 – 90 мг. |
| Дилтіазем | За 30 – 90 мг кілька разів на добу (зазвичай 2 – 3 рази). | ||
| Верапаміл | По 80 – 120 мг 2 – 3 рази в день. | ||
| Антиагреганти | Знижують здатність крові до згортання і утворенню тромбів. | Ацетилсаліцилова кислота | Добова доза становить 75 – 325 мг. Даний препарат застосовують як засіб для профілактики тромбозів. |
Іноді при лікуванні ІХС вдаються до хірургічного лікування. Його часто застосовують при вадах або аномалії розвитку серця або в тих випадках, коли медикаментозне лікування не приносить ніякого результату. Наприклад, в пізніх стадіях атеросклерозу деяким пацієнтам роблять ангіопластику (
) коронарних судин або, наприклад, коронарне шунтування (
). Хірургічний метод завжди залежить від кожного конкретного випадку і загального стану пацієнта, наявності ускладнень і тяжкості ІХС.
Пневмонія
Пневмонія – запальне захворювання легеневої тканини. При пневмонії уражаються легеневі альвеоли, бронхи, сполучна тканина легень, іноді з’являється плеврит. Вражати дана хвороба може будь ділянки і сегменти як лівого, так і правого легенів.
Суттєву роль у розвитку пневмонії відіграє інфікування легеневої тканини різними
- гепатит;
- цироз печінки;
- коліт;
- жовчнокам’яна хвороба;
- абсцес печінки.
Ентерит
Болі в правому боці живота у жінок
Зупиниться хотілося б на гінекологічних захворюваннях, бути яких у представників протилежної статі просто не може. Біль внизу живота праворуч у жінок спостерігається при:
- Ендометриті. Відчуття болю при запалення маткової слизової оболонки може бути як нестерпно гострим, так і кістками, віддає на крижі. Хвороба супроводжується печінням, виділеннями.
- Міомі матки. При субсерозной формі відчуття болю гостре, а при субмуказной – гнітюче. Захворювання може супроводжуватися утрудненням сечовипускання, хронічними запорами.
- Оофорите. Запалення яєчників, при якому спостерігаються ниючі больові відчуття праворуч. Менструальний цикл при ньому порушується.
- Сальпінгіт. Інфекційне запалення маткових труб. Сильні різі. Загальний стан здоров’я псується, з інтимного місця є виділення.
Варто докладніше розповісти про недугах сечостатевої системи, що викликають неприємний симптом, характерних для тих, хто представляє сильну стать. Болі в правому боці у чоловіків виникають із-за:
- Баланопоститу. Запалення головки пеніса, що супроводжується тягнуть больовими відчуттями живота.
- Кавернита. Запалення печеристих тіл члена. При гострій формі пліч чоловіки праворуч сильно болить і ріже, при хронічній ниє.
- Колликулита. Запалення насінного горбика. Супроводжується тягне почуттям праворуч.
- Наявності в передміхуровій залозі каменів. При цій патології правий бік болить. Віддавати може на поперек.
- Простатиту. Живіт на рівні попереку сильно болить.
- Аденоми передміхурової залози. Давящее почуття.
Діагностика болю в правому підребер’ї
Остеохондроз
), що не знаходяться поруч з цими кістками. Цей феномен пояснюється тим, що болі при цих хворобах мають властивість до іррадіації (
) в інші області. Основними причинами болю в області ребер є захворювання, що супроводжуються пошкодженням і запалення міжреберних нервів.
Біль в області ребер можуть з’явитися в наступних випадках:
- міжреберна невралгія;
- герпес Зостер;
- перелом ребра.
Міжреберна невралгія являє собою больовий синдром, пов’язаний із здавленням або пошкодженням грудних міжреберних нервів і переважно виникає в правому або лівому боці. Ці нерви виходять із спинного мозку (
) і направляються до грудини, локалізуючись в глибині м’язів між ребрами грудної клітини.
Причинами розвитку міжреберної невралгії є різні захворювання, які призводять до механічного пошкодження (
) і запалення міжреберних нервів. Цей синдром також може бути проявом деяких інфекційних хвороб.
- травми хребта (у тому числі і спортивні);
- пухлини хребта і грудної клітки;
- остеохондроз (хвороба, що супроводжується дегенеративними змінами в міжхребцевих дисках);
- грижа (зміщення) міжхребцевого диска;
- вади розвитку хребетного стовпа;
- сколіоз (викривлення хребта);
- туберкульоз хребта і грудної клітки;
- сифіліс хребта і грудної клітки;
- хвороба Бехтерева (запальне захворювання суглобів);
- остеопороз хребта (захворювання, що характеризується демінералізацією і розм’якшенням хребців).
Болі між ребрами – головний симптом міжреберної невралгії. Вони можуть бути постійними або виникати при фізичних навантаженнях, кашлі, зміни позиції тіла в просторі, натисканні на місця розташування ураженого нерва (
). Болі бувають колючими, що тягнуть, вони нерідко супроводжуються онімінні шкіри в місцях пошкодженого міжреберного нерва. Слід зазначити, що іноді біль з’являється разом з незначними посмикуваннями міжреберних м’язів, зміною кольору (
), температури шкіри.
При появі болю між ребрами слід звернутися до лікаря-невролога для з’ясування можливої причини появи міжреберної невралгії. Для діагностики цієї патології використовують анамнестичний метод (
), зовнішній огляд і променеві дослідження (
Анамнестичний метод необхідний для збору необхідної інформації, що стосується появи і розвитку міжреберної невралгії, її характеру, інтенсивності та ін. Зовнішній огляд дозволяє невролога провести пальпацію ураженої ділянки, визначити чутливість шкіри, її температуру, а також виявити зовнішні патологічні зміни шкіри, м’язів, кісток (
). Анамнестичний метод і зовнішній огляд два методи, які допомагають лікареві запідозрити не тільки наявність міжреберної невралгії, але і її причини.
Променеві дослідження (
) направлені на дослідження внутрішніх тканинних структур. Як правило, саме ці дослідження є останніми і підтверджують або спростовують попередній діагноз лікаря, зроблений під час анамнезу й зовнішнього огляду.
Усунення міжреберної невралгії засноване на лікування основної патології (
), яка її викликала. Однак для зняття больових відчуттів, в якості симптоматичного лікування, пацієнтам нерідко призначають болезаспокійливі і протизапальні засоби.
Препарати, що застосовуються для зняття болю при міжреберної невралгії
| Група препаратів | Надається ефект | Назва препарату | Дозування та методика застосування |
| Местнораздражающие засоби | Розширення судин, знеболювання, поліпшення кровопостачання, місцевоподразнювальну дію. | Финалгон | Використовується у формі мазі наноситься на болючі місця не більше 3 разів на добу. |
| Нестероїдні протизапальні препарати
(НПЗП) |
Болезаспокійливий і протизапальний ефекти. | Вольтарен | Застосовується у формі пластиру, який потрібно наносити на болючу ділянку на 24 години. У добу рекомендується використання не більше одного пластиру. |
| Баралгін | Максимальна добова доза становить 3000 мг, разова – 1000 мг. | ||
| Анальгін | По одній таблетці 2 – 3 рази в день. | ||
| Кетонал | По одній ампулі (внутрішньовенно або внутрішньом’язово) 1 – 2 рази на добу. | ||
| Анальгетики | Зменшення болю. | Темпалгін | По одній таблетці 3 рази в день. |
| Місцеві анальгетики | Зменшують больові відчуття в місці нанесення препарату. | Меновазин | Використовується в рідкому вигляді і наноситься на хворобливі ділянки по 1 – 3 рази на добу. |
Герпес Зостер
Герпес Зостер (
) – вірусне захворювання, яке вражає нервову систему і шкірні покриви. Оперізувальний лишай найбільш часто спостерігають у людей старше 45 років, які в минулому перехворіли
). У таких осіб віруси вітряної віспи не знищуються повністю, а переходять в латентний (
стан. Вони можуть тривалий час перебувати в нервових клітинах спинного мозку і ніяк не впливати на організм. Однак при зниженні загального імунітету, чому сприяють різні фактори, що призводять, ці віруси можуть активуватися знову. Вони починають розмножуватися і воспалять спочатку ті нервові тканини (
), в яких вони перебували, а потім і нерви (
), що і є причиною больового синдрому при герпес Зостер (
Крім запалення нервових структур віруси вітрянки вражають епідерміс (
), потрапляючи туди по нервовим волокнам уражених нервів. В епідермісі відбувається специфічне запалення з появою пухирців на його поверхні. Ці бульбашки і називаються герпетическими висипаннями.
Герпес Зостер (
) викликається вірусом вітряної віспи (
). Зазвичай герпес Зостер з’являється на тлі зниження загального імунітету. Таке трапляється при важких інфекціях, пухлинах та інших небезпечних факторах.
- переохолодження;
- тяжкі інфекційні захворювання;
- злоякісні новоутворення;
- травми;
- захворювання крові;
- природжені імунодефіцитні стани;
- наркоманія;
- алкоголізм;
- літній вік;
- стрес;
- застосування деяких лікарських засобів (імунодепресантів, цитостатиків).
Слід пам’ятати, що герпес Зостер не виникає в осіб, які не хворіли раніше на вітрянку.
Основними симптомами цього захворювання є больовий синдром і герпетичні висипання. При герпес Зостер уражаються один або кілька нервів на одній стороні тіла (
). Герпетичні висипання і больовий синдром з’являються на одній і тій же стороні. Вони можуть локалізуватися в області грудної клітини, шиї, черевної порожнини, обличчя, стегон.
Больовий синдром може з’являтися як до (
), так і після (
) герпетичних висипань. Іноді він асоціюється з бульбашкових висипань. Однак найчастіше герпетичні ураження шкіри супроводжуються відчуттям печіння і
При герпес Зостер пацієнти також можуть пред’являти скарги на слабкість,

, підвищення температури,
– симптоми, які свідчать про інтоксикацію організму. Така інтоксикація виникає внаслідок токсичного впливу вірусних токсинів і продуктів розпаду власних тканин на структури головного мозку.
При появі герпетичної
на шкірі слід звернутися до лікаря-інфекціоніста. Діагностика герпесу Зостер заснована на виявленні характерних для цієї хвороби симптомів, зовнішніх проявів (
), а також застосування вірусологічних досліджень крові для виявлення збудника захворювання.

Лікування герпесу Зостер полягає у призначенні
, спрямованих на знищення збудника і перешкоджання його розмноження. При даній хворобі також місцево застосовують антисептики для профілактики гнійних уражень шкіри (
). У важких випадках герпесу Зостер використовують дезінтоксикаційну (
) лікування і дегидратационную терапію (
), а також використання антибіотиків (
Для лікування неврологічних болю, що з’являються після даного захворювання (
), застосовують

і седативні (
) засоби. Для зміцнення загального імунітету призначають комплекси вітамінів (
) і мікроелементів, а також імуномодулюючі препарати.
Препарати, які використовуються для лікування герпесу Зостер
| Група препарату | Мета застосування | Назва препарату | Дозування препарату |
| Противірусні засоби | Блокування розмноження, а також знищення вірусів. | Ацикловір | Вживають по 800 мг 3 – 4 рази на добу. |
| Валацикловір | По 1 г 3 рази в день. | ||
| Пенцикловир | По 0,25 мг 3 рази на добу. | ||
| Антисептики | Запобігання розвитку гнійних захворювань шкіри, знищення патогенної мікрофлори в місцях герпетичних висипань. | Діамантовий зелений
(зеленка) |
Застосовують місцево 1% розчин зеленки. |
| Перманганат калію
(марганцівка) |
Застосовують місцево 5 – 10% розчин марганцівки. | ||
| Нестероїдні протизапальні засоби | Зниження запальних процесів і зменшення хворобливості. | Диклофенак | Максимальна добова доза 150 – 200 мг. |
| Індометацин | Максимальна добова доза 150 – 200 мг. В середньому приймають по 25 – 50 мг 2 – 3 рази на добу. | ||
| Дезінтоксикаційні засоби | Виведення токсинів з організму. | Инфукол | Застосовують внутрішньовенно 6% розчин препарату з розрахунку 33 мл на один кілограм маси тіла. |
| Реополіглюкін | Використовують від 500 до 1000 мл препарату. Вводять внутрішньовенно. | ||
| Діуретики
(сечогінні) |
Виведення рідини з організму. | Фуросемід | По 20 – 40 мг 2 – 3 рази на добу. |
| Ацетазоламід | Застосовують від 125 до 250 мг препарату 1 – 3 рази на день. | ||
| Імуномодулятори | Підвищення імунітету. | Имунофан | Щодня по одному уколу протягом 15 – 20 днів. |
| Продігіозан | За 10 – 15 мкг кожні 2 – 3 доби. | ||
| Азоксимера бромід | Препарат вводять внутрішньом’язово або внутрішньовенно виходячи з розрахунку 6 – 12 мг на один кг маси тіла. | ||
| Седативні засоби
(заспокійливі) |
Зняття підвищеного роздратування. | Персен | По 2 – 3 таблетки 2 – 3 рази на добу. |
| Деприм | По 1 таблетці 1 – 2 рази на добу. |
Ентерит
Лікування
На підставі отриманих результатів дослідження лікар підбирає відповідні медикаменти, складає схему лікування. Якщо неприємні відчуття викликані проблемами з травною системою, то додатково призначають дієтотерапію.
Для усунення болю в правому боці використовують різні групи лікарських засобів, які спрямовані на усунення запального процесу, відновлення функцій ушкоджених органів.
Які препарати використовують в терапії:
- спазмолітики – Но-щпа, Баралгін;
- антибіотики широкого спектру дії – Левофлоксацин, Амоксицилін;
- протизапальні засоби – Метронідазол;
- гепатопротектори – Есенціале, Карсил;
- ферменти – Мезим, Креон;
- препарати для поліпшення відтоку жовчі – Аллохол;
- седативні препарати – Релаксил, Деприм;
- серцеві ліки – Нітрогліцерин, Верапаміл, Конкор.
Додатково слід приймати вітамінні комплекси, пробіотики та пребіотики для зміцнення імунітету і відновлення балансу кишкової мікрофлори.
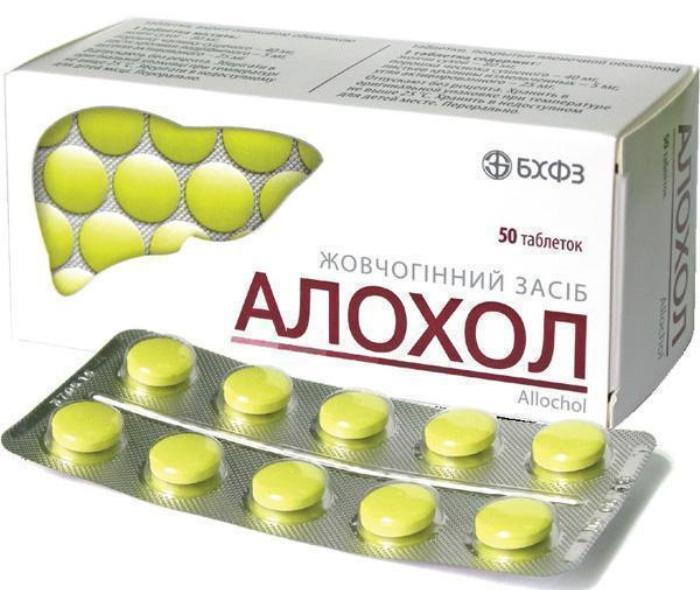
Аллохол нормалізує відтік жовчі
Правильне харчування дозволяє знизити інтенсивність больового синдрому, продовжити стадію ремісії при захворюваннях травної системи. Вибір дієти залежить від конкретного захворювання, але є загальні рекомендації.
Дозволені продукти:
- дієтичні сорти м’яса, риби;
- варені яйця;
- крупи;
- макаронні вироби з твердих сортів пшениці;
- висівки;
- сезонні фрукти та овочі;
- кисломолочна продукція середньої жирності;
- галетне печиво, сухарики;
- трав’яні чаї, відвар з плодів шипшини.

Висівки дуже корисні для організму
Всі дозволені продукти можна вживати у вареному, запеченому, тушкованому вигляді, готувати на пару. Приймати їжу потрібно регулярно, 4-6 разів на день, бажано через рівні проміжки часу, порції повинні бути невеликими, категорично не можна переїдати.
Боліти правому боці може через переїдання, під час фізичних навантажень. Але якщо неприємні відчуття виникають часто, супроводжуються температурою, диспепсичними розладами, загальним погіршенням самопочуття, слід пройти комплексне обстеження – своєчасна діагностика і правильне лікування допоможе уникнути важких ускладнень.
Суглоби і кістки
Гепатит
Гепатит досить поширене захворювання шлунково-кишкової системи. Особливу роль у виникненні запалення печінки відводять вірусів гепатиту. Основними цими вірусами є вірус

вірус
вірус
. Гепатити можуть бути викликані і іншими причинами.
- Хронічний алкоголізм. При тривалому і періодичному вживанні алкоголю тканини печінки можуть запалюватися. Це відбувається завдяки токсичної дії етанолу, що міститься в алкогольних напоях, на печінкові тканини.
- Інтоксикації. Інтоксикації (отруєння) дуже часто виникають при вживанні в їжу забруднених токсичними речовинами (пестицидами, важкими металами), продуктів або води.
- Аутоімунні процеси. Іноді в організмі відбуваються патологічні перебудови в імунній системі і тоді її клітини починають атакувати власні тканини. Такі процеси називаються аутоімунними. В печінці виникають запалення і ділянки омертвіння печінкових тканин.
- Злоякісні новоутворення. Пухлини, що з’явилися в печінці, можуть здавлювати судини, що живлять ту чи іншу зону печінкової тканини, що може призводити до некрозу цій галузі і розвитку запальних процесів.
- Абсцеси. Абсцеси печінки виникають при травмах черевної порожнини, гематогенному занесенні інфекції з інших областей. В обох випадках інфекція, що потрапила у печінку, може спровокувати не тільки поява абсцесів, але і викликати запалення печінки – гепатит.
- Кісти. Кістозні утворення можуть здавлювати навколишні тканини, викликаючи при цьому запальні явища в них.
- Лікарські отруєння. Лікарські гепатити можуть мати місце при надмірному вживанні лікарських препаратів. Ними можуть бути антибіотики (гентаміцин, тетрациклін, еритроміцин), протизапальні засоби (аспірин, індометацин), антигістамінні засоби (ранітидин, циметидин) та інші.
Основними симптомами гепатиту є біль у правому підребер’ї, нудота, блювота,
), підвищення температури. Пацієнти часто скаржаться на слабкість, втрату апетиту, головні болі, зниження працездатності. Температура не завжди з’являється при гепатиті, вона носить спонтанний характер і досягає, в більшості випадків, 37 – 37,5 градусів.
При появі болю в животі і в правій підреберній області слід звернутися до лікаря-гастроентеролога, лікаря-гепатологу або терапевта. Діагностика причини, що викликала гепатит, не відніме багато часу, а лікуючий лікар зможе швидко виписати необхідне лікування.
Діагностичні методи, що застосовуються для виявлення гепатиту
| Назва методу | Ознаки гепатиту |
| Анамнез | Враховуються специфічні для гепатиту симптоми (біль у правому підребер’ї, підвищення температури, нудота, блювота). Також аналізуються фактори, що сприяють появі гепатиту (вживання пацієнтом наркотиків, алкоголю, здійснення переливань крові, отримані травми живота та ін). |
| Зовнішній огляд | Жовтушність шкірних покривів, порушення свідомості. |
| Рентгенографія | Збільшення розмірів печінки, поява ділянок некрозу, присутність інших патологій (пухлин, кіст, абсцесів), здатних викликати гепатит. |
| Комп’ютерна томографія | |
| Ультразвукове дослідження
(УЗД) |
|
| Аналіз крові | При загальному аналізі даху частіше виявляють зміна кількості лейкоцитів, лімфоцитів, моноцитів, тромбоцитів. Спостерігають підвищення ШОЕ (швидкість осідання еритроцитів). |
| Біохімічні зміни крові полягають у підвищенні білірубіну, жовчних кислот, холестерину, альбуміну і збільшення активності аспартатамінотрансферази (АСТ), аланінамінотрансферази (АЛТ), гамма-глутамілтранспептидази. | |
| Позитивні результати на маркери гепатиту (при вірусних гепатитах) в аналізі крові. | |
| Виявляють аутоантитіла (при аутоімунних гепатитах), спрямовані на пошкодження різних клітинних структур. | |
| Діагностична лапароскопія | Застосовується для взяття шматочка тканини печінки для цитологічного, мікробіологічного обстежень. |
Лікування гепатиту залежить від його походження. Для лікування вірусних гепатитів в основному використовують противірусні засоби. При токсичних гепатитах спочатку позбавляються від токсичного агента, що діє на організм, а потім вдаються до дезінтоксикаційної терапії в комплексі з гепатопротекторами.
Якщо гепатит був викликаний пухлиною, кістою, абсцесом, то застосовують відповідні хірургічні заходи по їх видаленню з печінки.
Групи препаратів, що використовуються при лікуванні деяких гепатитів
| Вид гепатиту | Група препаратів | Механізм дії | Назва препарату | Дозування препарату |
| Вірусний гепатит | Противірусні засоби | Інгібують (блокують) розмноження вірусів. | Альфа-інтерферон | Дозування обох препаратів залежить від виду гепатиту, його тяжкості, стадії, віку пацієнта, наявності додаткових ускладнень. |
| Рибавірин | ||||
| Аутоімунний гепатит | Глюкокортикостероїди | Зменшують запальні та імунні реакції. | Преднізолон | Вживають по 30 – 40 мг на день. Потім через деякий час по 15 – 25 мг на добу. |
| Імунодепресанти | Пригнічують імунну систему. | Азатіоприн | По 100 – 150 мг при лікуванні хвороби і потім по 50 мг на добу в якості підтримуючого лікування. | |
| Лікарський гепатит | Гепатопротектори | Захищають клітини печінки від руйнування. | Гептор | До 4 таблеток на добу. |
| Гепатосан | По 2 таблетки 3 рази на день. | |||
| Гептрал | Максимальна добова доза становить 1600 мг. | |||
| Дезінтоксикаційні засоби | Виводять токсичні речовини з організму. | Реополіглюкін | Використовують від 500 до 1000 мл препарату, який вводять внутрішньовенно. |
Цироз печінки
Цироз печінки – патологічний процес, при якому спостерігається заміщення печінкової тканини на сполучну. Це захворювання характеризується тривалим хронічним перебігом і поступовим порушенням нормальної функції печінки з розвитком прогресуючої печінкової недостатності.
Цироз печінки викликають різні захворювання, які протягом довгого часу пошкоджувати гепатоцити – клітини печінки. Також в механізмі розвитку даної хвороби важливу роль відводять порушенням утворення і руйнування колагену.
- вірусні гепатити (гепатит B, C і D);
- алкогольний гепатит;
- склерозуючий холангіт (захворювання, що супроводжується деформацією жовчовивідних проток і порушенням відтоку жовчі з печінки);
- аномалії розвитку жовчного міхура і печінки;
- пухлини жовчного міхура і печінки;
- аутоімунний гепатит;
- хронічні отруєння токсичними речовинами (важкими металами, пестицидами, радіоактивними елементами);
- лікарський гепатит;
- хвороба Вілсона-Коновалова (хвороба, пов’язана з порушенням транспортування міді в організмі);
- гемохроматоз (захворювання, пов’язане з недостатнім виведенням заліза з організму і поступовим його відкладенням в тканинах);
- хвороба Бадда-Кіарі (хвороба, при якій відбувається порушення венозного відтоку з печінки);
- кісти печінки.
Симптоми цирозу залежать від викликав його захворювання, від стадії, тяжкості цирозу та інших факторів. Однак найбільш часто при цьому недугу можна виявити жовтяницю (
), кровотечі (
Ентерит
При вагітності
Незначний дискомфорт у животі для жінки в цьому положенні – нормальне явище. Якщо у дівчини на сносях болить правий бік при вагітності, то це викликається активним ростом плода. Він розпирає внутрішні органи, від чого стає боляче.

На пізніх термінах дитина дуже активно штовхається. Слід насторожитися, якщо дискомфорт настав несподівано і не відпускає більше півгодини, напади занадто гострі, супроводжуються симптомами інтоксикації.
Вагітність — непростий час, коли жінці доводиться дізнаватися раніше невідомі відчуття і процеси в організмі. Але якщо ці відчуття болючі, то необхідно проявити пильність і прислухатися до свого самопочуття — це дуже важливо для того, щоб і дитина, і мама залишилися живі і здорові після закінчення цих непростих дев’яти місяців.

Під час вагітності матка, яка розширюється, починає здавлювати всі органи очеревини. Це може призвести до болю в правому боці. Але не слід всі дискомфортні відчуття списувати на здавленість органів, адже так можна пропустити виникнення серйозного захворювання.

Однією з рідкісних і небезпечних причин болю є позаматкова вагітність. Важливо виявити цю патологічну вагітність, яка розвивається не в матці, а в одній з маткових труб, щоб запобігти початок кровотечі і летального результату у жінки.

У вагітних болі можуть виникати і за більш нешкідливим причин. Так, в цей період життя відбувається підвищення вироблення гормонів, різко змінюється вага і збільшується навантаження на м’язи спини та хребет.
- тиск матки на сечовід і нирку;
- зсув петель клубової тонкої кишки;
- тиск дна матки на який виступає з-під реберної дуги нижній край печінки і жовчний міхур;
- анатомічне зміщення сліпої, висхідної ободової кишки, апендикса.
Крім механічного зміщення органів зростаючою маткою біль виникає при запальних захворюваннях травної системи, внутрішніх статевих органів: апендициті, аднекситі, оофорите. Вагітність іноді провокує загострення хронічного гепатиту і холециститу.

Для жінки важливо планувати вагітність заздалегідь, попередньо пролікувавши хронічні захворювання. Для з’ясування причини болю не слід керуватися лише симптомами — важливо своєчасно відвідати лікаря, провести лабораторне та інструментальне обстеження.
Причини болю в правому боці
У правій верхній зоні живота знаходиться печінка, жовчний міхур, дванадцятипала кишка, нирка, частина діафрагми. Причиною болю в цей зоні можуть бути жіночі хвороби остеохондроз, інфаркт, стенокардія, патології легенів, підшлункової залози, оперізувальний лишай.
При збої в роботі печінки, жовчного міхура, шлунка, патологічних процесах в легенях і діафрагмі, серцевих захворюваннях неприємні відчуття локалізуються в передній правій підреберній області живота.
Основні захворювання:
- пухлини і цироз печінки, різні форми гепатиту;
- холецистит, камені у жовчному міхурі;
- порушення функцій підшлункової залози;
- діафрагмальна грижа;
- запалення апендикса;
- інфаркт, стенокардія;
- правостороннє запалення легенів – больовий синдром проявляється яскравіше під час кашлю, при глибокому вдиху;
- оперізувальний лишай.
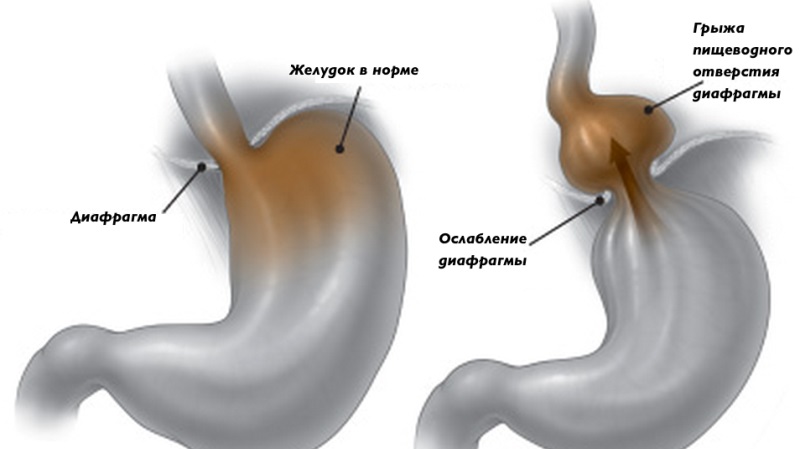
Якщо біль з’являється під ребрами праворуч спереду, то це може говорити про діафрагмальної грижі
У дітей може боліти під правим ребром при інфікуванні лямбліями, амебами, аскаридами та гостриками. Якщо у дитини при цьому спостерігається розлад шлунку, зниження апетиту, блідість шкіри, емоційна нестабільність, слід відвідати паразитолога.
Якщо больовий синдром від правих ребер поширюється назад, це ознака наявності патологій в органах сечовивідної системи.
Чому з’являється біль ззаду під правими ребрами:
- при пієлонефриті біль нападоподібний, віддає в поперекову зону;
- сечокам’яна хвороба – ступінь вираженості больового синдрому залежить від розміру каменя;
- гострий напад панкреатиту;
- поперековий остеохондроз, міжхребцева грижа – біль буває різкою або приглушеною, інтенсивніше проявляється при русі, людині складно сидіти.
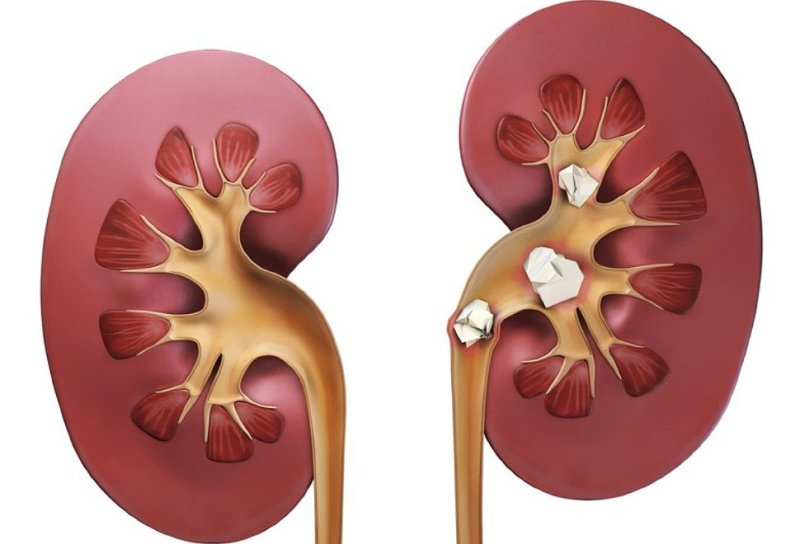
Біль справа ззаду свідчить про сечокам’яної хвороби
Тягне постійний або періодичний дискомфорт – ознака хронічних хвороб ШЛУНКОВО-кишкового тракту і органів сечостатевої системи.
Причини появи больового синдрому тягнучого характеру:
- Хронічний холецистит – на тлі жовчнокам’яної хвороби запалюється жовчний міхур. Камені ушкоджують тканини органу при русі, виникають виразки, які поступово перетворюються в рубці – виникають застійні явища, погіршується рух жовчі. Захворювання супроводжується приглушеною болем, важкістю в животі, неприємні відчуття виявляються сильніші після вживання жирної їжі.
- Хронічний панкреатит – про патології свідчить тупий біль під ребрами з обох сторін, яка проявляється сильніше після прийому їжі, диспептичні розлади.
- Хронічний пієлонефрит – больовий синдром посилюється під час інтенсивних навантажень, часто підвищується температура, виникає пронос, розвивається гіпертонія.
- Хронічний гепатит – ниючий біль супроводжується метеоризмом, непереносимість жирної їжі та алкоголю.
- Дуоденіт – з’являється біль тупого характеру, блювота з прожилками жовчі, печія, розлад стільця.
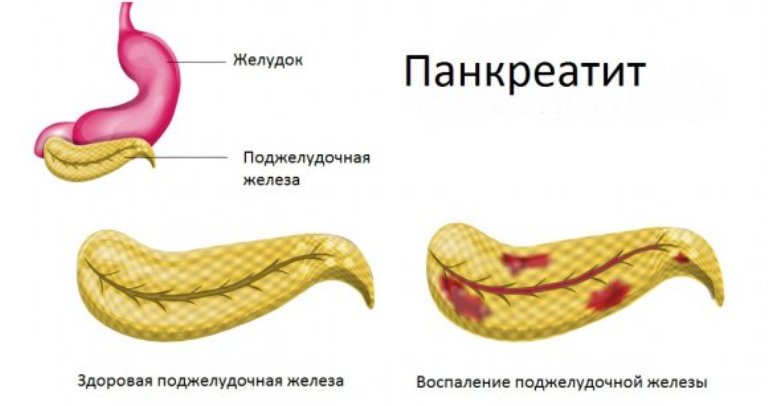
Тупий біль під ребрами ознака панкреатиту
Біль у ділянці правого підребер’я вночі, рано вранці або безпосередньо після їжі – ознака виразки дванадцятипалої кишки. Хвороба супроводжується блювотою, здуттям.
Ниючий біль праворуч
Постійний біль ниючого характеру в районі правого підребер’я – один з основних ознак печінкових патологій.
Чому тягне в правому боці:
- Вірусний гепатит – захворювання може тривалий час протікати без особливих симптомів, про розвиток патології свідчать періодичне поколювання, тягнучі болі під правим нижнім ребром, сильна втома, шкірні покриви набувають жовтуватий відтінок, сеча стає каламутною.
- Цироз печінки – больовий синдром ниючого характеру виникає на пізній стадії розвитку патології, що свідчить про загибель великої кількості клітин.
- Пухлини печінки злоякісного характеру – біль періодичний, давить, при цьому людина різко худне, скаржиться на сильну втому, субфебрильну температуру.
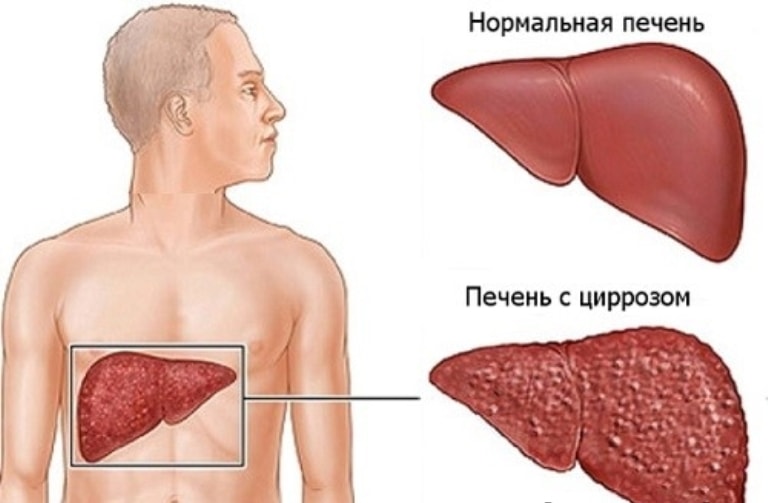
Ниючий біль праворуч говорить про цирозі печінки
Больовий синдром інтенсивного, пекучого характеру – ознака сильного запального процесу, загострення хронічних патологій ШКТ.
Про що свідчить сильна біль:
- Холецистит – напад починається раптово, частіше вночі, супроводжується пекучої пульсуючим болем, живіт зводить. При гострій формі біль віддає в руку, турбують часті напади блювоти.
- Виразковий дуоденіт дванадцятипалої кишки – біль має колючий, кинджальний характер, загострюється під час сну, неприємні відчуття, відчуття печіння зменшуються після їжі. Захворювання супроводжується метеоризмом, блювотою, слабкістю.
- Ниркові кольки – виникають при русі каменів, біль гостра, сильна, при зміні положення тіла стан не поліпшується.
- Панкреатит – у боці стріляє, пульсуючий біль, що оперізує, в животі бурчить, виникають спазми.
- Оперізуючий лишай – вірусне захворювання, початкова стадія супроводжується різкою постійним болем з правої або лівої сторони, через кілька днів з’являються бульбашки, вони розташовані в місцях проходження нервових закінчень.
Гостра кинджальний біль у правому боці, стрімке підвищення температури, блювота – клінічна картина апендициту, відросток знаходиться в клубовій зоні, але біль часто віддає під ребра, в ногу, лобкову зону.
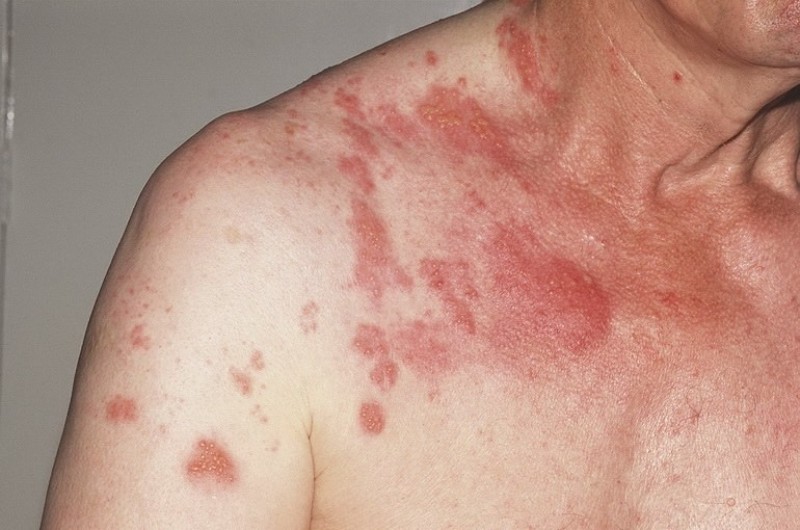
Перед появою оперізувального лишаю з’являється різкий біль з правому боці
У жінок спровокувати появу дискомфорту в правому боці може позаматкова вагітність, проблеми органів малого тазу.
Основні причини:
- Позаматкова вагітність – менструації немає, але з’являються мажучі кров’янисті виділення на фоні тягнучої болі, кольки в боці, різке посилення неприємних відчуттів свідчить про розтягуванні або про порушення цілісності маткової труби.
- Аднексит – при запаленні придатків болить живіт внизу, виникає дискомфорт у зоні правого підребер’я. З’являються піхвові виділення з домішками гною, нудота, порушується процес сечовипускання.
- Перекрут кісти яєчника – важка патологія, яка супроводжується болем внизу живота і правому боці, кровотечею, підвищеною температурою, ознаками інтоксикації.
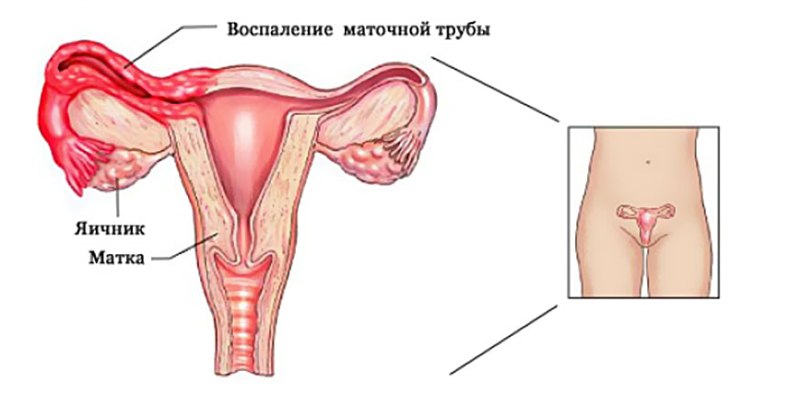
Аднексит — запалення жіночих придатків
Дискомфорт у правому підребер’ї у чоловіків виникає при зловживанні алкоголем, часто причиною появи неприємних відчуттів є урологічні патології.
- Каверніт – запальний процес локалізується в пещеристом тілі статевого члена, інтенсивно розвивається еректильна дисфункція. Гостра стадія супроводжується високою температурою, набряками пахових лімфовузлів, покалывающей болем у правому боці. При хронічній формі дискомфорт виражений слабко, виявляється під час спорожнення сечового міхура, під час сексу.
- Простатит – запалення, набряк передміхурової залози, клінічна картина залежить від форми захворювання. Біль у нижній частині живота може віддавати в поперек, під ребра, в пахову область, погіршується ерекція, сечовипускання.
- Аденома передміхурової залози – гіперплазія доброякісного характеру, супроводжується відчуттям розпирання, давить болем у нижній зоні живота, що віддає у спину, пахову область, пліч, прощупується шишка на підставі члена.
Сильна біль може бути викликана наявністю каменів у передміхуровій залозі.
Біль у правому боці у чоловіків може свідчити про аденомі передміхурової залози
Дискомфорт між ребрами справа не завжди свідчить про наявність серйозних захворювань, періодично боліти в цій області може і у здорових людей.
Причини болю нижче ребер праворуч:
- фізичні навантаження – у правому боці болить і смикає, дискомфорт виникає у людей, які ведуть малорухливий спосіб життя;
- при вагітності – дискомфорт з’являється у II триместрі на фоні інтенсивного росту плода, який тисне на внутрішні органи;
- ПМС – неприємні відчуття виникають при високому рівні естрогенів, які викликають спазми жовчовивідних шляхів.
Незначні порушення в організмі нівелюються саморегуляцією, людина їх не відчуває. Якщо з’явилася біль – будь інтенсивності – організм просить допомоги. Прислухайтеся до прохання, визначте можливі причини збоїв.
Одна тільки травна система здатна дати гостру біль по безлічі причин (Рис. 2)
- Запалення слизової оболонки шлунку – гастрит – викликає болю правій частині шлунка, якщо запалення локалізовано в цьому місці органу. Хвороба викликається неправильним харчуванням. Гострий гастрит розвивається на тлі інфекцій: неякісна їжа викликає запальний процес. Приєднуються діарея, блювання, слабкість, інтоксикація. Утворюється наліт на язиці. При хронічному з’являється болючість, навіть якщо їжа доброякісна. Біль тупий, розпираючий, дає відчуття тяжкості.
- Післяопераційний спайковий процес, коліт – можуть викликати болі згодом.
- Больовий синдром пацієнтам без жовчного міхура, віддаленого оперативно, дає часто товста кишка. Запори можуть бути основною причиною болів і утворення каменів в жовчному міхурі. Після видалення каменів і жовчного міхура. Запори можуть мати різну етіологію, потрібна колоноскопія для встановлення діагнозу.
- Перенесені в минулому, повністю вилікувані гепатити, навіть цироз печінки – не дають пізніше больових синдромів. Треба шукати справжню причину.
- Жовчний міхур при патології (дискінезія жовчного міхура) проявляється інтенсивної півгодинний біль з іррадіацією в праву лопатку, рідше – за грудину. Присутні супроводжують біль нудота, блювання.
- Коли напад болю в правому підребер’ї фінішує рідким стільцем, а після – помітним поліпшенням стану, це вказує на застійні явища в жовчному міхурі. Міхур звільняється, стає легше.
- Жовчнокам’яна хвороба викликає переймоподібні болі, коле під ребрами, віддає у праву лопатку, піднімається температура. Можуть приєднатися діарея, нудота.
- Якщо хворобливість правого підребер’я посилюється відразу під час прийому їжі – так може реагувати підшлункова залоза. Помилково пацієнти часто вважають, що болить підшлункова тільки зліва або дає оперізувальний больовий синдром. Але головка залози знаходиться праворуч, і якщо запаленням вона порушена, то підшлункова болить – праворуч.
- Проблеми кишечника виникають в будь-якому її відділі: товстий, тонкий кишечник, апендикс, пряма кишка. Непрохідність (закупорка кишечника, апендицит, виразковий коліт, синдром подразненого кишечника. Можливі пухлинні процеси. Нерідка хвороблива симптоматика праворуч від підребер’я до низу живота.