Симптоми аденоїдиту
Протягом тривалого часу розвиток аденоїдів у дитини може протікати безсимптомно. Зазвичай такі діти хворіють простудними захворюваннями частіше, Чим їх однолітки. Батьки можуть відзначати неспецифічні симптоми – підвищену
дитини, зниження настрою,
часті
. По мірі розвитку захворювання лімфоїдні розростання збільшуються в розмірах і можуть порушувати функції близько розташованих органів і структур, що буде мати характерні клінічні прояви.
Є одним з перших симптомів, що з’являються у дитини з аденоїдами. Причиною порушення дихання в даному випадку є надмірне збільшення аденоїдів, які виступають в носоглотку і перешкоджають проходженню вдихуваного і видихуваного повітря.
Характер і ступінь порушення дихання визначаються розмірами гіпертрофованої (збільшеної) мигдалини. Через нестачу повітря діти погано сплять ночами, хропуть і сопуть під час сну, часто прокидаються.
По мірі прогресування захворювання дихати дитині стає все складніше, погіршується загальний стан. З-за кисневого голодування і неповноцінного сну може з’являтися виражене відставання в розумовому і фізичному розвитку.
Більш Чим у половини дітей з аденоїдами спостерігаються регулярні слизові виділення з носа. Причиною цього є надмірна активність імунних органів носоглотки (зокрема, носоглоткової мигдалини), а також постійно прогресуючий запальний процес у них.
Такі діти змушені постійно носити з собою хустку або серветки. З часом в області носогубних складок може відзначатися пошкодження шкірних покривів (почервоніння, свербіж), пов’язане з агресивним впливом виділяється слизу (носова слиз містить особливі речовини, основною функцією яких є знищення і руйнування проникаючих в ніс патогенних мікроорганізмів).
Кашель при аденоїдах сухий, болісний, рідко супроводжується виділенням
. Його виникнення пояснюється подразненням кашльових рецепторів (нервових закінчень) у слизовій оболонці збільшеними аденоидными вегетациями. Іншою причиною кашлю може бути проникнення слизу з дихальні шляхи (що зазвичай має місце у нічний час).
Порушення слуху пов’язана з надмірним розростанням носоглоткової мигдалини, яка в деяких випадках може досягати величезних розмірів і буквально перекривати внутрішні (глоткові) отвори слухових труб.
В даному випадку стає неможливим вирівнювання тиску між барабанною порожниною і атмосферою. Повітря з барабанної порожнини поступово розсмоктується, в результаті чого порушується рухливість барабанної перетинки, що й обумовлює зниження слуху.
Якщо аденоїди перекривають просвіт тільки однієї слухової труби, буде відзначатися зниження слуху на боці ураження. Якщо ж перекриті обидві труби, слух буде порушений з двох сторін. У початкових стадіях захворювання порушення слуху може бути тимчасовим, пов’язаних з набряком слизової оболонки носоглотки і глоткової мигдалини при різних інфекційних захворюваннях даній області.
Після стихання запального процесу набряк тканин зменшується, просвіт слухової труби звільняється, і порушення слуху зникають. На пізніх стадіях аденоїдні вегетації можуть досягати величезних розмірів і повністю перекривати просвіти слухових труб, що призведе до постійного зниження слуху.
Підвищення температури може пояснюватися частими інфекційними захворюваннями, характерними для дітей з аденоїдами, а також підвищеною активністю імунної системи. Крім того, на пізніх стадіях захворювання, коли аденоїди досягають великих розмірів, а їхні місцеві захисні функції порушуються, у них можуть розвиватися колонії патогенних мікроорганізмів.
Дані мікроорганізми і виділяються токсини постійно стимулюють активність імунної системи і обумовлюють підвищення температури до субфебрильного рівня (до 37 – 37,5 градусів), не викликаючи при цьому інших клінічних проявів інфекції.
Якщо не лікувати аденоїди 2 – 3 ступеня (коли носове дихання практично неможливо), тривале дихання через рот приводить до розвитку певних змін лицьового кістяка, тобто формується так зване «аденоїдне обличчя».
«Аденоїдне обличчя» характеризується:
- Напіввідкритим ротом. Через утрудненого носового дихання дитина змушена дихати через рот. Якщо такий стан триває достатньо довго, воно може переходити в звичку, внаслідок чого навіть після видалення аденоїдів дитина буде дихати ротом. Корекція цього стану вимагає тривалої та кропіткої роботи з дитиною як з боку лікарів, так і з боку батьків.
- Відвислою і подовженою нижньою щелепою. З-за того, що рот дитини постійно відкритий, нижня щелепа поступово подовжується і витягується, що призводить до порушення прикусу. З часом відбуваються певні деформації в області скронево-нижньощелепного суглоба, внаслідок чого в ньому можуть утворюватися контрактури (зрощення).
- Деформацією твердого неба. Відбувається із-за відсутності нормального носового дихання. Тверде небо розташовується високо, може бути розвинене неправильно, що, в свою чергу, призводить до неправильного росту і розташування зубів.
- Байдужим виразом обличчя. При тривалому перебігу захворювання (місяці, роки) значно порушується процес доставки кисню до тканин, зокрема, до головного мозку. Це може призводити до вираженого відставання дитини у розумовому розвитку, порушення пам’яті, розумової та емоційної діяльності.
Важливо пам’ятати, що описані зміни виникають тільки при тривалому перебігу захворювання. Своєчасне видалення аденоїдів призведе до нормалізації носового дихання і запобіжить зміни лицьового скелета.
Симптоми варіювати від сильно виражених до мізерних, все залежить від ступеня збільшення мигдалини. Перерахуємо основні симптоми аденоїдів.
Періодичне або постійне закладання носа з рясними виділеннями.
Хронічний нежить, який призводить до того, що діти дихають ротом. В результаті утрудненого носового дихання діти сплять з відкритим ротом, сон їх супроводжується хропінням, а у важких випадках навіть нападами задухи через западання кореня язика. Сон зазвичай неспокійний, вранці діти мляві, апатичні, можуть відзначатися головні болі.
При сильному розростанні глоткової мигдалини, унаслідок набряку слизової оболонки порожнини носа починають спостерігатися порушення фонації, приймає глухуватий голос відтінку, втрачає свою звучність, стає гугнявим.
У тих випадках, коли аденоїди закривають отвори слухових труб, відбувається зниження слуху.
Аденоїди і тривале дихання через рот може призвести до різних аномалій скелета обличчя, зміни прикусу, деформації грудної клітки, хребта. Зміна форми обличчя та верхньої щелепи, постійно відкритий рот, в поєднання з байдужим виразом отримало назву аденоидного обличчя.
Загальні симптоми аденоидовсхожи з проявами простудних захворювань, тому батьки нерідко ігнорують поява проблеми. У міру розростання лімфоїдних тканин стан здоров’я дитини посилюється.
Слід розуміти, що чим раніше буде виявлена патологія, тим безболісніше виявиться лікування. При незначному збільшенні розмірів носоглоткової мигдалини усунути симптоми хвороби вдається з допомогою консервативної терапії.
Важливо! При частковому видаленні аденоїдних вегетацій ризик повторного разращения глоткової мигдалини становить 47%.
Розпізнати захворювання можна за таким клінічним проявам:
- періодичні головні болі;
- стійке порушення носового дихання;
- постійна закладеність носа;
- не піддається лікуванню риніт;
- слизові виділення з носа;
- сухий кашель після пробудження;
- періодичні затримки дихання уві сні;
- стікання слизу по стінках гортаноглотки;
- зниження слуху;
- часте загострення фарингіту, ангіни, синуситу;
- порушення фонації;
- постійне дихання через рот;
- хропіння уві сні;
- зниження апетиту;
- погіршення пам’яті;
- гугнявість голосу;
- невмотивована втомлюваність.
Гіперплазія аденоїдів у дитини призводить до стійкого порушення дихання і ринофонии. Гіпоксія мозку негативно позначається на розумовому розвитку пацієнта і якості життя. Несвоєчасне усунення патології тягне за собою розвиток депресії, невмотивованої агресії і дратівливості.
Слід розрізняти звичайну гіпертрофію мигдалини і її запалення. Інфекційне ураження аденоїдних вегетацій називають аденоїдитом(ретроназальная ангіна). Захворюванню часто передують синусити, фарингіти, тонзиліти, бактеріальні риніти і т. д.
Запальний процес в тканинах носоглотки призводить до розвитку алергічних реакцій і сильному набряку слизових. Запізніле лікування інфекції тягне за собою утворення гнійного ексудату в осередках ураження, що загрожує формуванням абсцесів.
Гострий та хронічний аденоїдит лікуються за допомогою медикаментів антибактеріальної та противірусної дії. Якщо вчасно не усунути інфекційно-алергічні реакції в органах дихання, це призведе до інтоксикації організму.
Аденоїди у дітей – надмірна гіпертрофія аденоїдної тканини, що утворює носоглотковий мигдалину. Аденоїди у дітей займають перше місце серед усіх захворювань верхніх дихальних шляхів дитячої отоларингології, складаючи близько 30%. У 70-75% аденоїди діагностуються у дітей у віці 3-10 років; рідше – в грудному віці та у дітей старше 10 років. Приблизно з 12-річного віку, аденоїдні вегетації глоткової мигдалини зазнають зворотний розвиток і до 17-18 років практично атрофуються. У поодиноких випадках (менше 1%) аденоїди виявляються у дорослих людей.
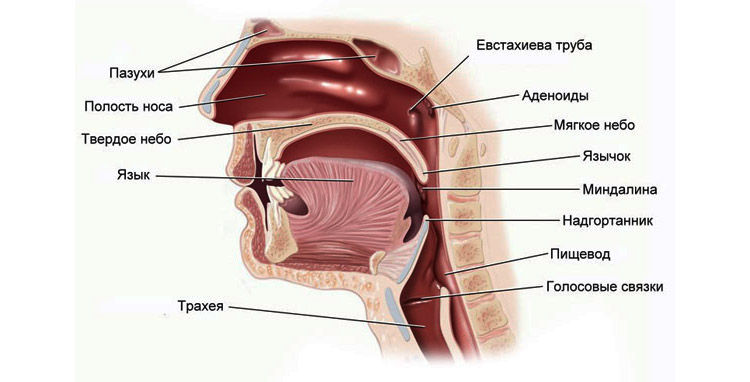
Носоглоткова або глоткова мигдалина розташована в області склепіння глотки, на верхній і задній стінці її носовій частині. Разом з іншими лімфоїдними структурами глотки (піднебінними, трубними і язичної мигдалинами), носоглоткова мигдалина утворює так зване кільце Вальдейера-Пирогова, виконує функцію захисного бар’єру на шляху проникнення інфекції в організм. У нормі носоглоткова мигдалина має малі розміри і визначається як невелике піднесення під слизової оболонки глотки. Аденоїди у дитини являють собою сильно розвинену глоткових мигдалин, яка частково перекриває носоглотку і глоткові отвори євстахієвих труб, що супроводжується порушенням вільного носового дихання і слуху.
Аденоїди у дітей
Клінічні прояви аденоїдів у дітей пов’язані з комбінацією трьох факторів: механічних перешкодою, викликаним збільшенням носоглоткової мигдалини, порушенням рефлекторних зв’язків і розвитком інфекції в аденоїдної тканини.
Механічна обтурація носоглотки і хоан супроводжується порушенням носового дихання. Утруднення носового вдиху і видиху можуть носити помірний (при I ступеня аденоїдів у дітей) або виражений характер, аж до повної неможливості дихання через ніс (при аденоїдах II, III ступеня). Тиск лімфоїдної тканини на судини слизової оболонки призводить до набряку і розвитку наполегливої нежитю. У свою чергу, це ще більше ускладнює дихання через ніс. Аденоїди у дітей грудного віку призводять до утруднення смоктання і, як наслідок, – систематичного недокорму і гіпотрофії. Зниження оксигенації крові супроводжується розвитком анемії у дітей.
Внаслідок утрудненого носового дихання діти з аденоїдами сплять з відкритим ротом, хропуть уві сні, часто прокидаються. Результатом неповноцінного нічного сну стають апатія і млявість у денні години, швидка стомлюваність, послаблення пам’яті, зниження успішності у школярів.
Наявність аденоїдів у дітей формує впізнаваний тип обличчя, який характеризується постійно напіввідкритим ротом, згладженню носогубних складок, отвисанием нижньої щелепи, невеликим екзофтальм. Аденоїди у дітей можуть приводити до порушення формування лицьового скелета і зубощелепної системи: в цьому випадку відзначається подовження і звуження альвеолярного відростка, високе стояння неба (гипсистафилия – готичне піднебіння), неправильне розвиток верхніх різців, аномалії прикусу, викривлення носової перегородки.
Голос у дітей з аденоїдами назализованный, монотонний, тихий. Ринофония обумовлена тим, що гіпертрофована носоглоткова мигдалина перешкоджає проходу повітря в порожнину носа і носові пазухи, є резонаторами і приймають участь у фонації. У логопедії даний стан розцінюється як задня закрита органічна ринолалія. Внаслідок перекриття аденоїдами глоткових отворів слухової труби може природна вентиляція повітря в середньому вусі, що приводить до кондуктивної приглухуватості. Збільшені аденоїди у дітей супроводжуються порушенням нюху і ковтання. Часте поверхневе ротове дихання у дітей з аденоїдами обумовлює деформацію грудної клітки (так звана «курячі груди»).
Ряд проявів аденоїдів у дітей пов’язаний з нервово-рефлекторним механізмом розвитку. Діти з аденоїдами можуть страждати головними болями, неврозами, епілептиформними припадками, енурезом, нав’язливим нападоподібний кашлем, хорееподобными рухами м’язів обличчя, ларингоспазмом і т. д.
Постійне хронічне запалення носоглоткової мигдалини є фоном для розвитку алергічних та інфекційних захворювань: хронічного риніту, синуситу, середнього отиту, тонзиліту. Вдихання через рот холодного і неочищеного повітря зумовлює часті респіраторні захворювання – ларингіти, трахеїти, бронхіти.
Аденоїди – це норма?
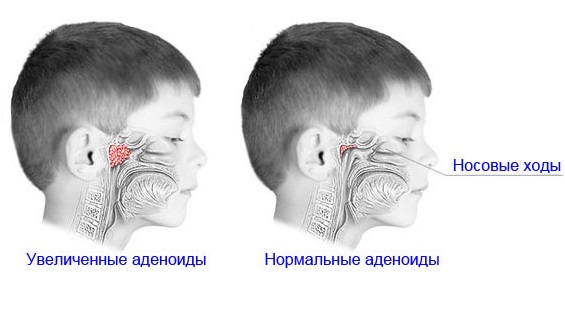
Як зрозуміти, що у дитини розрослися аденоїдні вегетації? Аденоїди – це гіпертрофована мигдалина, яка знаходиться в склепінні носоглотки. Навіть незначне разращение залозистих тканин розцінюється отоларингологи як відхилення від норми.
Глоткова мигдалина бере участь в зігріванні і очищенні повітря від умовно-патогенних мікроорганізмів. На фоні частого розвитку респіраторних захворювань кількість структурних елементів в лімфоїдних тканинах зростає, що і призводить до гіпертрофії імунного органу.
Діагностувати патологію у дітей у віці до 3 років важко через убогість симптомів і скарг дитини на погіршення стану здоров’я.
Збільшення аденоїдних вегетацій призводить до закупорку носових ходів і утруднення дихання через ніс. Відомо, що при гіпертрофії носоглоткової мигдалини дитячий організм недоотримує приблизно 16-18% кисню, що негативно позначається на фізіологічному, а іноді і розумовому розвитку дитини.
Грудні діти переносять утруднення дихання важче. Порушується акт смоктання, сон стає неспокійним, зазначається нічний кашель. Все це веде до недокармліванію, діти стають неспокійними, примхливими.
При диханні через рот, що надходить холодний, неувлажненный повітря призводить до виникнення частих простудних захворювань (насморкам, ангін, ларингітів, бронхітів)
Гострі аденоїдити часто є причиною гострих отитів, також збільшена носоглоткова мигдалина перекриває гирлі слухової труби, що в свою чергу призводить до погіршення слуху. Якщо це зазначається у зовсім маленьких дітей, то це може стати причиною порушення мови, такі діти довго не можуть навчитися говорити.
Сильно гіпертрофовані мигдалини можуть стати причиною поганого апетиту, так як у дитини виникають проблеми з проковтуванням їжі.
Аденоїди призводять до порушення сну. Діти часто прокидаються, погано сплять, у деяких присутній страх, що вони задихнуться.
Спостерігаються іноді нічні нетримання сечі, хорееподобные руху м’язів обличчя (гримаси), астматичні напади при аденоїдах мають рефлекторний характер.
Утруднене дихання призводить до недостатнього надходження кисню, і насамперед у головний мозок. Це призводить до зниження успішності і відставання від інших дітей.
(аденоидными розростаннями, вегетациями) прийнято називати надмірно збільшену носоглотковий
– імунний орган, який розташовується в носоглотці і виконує певні захисні функції. Дане захворювання зустрічається майже у половини дітей у віці від 3 до 15 років, що пов’язано з віковими особливостями розвитку імунної системи.
В нормальних умовах глоткова мигдалина представлена кількома складками лімфоїдної тканини, що виступають над поверхнею слизової оболонки задньої стінки глотки. Вона входить до складу так званого глоткового лімфатичного кільця, представленого кількома імунними залозами.
Дані залози складаються переважно з лімфоцитів – імунокомпетентних клітин, що беруть участь у регуляції і забезпеченні імунітету, тобто здатності організму захищатися від впливу чужорідних бактерій, вірусів та інших мікроорганізмів.
Глотковий лімфатичне кільце утворене:
- Носоглоткової (глоткової) мозочка. Непарна мигдалина, розташовується в слизовій оболонці задньо-верхньої частини глотки.
- Язичної мозочка. Непарна, розташовується в слизовій оболонці кореня мови.
- Двома піднебінних мигдалин. Ці мигдалини досить великі, розташовані в ротовій порожнині по боках від входу в глотку.
- Двома трубними мигдалинами. Розташовуються на бічних стінках глотки, поблизу отвори слухових труб. Слухова труба являє собою вузький канал, який з’єднує барабанну порожнину (середнє вухо) з глоткою. В барабанній порожнині містяться слухові кісточки (ковадло, молоточок і стремінце), які з’єднані з барабанною перетинкою. Вони забезпечують сприйняття і посилення звукових хвиль. Фізіологічною функцією слухової труби є вирівнювання тиску між барабанною порожниною і атмосферою, що необхідно для нормального сприйняття звуків. Роль трубних мигдаликів в даному випадку є запобігання попадання інфекції в слухову трубу в середнє вухо.
Під час вдиху разом з повітрям людина вдихає безліч різних мікроорганізмів, постійно присутніх в атмосфері. Основною функцією носоглоткової мигдалини є запобігання проникнення даних бактерій в організм.

Вдихається через ніс повітря проходить через носоглотку (де розташовані носоглоткова і трубні мигдалики), при цьому чужорідні мікроорганізми контактують з лімфоїдною тканиною. При контакті лімфоцитів з чужорідним агентом запускається комплекс місцевих захисних реакцій, спрямованих на його нейтралізацію.
Крім місцевого антимікробної дії лімфоїдна тканина глоткового кільця виконує і інші функції. У цій області відбувається первинний контакт імунної системи з чужорідними мікроорганізмами, після чого лімфоїдні клітини переносять інформацію про них в інші імунні тканини організму, забезпечуючи підготовку імунної системи до захисту.
Ознаки аденоїдів
При аденоїдах 1 ступеня у дитини захворювання зазвичай діагностується при плановому огляді у отоларинголога. Як правило, батьки дізнаються про це саме від лікаря, тому що на цій стадії прояви захворювання виражені слабо і не привертають до себе уваги.
Тим не менш, іноді можна виявити наступні симптоми:
- порушення носового дихання, що проявляється сопінням, гучним носовим диханням (особливо після фізичного навантаження), хропінням, гучним диханням і/або відкритим під час сну ротом;
- частий (або, як іноді кажуть батьки, неминущий) нежить.
Характерно, що на цій, початковій стадії захворювання, порушення дихання з’являються в основному тоді, коли дитина приймає горизонтальне положення.
Оскільки гіпертрофована піднебінна мигдалина погано справляється зі своїми функціями щодо захисту дихальних шляхів, діти з аденоїдами більше інших схильні до респіраторних захворювань. Через звуження просвіту слухової труби у дитини також нерідко виникають запалення середнього вуха (отит) та власне труби (євстахіїт), може знижуватися слух.
У разі приєднання вторинної інфекції і розвитку запалення аденоїдів (аденоїдит) піднімається температура тіла, симптоматика захворювання нагадує ГРЗ. Часто у дитини з’являється рефлекторний кашель, який обумовлений стіканням слизу по задній стінці носоглотки і її роздратуванням, гугнявість голосу.
Чи можна самостійно розібратися в ознаках та симптомах гіпертрофії носоглоткової мигдалини? Без спецобладнання визначити патологію на початкових стадіях розростання лимфаденоидных тканин практично неможливо.
У більшості випадків батьки звертаються за допомогою до педіатра вже при розвитку затяжного нежитю і частих рецидивах інфекційних захворювань, які виникають приблизно на 2 або 3 стадії разращения аденоїдних вегетацій.
Запідозрити патологію можна при виявленні таких ознак:
- часте відкривання рота;
- сопіння і хропіння уві сні;
- млявість і плаксивість;
- головні болі;
- незначне погіршення слуху;
- неуважність;
- закладеність носа без нежиті.
Аденоїди у дитини виникають внаслідок частого перенесення простудних захворювань. У разі розвитку інфекції в органах дихання глоткова мигдалина збільшується в розмірах, що свідчить про інтенсивне вироблення імуноглобуліну.
При регрес запальних процесів імунний орган зменшується до своїх нормальних фізіологічних розмірів. Але якщо ЛОР-захворювання рецидивують занадто часто, глоткова мигдалина «не встигає» приходити в норму, що і стає причиною розростання залозистої тканини.
Важливо! Часті рецидиви інфекції призводять до зниження місцевого імунітету, що підвищує ризик запалення аденоїдів.
Причини і фактори ризику
Найбільш часто аденоїди діагностуються у дітей у віковій групі від 3 до 6 років. Вони можуть зустрічатися і у старших дітей, і підлітків, і навіть у дорослих, проте, як правило, це наслідок патологічного процесу, що почався в найбільш уразливому віці.
Гіпертрофія носоглоткової мигдалини відбувається у відповідь на часті запалення, які можуть мати інфекційну або алергічну природу. Сприяють цьому такі чинники:
- особливості імунної системи у дітей (незрілий імунітет), із-за чого запалюється лімфоїдна тканина;
- вузькість носових ходів, нерозвинені пазухи та близькість інших структур (євстахієва труба, середнє вухо), також схильних до запалення;
- нездатність дитини описати не надто виражені відчуття при розрослася лімфоїдної тканини, що призводить до прогресування процесу.
До факторів ризику також відноситься проживання в індустріальних регіонах, патологічний перебіг вагітності у матері дитини, спадкова схильність.
Місцеві прояви
Поступове збільшення розмірів імунного органу посилює проблему з носовим диханням. Доброякісні утворення, що перекривають устя слухових трубок і носових ходів, перешкоджають відтоку слизу з носової порожнини.
Патологічні зміни у верхніх дихальних шляхах провокують зниження місцевого імунітету, внаслідок чого розвиваються хронічні синусити, риніти, синдром постназального затікання, гавкаючий кашель і т. д.
Постійне відкривання рота стає причиною витягування лицьового черепа та виникнення байдужого виразу обличчя. Через подовження нижньої щелепи порушується прикус, а обличчя стає одутлим.
Лікування аденоїдів 1 ступеня у дітей
Симптоми захворювання можуть бути виражені в тій чи іншій мірі, що залежить від розмірів гіпертрофованої носоглоткової мигдалини. Визначення ступеня гіпертрофії важливо для вибору методів лікування та прогнозу.
В залежності від розмірів аденоїдних вегетацій виділяють:
- Аденоїди 1 ступеня. Клінічно ця стадія може ніяк не проявлятися. У денний час дитина вільно дихає через ніс, однак у нічний час може відзначатися порушення носового дихання, хропіння, рідкісні пробудження. Це пояснюється тим, що вночі слизова оболонка носоглотки трохи набрякає, що призводить до збільшення розмірів аденоїдів. При дослідженні носоглотки можуть визначатися аденоїдні розростання невеликих розмірів, що покривають до 30 – 35% сошника (кістки, бере участь у формуванні носової перегородки), злегка перекриваючи просвіт хоан (отворів, які з’єднують порожнину носа з носоглоткою).
- Аденоїди 2 ступеня. В даному випадку аденоїди розростаються настільки, що покривають більше половини сошника, що вже позначається на здатності дитини дихати через ніс. Носове дихання утруднене, однак ще збережено. Дитина часто дихає ротом (зазвичай після фізичних навантажень, емоційного перенапруження). У нічний час відзначається сильне хропіння, часті пробудження. На цій стадії з’являються рясні слизові виділення з носа, кашель та інші симптоми захворювання, проте ознаки хронічної нестачі кисню виникають вкрай рідко.
- Аденоїди 3 ступеня. При 3 ступені захворювання гіпертрофована глоткова мигдалина повністю перекриває хоани, роблячи носове дихання неможливим. Всі описані вище симптоми сильно виражені. З’являються і прогресують симптоми кисневого голодування, можуть з’являтися деформації лицьового скелета, відставання дитини в розумовому і фізичному розвитку і так далі.
По мірі розростання аденоїдної тканини виділяють три стадії захворювання. Мірою визначаються в залежності від того, наскільки гіпертрофована носоглоткова мигдалина перекриває висоту носових ходів або сошника.
При аденоїдах першого ступеня у дітей аденоїдні вегетації перекривають 1/3 сошника. При другого ступеня носоглоткова мигдалина блокує від 1/3 до 2/3 від висоти сошника, а при третій закриває сошник майже повністю (більше 2/3).
Таким чином, аденоїди 1 ступеня являють собою найбільш ранню стадію захворювання.
Як лікувати аденоїди на початковій стадії розвитку? Потрібно робити операцію?
Деякі лікарі старої школи вважають, що наявність аденоїдів є показанням до їх хірургічного видалення незалежно від ступеня, тому що терапії консервативними методами вони не піддаються. Це думка можливо і було вірним для свого часу, однак зараз більшість фахівців вважають виправданим хірургічне видалення аденоїдів тільки третього ступеня. Такої ж думки дотримується і відомий український педіатр Євген Олегович Комаровський.
Отже, лікування проводять консервативними методами, а іноді може бути обрана спостережна тактика. Хірургічного втручання не потрібно.
 У лікуванні аденоїдів початкового ступеня застосовується УФО (ультрафіолетове опромінення)
У лікуванні аденоїдів початкового ступеня застосовується УФО (ультрафіолетове опромінення)Якщо немає запалення (аденоїдиту), обмежуються місцевою терапією. Гарним терапевтичним ефектом володіє промивання носа сольовими розчинами. ½ Чайної ложки солі розчиняють у склянці кип’яченої води, охолодженої до температури тіла.
Для промивання використовують одноразовий шприц без голки або гумову спринцівку самого маленького розміру. Можна використовувати і аптечні спреї на основі морської води. Також місцево можуть призначатися протизапальні та судинозвужувальні препарати (останні – коротким курсом).
Застосовується фізіотерапія: УВЧ-терапія, магнітотерапія, лазеротерапія, електрофорез лікарських засобів, ендоназального ультрафіолетове опромінення.

При аденоидите може з’явитися необхідність у застосуванні препаратів системної дії. Це жарознижуючі, протизапальні, а в разі необхідності і антибактеріальні препарати. Якщо патологічний процес викликаний алергією, а також у разі хронічного запалення показані антигістамінні препарати.
Терапія обов’язково повинна супроводжуватися санацією вогнищ хронічної інфекції, в першу чергу лікування каріозних зубів, а також інших запальних захворювань. Необхідно зміцнювати імунітет дитини. Цієї мети служить загартовування, важливу роль відіграє також правильне збалансоване харчування.
В залежності від вираженості лімфоїдної вегетації виділяють III ступеня аденоїдів у дітей.
- I – аденоїдні вегетації поширюються на верхню третину носоглотки і верхню третину сошника. Дискомфорт і утруднення носового дихання у дитини відзначаються тільки вночі, під час сну.
- II – аденоїдні вегетації перекривають половину носоглотки і половину сошника. Характерно виражене утруднення носового дихання в денний час, нічне хропіння.
- III – аденоїдні вегетації заповнюють всю носоглотку, повністю прикривають сошник, доходять до рівня заднього краю нижньої носової раковини; іноді аденоїди у дітей можуть виступати в просвіт ротоглотки. Носове дихання стає неможливим, дитина дихає виключно ротом.
В залежності від вираженості симптоматичної картини, ступеня разращения залозистих тканин і тяжкості наслідків виділяють три ступеня гіпертрофії глоткової мигдалини. Як правило, при незначно разращении аденоїдних вегетацій симптоми патології виражені слабо і проявляються лише під час сну або після пробудження дитини.
| Ступінь розвитку аденоїдних вегетацій | Супутні клінічні прояви |
|---|---|
| 1 | патологічні симптоми відсутні під час неспання пацієнта і проявляються виключно в нічний час, так як мигдалина перекриває носові ходи менш Чим на 35%; при прийнятті горизонтального положення гіпертрофована мигдалина трохи витягується, що призводить до утруднення дихання, набряку носоглотки, кашлю після пробудження |
| 2 | розрослися аденоїдні вегетації більш Чим на 45-50% перекривають хоани, внаслідок чого суттєво утруднюється дихання через рот; дитина хропе уві сні і скаржиться на постійну закладеність носа |
| 3 | гіперплазовані тканини мигдалини майже повністю перекривають собою носові канали, тому дитина може дихати тільки ротом; з часом виникає затяжний нежить, сухий кашель і набряклість слизової носоглотки; рецидиви респіраторних захворювань частішають, що призводить до запалення аденоїдів |
Постійне дихання через рот неминуче призводить до деформації зубощелепної системи. Якщо вчасно не ліквідувати закладеність носа, вже через кілька місяців форма лицьового черепа почне змінюватися.
Наслідки
Найнебезпечнішим наслідком аденоїдів 1 ступеня є їх подальше розростання. З прогресуванням патологічного процесу у дітей може розвиватися ряд ускладнень, серед яких порушення з боку серцево-судинної, нервової, сечовидільної систем, порушення функцій травного тракту, патології суглобів. Можливе виникнення нічного енурезу.
На тлі недостатнього надходження кисню в організм при значному утрудненні носового дихання у дітей можливо уповільнення розумового і фізичного розвитку. Через необхідність постійно дихати ротом формується типове «аденоїдне обличчя – подовжується нижня щелепа, порушується прикус.
При постійному диханні ротом збільшується схильність до простудних захворювань, так як дитина вдихає неочищений і недостатньо тепле повітря. У свою чергу, це посилює розростання аденоїдів.

Тому при виявленні аденоїдів у початковій стадії їх розвитку необхідно максимально серйозно і відповідально поставитися до їх лікування, незважаючи на відсутність явних ознак захворювання.
Чи є наслідки у аденоїдів і як їх запобігти? Слід розуміти, що гіпертрофована мигдалина деструктивно впливає на роботу всієї дихальної системи. Це може стати причиною виникнення незворотних процесів.
До незворотних змін в організмі дитини, що виникають на тлі аденоїдних вегетацій, можна віднести:
- зміна прикусу;
- кондуктивну приглухуватість;
- викривлення хребта;
- дисфункцію сечовивідної системи;
- хронічні захворювання ЛОР -.
Чи можна відразу зрозуміти, що у дитини почала розростатися глоткова мигдалина? Очевидні симптоми, такі як приглухуватість, хронічний риніт і «аденоїдне обличчя» виникають вже на запущених стадіях розвитку патології.
Звертатися до педіатра потрібно при виявленні найменших ознак розвитку аденоїдів – сопіння уві сні, швидка стомлюваність, погана успішність у школі, апатія і т. д. Своєчасна ліквідація порушень в роботі дихальної системи попереджає розвиток незворотних процесів.
Діагностика аденоїдів
При появі одного або декількох з вищеописаних симптомів рекомендується звернутися до
, який проведе ретельну діагностику і встановить точний діагноз.
Для діагностики аденоїдів застосовується:
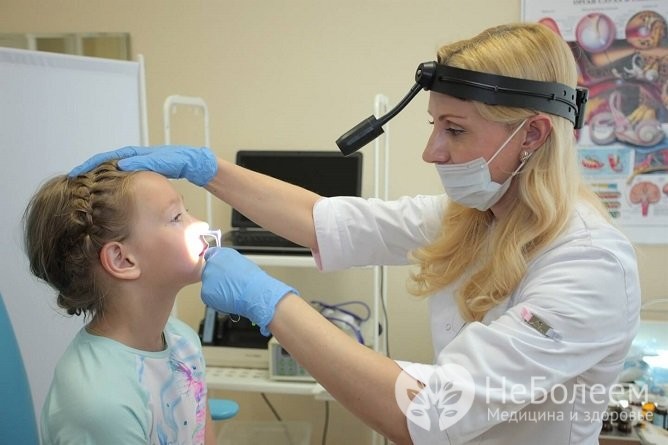
- Задня риноскопія. Просте дослідження, що дозволяє візуально оцінити ступінь збільшення глоткової мигдалини. Виконується з допомогою невеликого дзеркала, яке вводиться лікарем через рот у глотку. Дослідження безболісно, тому може виконуватися всім дітям і практично не має протипоказань.
- Пальцеве дослідження носоглотки. Також досить інформативне дослідження, що дозволяє на дотик визначити ступінь збільшення мигдалин. Перед дослідженням лікар надягає стерильні рукавички і стає збоку від дитини, після чого пальцем лівої руки надавлює на його щоку зовні (щоб запобігти змикання щелепи і травму), а вказівним пальцем правої руки швидко обстежує аденоїди, хоани та задню стінку носоглотки.
- Рентгенографічні дослідження. Проста рентгенографія в прямій і бічній проекції дозволяє визначити аденоїди, які досягли великих розмірів. Іноді пацієнтам призначається комп’ютерна томографія, яка дозволяє більш детально оцінити характер змін глоткової мигдалини, ступінь перекриття хоан та інші зміни.
- Ендоскопічне дослідження. Досить детальну інформацію може дати ендоскопічне дослідження носоглотки. Суть його полягає у введенні ендоскопа (спеціальної гнучкої трубки, на одному кінці якої закріплена відеокамера) в носоглотку через ніс (ендоскопічна риноскопія) або через рот (ендоскопічна эпифарингоскопия), при цьому дані з камери передаються на монітор. Це дозволяє візуально досліджувати аденоїди, оцінити ступінь прохідності хоан і слухових труб. Щоб запобігти неприємні відчуття або рефлекторну блювоту, за 10 – 15 хвилин до початку дослідження слизова оболонка глотки обробляється спреєм анестетика – речовини, що знижує чутливість нервових закінчень (наприклад, лідокаїном або новокаїном).
- Аудіометрія. Дозволяє виявити порушення слуху у дітей з аденоїдами. Суть процедури полягає в наступному – дитина сідає в крісло і надягає навушники, після чого лікар починає включати звукові записи певної інтенсивності (звук подається спочатку на одне вухо, потім на інше). Коли дитина почує звук, він повинен подати сигнал.
- Лабораторні аналізи. Лабораторні аналізи не є обов’язковими при аденоїдах, так як не дозволяють підтвердити або спростувати діагноз. У той же час, бактеріологічне дослідження (посів мазка з носоглотки на поживні середовища з метою виявлення бактерій) іноді дозволяє визначити причину захворювання і призначити адекватне лікування. Зміни в загальному аналізі крові (підвищення концентрації лейкоцитів більше 9 х 109/л і збільшення швидкості осідання еритроцитів (ШОЕ) більш 10 – 15 мм на годину) можуть вказувати на наявність інфекційно-запального процесу в організмі.
Підозра на аденоїди вимагає від педіатра та вузьких спеціалістів проведення розширеного обстеження дитини. При наявності аденоїдів у дітей проводиться консультація дитячого алерголога-імунолога з постановкою і оцінкою шкірних алергопроб. Консультація дитячого невролога потрібно дітям з епілептиформними нападами і головними болями; консультація дитячого ендокринолога – при ознаках гіпофункції щитовидної залози і тимомегалии.
Лабораторна діагностика при аденоїдах у дітей включає проведення загального аналізу крові та сечі, дослідження імуноглобуліну Е, бакпосів з носоглотки на мікрофлору та чутливість до антибіотиків, цитологію відбитків з поверхні аденоїдної тканини, ІФА і ПЛР-діагностику на наявність інфекцій.
Головна роль у виявленні аденоїдів у дітей і супутніх порушень належить дитячого отоларинголога. Для визначення розмірів і консистенції аденоїдів у дітей, а також ступеня аденоїдних вегетацій використовують пальцеве дослідження носоглотки, задню риноскопию, ендоскопічну риноскопию і эпифарингоскопию. При огляді аденоїди у дітей визначаються як утворення м’якої консистенції рожевого забарвлення, мають неправильну форму і широку основу, розташовані на склепінні носоглотки.
Дані інструментального дослідження уточнюються шляхом проведення бічній рентгенографії носоглотки і КТ.
Діагноз виставляють на підставі характерної клінічної картини і огляду.
Пальцеве дослідження — обмацування пальцем носоглотки.
Задня риноскопія — огляд за допомогою спеціального дзеркала.
Ці два методи дуже неприємні для пацієнтів і не завжди достовірні.
Найчастіше для підтвердження діагнозу використовують рентген носоглотки, комп’ютерну томографію, ендоскопічне дослідження.
Аденоїди 1 ступеня у дітей, як правило, є випадковою діагностичною знахідкою при профілактичному обстеженні або при зверненні до Лора з приводу респіраторного захворювання.
Як правило, для діагностики достатньо риноскопії. Призначають також ряд лабораторних досліджень для виявлення запального процесу (загальний аналіз крові та сечі), при наполегливому нежиті проводять бактеріологічне дослідження виділень з носа.
Як лікувати аденоїди у дітей? Симптомызаболевания можна сплутати з проявами інших ЛОР-захворювань. На відміну від гланд, носоглоткова мигдалина не видно при візуальному огляді, тому визначити ступінь гіпертрофії органу та наявність запалення може тільки кваліфікований фахівець після апаратного обстеження пацієнта.
Для точної постановки діагнозу отоларинголог проводить наступні види обстеження:
- фарингоскопия – оцінка стану слизової ротоглотки, яка проводиться за допомогою спеціального дзеркальця та медичного шпателя; дозволяє визначити наявність вогнищ запалення і слизово-гнійного ексудату на поверхні глоткової мигдалини;
- рентгенографія носоглотки – визначення ступеня гіпертрофії імунного органу за рентгенографічному знімку, зробленому в бічній проекції носоглотки;
- передня риноскопія – візуальний огляд носових ходів, який здійснюється з допомогою отоларингологічного дзеркала і спеціального ліхтарика; дозволяє оцінити набряклість і прохідність носових каналів;
- задня риноскопія – огляд носових каналів з допомогою дзеркала, який дозволяє оцінити ступінь прохідності хоанов і набряку навколишніх тканин;
- ендоскопія носоглотки – обстеження носової порожнини з допомогою гнучкого ендоскопа; високоінформативний метод діагностики дозволяє з точністю визначити місце локалізації вогнищ запалення в мигдалині і ступінь її разращения;
Апаратне обстеження – перевірений і самий надійний метод диференціальної діагностики ЛОР-захворювання. Однак визначити природу збудника інфекції можна тільки після отримання результатів вірусологічного та бактеріального посіву.
Лікування аденоїдів у дітей
Вибір методу лікування залежить не тільки від розмірів аденоїдів і тривалості захворювання, але також і від вираженості клінічних проявів. У той же час, варто зазначити, що виключно консервативні заходи ефективні лише при 1 ступеня захворювання, в той час як аденоїди 2 – 3 ступеня є показанням до їх видалення.
Консервативне лікування аденоїдів включає:
- лікування ліками;
- краплі та спреї в ніс;
- промивання носа;
Метою медикаментозної терапії є усунення причин виникнення захворювання і запобігання подальшого збільшення глоткової мигдалини. З цією метою можуть використовуватися препарати різних фармакологічних груп, що мають як місцевими, так і системними ефектами.
Медикаментозне лікування аденоїдів
|
Група препаратів |
Представники |
Механізм лікувальної дії |
Спосіб застосування та дози |
|
Антибіотики |
Цефуроксим |
Антибіотики призначаються тільки при наявності системних проявів бактеріальної інфекції або при виділенні патогенних бактерій зі слизової оболонки носоглотки і аденоїдів. Дані препарати згубно впливають на чужорідні мікроорганізми, в той же час, практично, не впливаючи на клітини людського організму. |
|
|
Амоксиклав |
|
||
|
Еритроміцин |
|
||
|
Антигістамінні препарати |
Цетиризин |
Гістамін – біологічно активна речовина, що володіє рядом ефектів на рівні різних тканини в організмі. Прогресування запального процесу в глоткової мигдалині призводить до підвищення концентрації гістаміну в її тканинах, що проявляється розширенням кровоносних судин і виходом рідкої частини крові в міжклітинний простір, набряком і гіперемією (почервонінням) слизової оболонки глотки. Антигістамінні препарати блокують негативні ефекти гістаміну, усуваючи деякі клінічні прояви захворювання. |
Внутрішньо, запиваючи повною склянкою теплої води. Рекомендовані дози:
|
|
Клемастин |
Внутрішньо, перед їжею:
|
||
|
Лоратадин |
|
||
|
Полівітамінні препарати |
Аевіт |
Ці препарати містять різні вітаміни, які необхідні для нормального зростання дитини, а також для правильного функціонування усіх систем організму. При аденоїдах особливе значення мають:
Важливо пам’ятати, що полівітаміни – це ліки, безконтрольне або неправильне застосування яких може викликати ряд побічних реакцій. |
Внутрішньо по 1 капсулі на день протягом 1 місяця, після чого слід зробити перерву на 3 – 4 місяці. |
|
Вітрум |
Внутрішньо по 1 таблетці 1 раз на добу. Не рекомендується приймати дітям до 12 років. |
||
|
Біовіталь |
|
||
|
Імуностимулятори |
Імудон |
Даний препарат має здатність підвищувати неспецифічні захисні функції імунної системи дитини, тим самим знижуючи ймовірність повторних заражень бактеріальними та вірусними інфекціями. |
Таблетки слід розсмоктувати кожні 4 – 8 годин. Курс лікування 10 – 20 днів. |
Місцеве застосування лікарських засобів є невід’ємною частиною консервативного лікування аденоїдів. Застосування крапель і спреїв забезпечує доставку медикаментів безпосередньо на слизову оболонку носоглотки і збільшеною глоткової мигдалини, що дозволяє домогтися максимального терапевтичного ефекту.
Місцеве медикаментозне лікування аденоїдів
|
Група препаратів |
Представники |
Механізм лікувальної дії |
Спосіб застосування та дози |
|
Протизапальні препарати |
Авамис |
Дані спреї містять гормональні препарати, які володіють вираженою протизапальною дією. Зменшують набряклість тканин, знижують інтенсивність утворення слизу і припиняють подальше збільшення аденоїдів. |
|
|
Назонекс |
|||
|
Протаргол |
Препарат містить протеінат срібла, що має протизапальну і антибактеріальну дію. |
Краплі в ніс слід застосовувати 3 рази на день протягом 1 тижня. Рекомендовані дози:
|
|
|
Гомеопатичні препарати |
Еуфорбіум |
Містить рослинні, тваринні й мінеральні компоненти, що володіють протизапальною і протиалергічною дією. |
|
|
Масло туї |
При місцевому застосуванні чинить антибактеріальну, протизапальну та судинозвужувальну дію, а також стимулює імунітет. |
Закапувати по 2 – 3 краплі у кожний носовий хід 3 рази на день протягом 4 – 6 тижнів. Курс лікування можна повторити через місяць. |
|
|
Судинозвужувальні препарати |
Ксилометазолин |
При місцевому застосуванні даний препарат викликає звуження кровоносних судин слизової оболонки носа та носоглотки, що приводить до зменшення набряклості тканин і полегшенню носового дихання. |
Спрей або краплі в ніс вводяться в кожний носовий хід 3 рази на добу (дозування визначається формою випуску). Тривалість лікування не повинна перевищувати 7 – 10 днів, так як це може призвести до розвитку побічних реакцій (наприклад, до гіпертрофічному риніту – патологічного розростання слизової оболонки носа). |
Для промивання носа можуть бути використані аптечні препарати (наприклад,
) або самостійно приготовані сольові розчини.
Позитивними ефектами промивання носа є:
- Механічне видалення слизу і патогенних мікроорганізмів з поверхні носоглотки і аденоїдів.
- Протимікробну дію, яка спричинена сольовими розчинами.
- Протизапальну дію.
- Протинабрякову дію.

Аптечні форми розчинів для промивання випускаються в спеціальних ємкостях з довгим наконечником, який вводиться в носові ходи. При використанні домашніх розчинів (1 – 2 чайних ложки солі на 1 склянку теплої кип’яченої води) можна скористатися спринцівкою або простим шприцом на 10 – 20 мл
Промивати ніс можна одним з наступних способів:
- Нахилити голову таким чином, щоб один носовий хід виявився вище, Чим інший. У вышерасположенную ніздрю ввести кілька мілілітрів розчину, який повинен витікати через нижерасположенную ніздрю. Повторити 3 – 5 разів.
- Закинути голову і ввести в один носовий хід 5 – 10 мл розчину, при цьому затримавши дихання. Через 5 – 15 секунд нахилити голову вниз і дати розчину витекти, після чого повторити 3 – 5 разів.
Промивання носа слід виконувати 1 – 2 рази на добу. Не слід застосовувати занадто концентровані сольові розчини, так як це може призвести до пошкодження слизової оболонки носа, носоглотки, дихальних шляхів і слухових труб.
Інгаляція є простим і ефективним методом, що дозволяє доставити лікарський препарат прямо до місця його впливу (до слизовій оболонці носоглотки і до аденоидам). Для інгаляцій можуть застосовуватися спеціальні апарати або підручні засоби.
При наявності аденоїдів рекомендується застосовувати:
- Сухі інгаляції. Для цього можна використовувати масла ялиці, евкаліпту, м’яти, 2 – 3 краплі яких слід нанести на чистий носовичок і дати дитині подихати через нього протягом 3 – 5 хвилин.
- Вологі інгаляції. У даному разі дитина має дихати парою, що містить частинки лікарських речовин. Ті ж масла (по 5 – 10 крапель) можуть додаватися у тільки що вскипяченную воду, після чого дитина має нахилитися над ємністю з водою і дихати парою протягом 5 – 10 хвилин.
- Сольові інгаляції. У 500 мл води слід додати 2 чайні ложки солі. Довести розчин до кипіння, зняти з вогню і подихати парою протягом 5 – 7 хвилин. У розчин можна додавати по 1 – 2 краплі ефірних масел.
- Інгаляції з допомогою небулайзера.Небулайзер – це особливий розпилювач, в який поміщається водний розчин лікувальної олії. Препарат розпилює його на дрібні частинки, які через трубку надходять в ніс пацієнта, зрошуючи слизові оболонки і проникає у важкодоступні місця.
- зволоження слизової оболонки (за винятком сухих інгаляцій);
- покращення кровообігу в слизовій оболонці носоглотки;
- зменшення кількості слизистих виділень;
- підвищення місцевих захисних властивостей слизової оболонки;
- протизапальну дію;
- протинабрякову дію;
- протибактеріальну дію.
Вплив фізичної енергії на слизову оболонку дозволяє підвищити її неспецифічні захисні властивості, знизити вираженість запальних явищ, усунути деякі симптоми і сповільнити прогресування захворювання.
При аденоїдах призначається:
- Ультрафіолетове опромінення (УФО). Для опромінення слизових оболонок носа використовується спеціальний апарат, довгий наконечник якого вводиться в носові ходи по черзі (це попереджає попадання ультрафіолетових променів в очі та на інші ділянки тіла). Володіє протибактеріальний і імуностимулюючим дією.
- Озонотерапія. Нанесення озону (активної форми кисню) на слизові оболонки носоглотки виявляє протибактеріальну та протигрибкову дію, стимулює місцевий імунітет і покращує обмінні процеси в тканинах.
- Лазеротерапія. Лазерне вплив призводить до підвищення температури слизової оболонки носоглотки, розширення кровоносних і лімфатичних судин, поліпшенню мікроциркуляції. Також лазерне випромінювання є згубним для багатьох форм патогенних мікроорганізмів.
Дихальна гімнастика передбачає виконання певних фізичних вправ, поєднане з одночасним диханням за спеціальною схемою. Варто відзначити, що дихальна гімнастика показана не тільки в лікувальних цілях, але і для відновлення нормального носового дихання після видалення аденоїдів.
Справа в тому, що при прогресуванні захворювання дитина може дихати виключно ротом протягом тривалого часу, таким чином, «забуваючи» як правильно дихати через ніс. Активне виконання комплексу вправ допомагає відновити нормальне носове дихання у таких дітей протягом 2 – 3 тижнів.
Залежно від ступеня гіпертрофії глоткової мигдалини і вираженості клінічних проявів лікування аденоїдів у дітей може бути консервативним або хірургічним.
Консервативна терапія аденоїдів у дітей проводиться при I – II ступеня гіпертрофії або неможливості їх оперативного видалення. При повторних інфекціях призначається антибіотикотерапія, імуностимулятори, вітаміни. Симптоматична терапія включає закапування судинозвужувальних препаратів, промивання порожнини носа сольовими розчинами, відварами трав, антисептиками, озононасыщенным розчином. При аденоїдах у дітей в педіатрії широко застосовуються методи фізіотерапії: лазеротерапія, УФО, ОКУФ-терапія, УВЧ на область носа, магнітотерапія, електрофорез, КВЧ-терапія, кліматотерапія. При бажанні батьки можуть скористатися послугами дитячого гомеопата і пройти курс гомеопатичного лікування.
Показаннями до хірургічного видалення аденоїдів у дітей є: неефективність консервативної тактики при гіпертрофії II ступеня; аденоїди III ступеня; виражене порушення носового дихання; синдром сонних апное; хронічні (рецидивуючі) аденоїдити, синусити, отити, фарингіти, ларингіти, пневмонії та ін; щелепно-лицьові аномалії, викликані розрослися аденоїдами.
Операція видалення аденоїдів у дітей (чрезротовая аденотомія/аденоидэктомия) і може проводитися під місцевою анестезією або загальним наркозом. Можливе проведення ендоскопічного видалення аденоїдів у дітей під візуальним контролем.
Альтернативними хірургічними втручаннями при аденоїдах у дітей служать: видалення аденоїдів з допомогою лазера (лазерна аденоидэктомия, внутрішньотканинною деструкція, вапоризація аденоїдної тканини), кріодеструкція аденоїдів.
Терапія
Як лікувати аденоїдні вегетації? Терапія проводиться за допомогою медикаментів або оперативного втручання шляхом видалення гіперплазованих залозистих тканин аденотомом. Визначений спеціалістом метод лікування залежить від ступеня гіпертрофії імунного органу.
Слід зазначити, що тактика терапії може залежати не тільки від ступеня розвитку аденоїдних вегетацій, але і супутніх клінічних проявів. Як правило, в схему консервативного лікування ЛОР-патології включають наступні види лікарських препаратів:
- знеболюючі – «Нурофен», «Німесулід», «Ібупрофен»;
- антигістамінні – «Фенкарол», «Супрастин», «Кларисенс»;
- судинозвужувальні – «Адріанол», «Нафтизин», «Назол Бебі»;
- антибіотики – «Амоксиклав», «Зиннат», «Цефтріаксон»;
- імуностимулятори – «Декарис», «Іммунал», «Віферон»;
- розчини для промивання носоглотки – «Хьюмер», «Но-Соль», «Аквалор»;
- розчини для інгаляції – «Натрію Хлорид», «Флуімуціл», «Эвкасепт».
При прийомі антибіотиків бажано включити в схему лікування пробіотики, що перешкоджають розвитку дисбактеріозу.
Абсолютними показаннями для проведення аденотомії є сильна гіпертрофія мигдалини (2-3 ступінь розростання аденоїдних вегетацій), постійні рецидиви ЛОР-захворювань, безперервний нежить і абсолютна непрохідність носових ходів.
У маленьких дітей операцію проводять тільки під загальною анестезією, що дозволяє хірургу безперешкодно видалити всі тканини гіпертрофованої мигдалини.
Профілактика
Профілактик випливає з причин хвороби. Причиною аденоїдів є інфекція. По-цьому, профілактика полягає в адекватному та неквапливому лікування дитячих простудних захворювань та зміцнення імунітету.
Своєчасна діагностика та адекватна терапія аденоїдів у дітей проводить до стійкого відновлення носового дихання і ліквідація супутніх інфекцій, підвищення фізичної і розумової активності, нормалізації фізичного та інтелектуального розвитку дитини.
Ускладнення оперативного лікування і рецидиви аденоїдів часто виникають у дітей, які страждають алергією (бронхіальною астмою, кропив’янкою, набряком Квінке, бронхітами та ін). Дітям з розвиненими супутніми порушеннями (аномаліями прикусу, порушеннями мови) надалі нерідко потрібна допомога дитячого ортодонта і логопеда.
Профілактика аденоїдів у дітей вимагає проведення обов’язкової вакцинопрофілактики, загартовування, ранньої діагностики та раціонального лікування інфекцій верхніх дихальних шляхів, підвищення імунологічних властивостей організму.