Які види гаймориту бувають: область поширення захворювання
У виникненні будь-якого виду гаймориту головну причинну роль відіграє закупорка вихідного просвіту верхньощелепної пазухи носа. Вона призводить до внутрішнього запалення і скупченню гнійних мас.
Існує безліч факторів, що сприяють виникненню такої закупорки і провокують початок гаймориту:
- попадання в носоглотку хвороботворних мікроорганізмів, розвиток у верхніх дихальних шляхах різних інфекцій;
- невилікуваний нежить;
- постійне використання крапель від риніту;
- протяг;
- травма поверхні слизових оболонок гайморових пазух;
- застуда в запущеній формі;
- зниження імунітету;
- фарингіт;
- тонзиліт;
- довге перебування в приміщенні з пересушеним або гарячим повітрям;
- сильне переохолодження;
- запущені захворювання коренів зубів, що знаходяться поряд з пазухами;
- бронхіальна астма;
- анатомічні особливості та запалень носової порожнини;
- перенесені ГРВІ та грип;
- муковісцидоз;
- поліпи, аденоїди, деякі пухлини;
- недорозвиненість внутрішніх виходів з носової порожнини (хоан);
- алергени;
- променева хвороба;
- грибок;
- туберкульоз;
- скарлатина;
- кір;
- попадання в дихальні шляхи агресивних середовищ і хімічних випарів.
Найчастіше захворювання виникає в осінньо-зимовий період. Адже в цей час відбувається природне зниження захисних функцій організму через гіповітамінозу.
У дітей до семи років захворювання не виникає, так як гайморові пазухи в цьому віці ще не сформовані.
Симптоми гаймориту не з’являються одномоментно і різко. Їх інтенсивність змінюється з часом, так як недуга розвивається поетапно. Виділяють наступні стадії його перебігу:
- підгостру;
- гостру;
- хронічну.
Першими ознаками гаймориту найчастіше буває:
- закладання ніздрів;
- нездужання;
- чхання;
- нежить;
- гугнявість голосу.
Підгостра стадія гаймориту характеризується помітним щоденним погіршенням стану хворого. Симптоми проявляються з наростаючою інтенсивністю.
Лікування на цьому етапі захворювання дуже ефективно. Адже запальний процес проходить лише в зоні приносових пазух.
При відсутності адекватної медичної допомоги розвиток гаймориту переходить в наступну стадію – гостру. Вона характеризується:
- ознобом;
- температурою;
- появою болю в ділянці носових пазух;
- посиленням неприємних відчуттів при нахилах голови і ввечері.
При натисканні болі поширюються під очі. Іноді з’являється набряклість, червоніють повіки.
Гостра форма гаймориту триває від двох до трьох тижнів. При своєчасної медичної допомоги захворювання повністю виліковується.
Хронічна стадія гаймориту настає у разі неповного лікування недуги на попередньому етапі. Вона має стерту симптоматику. Основними ознаками цієї фази є:
- постійний риніт, який не виходить вилікувати традиційними способами;
- болі в голові і очницях;
- набрякання повік;
- виникнення кон’юнктивітів;
- притуплення нюху.
Під час хронічної стадії гострі напади проявів захворювання чергуються з періодами ремісії. Це відбувається кожні три-чотири місяці.
При хронічному гаймориті в верхньощелепної пазусі відбуваються структурні зміни. Від ступеня сталися трансформацій залежить термін і складність лікування.
Локалізація запального процесу може відбуватися в одній пазусі або в обох. В залежності від цього виділяють два види гаймориту:
- односторонній;
- двосторонній.
Перша форма протікає менш важко, Чим друга. Вона діагностується більш часто. Гайморит може бути лівобічний і правобічний. Це залежить від пазухи, в якій розвивається запальний процес. Місцеві симптоми в цьому випадку спостерігаються тільки з одного боку обличчя.
Двосторонній гайморит помітно відрізняється силою прояву клінічної картини і тяжкістю перебігу. Найчастіше його лікують в умовах стаціонару, так як боротьба в домашніх умовах протікає досить важко.
Види гаймориту у дорослих і дітей розрізняються не тільки з причини виникнення захворювання. Недуга класифікують на групи, залежно від тих змін, які відбуваються в носі.
- Катаральний гайморит – найбільш легкий в плані лікування. Характеризується наявністю набряків слизової оболонки пазухи і гіперемією. Супроводжується прозорими виділеннями з ніздрів і відчуттям невеликого тиску в області носа.
- Гнійний гайморит – небезпечний вид захворювання. Може приводити до сліпоти, абсцесу очного яблука, внутрішньочерепних ускладнень. Характеризується витіканням з носа рясних гнійних виділень, які накопичуються в пазусі. В слизу можуть спостерігатися кров’янисті прожилки.
- Поліпозно гайморит – характеризується посиленим ростом клітин слизової оболонки носа. Супроводжується закладеністю, підвищенням температури, гнійними виділеннями, болючими відчуттями. Найчастіше гіперплазія розвивається тільки в одній ніздрі. Може діагностуватися розростання поліпів і кіст, слизова оболонка деформується.
Гайморит — запалення верхньощелепної пазухи, є однією з форм синуситів — запалення придаткових пазух носа (верхньощелепної, гратчастого лабіринту, лобової і основний пазух носа). Відносно велика частота хронічних захворювань верхньощелепної пазухи може бути пояснена несприятливими умовами відтоку і додатковим джерелом інфікування з боку зубів.
Захворювання придаткових пазух рідше буває ізольованим; частіше уражаються кілька пазух; зазвичай зустрічається комбіноване запалення лобової пазухи і гратчастого лабіринту верхньощелепної пазухи і гратчастого лабіринту.
Це пояснюється анатомічними умовами: вивідні ходи з усіх пазух (верхньощелепної, лобової, основний) відкриваються в тісному сусідстві з гратчастим лабіринтом і тому запальні захворювання пазух можуть викликати його вторинне запалення.
I. Гострий гайморит) катаральний;б) гнійний;в) алергічний;г) одонтогенний.
II. Хронічний гайморит) набряково-катаральний;б) гнійний: 1) набряковий; 2) гіпертрофічний (грануллезный, папилломатозный);в) змішаний (слизово-гнійний);г) алергічний;д) одонтогенний.
За частотою спостерігаються окремих форм для всіх пазух на першому місці знаходиться набряково-катаральна, потім гнойнаяи змішана. Гнійна форма хронічного запалення може привести до виразки слизової оболонки і подальшого кариозному ураження кістки з утворенням зовнішніх свищів.
Гострі гайморити часто ускладнюють перебіг гострого риніту (нежитю), грипу, кору, скарлатини та інших інфекційних захворювань.
Гострі одонтогенні гайморити пов’язані з захворюванням коренів чотирьох задніх верхніх зубів: малого корінного, I і II корінних зубів і зубів «мудрості».
Травматичні пошкодження стінок пазухи, операції в порожнині носа і наступні тампонади також можуть спричинити за собою інфікування верхньощелепної пазухи з подальшим розвитком запалення.
Бактеріальною флорою формування запалення є золотистий стафілокок. Він знаходиться в організмі тривалий час, поки не з’являться провокаційні фактори у вигляді ГРВІ або звичайної застуди. Часто причина може бути пов’язана з грибковою мікрофлорою.
Крім цього існують і інші причини, а саме:
- Періодичне перебування на протягах;
- Аномалії будови або травми носової перегородки, які змінили її положення;
- Відсутність лікування риніту чи неправильна його терапія;
- Новоутворення в повітроносних пазухах у вигляді поліпів або аденоїдів;
- Алергічні реакції;
- Наявність уражених зубів пульпітом або періодонтитом на верхній щелепі в області розташування гайморової пазухи;
- Наявність в організмі хронічної інфекції;
- Тривалий і неправильне застосування судинозвужувальних крапель для зняття набряку слизової носа;
- Зниження імунітету організму;
- Неправильне высмаркивание при закладеності носа.
Для точної постановки діагнозу, коли з’явилися перші ознаки гаймориту, необхідно відразу звернутися до фахівця і пройти повне обстеження. До нього увійдуть:
- Рентген носових пазух.
- УЗД-діагностика.
- Повний огляд у лікаря.
- Магнітно-резонансна томографія.
- Аналіз слизу.
Додаткові дослідження лікар може призначити в залежності від стану хворого і результатів попередніх досліджень у дорослих, щоб лікування гаймориту призначити правильно.
При виникненні будь-яких нових симптомів або тривалому лікуванні захворювання рекомендується повторно звернутися до лікаря і пройти всю діагностику заново. Це допоможе вчасно виявити ускладнення і ефективно скорегувати терапію.
Існує ряд заходів, здатних захистити вас від розвитку хвороби. До їх переліку входить:
- Загартовування.
- Своєчасне лікування простудних захворювань.
- Зміцнення імунітету.
- Боротьба з алергією.
- Ведення здорового способу життя, виключення алкоголю та куріння.
- Активний спосіб життя, регулярні заняття спортом.
Також необхідно лікувати хронічні захворювання, що пов’язані з дихальною системою та іншими органами. Обстеження носових пазух також може стати ефективним заходом у ході профілактики хвороби. Повний огляд, рентген, інші види діагностики – все це дає можливість отримати інформацію про наявність вроджених патологій носової перегородки, викривлень гайморових пазух, появі поліпів або інших неприємних явищ.
Повністю виключити небезпеку ускладнень при гаймориті, звичайно, неможливо, навіть виконуючи всі вищенаведені приписи. Однак регулярна профілактика дозволить суттєво знизити ризик захворювання і прискорити його реабілітацію навіть при виникненні симптомів.
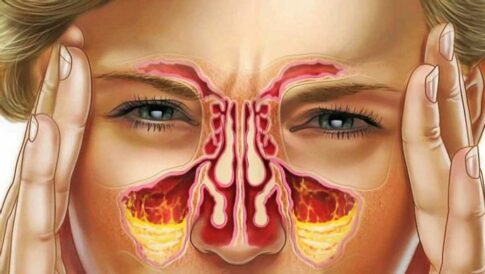
Що таке гайморова пазуха
Верхньощелепна або гайморова пазуха – найбільша з придаткових пазух носа (синусів). Назву отримала по імені Натаніеля Гайморит, англійського лікаря й анатома XVI століття, вперше описав її запалення.
Являє собою порожнину в товщі тіла верхньої щелепи. Гайморових пазух дві. Обсяг кожної досить великий і в середньому залежно від віку становить від 11 до 17 см3. У чоловіків верхньощелепної синус більше (до 30 см3), Чим у жінок.
Не зовсім зрозуміла еволюційна роль придаткових пазух носа. Найбільш очевидна їх функція полегшення ваги кісток голови та збільшення лицьової частини черепа. З самого факту наявності придаткових синусів випливає їх резонаторна функція – вони беруть участь у формуванні тембру голосу.
Гайморова пазуха за формою являє собою піраміду, основу якої є латеральної (бічний) стінкою носа. Нижня стінка її є частиною альвеолярного відростка верхньої щелепи, на якому розташовуються зуби.
Коріння 2 малого і 1-2 великих корінних зубів безпосередньо стикаються з цією стінкою, іноді можуть виступати прямо в порожнину пазухи. Тому при захворюванні цих зубів або оточуючих їх тканин може розвиватися одонтогенний гайморит.
Слизова оболонка, що вистилає зсередини верхньощелепної синус, покрита мерцательным (війчастим) епітелієм.
Ознаки
Існують різні види гаймориту. Симптоми, супутні недуги, допомагають визначити етіологію захворювання, а також його форму і стадію. Це дуже важливо при діагностиці і виборі методів лікування патології.
Всі ознаки умовно поділяють на загальні і місцеві. У першу групу симптомів включають:
- підвищення температури тіла до тридцяти дев’яти градусів;
- відчуття слабкості;
- швидке поява втоми;
- болі в голові;
- посилена пітливість;
- погіршення пам’яті.
До місцевих ознаками гаймориту відносяться:
- постійні ниючі болі в носових пазухах, що посилюється у вечірній час і при нахилі голови вниз;
- виділення з носа, його закладення;
- порушення нюху;
- тиск в області перенісся;
- утруднення дихання;
- напади кашлю.
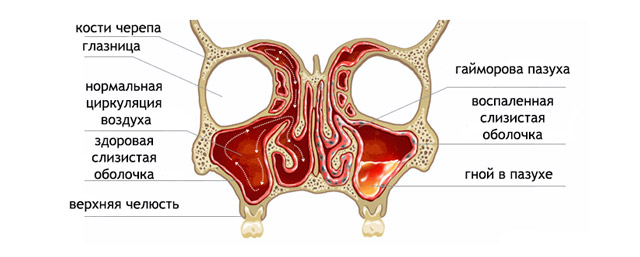
Як виникає гайморит
Всі придаткові пазухи мають сполучення з порожниною носа. Соустья гайморових пазух відкриваються в середній носовий хід. Проблема полягає в тому, що отвір виходу протоки в самій пазусі розташовується на внутрішній стінці не в нижній, а на верхній її частині, що ускладнює природний дренаж пазухи.
При захворюванні на грип або інший ГРВІ слизова носа першою реагує на впровадження інфекції – виникає набряк, рясне виділення слизу. В придаткових синусах також виникає катаральне (слизуваті) запалення. При нормальному імунітеті і своєчасному лікуванні нежить проходить через 5-7 днів без ускладнень.
При наявності яких-небудь проблем, що утруднюють відтік вмісту з пазухи, запалення в них зберігається, приєднується бактеріальна флора, яка знаходить тут прекрасні умови для розмноження (тепло, волого).
Причини гаймориту
Існує більше 10-ти причин захворювання, здатних у найкоротші терміни привести до розвитку хвороби, яку треба буде негайно лікувати.
Запалення пазух при гаймориті
Серед найбільш поширених причин лікарі називають такі:
- загальне ослаблення імунітету;
- переохолодження;
- невдала спроба лікувати синусит або риніт в домашніх умовах без консультації лікаря.
- механічне пошкодження гайморових пазух;
- запущена форма простудного захворювання або нежиті, після яких необхідно лікування гаймориту;
- важка форма грипу або іншого вірусного захворювання;
- хімічний вплив на гайморові пазухи;
- захворювання ротової порожнини;
- порушення секреції організму;
- поява поліпів;
- пухлини та інші захворювання.
Крім перерахованих вище причин до розвитку хвороби може привести використання судинозвужувальних крапель, саме тому лікувати риніти в домашніх умовах без спостереження ЛОРа не рекомендується. Наслідки можуть бути різними.
Найчастіше до виникнення захворювання призводить не одна причина, а сукупність: безконтрольний прийом лікарських препаратів, застуда, знижений імунітет. Дізнатися, що таке гострий гайморит, нескладно. В даний час кожен третій схильний факторів, що призводить до цього захворювання.
Основна причина розвитку гаймориту – це інфекція. Основний шлях попадання збудника – з порожнини носа.
При деяких інфекційних захворюваннях (кір, дифтерія, скарлатина) інфекція потрапляє в пазуху з током крові (гематогенний шлях поширення).
У 10% випадків причиною гаймориту – інфекція з коренів зубів, які прилягають до нижньої стінки верхньощелепної пазухи. У таких випадках говорять про одонтогенних гаймориті.
Останнім часом виділяється така форма, як нозокомиальный (внутрибольничный) синусит, що розвивається після тривалої інтубації через ніс.
Найбільш часто збудниками гаймориту є стрептококи, стафілококи, пневмококи, гемофільна паличка, кишкова паличка, віруси, рідше – хламідії, мікоплазми, грибки. При одонтогенних гаймориті збудник, як правило,- анаеробна бактерія (добре размножающаяся в закритих порожнинах без доступу повітря).
Вроджені та набуті анатомічні структури, що утрудняють відтік вмісту пазух – викривлення носової перегородки, травми носа, поліпи (як у самій пазусі, так ів порожнини носа, аденоїди.
Зниження місцевої та загальної стійкості організму до інфекцій (хронічні захворювання, такі як цукровий діабет, туберкульоз, серцева недостатність, онкологічні захворювання, тривала терапія гормонами, хіміотерапія, хронічний риніт).
Порушення нормального функціонування клітинних структур слизової носа та синусів (зниження вироблення слизу і порушення руху війок миготливого епітелію). Це може бути результатом впливу різних несприятливих факторів зовнішнього середовища, загазованості, пилу, роботи на шкідливих виробництвах, куріння.
Види та ознаки гаймориту тісно взаємопов’язані між собою. Зовнішні прояви захворювання допомагають визначити його етіологію. Це дозволяє підібрати правильну схему лікування і прибрати сам фактор, що викликав розвиток недуги. У медицині кожен вид захворювання, має різне походження, отримав свою назву.
- Вірусний гайморит – найчастіше розвивається на тлі ГРВІ. Патогенні мікроби потрапляють у верхні дихальні шляхи і викликають набряк носових ходів і слизової. Це служить причиною появи сильного риніту. Набряклість заважає слизу повністю покинути порожнини носа. Це призводить до розвитку там запального процесу, що є початком гаймориту. Симптоми при захворюванні вірусного характеру не надто виражені і болючі.
- Бактеріальний гайморит – виникає при попаданні патогенних мікроорганізмів в гайморову пазуху. Викликається стрептококами і гемофільними паличками. Розвивається на тлі вірусного гаймориту при відсутності його лікування. Початкова стадія захворювання має яскраву клінічну картину – спостерігаються сильні виділення з носа, висока температура, дуже погане самопочуття.
- Грибковий гайморит – зустрічається не дуже часто. Мікоз навколоносових пазух відбувається при їх закупорки внаслідок перебігу простудних захворювань, із-за ослаблення імунітету, при носових травмах. У порожнині починає розвиватися патогенний грибок або ціла їхня асоціація, які досі ніяк себе не проявляли. Мікози можуть викликати гострий і хронічний вид гаймориту. Патологія має затяжний період розвитку, симптоми довго відсутні.
- Алергічний гайморит – реакція на зовнішні подразники, проникли всередину організму і впливають на слизову оболонку носа. Типовими симптомами є: підвищення температури, поява больових відчуттів в області очей і скул. Часто супроводжується кашлем, виникненням кон’юнктивітів, кератитів. Особливого лікування не вимагає. Симптоми проходять при усуненні джерела, викликав алергічну реакцію.
- Одонтогенний гайморит – виникає через попадання інфекції в пазухи від коренів верхніх зубів. Початкова стадія характеризується наявністю серозної форми ураження. Супроводжується набряками, утрудненням дихання. Швидко переходить в гнійний гайморит. При відсутності лікування може виникнути некроз тканин і сильна інтоксикація.
- Травматичний гайморит – виникає як ускладнення при переломах вилиці та щелепи, що викликають запалення слизових пазухи. Супроводжується головними болями, носовими виділеннями, неприємними відчуттями, припухлостями, закладеністю носа. Основний метод лікування – хірургічний.
- Аэросинусит – виникає як наслідок травмування пазух через перепади атмосферного тиску повітря. Професійна хвороба льотчиків і аквалангістів. Буває переважно двобічним. Супроводжується утрудненістю дихання та закладеністю носа.
- Змішаний гайморит – характеризується одночасним перебігом декількох форм захворювання.
Від чого буває гайморит? Найчастіше причиною запалення стає інфекція, яка потрапляє через носові ходи у придаткові пазухи. Це можуть бути віруси (застуда, різні види ГРВІ та ГРЗ), бактерії (гемофільна паличка, стрептококи, стафілококи) та грибки.
Які чинники впливають на розвиток хвороби?
- ослаблений імунітет і переохолодження;
- травми та вроджені аномалії носа, що сприяють потраплянню інфекції;
- хронічне запалення слизової оболонки носових ходів (риніти) або горла (фарингіти, тонзиліти);
- купання в забрудненій воді.
Також можливий розвиток верхньощелепного синуситу внаслідок алергічної реакції або виникнення поліпів, які перекривають прохід з гайморово синуса.
З-за чого з’являється одонтогенний гайморит у дорослих? Його причиною стають хвороби ротової порожнини: пародонтоз, фістули, остеіт, абсцес і гранульома. Також може статися зараження через наскрізні рани в роті.
На перехід гаймориту в хронічну форму впливають такі фактори:
- часті рецидиви гострого гаймориту і неправильне його лікування;
- ослаблений імунітет;
- наявність поліпів або аденоїдів;
- викривлення носової перегородки.
Гайморит можуть викликати стрептококи, стафілококи, хламідії, гемофільна паличка, грибки, віруси і мікоплазма. У дорослих людей гайморит найчастіше викликається вірусами, Haemophilus influenzae та Streptococcus pneumoniae. У дітей збудниками гаймориту нерідко є хламідії і мікоплазма. У ослаблених хворих і пацієнтів з порушенням імунітету гайморит може викликатися грибкової і сапрофітної мікрофлорою.
Фактори ризику
В якості факторів ризику виступають захворювання і стани, що ускладнюють нормальну вентиляцію гайморової пазухи і сприяють проникненню інфекції в порожнину пазухи:
Ризик розвитку гаймориту збільшується взимку і восени внаслідок природного сезонного зниження імунітету.
Етапи розвитку захворювання
По локалізації гайморит буває:
- Односторонній.
- Двосторонній.
За характером перебігу:
- Гострий.
- Хронічний.
За характером запалення: катаральний, гнійний, серозний. Рідше зустрічаються наступні різновиди гаймориту: вазомоторний та алергічний гайморит, поліпозний, некротичний, змішаний.
Гайморит може бути катаральним або гнійним. При катаральному гаймориті виділення з верхньощелепної пазухи має асептичний характер, при гнійному – містить мікрофлору. Залежно від шляху проникнення інфекції виділяють гематогенний (частіше у дітей), риногенних (зазвичай у дорослих), одонтогенний (мікроби потрапляють в гайморову пазуху з розташованих поруч корінних зубів) і травматичний гайморит.
Залежно від характеру морфологічних змін виділяють наступні форми хронічного гаймориту:
- Ексудативні (катаральний і гнійний хронічний гайморит). Переважаючий процес – освіта гною.
- Продуктивні (гнійно-поліпозний, поліпозний, некротичний, атрофічний, пристеночно-гіперпластичний гайморит тощо). Переважаючий процес – зміна слизової оболонки гайморової пазухи (поліпи, атрофія, гіперплазія і т. д.).
Через закупорки слизових залоз при хронічному гаймориті часто утворюються справжні кісти і дрібні псевдокисты гайморової пазухи.
Широко поширені полипозная і полипозно-гнійна форми хронічного гаймориту. Рідше зустрічаються пристеночно-гіперпластичних і катаральна алергічна форми, дуже рідко – казеозна, холестеатомная, озеозная і некротична форми хронічного гаймориту.
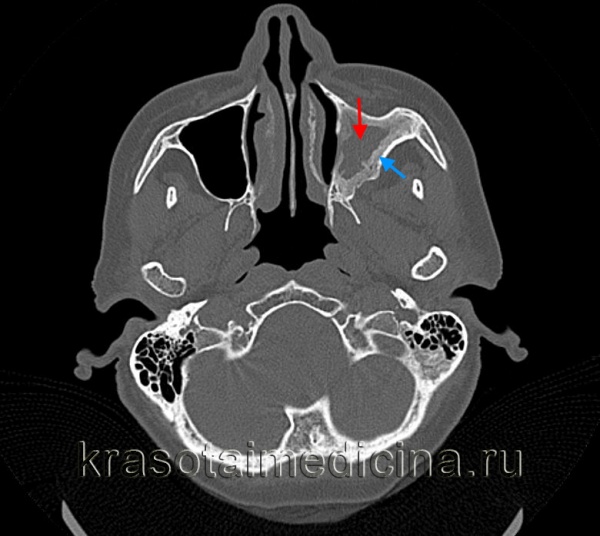
КТ ППН. Хронічний гнійний лівобічний гайморит. Гній в пазусі (червона стрілка) на тлі остеосклеротического потовщення стрілок (синя стрілка).
Симптоми гаймориту у дорослих
Основними клінічними симптомами при гострому гаймориті є: відчуття тиску і напруги в області ураженої пазухи, в більш важких випадках приєднуються сильні болі, що локалізуються часто не тільки в межах верхньощелепної пазухи, але і в області чола, виличної області, рідше скроні, захоплюючи всю половину обличчя (при односторонньому процесі) або всю лицьову поверхню (при двосторонньому процесі).
До цих симптомів нерідко приєднується зубна біль у відповідній половині верхньої щелепи, що посилюється при жуванні. Болі залежать від інфекційного невриту гілок трійчастого нерва і від здавлювання нервів колатерального набряком. У хворих на гайморит порушується носове дихання і з’являються виділення з носа.
Зустрічаються скарги наступного порядку на: світлобоязнь, сльозотеча на боці ураження, зниження нюху. В перші дні захворювання, особливо при гнійної і змішаної формах гаймориту, відзначається підвищення температури тіла, озноб, порушення загального стану. Спостерігаються набряк щоки на стороні поразки іноді коллатеральный набряк нижньої повіки.
Лікування гострого гаймориту звичайно консервативне. При підвищенні температури вище 38 градусів хворим, як правило, призначаються жарознижуючі і болезаспокійливі препарати: ацетилсаліцилова кислота (аспірин) по 0,5 г 3 рази в день, амідопірин з анальгіном по 0,25 г 2-3 рази в день, парацетамол, або препарати, що містять їх у своєму складі.
При наявності загальної інтоксикації і різких болів, а також рясного відокремлюваного з носа досить ефективно призначення сульфаніламідних препаратів (сульфадимезину і інших по 0,5 г 4-5 разів на добу) і антибактеріальних препаратів.
Вибір антибіотиків повинен здійснюватися з урахуванням виділеного інфекційного агента і певної індивідуальної чутливості. Відому користь може надати орієнтовна експрес-оцінка збудника при фарбуванні досліджуваного матеріалу за Грамом і мікроскопія мазка.
Найбільш часто гайморит викликається грамнегативною флорою. Тому препаратами вибору є цефуроксим аксетил або амоксицилін плюс клавуланова кислота; альтернативними засобами є: макроліди, цефаклор, цефалоспорин 3, амоксицилін, ко-тримоксазол.
При гострих гнійних процесах перераховані лікарські речовини застосовуються всередину, внутрішньом’язово або внутрішньовенно. Можливо і місцеве застосування (введення розчину в порожнину) антибактеріальних засобів.
Зазвичай позитивний ефект антибактеріальної терапії повинен бути відзначений в перші 48 годин. Це підтверджується поліпшенням самопочуття, зменшенням лихоманки. Слід враховувати, що небажані як занадто короткі курси в 3-4 дня (в цьому випадку можливий рецидив захворювання), так і тривалі курси (у зв’язку з тим, що вони можуть призвести до суперінфекції (бактеріальної, грибкової).
Місцеве лікування складається із заходів, що сприяють відтоку ексудату з пазухи і розсмоктуванню наявної інфільтрації слизової оболонки. Для зменшення набряку слизової оболонки в області вивідних отворів придаткових пазух і полегшення відтоку відокремлюваного призначають змазування або вкладання марлевих тампонів, змочених у судинозвужувальних засобах, також застосовують ці засоби у вигляді крапель, мазей і всередину.
Найбільш часто використовують місцеві альфа-2-адренолітики, що є похідними имидазолина (оксилитазолин, ксилометазолин і нафазолин). Курс лікування не рекомендується продовжувати більше 7-10 днів, враховуючи ризик розвитку медикаментозного риніту.
Ефедрин, псевдоефедрин і фенілпропаноламін призначають всередину. В останні роки завоювали велику популярність комбіновані пероральні препарати, що містять альфа-2-адреноміметики (наприклад, псевдоефедрин) та неселективні антигістамінні засоби (наприклад терфенадин) з пролонгованою дією.
У разі алергічного гаймориту показана антигистаминная терапія (астемізолом, цетиризином, лоратидином, акривастином тощо).
Лікування гострого запалення верхньощелепної пазухи сприяють також фізичні процедури (синє світло, солюкс). Ці процедури в перші дні захворювання можна повторювати кілька разів на день по 10-15 хвилин, причому інтенсивність опромінення повинна бути в межах приємного відчуття тепла.
Більш ефективні УВЧ-терапія, динамічні струми і т. п. У тривалих випадках з рясним виділенням гною і при відсутності тенденції до лікування слід зробити прокол і промивання пазух з подальшим введенням в пазухи антибактеріальних препаратів і антисептиків (хінозолу, октенисепта, діоксидину).
Хронічний гайморит розвивається внаслідок цілого ряду причин, однією з яких є повторні гострі запалення і особливо тривалі запалення верхньощелепних пазух. Переходу процесу в хронічну форму можуть сприяти як анатомічні особливості самої верхньощелепної пазухи (вивідний отвір пазухи розташований у самому верхньому відділі пазухи і нерідко прикривається набряклою слизовою оболонкою середньої раковини), так і патологічні зміни в порожнині носа (викривлення носової перегородки, тісне зіткнення середньої раковини з латеральної спинкою носа, вроджена вузькість носових ходів, гіпертрофія і поліпи в середньому носовому ході).
Причиною розвитку одонтогенних гайморитів можуть бути каріозні зуби верхньої щелепи, прикореневі кісти і грануллемы, свищі з порожнини рота в верхньощелепну пазуху через лунку віддаленого зуба, парадонтоз, чужорідні тіла пазухи (корінь зуба, пломбувальний матеріал тощо). Одонтогенні гайморити нерідко з самого початку беруть мляве хронічне протягом.

В результаті руйнування стінок пазухи злоякісними пухлинами і подальшого інфікування часто виникає виражена симптоматика хронічного гаймориту, яка нерідко маскує клінічну картину самої пухлини.
Хронічні гайморити нерідко виникають і в результаті поранень, коли в пазуху потрапляють чужорідні тіла і кісткові осколки. В останні роки почастішали випадки алергічної природи виникнення гаймориту.
Эксудативные:
- гнійну;
- катаральну;
- серозну, до якої відноситься і алергічна;
Продуктивні:
- полипозную;
- пристеночную;
- гиперпластическую;
- холестеатомную;
- казеозную;
- некротичну;
- атрофічну.
Суб’єктивні симптоми при хронічних гайморитах багато в чому залежать від форми гаймориту. При ексудативних формах одна з основних скарг — тривалий одне або двосторонній нежить. Характер виділень (гній, слиз, водянисті виділення) залежать від форми гаймориту.
При гнійних гайморитах відокремлюване нерідко має неприємний запах; при мізерних виділеннях відчуття хворими цього неприємного запаху є єдиним симптомом захворювання. В інших випадках виділення слизові, тягучі (катаральна форма).
При серозною формою ексудат має водянистий характер. Утруднення носового дихання характерно як для продуктивних, так і для ексудативних і змішаних форм.
Особлива сухість глотки, часте відхаркування, рясні виділення слизової або слизисто-гнійної мокроти вранці і протягом дня, нерідко блювотні позиви виникають при утрудненні відтоку секрету з пазухи вперед внаслідок гіпертрофії переднього кінця середньої раковини або наявності поліпів.
Болі в хронічних випадках не досягають тієї інтенсивності, як при гострих процесах. Головні болі нерідко відсутні; у випадках зі стійкою закладеністю носа вони мають частіше розлитої, невизначений характер, але можуть локалізуватися на стороні поразок — в області щелепної пазухи, у скроні або очниці, рідше в області чола — або мати характер невралгій трійчастого нерва.
З хронічним запаленням бувають пов’язані скарги на ослаблення пам’яті, швидку стомлюваність, особливо при розумовій роботі. Нюх може бути ослаблено і відсутні зовсім. Об’єктивно відзначається припухлість щоки і повік. Є відповідна риноскопическая картина.
Лікування в легких випадках може бути консервативним у вигляді промивань верхньощелепної пазухи після проколу з боку нижнього носового ходу і введення в пазуху розчинів антисептиків, антибактеріальних препаратів, протигрибкових та антигістамінних препаратів у поєднанні з УВЧ-терапією або диадинамическим струмом.
Основним же принципомхирургического втручання при гаймориті є створення постійного широкого сполучення верхньощелепної пазухи з порожниною носа. Це може бути здійснено або вненосовым або внутриносовым способом.
В основі рецидирования набряково-катаральних форм після операцій може бути алергічна основа їх розвитку. Після операції поверх пов’язки на щоку кладуть міхур з льодом на 1-2 дні з перервами через 1/2-1 годину для зменшення набряку щоки.
У хворих з перфоративний одонтогенным гайморитом застосовують щадну гайморотомію з подальшим введенням гидрогелей регенкура з діоксидином.
Хворому призначають рідку і негарячу їжу протягом декількох днів. Радикальна операція при хронічному гаймориті в більшості випадків веде до одужання захворювання інших пазух. В основі радикальної операції лежить відшарування м’яких тканин і оголення костнолицевой стінки, через яку проникають в пазуху.
Відшарування проводять після розрізу слизової оболонки ясен під верхньою губою. Видаляють гній і патологічно змінені слизові оболонки. Видаленням частини внутрішньої стінки на рівні нижнього носового ходу встановлюють постійне співустя з порожниною носа. Через неї вводять необхідні лікарські речовини.
https://www.youtube.com/watch?v=videoseries
Хронічні гаймороэтмоидиты можуть протікати як з переважанням запальних, так і алергічних змін. Лікування проводиться комплексне з урахуванням інфекційного або алергічного агента.
Розрізняють місцеві та загальні ознаки гаймориту:
- Головний біль. Біль може бути в проекції ураженої пазухи, може віддавати в скроню, лоб, очі, зуби. Іноді болить вся половина голови вся голова без чіткої локалізації. Характерне посилення болю при нахилах вперед.
- Хворобливість при пальпації в області верхньощелепної пазухи (збоку від носа в подглазничной області).
- Закладеність носа з однієї або обох сторін.
- Виділення з носа слизового або гнійного характеру. При одонтогенних гаймориті виділення мають неприємний гнильний запах.
- Зниження нюху.
- Підвищення температури тіла. Характерно для гострого гаймориту.
- Кашель як наслідок затікання запального секрету по задній стінці глотки.
- Загальна слабкість, нездужання, запаморочення, втрата апетиту.
Симптоми гострого гаймориту
Захворювання починається гостро. Температура тіла хворого підвищується до 38-39С, виражені ознаки загальної інтоксикації, можливий озноб. В окремих випадках температура тіла пацієнта може бути нормальною або субфебрильною. Хворого гайморитом турбують болі в області ураженої верхньощелепної пазухи, виличної кістки, лоба і кореня носа. Біль посилюється при пальпації. Можлива іррадіація в скроню або відповідну половину обличчя. У деяких пацієнтів з’являються розлиті головні болі різної інтенсивності.
Носове дихання на боці ураження порушується. При двосторонньому гаймориті закладеність носа змушує пацієнта дихати через рот. Іноді внаслідок закупорки слізного каналу розвивається сльозотеча. Виділення з носа спочатку серозні, рідкі, потім стають в’язкими, каламутними, зеленуватими.
Симптоми хронічного гаймориту
Як правило, хронічний гайморит є наслідком гострого процесу. В період ремісії загальний стан пацієнта не порушено. При загостренні з’являються ознаки загальної інтоксикації (слабкість, головний біль, розбитість) можливе підвищення температури до фебрильної або субфебрильної.
Для экксудативных форм хронічного гаймориту характерно виділення, кількість якого збільшується в період загострення і стає незначним при поліпшенні стану пацієнта. При катаральному гаймориті відокремлюване рідке, серозне, з неприємним запахом. При гнійній формі захворювання виділення густі, жовтувато-зелені. з’являються рясні тягучі слизові виділення, які підсихають і утворюють кірки в носовій порожнині.
Головний біль, як правило, з’являється лише в періоди загострень хронічного гаймориту або при порушенні відтоку відокремлюваного з верхньощелепної пазухи. Головний біль давить або розпирає, за словами хворих часто локалізується «за очі», посилюється при підніманні століття і тиску на подглазничные області. Зменшується під час сну і в положенні лежачи (полегшення пояснюється відновленням відтоку гною в горизонтальному положенні).
Нерідко хворі хронічним гайморитом пред’являють скарги на нічний кашель, який не піддається звичайному лікуванню. Причиною появи кашлю у даному випадку стає гній, що стікає з гайморової пазухи по задній стінці глотки.
У пацієнтів з хронічним гайморитом часто виявляються шкірні ушкодження напередодні носової порожнини (тріщини, припухлості, мацерації, мокнутия). У багатьох хворих розвивається супутній кон’юнктивіт і кератит.
Діагностика гаймориту
Як виявити верхньощелепної синусит? Для виявлення хвороби застосовують:
- Риноскопию (огляд порожнини носа в спеціальному дзеркалі). Ознаки гаймориту у дорослих на риноскопії: набрякла, гіперемована або синюшна (при алергічному запаленні) слизова оболонка, накопичення слизового або гнійного секрету в середньому носовому ході.
- Огляд стоматолога. Обстеження ротової порожнини допоможе встановити одонтогенний гайморит. На нього вказують наявність свища, гнійні виділення і сам зруйнований зуб, який став причиною недуги.
- Рентгенографію. На знімку можна побачити затемнення верхньощелепної пазухи, і навіть уточнити характер хвороби (гнійний, поліпозний, катаральний або алергічний).
- УЗД і Комп’ютерну томографію. Діагностика гаймориту за допомогою УЗД і КТ допоможе виявити патології не тільки на стінках навколоносових пазух, але і всередині них.
Загальний аналіз крові при гаймориті здають для визначення характеру запалення.
При тривалому процесі та симптоми вираженої інтоксикації організму необхідно провести пункцію з пазухи, під час якої спеціальною голкою беруть зразок рідини, а потім вивчають його під мікроскопом.
Можуть бути ускладнення під час пункції? Так. Бувають випадки, що голка проходить крізь пазуху, потрапляє в очну ямку або тканина щоки і викликає зараження. Рідше зустрічаються такі ускладнення, як повітряна емболія, колапс і шок.
Діагноз гаймориту встановлюється після комплексного обстеження. Найбільш доступні і найбільш часто вживані – це рентген придаткових синусів, риноскопія, загальний аналіз крові.
На рентгенівських знімках можна побачити зниження легкості (пневматизацію) верхньощелепних пазух. На знімку це проявляється затемненням. При наявності запального ексудату визначається рівна горизонтальна лінія як межа між затемненням і повітрям – рівень рідини в ураженому синусі.
При огляді порожнини носа лікарем отоларингологом видно почервоніння, набряк слизової оболонки носа в області середньої носової раковини, гнійні виділення, які посилюються, якщо нахилити голову в бік, протилежний запалення.

З допомогою загального аналізу крові визначається гострота запального процесу – підвищення лейкоцитів і ШОЕ.
Рентген, загальний аналіз крові і передня риноскопія – це рутинні методи, яких у переважній більшості випадків досить для постановки діагнозу гаймориту, особливо при гострому його перебігу.
Але потрібно відзначити, що не завжди можливо спиратися тільки на дані рентгена. Затемнення в пазухах іноді зберігаються тривалий час після перенесеного в минулому запалення і навпаки, нерідко при наявному патологічному процесі рентгенограма може бути не змінена.
Існують більш сучасні методи діагностики, що дозволяють поставити діагноз у сумнівних випадках, а також уточнити природу і стадію запалення в синусах. За показаннями проводяться:
- Діагностична пункція пазухи з бактеріологічним посівом відокремлюваного.
- Рентгеноконтрастне дослідження.
- УЗД придаткових пазух. (Може застосовуватися для діагностики синуситу у вагітних).
- КТ, МРТ придаткових пазух
- Ендоскопічне дослідження, синусоскопія.
- Біопсія та цитологічне дослідження.
Діагноз виставляється на підставі скарг пацієнта, даних зовнішнього огляду (визначається рефлекторне розширення шкірних судин подглазничной області), огляду слизової носової порожнини (запалення, набряк, гнійні виділення з отвору пазухи). На рентгенограмі гайморової пазухи виявляється затемнення. При недостатній інформативності інших методів дослідження виконується пункція гайморової пазухи.
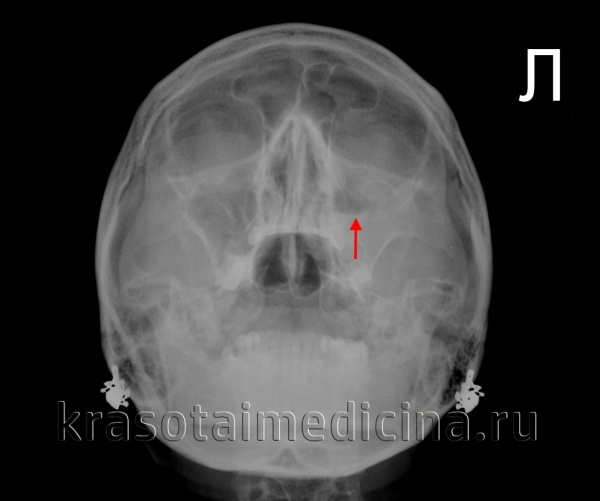
Рентгенограма придаткових пазух носа. Рівень «рідина-газ» у лівої в/щелепної пазусі
Щоб уникнути небезпечних наслідків, лікування має бути не тільки своєчасним, але і ефективним. Для цього необхідна правильна діагностика, яку може виконати тільки лікар. Існує кілька методів виявлення гаймориту.
- Рентгенографія. Не вимагає спеціальної підготовки пацієнта. Допомагає визначити наявність і локалізацію запального процесу (в одній або двох пазухах). Недоліком цього методу є те, що поліпозний вид гаймориту по фото визначити неможливо. Кісти, поліпи і пухлини на знімку нічим не відрізняються від простого набряку.
- Ендоскопія. Процедура проводиться шляхом введення в ніздрі мініатюрної камери, закріпленої на трубці. Дозволяє ретельно оглянути носові раковини і взяти аналізи.
- Комп’ютерна томографія. Допомагає побачити більш детальну картину носових пазух і ходів. Ідеально допомагає визначити види гаймориту і їх лікування. Дослідження дає можливість діагностувати наявність новоутворень і чужорідних тіл, розвиток хронічної форми захворювання, зміна структури тканин.
- МРТ. Показує структурні зміни в найдрібніших подробицях. Недоліком процедури є її висока вартість.
- Бактеріологічне дослідження. Застосовується для визначення типу інфекції, що викликала захворювання.
Можливі ускладнення при гаймориті
Несвоєчасне звернення до лікаря при гаймориті у дорослих, ігнорування захворювання, а також спроба лікувати його виключно народними засобами без контролю медиків можуть призвести до неприємних наслідків. У число таких ускладнень входять:
- Запалення носових пазух.
- Інфекційне запалення мигдаликів або інших органів дихальної системи.
- Отит.
Всі перераховані вище форми захворювання мають досить важкий характер і вимагають тривалого специфічного лікування. Вказати на розвиток даних проблем може посилення симптомів гострого захворювання.
До легких форм ускладнень можна віднести:
- Скупчення гною в надчелюстной порожнини.
- Посилення слизових виділень.
- Набряк носа.
- Утруднене дихання.
Появи ускладнень, є гострий гайморит — небезпечний симптом, але його можна уникнути. Для цього достатньо вчасно почати лікування гаймориту і уважно виконувати всі приписи лікарів.
Чим небезпечний гайморит? Якщо не лікувати цю недугу можливе поширення запалення на навколишні органи і структури:
- на орбіту очі;
- горло (ангіна, фарингіт);
- трійчастий нерв;
- кісткову тканину (остеопериостит);
- ротову порожнину і зуби;
- середнє вухо, що викликає отит.
Чим небезпечний гайморит в запущеній формі? Є ймовірність запалення мозкових оболонок і мозку, що призводить до менінгіту, абсцесу і зараження крові. Такі стани дуже небезпечні і можуть закінчитися летальним результатом.
Гострі і особливо хронічні запалення гайморових пазух призводять до порушення роботи органів дихання, травлення і судинної системи. Запущений гайморит часто стає причиною бронхіальної астми, бронхіту та запалення легенів.
Гайморит у вагітних дуже швидко переходить в хронічну форму і частіше викликає різні ускладнення, які впливають на розвиток плоду. Тому до лікування хвороби майбутнім мамам потрібно ставитися дуже серйозно.
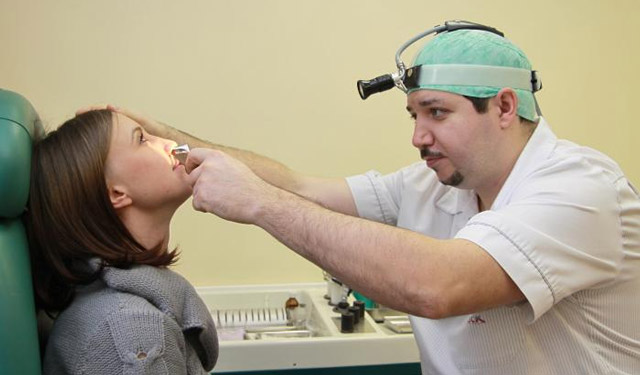
Хронізації хвороби сприяє неправильне лікування або його відсутність. Не проходять запальні процеси в організмі впливають на його роботу і загальний стан людини. Щоб уникнути наслідків гаймориту потрібно вчасно і правильно його лікувати, а також не соромитися звертатися до фахівця. А профілактика ЛОР-захворювань допоможе вам не хворіти взагалі!
Будь-який вид гаймориту вимагає невідкладного звернення в лікарню і початку лікування. При відсутності своєчасної медичної допомоги можуть виникати різні ускладнення і негативні наслідки. Основними з них є:
- перетікання захворювання в хронічну стадію;
- виникнення проблем з органами зору;
- перехід запального процесу на інші органи;
- сепсис;
- менінгіт;
- періостит.
Лікування гаймориту в залежності від форми ураження
Основні цілі лікування гаймориту – це усунення збудника і поліпшення дренажу пазухи. Лікувальні заходи включають в себе загальну протизапальну терапію і місцеве лікування.
При гнійному гаймориті з симптомами загальної інтоксикації організму з перших днів призначаються антибіотики. Як правило, це антибіотики широкого спектра дії, що гальмують розмноження більшості можливих збудників гаймориту.
Це Амоксицилін, Флемоксин, Амоксиклав, Аугментин, Цефазолін, Цефтріаксон, Азитроміцин. Рекомендується до початку призначення антибіотиків провести бакпосів виділень з пазухи для того, щоб в подальшому підключити до лікування той антибіотик, до якого чутлива конкретний збудник, який викликав захворювання. Тривалість антибіотикотерапії при гаймориті зазвичай становить 7-10 днів.
Не обов’язково застосування антибіотиків у вигляді ін’єкцій. Сучасні препарати досить ефективні при прийомі їх всередину у вигляді таблеток або капсул (Амоксиклав, Аугментин, Флемоксин солютаб, Сумамед, Цефалексин, Супракс). Так що лікування гаймориту у неважких випадках можна проводити в домашніх умовах.
Місцеве лікування проводиться з метою зменшення набряку слизової оболонки носа, соустий верхньощелепних пазух, звільнення носа від слизу, розріджують слиз засоби, місцеве антибактеріальне лікування, фізіолікування.
Для зменшення набряку і поліпшення дренажу пазух використовують судинозвужувальні краплі та спреї в ніс. Це загальновідомі препарати короткої дії Санорин, Нафтизин і препарати ксилометазоліну і оксиметазоліну з більш тривалою тривалістю дії – Галазолін, Називин, Назол, Ринорус, Отривин та інші.
Судинозвужувальні препарати можна поєднувати з місцевими антибактеріальними засобами.
Необхідно закапати 3-5 крапель судинозвужувального препарату в ніс або вставити в ніздрю турунду, змочену цим розчином на 2-3 хвилини. Через 10 хв кілька разів глибоко подихати носом, висякатися.
Варіанти промивання:
- Розчин набирається в спринцівку і вливається невеликими порціями в порожнину носа. Голова при цьому нахилена вперед. Кількість розчину для промивання однієї половини носа – 100-150 мл.
- Розчин набирається в долоню і втягується носом.

Після промивання порожнини носа закопуються краплі з антимікробною дією. До таких ліків відносяться антисептики: Діоксидин, Мірамістин, Фурацилін, Хлорофіліпт, а також краплі в ніс з антибіотиком – Изофра, Ципролет, левомицетиновые краплі (останні два випускаються у формі очних крапель, але призначаються і в ніс).
При закапуванні цих крапель голова повинна бути закинута і нахилена в бік ураженої пазухи. Після закапування слід полежати не менше 5 хвилин. Можна застосовувати спреї з антибіотиком – Биопарокс, Фузафунгин, Полидекса.
Через 10-15 хв після закапування антибактеріального препарату рекомендується зрошення порожнини носа аерозолями Каметон, Інгаліпт, Піносол, змазування слизової оболонки носа маззю Бороментол.Добре зарекомендував себе також препарат Синуфорте.
Це екстракт цикламена, є сильним подразником слизових залоз, при застосуванні – потужна стимуляція вироблення слизу, розрідження її і краще відходження з пазух. Можна також застосовувати інгаляції з ефірними маслами (евкаліптова, олія, олія сосни).
Крім антибіотиків при гаймориті призначаються муколітичні препарати, які сприяють розрідженню густого секрету. Це – Синупрет, Геломиртол, Флуімуціл.
Як додаткове протинабряковий засіб призначаються антигістамінні (протиалергічні) препарати: Діазолін, Супрастин, Зіртек, Лоратадин, Цетрин.
Добре зарекомендував себе метод дрібнодисперсного аерозольтерапії за допомогою небулайзера. Небулайзер розпорошує розчин лікарського препарату до найдрібніших частинок, які легко проникають у дихальні шляхи, в тому числі і у придаткові пазухи.
Прогрівання області придаткових пазух можливо на початку захворювання після закапування судинозвужувальних крапель. Прогрівання можна робити за допомогою мішечків з підігрітою сіллю, зварених круто яєць, картоплі.
У більш важких випадках, або коли призначене лікування малоефективне, проводяться лікарські маніпуляції з метою санації запалених пазух. Це різні види промивання пазух без проколу кісткової стінки і пункційні методи.
Зозуля
Промивання носа методом «зозуля» – досить дієвий метод промивання носа і придаткових пазух. Суть методу – вливання антисептичного розчину в одну ніздрю з одночасною аспірацією промивних вод з іншої ніздрі.
При проведенні процедури пацієнт повинен постійно говорити «ку-ку», щоб рідина не потрапила в гортань. Для промивання можуть бути використані розчини фурациліну, хлоргексидину, мірамістину, розчини антибіотиків. До речі, методом «зозуля» можна швидко вилікувати звичайний простудний нежить.
Пункція гайморової пазухи на сьогоднішній день залишається найбільш дієвим методом лікування. Проводиться у випадках гнійного гаймориту, неефективності консервативного лікування протягом декількох днів.

Пункційної лікування
Прокол стінки верхньощелепної пазухи проводиться у місці, де товщина кістки мінімальна, спеціальної товстою голкою під місцевим знеболенням. Відсмоктують шприцом вміст, а пазуха промивається антисептичним розчином, потім в неї вводиться розчин антибіотика.
Процедура неприємна, але полегшення відчувається відразу. Для повного виліковування звичайно потрібно 3-5-7 промивань. Іноді через голку в пазуху вводиться катетер, який залишається там для зручності повторних промивань.
Широке поширення також отримав беспункционный метод промивання пазух – з допомогою синус – катетера «ЯМиК». Принцип цієї процедури – створення в порожнині носа негативного тиску, що дозволяє видалити патологічне відокремлюване з усіх пазух однієї половини носа, а також ввести в них антисептик.
Якщо з допомогою консервативної терапії і промивання пазух не вдається досягти вилікування, вдаються до хірургічних методів лікування. Мета операції – видалити частину зміненої слизової оболонки, яка вже не виконує своїх функцій. Операція показана:
- У випадках хронічного гаймориту, коли запалення торкнулося не тільки слизову оболонку, але і підслизовий шар, окістя або кісткову тканину.
- При гіпертрофічному або поліповому синуситі, коли розростання слизової перекривають вихід з пазухи.
- При необхідності видалення з пазухи сторонніх тіл, найчастіше – пломбувального матеріалу або будь-яких металевих конструкцій, що використовуються в стоматології.
- У випадках неефективності лікування гострого гаймориту іншими способами протягом 4 – 6 тижнів.
- При ускладненнях гаймориту.
Операція при гаймориті може бути ендоскопічної або традиційної хірургічної через широкий доступ.
Ендоскопічна операція менш травматична, проводиться при місцевій анестезії спеціальним назальним ендоскопом. Ендоскоп вводиться через співустя в пазуху і за допомогою спеціальних інструментів проводяться необхідні маніпуляції. Замість хірургічних інструментів може застосовуватися лазер.

Традиційна операція на гайморових пазухах проводиться через розріз у ротовій порожнині або з боку обличчя. Операція проводиться, як правило, під загальним наркозом. Основне показання для таких операцій – це гайморит з ускладненнями (поширення гнійного запалення на кісткову тканину, очну ямку, головний мозок).
Існує безліч рецептів народної медицини від гаймориту, і завжди будуть люди, які віддають перевагу лікуватися не ліками, а дарами природи. Тут необхідно зазначити, що народні засоби бувають досить ефективними і можуть застосовуватися на початку хвороби як самостійне, так і додаткове лікування.
Але все ж розглядати всі ці методи потрібно як засоби від нежиті і катарального гаймориту. При гнійному процесі не варто затягувати із застосуванням антибіотиків. Не варто сильно захоплюватися народними засобами і людям, схильним до алергії.
Для пацієнтів, які віддають перевагу народні засоби можна порекомендувати наступні суміші:
- Сік червоного буряка, сік моркви, сік цибулі, алое і мед у рівних частинах змішати, зберігати в холодильнику до 5 днів. Закапувати по 5 крапель 3 рази на день.
- Сік з листя каланхое. Видавити сік з свіжозрізані листа каланхое, розвести водою 1:1,закапувати в ніс по 10 крапель 3 рази в день. Можна застосовувати при вагітності.
- Сік з коренів цикламена. Бульба або коріння цикламена подрібнити, вичавити сік, розвести кип’яченою холодною водою в пропорції 1:10. Закапувати по 2 краплі 1 раз на день. Не передозувати! Це отруйна рослина.
- Сік алое, мед, сік чистотілу – в рівних частинах. По 5-7 крапель 1-2 рази на день.
- Один з «бабусиних» рецептів лікування гаймориту: 5-6 разів на день жувати медові стільники протягом 15 хв.
- Компреси з чорної редьки. Неочищеную чорну редьку натерти на тертці, отриману кашку загорнути в марлю. Прикласти ці мішечки область гайморових пазух на 5-10 хв, попередньо змастивши шкіру дитячим кремом.
- Промивання носа і закапування відваром трав – звіробою, шавлії, ромашки, деревію, календули.
Процес лікування гаймориту спрямований, насамперед, на зняття набряку слизової оболонки в носовій порожнині і на забезпечення відтоку слизу і гнійних виділень з гайморових пазух. Сьогодні можна зустріти досить багато оголошень про різних медичних засобах, здатних у найкоротші терміни позбавити від цієї недуги.
Але варто уважно ставитися до вибору препарату, адже не кожне ліки корисно і добре настільки, як його рекламують. Сучасні заходи боротьби з гайморитом включають:
- медикаментозну терапію;
- інгаляції;
- промивання;
- фізіопроцедури;
- хірургічне втручання.
Гостра форма
Для зменшення набряку слизової і відновлення нормальної вентиляції пазухи застосовують судинозвужувальні препарати місцевої дії (нафазолин, нафазолин, ксилометазоліну гідрохлорид) строком не більше 5 днів. При значній гіпертермії призначають жарознижуючі препарати, при вираженій інтоксикації – антибіотики. Уникнути несприятливих побічних ефектів і домогтися високої концентрації препарату у вогнищі запалення можна, застосовуючи антибіотики місцевої дії. Після нормалізації температури рекомендовано фізіолікування (солюкс, УВЧ).
Хронічний гайморит
Для досягнення стійкого ефекту терапії при хронічному гаймориті необхідно усунути причини, що сприяють розвитку запалення в верхньощелепної пазусі (аденоїди, хронічні захворювання ЛОР-органів, викривлення носової перегородки, хворі зуби тощо). У період загострення застосовують місцеві судинозвужувальні засоби короткими курсами (щоб уникнути атрофії слизової).
Проводять дренування гайморової пазухи. Промивання пазухи здійснюють методом “зозуля” або синус-евакуації. Для цього використовують дезінфікуючі розчини (фирацилином, перманганатом калію). В порожнину вводять протеолітичні ферменти і розчини антибіотиків. Застосовують фізіотерапевтичні методики (інгаляції, діатермію, ультрафонофорез з гідрокортизоном, УВЧ). Пацієнтам з гайморитом корисна спелеотерапія.
При гнійно-полипозной, полипозной, казеозної, холестеатомной та некротичній формі хронічного гаймориту показано хірургічне лікування. Роблять розтин гайморової пазухи – гайморотомію.
Види і форми гаймориту у дітей і дорослих
Гайморит (лат. слово «highmoritis» складається з двох частин: «highmori» — гайморова пазуха, та закінчення «-itis», яке вказує на запальний процес) – це один з видів синуситу, при якому відбувається запалення верхньощелепних (гайморових пазух, його ще називають верхньощелепної синусит.
Симптоми гаймориту

Знаходяться ці пазухи (або синуси) в товщі верхньощелепної кістки по обом сторонам від носа. Вони являють собою 2 симетричні порожнини, які з’єднані з носовими ходами через протоки. Покриті гайморові пазухи тонкою слизовою оболонкою, що продукує слиз.
При запаленні вона збільшується в 20 разів, в результаті чого відбувається перекриття просвіту пазухи. З-за цього виділяється секрет не може виходити і починає накопичуватися всередині неї, здавлюючи навколишні структури. З часом слиз гусне і перетворюється на гній.
Гайморові синуси беруть участь у процесі голосоутворення і дихання – вони очищають, зволожують і зігрівають надходить по носових ходах повітря. Також у слизовій оболонці розташовані нюхові рецептори. Під час хвороби відбувається порушення всіх цих функцій.
Уражатися може одна сторона верхньощелепної пазухи або дві. Залежно від цього розрізняють односторонній і двосторонній гайморит. Зустрічається це захворювання у дітей і дорослих різного віку. Гайморит у дітей має свої особливості, про нього ви можете прочитати в іншій статті.
Небезпека захворювання полягає в тому, що верхньощелепні пазухи розташовуються близько до таких важливих структур, як очницю і очний нерв, зуби верхньої щелепи, вени і судини, головний мозок. Крім того, вони з’єднані з середнім вухом і носоглоткою, з-за чого запалення може поширитися і на них.
Прогноз гаймориту залежить від ступеня утруднення дихання, інтенсивність гнійного процесу і загальної інтоксикації організму. Перебіг хвороби погіршується при наявності астми або захворювань ШКТ.
Гострий гайморит характеризується набряком і гіперемією слизової оболонки, в результаті чого звужується просвіт пазухи. Потім у ній починає накопичуватися рідина геморагічного характеру, яка пізніше стає гнійною. Тривалість захворювання складає близько 1-2 тижнів.
При хронічному гаймориті спостерігається тривала гіперемія, потовщення слизової оболонки, що призводить до її ущільнення, фіброзу і гіперплазії. Відбувається цей процес протягом тривалого часу, іноді люди хворіють роками. Лікувати його також доводиться довго.
Види хвороби
Залежно від характеру запального процесу виділяють такі види гаймориту:
- катаральний (звичайне запалення слизового шару);
- ексудативний (при якому відбувається скупчення рідини або гною);
- алергічний (набряк є наслідком алергічної реакції);
- поліпозно (з’являється через поліпів – доброякісних утворень з гладкою поверхнею).
За етіологічним ознакою верхньощелепної синусит поділяють на:
- риногенних (виникає на тлі запалення слизової оболонки порожнини носа);
- одонтогенний (специфічний вид, який з’являється при патології зубощелепної системи). Зустрічається частіше у дорослих;
- гематогенний (проникнення інфекції з потоком крові);
- травматичний.
Придаткові пазухи у дітей при народженні знаходяться в зародковому стані, остаточне їх формування відбувається лише до 4-5 років. Тому у дітей молодшого віку гайморит майже не зустрічається.
Особливості перебігу гаймориту у дітей в тому, що розвинутися він може досить швидко, дуже рідко буває ізольованим в одній пазусі. Уражаються, як правило, інші придаткові пазухи (найчастіше виникає гаймороэтмоидит), процес часто носить двосторонній характер.
Також необхідно знати, що у дітей частіше, Чим у дорослих, причиною гаймориту є хламідії і мікоплазми, які мало чутливі до антибіотиків аминопенициллинового ряду. Лікування краще проводити препаратами з групи макролідів – Азитроміцин, Сумамед, Еритроміцин.
Різні засоби нетрадиційної терапії при гаймориті
Звернення до лікаря і точна діагностика необхідні не тільки для того, щоб просто визначити правильний тип захворювання і виключити інші види гаймориту. Симптоми і лікування нерозривно пов’язані між собою.
Більшість видів гаймориту успішно лікується за допомогою терапевтичних методів. Їх метою є:
- забезпечення виходу слизу з пазух;
- санація носа;
- зняття набряку;
- купірування запального процесу;
- знищення патогенних організмів.
У більшості випадків медикаментозна терапія чудово справляється з усіма поставленими завданнями. Для цього застосовуються:
- назальні краплі;
- розчини для промивання носа;
- антибіотики;
- бактеріофаги;
- жарознижуючі;
- протизапальні;
- муколітики.
Будь-який лікарський засіб може призначатися тільки лікарем. Швидке одужання можливе тільки при точному і систематичному виконанні всіх приписів спеціаліста, а також дотриманні дозувань.
Для лікування хронічних гнійних гайморитів серед безлічі сорбитов найбільш відповідним вітчизняним препаратом є регенкур. Механізм терапевтичної дії гідрогелю регенкура, на думку Василенка В. П.
(1998), полягає в тому, що в першій фазі запального процесу набряк ліквідовується за рахунок зменшення вмісту води в тканинах. Він володіє потужним дренирующим дією, видаляючи ексудат, мікроорганізми, клітинні елементи, клітинний детрит, медіатори запалення, низько – і середньомолекулярні пептиди, іони калію, натрію та кальцію, надає мембранопротективное дію за рахунок зниження інтенсивності перекисного окиснення ліпідів.
В якості додаткового компонента частіше використовують діоксидин, стійкий до дії антибіотиків та інших хіміотерапевтичних препаратів. Висока активність цих препаратів дозволяє широко їх використовувати як амбулаторної, так і клінічній практиці.

відбувається посилення відтоку і припливу крові і лімфи за рахунок змінного тиску, що чиниться на тканини. Лікування биовибромассажем повинно здійснюватися у комплексі з антибактеріальною терапією й іншими методами лікування.
Гелій-неоновий лазер застосовується при лікуванні різних форм гаймориту (для впливу на шкіру в проекції пазухи, а також для опромінення слизової оболонки верхньощелепної пазухи за допомогою світловодів, що вводяться в синус після пункції і промивання його).
Поєднане використання методів впливу гелій-неонового лазера, особливо з хірургічним і кріовоздействія, дозволяє швидко усунути стан гіпоксії, набряку та больовий синдром, активізуючи регенеративно-репаративні процеси. Для оптимізації позитивного ефекту запропоновано методи лазерооксигеновоздействия.
При ускладненому перебігу запального процесу можливо використовувати й інші методи квантової гемотерапии: интравенозное опромінення крові гелій-неоновим лазером і опромінення шкіри в області проекції пазухи інфрачервоним лазером.

За особливими показаннями застосовують при ускладненому гаймориті та ультрафіолетове опромінення крові.
Вибір методу лікування повинен визначитися як ступенем тяжкості клінічних проявів, так і наявним арсеналом лікарських засобів.
Тому лікування гаймориту засобами нетрадиційної терапії повинно здійснюватися тільки паралельно (у поєднанні) з засобами традиційної терапії з урахуванням тяжкості клінічних проявів та профілактики можливих ускладнень.
Лікарські рослини, що володіють протизапальною дією, слід застосовувати внутрішньо, як і антибактеріальні засоби — антибіотики, сульфаніламідні препарати. Найбільшим протизапальним ефектом володіють настої з квітів ромашки аптечної, квіток календули, листя шавлії або суміші цих рослин (1 ст. л.
кожної рослини або 1 ст. л. суміші залити 1 склянкою крутого окропу, настоювати протягом 20-30 хвилин, добре обгорнувши; приймати по 1/4 склянки 2-3 рази на день). Рекомендуються також інгаляції (дихати над парою) настоями з цих трав.
Можна в настої додавати кілька крупинок ментолу або кілька крапель йоду. Можна застосовувати інгаляції тільки ментолом (сухий ментол розчинити в окропі і дихати над парою — поки йде випаровування) або картопляним відваром (відварити картоплю в мундирі, злити воду, використовуючи її з невеликою кількістю товченої картоплі).
Багато травники радять лікувати гайморит соком чистотілу. Для цього необхідно закапати в кожну ніздрю по черзі 2-3 краплі соку; коли пройде пощипування, можна закапати в другу ніздрю, лежачи на спині. При попаданні соку в глотку можна ковтати.
Знахарі призначають при гаймориті обліпихова олія по 1-1,5 чайні ложки 2-3 рази в день протягом усього курсу лікування.
Апітерапія при гайморитах проводиться в кількох аспектах:
- по-перше, використовують настої і відвари лікарських рослин, які мають жарознижувальну та протизапальну дію (плодів малини, календули), з медом (1 ст. л. плодів або квітів або їх суміші заливають 2 склянками окропу і настоюють протягом 20-30 хвилин або кип’ятять протягом 5 хв, проціджують і додають 2 ст. л. меду, приймають по 1/2 склянки 3-4 рази на день);
- по-друге, роблять інгаляції: для цього кип’ятять воду в каструлі, туди додають 0,5 ч. л. 30%-ной настоянки прополісу;
- по-третє, використовують квітковий пилок, що володіє антибактеріальним ефектом, застосовують по 40 табл. по 0,5 г в день (в якості підтримуючої дози) в першій половині дня. Не рекомендується застосовувати продукти бджільництва особам з певною алергічною настроєністю і при алергічному гаймориті. Прийом муміє по 0,2 г всередину 1-2 рази на день (за 25 днів на курс лікування) з молоком і медом — небудь з водним розчином у частинах 1:20.

Старовинним знахарськими засобом є щоденне розтирання (але не втирання) гірчичного масла над проекцією гайморових пазух. При регулярному застосуванні є хороший ефект.
Іншим старовинним рецептом є застосування соусу, приготованого з хрону (натертого на тертці) і соку 2-3 лимонів: застосовувати всередину по 1/2 чайної ложки цього соусу вранці натщесерце і в обід протягом тривалого часу, особливо при хронічному гаймориті.
При хронічному негнойном гаймориті показано лікування в лазні, особливо із застосуванням соснових і смерекових відварів.
Негнійний хронічний гайморит можна лікувати рослинною олією (соняшниковою, оливковою, арахісовим). 1 ст. ложка олії береться в рот і сосется, як цукерочка, ковтати масло ні в якому разі не можна. Процедура лікування проводиться легко, вільно, без напруги в протягом 10-20 хв.
При гайморитах застосовують електромагнітне биостимулирование: эбонитовым диском діаметром 110 мм і товщиною 10 мм, відшліфованим з одного боку, гладять по обличчю (лобі, щоках, підборіддя) за годинниковою стрілкою.
При гаймориті використовують наступні точки при точковому масажі та голкорефлексотерапії:1 — верхня точка носогубної борозни;2 -над серединою брови;3 — вершина тімені на лінії, що з’єднує верхівки вушних раковин;4 — у проміжку між 1-м і 2-м пальцями — ближче до другого.
Металлотерапия широко відома, застосовують частіше при хронічних захворюваннях. Так, при хронічному гаймориті використовують аплікації міді — прикладають копійчані монети на очі на ніч.
Профілактика гаймориту у дорослих
Існує кілька правил, виконання яких допоможе знизити ймовірність виникнення гострого гаймориту або рецидивів хронічного захворювання. Необхідно:
- зволожувати повітря в приміщенні;
- робити самомасаж в області гайморових пазух;
- при відчутті дискомфорту в носі – сякатися;
- виконувати вправи дихальної гімнастики.
Якщо уникнути виникнення симптомів захворювання не вдалося, то при перших тривожних проявах необхідно негайно звернутися до лікаря. Забороняється лікуватися від гаймориту за відгуками з інтернету або порад знайомих.
Як уникнути такого неприємного захворювання? Основні принципи профілактики:
- Загартовування організму сприяє підвищенню стійкості до інфекцій.
- Не пускати на самоплив протягом звичайного нежитю. З перших днів захворювання – застосування противірусних препаратів. Промивання носа сольовими розчинами або відварами трав, правильне застосування судинозвужувальних крапель, крапель з ефірними маслами, прогрівання носа, самомасаж точок по обидва боки носа.
- При необхідності антибіотикотерапії не затягувати з початком прийому призначених лікарем засобів.
- Санація зубів і порожнини рота.
- При схильності до частих простудних захворювань можна застосовувати для профілактики імуномодулюючі засоби (Деринат, ІРС-19).
- Планове хірургічне лікування викривлень носової перегородки, поліпів, аденоїдів.
Не варто відмовлятися від призначених пункцій або операції, якщо консервативне лікування неефективне. Недолікований гайморит може призвести до тяжких наслідків або до хронізації. А хронічний синусит – це наявність постійного джерела інфекції, яка може поширитися по всьому організму і викликати захворювання інших органів – нирок, серця, суглобів та інших.
Як запобігти гайморит?
- У першу чергу потрібно своєчасно лікувати захворювання носа та ротової порожнини, так як вони є основною причиною верхньощелепного синуситу.
- Також важливо зміцнювати свій імунітет (приймати вітаміни, загартовуватися, частіше відпочивати і т. д.). Корисно відвідувати оздоровчі курорти.
- Проводити профілактику ГРВІ та уникати контактів з хворими людьми.
- Підтримувати нормальну вологість повітря в квартирі. З цим допоможе зволожувач повітря.
- Якщо у вас заклало ніс із-за алергії, то необхідно з’ясувати, що саме її спровокувало і не контактувати з алергеном.
- Одягатися по погоді, щоб запобігти переохолодженню.

Знаючи, як проявляється гайморит у дорослих і як його лікувати, ви зможете вчасно відреагувати та запобігти розвитку ускладнень.