Види і форми
Легенева форма — туберкульоз легенів, бронхів, плеври, трахеї і гортані, що може протікати з наступного типу:
- первинний туберкульозний комплекс (туберкульозна пневмонія лімфаденіт, лімфангіт)
- туберкульозний бронхоаденіт, ізольований лімфаденіт.
Позалегенева форма:
- Туберкульоз кісток і суглобів;
- шкіри;
- травної системи;
- сечостатевої системи;
- центральної нервової системи і мозкових оболонок.
Найчастішою формою туберкульозу є туберкульоз легень. До появи ВІЛ-інфекції туберкульоз легенів становив 80% всіх випадків захворювання на туберкульоз. Виражене зниження імунітету при Сніді сприяє утворенню позалегеневих вогнищ інфекції
- Первинний туберкульоз розвивається відразу після проникнення збудника в кров та формування невеликий гранульоми, яка загоюється самостійно або трансформується в каверну. З порожнини, заповненої кров’ю, мікроби розносяться по всьому організму з формуванням нових осередків запалення. При відсутності лікування при тяжкому перебігу патології людина гине.
- Про вторинному туберкульозі кажуть, коли перехворіла людина заразився іншим типом туберкульозної мікобактерії і знову захворів, або, коли ремісія обернулася загостренням. Така ситуація більше характерна для дорослих пацієнтів. В легенях утворюються нові вогнища запалення, іноді настільки близько один до одного, що каверни зливаються, і виникають великі порожнини з ексудатом. Людина, що страждає вторинним туберкульозом легень, дуже заразний для навколишніх. При кашлі з мокротою в повітря постійно виділяються бактерії.
В розвитку туберкульозу виділяють фази інфільтрації, розпаду, обсіменіння, розсмоктування, ущільнення, рубцювання і звапнення. Щодо виділення бактерій розрізняють відкриту форму (з виділенням бактерій, МБТ-позитивну) і закриту (без виділення МБТ-негативну).
Туберкульоз вважається у відкритій формі, якщо хворий виділяє мікобактерії зі слиною, мокротою або виділеннями з інших органів. Виділення бактерій виявляється при посіві або мікроскопії виділень хворого.
Закритий туберкульоз
При закритій формі патології виділення мікробів відсутня, симптоми захворювання розпливчасті, вони нагадують ознаки застуди. В цьому випадку досить складно встановити факт захворювання на туберкульоз.
Виявлення туберкульозу у дітей різного віку
Проведенням діагностики туберкульозу у дітей займаються педіатри. Своєчасне виявлення туберкульозу у дитини — завдання, що стоїть перед кожним дитячим лікарем. У поліклініках є люди, які відповідають за профілактичні заходи, спрямовані на боротьбу з туберкульозом.
Щорічне проведення туберкулінової діагностики у малюків і флюорографії у дітей з 15-річного віку допомагає вчасно розпізнати початкову стадію захворювання.
Якщо лікар рекомендує відвідати фтизіатра, тому що реакція Манту була позитивною, то батьки зобов’язані провести всю рекомендовану діагностику для дитини. Вона не відрізняється від обстеження для дорослих, але з урахуванням особливостей дитячого організму.
Основне завдання діагностики туберкульозу – виявлення її збудника. У напрямку можуть зазначатися різні абревіатури:
- BK (БК) – бацили Коха;
- МБТ – мікобактерії туберкульозу;
- КУМ – кислотостійкі мікобактерії;
- КУБ – кислотостійкі бактерії.
Ці абревіатури позначають одне і те ж: біологічний матеріал (наприклад, харкотиння) повинен бути проаналізований для виявлення самих збудників захворювання.
Лабораторний посуд для аналізу мокроти
Основне дослідження для виявлення відкритих форм інфекції – аналіз харкотиння на БК (КУМ, КУБ). Щоб правильно здати його, потрібно знати декілька правил:
- Збір мокротиння проводиться або в одноразові пластикові контейнери, або в скляні банки з щільно закручується кришкою (такі ємності після дезінфекції можуть використовуватися неодноразово). Посуд для збору мокротиння має широке горлечко.
- Мокротиння збирається в окремому приміщенні поліклініки або лікарні, якомога далі від інших людей. Під час її відходження у хворого дуже великий ризик зараження оточуючих.
- Для дослідження необхідно як мінімум 3 зразка. Перший з них беруть одразу при зверненні, для другого видають пробірку для добового збору мокротиння; третій беруть на другий день, коли пацієнт знову приходить до лікаря.
- В стаціонарі за перший день беруть 2 зразка мокротиння з інтервалом 2 години; після цього пацієнтові видають посуд, щоб він зібрав ранкову мокротиння.
- Перед відкашлюванням мокротиння необхідно зробити кілька глибоких вдихів.
- Збір мокротиння проводиться в присутності медсестри.
- Дослідження мокротиння необхідно не тільки для діагностики туберкульозу, але і для визначення лікарської стійкості збудника.
Після фіксації і забарвлення мокротиння лаборант переглядає її під мікроскопом і підраховує кількість виявлених мікобактерій. Якщо як мінімум в 300 полях зору виявлено 3 і менше кислотостійких мікобактерій, то захворювання вважають непідтвердженими, а в бланку аналізів пишуть «МБТ (БК, КУМ і т. д.) не виявлено».
- Якщо в 300 полях зору знайдено від 4 до 9 мікроорганізмів, результат вважають недостатньо позитивним, то є сумнівним, і записують його як відношення виявлених мікробів до кількості переглянутих полів зору (наприклад, 5/300), при цьому загальну реакцію оцінюють як 1 .
- Якщо лаборант переглянув 100 полів зору і бачить, що всього налічується як мінімум 10 збудників, він ставить результат 1 .
- Якщо в кожному полі зору перебуває до 10 бактерій, то можна переглянути лише 50 полів і поставити 2 .
- Нарешті, якщо мікобактерій дуже багато, в кожному полі зору більше 10, то переглядають як мінімум 20 полів і ставлять 3 . Це найбільш заразна форма хвороби.
Додаткові характеристики мокротиння при туберкульозної інфекції (неспецифічні, можуть спостерігатися і при інших захворюваннях):
- консистенція в’язка;
- колір частіше білий, можуть бути «рисові вкраплення», а також прожилки крові;
- кількість за добу становить 100 – 300 мл
Такий метод може використовуватися при відсутності добре відокремлюваного мокротиння. Лаборант одягає медичну маску, захисні окуляри та закриту медичний одяг. Пацієнт відкриває рот, його мову витягується вперед пінцетом.
Одночасно до задньої поверхні ротоглотки, ближче до гортані, вводиться стерильний тампон. При подразненні стінки дихальних шляхів виникає рефлекторний кашель, під час якого і збирають матеріал.
- Промивна рідина з бронхів
Метод точніший, Чим аналіз мокротиння. Однак його не можна використовувати при дихальної або серцевої недостатності, у людей з астмою, а також з великою обережністю застосовувати у літніх. Дихальні шляхи анестезируются з допомогою спрею з знеболюючим речовиною.
Використовуючи спеціальний шприц, в гортань пацієнту вводять 20 мл теплого стерильного фізрозчину. Такий прийом підсилює бронхіальну секрецію і сприяє відходженню мокротиння. Пацієнт відкашлюється, і отриману рідину направляють в лабораторію. При посіві промивних вод частота виявлення збудників інфекції збільшується на 20%.
- Промивна рідина з шлунка
Обстеження застосовується у дітей, які не вміють відкашлюватися, а також у дорослих при малій кількості мокротиння. Пацієнт натще випиває склянку кип’яченої води. Потім у шлунок вводять зонд (тонку трубку) і відсмоктують шприцом вміст.
Спинномозкова рідина досліджується при підозрі на туберкульозний менінгіт (запалення мозкових оболонок). Цей аналіз необхідно провести в перші ж дні захворювання. Лікар робить стерильною голкою прокол в області хребта і збирає витікає рідина.
Одночасно фахівець відзначає швидкість витікання: якщо ліквор тече струменем, це говорить про небезпечне підвищення внутрішньочерепного тиску. Спинномозкову рідину збирають в дві пробірки. Одну залишають у холодильнику, і через 12 – 24 години в ній стає видно павутиноподібна плівка, утворена мікобактеріями. Матеріал з іншої пробірки досліджують у лабораторії.
При неясному діагнозі для виявлення мікобактерій використовується бронхоскопія. Це огляд внутрішньої поверхні бронхів за допомогою оптичного приладу. Під час дослідження лікар бере шматочок тканини стінки бронха (біопсію).
Також в бронхи заливають невелику кількість фізіологічного розчину, а потім відсмоктують отриману рідину. Це дослідження проводять при підозрі на туберкульоз і відсутності в трьох аналізах мокротиння КУМ – кислотостійких мікобактерій.
- Аналіз плевральної рідини
При туберкульозної інфекції нерідко в порожнині навколо легенях накопичується рідина, яка може містити мікобактерії. При будь-якому плевральному випоті необхідно визначення причини такого стану. Чим більше буде отримано рідини, тим більше ймовірність виявлення в ній мікобактерій.
Ці дослідження виконуються в стаціонарі спеціально навченим персоналом. Їх суть – в отриманні зразків тканин з допомогою особливої голки. Біопсія легень може бути виконана і під час операції на цьому органі.
Виявлення мікобактерій – основний метод діагностики захворювання. Аналізи для виявлення туберкульозу поділяються на 3 групи:
- Мікробіологічні: бактериоскопические (забарвлення по Циль-Нільсену і фарбування флюорохромами (світяться барвниками)) і культуральні (посів матеріалу на щільну або рідку живильне середовище).
- Біологічні (зараження матеріалом від хворого морських свинок).
- Молекулярно-генетичні (полімеразна ланцюгова реакція – ПЛР; лигазная ланцюгова реакція – ЛЦР).
В лабораторії мокротиння або інший матеріал піддається мікроскопії. Лаборанти готують мазок, який забарвлюється особливими барвниками, і вивчають під мікроскопом. При великій кількості мікробактерій вони добре помітні.
Мікобактерії в харкотинні
Підвищує точність діагностики культуральний метод – посів матеріалу на живильне середовище. Навіть невелика кількість бактерій, потрапивши в сприятливі умови, починають розмножуватися, утворюючи скупчення – колонії.
Потім отримані зразки вивчають під мікроскопом та іншими способами. Точний аналіз на туберкульоз – культуральне дослідження, тобто посів на живильне середовище. Тривалість такого обстеження досягає 2,5 місяці.
Якщо за цей час колонії мікобактерій на живильному середовищі не утворилися, значить, у матеріалі збудника не було. Самий точний аналіз – біологічний, тобто зараження лабораторних морських свинок.
Експрес-аналіз на туберкульоз, причому один з найточніших – метод ПЛР (полімеразної ланцюгової реакції). Його суть – знаходження в мокроті генетичних фрагментів, специфічних для збудників туберкульозу.
Таке дослідження займає не більше 6 годин і дозволяє виявити збудника навіть при його незначній кількості. Однак ПЛР залишається лише додатковим методом діагностики. Її результати враховуються одночасно з іншими даними, оцінкою ефективності лікування і так далі. Тільки на дані ПЛР для виявлення інфекції орієнтуватися не можна.
Позитивна ПЛР при негативному культуральном дослідженні відзначається у 50% людей, які контактували з бактеріями в побуті (громадський транспорт і так далі) і у 80% людей, у яких туберкульоз протікав приховано, без рентгенологічних змін в легенях, і не був діагностований.
Основні ознаки туберкульозу у дорослих і дітей
Коли для бактерій є всі умови для розмноження, вони спочатку вражають тканини легенів. Поступово потрапляють у кров і починають зараження внутрішніх органів. Інкубаційний період продовжується до двох років, при цьому хворий не заражає оточуючих.
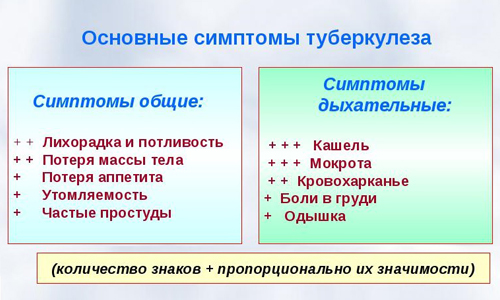
Перші ознаки наявності туберкульозу легенів такі:
- Почуття слабкості, швидка стомлюваність, відчутне зниження працездатності.
- Задишка, постійна субфебрильна температура і кашель з мокротою.
- Рясне потовиділення, особливо вночі, різка втрата ваги, тахікардія, набряк лімфовузлів, біль у грудях.
- Людина, яка хвора на туберкульоз має втомлений вигляд, загострені риси обличчя, на щоках грає нездоровий рум’янець.
Першою ознакою, що змушує запідозрити недобре, є збільшення в розмірах лімфовузлів пахвовій, надключичной або шийної груп. Варто підкреслити, що збільшення лімфатичних вузлів частіше обмежується тільки однією зоною. Вузли не спаяні між собою і з навколишньою тканиною, безболісні.
У теж час, загальний аналіз крові залишається без виражених змін, характерних для запалення. Навпаки, в крові визначають анемію і зниження кількості лейкоцитів (лейкоцитопенія).
При попаданні в організм вона заражає всі внутрішні органи людини, але спочатку впливу піддаються легені і лімфатичні вузли. Нерідко інфікуються і кишечник.
Небезпека хвороби — це тривале не прояв симптомів. Мікроорганізми збудника можуть перебувати в гортані протягом року, і при цьому не проявляти ніяких ознак. Найбільше інфікування схильні діти, з цієї причини в школах, дитячих садах регулярно проводяться медогляди і робляться реакції манту.
Стан хворого поступово погіршується, пропадає апетит, зменшується різко маса тіла. Шкіра набуває бледноватый відтінок, постійне відчуття слабкості, зниження працездатності, може боліти горло.
Важливо, що у дорослих пацієнтів ознаки не так сильно виражені, як у малюків. В більшості випадків їх можна сплутати з іншими хворобами.
Основні симптоми туберкульозної інфекції:
- кашель будь-якої форми, може бути з мокротою або без, сухий;
- задишка — робота легеневої системи порушена, і туберкулезник постійно відчуває нестачу кисню;
- збільшення лімфатичних вузлів;
- хриплость — під час обстеження, при прослуховуванні легенів, лікар чує хрипи. Дихальна система повністю змінюється;
- активне зменшення маси тіла — при непояснених причинах хворий за короткий проміжок часу втрачає у вазі приблизно 10 кг;
- температура — на перших етапах розвитку захворювання даний симптом може бути відсутнім, або підвищуватися тільки у вечірній час до 37 градусів. На останній стадії, температура піднімається до + 40С.
Серологічні тести
Серологічне тестування крові на туберкульоз не дає точної діагностичної інформації, тому на практиці має невелике значення, хоча фахівці постійно шукають способи, що дозволяють швидко діагностувати це захворювання (особливо позалегеневі форми).
Аналіз крові на антитіла до збудника туберкульозу ґрунтується на виявленні імунних білків до цього мікроорганізму. Існує 2 основних методи виявлення імуноглобулінів проти кислотостійких мікобактерій:
- туберкулінодіагностика (реакція Манту) зберегла значення тільки у дітей та підлітків; у дорослих вона не дозволяє відрізнити стан інфікованості та захворювання;
- аналіз на туберкульоз замість Манту – ІФА, або імуноферментний; заснований на виявленні антитіл у біологічному матеріалі; використовується тільки для скринінгу (швидкого масового обстеження) та відбору пацієнтів для більш детального обстеження.
Це найбільш сучасний аналіз на туберкульоз. Його також називають T-SPOT. Суть тесту:
- при наявності в організмі мікобактерій на них реагує імунна система;
- ця реакція полягає у виділенні деякими Т-лімфоцитами гамма-інтерферону;
- суть тесту – у визначенні числа таких активованих лімфоцитів.
Спот-аналіз дозволяє виявити бактерії навіть у дуже невеликій кількості. Його використовують для виявлення латентних, прихованих форм хвороби, а також для діагностики патології у людей з ослабленим імунітетом (наприклад, на тлі Сніду).
Чутливість, тобто здатність виявити інфекцію, у СПОТ-аналізу досягає 96%, навіть при позалегеневих формах хвороби. Для порівняння, чутливість реакції Манту становить менше 70%. Т-СПОТ випускається у Великобританії.
QuantiFERON-TB Gold in-test Tube – ще один сучасний метод виявлення туберкульозу крові. Як і Т-СПОТ, його використовують при високому ризику зараження (наприклад, проживання в сім’ї хворого) в поєднанні з негативною пробою Манту. Проводиться така тест-система в Австралії.
Існують тести для одночасного швидкого виявлення туберкульозу та стійкості його збудника до рифампіцину ізоніазиду і рифампіцину. Ними користуються у великих протитуберкульозних центрах. Це INNO-LiPA Rif, TB kit і GenoType MTBDRplus. Однак вони не можуть використовуватися для підтвердження діагнозу хвороби.
Причини захворювання, шляхи зараження
Хвороба розвивається після інфікування організму людини туберкульозної бактерією Mycobacterium або паличкою Коха. Даний мікроорганізм стійкий до впливу зовнішнього середовища, високотемпературного впливу, довго зберігає життєздатність при знижених температурах.
Паличка Коха не вважається высококонтагиозным інфекційним агентом, хоча носій інфекції з відкритою формою захворювання поширює бактерії в навколишнє середовище, імовірність захворіти після контакту зі збудником і його проникнення в організм у здорової людини вкрай невисока.
Туберкулезник (туберкульозний хворий) у більшості випадків не потребує стаціонарного лікування в неактивній формі хвороби і не обмежений у пересуванні, соціальної активності. При постійному побутовому контакті, в сім’ях, де є хвора на туберкульоз людина, рекомендується приділяти увагу не тільки його здоров’ю, але і подержанию гігієни, заходів по посиленню імунітету інших членів сім’ї і регулярним перевіркам реакції організму на пробу Манту для виявлення можливого зараження на самих ранніх стадіях.
Основною причиною розвитку недуги вважається микробактерия Коха, яка після проникнення в організм людина може довгий час ніяк себе не проявляти. Активізація бактерії відбувається тоді, коли імунна система людини не має достатньо ресурсів для знищення хвороботворного мікроорганізму.
Особливість інфекційного захворювання в тому, що якщо імунна система її відразу не знищить, збудник живе довгі роки. Інкубаційний період при закритій формі триває кілька років.
Резервуаром і джерелом інфекції зараження туберкульозом є хворі люди (найчастіше зараження відбувається при контакті з хворими на туберкульоз легень у відкритій формі – коли туберкульозні бактерії виділяються з мокротинням). При цьому реалізується респіраторний шлях зараження (вдихання повітря з розсіяними бактеріями).
Хворий з активним виділенням мікобактерій і вираженим кашлем здатний протягом року заразити більше десятка осіб.
Ознаки туберкульозу виявляються однаково часто у людей різного віку, як у новонароджених, так і у літніх пацієнтів. Основними джерелами розповсюдження інфекції, як правило, стають хворі люди, а також м’ясо і молоко від тварин, які хворі на туберкульоз. Найбільш часто туберкульоз передається повітряно-крапельним шляхом.
Ризик захворіти істотно залежить від віку хворого. Серед інфікованих захворюваність на туберкульоз найбільш висока в юнацькому та молодому віці. У жінок більшість випадків захворювання припадає на вік від 25 до 34 років, в цьому віці жінки хворіють частіше за чоловіків.
Фактори, що сприяють розвитку захворювання:
- Часте відвідування громадських місць, транспорту, медичних установ,
- Зниження імунітету,
- ГРВІ,
- Емоційне перенапруження,
- Авітаміноз,
- Кахексія,
- Перевтома,
- Цукровий діабет,
- Спадкова схильність,
- Тривале лікування гормонами, цитостатиками та іншими імуносупресорами,
- Куріння.
- Від людини до людини туберкульоз передається повітряно-крапельним шляхом, тобто заразитися ви можете навіть без безпосереднього контакту з хворим, а просто перебуваючи з ним в одній кімнаті.
- У деяких випадках інфікування відбувається через харчові продукти та інші предмети, які заражені паличками Коха.
- Якщо збудники туберкульозу потрапили в організм з їжею, то туберкульоз у дітей і дорослих вражає шлунково-кишковий тракт, а не легкі, як це відбувається при вдиханні зараженого повітря.
Реальний ризик захворіти туберкульозом найчастіше мають лише люди зі зниженим імунітетом.
- Діти молодшого віку.
- ВІЛ-інфіковані.
- Люди недостатньо харчуються, відчувають часті переохолодження.
- Люди, що живуть в сирих, погано опалювальних і провітрюваних приміщеннях.
Крім того, ризик заразитися багаторазово збільшується при тісному і тривалому контакті з хворими активними формами туберкульозу.
Скільки коштують аналізи на туберкульоз
Загальний аналіз крові туберкульоз не покаже. Однак при цьому захворюванні можуть виявлятися деякі відхилення, які можуть навести на думку про захворювання:
- незначне зниження кількості еритроцитів і гемоглобіну може бути ознакою кишкового або легеневої кровотечі, а також фіброзно-кавернозної форми хвороби;
- збільшення кількості паличкоядерних нейтрофілів (зсув формули вліво, доходить до 20% паличкоядерних форм), плюс відсутність еозинофілів і зниження кількості лімфоцитів і моноцитів;
- підвищення ШОЕ до 40 – 80 мм/год.
Аналіз сечі зазвичай не змінюється. У біохімічному аналізі крові при легеневому туберкульозі можна виявити:
- зниження рівня загального білка та альбуміну;
- зниження рівня натрію в сироватці крові;
- підвищення рівня АЛТ, АСТ;
- незначне підвищення в крові рівня кальцію.
Нижче ми наведемо таблицю, де вкажемо вартість найбільш популярних досліджень в мережевих лабораторіях.
| Аналіз | Лабораторія | Ціна, руб. |
| ПЛР (мокрота) | Інвітро | 715 |
| Хелікс | 390 | |
| Т-СПОТ | Інвітро | 7950 |
| Хелікс | 8500 | |
| ІФА (визначення імуноглобулінів) | Інвітро | 1610 |
| Хелікс | 975 | |
| Аналіз мазка під мікроскопом | Гемотест | 380 |
Безліч людей впевнене в тому, що туберкульоз страждають нижчі верстви населення. Але, це не відповідає дійсності. На інфікування не впливає ні статус, ні фінансове благополуччя. Заразитися паличкою Коха може будь-яка людина, у якого ослаблена імунна система.
Лікування туберкульозу досить тривалий процес, а в запущеній формі призводить до легеневого кровотечі. Так як мікроорганізми швидко втрачають чутливість до антибіотиків. Вченим потрібно постійно вдосконалювати препарати. З цієї причини легше запобігти розвиток інфекційного захворювання.
Дітям та підліткам до 18 років обов’язково кілька разів на рік робиться проба на реакцію. З дитинства всім знайома пуговка, допомагає медикам вчасно діагностувати захворювання. Після досягнення повноліття людям необхідно два рази на рік робити флюорографію.
При перших ознаках наявності інфекційних бактерій в організмі необхідно звернутися до лікаря. Він призначить повне і комплексне обстеження, які допоможуть виявити наявність захворювання.
У дитячому віці інфікування перевіряється за допомогою туберкулінової проби. Процес розвитку мікроорганізмів у дитини значно вище, з цієї причини тестування дозволяє виявити наявність вірусу.
Реакція визначається по розмірах папули, ще її можна називати ґудзиком. Розшифровку проводить медичний працівник. Коли діаметр перевищує 5 мм, то є ймовірність, що дитина хвора. Позитивна реакція на манту не завжди свідчить про зараження. Але зволікати не можна, і для підтвердження потрібно пройти різні варіанти діагностики.
Дорослим для виявлення палички необхідно зробити флюорографію, а також гемотест з допомогою яких можна виявити ознаки інфекції в легенях. Коли у лікаря присутні сумніви в правильності діагнозу чи потрібно визначити стадію хвороби, то проводиться розширене обстеження легеневої системи — рентгенографія.
Для встановлення точного діагнозу і виявлення чутливості бактерій до препаратів призначаються лабораторний аналіз крові на туберкульоз, також необхідно здати на дослідження сечу.
Здача аналізу носить значною мірою інформативний характер діагностування. По ньому можна визначати вміст в даху ШОЕ. При інфікуванні цей показник високий, але по мірі лікування він знижується, і клінічна картина змінюється.
При кров’яному діагностуванні використовується кілька методів лабораторного дослідження, в тому числі і gemotest. У вагітних жінок аналіз крові не показує наявність палички Коха.
ПЛР-діагностика
Плр при обстеженні на туберкульоз — це полімеразна ланцюгова реакція організму на збудник. Цей вид діагностики крові дозволяє більш точно визначити інфікування хворого. Метод використовується при дослідженні сечі, мокротиння, мазка.
Переваги способу:
- швидкий полімерний результат, проводиться протягом 4 годин і видається бланк готових аналізів;
- знаходить днк бактерій в організмі;
- можливо виділення молекули бацили;
- визначення чутливості палички Коха до антибіотиків.
ПЛР дослідження з високим ступенем ефективності дозволяє виявити збудника інфекційного захворювання. PCR використовуються для контролю над терапевтичним лікуванням, а також для діагностування випадків повторного зараження.
Загальний аналіз крові
Еозинофіли. При туберкульозі їх рівень в організмі підвищується. У дітей аналіз може бути збільшення норми на 8%, а у дорослих пацієнтів на 5%;
ШОЕ. Так називається швидкість осідання еритроцитів. Показники аналізу крові на ШОЕ при туберкульозі збільшуються на 50 мм/год. А норма при цьому 20 мм/год. Важливо, що еритроцити підвищуються у жінок при вагітності і при інших захворюваннях. Тому для підтвердження необхідно провести інші види аналізів
Діагностувати хворобу за допомогою біохімічного лабораторного дослідження важко. Він допомагає в комплексі з іншими методами діагностики поставити точний діагноз, виявити зміни в складі білка.
Найчастіше біохімія використовується для контролю за терапією, або для виявлення побічних ефектів від прийнятих антибіотиків.
ІФА — це аналіз на антитіла. Такий спосіб допомагає встановити присутність імуноглобуліну по відношенню до поличці Коха. Нерідко використовується в якості альтернативного дослідження на реакцію Манту.
Імуноферментний аналіз неспроможний виявити ступінь розвитку захворювання. Крім того, антитіла до туберкульозу знаходяться в організмі не у всіх випадках свідчать, що пацієнт інфікований. Цей метод дозволяє діагностувати туберкульоз суглобів.
T-SPOT аналіз
Назва ЅРОТ позначає пляма, а буква Т увазі імунні клітини. При обстеженні за допомогою t-spot аналізу медики можуть підрахувати кількість плям, що утворюються в імунних клітинах. Метод дозволяє з достовірністю в 97% виявити захворювання, і може робитися замість Манту.
Перевага Спот, що він не має жодних протипоказань. а також його роблять пацієнтам з хронічними захворюваннями. Це можуть бути наступні патології — цукровий діабет, ВІЛ. Тест не дає хибнопозитивної результату, з цієї причини його можна назвати найбільш ефективним методом діагностики.
Для аналізу хворому необхідно самостійно зібрати мокротиння. При відсутності відхаркування потрібно приймати мікстуру. Досліджуваний матеріал в лабораторії поміщається на спеціальне скло, після чого за допомогою реагенту його забарвлюють і вивчають під мікроскопом.
Такий аналіз слизу дозволяє лікарю протягом двох годин отримати інформативність про стан здоров’я пацієнта, і може замінити ОАК. У такого обстеження є недолік — це неможливість визначити захворювання у людей, які страждають на ВІЛ. Похибка виявлення інфільтративного туберкульозу становить порядку 40%.
Культуральний спосіб призначається після того, як в аналізі мікроскопії були виявлені бактерії. Мазок поміщається в спеціальне середовище, де встановлений потрібний температурний режим, там бактерії починають активно рости.
Цей метод дозволяє виявити шкідливі мікроорганізми і встановити їх вид.
Метод Ціля-Нільсена
Застосовується для фарбування в лабораторії слини. Такий спосіб допомагає виявити збудників полички. Початковий зразок обробляється фуксином і нагрівається пальником. Процедура повторюється кілька разів, після чого надлишки розчину змиваються водою.
Далі мазок за допомогою сірчаної кислоти знебарвлюється. На останньому етапі відбувається фарбування метиленовим синім кольором. До цього розчину чутливі всі мікроорганізми крім туберкульозних.
Дослідження сечі
Аналіз сечі здається в ранковий час натщесерце. В лабораторії проводиться перевірка на наявність ознак амілоїдозу. При туберкульозі порушується робота нирок. Тому присутність мікробактерій можна виявляти в сечовивідних шляхах.
Методика дозволяє спостерігати за бактеріями, а також їх змінами в живому стані. Для обстеження використовується спеціальний фазово-контрастний апарат. При цьому людина не отримує випромінювання.
Коли у хворого відсутня мокрота, лікар прописує мікстури і препарати, які подразнюють слизову оболонку. Також для дослідження береться змиву з бронхів.
При фарбуванні уражених місць, під ультрафіолетовими променями бактерії починають світитися. За короткий час лікар обстежує великий ділянку. Що підвищує можливість з точністю визначити стадію захворювання в хребті.
За відгуками більшості лікарів, лікування туберкульозу займає багато часу, а також дорого за вартістю. З цього, не забувайте проходити планове комплексне обстеження, щоб виявити захворювання на ранньому терміні. А дітям рекомендується робити протитуберкульозну щеплення.
Розвиток туберкульозу: ознаки і симптоми різних стадій захворювання
У туберкульозу може бути безліч масок, і, як вже зазначалося, це вказує на те, що прояви цього захворювання можуть бути самими різними, з-за чого можна припустити актуальність зовсім іншого захворювання.
Клінічні ознаки проявляються далеко не відразу, а лише коли збудник хвороби проник в струм крові або вразив більшу частину легенів. Спочатку симптоми туберкульозу слабко виражені, але по мірі прогресування хвороби вони стають більш вираженими. Основними ознаками в гострий період вважаються наступні симптоми:
- кашель з виділенням мокротиння, який триває більше 3-х тижнів;
- домішки крові у мокроті;
- підвищення температури до субфебрильної;
- зниження маси тіла;
- підвищена стомлюваність;
- відсутність апетиту;
- різкі зміни настрою;
- підвищена дратівливість;
- зниження працездатності.
Прояви симптомів туберкульозу безпосередньо залежать від того, де саме в організм впроваджуються мікобактерії, мають місце ускладнення, а також від інших факторів. Туберкульоз розвивається досить повільно, іноді недуга може тривати навіть десятиліттями.
Важливо! Симптомокомплекси, що вимагають невідкладного обстеження на туберкульоз
Симптоми запального бронхолегеневого захворювання:
- Триває довше 3 тижнів кашель з виділенням мокротиння
- Кровохаркання, легенева кровотеча
- Болі в грудній клітці, що виникають при диханні
Інтоксикаційні симптоми (які проявляються довше 3-х тижнів):
- Гіпертермія;
- підвищена пітливість, особливо нічна
- Слабкість, підвищена стомлюваність
- Зниження ваги
Симптоми позалегеневого туберкульозу залежать від локалізації хвороби і ураженого органу:
- Туберкульоз органів травлення – характеризується періодичним порушенням стільця, здуттям живота, болем в області кишечника, домішкою крові в калі, високою температурою тіла до 40 градусів.
- Туберкульоз кісток. Така форма хвороби зустрічається досить часто. В більшості випадків вражає чоловіків, жінок, але може виникати і в дитячому віці. Виявляється, як ускладнення вогнища інфекції, яка вже присутня в організмі. Спочатку патологія протікає як ізольованого кісткового вогнища, потім руйнує навколишні тканини.
- Туберкульоз ЦНС. Тут уражається оболонка мозку, тобто розвивається туберкульозний менінгіт, також може сформуватися туберкулема в речовині головного мозку. Симптоматика може бути самою різною, зокрема це головний біль, порушення чутливості, свідомості, психіки, порушення в рухах очних яблук та ін.
- Туберкульоз шкіри. В даній формі захворювання супроводжується появою щільних вузликів і ущільнень, локализуемых під шкірою, вони проривають шкіру, вивільняючи тим самим, казеозні білуваті маси. Разом з тим допускаються певні відступи від загальної картини по цій формі захворювання, тому воно може проявлятися по-різному.
- Туберкульозний менінгіт. Рідко зустрічається форма туберкульозу, яка часто виникає у дітей в ранньому віці. Спочатку у дитини починає змінюватися поведінка, що проявляється ряд симптомів загального нездужання, субфебрильна лихоманка. У процесі розвитку недуги дитина страждає від світлобоязні, головного болю, сонливості, судом. Пізніше уражаються черепні нерви, розвивається кома.
- Туберкульоз сечостатевої системи зазвичай супроводжується каламутній сечею з присутністю в ній крові, частим і хворобливим сечовипусканням, ниючими болями внизу живота, кров’янистими виділеннями, болючим здуттям мошонки з ексудатом;
Мікробіологічна діагностика туберкульозу
Діагностика туберкульозу легень – надзвичайно важливий компонент масових заходів, спрямованих на зниження інфікування, захворюваності, інвалідності, смертності від цього серйозного недуги. Запідозрити його можна на підставі ряду симптомів, які, не будучи специфічними, все ж підштовхнуть обстеження в потрібному напрямку і дадуть можливість вчасно взятися за лікування.
Діагностика включає:
- Проба Манту, вона ж туберкулінова проба. Мета проби – визначення напруженості імунітету до мікобактерій туберкульозу. Введення під шкіру крихітній (0,1 мл) порції туберкуліну дозволяє сказати, чи є в організмі мікобактерії. Через пару днів в місці ін’єкції з’являється «пуговка» — незначне ущільнення шкіри з почервонінням, розмір шкірного освіти залежить від кількості імунних клітин, «знайомих» з мікобактерією.
- Флюорографічне обстеження легень – рентгенологічний метод обстеження, який проводиться у дорослих для виявлення туберкульозу легенів. Також флюорографія проводиться і у підлітків, починаючи з 15 років. У разі захворювання на рентгенівському знімку визначаються вогнищеві або інфільтративні зміни.
- Аналіз мокротиння на наявність мікобактерій – важливий лабораторний метод, при якому визначається відкрита або закрита форма туберкульозу легенів.
Запідозрити туберкульоз допомагає загальний аналіз крові, в якому у разі інфекційного процесу відбувається зниження кількості лейкоцитів та підвищення ШОЕ (швидкість осідання еритроцитів).
Мікробіологічна діагностика дуже важлива для виявлення захворювання. Застосування бактеріоскопії та культурального дослідження є ефективним засобом по виявленню хворих людей. Сучасні лабораторії для культивування мікобактерій туберкульозу користуються традиційними методами та автоматизованими системами.
- характер росту досліджуваної культури;
- результати ниациновой проби;
- чутливість мікобактерій туберкульозу до антибіотиків і хіміотерапевтичних препаратів.
Традиційний бакпосів виробляють різноманітні поживні середовища. Це можуть бути щільні живильні середовища на яєчній або агарового основі. Аналіз займає тривалий період. Зростання культури може бути зареєстрований на 21-90 добу.
Для швидкого визначення зростання на 4-5 день від моменту посіву використовують індикаторні пробірки і радіометричний метод, який став доступний з появою автоматизованих комплексів.
Лікування захворювання
В основі лікування лежать кілька правил. По-перше, крім хімічних антитуберкулезных препаратів, пацієнт повинен дотримуватись режиму, в залежності від загального стану.
- Якщо стан важкий, тобто присутні ускладнення (кровотечі в легенях), тоді постільний режим.
- Якщо самопочуття середньої тяжкості, то встановлюється обмежений режим: уникнути стресу, фізичних навантажень.
- Якщо загальний стан поліпшується, тоді встановлюється загальний режим.
Зазвичай курс лікування триває від 6 до 8 місяців. На тривалість впливають стадія розвитку захворювання і наявність супутніх хвороб. Нерідко потрібно набагато більше часу для лікування. Крім інших факторів, сама бактерія може вплинути на довгий термін лікування. Вона добре стійка до різних препаратів, тоді швидко вилікувати туберкульоз не вдасться.
Оптимальний режим лікування (препарати, дози, шлях введення, кратність прийомів, тривалість) підбирається з урахуванням наступних факторів:
- заразності хворого (виділяє він мікобактерію чи ні);
- характеру захворювання (виявлено воно вперше, або ж у пацієнта розвинувся рецидив хвороби);
- поширеності і тяжкості туберкульозного процесу;
- отриманого раніше лікування;
- лікарської резистентності (несприйнятливості) туберкульозних паличок.
Протитуберкульозна терапія проводиться за затвердженим режимам, які містять той набір лікарських засобів, який найбільш доцільний при тих чи інших формах туберкульозу легень.
У більш складних випадках туберкульоз лікують шляхом хірургічного втручання. Це приблизно 5-та частина всіх випадків. Хірургічне лікування застосовується не тільки при важких стадіях хвороби, але і в разі появи ускладнень.
При відборі хворих на хірургічне лікування враховується протяжність зони ураження, фаза туберкульозного процесу та функціональний стан органів і систем.
У разі відсутності лікування або недотримання рекомендацій смертність від туберкульозу сягає 50% випадків. Крім того, прогноз погіршується у осіб похилого віку, ВІЛ-інфікованих та людей, що страждають цукровим діабетом.
Правильно підібране лікування туберкульозу і відсутність перерв при прийомі протитуберкульозних препаратів дозволяють добитися значних успіхів в процесі одужання. Успішне лікування туберкульозу легенів допоможе знизити число інфікованих туберкульозом і попередити появу нових випадків захворювання.