Природа болю в області грудей
Як ви розумієте, болі в грудній клітці далеко не завжди свідчать про початок запального процесу в легенях, насправді, причин може бути маса і зараз ми поговоримо про деякі:
- Частою причиною грудних болів можуть є проблеми з серцем, причин безліч. У такому разі хворобливі відчуття можуть постійними, мати характер нападів або миттєво виникають і йдуть. Однак при проблемах з серцем людина відчуває ниючий, колючий або так звану «тупу» безпосередньо з лівого боку грудної клітини, хоча, іноді трапляються виключення.
- Проблеми і спазми шлунка також можуть супроводжуватися неприємними і навіть болючими відчуттями в верхньому відділі тулуба. Але в такому разі тривожний симптом у 90% випадків збігається з прийомами їжі і легко знімається спазмолітичними препаратами.
- Проблеми з хребет теж можуть викликати болі в грудях і не тільки. В таких випадках мова часто йде про грижах міжхребцевих дисків або таке поширене захворювання, як остеохондроз. В обох випадках хворобливі відчуття носять тривалий не проходить характер, іноді їх можна сплутати з серцевими і не варто забувати, що трапляються випадки грудного остеохондрозу.
- Біль у грудях при пневмонії теж не можна виключати, адже дана причина теж сильно поширена, проте, в такому разі больові відчуття посилюються у процесі дихання і також мають тривалий характер. Крім того, сюди приєднуються інші явні симптоми, про які поговоримо далі.
Як бачите, причин болю в грудній клітці може бути безліч, всі вони небезпечні по-своєму і в будь-якому випадку необхідно звертатися за допомогою до лікаря, для діагностики, постановки діагнозу та подальшого лікування.
З точки зору анатомії і фізіології, самі по собі
хворіти не можуть, в їх будові немає чутливих нервів, які сприймають больові імпульси, тому болю всередині самих легких не буває, звичайні прояви проблем з легенями – це кашель і проблеми з диханням. Але що тоді сприймає людина, як біль в області легенів?
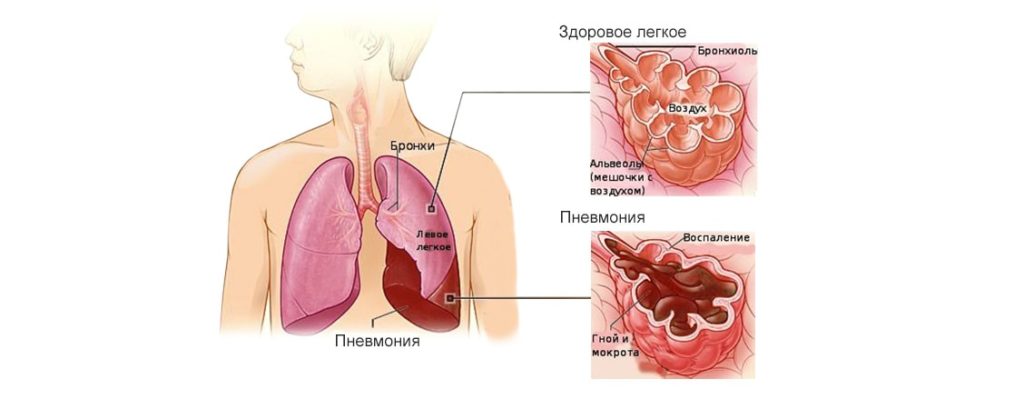
Давати хворобливі відчуття в зоні легень можуть плевра (плівка, що покриває легке зовні, і не дає йому травмуватися при терті об грудну клітку), або зона трахеї і великих бронхів. У них є больові рецептори, які і дають болючість при диханні або кашлі.
Іноді болю в легенях приймаються трохи інші види болю, які теж локалізуються в грудях, і можуть віддавати в зону легені. Це можуть бути:
- травми або запальні явища в області ребер (остеомієліт, туберкульоз, поразка ребер актиномікоз, сифілітична поразка).
- пухлини в зоні реберних хрящів, метастази в кісткову тканину, кісти.
- остеопороз і розм’якшення кісток з-за гормональних порушень, чи прийому кортикостероїдів.
Болі в грудях можуть давати не легкі, а м’язовий корсет, суглоби, хребет, а з-за іррадіації (поширення), вони сприймаються як біль у легкому.
Іноді болю всередині грудей дає серце, причому симптоми можуть бути дуже схожі на проблеми з диханням – відчуття нестачі повітря, болі всередині грудей, в зоні лівого легкого, задишка. Це зазвичай ознаки недостатності кровообігу та ішемії серця.
Симптоми пневмонії у дорослих і дітей
Часто при виникненні запальних захворювань органів дихання виникає питання – як відрізнити бронхіт від пневмонії. Причиною виникнення цих захворювань стають одні й ті ж мікроорганізми – збудники, і виникають ці захворювання, як ускладнення вірусних захворювань органів дихання.
Інструкція
- Віруси стають причиною розвитку пневмонії дуже рідко і тільки у людей з наявними серйозними захворюваннями імунної системи – первинними або вторинними імунодефіцитами, які можуть виникати при лікуванні онкологічних захворювань. Як правило, пневмонія або бронхіт може виникати у вигляді ускладнення після перенесених ГРВІ, Грипу і т. д.
- Відрізнити бронхіт від пневмонії можна за ступенем порушення загального стану пацієнта – при бронхіте більше виражений кашель з утрудненим відходженням мокротиння в перші дні, тоді як для пневмонії більше характерні симптоми загальної інтоксикації. У хворих з пневмонією частіше з’являються порушення тканинного дихання, які проявляються появою різного ступеня вираженості посиніння виступаючих ділянок обличчя (мочки вух, кінчик носа) або нігтьових фаланг рук і ніг. Для хворих з бронхітом більше характерне відчуття нестачі повітря, яке пояснюється спазмом мускулатури бронхів різного калібру.
- При бронхіте біль у грудній клітці локалізується найчастіше за грудиною – це пов’язано з надсадним і непродуктивним кашлем, який пов’язаний з найдрібнішими надривами слизової оболонки бронхів. При пневмонії біль в грудній клітці локалізується в половині грудної клітки, в якій і розвивається запальний процес – це пов’язано з тим, що при запаленні легенів у процес обов’язково залучається серозна оболонка, яка покриває легені зовні і дає легким можливість ковзати по внутрішній поверхні грудної клітки.
- Підвищення температури, явища загальної інтоксикації, головний біль, ломота в суглобах, тяжкість в попереку можуть з’явитися і при пневмонії, і при бронхіте – вони виникають із-за впливу токсинів, які виробляються мікроорганізмами.
- Але самий надійний спосіб, який дозволяє відрізнити бронхіт від пневмонії – рентгенографія легенів, яка допоможе точно встановити діагноз.
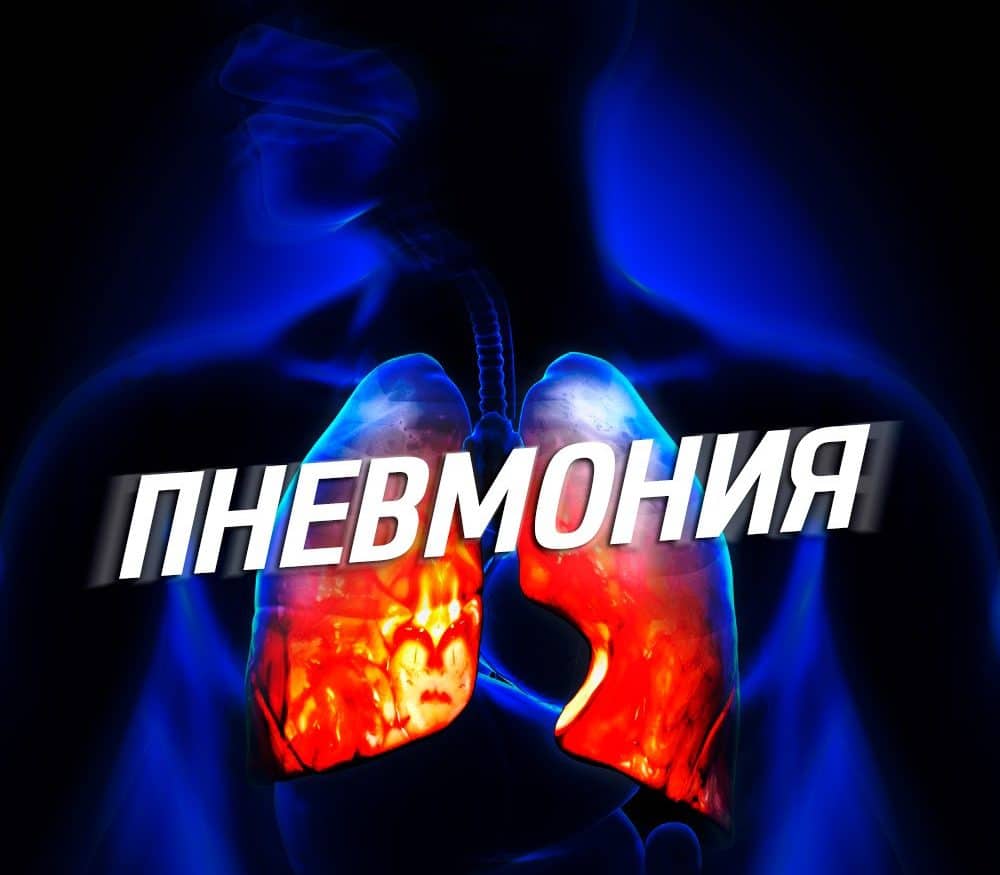
Запалення легенів, або пневмонія — це запалення легеневих тканин в результаті проникнення в клітини органу хвороботворних бактерій, штамів вірусів. Рідше зустрічаються форми, що викликається протозойними інфекціями — найпростішими, спорами пліснявих грибів.
Реакцією на проникнення збудників стає симптомокомплекс, характерний для запалення легенів. Людині без медичної освіти може бути важко відрізнити захворювання від плевриту, бронхіту, тому остаточний діагноз повинен ставити досвідчений фахівець.
Класифікація видів хвороби використовується лікарями для того, щоб визначати джерело інфекції, збудника, спосіб розвитку і ступінь ураження тканини легені. Важливими даними стають характер протікання, супутні ускладнення. Тяжкість хвороби впливає на вибір методів лікування, прогноз для конкретного хворого.
Все разом дозволяє лікарям найбільш ефективно підходити до терапії кожного конкретного випадку захворювання на запалення легенів.
Дана класифікація необхідна для визначення джерела інфекції. Ці дані важливі з точки зору можливої резистентності збудника хвороби до лікарських препаратів. Класифікація на основі епідеміологічних даних вказує наступні види запалення легенів.
- Внегоспитальные інфекції — виникають за межами лікарні. Лікарями визнаються, як правило, за відносно «легкі» випадки.
- Внутригоспитальные інфекції. Небезпечні тим, що збудник практично завжди є суперінфекцією. Такі бактерії нечутливі до звичайних антибіотиків, оскільки штами розвивають захист проти основних діючих речовин. Сучасні напрямки медичної науки пропонують використання бактеріофагів.
- Спровоковані імунодефіцитними станами. В групах ризику з розвитку пневмонії у дорослих — лежачі хворі, ВІЛ-інфіковані, пацієнти з онкологічними діагнозами. Пневмонії при імунодефіцитному стані завжди мають на увазі обережний прогноз.
- Атипові пневмонії. Протікають зі зміненою клінічною картиною, спровоковані недостатньо вивченими збудниками.
По збудника
Виявлення типу збудника впливає на вибір лікарських препаратів. Виділяють наступні типи інфекцій:
- бактеріальна — найбільш поширений тип;
- вірусна;
- грибкова;
- протозойная;
- змішані.
Джерело появи хвороби дозволяє визначитися зі стратегією лікування. Виявляють такі форми розвитку:
- первинні — самостійне захворювання;
- вторинні — з’являються на тлі інших хвороб;
- посттравматичні — викликаються механічними ураженням легеневої тканини і вторинною інфекцією;
- постопераційні;
- пневмонії після інфаркту — розвиваються із-за часткового порушення прохідності легеневих вен.
Рівень ураження тканини впливає на стратегію втручання і на прогноз. Бувають такі ступені:
- одностороннє запалення;
- двостороннє;
- тотальна поразка — включає прикореневі форми, крупозные, сегментарні.
| Гострі | Виникають спонтанно, виліковуються в середньому за 10-14 днів. |
| Гострі затяжні | Хворобливий стан триває від 20 днів і більше. |
| Хронічні | Постійно рецидивуючі, які погано піддаються лікуванню. |
З урахуванням ускладнень
| Прості | Протікають без ускладнень |
| Ускладнені | Можуть ускладнюватися плевритом, набряками, токсичним шоком, викликаним життєдіяльністю бактерій, абсцесами, міокардитом. |
По тяжкості течії
| Легка | Середня | Важка |
| Інтоксикація не виражена, пацієнт зберігає свідомість, температура не перевищує 38,5 °С. Тахікардія менше 90 ударів/хв. На рентгені невеличке вогнище. | Пацієнт у свідомості, але ослаблений, підвищена пітливість, температура до 39,5 °С. ЧСС — до 100 ударів/хв. Рентген виявляє інфільтрацію. | Пацієнт частково або повністю знерухомлений, лихоманка перевищує 40 °С, сплутаність свідомості, задишка в стані спокою, сильна тахікардія. Рентген демонструє розвиток великих ускладнень. |
У медицині розрізняють кілька основних видів пневмонії, які в свою чергу поділяються на кілька підвидів:
- Типова (розвивається у людей з нормальною імунною системою);
- Атипова (виникає у хворих з вираженими порушеннями імунної системи, наприклад, у людей з вірусом імунодефіциту);
- Пневмонія аспіраційного характеру (розвивається при попаданні в легені сторонніх предметів або речовин; часто буває у людей в сильному алкогольному сп’янінні, які перебувають в комі або під впливом наркотичних речовин);
- Пневмонія, спричинена мікоплазмами, хламідіями і легіонелами (характеризується приєднанням нетипових симптомів, таких як блювання, нудота, діарея тощо).
- Розвивається після перебування хворого в стаціонарі більше 2 діб підряд;
- Виникає у пацієнтів, які перебувають на штучній вентиляції легенів (вентилятороассоциированная пневмонія);
- Діагностується у хворих з порушеннями імунної системи, наприклад, після пересадки органів.
Пневмонія, викликана наданням першої медичної допомоги:
- Особам, які постійно перебувають у будинках для людей похилого віку;
- Пацієнтам, які знаходяться на тривалому діалізі (апаратне очищення крові);
- Хворим з раневыми поверхнями.
Запалення легенів класифікується за ступенем тяжкості перебігу:
- Легкий перебіг;
- Середньотяжкий перебіг;
- Важкий перебіг.
Запалення може зачіпати невеликий очажок легкого (вогнищева форма пневмонії) або цілу його частку, а то й дві (одностороння або двостороння крупозна форма). Залежно від цього, а також від ступеня агресії збудника, симптоми хвороби можуть сильно варіюватися.
Симптоматика захворювання залежить від причин, що його викликали, віку пацієнта, стану його здоров’я. Захворювання протікає гостро або розвивається в стертій формі, може мати класичні симптоми або бути безсимптомною, атиповою пневмонією.
Класифікація форм пневмонії, як добре вивченого захворювання, базуються на кількох факторах, що дозволяє точніше діагностувати і ефективніше лікувати запалення легенів у пацієнтів.
Виділяють позалікарняні пневмонії і внутрибольничную, госпітальну пневмонію. Внутрішньолікарняної вважається форма, що розвивається в умовах стаціонару, клініки через 48 годин після госпіталізації пацієнта за іншими показаннями.

Виділяють дану різновид запалення легенів унаслідок особливостей перебігу та лікування, так як в умовах стаціонарів і лікарень нерідко розвиваються штами інфекційних збудників, стійкі до антибактеріальної терапії.
Діагностика захворювання по збудника багато в чому диктує методи терапії і вибір лікарських засобів. В залежності від причин і виду інфекційного агента виділяють кілька типів захворювання
Інфекційні запалення легенів, що спричинені вірусами, можуть бути ускладненням грипу, парагрипу або ГРВІ (аденовірусна форма) або мати первинну етіологію. В увазі недосконалість методів діагностики не завжди можна виявити, який саме вірус відповідальний за виникнення захворювання, тому лікування найчастіше проводиться із застосуванням антивірусних препаратів широкої дії і носить симптоматичний характер.
Бактеріальне запалення легенів – одне з найбільш поширених видів пневмоній. Виділяють кілька груп бактерій, здатних викликати запальні процеси нижніх дихальних шляхів. Серед них найбільш часто збудником пневмоній є пневмококи, стрептококи, стафілококи, мікоплазма, хламідії, синьогнійна паличка та інші.
За умови правильного визначення збудника і підбору ефективного препарату бактеріальна форма успішно лікується антибіотиками. Однак важливо пам’ятати про необхідність підбору терапії по чутливості бактерій до препаратів конкретної групи.
Біль в легенях – різка або слабка
У плані
і визначення причини, що викликала біль, лікарю необхідно дізнатися, наскільки вона інтенсивна, який її характер, є біль при кашлі або при глибокому диханні, з’являється
, допомагають
Різка, інтенсивна біль буде свідчити на користь гострого захворювання. Зазвичай біль локалізується в плеврі, посилюється при диханні та може супроводжуватися задишкою. Загрудинний біль інтенсивного характеру зазвичай буває при гострому трахеїті, особливо якщо вона посилюється при кашлі.
Буде важливо, змінюється інтенсивність болю при положенні тіла, впливає на неї рухова активність пацієнта. Зазвичай такі болі дають не проблеми з легенями, а нерви, проблеми хребетного стовпа, радикуліт або м’язові болі.
Відмітьте, не віддає біль за грудину, між лопатками, в ліву сторону або у ліву руку. Такі болі зазвичай пов’язані з проблемами в роботі серця. Іноді болю в зоні грудної клітини різкого простреливающего характеру праворуч дає жовчний міхур або виразкова хвороба.
Причини
Не завжди хворі запаленням легенів дотримуються постільний режим: вони ходять на роботу, перестають приймати ліки, які призначив лікар. Люди недооцінюють всю серйозність ускладнень, які слідують за безвідповідальним ставленням до свого здоров’я.

Навіть якщо терапія була проведена правильно, хвора людина якийсь час може відчувати неприємні поколювання під час вдиху. В іншому випадку можлива поява сильних нападів болю в грудях, спині.
Куріння — один з факторів, з-за яких болить у грудях. Біль може з’являтися навіть після лікування запального процесу в бронхолегеневій системі. Необхідно кинути палити, так як болі в грудях будуть турбувати частіше виявлятися сильніше.
- сильний і частий кашель призводить до перенапруження м’язів (чим він інтенсивніше, тим сильніше болючість);
- поширення запалення в зону міжхребцевих дисків;
- розвиток гнійних утворень, плевриту, спайок;
- поразка нейроцитов в області спини;
- травмування спини (навіть якщо воно було до виникнення пневмонії);
- патологічні стани спини хронічного характеру: остеохондроз, сколіоз, артрит та інші;
- інфекційно-токсичний міокардит: ускладнення двосторонньої пневмонії.
Якщо спина заболіла через спайок в серозної оболонці легенів, біль носить різкий, колючий характер. Дискомфорт посилюється при кашлі та глибокому диханні. Чим більше патологічних сращиваний, тим сильніше тягне спину.
Коли патологічний стан буває спровоковано інфекційно-токсичним міокардитом, дискомфорт насправді виникає в області серця, ззаду грудини. Пацієнту здається, що болить і спина. Характер неприємних відчуттів часто визначити неможливо.
Біль виникає при русі, в нерухомому стані, лежачи на спині. Пацієнтові доводиться шукати більш зручне положення, щоб нормально себе почувати.
Запальний процес у легеневій тканині може розвинутися через потрапляння в організм патогенного мікроорганізму. Але це не означає, що людина обов’язково захворіє на пневмонію. Для того щоб шкідливий мікроорганізм почав свою «діяльність» саме в легеневій тканині, мають бути наступний фактори:
- Переохолодження;
- Вживання алкогольних напоїв;
- Тривалий постільний режим;
- Інфекція вірусної етіології;
- Проведені в недавньому минулому оперативні втручання;
- Присутність в організмі патологічного вогнища, як то: хронічні захворювання легень, серцево-судинної системи, бронхів;
- Ослаблення імунної системи.
Основними збудниками інфекційного захворювання вважаються:
- Віруси;
- Кишкова паличка;
- Пневмокок (вважається найбільш частим збудником);
- Гемофільна паличка;
- Синьогнійна паличка;
- Пневмоцисты (вони можуть бути тільки при вірусі імунодефіциту людини);
- Хламідія:
- Мікоплазма (відноситься до атипових збудників);
- Ентеробактерії.
З банальними інфекціями верхніх дихальних шляхів стикається кожна дитина і дорослий, практично щорічно. Проте в протіканні звичайних простуд криється ризик розвитку ускладнень. Запалення легенів може розвиватися з наступних причин.
- Ускладнення гострих респіраторних вірусних інфекцій. З якоїсь причини імунітет людини невзмозі перемогти вірус, і той «спускається» нижче по дихальним шляхам. Найчастіше «ланцюжок» починається з ангіни чи риніту, далі переходить у фарингіт, потім настає черга бронхіту, і тільки після цього запалюється легенева тканина.
- Зараження характерними збудниками — найчастіше це бактерії з роду Streptococcus рпеимопіае. Захворювання може передаватися повітряно-крапельним, побутовим шляхом.
- Приєднання бактеріальної інфекції на тлі вірусної. У цьому випадку пневмонія розвивається через кілька днів після перенесеного ГРВІ або ангіни. Вторинна інфекція особливо небезпечна для людей спочатку з ослабленим імунітетом.
- Застійна пневмонія. Характерна для лежачих хворих. Специфічна група ризику — люди похилого віку, які перенесли перелом шийки стегна, і інші люди, які вимушено перебувають в одній позі тривалий час. Відсутність належної вентиляції в легенях сприяє розвитку патогенної мікрофлори.
- Поразка лікарняними інфекціями. Цей вид пневмонії визнаний найбільш небезпечним, оскільки збудники, як правило, є суперінфекцією, погано піддаються лікуванню антибіотиками.
Необхідно пам’ятати, що незалежно від виду хвороба відноситься до тяжких. Перші ознаки можуть почати проявлятися вже через кілька діб після зараження, а іноді захворювання розвивається протягом більш довгого часу. Щоб уникнути важких наслідків, треба вживати заходів і знати симптоми запалення легенів.
Біль у легенях під час вдиху
Зазвичай болю при вдиху пов’язані із захворюваннями легень. Основною причиною подібних болів є сухий плеврит, який є найчастіше ускладненням пневмонії. При цьому виникають болі, зазвичай мають локалізацію в певній частині грудної клітини. Вони супроводжуються різкою слабкістю, з нападами нічного поту і
. За характером – колючі. Це відбувається з-за запального укорочення особливих межплевральных зв’язок.
Болі при вдиху можуть розвиватися при онкологічних процесах в легенях і плеврі і при
в області грудного відділу хребетного стовпа. При міжреберної
болю посилюються на вдиху, і схожі на “простріл” або укол голкою. Безсумнівно, що
грудей або
також дають посилення болю при диханні.
Біль в легенях при кашлі

Це ще один важливий симптом проблем в області грудної клітини. Причин для виникнення болю при кашлевих поштовхів кілька. Найпоширенішою з них є напруга в міжреберних м’язах, які не звичні до сильних навантажень. При частому
міжреберні м’язи сильно напружуються і накопичують молочну кислоту, яка дає наростаючий больовий синдром. При обмацуванні міжреберних проміжків буде виявлятися болючість.
Болю при кашлі можуть виникати при переході запалення на легеневу тканину і плевру, при інфекціях. Тоді біль зазвичай одностороння? і супроводжується сухим і нав’язливим сильним кашлем. Відходження мокротиння сильно утруднено.
Крім того, біль при кашлі може виникати при трахеїті і бронхіті через відділення дуже в’язкого мокротиння? і відриву разом з нею шматочків слизової. Зазвичай такий напад кашлю закінчується відходженням грудочки слизу з прожилками крові.
Симптоми
Слід зазначити, що больовий синдром, який виникає при запаленні легенів необхідно чітко диференціювати з болем в грудній клітці при багатьох інших захворюваннях інфекційної і неінфекційної природи.
Зрозуміло, що для запалення легень характерні й інші симптоми – підвищення температури тіла до фебрильних або ж субфебрильних значень, сильний кашель, з виділенням великої кількості харкотиння, підвищення частоти дихальних рухів понад вісімнадцяти за хвилину, в тяжких випадках – ціаноз, однак, є і такі пневмонії, при яких біль у грудній клітці – єдиний симптом.
Найголовніше, з чим необхідно в першу чергу диференціювати пневмонію, так це захворювання серцево-судинної системи – головним чином, ішемічна хвороба серця (нестабільна стенокардія, гострий інфаркт міокарда).
Біль, що має нападоподібний характер, виникає в області грудей, з боку спини — за лопаткою, в боці (у боці). Як правило, після глибокого вдиху. Такий симптом може зустрічатися при різних формах ішемічної хвороби серця.
Надійним методом, що дозволяє диференціювати одну патологію від іншої, є електрокардіограма – при гострому інфаркті міокарда і нестабільної стенокардії будуть відзначатися характерні зміни.
В більшості випадків, звичайно ж, виходить, диференціювати ці два захворювання, причому в короткі терміни (це принципово важливо, оскільки тактика ведення, невідкладна допомога та подальше лікування при цих захворюваннях абсолютно різні).
Цьому сприяє те, що оцінка загального стану хворого, проведення електрокардіограми не займає багато часу. Золотий стандарт діагностики пневмонії – рентгенографія грудної клітки, проводиться тільки тоді, коли є впевненість у тому, що даний клінічний випадок не має ніякого відношення до патології серцево-судинної системи.
Важливо пам’ятати про те, що існує пневмонія, виникнення якої обумовлюється проблемами серцево-судинної системи. Це інфаркт-пневмонія, яка маніфестує при попаданні тромбу в легені через легеневу артерію.
Больовий синдром при інфаркт-пневмонії дуже виражений, хворі, крім різкої болі в області грудної клітини, відзначають ще дуже сильний приступ задухи. У цьому випадку, біль, що має нападоподібний характер виникає в області грудей, а не за лопаткою, не в боці (у боці).
Найчастіше доводиться диференціювати запалення легенів від проявів остеохондрозу, корінцевого синдрому – враховуючи те, що болі, обумовлені пневмонією, нерідко виявляються і з боку спини. У цьому випадку, диференціальна діагностика буде спиратися на дані фізикальних методів дослідження і на дані рентгенографії грудної клітини.
Запалення легенів симптоми демонструє різні, але всі разом вони складаються у певну клінічну картину. Деякі з них загальні, інші — залежать від конкретного перебігу захворювання. Пацієнта або його родича слід звернути увагу на такі прояви.
- Висока температура, яка погано піддається дії жарознижуючих засобів.
- Пітливість, задишка навіть у стані спокою. Слабкість, іноді — сплутаність свідомості, цей симптом вказує на важке двостороннє або крупозне ураження легень.
- Кашель може бути сухим або з мокротою. При осередкової пневмонії харкотиння зеленуватого відтінку, має запах гною. Для крупозної пневмонії характерно виділення пофарбованої в кров’янистий колір слизу, це один з важливих симптомів небезпечного стану. Кашель не приносить полегшення.
- Біль у грудях при диханні, особливо при фізичних навантаженнях.
- Крупозна пневмонія супроводжується важкою інтоксикацією, тому спостерігаються висипання в районі носогубного трикутника.
Без спеціального грамотного лікування стан пацієнта буде погіршуватися. Народні методи не є дієвими при цьому серйозне захворювання, тому необхідно звертатися до допомоги лікаря. При важких станах рекомендовано викликати швидку допомогу.
Хвороби, пов’язані з дихальною системою
Хвороби, які не мають прямого відношення до дихальної системи.
і трахеобронхитов характерні сухий і болючий кашель, провоцирующийся глибоким диханням, зміною температури повітря, сміхом, посилюються вночі болі за грудиною, відчуття саднения в горлі і в трахеї. Харкотиння відкашлюється погано, загальний стан не сильно змінено – температура не вище 37,5-38
C, підвищується до вечора. Вимагається звернення до
для лікування.
- сухий кашель з болем усередині грудної клітки;
- відділення убогою мокротиння;
- порушення самопочуття;
- невисока температура, хоча при залученні дрібних бронхів може бути і до 39oC. При вислуховуванні легень лікар виявить сухі хрипи. Зазвичай успішно лікують бронхіти терапевти.
Це важка хвороба з гострим початком, різким нездужанням, ознобом, профузним потім, сильної
, блідістю з синявою навколо носа і рота. На тлі високої температури (до 40
C), може бути сплутаність свідомості. Температура тримається декілька діб і спадає, але наступає різка слабкість. Одним з головних симптомів є кашель з болем в легенів, болі при диханні на стороні ураження за рахунок залучення плеври.
Частина грудей, де йде запалення, відстає в диханні. Мокрота при відкашлюванні має “іржавий” вид. Іноді хрипи при пневмонії чути на відстані, дихання хворого важкий, є задишка. Різкі зміни є в аналізі крові і на
. Лікуванням пневмоній займаються терапевти або пульмонологи. Іноді, при важкому стані, потрібна госпіталізація в стаціонар.
АбсцессыПо течією абсцес дуже нагадує пневмонію, проявляються слабкість, температура, кровохаркання, біль у грудях при диханні, виражена задишка і токсикоз. Прорив в бронх – це кашель з повним ротом мокротиння, і потім зниження температури і поліпшення стану. Потрібен негайний виклик швидкої допомоги та госпіталізація в хірургічний стаціонар.
ТуберкулезЭто уповільнений процес з нездужанням, зниження маси тіла, постійної субфебрильною температурою і збільшенням груп лімфовузлів. Може бути тривалий, що триває місяцями кашель з болем у грудях і відходженням харкотиння, кровохаркання, утруднення при диханні. Лікуванням та реабілітацій займаються фтизіатри.
Інфаркт легкогоСостояние виникає гостро – різка задишка, поступово посилюється, болі в грудях, різка попеляста блідість, можливий ціаноз кінцівок і близько рота, посилюється серцебиття, можуть бути відчуття перебоїв в серці і зниження тиску аж до втрати свідомості, збудження, підвищення температури тіла, кашель з мокротинням і прожилками крові, кровохаркання.
По мірі заповнення зони легкого кров’ю відбувається ослаблення дихання. Негайний виклик швидкої допомоги та госпіталізація врятують пацієнту життя.ПлевритыОбычно ускладнюють наявні проблеми в дихальній системі, виявляється гостра біль при диханні, локалізована в зоні ураження.
В основному це зона нижніх ребер ліворуч або праворуч. Болі посилюються при глибоких вдихах і нахилах в протилежну від зони ураження бік. Відзначається слабість і загальні порушення самопочуття, гарячка слабо виражена.
Дихання поверхневе і слабке, на стороні поразки грудна клітка слабкіше бере участь в диханні, хворі приймають позу на хворому боці. Зазвичай плеврити лікуються стаціонарно у пульмонологічних або терапевтичних відділеннях.
ПневмотораксЕсли це спонтанний пневмоторакс, з’являється різка колючий біль на стороні ураження, вона віддає в руку, за грудину і в шию. Біль стає сильнішою при кашлі, диханні та рухах, виникає панічний страх.
До неї приєднується задишка, що підсилюється в міру спадання легені, людина блідне або синіє, розвивається дихальна недостатність. Може бути сухий кашель через подразнення бронхів. Цей стан вимагає негайної госпіталізації в хірургічне відділення.
Зазвичай проявляється болями в легенях, особливо нижніх його частках, усиливающиаяся при диханні. Болі можуть віддавати в руку або шию. Супроводжуються ознобом, відставанням грудної клітки при диханні на стороні поразки, парадоксальним диханням, вимушеним полусидячим положенням, ознаками гострого живота, лихоманкою і загальним важким станом. Цей стан вимагає негайної госпіталізації в хірургічне відділення.
Оперізуючий лишай (герпес зостер)У початкових стадіях дає печіння і біль в області грудей, між ребрами і усередині грудної клітки. Оперізувальний лишай супроводжується ознаками інфекції – підвищенням температури, нездужанням, головним болем і відмовою від їжі.
Інфаркт міокарда, ішемічна атакаПри нетиповою формою інфаркту міокарда можуть бути задишка, болі в грудях, не локалізуються за грудиною, тупого або давить характеру, можуть віддавати в руку, хребет, спину, живіт.
При цьому порушується загальне самопочуття, можуть бути потьмарення свідомості, холодний піт, відчуття нестачі повітря, страх смерті. Ішемічні атаки проявляються стискають або защемляющими болями в області грудей, в основному в лівій половині, порушеннями дихання – задишкою з поверхневим диханням.
Цей стан вимагає негайної госпіталізації в кардіологічне відділення або реанімацію.Грудної радикулитГрудной радикуліт зазвичай проявляється больовим синдромом при загостренні або защемленні дисків.
З’являється раптова біль вздовж ребер, всередині грудей. Вона посилюється при диханні, чханні і сміху. Біль коливається по інтенсивності, в залежності від дихальних рухів. Стан лікується лікарем неврологом.
Біль у лівому легкому, біль в правій легені
На які захворювання буде вказувати біль у однієї із сторін грудної клітини? Зазвичай це плеврит, сухий або спайковий. При цьому ураження зазвичай локалізується в одній з сторін грудної клітини, відповідно поразки у легкому.
Прояви болю будуть посилюватися при глибоких вдихах, поворотах тіла або різких рухах, при кашлевих поштовхів. Найбільш часто біль має локалізацію в нижніх відділах ребер, або по бічних проекціями грудей.
Якщо хворий у ліжку повернеться на зону болючості, болі стихають, так як плевра стискається, і менше рухається. Тому при плевритах хворі інстинктивно лягають на уражену сторону, і намагаються менше рухатися.
До іншої причини відноситься ексудативний плеврит, або по іншому – випотной плеврит (рідиною або ексудатом в плевральній порожнині). Таке буває при туберкульозному ураженні плеври і легенів, при деяких видах пневмонії, цирозі або панкреатитах.
Болі при такому вигляді плевриту бувають на стороні поразки в самому початку хвороби, поки рідини накопичилося трохи. При цьому, паралельно з болем, відбувається утруднення дихання в зоні поразок, проявляються напади сухого кашлю.
На стороні поразки лікар прослуховує особливий шум тертя плеври через запалення. По мірі накопичення вмісту в порожнині плеври болі стихають, але з’являється тяжкість, і згладжуються або випирають проміжки між ребрами.
Ще однією причиною гострих болів в одному з легких є стан спонтанного пневмотораксу – влучення повітря в порожнину плеври:1.Ззовні, зовні грудної клітки:
- при травмах;
- переломах ребер;
- пораненнях.
- при сторонніх тілах бронхів і легені;
- туберкульозі;
- абсцесах;
- пухлинах;
- розривах кіст.
Найчастіше він буває у чоловіків у молодому віці, і проявляється гострими болями в області легкого, наростаючих при навантаженнях і диханні через рухи легень. При цьому болі тривають довго, а стан прогресивно погіршується – з’являється блідість, слабкість, холодний піт, зниження
, синюшність обличчя, пальців рук і ніг, вимушене положення тіла (зазвичай це розташування сидячи), поверхневе дихання. Половина грудної клітини, де накопичується повітря, не бере участь в диханні, голос на цій стороні не прослуховується. Стан вимагає невідкладної допомоги.
Диференціальна діагностика з поширеними захворюваннями
Правильна постановка діагнозу включає не лише виявлення патологічного процесу, що протікає в легенях, але і уточнення додаткових деталей. Враховується збудник, ступінь тяжкості та інші дані, які допомагають визначитися з призначенням препаратів і додаткових процедур.
Способи діагностики включають наступні:
- візуальний первинний огляд, оцінка стану пацієнта;
- взяття харкотиння на аналіз — виявляє збудника інфекції;
- загальний аналіз крові — визначає ступінь інтоксикації;
- рентгенографія;
- УЗД плевральної порожнини.
Рекомендується повний комплекс діагностичних процедур для встановлення як можна більш точного діагнозу. УЗД рекомендується проводити кілька разів — для виявлення ефективності проведеного лікування, своєчасного виявлення ускладнень.
Раніше вже говорилося, що пневмонія часто схожа з іншими хворобами і треба сказати, що хворіти грудна клітка може, наприклад, при тривалому кашлі через бронхіт. Щоб поставити діагноз максимально точно і потім призначить відповідне лікування, необхідно пройти ряд діагностичних заходів.
В першу чергу фахівець повинен прослухати ваш грудний відділ спереду і зі спини, провести перкусію, робиться це для того, що почути відповідні пневмонії шуми і хрипи в легенях.
Самим надійним способом є рентгенографія грудної клітки. При запаленні легенів на знімку видно певні відхилення, затемнення, а можливо також зміни легеневого малюнка.
Ще одним дієвим методом буде здати загальний і біохімічний аналізи крові. При серйозні проблеми будуть видні зміни хімічного складу крові, які з’являються через активного запального процесу в тканинах організму і крім того, можна буде чітко з’ясувати, до якого типу антибіотиків захворювання менш стійко, що також вплине на успішність лікування.
Варто також розуміти, що характер болю може бути різних і від ваших відчуттів також може залежати постановка діагнозу:
- Постійна ниючий біль ліворуч або праворуч, підсилює під час кашлю, може свідчити про односторонній пневмонії;
- Якщо хворобливі відчуття при кашлі або глибокому вдиху розходяться по великій площі в передній частині грудної клітини або віддають в район лопаток зі спини, можна говорити про двосторонньої пневмонії;
- Печіння в боці ближче до нижніх ребер з віддає болем у спині може свідчити про сухому плевриті;
Таким чином, залежно від тяжкості, ступеня та типу запалення легенів хворобливі відчуття можуть відрізнятися, але в будь-якому випадку, для підтвердження діагнозу, варто проходити відповідні процедури і здавати аналізи.
Крім пневмонії, біль аналогічної локалізації може бути викликана і деякими іншими захворюваннями дихальної системи, які набагато більш несприятливі в прогностическом плані. Найчастіше такими є пневмоторакс (попадання повітря в порожнину грудної клітки) і плеврит (скупчення рідини в плевральній порожнині).
Відрізнити подібного роду стану від важкої пневмонії досить непросто, але все-таки можливо (мова йде про внегоспитальных умовах, так як в лікарні на рентгені можна буде без проблем побачити всю необхідну інформацію і виставити заключний діагноз).
Самим головним у проведенні диференційної діагностики больового синдрому при пневмотораксі і запаленні легенів є анамнез. Для пневмотораксу характерний буде наявність в анамнезі травми або удару, оскольчатого перелому і так далі.
Однак, диференціальна діагностика в цьому випадку дуже важлива по тій причині, що необхідно буде при останніх двох патологіях проводити дренування грудної клітини. Біль має нападоподібний характер і локалізується в області грудей, за лопаткою, в боці (в ребрах), наштовхне на думку про запаленні легенів, але якщо на рентгені видно повітря, то це означає, що в цьому випадку має місце пневмоторакс. Як правило, проявляється така біль після глибокого вдиху або кашлю.
Ще одне захворювання, з якими необхідно проводити диференційну діагностику больового синдрому при пневмонії – це оперізувальний герпес. У цьому випадку, основною відмінністю цих двох нозологій буде характерна для герпесу екзантема, розташована в області міжреберних проміжків.
Проте, слід пам’ятати, один діагноз не виключає ймовірності виникнення іншого. Нечасто, але реєструються випадки герпетичної пневмонії, яка носить вкрай несприятливий перебіг. Крім того, вірус герпесу здатний надавати пригнічуючу дію на імунну систему людини, що також є якщо не першопричиною, то основним тригерним фактором (фактором ризику), у розвитку бактеріальної (вторинної пневмонії).
Важливо пам’ятати про те, що у дітей біль в області грудної клітини при пневмонії набагато частіше виникає, Чим у дорослих. На думку більшості патофізіологів, це пов’язано з віковими особливостями організму, проте, це ще до кінця не встановлене.
Біль, що має нападоподібний характер, в дитячому віці виникає в області грудей. За лопаткою, в боці (в ребрах), виникає рідше, однак, таке теж буває. Далеко не завжди у дітей вона спостерігається після глибокого вдиху або кашлю. Причиною такого болю може бути і порок серця.
Які симптоми при пневмонії? вона може проходити без температури? А біль за грудиною може бути?
Такі симптоми характерні для інфекційно-запальних захворювань в області бронхів, легенів і плеври (гострий бронхіт, загострення хронічного бронхіту, запалення легенів з переходом на плевру, сухий плеврит, або ексудативний в початковій стадії).
Незначне підвищення температури може спостерігатися, коли болять легені. Зазвичай вона тримається в межах від 37,0 до 37,3 градуса. Причинами такого явища служать наступні стани:
- залишкові вогнища запального процесу;
- токсичне ураження;
- можливість нового інфікування;
- розмноження патогенних організмів;
- ослаблення імунітету.
Особливо небезпечно підвищення температури для дітей, які перенесли запалення дихальної системи. При перших ознаках знову почалося захворювання необхідно звернутися до пульмонолога.
Лікування
В незалежності від типу уваги і ступеня ураження, незважаючи на характер болю, лікування здійснюється посередництвом прийняття антибіотиків широкого або вузького спектру дії курсом. Призначати препарат повинен лікар, спираючись на діагностичних заходах, симптоми та самопочуття хворого.
Крім антибіотиків, пацієнтам з запаленням легенів можуть прописувати імуностимулюючі препарати і вітамінні курси, які також потрібно приймати тривалий час. Для поліпшення відходження мокроти іноді призначаються муколітичні препарати.
Але якщо випадок не запущений, чоловік звернувся до лікаря вчасно, при перших з’явилися симптоми і хвороба не встигла прогресувати, можливе лікування в домашніх умовах, крім того, процес одужання буде проходити легше і швидше, якщо зайняти цим в потрібний момент.
Терапевтичні процедури проти болів, які є ускладненням пневмонії, проводяться на підставі діагностичних даних. Чільну роль займає лікування антибіотиками. Щоб зменшити больові відчуття застосовують протизапальні засоби.
В комплексну терапію обов’язково входить лікувальна дихальна гімнастика, реабілітаційний масаж, фізіотерапевтичні процедури. Інгаляції з лікувальними лікарськими засобами, відварами трав необхідно проводити в домашніх умовах.
Лікування пневмонії передбачає правильний вибір лікарської терапії, спрямований на знищення патогенної мікрофлори, у поєднанні з препаратами, що сприяють відновленню легеневої тканини і підтримання стану пацієнта.
Домашнє лікування пневмонії неприпустимо, хворому показана госпіталізація в пульмонологічне відділення для проведення комплексних процедур.
Стандартна схема лікування передбачає наступні заходи.
- Призначення антибіотикотерапії. Лікарі рекомендують починати якомога раніше, використовуючи препарати нового покоління, не витрачаючи час на виявлення конкретного збудника. При необхідності препарати коректують і комбінують в процесі лікування. Курс лікування триває до 14 днів.
- Забезпечення пацієнту постільної режиму в теплому, добре провітрюваному приміщенні. Рекомендовано особливе харчування — легке, але висококалорійне, з великою кількістю вітамінів.
- Призначення жарознижуючих, відхаркувальних, антигістамінних препаратів. Ці ліки сприяють зняттю інтоксикації, поліпшення загального стану пацієнта, зменшують навантаження на нирки і серце.
- При обширних ураженнях легень та утрудненому диханні рекомендовано використовувати кисневі маски.
- Після зняття гострої фази пневмонії додаються фізіотерапія (електрофорез з йодидом калію), інгаляції, лікувальна фізкультура для відновлення пошкодженого вогнища легені.
При правильному підході до лікування симптоми пневмонії зменшуються вже через три-чотири дні, а повне одужання настає через 15-21 день.
- прийом антибактеріальних препаратів;
- ЛФК;
- масаж;
- фізіотерапію.
Застосування медикаментозних засобів допомагає купірувати больовий синдром і запальний процес. Ліки відновлюють обмінні процеси.
При пневмонії виписуються нестероїдні препарати протизапальної дії. Зазвичай призначаються знеболюючі препарати для перорального прийому: Нурофен, Німесил. З місцевих засобів допомагають Фастум гель, Финалгон.
При запальному процесі, що супроводжується больовими відчуттями в області спини, необхідний прийом імуномодуляторів, комплексу вітамінів В і С. Хворому рекомендовано постільний режим.
- зміцнення м’язової тканини спини і легеневих стінок;
- поліпшення стану хребта;
- відновлення обмінних процесів.
При запаленні легенів призначається електрофорез з кальцієм, парафінова терапія, електростимуляція. При болях у спині добре допомагають грязьові ванни. Вони тонізують організм і розігрівають.
Лікувальна фізкультура та масаж купируют больовий синдром при пневмонії, відновлюють захисні сили організму. Однак їх призначають тільки в період ремісії. Лікування заборонено в стадії загострення.
Вправи лікувальної гімнастики на перших порах повинні здійснюватися під контролем висококваліфікованого фахівця. Інакше можна погіршити стан. Коли рухи будуть відшліфовані, їх можна робити самостійно вдома. Необхідно враховувати, що надмірні фізичні навантаження здатні нашкодити при пневмонії.
Масаж при пневмонії, яка супроводжується болем в спині, допомагає розслаблення м’язової тканини, полегшує вихід мокротиння. Основні рухи при болю в спині:
- кругові рухи долонями;
- погладжування і масування хребетного відділу;
- кругові маніпуляції великими пальцями;
- пощипування, постукування;
- розтирання долонями.
Також масаж покращує циркуляцію крові, сприяє насиченню тканин киснем, поживними речовинами.
Додатково можуть бути призначені альтернативні терапевтичні заходи:
- остеопатіческій;
- голковколювання;
- вакуумна терапія.
З нетрадиційних методик лікування добре допомагають гірчичники і постановка банок на спину. Другий спосіб користується популярністю, перевірений не одним поколінням. Він покращує струм кров’яний рідини, лімфи.
Для здійснення маніпуляції пацієнта кладуть на живіт, на спину ставлять медичні банки. У ємностях створюється вакуум завдяки спирту.
Профілактика і прогноз
- приймати вітамінні та мінеральні комплекси;
- уникати переохолоджень;
- відмовитися від згубних звичок;
- не перевантажувати спину;
- своєчасно лікувати респіраторні інфекції;
- перейти на раціональне харчування;
- боротися з ожирінням (зайві кілограми несприятливо впливають на хребетний стовп, дихальну діяльність).
Після усунення патології важливо стежити за правильним способом життя, щоб запалення і болю в спині не виникли повторно. Перераховані вище рекомендації допоможуть уникнути рецидивів.
Запалення легенів у дорослих виникає при нехтуванні методами профілактики цього захворювання. Для запобігання захворювання, рекомендується вести здоровий спосіб життя, відмовитися від паління та вживання алкогольних напоїв.
Загартовування та посилення імунітету з допомогою правильного харчування, багатого вітамінами і корисними мікроелементами, — теж прекрасний спосіб «не допустити» бактеріальні або вірусні інфекції до нижніх дихальних шляхів.
В сезон ГРВІ та грипу не рекомендується переносити хворобу «на ногах» — краще відлежатися три-чотири дні, Чим потім отримати таке серйозне ускладнення.
Прогноз для здорових дорослих сприятливий. У 80 % випадків при грамотному лікуванні спостерігається абсолютне відновлення легеневої тканини протягом двох-трьох місяців. Іноді може спостерігатись часткове переродження ураженого вогнища — карнификация, тоді будуть потрібні додаткові заходи для відновлення після хвороби.
Сумнівний і несприятливий прогноз при важкому перебігу в осіб з ВІЛ-інфекцією, страждають онкологічними захворюваннями.
Висновок
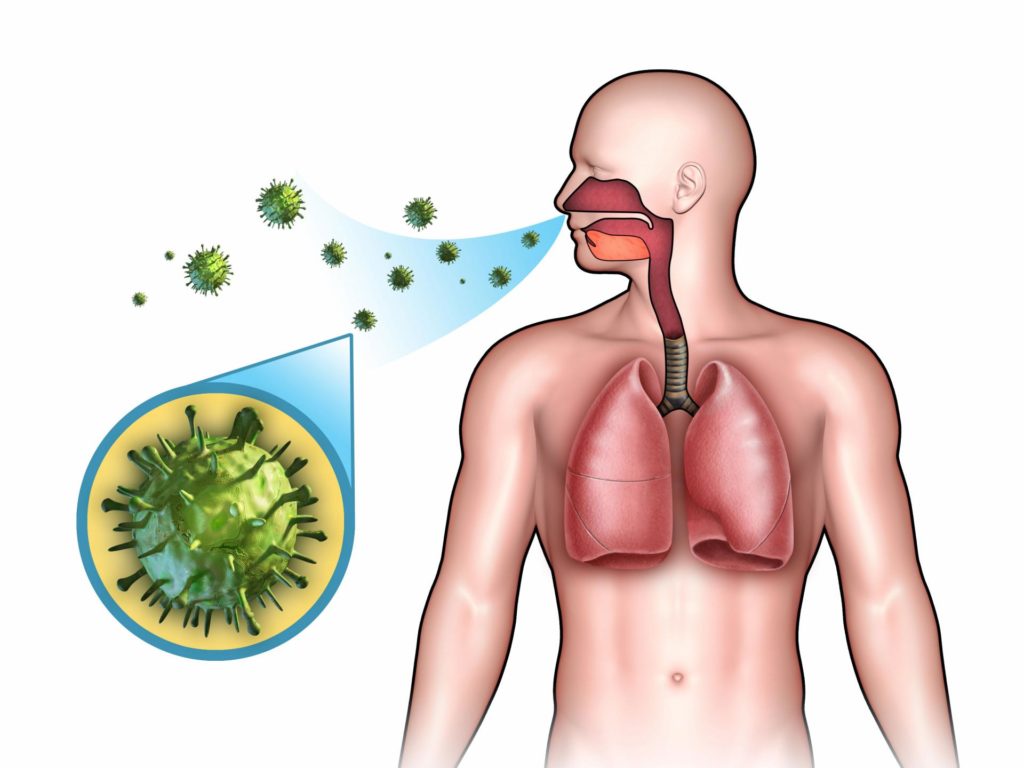
Пневмонія — серйозне захворювання, яке можна вилікувати самостійно. При прогресуванні патології пацієнти скаржаться, що у них болять органи, які знаходяться за грудиною, навіть після одужання. Причинами цього можуть стати ускладнення, які виникають через неадекватно проведеного лікування.
Запалення легенів — хвороба, яку не варто недооцінювати. Пам’ятайте, що до винаходу антибіотиків від неї помирав кожен третій хворий. Досягнення сучасної медицини зробили пневмонію не настільки небезпечною, але кваліфіковане лікування можливо тільки з допомогою професіоналів, в умовах стаціонару.
Які симптоми при пневмонії? вона може проходити без температури? А біль за грудиною може бути?
Оскільки болю в легенях можуть бути спровоковані захворюваннями різних органів та систем, то і звертатися при цьому симптомі потрібно до лікарів різних спеціальностей. Вибір лікаря-спеціаліста, до якого потрібно звертатися при болю в легенях в кожному конкретному випадку, залежить від того, які ще симптоми є у людини, так як саме сукупність всіх ознак хвороби дозволяє запідозрити уражений орган і, відповідно, зорієнтуватися, який саме фахівець потрібен для призначення обстеження та лікування.
На жаль, болю в легенях можуть бути симптомом небезпечних для життя станів, при розвитку яких потрібно негайно викликати “Швидку допомогу” або на своєму транспорті їхати в найближчу лікарню, так як при відсутності кваліфікованої допомоги людина просто помре.
Такі невідкладні стани, що перебігають з болем у легенях, ми вкажемо окремо, і тільки після цього дамо рекомендації, до лікарів яких спеціальностей потрібно звертатися при больовому синдромі в легенях в залежності від наявної супутньої симптоматики.
Якщо біль у легенях гострий, колючий, посилюється при диханні та фізичному навантаженню, не стихає з часом, причому загальний стан після її появи постійно і неухильно погіршується – з’являється холодний піт, різка задишка, блідість, кашель з мокротою з прожилками крові, знижується тиск, пальці рук, ніг і обличчя набувають синюшний відтінок, людина інстинктивно приймає сидяче положення, так як саме в цій позі йому найлегше, то слід негайно викликати “Швидку допомогу”, оскільки такий симптомокомплекс свідчить про пневмотораксі або інфаркті легені, наявність якого вимагає термінового медичного втручання для порятунку життя.
Також “Швидку допомогу” викликати, якщо болю в легенях посилюються при диханні, поєднуються зі слабкістю, високою температурою, кровохарканням, сильною задишкою та інтоксикацією (головні болі, слабкість і т. д.
), а іноді відходженням мокротиння повним ротом або болями в животі, так як подібна симптоматика свідчить про абсцес легені або поддиафрагмальном абсцесі – важких захворюваннях, при яких необхідна кваліфікована медична допомога для порятунку життя.
Якщо біль у легенях давить, стискаючий, супроводжується відчуттям нестачі повітря, задишкою, а також віддає за грудину, між лопатками, в ліву руку або ліву половину нижньої щелепи, то слід терміново викликати “Швидку допомогу”, так як подібна симптоматика характерна для інфаркту міокарда.
Якщо з’являються колючі болі в легенях, особливо сильні в момент вдиху, що відчуваються в певній точці грудної клітки або по всій грудей, поєднуються з різкою слабкістю, ознобом, нічними потами, непроходящим кашлем відходженням мокротиння або без, то це може свідчити про туберкульоз, і тому при їх виникненні необхідно звертатися до лікаря-фтизіатра (записатися).
Якщо біль у легенях з однієї або з обох сторін виникає при кашлі, посилюється при вдиху-видиху, поворотах тулуба в сторону, стихає, якщо лягти на бік болю, поєднується з болями в міжреберних проміжках при їх обмацуванні, з кашлем не відходить мокротиння або відходить густа, в’язка харкотиння (іноді з прожилками крові), то слід звертатися до лікаря-пульмонолога (записатися) або терапевта (записатися), так як подібний симптомокомплекс свідчить про плевриті, трахеїті, бронхіті або інфекційних ураженнях плеври (наприклад, плеврит при кору).
Коли болю в легенях поєднуються з підвищеною температурою тіла, кашлем з відділенням мокротиння або без, хрипами, симптомами інтоксикації (головний біль, загальна слабкість тощо), слід у найкоротші терміни звертатися до лікаря-терапевта, так як подібний симптомокомплекс свідчить про гострий інфекційно-запальний процес в органах дихальної системи (наприклад, пневмонія, бронхіт, трахеїт, плеврит).
Якщо болю в легенях присутні постійно, посилюються при вдиху, причому їх посилення схоже на простріл або укол гострим предметом, не поєднуються з іншими симптомами захворювань органів дихальної системи і серця (кашель, температура, озноб, пітливість ночами і т. д.
Якщо біль у легенях носить характер печіння, локалізується між ребер і всередині грудної клітини, поєднується з підвищенням температури тіла та головним болем, а через кілька днів після початку хвороби на шкірі грудної клітки з’являються дрібні бульбашкові червоні висипання, то слід звертатися до лікаря-інфекціоніста (записатися) або терапевта, так як подібна симптоматика свідчить про оперізувальному лишаї.
Якщо болю в легенях стають слабкіше або сильніше при зміні пози, посилення або послаблення рухової активності (перехід з спокійного стану в активні фізичні дії, наприклад, активна ходьба і т. д.
), посилюється при кашлі, сміху, чханні, локалізується не тільки всередині грудей, але і вздовж ребер, не поєднуються з іншими симптомами захворювань легенів або серця (кашель, пітливість тощо), то слід звертатися до лікаря-невролога, так як подібний симптомокомплекс свідчить про захворювання нервів (неврити, невралгії, утиску, радикуліти і т. д.).
Якщо болю в легенях посилюються і слабшають при рухової активності, поєднуються з головними болями, болями в області грудного відділу хребта, посиленням або послабленням чутливості рук, то це свідчить про захворювання хребта (наприклад, остеохондроз), і тому в такому випадку слід звертатися до лікаря-вертебролога (записатися), а в його відсутність можна йти на прийом до невролога, невропатолога (записатися), травматолога (записатися), мануального терапевта (записатися) або остеопату (записатися).
Якщо біль у легенях посилюється при диханні і з’явилася після будь-яких травм або ударів грудної клітини, то слід звертатися до лікаря-травматолога або хірурга (записатися), так як подібний стан свідчить про перелом або тріщини в ребрах.
Якщо біль у легенях всередині грудної клітини поєднується з явно відчувається вогнищем болі в певній точці ребра, а в деяких випадках і з субфебрильною або високою температурою тіла і сильною інтоксикацією (головні болі, слабкість, втома, відсутність апетиту і т. д.
), то необхідно звертатися до лікаря-хірурга, онколога (записатися) і венеролога (записатися) одночасно, так як симптомокомплекс може свідчити про остеомієліті, кістах, пухлинах або сифіліс кісток.
Якщо біль у легенях – гострий, колючий, оперізуючий, посилюється або з’являється під час вдихів, видихів і кашлю, локалізована в певній точці грудної клітини, що віддає за руку, живіт, шию і хребет, існуюча тривалий і не проходить протягом 1 – 2 тижнів, то слід звертатися до лікаря-онколога, так як подібні симптоми можуть свідчити про наявність злоякісної пухлини в легенях.
Якщо болю в легенях з’являються в момент стресу або сильного емоційного переживання, через деякий час безслідно проходять, не викликають різкого погіршення загального самопочуття (блідість, падіння тиску, сильної слабкості і т. д.
Якщо у людини болю в легенях тягнучі або колючі, вони поєднуються з високою температурою, симптомами інтоксикації (слабкість, головний біль, пітливість тощо), помірним зниженням тиску і прискореним серцебиттям, то слід звертатися до лікаря-кардіолога (записатися) або ревматолога (записатися), так як подібна симптоматика може свідчити про ревматизмі.
Різка простреливающая біль в легенях з правого боку, що поєднується з розладами травлення, вимагає звернення до лікаря-гастроентеролога (записатися), так як вона може свідчити про патологію жовчного міхура або виразкової хвороби шлунка.
Біль в легенях є симптомом різних захворювань і станів, для діагностики яких застосовуються різні методи обстеження та аналізи. Вибір обстежень і аналізів в кожному випадку залежить від супутніх симптомів, завдяки яким лікар може припустити, яке саме захворювання є у людини і, відповідно, призначити дослідження, необхідні для підтвердження кінцевого діагнозу.
Лікар призначає не все відразу аналізи з наведеного переліку, так як в цьому немає необхідності, оскільки у більшості випадків для діагностики достатньо набагато меншого переліку досліджень. Тобто в першу чергу призначаються найбільш прості, мінімально травматичні та неприємні для пацієнта тести, які володіють високою інформативністю і дозволяють виявляти туберкульоз в більшості випадків.
Отже, в першу чергу призначається загальний аналіз крові і сечі, а також мікроскопія откашливаемой мокротиння. Також призначається або рентген грудної клітки, або флюорографія, або комп’ютерна томографія.
Причому застосовують тільки один метод діагностики, який вибирається в залежності від рівня технічної оснащеності медичного закладу та можливостей пацієнта при необхідності пройти обстеження на платній основі.
проба Манту, діаскінтест, квантифероновый тест або аналіз крові, мокротиння, бронхіальних змивів, лаважній рідині або сечі на наявність мікобактерій туберкульозу методом ПЛР. Найкращі результати дають аналізи крові або харкотиння методом ПЛР і квантифероновый тест, але їх використовують відносно рідко із-за дорожнечі.